"Клинические рекомендации "Красная волчанка"
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РОССИЙСКОЙ ФЕДЕРАЦИИ
КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ
КРАСНАЯ ВОЛЧАНКА
Кодирование по Международной статистической классификации болезней и проблем, связанных со здоровьем: L93
Год утверждения (частота пересмотра): 2025
Пересмотр не позднее: 2027
ID: 222_2
Возрастная категория: Взрослые, Дети
Специальность:
Разработчик клинической рекомендации
Общероссийская общественная организация "Российское общество дерматовенерологов и косметологов"
Одобрено Научно-практическим Советом Минздрава России
Список сокращений
ДНК - дезоксирибонуклеиновая кислота
МКБ - Международная классификация болезней
СКВ - системная красная волчанка
Термины и определения
Красная волчанка - мультифакториальное аутоиммунное воспалительное заболевание соединительной ткани, поражающее различные органы и системы и имеющее широкий спектр клинических проявлений.
1. Краткая информация по заболеванию или состоянию (группы заболеваний или состояний)
1.1 Определение заболевания или состояния (группы заболеваний или состояний)
Красная волчанка - мультифакториальное аутоиммунное воспалительное заболевание соединительной ткани, поражающее различные органы и системы и имеющее широкий спектр клинических проявлений.
1.2 Этиология и патогенез заболевания или состояния (группы заболеваний или состояний)
Этиология дискоидной красной волчанки неизвестна. Важными звеньями патогенеза заболевания являются воздействие ультрафиолетового излучения, образование аутоантител и развитие аутоиммунных реакций, нарушение регуляции функций T-лимфоцитов и дендритных клеток.
Факторами риска развития дискоидной красной волчанки являются: длительное пребывание на солнце, морозе, ветре (работники сельского хозяйства, рыбаки, строители), I фототип кожи, наличие лекарственной непереносимости, наличие очагов хронической инфекции.
Факторами, провоцирующими развитие кожных форм красной волчанки, являются ультрафиолетовое излучение, некоторые лекарственные препараты (тербинафин, ингибиторы фактора некроза опухоли-, антиконвульсанты, ингибиторы протонного насоса, блокаторы кальциевых каналов, ингибиторы ангиотензин-превращающего фермента, - блокаторы, лефлуномид** и др.), вирусные инфекции, травмы кожи. Около 1/3 всех случаев подострой кожной красной волчанки индуцировано приемом медикаментов. Курение ассоциировано с риском развития кожных форм красной волчанки и более тяжелым течением заболевания. Изменение уровня половых гормонов (эстрогенов) также имеет важное значение в формировании предрасположенности к красной волчанки.
1.3 Эпидемиология заболевания или состояния (группы заболеваний или состояний)
Заболеваемость кожными формами красной волчанки составляет 3,0 - 4,2 случаев на 100000 населения в год, при этом больные с дискоидной красной волчанкой составляют 70 - 80%. Начало заболевания чаще всего отмечается в возрасте от 20 до 40 лет, женщины болеют чаще мужчин в несколько раз. У детей кожные формы красной волчанки встречаются значительно реже (в возрасте до 10 лет дети составляют 3% всех случаев), гендерные различия до полового созревания не выражены.
У больных кожной красной волчанкой возможно развитие системной красной волчанки. В первые годы после установления диагноза кожной красной волчанки риск развития и установления диагноза СКВ наиболее высок [66]. В Швеции вероятность установления диагноза СКВ в течение 1 года после того, как была диагностирована кожная красная волчанка, составила 12,1%, а в течение 3 лет - 18,1% [67]. В Дании вероятность установления диагноза СКВ у пациентов с кожной красной волчанкой составила 9,4% в первые 5 лет после того, как была диагностирована кожная красная волчанка, и 12,9% - через 10 лет после установления диагноза кожной красной волчанки [66]. Среди пациентов с кожной красной волчанкой риск развития СКВ был выше у женщин и у пациентов с подострой кожной красной волчанкой. Медиана времени, прошедшего от установления диагноза кожной красной волчанки до диагностики СКВ, составила 2,05 лет [66].
1.4 Особенности кодирования заболевания или состояния (группы заболеваний или состояний) по Международной статистической классификации болезней и проблем, связанных со здоровьем
Красная волчанка (L93):
L93.0 - Дискоидная красная волчанка
L93.1 - Подострая кожная красная волчанка
L93.2 - Другая ограниченная красная волчанка
1.5 Классификация заболевания или состояния (группы заболеваний или состояний)
Различают специфические и неспецифические поражения кожи при красной волчанке. Среди специфических поражений кожи выделяют хроническую, подострую и острую формы заболевания:
1. Острая кожная красная волчанка:
a. локализованная;
b. распространенная;
c. подобная токсическому эпидермальному некролизу.
2. Подострая кожная красная волчанка:
a. кольцевидная;
b. папуло-сквамозная/псориазиформная;
c. буллезная;
d. подобная токсическому эпидермальному некролизу.
3. Хроническая кожная красная волчанка:
a. дискоидная:
o локализованная;
o распространенная;
b. гипертрофическая/веррукозная;
c. глубокая/люпус-панникулит;
d. опухолевидная/папуло-муцинозная красная волчанка;
e. красная волчанка вследствие обморожения;
f. красная волчанка слизистых оболочек (полости рта, носа, гениталий, конъюнктивы);
g. лихеноидная дискоидная красная волчанка (красная волчанка/красный плоский лишай перекрестный синдром).
1.6 Клиническая картина заболевания или состояния (группы заболеваний или состояний)
Дискоидная красная волчанка характеризуется триадой симптомов: эритемой, гиперкератозом и атрофией. Очаги могут быть локализованными (с поражением преимущественно области лица (скулы, щеки и крылья носа), ушных раковин, волосистой части головы) или распространенными. На коже появляются гиперемические пятна, которые медленно увеличиваются в размерах, инфильтрируются и превращаются в возвышающиеся бляшки. На их поверхности в центральной части появляется сначала фолликулярный, а затем сплошной гиперкератоз. Чешуйки трудно отделяются, при их поскабливании ощущается болезненность (симптом Бенье-Мещерского). На обратной стороне снятой чешуйки обнаруживаются роговые шипики, погруженные в расширенные устья волосяных фолликулов. По периферии очагов сохраняется зона активного воспаления, имеется гиперпигментация. Бляшки медленно увеличиваются в размерах, в центральной части наблюдается разрешение элементов с формированием грубой западающей обезображивающей рубцовой атрофии кожи, на фоне которой могут появиться телеангиэктазии.
В области красной каймы губ высыпания представлены слегка инфильтрированными вишнево-красными пятнами, покрытыми небольшим количеством трудно удаляемых чешуек. При поражении волосистой части головы развивается эритема различной формы с шелушением на поверхности, по разрешении которой остается рубцовая атрофия, телеангиэктазии и участки гипо- и гиперпигментации. Зона рубцовой алопеции формируется в центре очагов, характерно присутствие участков с сохранившимися волосами в очагах облысения.
Глубокая красная волчанка (люпус-панникулит) клинически проявляется одним или несколькими глубоко расположенными плотными узлами, подвижными, четко контурированными и не спаянными с окружающими тканями. Кожа над узлами имеет застойную вишневую окраску, нередко встречаются очаги эритемы и гиперкератоза, характерные для дискоидной красной волчанки (сочетание глубокой и дискоидной красной волчанки). После разрешения узлов остаются участки атрофии подкожной клетчатки, проявляющиеся глубокими западениями. В отдельных случаях узлы могут изъязвляться, образуя при заживлении грубые втянутые рубцы. Возможно отложение солей кальция в коже с образованием кальцификатов. Высыпания обычно локализуется ассиметрично в области лица, шеи, плеч, молочных желез (люпус-мастит), бедер и ягодиц.
При веррукозной (гипертрофической) красной волчанке отмечается развитие одиночных резко выступающих над уровнем кожи бляшек с выраженным гиперкератозом и бородавчатой поверхностью. Наиболее частой локализацией этой формы красной волчанки является лицо, тыльная поверхность кистей, разгибательные поверхности предплечий и плеч. Веррукозная красная волчанка может сочетаться с дискоидной красной волчанкой, что облегчает диагностику заболевания. Отмечается резистентность высыпаний к проводимой терапии.
Красная волчанка вследствие обморожения представляет редкую форму заболевания, развитие которой индуцируется низкой температурой. Клиническая картина характеризуется папулами и небольшими бляшками синюшно-красного цвета, располагающимися на открытых участках кожи и дистальных отделах конечностей: в области пальцев кистей (85%) и стоп (42%), ушных раковин (9%), носа (6%). Высыпания существуют длительно, их эволюция не зависит от времени года. Возможно изъязвление или формирование веррукозных разрастаний, появление телеангиэктазий. Период между обморожением и развитием красной волчанки в среднем составляет около 3 - 4 лет.
Опухолевидная красная волчанка рассматривается рядом авторов, как хроническая кожная форма красной волчанки, другие относят ее к промежуточной форме заболевания. Клиническая картина представлена высыпаниями на коже в виде плотных уртикароподобных папул и бляшек красного цвета (от розового до синюшного), округлой, неправильной или кольцевидной формы, имеющих четкие границы, с блестящей поверхностью, которые локализуются на участках, подвергающихся инсоляции - в области верхней части груди, спины, плеч, шеи, лица. Иногда элементы могут сливаться, образуя полициклические фигуры. Обострения заболевания чаще наблюдаются в весенне-летний период. Высыпания могут спонтанно бесследно разрешаться спустя несколько недель или существовать длительно. Часто наблюдаются ежегодные обострения заболевания после пребывания на солнце с повторным появлением элементов на одних и тех же местах.
Красная волчанка слизистых оболочек может развиваться одновременно или предшествовать поражению кожи. Эта форма заболевания редко своевременно диагностируется (в 10 - 50% случаев). Высыпания чаще наблюдаются на слизистой оболочке полости рта, но могут локализоваться в полости носа, на гениталиях, конъюнктиве. Элементы представлены воспалительными очагами с инфильтрацией в основании, атрофией в центре, гиперкератозом в виде точек и полосок. Возможно развитие яркой гиперемии, единичных болезненных эрозий и язв. Разрешение высыпаний часто сопровождается формированием рубцов или рубцовой атрофии.
Подострая кожная красная волчанка имеет переходную клиническую картину между острой и хронической красной волчанке. Эта форма проявляется развитием папуло-сквамозных или кольцевидных эритематозных высыпаний. При псориазоформной красной волчанке элементы представлены гиперемическими папулами и небольшими бляшками в области плеч, верхней части груди и спины, редко - на коже лица, ушных раковин, волосистой части головы, которые могут сливаться между собой. На поверхности пятен и бляшек имеются плотно сидящие чешуйки и незначительный гиперкератоз, усиливающийся в области устьев волосяных фолликулов. Кольцевидная форма заболевания характеризуется формированием гиперемических пятен и эритем в виде колец и полициклических фигур с гиперкератозом и шелушением на поверхности, которые располагаются преимущественно на участках кожи, подвергающихся инсоляции. Возможно сочетание папуло-сквамозной и кольцевидной форм у одного больного. Высыпания при подострой кожной красной волчанке могут разрешаться без рубцов, образуя длительно существующие очаги гипопигментации с телеангиэктазиями на поверхности, или формировать очень поверхностную рубцовую атрофию. У данной категории больных часто имеются относительно нетяжелые системные проявления красной волчанки: артралгии, артриты и другие симптомы поражения костно-мышечной системы без вовлечения в патологический процесс почек, центральной нервной системы, серозных оболочек.
Буллезная красная волчанка - очень редкая форма заболевания, которая развивается в результате поражения аутоантителами волокон коллагена VII типа в области эпидермо-дермального соединения. На внешне неизмененной коже или на фоне эритемы, преимущественно на участках, подвергаемых инсоляции (лицо, шея, разгибательные поверхности плеч, верхняя часть спины и груди) появляются многочисленные мелкие пузырьки или крупные пузыри с напряженной покрышкой и серозным содержимым. Возможно образование буллезных элементов на слизистых оболочках. При разрешении высыпаний формируются вторичные гиперпигментные пятна или рубцы. Развитие буллезной формы красной волчанки свидетельствует о высокой активности и системных проявлениях заболевания.
Острая кожная форма красной волчанки всегда является проявлением системной красной волчанки, которая манифестирует с поражения кожи в 70 - 85% случаев. Острая форма красной волчанки характеризуется развитием на коже лица в области скул, щек и носа ("крылья бабочки") эритемы с цианотичным оттенком в центре и отеком. Реже встречаются распространенные пятнисто-папулезные высыпания. Элементы сыпи обычно появляются после пребывания на солнце, существуют несколько дней и разрешаются, оставляя незначительные гиперпигментные пятна. Своеобразным эквивалентом "бабочки" является центробежная эритема Биетта, которая возникает в области щек в виде слегка отечных, ярких гиперемических пятен, медленно увеличивающихся в размерах за счет периферического роста и одновременно разрешающихся в центральной части. Возможно поражение красной каймы губ, развитие отека лица, появление распространенных пятнисто-папулезных высыпаний на симметричных участках кожи. Поражение слизистой оболочки полости рта, твердого неба, носа может протекать с образованием эрозий и язв. В редких случаях клиническая картина острой кожной формы красной волчанки может иметь сходство с токсическим эпидермальным некролизом.
Неонатальная красная волчанка - редкая форма болезни, которая развивается при трансплацентарном прохождении антител анти-Ro/SS-A и/или анти-La/SS-B от матери плоду. Клинически неонатальная красная волчанка проявляется высыпаниями, схожими с подострой формой красной волчанки, и развитием блокад сердца, которые появляются в первые дни и недели жизни ребенка. Характерно поражение кожи центральной части лица, периорбитальных областей. У новорожденных детей могут также наблюдаться гемолитическая анемия, лейкопения, тромбоцитопения, гепатомегалия.
У пациентов с кожными формами красной волчанки нередко наблюдаются перекрестные проявления поражений кожи. Две и более клинических форм кожной красной волчанки наблюдаются у 35% больных, острая кожная красная волчанка, ассоциированная с дискоидной красной волчанкой - у 30%, с подострой кожной красной волчанкой - у 14%, с дискоидной и подострой кожной красной волчанкой - у 15% больных.
Вероятность развития системной красной волчанки составляет до 90% при острой красной волчанке, 35 - 50% - при подострой красной волчанке, около 20% - при распространенных формах хронической красной волчанке и не более 5% - при локализованной дискоидной красной волчанке.
У детей чаще встречается дискоидная красная волчанка (составляет 73% от всех кожных форм заболевания). Поражения кожи обычно носят ограниченный характер и локализуются в области лица, волосистой части головы и шеи. У детей с генерализованной формой дискоидной красной волчанки часто развивается СКВ [41].
2. Диагностика заболевания или состояния (группы заболеваний или состояний) медицинские показания и противопоказания к применению методов диагностики
2.1 Жалобы и анамнез
Больные предъявляют жалобы на высыпания, обычно не сопровождающиеся субъективными ощущениями.
Появлению высыпаний может способствовать солнечное или ультрафиолетовое излучение. Обострения заболевания чаще наблюдаются в весенне-летний период.
2.2 Физикальное обследование
Объем обследования больного красной волчанкой:
врач-дерматовенеролог - осмотр кожного покрова и видимых слизистых оболочек, определение симптома Бенье-Мещерского, осмотр кожи под увеличением (дерматоскопия), выполнение биопсии кожи с целью проведения патологоанатомического исследования биопсийного (операционного) материала кожи и/или патологоанатомического исследования биопсийного (операционного) материала кожи с применением иммунофлюоресцентных методов, общий (клинический) анализ крови, анализ крови биохимический общетерапевтический, иммунологические тесты на антинуклеарные антитела, реакция преципитации с кардиолипиновым антигеном, и общий (клинический) анализ мочи;
врач-педиатр/терапевт - осмотр кожного покрова и видимых слизистых оболочек, общий (клинический) анализ крови, анализ крови биохимический общетерапевтический, иммунологические тесты на антинуклеарные антитела, реакция преципитации с кардиолипиновым антигеном и общий (клинический) анализ мочи;
врач-ревматолог - осмотр кожного покрова и видимых слизистых оболочек, биопсия кожи с целью проведения патологоанатомического исследования биопсийного (операционного) материала кожи и/или патологоанатомического исследования биопсийного (операционного) материала кожи с применением иммунофлюоресцентных методов, общий (клинический) анализ крови, анализ крови биохимический общетерапевтический, иммунологические тесты на антинуклеарные антитела, реакция преципитации с кардиолипиновым антигеном и общий (клинический) анализ мочи.
Объективные клинические проявления поражений кожи при красной волчанке, выявляемые при физикальном обследовании, описаны в разделе "Клиническая картина".
- Рекомендуется поскабливание шпателем чешуек в очагах поражения (определение симптома Бенье-Мещерского) [23, 24, 35].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
Комментарии: у больных дискоидной красной волчанкой чешуйки трудно отделяются, при их поскабливании ощущается болезненность (положительный симптом Бенье-Мещерского).
2.3 Лабораторные диагностические исследования
Диагноз кожных форм красной волчанки устанавливается врачом-дерматовенерологом на основании клинической картины. Лабораторное обследование проводится для исключения системной красной волчанки, а также пациентам получающим системную терапию.
- Рекомендуется всем пациентам с кожными формами красной волчанки для определения активности патологического процесса и исключения системной красной волчанки, а также пациентам, получающим системную терапию антималярийными препаратами, #дапсоном** или #метотрексатом** для контроля безопасности системной терапии [25, 26, 35, 59 - 65]:
общий (клинический) анализ крови [25, 26, 35, 59 - 65]:
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
Комментарии: использование общего (клинического) анализа крови для контроля безопасности терапии антималярийными препаратами, #дапсоном** или #метотрексатом** необходимо из-за их способности влиять на кроветворение, вызывая анемию и/или нейтропению и/или тромбоцитопению [59 - 65].
- Рекомендуется всем пациентам с кожными формами красной волчанки для определения активности патологического процесса и исключения системной красной волчанки, а также пациентам, получающим системную терапию антималярийными препаратами, #дапсоном** или #метотрексатом** для контроля безопасности системной терапии [25, 26, 35, 59 - 65]:
анализ крови биохимический общетерапевтический с определением активности аланинаминотрансферазы, аспартатаминотрансферазы, -глютамилтранспептидазы, щелочной фосфатазы, исследование уровня мочевины, креатинина в крови, C-реактивного белка в сыворотке крови.
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
Комментарии: использование анализа крови биохимического общетерапевтического для контроля безопасности терапии антималярийными препаратами, #дапсоном** или #метотрексатом** необходимо из-за их способности влиять на функции печени [59 - 65].
- Рекомендуются всем пациентам с кожными формами красной волчанки для определения активности патологического процесса и исключения системной красной волчанки иммунологические тесты: исследование крови (количественный метод) на антинуклеарные антитела (антинуклеарный фактор - АНФ) методом непрямой иммунофлюоресценции (на клеточной линии HEp-2); при положительном результате (титр 1: 640 и выше) исследуется спектр антинуклеарных антител (качественный метод) методом иммуноблота, определяются антитела к двухцепочечной ДНК - анти-dsDNA и к экстрагируемому ядерному антигену Sm (Smith) - анти-Sm, антифосфолипидные антитела (методом иммуноферментного анализа), реакция преципитации с кардиолипиновым антигеном - RPR [25, 26].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
Комментарии: при кожных формах КВ могут вырабатываться аутоантитела. У больных дискоидной КВ наблюдается образование антител анти-Ro/SS-A, анти-La/SS-B и анти-annexin-1. У большинства пациентов с подострой кожной формой КВ выявляются анти-Ro/SS-A (70%), ANA (60 - 80%) и анти-La/SS-B (30 - 50%) антитела. При проведении дифференциальной диагностики важно учитывать, что для системной КВ характерно наличие антител к экстрагируемому ядерному антигену Sm (Smith) - анти-Sm и положительные тесты на анти-dsDNA.
- Рекомендуется всем пациентам с кожными формами красной волчанки для определения активности патологического процесса и исключения системной красной волчанки, а также пациентам, получающим системную терапию #дапсоном** или #метотрексатом** для контроля безопасности системной терапии общий (клинический) анализ мочи [25, 26, 35, 59, 60, 63 - 65].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
2.4 Инструментальные диагностические исследования
- Рекомендуется пациентам с кожными формами красной волчанки при недостаточной для установления диагноза определенности клинических данных осмотр кожи под увеличением (дерматоскопия) [31, 32].
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 3)
2.5 Иные диагностические исследования
- Рекомендуется пациентам с кожными формами красной волчанки при выявлении признаков поражения кожи, которые могут наблюдаться при других заболеваниях кожи, для проведения дифференциальной диагностики с другими заболеваниями кожи патолого-анатомическое исследования биопсийного (операционного) материала кожи из очага поражения [27, 28].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 3)
Комментарии: патоморфологические изменения при различных кожных формах красной волчанки могут иметь существенные отличия. Для дискоидной красной волчанки характерны изменения эпидермиса в виде гиперкератоза, усиливающегося в области устьев волосяных фолликулов и потовых желез, атрофии, вакуольной дегенерации базального слоя, утолщения базальной мембраны; в дерме отмечается отек и расширение сосудов сосочкового слоя, образование преимущественно лимфоцитарных инфильтратов вокруг сосудов и придатков кожи, базофильная дегенерация коллагена, отложения муцина. При подострой кожной форме красной волчанки изменения менее выражены: в эпидермисе гиперкератоз наблюдается только в области устьев волосяных фолликулов ("фолликулярные пробки"), атрофия и вакуолизация базальных кератиноцитов проявляются в меньшей степени; в дерме встречаются лимфоцитарные инфильтраты незначительной плотности, преимущественно в сосочковой части дермы. При глубокой красной волчанке эпидермис и дерма могут не вовлекаться в воспалительный процесс. Основные изменения наблюдаются в гиподерме, где процесс начинается с лобулярного панникулита с последующим вовлечением септальных перегородок. Гистологические изменения при опухолевидной красной волчанке характеризуются формированием плотных дермальных периваскулярных и периаднексальных лимфоцитарных инфильтратов, а также значительными отложениями муцина между коллагеновыми волокнами дермы, при этом эпидермис остается интактным.
- Рекомендуется пациентам с кожными формами красной волчанки при выявлении клинических и/или гистологических признаков поражения кожи, которые могут наблюдаться при других заболеваниях кожи, для проведения дифференциальной диагностики с другими заболеваниями кожи патолого-анатомическое исследование биопсийного (операционного) материала кожи с применением иммунофлюоресцентных методов из очага поражения [29, 30].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 3)
Комментарии: при прямом иммунофлюоресцентном исследовании биоптата кожи из очага поражения КВ в зоне эпидермо-дермального соединения выявляются крупноглобулярные отложения иммуноглобулинов IgM/IgG и комплемента - положительный тест "волчаночной полоски". У больных системной КВ этот тест может быть положительным и на участках непораженной кожи. Положительные результаты исследования биоптата кожи методом прямой иммунофлюоресценции не являются специфичными для КВ и могут наблюдаться при других дерматозах, а также у здоровых людей на участках, подвергшихся длительному солнечному облучению.
- Рекомендуется прием (осмотр, консультация) врача-ревматолога для исключения диагноза системной красной волчанки при положительном результате исследования крови на АНФ (титр 1: 640 и выше) [33].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 4)
Комментарии: у пациентов с кожными формами красной волчанки возможно развитие системной красной волчанки.
- Рекомендуется пациентам с кожными формами красной волчанки, которым планируется или проводится терапия противомалярийными препаратами, прием (осмотр, консультация) врача-офтальмолога - перед началом приема противомалярийных препаратов и во время лечения ими не реже 1 раза в 6 месяцев для контроля нежелательных явлений терапии (ретинопатия), включая осмотр глазного дна (офтальмоскопию) [34].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
3. Лечение, включая медикаментозную и немедикаментозную терапии, диетотерапию, обезболивание, медицинские показания и противопоказания к применению методов лечения
3.1 Консервативное лечение
Пациентам с кожными формами красной волчанки может проводиться наружная и системная лекарственная терапия. Наружно в качестве терапии первой линии используются кортикостероиды, применяемые в дерматологии, или другие препараты, применяемые в дерматологии (#такролимус** или #пимекролимус**). Для системной терапии пациентов с кожными формами красной волчанки в качестве системной терапии первой линии применяются противомалярийные препараты (гидроксихлорохин** или #хлорохин) [3, 4]. Гидроксихлорохин** является предпочтительным по сравнению с #хлорохином в виду лучшей переносимости. Из-за возможного развития ретинопатии при приеме антималярийных препаратов пациентом следует проводить офтальмоскопию, регулярный контроль лабораторных показателей. В случае острого характера поражения кожи или в момент начала терапии антималярийными препаратами или иммунодепрессантами могут быть назначены кортикостероиды системного действия коротким курсом [3, 4]. В случае недостаточной эффективности антималярийных препаратов могут быть назначены противолепрозные препараты (#дапсон**) или иммунодепрессанты (#метотрексат**).
- Рекомендуются пациентам с кожными формами красной волчанки для наружной терапии первой линии кортикостероиды, применяемые в дерматологии, или другие препараты, применяемые в дерматологии:
- #бетаметазон** 0,1% крем для наружного применения, 0,1% мазь для наружного применения наносить тонким слоем на пораженные участки кожи 2 раза в сутки наружно на очаги поражения [3].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
Комментарии: #бетаметазон** 0,1% крем для наружного применения, 0,1% мазь для наружного применения считаются оптимальными для нанесения на очаги поражения на туловище и конечностях [3]. #Бетаметазон** 0,1% крем для наружного применения и 0,1% мазь для наружного применения противопоказаны в детском возрасте до 6 месяцев.
Или
- клобетазол 0,05% крем для наружного применения, 0,05% мазь для наружного применения наносить 1 - 2 раза в сутки на очаги поражения [4, 38, 43 - 45].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
Комментарии: применение 0,05% крема и мази клобетазола считается оптимальным при расположении высыпаний на волосистой части головы, ладонях и подошвах [3]. Противопоказанием для назначения клобетазола 0,05% крема для наружного применения, 0,05% мази для наружного применения является детский возраст до 1 года. В детском возрасте от 1 года до 18 лет 0,05% крем и мазь клобетазол следует применять с осторожностью.
Или
- #метилпреднизолона ацепонат 0,1% мазь для наружного применения взрослым пациентам наносить на очаги поражения 1 раз в сутки [48].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 4)
Или
- #такролимус** 0,1% мазь для наружного применения 2 раза в сутки наносить на очаги поражения [2, 4, 8, 10].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 2)
Комментарии: применение 0,1% мази #такролимус** противопоказано в детском возрасте до 16 лет.
Или
- #пимекролимус** 1% крем для наружного применения наносить 2 раза в сутки на очаги поражения [9, 11, 49].
Уровень убедительности рекомендаций B (уровень достоверности доказательств - 2)
Комментарии: применение 0,1% крема #пимекролимус** противопоказано в детском возрасте до 3 месяцев.
Или
- #такролимус** 0,03% мазь для наружного применения взрослым и детям старше 6 лет наносить на очаги поражения 2 раза в сутки [50].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
Комментарии: применение 0,03% мази #такролимус** противопоказано в детском возрасте до 2 лет.
- Рекомендуются пациентам с кожными формами красной волчанки для системной терапии противомалярийные препараты:
- гидроксихлорохин** взрослым пациентам перорально 5 - 6 мг на кг массы тела в сутки (или 2 таблетки по 200 мг для взрослого среднего веса). После достижения клинического ответа, дозировка гидроксихлорохина** может быть постепенно уменьшена до 200 мг в сутки с продолжением терапии в течение не менее 2 - 3 месяцев [39, 52, 53].
Уровень убедительности рекомендаций B (уровень достоверности доказательств - 2)
Комментарии: прием препарата может продолжаться до 2 - 3 лет. Прекращение приема поддерживающих доз в 2,5 раза увеличивает риск рецидива дискоидной красной волчанки [8].
Или
- гидроксихлорохин** пациентам детского возраста перорально 5 мг на кг массы тела в сутки, но не более 400 мг в сутки, на протяжении не более 6 месяцев [54, 55].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 4)
Комментарии: гидроксихлорохин** противопоказан в возрасте до 6 лет (таблетки по 200 мг не предназначены для детей с массой тела менее 31 кг). У детей при длительной терапии имеется повышенный риск развития токсических эффектов [42].
Или
- #хлорохин взрослым пациентам перорально по 250 мг 1 - 2 раза в сутки в течение 5 дней, с перерывами на 2 дня, курсы лечения повторяют в течение 2 - 3 месяцев [53].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 3)
Или
- #хлорохин взрослым пациентам перорально 250 мг в сутки 5 - 7 дней в неделю в течение 2 месяцев и более [53].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 3)
- #хлорохин пациентам детского возраста перорально 3,5 мг/кг массы тела в сутки [42].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
- Рекомендуются пациентам с кожными формами красной волчанки при наличии островоспалительных высыпаний, выраженного обострения, в том числе в момент начала терапии антималярийными препаратами или иммунодепрессантами, кортикостероиды системного действия [3, 4]:
- #преднизолон** взрослым пациентам 10 - 40 мг перорально (поддерживающая доза 5 - 10 мг/сутки) в сутки перорально (поддерживающая доза 5 - 10 мг в сутки) длительность терапии определяется индивидуально [38, 68, 70].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
- Рекомендуются пациентам с кожными формами красной волчанки, у которых недостаточно эффективна системная терапия антималярийными препаратами, противолепрозные препараты (#дапсон**) или иммунодепрессанты (#метотрексат**):
- #дапсон** взрослым пациентам перорально 25 - 150 мг в сутки в 1 - 2 приема [4, 52, 56].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 4)
Комментарии: терапию #дапсоном** начинают с минимальной дозы 25 - 50 мг в сутки, повышая ее каждую неделю на 25 мг, пока не будет достигнута минимальная эффективная доза, но не более 200 мг в сутки [3, 52]. Во время лечения #дапсоном** необходим контроль показателей общего (клинического) анализа крови и функции печени [3]. #Дапсон** противопоказан в детском возрасте до 18 лет.
Или
- #метотрексат** 10 - 25 мг взрослым пациентам 1 раз в неделю перорально до достижения ремиссии [12, 13, 57, 58].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
Комментарии: Для контроля безопасности терапии #метотрексатом** необходимо проведение общего (клинического) анализа крови, анализа крови биохимического общетерапевтического, общего (клинического) анализа мочи.
3.2 Хирургическое лечение
Не применяется.
3.3 Иное лечение
Диетотерапия не применяется.
Обезболивание не применяется.
4. Медицинская реабилитация и санаторно-курортное лечение, медицинские показания и противопоказания к применению методов медицинской реабилитации, в том числе основанных на использовании природных лечебных факторов
Реабилитация пациентов с красной волчанкой достигается в условиях местных курортов. Пациентам с красной волчанкой противопоказаны физиотерапия и курортное лечение на юге страны с инсоляцией. Им нужно воздерживаться от купания в жарко натопленных банях, парилках, саунах, нежелательно длительно находиться у горячей плиты. Оптимальными условиями труда больных является работа в сухих теплых производственных помещениях [17].
5. Профилактика и диспансерное наблюдение, медицинские показания и противопоказания к применению методов профилактики
- Рекомендуются всем пациентам с красной волчанкой меры по защите кожи от солнечных лучей: ношение головных уборов, одежды с длинными рукавами, с закрытым декольте, брюк и длинных юбок, регулярные аппликации фотозащитных кремов с высоким индексом SPF (> 50) [18, 19].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
- Рекомендуется наблюдение пациентов с красной волчанкой врачами-дерматовенерологом, -ревматологом, -терапевтом/педиатром, -эндокринологом/детским эндокринологом, -офтальмологом, -неврологом, акушером-гинекологом. Осмотр пациента врачами-специалистами проводится 1 раз в 6 месяцев. Обследование больного включает выполнение следующих исследований: клинический анализ крови, общий анализ мочи, анализ крови биохимический с определением аланинаминотрансферазы, аспартатаминотрансферазы, -глютамилтранспептидазы, щелочной фосфатазы, мочевины, креатинина, C-реактивного белка; исследование крови на антинуклеарный фактор методом непрямой иммунофлюоресценции (на клеточной линии HEp-2). Пациентам, получающим антималярийные препараты выполняется осмотр глазного дна 1 раз в 6 месяцев. Диспансерное наблюдение позволяет значительно улучшить прогноз заболевания. Диспансеризация больных красной волчанкой обеспечивает полноценное обследование, своевременное лечение сопутствующих заболеваний, хронических очагов инфекции, проведение оздоровительных мероприятий [5].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
6. Организация оказания медицинской помощи
Показания к госпитализации:
- при тяжелом течении красной волчанки;
- при отсутствии эффекта от амбулаторного лечения в течение 1 месяца.
Показания к выписке пациента:
- достигнуто прекращение прогрессирования заболевания.
7. Дополнительная информация (в том числе факторы, влияющие на исход заболевания или состояния)
Длительная ремиссия при кожной красной волчанке достигается редко, ее достижение наиболее вероятно при дискоидной красной волчанке [69].
Критерии оценки качества медицинской помощи
N
Критерии качества
Оценка выполнения
1
Выполнен общий (клинический) анализ крови пациентам, получающим системную терапию противомалярийными препаратами, #дапсоном** или #метотрексатом**
Да/Нет
2
Выполнен анализ крови биохимический общетерапевтический пациентам, получающим системную терапию противомалярийными препаратами, #дапсоном** или #метотрексатом**
Да/Нет
3
Проведена наружная терапия кортикостероидами, применяемыми в дерматологии, или другими препаратами, применяемыми в дерматологии
Да/Нет
4
Проведен прием (осмотр, консультация) врача-офтальмолога пациенту с кожной формой красной волчанки, которому планируется или проводится терапия противомалярийными препаратами (гидроксихлорохином** или #хлорохином)
Да/Нет
Список литературы
1. Juhlin L. Treatment of psoriasis and other dermatoses with a single application of a corticosteroid left under a hydrocolloid occlusive dressing for one week. Acta Derm Venereol. 1989; 69 (4): 355 - 357.
2. Tzung T.Y., Liu Y.S., Chang H.W. Tacrolimus vs. clobetasol propionate in the treatment of facial cutaneous lupus erythematosus: a randomized, double-blind, bilateral comparison study. Br J Dermatol. 2007; 156 (1): 191 - 192.
3. Chang A.Y., Werth V.P. Treatment of cutaneous lupus. Curr Rheumatol Rep. 2011; 13 (4): 300 - 307.
4. Winkelmann R.R., Kim G.K., Del Rosso J.Q. Treatment of cutaneous lupus erythematosus. Review and assessment of treatment benefits based on Oxford centre for evidence-based medicine criteria. J Clin Aesthet Dermatol. 2013; 6 (1): 27 - 38.
5. Скрипкин Ю.К., Бутов Ю.С., Хамаганова И.В. и др. Поражения кожи при болезнях соединительной ткани. В: Клиническая дерматовенерология./под ред. Ю. К Скрипкина, Ю.С. Бутова. - М.: ГЭОТАР-Медиа, 2009. Т.II. - С. 234 - 277.
6. Ruzicka T, Sommerburg C, Goerz G. Treatment of cutaneous lupus erythematosus with acitretin and hydroxychloroquine. Br J Dermatol. 1992; 127 (5): 513 - 518.
7. Wozniacka A., McCauliffe D.P. Optimal use of antimalarials in treating cutaneous lupus erythematosus. Am J Clin Dermatol. 2005; 6 (1): 1 - 11.
8. Kuhn A., Gensch K., Haust M. et al. Efficacy of tacrolimus 0,1% ointment in cutaneous lupus erythematosus: a multicenter, randomized, double-blind, vehicle-controlled trial. J Am Acad Dermatol. 2011; 65 (1): 54 - 64.
9. Barikbin B., Givrad S., Yousefi M. et al. Pimecrolimus 1% cream versus betamethasone 17-valerate 0,1% cream in the treatment of facial discoid lupus erythematosus: a double-blind, randomized, pilot study. Clin Exp Dermatol. 2009; 34 (7): 776 - 780.
10. Drake L.A., Dinehart S.M., Farmer E.R. et al. Guidelines of care for cutaneous lupus erythematosus: American Academy of Dermatology. J Am Acad Dermatol. 1996; 34 (5Pt1): 830 - 836.
11. Kuhn A., Ochsendorf F., Bonsmann G. Treatment of cutaneous lupus erythematosus. Lupus 2010; 19 (9): 1125 - 1136.
12. Boehm I.B., Boehm G.A., Bauer R.. Management of cutaneous lupus erythematosus with low-dose methotrexate: indication for modulation of inflammatory mechanisms. Rheumatol Int. 1998; 18 (2): 59 - 62.
13. Wenzel J., Brahler S., Bauer R. et al. Efficacy and safety of methotrexate in recalcitrant cutaneous lupus erythematosus: results of a retrospective study in 43 patients. Br J Dermatol. 2005; 153 (1): 157 - 162.
14. Kuhn A., Landmann A. The classification and diagnosis of cutaneous lupus erythematosus. J Autoimmun. 2014; 48 - 49: 14 - 19.
15. Gronhagen C.M., Nyberg F. Cutaneous lupus erythematosus: an update. Indian Dermatol Online J. 2014; 5 (1): 7 - 13.
16. Pinto-Almeida T., Sanches M., Alves R., Selores M. Vesico-bullous subacute cutaneous lupus erythematosus - an uncommon entity successfully treated with dapsone and hydroxychloroquine. Dermatol Online J. 2012; 18 (8): 13.
17. Капкаев Р.А., Селисский Г.Д., Адо В.А. Диспансеризация при кожных и венерических заболеваниях. Ташкент: Медицина, 1989. - 184 с.
18. Moura Filho J.P., Peixoto R..L, Martins L.G. et al. Lupus erythematosus: considerations about clinical, cutaneous and therapeutic aspects. An Bras Dermatol. 2014; 89 (1): 118 - 125.
19. Biazar C., Sigges J., Patsinakidis N. et al. Cutaneous lupus erythematosus: first multicenter database analysis of 1002 patients from the European Society of Cutaneous Lupus Erythematosus (EUSCLE). Autoimmun Rev. 2013; 12 (3): 444 - 454.
20. Kuhn A., Aberer E.,  . et al. S2k guideline for treatment of cutaneous lupus erythematosus - guided by the European Dermatology Forum (EDF) in cooperation with the European Academy of Dermatology and Venereology (EADV). J Eur Acad Dermatol Venereol. 2017; 31 (3): 389 - 404.
. et al. S2k guideline for treatment of cutaneous lupus erythematosus - guided by the European Dermatology Forum (EDF) in cooperation with the European Academy of Dermatology and Venereology (EADV). J Eur Acad Dermatol Venereol. 2017; 31 (3): 389 - 404.
21. Sigges J., Biazar C., Landmann A. et al. Therapeutic strategies evaluated by the European Society of Cutaneous Lupus Erythematosus (EUSCLE) Core Set Questionnaire in more than 1000 patients with cutaneous lupus erythematosus. Autoimmun Rev. 2013; 12: 694 - 702.
22. Wenzel J., Brahler S., Bauer R. et al. Ef cacy and safety of methotrexate in recalcitrant cutaneous lupus erythematosus: results of a retrospective study in 43 patients. Br J Dermatol. 2005; 153 (1): 157 - 162.
23. Свинцицкий А.С. Системная красная волчанка: особенности клинической симптоматики. Doctor. 2002; 1: 22-6.
24. Главинская Т.А. Лечение и профилактика красной волчанки и склеродермии: Учеб. пособие. Н. Новгород: НГМА; 2000.
25. Бертсиас Г.И. Рекомендации EULAR по лечению системной красной волчанки. Научно-практическая ревматология. 2008; 1: 93-6.
26. Белик И.Е. Кожная красная волчанка: классификация, диагностика, тактика ведения больных. Дерматология та венерология. 2009; 3: 44 - 50.
27. Crowson A.N., Magro C.M. Cutaneous histopathology of lupus erythematosus. Diagnostic Histopathology. 2009; 15 (4): 157 - 185. https://doi.org/10.1016/j.mpdhp.2009.02.006
28. Ellis F.A., Bundick W.R.. Histology of lupus erythematosus. Ama Arch Derm Syphilol. 1954; 70 (3): 311 - 324. doi: 10.1001/archderm.1954.01540210051009.
29. Bharti S., Dogra S., Saikia B. et al. Immunofluorescence profile of discoid lupus erythematosus. Indian J Pathol Microbiol. 2015; 58 (4): 4794 - 4782
30. Isfer RS, Sanches  , Festa Neto C, et al. Direct immunofluorescence in lupus erythematosus (LE). Sao Paulo Med J. 1996; 114 (2): 1141 - 1147. doi: 10.1590/s1516-31801996000200007
, Festa Neto C, et al. Direct immunofluorescence in lupus erythematosus (LE). Sao Paulo Med J. 1996; 114 (2): 1141 - 1147. doi: 10.1590/s1516-31801996000200007
31. Jha AK, Sonthalia S, Sarkar R. Dermoscopy of discoid lupus erythematosus. Indian Dermatol Online J. 2016; 7: 458
32. Lallas A., Apalla Z., Lefaki I. et al. Dermoscopy of discoid lupus erythematosus. Br J Dermatol. 2013; 168 (2): 284 - 288
33. Lai N.S., Tsai T.Y., Koo M. et al. Patterns of ambulatory medical care utilization and rheumatologist consultation predating the diagnosis of systemic lupus erythematosus: A National population-based study. PloS One. 2014; 9 (7): e101485.10.1371/journal.pone.0101485.
34. Sivaraj R.R., Durrani O.M., Denniston A.K. et al. Ocular manifestations of systemic lupus erythematosus. Rheumatology (Oxford). 2007; 46 (12): 1757 - 1762.
35. Злобина Т.И., Казанцева Н.Ю. Трудная диагностика системной красной волчанки. Сибирский медицинский журнал. 2015; 135 (4): 114 - 117.
36. Насонов Е.Л, Шекшина С.В., Клюквина Н.Г., Насонова В.А. Новые направления фармакотерапии системной красной волчанки (опыт применения микофенолата мофетила). Клиническая медицина. 2002; 4: 26 - 30.
37. Клюквина Н.Г. Алгоритм лечения системной красной волчанки. Медицинский совет. 2016; (8): 103 - 109.
38. Рациональная фармакотерапия заболеваний кожи и инфекций, передаваемых половым путем: Рук. для практикующих врачей.//А.А. Кубанова, В.И. Кисина, Л.А. Блатун, А.М. Вавилов и др.; под общ. ред. А.А. Кубановой, В.И. Кисиной. М.: Литерра, 2005; 882 с.
39. Tsang V., Leung A.K., Lam J.M. Cutaneous lupus erythematosus in children. Curr Pediatr Rev. 2021; 17 (2): 103 - 110. doi: 10.2174/1573396317666210224144416.
40. Arkin L.M., Buhr K., Brandling-Bennett H., Chiu Y., Chong B., Curran M. et al. Practice-based differences in paediatric discoid lupus erythematosus. Br J Dermatol. 2019; 181 (4): 805 - 810. doi: 10.1111/bjd.17780.
41. Ezeh N, Ardalan K, Buhr KA, Nguyen C, Al Ahmed O, Ardoin SP et al. Cross-sectional characteristics of pediatric-onset discoid lupus erythematosus: Results of a multicenter, retrospective cohort study. J Am Acad Dermatol. 2022 Sep; 87(3): 559 - 566. doi: 10.1016/j.jaad.2022.04.028.
42. Meurer M. Childhood discoid lupus erythematosus and antimalarials. Dermatology. 2003; 207(2): 133. doi: 10.1159/000071781.
43. Адаскевич В.П. Наружная кортикостероидная терапия дерматозов. Рецепт. 2006: 3 (47): 67 - 71.
44. Lim D, Hatami A, Kokta V, Piram M. Linear cutaneous lupus erythematosus in children-report of two cases and review of the literature: A case report. SAGE Open Med Case Rep. 2020 Dec 9; 8: 2050313X20979206.
45. Iorizzo M, Misciali C, Lorenzi S. A 14-year-old boy with an irregularly bordered, erythematous, alopecic patch of the scalp. Int J Trichology. 2016; 8 (3): 150 - 152.
46. Гайнулин Ш.М., Гребенюк В.Н., Гришко Т.Н., Бассе Ф.Б. Особенности клиники дискоидной красной волчанки у детей. Вестник дерматологии и венерологии. 2010; 4: 55 - 59.
47. Гребенюк В.Н., Турбовская С.Н., Гришко Т.Н. и др. Дискоидная красная волчанка у девочки 2 лет. Клиническая дерматология и венерология. 2017; 16 (2): 19 - 23.
48. Котрехова Л.П., Вашкевич А.А. Опыт применения метилпреднизолона ацепоната в терапии опухолевидной красной волчанки. Вестник дерматологии и венерологии. 2015; (4): 132 - 136.
49. Tlacuilo-Parra A.,  ,
,  . et al. Pimecrolimus 1% cream for the treatment of discoid lupus erythematosus. Rheumatology (Oxford). 2005; 44 (12): 1564 - 1568.
. et al. Pimecrolimus 1% cream for the treatment of discoid lupus erythematosus. Rheumatology (Oxford). 2005; 44 (12): 1564 - 1568.
50. Kawachi Y., Taguchi S., Fujisawa Y. et al. Linear childhood discoid lupus erythematosus following the lines of Blaschko: successfully treated with topical tacrolimus. Pediatr Dermatol. 2011; 28 (2): 205 - 207.
51. McCauliffe D.P. Cutaneous lupus erythematosus. Semin Cutan Med Surg. 2001; 20 (1): 14 - 26.
52. Хайрутдинов В.Р., Белоусова И.Э. Современные представления о кожных формах красной волчанки. Opinion Leader. 2020. N 10 (39): 60 - 66.
53. Chang A.Y., Piette E.W., Foering K.P. et al. Response to antimalarial agents in cutaneous lupus erythematosus: a prospective analysis. Arch Dermatol. 2011; 147 (11): 1261 - 1267.
54. Siamopoulou-Mavridou A, Stefanou D, Drosos AA. Subacute cutaneous lupus-erythematosus in childhood. Clin Rheumatol. 1989; 8 (4): 533 - 537.
55. Viardot-Helmer A, Deisz S, Baron JM, Megahed M, Ott H. Lupus-Pannikulitis im Adoleszentenalter [Lupus panniculitis in adolescence]. Hautarzt. 2007; 58 (11): 920 - 992. German.
56. Klebes M., Wutte N., Aberer E. Dapsone as second-line treatment for cutaneous lupus erythematosus? A retrospective analysis of 34 patients and a review of the literature. Dermatology. 2016; 232 (1): 91 - 96.
57. Nutan F., Ortega-Loayza A.G. Cutaneous lupus: A brief review of old and new medical therapeutic options. J Investig Dermatol Symp Proc. 2017 Oct; 18 (2): S64 - S68. doi: 10.1016/j.jisp.2017.02.001
58. Huber A.,  , Bauer R. et al. Methotrexate treatment in cutaneous lupus erythematosus: subcutaneous application is as effective as intravenous administration. Br J Dermatol. 2006; 155 (4): 861 - 862.
, Bauer R. et al. Methotrexate treatment in cutaneous lupus erythematosus: subcutaneous application is as effective as intravenous administration. Br J Dermatol. 2006; 155 (4): 861 - 862.
59. Wolverton S.E. Monitoring for adverse effects from systemic drugs used in dermatology. J Am Acad Dermatol. 1992; 26: 661 - 679.
60. Wolverton S.E., Remlinger K. Suggested guidelines for patient monitoring: hepatic and hematologic toxicity attributable to systemic dermatologic drugs. Dermatol Clin. 2007; 25 (2): 195 - 205.
61. Green M, Williams L, Boh E, Kuraitis D. Utility of hydroxychloroquine laboratory monitoring in dermatologic and rheumatologic patients. Arch Dermatol Res. 2024 May 22; 316(5): 194.
62. Fernandez AP. Updated recommendations on the use of hydroxychloroquine in dermatologic practice. J Am Acad Dermatol. 2017; 76 (6): 1176 - 1182.
63. Molinelli E., Paolinelli M., Campanati A. et al. Metabolic, pharmacokinetic, and toxicological issues surrounding dapsone. Expert Opin Drug Metab Toxicol. 2019; 15 (5): 367 - 379.
64. Zhu Y.I., Stiller M.J. Dapsone and sulphones in dermatology: Overview and update. J Am Acad Dermatol. 2001; 45 (3): 420 - 434.
65. Hajar T., Latour E.J., Haynes D. et al. Low-dose methotrexate in dermatology: the utility of serological monitoring in a real-world cohort. J Dermatolog Treat. 2022; 33 (4): 2161 - 2167.
66. Petersen M.P., Moller S., Bygum A. et al. Epidemiology of cutaneous lupus erythematosus and the associated risk of systemic lupuse: A nationwide cohort study in Denmark. Lupus. 2018; 27 (9): 1424 - 1430.
67. Gronhagen C.M., Fored C.M., Granath F., Nyberg F. Cutaneous lupus erythematosus and the association with systemic lupus erythematosus: A population-based cohort of 1088 patients in Sweden. Br J Dermatol. 2011; 164 (6): 1335 - 1341.
68. Теплюк Н.П., Грабовская О.В., Ражева П.А. Клинический случай волчаночного панникулита. Российский журнал кожных и венерических болезней. 2020; 23 (5): 334 - 340.
69. Fayard D., Franc s C., Amoura Z. et al. Prevalence and factors associated with long-term remission in cutaneous lupus: A longitudinal cohort study of 141 cases. J Am Acad Dermatol. 2022; 87 (2): 323 - 332.
70. Новоселецкая А.И., Белазарович А.А. Красная волчанка в практике врача-дерматолога "Dermatovenereology. Cosmetology", 2020, volume 6, N 3.
Приложение А1
СОСТАВ
РАБОЧЕЙ ГРУППЫ ПО РАЗРАБОТКЕ И ПЕРЕСМОТРУ
КЛИНИЧЕСКИХ РЕКОМЕНДАЦИЙ
1. Кубанов Алексей Алексеевич - академик РАН, доктор медицинских наук, профессор, Президент Российского общества дерматовенерологов и косметологов.
2. Самцов Алексей Викторович - доктор медицинских наук, профессор, член Российского общества дерматовенерологов и косметологов.
3. Хайрутдинов Владислав Ринатович - доктор медицинских наук, профессор, член Российского общества дерматовенерологов и косметологов.
4. Чикин Вадим Викторович - доктор медицинских наук, старший научный сотрудник отдела дерматологии ФГБУ "ГНЦДК" Минздрава России, член Российского общества дерматовенерологов и косметологов.
Конфликт интересов: Авторы заявляют об отсутствии конфликта интересов.
Приложение А2
МЕТОДОЛОГИЯ РАЗРАБОТКИ КЛИНИЧЕСКИХ РЕКОМЕНДАЦИЙ
Целевая аудитория данных клинических рекомендаций:
1. Врачи-специалисты: дерматовенерологи, ревматологи.
2. Ординаторы и слушатели циклов повышения квалификации по специальности "Дерматовенерология".
Таблица 1. Шкала оценки уровней достоверности доказательств (УДД) для методов диагностики (диагностических вмешательств)
УДД
Расшифровка
1
Систематические обзоры исследований с контролем референсным методом или систематический обзор рандомизированных клинических исследований с применением мета-анализа
2
Отдельные исследования с контролем референсным методом или отдельные рандомизированные клинические исследования и систематические обзоры исследований любого дизайна, за исключением рандомизированных клинических исследований, с применением мета-анализа
3
Исследования без последовательного контроля референсным методом или исследования с референсным методом, не являющимся независимым от исследуемого метода или нерандомизированные сравнительные исследования, в том числе когортные исследования
4
Несравнительные исследования, описание клинического случая
5
Имеется лишь обоснование механизма действия или мнение экспертов
Таблица 2. Шкала оценки уровней достоверности доказательств (УДД) для методов профилактики, лечения, медицинской реабилитации, в том числе основанных на использовании природных лечебных факторов (профилактических, лечебных, реабилитационных вмешательств)
УДД
Расшифровка
1
Систематический обзор РКИ с применением мета-анализа
2
Отдельные РКИ и систематические обзоры исследований любого дизайна, за исключением РКИ, с применением мета-анализа
3
Нерандомизированные сравнительные исследования, в т.ч. когортные исследования
4
Несравнительные исследования, описание клинического случая или серии случаев, исследования "случай-контроль"
5
Имеется лишь обоснование механизма действия вмешательства (доклинические исследования) или мнение экспертов
Таблица 3. Шкала оценки уровней убедительности рекомендаций (УУР) для методов профилактики, диагностики, лечения, медицинской реабилитации, в том числе основанных на использовании природных лечебных факторов (профилактических, диагностических, лечебных, реабилитационных вмешательств)
УУР
Расшифровка
A
Сильная рекомендация (все рассматриваемые критерии эффективности (исходы) являются важными, все исследования имеют высокое или удовлетворительное методологическое качество, их выводы по интересующим исходам являются согласованными)
B
Условная рекомендация (не все рассматриваемые критерии эффективности (исходы) являются важными, не все исследования имеют высокое или удовлетворительное методологическое качество и/или их выводы по интересующим исходам не являются согласованными)
C
Слабая рекомендация (отсутствие доказательств надлежащего качества (все рассматриваемые критерии эффективности (исходы) являются неважными, все исследования имеют низкое методологическое качество и их выводы по интересующим исходам не являются согласованными)
Порядок обновления клинических рекомендаций.
Механизм обновления клинических рекомендаций предусматривает их систематическую актуализацию - не реже чем один раз в три года, а также при появлении новых данных с позиции доказательной медицины по вопросам диагностики, лечения, профилактики и реабилитации конкретных заболеваний, наличии обоснованных дополнений/замечаний к ранее утвержденным клиническим рекомендациям, но не чаще 1 раза в 6 месяцев.
Приложение А3
СПРАВОЧНЫЕ МАТЕРИАЛЫ,
ВКЛЮЧАЯ СООТВЕТСТВИЕ ПОКАЗАНИЙ К ПРИМЕНЕНИЮ
И ПРОТИВОПОКАЗАНИЙ, СПОСОБОВ ПРИМЕНЕНИЯ И ДОЗ ЛЕКАРСТВЕННЫХ
ПРЕПАРАТОВ, ИНСТРУКЦИИ ПО ПРИМЕНЕНИЮ
ЛЕКАРСТВЕННОГО ПРЕПАРАТА
Данные клинические рекомендации разработаны с учетом следующих нормативно-правовых документов:
Приказ Минздрава России от 15.11.2012 N 924н "Об утверждении Порядка оказания медицинской помощи населению по профилю "дерматовенерология".
Приложение Б
АЛГОРИТМЫ ДЕЙСТВИЙ ВРАЧА
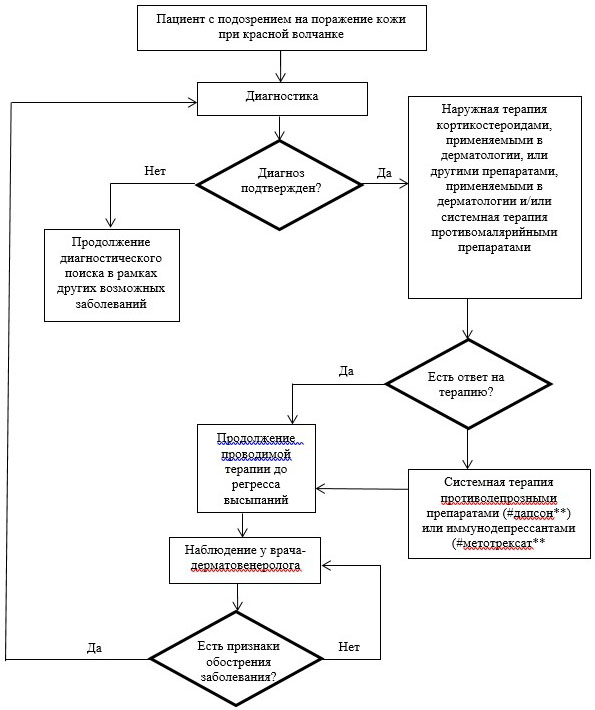
Блок-схема 1. Алгоритм ведения пациента
Приложение В
ИНФОРМАЦИЯ ДЛЯ ПАЦИЕНТА
1. Ухудшение состояния кожи при красной волчанке может быть вызвано солнечным или ультрафиолетовым излучением. В связи с этим больным необходимо соблюдать меры по защите кожи от солнечных лучей: ношение головных уборов, одежды с длинными рукавами, с закрытым декольте, брюк и длинных юбок, регулярные аппликации фотозащитных кремов с высоким индексом SPF (> 50).
2. Поражение кожи при красной волчанке может быть одним из проявлений системной красной волчанки, что проведения консультации врача-ревматолога для исключения системности процесса.
Приложение Г1 - ГN
ШКАЛЫ ОЦЕНКИ, ВОПРОСНИКИ И ДРУГИЕ ОЦЕНОЧНЫЕ ИНСТРУМЕНТЫ
СОСТОЯНИЯ ПАЦИЕНТА, ПРИВЕДЕННЫЕ В КЛИНИЧЕСКИХ РЕКОМЕНДАЦИЯХ
Шкалы не применяются.
