"Клинические рекомендации "Острые заболевания и травмы органов мошонки и полового члена у детей"
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РОССИЙСКОЙ ФЕДЕРАЦИИ
КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ
ОСТРЫЕ ЗАБОЛЕВАНИЯ И ТРАВМЫ
ОРГАНОВ МОШОНКИ И ПОЛОВОГО ЧЛЕНА У ДЕТЕЙ
Кодирование по Международной статистической классификации болезней и проблем, связанных со здоровьем: N45.0, N45.9, N47, N48.1, N48.3, N48.6, N49.2, N49.8, N49.9, N51.1, N51.2, S30.2, S31.2, S31.3, S31.5, N44
Год утверждения (частота пересмотра): 2025
Пересмотр не позднее: 2027
ID: 1014_1
Возрастная категория: Дети
Специальность:
Разработчик клинической рекомендации
Общероссийская общественная организация "Российская ассоциация детских хирургов"
Одобрено Научно-практическим Советом Минздрава России
Список сокращений
АБТ - антибактериальная терапия
АСАТ - антиспермальные антитела
ЕАУ - европейская ассоциация урологов
МРТ - магнитно-резонансная томография
ОАК - общий (клинический) анализ крови
ОАМ - общий (клинический) анализ мочи
ОЗЯ - острые заболевания яичка
РКИ - рандомизированное клиническое исследование
СР - степень рекомендации
УД - уровень доказательности
УЗИ - ультразвуковое исследование
УЗДГ - ультразвуковая допплерография
ЦДК - цветовое допплеровское картирование
Термины и определения
Баланопостит - воспаление головки полового члена (баланит) и крайней плоти (постит)
Вывих яичка - смещение одного или обоих яичек при травме под кожу живота, в паховый канал, промежность или бедро
Гидатида яичка (гидатида Морганьи, appendix testis) - рудиментарное образование небольших размеров, представляет собой рудимент краниального отдела Мюллерова протока и располагается на верхнем полюсе яичка
Гидатида придатка яичка - небольшое рудиментарное образование происходит из Вольфова протока и располагается на головке придатка
Интермиттирующий перекрут яичка - эпизоды перекручивания и самостоятельного раскручивания яичка
Интравагинальный перерекрут яичка - перекрут семенного канатика в полости собственной влагалищной оболочки
Короткая уздечка крайней плоти - уменьшение длины уздечки крайней плоти и/или снижение ее эластичности
Мануальная деторсия - манипуляция, применяющаяся при перекруте яичка, при которой производится ручное вращение яичка в направлении противоположном перекруту
Парафимоз - ущемление головки полового члена в результате сдавления ее кольцом сужения крайней плоти, приводящее к нарушению кровообращения
Перекрут яичка - скручивание семенного канатика, приводящий к частичной или полной обструкции кровотока и ишемии яичка
Перекрут гидатиды - перекрут ножки рудиментарного образования (гидатиды Морганьи), приводящий к вторичным воспалительным изменениям органов мошонки
Перекрут яичка со спонтанной деторсией - перекрут, разрешившийся самопроизвольно без медицинских манипуляций
Приапизм - патологическое гемодинамическое состояние, характеризующееся пролонгированной эрекцией длительностью более 4 часов и не связанное с сексуальной стимуляцией
Рецидивирующий перекрут яичка - перекрут яичка, возникший повторно после хирургического лечения
Разрыв яичка - повреждение белочной оболочки и паренхимы яичка травматического происхождения
Разрыв придатка яичка - повреждение оболочки и паренхимы придатка травматического происхождения
Симптом "синей точки" - просвечивание через кожу мошонки перекрученной некротизированной гидатиды
Симптом "водоворота"/"улитки" - спиралевидный ход семенного канатика при перекруте яичка при УЗИ и УЗДГ
Травма - повреждение, под которым понимают нарушение анатомической целостности или физиологических функций органов и тканей тела человека, возникающее в результате внешнего воздействия (механического, термического, химического и т.д.)
Травматическая ампутация полового члена - полное отделение полового члена от тела в результате травмы
Фимоз - сужение крайней плоти, не позволяющее обнажить головку полового члена
Циркумцизия - хирургическое удаление крайней плоти
Экстравагинальный перекрут яичка - перекрут семенного канатика вне полости собственной влагалищной оболочки, со всеми оболочками вместе
Язык колокола (bell-clapper) - анатомическая особенность, когда влагалищная оболочка яичка распространяется на семенной канатик, что может способствовать интравагинальному перекруту яичка
1. Краткая информация по заболеванию или состоянию (группы заболеваний или состояний)
1.1 Определение заболевания или состояния (группы заболеваний или состояний)
Острые заболевания яичка (ОЗЯ) - сборное понятие, включающее в себя несколько острых заболеваний органов мошонки, проявляющихся однотипной клинической картиной - боль, отек, гиперемия разной степени выраженности [1 - 9]. В отечественной литературе и практическом здравоохранении также используются термины "синдром острой мошонки", "синдром отечной мошонки", "синдром отечной и гиперемированной мошонки" [1 - 8], в англоязычной литературе - "acute scrotum", "acute scrotal disease" [5, 9 - 11].
Основными заболеваниями, входящими в понятие ОЗЯ являются перекрут гидатиды яичка и перекрут гидатиды придатка яичка; перекрут яичка; острые воспалительные заболевания органов мошонки (орхоэпидимит, эпидидимит).
Перекрут гидатиды (appendix testis torsion, torsion of the testicular appendix) - перекрут ножки рудиментарных образований в области верхнего полюса яичка или в области придатка яичка. Также в литературе используют термины: некроз гидатиды, острое поражение гидатиды, патология гидатиды Морганьи, привеска яичка/придатка, аппендикса яичка/придатка. Перекрут гидатиды - наиболее частая патология в структуре ОЗЯ у детей и составляет 62 - 84% [1 - 9, 11 - 15].
Перекрут яичка (заворот яичка, перекрут семенного канатика, testicular torsion, spermatic cord torsion) - скручивание семенного канатика, приводящее к частичной или полной обструкции кровотока и ишемии яичка. Перекрут яичка является наиболее тяжелой патологией, связанной с ишемией и угрозой некроза яичка и составляет 11 - 23% в структуре ОЗЯ [1 - 15, 18].
Острые воспалительные заболевания органов мошонки - неспецифический эпидидимит, орхит и эпидидимоорхит встречаются с частотой 12 - 18% [1 - 15, 18]. Наиболее часто отмечаются воспалительные изменения придатка, яичко вовлекается в патологический процесс вторично. Воспалительный процесс может носить как инфекционный (бактериальный), так и асептический характер.
Редкие формы ОЗЯ представлены аллергическим отеком мошонки, паразитарными заболеваниями, новообразованиями яичка, тромбозом сосудов семенного канатика, болезнью Фурнье [1, 4, 19].
Среди острых заболеваний полового члена наиболее часто у детей встречаются баланопостит и парафимоз. Фимоз нельзя отнести к острым заболеваниям, однако он может способствовать развитию баланопостита и привести к острой задержке мочи.
Баланопостит - это воспалительное заболевание, характеризующееся воспалением головки полового члена (баланит) и крайней плоти (постит).
Фимоз - сужение крайней плоти, не позволяющее обнажить головку полового члена.
Парафимоз - ущемление головки полового члена в результате сдавления ее кольцом сужения крайней плоти, приводящее к нарушению кровообращения.
Приапизм - патологическое гемодинамическое состояние, характеризующееся не связанной с сексуальной стимуляцией пролонгированной эрекцией, которая длится более четырех часов [16].
Травмы органов мошонки и полового члена - нарушение анатомической целостности и/или физиологических функций органов мошонки и полового члена, возникающее в результате внешнего воздействия (механического, термического, химического и т.д.). Травмы могут быть как закрытыми (тупые), так и открытыми (раны) [1 - 8].
Гематома мошонки - кровоизлияние в стенку мошонки.
Ушиб яичка - травма органа без повреждения его целостности.
Разрыв яичка - повреждение белочной оболочки и паренхимы яичка.
Разрыв придатка яичка - повреждение оболочки и паренхимы придатка.
Посттравматический эпидидимит - асептическое воспаление придатка яичка после травмы.
Вывих яичка или дислоцирующее повреждение - смещение одного или обоих яичек при травме в паховый канал, под кожу живота, промежности или бедра.
1.2 Этиология и патогенез заболевания или состояния (группы заболеваний или состояний)
Перекрут яичка. На фоне существующих врожденных аномалий фиксации яичка при резком сокращении кремастерной мышцы, подтягивающей яичко кверху, происходит подкручивание яичка вдоль оси семенного канатика, дальнейшие рефлекторные непроизвольные сокращения мышцы приводят к усугублению степени перекрута иногда до 2 - 3 полных оборотов. Это приводит к передавливанию сосудов и ишемии яичка, при неоказании своевременной помощи через 4 - 8 часов с учетом чувствительности тестикулярной ткани развиваются необратимые некротические изменения [1 - 9, 11 - 14]. При неполном перекруте жизнеспособность яичка может сохраняться и при более длительном сроке заболевания.
Перекрут гидатиды. Нарушение кровообращения гидатиды происходит в результате перекрута ее ножки от воздействия инерционных сил, возникающих при движении яичка. При сокращении кремастерной мышцы яичко может совершить короткое вращательное движение вокруг своей оси. Гидатида по инерции продолжает вращение, что способствует ее перекруту. Вследствие перекрута ножки возникает геморрагический инфаркт гидатиды - диффузное кровоизлияние в строму и некроз органа. Инфаркт гидатиды может происходить и без перекрута ножки, в результате тромбоза вены ножки гидатиды, в результате перегибов и ротации, обусловленных высокой мобильностью органа [1 - 9].
Острые воспалительные заболевания органов мошонки. Среди причин развития воспаления различают бактериальные, абактериальные и травматические факторы. Наиболее часто отмечаются воспалительные изменения придатка, яичко вовлекается в патологический процесс вторично (эпидидимоорхит) [1 - 10, 86, 88]. Изолированный орхит является редким заболеванием. Обычно он вызывается гематогенной вирусной инфекцией. Самая частая причина вирусного орхита - эпидемический паротит, но также был описан инфекционный мононуклеоз как этиологический фактор [5]. У мальчиков препубертатного возраста этиология эпидидимита обычно неизвестна, поскольку инфекционный агент выявляют только в 25% случаев. Посев мочи обычно стерильный, и в отличие от мальчиков старшего возраста частота заболеваний, передающихся половым путем, очень низкая [5]. Врожденные аномалии мочеполового тракта могут приводить к нарушениям уродинамики и развитию эпидидимита. Рефлюкс стерильной мочи по семявыносящему протоку в придаток приводит к воспалительному процессу. В этиологии бактериальных эпидидимоорхитов играет роль бактериальная флора, чаще представленная кишечной палочкой, стафилококком, стрептококком; реже протеем, энтерококком, синегнойной палочкой. Описаны 4 пути проникновения инфекции в придаток и яичко: гематогенный, лимфогенный, секреторный, каналикулярной (восходящий) [4, 5]. Каналикулярный путь инфицирования подтверждается тем, что эпидидимит почти не возникает при общих инфекционных заболеваниях. При эпидидимоорхите, в первую очередь, поражается придаток, деструктивные изменения чаще встречаются в хвосте придатка. Распространению инфекции способствуют антиперистальтические сокращения и повышение гидростатического давления в предстательной части уретры и семявыносящего протока. Сравнительный анализ выделенных микроорганизмов из различных сред (мазки из уретры, средняя порция мочи, биоптаты придатка и яичка) подтвердил их идентичность [98]. При гематогенном распространении инфекции первично поражается яичко, что возможно при септикопиемии или вирусемии при инфекционных заболеваниях (эпидемический паротит, пневмония, брюшной тиф, скарлатина, ветряная оспа и т.д.). Бактериальный эпидидимоорхит может осложняться абсцессом или некрозом яичек [5, 71].
Значительное количество эпидидимитов обусловлено травмой придатка и яичка. При этом получение высева патогенной микрофлоры при них обусловлено развитием вторичного инфицирования на фоне первичного асептического воспаления, обусловленного нарушением микроциркуляции в паренхиме яичка и придатка [4].
В современных исследованиях указывается на значительную частоту встречаемости при остром эпидидимите нарушений уродинамики функционального характера [5]. Некоторые авторы видят основную причину острого эпидидимита в неполном (функционально обусловленном) опорожнении мочевого пузыря.
Аллергический отек мошонки наиболее часто возникает у детей с неблагоприятным аллергическим анамнезом [4, 20 - 22]. Но при сборе анамнеза установить этиологический фактор как правило не удается, в связи с чем часто используется термин идиопатический отек.
Паразитарные заболевания органов мошонки. Дирофиляриоз - заболевание, вывязываемое паразитированием нематоды рода Dirofilaria в организме человека. Заражение происходит трансмиссивным путем через укус кровососущих насекомых, заряженных личинками дирофилярий. Источником заражения комаров чаще являются домашние собаки и кошки, реже - дикие животные. Человек является случайным тупиковым хозяином червей Dirofilaria поскольку самки не достигают в его организме половой зрелости. Большинство личинок при попадании в организм человека гибнет. Человек источником инвазии не является. В организме в подавляющем большинстве случаев обнаруживается единственная особь - неполовозрелая самка. Период клинической инкубации зависит от реактивности организма и скорости роста паразита и составляет от одного месяца до нескольких лет - чаще всего около 6 месяцев, к этому времени формируется воспалительный инфильтрат. Как правило, гельминт располагается в соединительнотканной капсуле, содержащей серозно-гнойный экссудат, белок, эозинофильные и нейтрофильные клетки [4, 19, 23, 24].
Болезнь Фурнье (молниеносная гангрена мошонки, гангрена Фурнье, флегмона Фурнье) является острым инфекционным некротизирующим фасциитом с преимущественным поражением наружных половых органов и промежности. Гангрена Фурнье имеет две основные характеристики - внезапное начало без видимого провоцирующего фактора и молниеносное течение. Публикации, касающиеся болезни Фурнье в детском возрасте единичны и носят описательный характер [4, 19, 26 - 28]. На протяжении последних лет отмечается рост заболеваемости в 2,2 - 6,4 раза [19, 26 - 29].
Тромбоз сосудов семенного канатика - редкое состояние, требующее дифференциальной диагностики с перекрутом яичка, в периоде новорожденности встречается на фоне полицитемии новорожденных [4].
Сегментарный инфаркт яичка в детском возрасте встречается исключительно редко [4, 19, 31 - 32].
Неотложные состояния при новообразованиях яичка.
Для новообразований органов мошонки (прежде всего яичка) характерны наличие пальпируемого образования, постепенный рост, болевой синдром только при очень значительном объеме образования, при злокачественном течении - клинические проявления, обусловленные метастазированием. Тем не менее, в редких случаях возможно появление острого болевого синдрома у пациента с образованием яичка, имитирующее "синдром острой мошонки" [4, 19, 30].
Баланопостит. Патогенез баланопостита включает развитие воспалительного процесса с отеком, гиперемией, экссудацией, формированием эрозий и язв, иногда - сужением крайней плоти (фимозом) или ущемлением головки (парафимозом) [53, 56, 139]. Основные причины баланопостита у детей:
- инфекционные: бактериальные (Streptococcus, Staphylococcus, Escherichia coli и др.), вирусные (герпес, папилломавирус), грибковые (Candida),
- аллергические: контактный дерматит, реакция на раздражители (мыло, моча и др.),
- травматические: расчесы, манипуляции,
- ксеротический облитерирующий баланит (баланопостит) - хроническое склерозирующее воспалительное заболевание неясной этиологии.
Приапизм. Патогенез приапизма связан с нарушением механизмов эрекции и оттока крови из полового члена [16, 56 - 59]. При ишемическом приапизме происходит нарушение венозного оттока, при неишемическом - повышение артериального притока. Основные причины приапизма у детей:
- идиопатический (неуточненный) приапизм,
- серповидно-клеточная анемия,
- травма полового члена,
- опухоли малого таза,
- лекарственные препараты (психотропные, антидепрессанты, противоопухолевые и др.).
Парафимоз - осложнение как врожденного (физиологического), так и приобретенного фимоза. Возникает при насильственном оттягивании суженной крайней плоти за головку полового члена с целью ее обнажения [41]. Чаще возникает у детей с врожденным фимозом и при медицинских манипуляциях - катетеризации мочевого пузыря.
Патогенез парафимоза связан с отеком и сдавлением ущемленной крайней плотью, что приводит к нарушению венозного оттока и артериальному застою в головке полового члена. Это, в свою очередь, усугубляет отек и ущемление, что может привести к некрозу крайней плоти [5] и головки полового члена [33, 40 - 42, 53].
Травмы органов мошонки. У пациентов взрослого возраста езда по пересеченной местности на велосипеде и мотоцикле (особенно на мотоциклах с бензиновым двигателем), регби, футбол и хоккей относят к основным причинам тупой травмы яичка [5]. Проникающие повреждения могут быть вызваны у мужчин огнестрельными ранениями (75,8%) и, как правило, требуют хирургического лечения [4, 5, 48 - 49, 55 - 56]. Тяжелая травма яичка сопровождается разрывом белочной оболочки и пролабированием части паренхимы. Нарушение целостности белочной оболочки возникает от прямого удара в условиях, когда яичко оказывается фиксированным между травмирующим предметом и костями таза. Разрыв происходит по ходу эластических волокон и обычно бывает поперечным [1, 4]. Повреждаются основные сплетения венозных и лимфатических сосудов, расположенных на боковой поверхности яичка. При травме яичка происходит кровоизлияние в соединительнотканные прослойки, паренхиму. Нарушение лимфооттока через белочную оболочку приводит к функциональной перегрузке и его динамической блокаде. В яичке и его оболочках нарастает отек, усиливающий выпячивание паренхимы через существующий дефект белочной оболочки. Крайней степенью тяжести считают полное размозжение яичка или отрыв его от семенного канатика [1, 4, 48 - 49].
Открытые повреждения мошонки и ее органов могут быть в виде рваных, резаных, колотых, укушенных, осколочных ран. Они могут сопровождаться повреждениями полового члена и яичка. При ранениях, проникающих в серозную полость яичка, органы мошонки могут выпадать через рану наружу [1, 4]. Открытые повреждения оказываются результатом падения на острые предметы, при этом не встречается разрыва белочной оболочки за счет защитного действия кремастерного рефлекса.
Травмы полового члена у детей могут возникать в результате активных игр и занятий спортом. Дорожно-транспортные происшествия также могут привести к травмам половых органов [33]. Ятрогенные травмы возникают в результате медицинских процедур, чаще всего таких как обрезание крайней плоти. Укусы собак являются наиболее распространенной укушенной травмой полового члена у детей [34 - 35]. Ожоги полового члена редко бывают изолированными и обычно затрагивают несколько областей тела [35]. Электрические травмы, такие как удары током, могут приводить к значительным повреждениям тканей полового члена. Кроме того, описаны случаи ущемления полового члена у детей волосами [36], защемление полового члена застежкой молнии [37], травмы от сиденья унитаза [38]. В результате травмы могут развиваться нарушения кровообращения, инфекционные осложнения, стриктуры уретры, деформация и нарушение функции полового члена.
Вывих яичка, или дислоцирующее повреждение - смещение одного или обоих яичек при травме в паховый канал, под кожу живота, промежности или бедра [4, 5, 50 - 52]. Смещение яичка происходит от воздействия двух факторов - травмы мошонки и защитного резкого сокращения кремастерной мышцы. Как правило, яичко в мошонку самостоятельно не низводится, что объясняется особенностями локализации при смещении, отеком его и окружающих тканей. Вывих яичка часто сочетается с его ушибом, иногда - с разрывом белочной оболочки [4, 50 - 52].
1.3 Эпидемиология заболевания или состояния (группы заболеваний или состояний)
Перекрут яичка чаще возникает в неонатальном периоде и в пубертатном возрасте, а перекрут гидатиды встречается в более широком возрастном диапазоне [1 - 9, 42 - 43]. В перинатальном периоде перекрут семенного канатика чаще всего развивается до рождения, и в 11 - 21% случаев наблюдается двустороннее поражение [43]. В большинстве случаев перекрут происходит экстравагинально в отличие от типичного для периода полового созревания интравагинального перекрута [1 - 9, 13].
Перекрут гидатиды. Наибольшая частота заболевания характерна для возраста 7 - 11 лет с пиком в 8 - 9 лет или несколько старше - 7 - 12 лет [1 - 9, 42 - 45]. Доля детей до 3 лет составляет не более 4% [1 - 9, 15, 47]. Есть описания казуистических случаев и у новорожденных. D.W. Chiles впервые описал случай перекрута гидатиды у новорожденных, представив описание пациента в возрасте 16 часов (вероятно перекрут гидатиды произошел антенатально) [44]. Отмечены случаи двухстороннего перекрута гидатиды [45].
Острый эпидидимит является одним из наиболее часто встречающихся заболеваний репродуктивной системы и составляет от 12% до 18% среди всех пациентов с экстренной патологией органов мошонки [1 - 9, 46] и встречается во всех возрастных группах детей.
Редкие формы "синдрома острой мошонки". Ряд нозологических форм, проявляющихся острой патологией со стороны органов мошонки, встречается редко в практике, составляя суммарно не более 1 - 2% в структуре синдрома [1, 4, 19]. Частота встречаемости каждого из них составляет доли процентов в структуре "синдрома острой мошонки", тем не менее, данные нозологические формы имеют свои характерные особенности и закономерности.
Аллергический отек мошонки - в структуре ОЗЯ составляет менее 0,5%. Наиболее характерно развитие состояния у детей раннего возраста, так в общей структуре аллергических отеков мошонки дети до 1 года составляют 25%, 1 - 3 лет - 55%, 3 - 7 лет 15%, старше 7 лет - 5% [1 - 9, 19 - 22]. По данным Европейской ассоциации урологов (ЕАУ) наиболее часто встречается у мальчиков младше 10 лет, обычно между 4 и 7 годами [5].
Паразитарные заболевания органов мошонки. Дирофиляриоз чаще встречается у взрослых, достигая пика частоты в 40 - 49 лет, исключением является Шри-Ланка, где максимальная частота отмечается у детей до 9 лет, а минимальный возраст выявления составляет 4 месяца, что обусловлено местными обычаями (хождение детей голыми). Распространение заболевания охватывает территорию 37 государств. В России встречается в различных возрастах, зарегистрированы случаи выявления в возрасте 3 - 75 лет с невыраженным максимумом в возрасте 30 - 39 лет. В период 1956 - 1995 в России и странах СНГ инвазия D. repens выявлена у 91 человека, а за период 1996 - 2001 гг. только в России уже зарегистрировано 152 случая, в 2011 году зарегистрировано 84 случая в 31 субъекте Российской федерации, в 2012 году - уже 143. Встречается преимущественно в южных районах, но не редки случаи заражения и в центральной России, и на севере [23 - 24].
Гангрена Фурнье - редкое заболевание в урологической практике, в детстве носящее характер казуистического. До 1960 года было описано всего 25 случаев в отечественной литературе, к 1992 году их число составило уже 500, что говорит о лучшей информированности специалистов, всего в период 1950 - 2007 гг. представлено 3297 случаев заболевания. В детском возрасте описано 63 случая заболевания, причем 43 (65%) - у детей до трех лет. Описаны случаи и у новорожденных [4, 19, 25 - 28].
Неотложные состояния со стороны органов мошонки могут возникать при варикоцеле (орхалгия, тромбоз/тромбофлебит яичковых вен, разрыв яичковых вен), сперматоцеле (перекрут сперматоцеле, разрыв сперматоцеле, нагноение сперматоцеле) также возможны неотложные состояния при фуникулоцеле и гидроцеле [4, 19].
Пневматоз мошонки (пневмоскротум). Принято различать первичный пневматоз (результат непосредственного повреждения стенки мошонки и/или ее содержимого) и вторичный (диффузия газа из любой иной анатомической области). Последний чаще всего бывает ятрогенным [4, 19].
Неотложные состояния при туберкулезе половых органов у детей. В России ежегодно выявляется не более 100 пациентов детского возраста с урогенитальным туберкулезом, из них не более 10% с туберкулезом половых органов [4, 19]. Возникновение ургентных ситуаций при туберкулезе органов мошонки у детей отмечается очень редко и возникает при присоединении неспецифического воспаления или (значительно реже) деструкции туберкулезного очага. Наибольшее внимание следует уделять острому эпидидимиту при подостром или затяжном течении.
Баланопостит является одним из наиболее распространенных заболеваний у мальчиков. По данным ВОЗ, баланопостит встречается примерно у 4 - 11% мальчиков до 15 лет. В 75% случаев баланопостит возникает у мальчиков до 10 лет, приводит к острой задержке мочи у 16% детей. Баланопостит развивается у 6% мальчиков, которым не проводилось обрезание [53, 148].
Точные статистические данные о распространенности приапизма у детей отсутствуют. По различным оценкам, приапизм встречается у 1,5 - 2,9 на 100 000 детей в год. Наиболее часто приапизм развивается у мальчиков в возрасте 5 - 10 лет [16].
Согласно различным литературным данным, частота встречаемости парафимоза у детей варьирует от 0,1% до 0,4% от всех андрологических заболеваний. Парафимоз чаще встречается у мальчиков старшего возраста и подростков [40 - 41].
Травмы органов мошонки. В структуре синдрома острой мошонки частота травматических повреждений невелика, однако цифры, приводимые авторами, различаются [1 - 9, 14, 48, 55, 64 - 65]. В последние годы отмечается тенденция к увеличению их числа. Так по данным И.П. Крапивиной с соавт. (2011) при сравнении периодов 1987 - 1997 и 1998 - 2008 гг. отмечен рост удельного веса травм мошонки в структуре "синдрома острой мошонки" с 5,3 до 6,8% [47]. Меняется характер травмы и ее тяжесть. Так H.L. Sang (2017), анализируя период 30 лет (1985 - 2015 гг.) констатировал изменения этиологического фактора повреждений в сторону уменьшения числа травм криминального характера и рост числа спортивной и бытовой травмы, также им констатировано уменьшение тяжести травмы [48]. Причиной повреждения явились спортивные состязания у 47% пациентов [63], падение - у 38,2%, автодорожные травмы у 24,4%.
Двухсторонняя травма органов мошонки встречается редко, составляя при тупой травме 1 - 8%, однако при открытых повреждения она может возрастать до 30% [47 - 49]. По мнению M. Monga (1996) частота двухсторонних повреждений составляет не более 1% [49]. Травматическая дислокация (вывих) яичка встречается редко. По данным ЕАУ с учетом всех возрастов чаще всего вывих яичка наблюдается после ДТП [50 - 52], в 25% случаев описано двустороннее смещение [51].
Точная статистика распространенности травм полового члена у детей отсутствует [130 - 133, 135]. По данным ВОЗ, ежегодно во всем мире регистрируется более 1 млн случаев травм мочеполовой системы у детей, из них 10 - 15% приходится на травмы полового члена. Наиболее часто травмы полового члена встречаются у детей в возрасте 3 - 12 лет, что связанно с их повышенной физической активностью. Больше всего публикуются данные о повреждении полового члена, возникающие в процессе обрезания (кровотечение, повреждения кожи, наружного отверстия мочеиспускательного канала) вплоть до частичной или полной ампутации головки полового члена [38, 136, 138].
1.4 Особенности кодирования заболевания или состояния (группы заболеваний или состояний) по Международной статистической классификации болезней и проблем, связанных со здоровьем
N44 Перекручивание яичка
N49.2 Воспалительные болезни мошонки
N49.8 Воспалительные болезни других уточненных мужских половых органов
N49.9 Воспалительные болезни неуточненного мужского полового органа
N45.0 Орхит, эпидидимит и эпидидимоорхит с абсцессом
N45.9 Орхит, эпидидимит и эпидидимоорхит без упоминания об абсцессе
N51.1 Поражения яичка и его придатков при болезнях, классифицированных в других рубриках
N51.2 Баланит при болезнях, классифицированных в других рубриках
S30.2 Ушиб наружных половых органов
S31.2 Открытая рана полового члена
S31.3 Открытая рана мошонки и яичек
S31.5 Открытая рана других и неуточненных наружных половых органов
N47 Избыточная крайняя плоть, фимоз и парафимоз
N48.1 Баланопостит
N48.3 Приапизм
N48.6 Баланит
1.5 Классификация заболевания или состояния (группы заболеваний или состояний)
Перекрут яичка
По форме:
- экстравагинальный
- интравагинальный
По клиническому течению:
- типичный
- атипичный
- перекрут яичка со спонтанной деторсией
- интермиттирующий перекрут яичка
- рецидивирующий перекрут яичка (после фиксации)
- перекрут яичка в паховом канале (на фоне крипторхизма)
- перекрут абдоминально расположенного яичка
- двухсторонний перекрут яичка (синхронный или асинхронный)
- перекрут добавочного яичка
По степени:
- неполный (до 360°)
- полный:
- 1 степени от 360° до 450°
- 2 степени от 450° до 720°
- 3 степени - 720° и более [4]
Осложнения: некроз яичка, абсцесс яичка
Перекрут гидатиды. В настоящее время общепринятой классификации патологии гидатиды не существует. Отмечены попытки рубрицировать заболевание по механизму развития: перекрут и тромбоз гидатиды [7], однако она не нашла широкого распространения в практике по причине отсутствия тактических различий в ведении. Существует аналогичный термин - трансформация гидатиды, чаще применяемый специалистами ультразвуковой диагностики [4]. Попытки систематизации по локализации прикрепления гидатиды не нашли широкого применения, что связано с отсутствием влияния точки фиксации гидатиды на характер вызываемых изменений и тактику ведения.
В клинической практике наибольшее значение играет течение заболевания, различающееся клинически и эхографически [1, 4]. Данная градация представляется наиболее рациональной из существующих, т.к. состояние органов мошонки и характер изменений, вызванных патологическим процессом в гидатиде, может быть определен до операции клинически и с помощью лучевых методов, позволяя определить тактику дальнейшего ведения (консервативную или хирургическую) [1, 4, 157].
По характеру течения:
- осложненное
- неосложненное
Эпидидимоорхит, орхит и эпидидимит. Все существующие классификации относятся к взрослому возрасту и мало адаптированы к детскому ввиду других этиопатогенетических механизмов [71, 86, 88, 90 - 92, 122]. Так, в детской практике не встречаются гранулематозные и конгестивные эпидидимиты [4].
Классификации острого эпидидимита у детей в отечественной литературе нами не обнаружены. Некоторые зарубежные авторы подразделяют эпидидимиты у детей по тяжести, выделяя две формы - тяжелые, требующие операции, и легкие, поддающиеся консервативной терапии [46, 54, 71].
Травмы органов мошонки. Наибольшее значение в клинической практике имеет систематизация травм по характеру травмы и тяжести повреждения [4, 5].
По характеру травмы:
- Открытые (раны): рваные, ушибленные, колотые, резаные, огнестральные и т.д.
- проникающие
- непроникающие
- Закрытые (тупые)
В 1987 году Американская ассоциация хирургической травмы (AAST) разработала шкалу травматических повреждений органов мошонки (OIS), а в 1995 году был представлен усовершенствованный вариант шкалы, употребляемый практически во всех руководствах (таблица 1).
Таблица 1. Классификация травм органов мошонки (AAST)
Степень тяжести
Травма мошонки
Травма яичка
I
Сотрясение, ушиб или гематома без видимого разрыва
Сотрясение, ушиб или гематома без видимого разрыва яичка и его оболочек
II
Разрыв менее 25% диаметра мошонки
Разрыв белочной оболочки без видимого разрыва яичка
III
Разрыв более 25% диаметра мошонки
Разрыв белочной оболочки с потерей паренхимы до 50% объема
IV
Разрыв или отрыв мошонки менее 50% диаметра или площади
Разрыв паренхимы с потерей более 50% объема
V
Разрыв или отрыв мошонки более 50% диаметра или площади
Травматические разрушения (размозжение) яичка или авульсия (отрыв) яичка от семенного канатика
В последние годы данная градация стала популярна среди российских урологов и массово принята к практическому применению и у взрослых, и у детей, как наиболее полно и ясно отражающая необходимые критерии оценки и позволяющая унифицировать и стандартизировать тактику ведения.
Травмы полового члена
По характеру травмы:
- Открытые (раны, разрыв уздечки полового члена, ампутация полового члена)
- Закрытые (ушибы, перелом полового члена, ущемление полового члена)
Перелом полового члена у детей встречается редко, но может произойти при резком сгибании полового члена. Толщина белочной оболочки в расслабленном состоянии составляет около 2 мм, а при эрекции снижается до 0,25 - 0,5 мм, что делает ее более уязвимой к травматическому повреждению [129 - 133].
По тяжести:
- Легкая (ушиб, ссадина, поверхностная рана)
- Средняя (глубокая рана, частичный разрыв)
- Тяжелая (полная ампутация, тяжелая деструкция)
Баланопостит
По этиологии:
- инфекционный
- аллергический
- травматический
- ксеротический облитерирующий баланит (баланопостит)
По течению:
- острый
- хронический
Приапизм [57]
По этиологии:
- идиопатический
- вторичный (связанный с основным заболеванием)
По течению:
- с низким потоком (ишемический и веноокклюзионный),
- прерывистый (прерывистый и рецидивирующий ишемический)
- с высоким потоком (неишемический и артериальный)
Приапизм с низким потоком является наиболее распространенным типом, наблюдаемым у детей [16, 58]. Высокопоточный приапизм обычно вызван посттравматической артериокавернозной фистулой (от травмы полового члена, промежности или таза) и, как правило, проявляется через несколько дней после травмы [59].
Парафимоз
По тяжести:
- легкая степень (обратимые изменения, отек головки полового члена)
- средняя степень (нарушение кровообращения, цианоз головки)
- тяжелая степень (некроз головки полового члена)
1.6 Клиническая картина заболевания или состояния (группы заболеваний или состояний)
1.6.1 Перекрут яичка
Типичная форма. Острая боль с быстро нарастающей интенсивностью является наиболее частым симптомом [1 - 9, 11 - 15]. Она может быть локализована не только в мошонке, но и в паху, и в нижних отделах живота, имитируя острую абдоминальную патологию, может развиться во время сна и привести к пробуждению пациента; может возникнуть после прямой травмы (в 4 - 8% случаев), после сильной физической нагрузки или резкого изменением температуры (ныряние в холодную воду). Поэтому перекрут яичка следует исключать при синдроме острого живота и после травмы мошонки. В анамнезе некоторые пациенты отмечают перемежающуюся острую боль в мошонке, одностороннюю или двухстороннюю, спонтанно разрешающуюся. Другие симптомы - тошнота, рвота, боль в животе. У новорожденных с перекрутом яичка может быть беспокойство, но обычно первым признаком является отек мошонки сразу после рождения или при смене подгузника в первые дни жизни.
При раннем осмотре болезненность и отек мошонки обнаруживаются у 88% и 44% пациентов соответственно [5]. Гиперемия и повышение температуры тела обычно отсутствуют. Яичко подтянуто к корню мошонки из-за сокращения канатика [1 - 9, 11 - 15]. Боль не уменьшается при подъеме яичка, в отличие от эпидидимоорхита (симптом Прена) [1, 5]. Через несколько часов местный отек усиливается и появляется гиперемия. Исчезновение кремастерного рефлекса должно наводить на мысль о перекруте канатика. С другой стороны, сохранный кремастерный рефлекс позволяет исключить перекрут почти со стопроцентной чувствительностью [4, 5, 81].
Таким образом, клиническая картина типичного перекрута яичка представлена следующими симптомами [4]:
- острое возникновение болевого синдрома
- боль умеренная или сильная в области мошонки или яичка
- возможна тошнота, рвота, иррадиация боли в пах, бедро или живот
- через несколько часов от начала заболевания появляется отек и гиперемия соответствующей половины мошонки
- яичко подтянуто к корню мошонки, расположено горизонтально
- кремастерный рефлекс на стороне поражения отсутствует или снижен, его провокация болезненна
- отрицательный симптом Прена
- при выраженном отеке мошонки возможно изменение походки
При запоздалом обращении, вызванном нежеланием мальчиков-подростков обращаться за медицинской помощью или первично неверной диагностикой, диагноз может быть установлен довольно поздно [5]. В этих подострых случаях боль уже исчезает или становится незначительной, нарастает гиперемия и отек мошонки. При пальпации яичко большое, минимально болезненно, имеет твердую или эластичную консистенцию, яичко и придаток не могут быть отдифференцированы. При ультразвуковом исследовании обычно обнаруживают очаги различной эхогенности от анэхогенных до гиперэхогенных, что указывает на обширный некроз. Это подтверждается цветным допплеровским исследованием, демонстрирующим отсутствие кровотока [1 - 9, 80].
Атипичные формы перекрута яичка
Интермиттирующий перекрут. Пациенты испытывают приступы сильной рецидивирующей боли в мошонке, отдающей в пах, которые купируются самопроизвольно. Они указывают на боль в яичке при самостоятельной пальпации. На момент врачебного осмотра клинические симптомы, как правило, отсутствуют [4, 5, 60 - 61]. Типичным признаком колоколообразной деформации является горизонтальное расположение яичка при положении пациента стоя. Если этот признак присутствует, это облегчает диагностику [5].
Перекрут неопустившегося яичка. Перекрут внутрибрюшного яичка может быть клинически представлен как синдром острого живота. Перекрут пахового неопустившегося яичка может имитировать ущемленную паховую грыжу. Таким образом, у пациента с болями в животе и непальпируемым яичком следует рассматривать перекрут яичка как возможный диагноз [4].
Перинатальный перекрут яичка. Это редкий вариант перекрута яичка, встречаемость которого составляет 6 на 100 000 рождений. Он определяется как перекрут, происходящий до рождения или в первые 30 дней жизни. Обычно это экстравагинальный перекрут. Атрофическое яичко в мошонке или в неопустившемся положении, обнаруженное после рождения, может считаться результатом пренатального перекрута. Как правило, при рождении или в постнатальном периоде обнаруживается плотное безболезненное объемное образование в мошонке без изменения ее цвета. При ультразвуковом исследовании это яичко гиперэхогенное и не имеет признаков перфузии, что по картине соответствует некрозу [4 - 7]. При дифференциальной диагностике безболезненного и плотного объемного образования в мошонке у новорожденного следует учитывать возможность наличия мекониевого периорхита. Это редкое доброкачественное состояние, являющееся результатом зажившей внутриутробной перфорации кишечника [5].
1.6.2 Перекрут гидатиды
Самыми частыми симптомами перекрута гидатиды являются умеренная болезненность мошонки при ходьбе и физической активности или при прикосновении [1 - 9, 79, 45, 93]. При купании может обратить на себя внимание слегка отечная и покрасневшая мошонка [5]. Типичным является медленное развитие симптоматики в младшем возрасте (обычно до 10 лет), что позволяет отличить это состояние от перекрута яичка [1 - 9, 11, 15]. Через 2 - 3 дня от начала заболевания может появиться отек и гиперемия половины мошонки, что является признаком вторичных воспалительных изменений [1]. Головка придатка обычно увеличена, что приводит к ложной диагностике эпидидимита. Почти у 20% пациентов увеличенная гидатида с признаками геморрагического некроза видна сквозь кожу (симптомом синей точки). Аналогом этому термину, принятому в отечественной литературе, является симптом "голубого пятна", введенный в употребление Дресснером в 1973 году, как наиболее патогномоничный симптом патологии гидатиды. Синонимами являются симптом черной или "темной точки". Частота его встречаемости в практике несколько отличается по данным авторов, но в целом составляет около четверти всех клинических случаев [93]. По данным ЕАУ при перекруте гидатиды симптом "голубой точки" определяется только у 10 - 23% пациентов [5]. Также можно пропальпировать округлое болезненное образование на верхнем полюсе яичка. После обнаружения точки максимальной болезненности и успокоения мальчика, можно пропальпировать само неизмененное яичко. Кремастерный рефлекс активен [5]. Перекруту гидатады может предшествовать травма мошонки. Исходя из клинических проявлений, целесообразно разделять патологию по течению, выделяя [1, 4, 121] неосложненное течение и осложненное течение заболевания.
Неосложненное течение характеризуется умеренным болевым синдромом в области головки придатка и/или верхнего полюса яичка, визуализируемой через кожные покровы гидатидой в виде симптома "синей точки".
Осложнение течение сопровождается вторичными воспалительными изменениями со стороны придатка яичка и мошонки и характеризуется более выраженным болевым синдромом, отмечающимся в т.ч. и в покое, разлитой гиперемией и отеком половины мошонки, при которых информативная пальпация становится затруднительной [1, 4, 121].
1.6.3 Воспалительные заболевания органов мошонки и полового члена
Эпидидимит. Отмечается постепенно нарастающая болезненность, отечность и покраснение мошонки в сочетании с общими признаками воспаления, такими как высокая температура тела и слабость [1 - 11, 14 - 15, 54, 91 - 97]. Вначале преобладают воспалительные изменения в какой-либо части придатка, либо в придатке целиком; по мере развития заболевания яичко и придаток сливаются в один отечный, плотный и очень болезненный конгломерат. Кремастерный рефлекс сохраняется. В раннем возрасте отмечается более быстрое развитие клиники. В первые часы заболевания преобладают общие симптомы - "беспричинное" беспокойство, отказ от еды, реже - рвота, вялость, недомогание, сопровождавшиеся повышением температуры до 38 - 38,5 °C. Локальная симптоматика ярко выражена уже в течение первых 12 - 24 часа.
Исследование местного статуса у детей раннего возраста в ряде случаев затруднено негативизмом ребенка и трудностью контакта с ним. Появление выраженного отека мягких тканей мошонки и оболочек к концу первых - началу вторых суток заболевание затрудняет пальпаторное исследование и не позволяет дифференцировать яичко и придаток, чаще встречается отсутствие складчатости мошонки. Данный симптом в большей или меньшей степени присутствует у всех пациентов, независимо от длительности заболевания. В некоторых случаях, преимущественно при длительности заболевания более 4 суток отек и гиперемия распространялись с мошонки на паховую область и корень полового члена [4, 5, 54, 91, 94, 96]. При пальпации придаток увеличен и болезненный, преимущественно в области головки, пальпация придатка может быть информативной лишь в первые сутки - двое от начала заболевания, далее невозможна из-за отека оболочек яичка. Может отмечаться содружественное увеличение яичка и болезненность при пальпации.
Реактивная водянка при локализации воспалительного процесса в головке придатка (как правило, ненапряженная) определяется уже через 12 часов от начала заболевания, при поражении хвоста придатка - в более поздние сроки (2 - 3-и сутки) [4].
Орхит. По проявлениям орхит очень похож на эпидидимит. Главные симптомы: постепенно усиливающаяся боль в яичке, фебрильная лихорадка, головная боль и недомогание. При осмотре обычно обнаруживается увеличенное яичко, болезненная и воспаленная мошонка. Кремастерный рефлекс сохранен. У большинства пациентов детского возраста симптомы паротита предшествуют орхиту [5, 89].
Аллергический отек мошонки. Заболевание характеризуется внезапным началом и двухсторонним поражением с развитием отека и гиперемии мошонки [4, 5, 19 - 22]. Характер поражения симметричный, но возможно преобладание на той или иной стороне. Выраженность гиперемии различная от умеренной до багровой с петехиальными кровоизлияниями. Болезненность, как правило, незначительная, связанная с напряжением покровов мошонки и гиперестезией или отсутствует. Выраженность отека в ряде случаев препятствует пальпации органов мошонки. В редких случаях отмечается распространение отека на промежность и паховую область. Общее состояние пациента, как правило, не страдает. В анализах крови у 40% отмечается эозинофилия, характерная для аллергической реакции, в некоторых случаях констатируются повышение иммуноглобулина А, однако это не является специфичным признаком. В некоторых случаях может быть умеренный лейкоцитоз [4, 5, 19 - 22].
Баланопостит. Основными клиническими проявлениями баланопостита являются отек, гиперемия, болезненность головки полового члена и крайней плоти; серозно-гнойные выделения из-под крайней плоти; затруднение оттягивания крайней плоти; дизурия [53, 148].
1.6.4 Редкие острые заболевания полового члена
Приапизм. Основными проявлениями приапизма у детей является стойкая болезненная эрекция полового члена, не связанная с сексуальным возбуждением, отсутствие семяизвержения [16, 57 - 59]. При длительном течении (более 4 часов) возможно развитие осложнений: ишемия и некроз тканей полового члена, нарушение эректильной функции, острое почечное повреждение, тромбоз глубоких вен.
Парафимоз. Основными проявлениями являются боль в области полового члена, отек и гиперемия головки полового члена с воротником из отечной и гиперемированной крайней плоти вокруг венечной борозды, невозможность вправления головки обратно под крайнюю плоть. При парафимозе возможна острая задержка мочи [33]. При длительном парафимозе возникает нарушение дистального венозного и лимфатического оттоков и как следствие уменьшение притока артериальной крови к головке полового члена. Артериальный кровоток может быть нарушен в течение нескольких дней и недель, что может привести к выраженной ишемии и некрозу головки полового члена [40 - 41].
1.6.5 Травмы органов мошонки и полового члена
Основные симптомы закрытой травмы органов мошонки - болезненность, отек, нарастающая гематома (от нескольких часов до нескольких минут в зависимости от калибра и характера поврежденных сосудов). В ряде случаев, при выраженном гематоцеле, может определяться "зыбление" мошонки, как правило, исчезающее через 12 - 24 часа, что связано с организацией гематомы и формированием сгустков. В ряде случаев яичко пальпируется как поджатое к корню мошонки за счет гематомы. Оценка клинических симптомов при пальпации может быть резко затруднена как отеком и наличием выраженной гематомы, не позволяющей дифференцировать структуры мошонки, так и выраженным болевым синдромом [62, 64]. Клиническая симптоматика при повреждениях органов мошонки недостоверна и не может являться во всех случаях критерием тяжести повреждений; выраженный болевой синдром и отек мошонки приводят зачастую к гипердиагностике объема повреждений, в то же время тяжелая травма с деструкцией яичка может сопровождается весьма умеренным болевым синдромом [62 - 65].
Для внутрипаренхиматозной гематомы яичка характерна нарастающая боль при отсутствии значительного отека мошонки и гематоцеле. Интенсивность боли выше, чем при разрыве белочной оболочки, что обусловлено компрессией паренхимы [4]. Часто отмечается резкое ухудшение общего состояния. Выраженность болевого синдрома может быть очень вариабельна, вплоть до шока со снижением давления, тахикардией, нарушениями сознания.
При открытых повреждениях мошонки и полового члена важное значение приобретает характер раны. Следует обращать внимание на следующие моменты:
- Локализация. Рана может располагаться как на мошонке, так и затрагивать смежные области - корень полового члена, бедро, паховую область, промежность, контралатеральную половину мошонки. Следует учитывать возможность сочетанных повреждений.
- Характер раны (колотая, резаная и т.д.) дает представление о травмирующем агенте и механизме получения травмы. Необходимо оценить края раневого дефекта - ушибленные с размозжением, осаднениями и т.д.
- Направление раневого канала позволяет предположить механизм нанесения травмы и оценить возможный объем повреждений по ходу приложения травмирующего агента. Наличие выходного отверстия (при колотой, огнестрельной ране) также позволяет предположить траекторию ранящего агента и возможный характер повреждений.
- Визуализируемые инородные тела, характер загрязнения раны позволяют оценить степень инфицированности раны.
- Активность кровотечения. При поверхностных ранах характер кровотечения, как правило, капиллярный и имеет тенденцию к спонтанному гемостазу, рана прикрыта сгустком. Повреждение яичка с массивными разрушениями его паренхимы при открытой ране чаще сопровождается венозным кровотечением, при пальпации мошонки может быть излитие из раны крови из полости мошонки, что иногда расценивают как усиление кровотечения. Артериальное кровотечение может отмечаться при повреждении яичковой артерии, однако такое повреждение имеет казуистический характер [4].
Клиническая картина при травме полового члена зависит от характера и тяжести повреждения [33 - 38, 127]. Основными симптомами являются
- Боль в области травмы
- Кровотечение (наружное, внутреннее)
- Деформация полового члена
- Нарушение функции (нарушение мочеиспускания, эрекции)
При тяжелых повреждениях (ампутация, деглобация, обширные разрывы) возможно развитие шока, кровопотери, острой задержки мочеиспускания.
Ущемление полового члена волосяным жгутом - это состояние, возникающее у мальчиков младше пяти лет, когда длинные волосы, чаще всего материнские, случайно обвиваются вокруг полового члена, вызывая его ущемление. Ущемление обычно происходит у обрезанных детей, и наиболее распространенное место ущемления - венечная борозда. Ребенок может беспокоится, плакать за счет боли и дискомфорта в области полового члена. Отек, изменение цвета кожи, такие как местная гиперемия или цианоз, могут указывать на наличие стягивающего волосяного жгута и свидетельствовать о нарушении кровообращения в области ущемления. При длительном ущемлении возможна потеря чувствительности головки полового члена. При несвоевременной диагностике и лечении могут развиться уретрокожные свищи, повреждение кавернозных тел, стриктура уретры, а в редких случаях - частичная или полная самоампутация полового члена [149 - 150].
Разрыв уздечки крайней плоти является одним из наиболее частых травматических повреждений у детей. Этот вид травмы чаще всего возникает при резком оттягивании крайней плоти или во время полового акта. Пациенты с разрывом уздечки полового члена обычно предъявляют жалобы на кровотечение, боль и отек в области уздечки [143].
2. Диагностика заболевания или состояния (группы заболеваний или состояний) медицинские показания и противопоказания к применению методов диагностики
Диагностика острых заболеваний и травмы органов мошонки и полового члена базируется на данных опроса (жалобы и анамнез), результатах физикального, лабораторного и инструментального обследования. Наиболее часто дифференциальный диагноз проводят между перекрутом яичка, перекрутом гидатиды, острым орхоэпидидимитом и травматическим разрывом яичка. Несмотря на высокую распространенность этих заболеваний в популяции, частота ошибочных диагнозов остается высокой. Ошибки совершаются как гипердиагностические, обусловленные страхом "пропустить" перекрут яичка с вытекающими из этого репродуктивными и социальными последствиями, так и гиподиагностические. Последние встречаются преимущественно у специалистов взрослой сети, редко сталкивающихся с данной патологией. Чаще всего больные с синдромом острой мошонки ведутся с диагнозом острый эпидидимит, положительная динамика в процессе лечения еще больше убеждает лечащего врача в его правоте. Среди врачей общей практики частота ошибочных диагнозов достигает 45%. В последнее время частота ошибок несколько снизилась, главным образом за счет повсеместного внедрения ультразвукового исследования [4, 5].
Критерии установления диагноза:
1. Анамнестические данные, указывающие на характер и время возникновения симптомов заболевания (см. раздел 1.6).
2. Данные физикального обследования (см. раздел 1.6).
3. Данные лабораторного обследования.
4. Данные инструментального обследования.
- Рекомендуется всем пациентам с подозрением на острые заболевания и травму органов мошонки и полового члена при обращении в приемное отделение выполнить прием (осмотр, консультация) врача-детского хирурга с целью исключения или подтверждения диагноза и определения показаний к госпитализации и экстренному хирургическому лечению [1 - 9, 11 - 18, 66 - 73].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
Комментарии: срок нахождения пациента в приемном отделении не должен превышать 2 часов. При установленном диагнозе перекрута яичка в приемном отделении должна быть выполнена мануальная деторсия яичка при отсутствии противопоказаний. При ее неэффективности ребенок должен быть незамедлительно направлен в операционную для выполнения оперативного лечения в экстренном порядке. При эффективной мануальной деторсии ребенок может быть госпитализирован в хирургическое отделение и хирургическое лечение выполнено в срочном порядке.
- Рекомендуется всем пациентам, госпитализированным в стационар с подозрением на острые заболевания и травму органов мошонки и полового члена выполнить прием (осмотр, консультация) врача-детского хирурга повторный с целью исключения или постановки диагноза и определения показаний к хирургическому лечению [1 - 9, 11 - 18, 66 - 73].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
Комментарии: первый осмотр пациента в хирургическом отделении врачом-детским хирургом должен быть выполнен не позднее 2-х часов после госпитализации с записью в истории болезни. По результатам осмотра с учетом выполненного лабораторно-инструментального обследования диагноз должен быть установлен и определены показания к хирургическому лечению в срочном порядке, либо назначено консервативное лечение (при орхоэпидидимите, неосложненном перекруте гидатиды и т.д.).
2.1 Жалобы и анамнез
- Рекомендуется у всех пациентов (и/или родителей пациентов) с острыми заболеваниями и травмами органов мошонки и полового члена выяснить жалобы и анамнез заболевания/травмы [1 - 15, 66 - 73, 92 - 93, 95].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
Комментарии: при опросе пациента необходимо установить характер начала и длительность заболевания, факт и механизм травмы, характер и локализацию боли, наличие тошноты и рвоты, снижение аппетита, повышения T тела, наличие дизурических явлений, предшествующую физическую активность, схожие эпизоды болевого синдрома ранее, перенесенные оперативные вмешательства на половых органах. Продолжительность симптомов до обращения за медицинской помощью при перекруте яичка, как правило, меньше, чем при перекруте гидатиды и остром эпидидимите. В первые 12 часов за медицинской помощью при перекруте яичка обращаются 69% пациентов, при перекруте гидатиды яичка - 62%, при орхоэпидидимите - 31% [5]. У мальчиков препубертатного возраста чаще наблюдаются атипичные и поздние симптомы, что приводит к отсроченной диагностике и лечению, а также более частому выполнению орхифуникулэктомии по сравнению с лицами постпубертатного возраста [5]. При перекруте гидатиды провоцирующим фактором может служить предшествующая незначительная травма мошонки.
2.2 Физикальное обследование
- Рекомендуется всем пациентам с острыми заболеваниями и травмами органов мошонки и полового члена провести общий осмотр (сознание, дыхание, кровообращение: термометрия общая, измерение частоты сердцебиения, измерение артериального давления на периферических артериях, измерение частоты дыхания) для оценки тяжести состояния [1 - 15, 67, 85, 93].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
Комментарий: общее состояние пациентов с острыми заболеваниями и изолированной травмой органов мошонки и полового члена обычно средней тяжести. При перекруте яичка ребенок страдает из-за выраженной боли. При тяжелых повреждениях органов мошонки и полового члена (ампутация, деглобация, обширные разрывы) возможны кровопотеря и развитие шока.
- Рекомендуется всем пациентам с острыми заболеваниями и травмами органов мошонки и полового члена провести осмотр наружных половых органов [1 - 15, 67, 85, 93].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
Комментарий: при осмотре наружных половых органов отмечают правильность их формирования, цвет кожных покровов, наличие отека и/или инфильтрации мягких тканей, повреждений кожных покровов, локализацию патологических изменений, наличие эрекции полового члена, а также наличие выделений из уретры и препуциального мешка.
При инфекционной этиологии заболевания и вследствие развития асептического воспаления при нарушении кровообращения в яичке или гидатиде имеется отек и гиперемия заинтересованной половины мошонки. При аллергической этиологии синдрома острой мошонки изменения носят двухсторонний характер. При перекруте гидатиды почти у 20% пациентов увеличенная гидатида с признаками геморрагического некроза видна сквозь кожу (симптомом синей точки).
При перекруте яичка обращает на себя внимание увеличение и подтянутость заинтересованной половины мошонки.
При травме, как правило, имеются наружные повреждения в виде кровоподтеков, гематом либо раны. При наличии раны в области наружных половых органов при первичном осмотре следует избегать каких-либо манипуляций, оценивают характер, размеры и локализацию, наличие и интенсивность кровотечения. После осмотра на рану накладывают асептическую повязку и дальнейшие манипуляции выполняют в операционной под общей анестезией [4].
При парафимозе обращают внимание на цвет головки полового члена.
Визуальный осмотр наружных половых органом также необходимо проводить всем детям с острым абдоминальным синдромом, поскольку патология органов мошонки может быть причиной болей в животе.
- Рекомендуется всем пациентам с острыми заболеваниями и травмами органов мошонки и полового члена проводить пальпацию наружных половых органов (пальпация при патологии мужских половых органов) для выявления симптомов заболевания [1 - 9, 11 - 15, 93, 121 - 73].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
Комментарии: пальпацию нужно проводить медленно, начиная с внешне нормальных участков мошонки, теплыми руками. При пальпации необходимо определить положение яичек, наличие и выраженность болезненности, плотность и размеры яичек; наличие утолщения и болезненности семенного канатика, наличие кремастерного рефлекса на стороне поражения и контрлатерально. При пальпации полового члена следует определить подвижность и растяжимости крайней плоти, оценить чувствительность кожных покровов при приапизме, оценить возможность вправления головки под крайнюю плоть при парафимозе.
При перекруте гидатиды можно пропальпировать округлое болезненное образование на верхнем полюсе яичка. Головка придатка обычно увеличена, что может привести к ложной диагностике эпидидимита. После обнаружения точки максимальной болезненности в месте расположения перекрученной гидатиды можно пропальпировать само неизмененное яичко [5]. Кремастерный рефлекс сохранен.
2.3 Лабораторные диагностические исследования
- Рекомендуется всем пациентам с острыми заболеваниями и травмами органов мошонки и полового члена выполнить общий (клинический) анализ крови в диагностических целях [1 - 9, 11 - 15, 66 - 73, 88].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
Комментарии: повышение уровня лейкоцитов со сдвигом формулы влево является признаком воспалительного процесса как при инфекционной патологии, так и при развитии асептического воспаления. При синдроме острой мошонки и травме органов мошонки уровень лейкоцитов может быть незначительно повышен. При перекруте яичка в начале заболевания отмечается повышение количества лейкоцитов, предположительно связанное со стрессовой вегетативной реакцией на острую боль, вызванную ишемией яичка. Остальные показатели общего анализа крови, как правило, находятся в пределах возрастной нормы.
- Рекомендуется всем пациентам с острыми заболеваниями и травмами органов мошонки и полового члена выполнить общий (клинический) анализ мочи в диагностических целях [4, 5, 84, 89].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
Комментарии: результат анализа мочи может быть полезен при дифференциальной диагностике с эпидидимитом [89]. Однако при эпидидимите лишь у небольшой части больных результат бактериального посева мочи положительный [4, 5, 98]. Следует помнить, что отсутствие изменений в общем анализе мочи не позволяет исключить эпидидимит. Аналогично, изменения в анализе мочи не исключают перекрута яичка [5]. У мальчиков в препубертате при остром эпидидимите в 25 - 27,6% случаев выявляются аномалии мочеполовой системы. Целесообразность полного урологического обследования всех детей с острым эпидидимитом по-прежнему оспаривается [5].
- Рекомендуется выполнить гистологическое исследование (патолого-анатомическое исследование биопсийного (операционного) материала яичка, семенного канатика и придатков) удаленного операционного материала при хирургическом лечении синдрома острой мошонки в диагностических целях [7].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
2.4 Инструментальные диагностические исследования
- Рекомендуется всем пациентам с подозрением на острые заболеваниями и травму органов мошонки и полового члена выполнить УЗИ органов мошонки в сочетании с УЗДГ (дуплексное сканирование сосудов мошонки и полового члена) [1 - 15, 70 - 77, 80 - 83, 92 - 94].
Уровень убедительности рекомендаций B (уровень достоверности доказательств - 2)
Комментарии: УЗДГ является информативным методом при обследовании детей с острыми заболеваниями мошонки с чувствительностью 63,6 - 100%, специфичностью 97 - 100%, положительной прогностической ценностью 100% и отрицательной прогностической ценностью 97,5% [70 - 76, 83, 94 - 106]. УЗИ в режиме доплера (УЗДГ) позволяет уменьшить частоту проведения хирургической ревизии мошонки, но результаты УЗИ субъективны, и у детей препубертатного возраста его проведение вызывает ряд сложностей [73, 77].
При УЗИ органов мошонки оценивают состояние обоих яичек. При УЗИ необходимо оценить толщину и слоистость мошонки, положение яичек в мошонке и их форму (овальная или округлая); целостность контура, наличие и характер выпота (экссудат, кровь) в оболочках яичка; эхогенность паренхимы яичка и придатка, линейные размеры яичка и головки придатка; положение придатка относительно яичка; дополнительные образования: гидатиды, кальцификаты; семенной канатик в паховой и мошоночной части (линейный характер структур); кровоток в яичке и семенном канатике.
При перекруте яичко располагается у корня мошонки или горизонтально, имеет округлую форму, увеличено в объеме вместе с придатком, эхогенность снижена и неоднородна, кровоток снижен или отсутствует; на уровне наружного пахового кольца или верхней трети мошонки определяется симптом "водоворота" или "улитки" - спиралевидный ход семенного канатика; в оболочках яичка определяется выпот. На ранних стадиях перекрута (неполнго или интермиттирующего) в яичке может определяться артериальный кровоток, что затрудняет диагностику. Сохранение артериального кровотока не исключает диагноза перекрута яичка. В многоцентровом исследовании, включавшем 208 мальчиков с перекрутом яичка, кровоснабжение яичек в 24% случаев было нормальным или усиленным [74]. Всегда необходимо проводить сравнение со здоровой стороной [5]. Положительный симптом "спицы колеса" (наличие спиралевидной деформации сосудов) имеет объединенную чувствительность и специфичность 0,73 (95% ДИ 0,65 - 0,79) и 0,99 (95% ДИ 0,92 - 0,99) соответственно, и его можно рассматривать в качестве убедительного признака перекрута яичка [5]. У новорожденных он имеет низкую диагностическую точность [77].
При интермиттирующем перекруте яичка при УЗИ мошонки выявляется постишемическая гиперперфузия придатка яичка в виде усиления кровотока и реактивное гидроцеле, которые часто трактуются как эпидидимит. При клинически однозначном диагнозе перекрута яичка ожидание УЗИ не должно затягивать время деторсии [77, 79].
Для выявления измененной гидатиды целесообразно проводить полипозиционное сканирование в области головки придатка (типичная для гидатиды локализация) [1]. Патологические изменения на ранних сроках перекрута гидатиды или при неосложненном течении на фоне головки придатка маскируются под эпидидимит. УЗИ позволяет дифференцировать осложненный и неосложненный вариант течения перекрута гидатиды. При отсутствии клинических признаков осложненного течения заболевания (отека и гиперемии мошонки) выявление эхосимптомов вторичного эпидидимита и/или гидроцеле, утолщения, слоистости мошонки является критерием инструментальной диагностики осложненного течения перекрута гидатиды.
Открытая травма мошонки не является противопоказанием к проведению УЗИ. Для исключения попадания геля в рану возможно погружение УЗ-датчика с гелем в стерильную перчатку.
- Рекомендуется всем пациентам с острыми заболеваниями и травмами мошонки и полового члена выполнить УЗИ (УЗИ органов мошонки/ полового члена) для контроля течения заболевания и исключения послеоперационных осложнений [1 - 15, 64 - 67].
Уровень убедительности рекомендаций B (уровень достоверности доказательств - 2)
Комментарии: УЗИ для контроля течения заболевания и исключения послеоперационных осложнений выполняют в период 3 - 5 сут. стационарного лечения.
2.5 Иные диагностические исследования
- Рекомендуется пациентам в сложных диагностических случаях при отсутствии признаков острой ишемии яичка по данным УЗДГ выполнить МРТ в диагностических целях [80].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 4)
Комментарии: динамическая субтракционная МРТ органов мошонки с динамическим контрастированием, как и сцинтиграфия, имеют сопоставимые с УЗИ показатели чувствительности и специфичности [5, 81 - 82]. Эти исследования нужны в тех случаях, когда на основании физикального обследования и УЗИ с УЗДГ диагноз маловероятен, но по данным анамнеза нельзя исключить перекрут яичка. МРТ также может быть выполнена при травме мошонки и подозрении на злокачественное новообразование яичка.
- Рекомендуется всем больным с травмой полового члена при подозрении на травму уретры выполнить цистоуретрографию [4, 124, 128].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
3. Лечение, включая медикаментозную и немедикаментозную терапии, диетотерапию, обезболивание, медицинские показания и противопоказания к применению методов лечения
3.1 Перекрут яичка
3.1.1 Консервативное лечение
- Рекомендуется пациентам с подтвержденным диагнозом перекрута яичка проведение мануальной деторсии (закрытого чрескожного ручного раскручивания) в ранние сроки заболевания (до 6 часов), кроме случаев атипичной локализации яичка (при крипторхизме) с целью устранения перекрута и восстановления кровотока яичка [5, 17, 99 - 107].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 4)
Комментарии: при возможности мануальная деторсия проводится под контролем УЗИ с УЗДГ с оценкой наличия признаков перекрута и кровотока яичка до и после мануальной деторсии. Мануальную деторсию выполняют при сроках заболевания до 6 часов во всех случаях, при отсутствии отека мошонки - в сроки до 24 часов (при высокой вероятности неполного перекрута).
Мануальную деторсию проводят в направлении противоположном срединному шву мошонки, приподнимая яичко и толкая его наружу ("открывая книгу") в несколько приемов. При усилении боли или сопротивлении вращению деторсия проводится в обратном направлении. Такой прием выполняется повторно 2 - 4 раза до появления чувства облегчения, яичко опускается ниже, боль проходит практически сразу или в ближайшее время. При допплерографии появляется, затем усиливается кровоток в яичке, исчезает спиралевидная деформация семенного канатика, прослеживается линейный ход структур мошоночной части семенного канатика. Клиническими показателями эффективной мануальной деторсии служат:
- купирование болевого синдрома,
- возвращение яичка в правильное анатомическое положение,
- безболевая тракция яичка книзу,
- гиперперфузия по данным УЗДГ [17, 99 - 107].
По рекомендациям ЕАУ устранение перекрута яичка проводят вручную без анестезии, и его следует пробовать во всех случаях, если возможно, поскольку оно позволяет улучшить показатели сохранения яичка [5, 101]. После успешного устранения перекрута показана двусторонняя орхипексия. Эту операцию выполняют не в плановом порядке, а сразу же после устранения перекрута, поскольку после мануальной деторсии может сохраняться остаточный перекрут. Так в опубликованном исследоовании у 17 из 53 пациентов выявлен остаточный перекрут во время ревизии, включая 11 больных, у которых после устранения перекрута вручную отсутствовала боль [102, 104]. Для снижения выраженности ишемически-реперфузионного повреждения и сохранения жизнеспособности пораженного и контралатерального яичка рекомендуют использовать внешнее охлаждение. Лекарственная терапия, направленная на уменьшение повреждения яичка, носит экспериментальный характер [108 - 111].
3.1.2 Хирургическое лечение
- Рекомендуется пациентам с подтвержденным диагнозом перекрута яичка после мануальной деторсии выполнить операцию - ревизию мошонки, репозицию яичка для полного устранения перекрута и восстановления кровообращения и фиксации яичка [4 - 9, 99 - 107].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 4)
Комментарий: диагноз перекрута яичка является показанием к хирургическому лечению. При неэффективной мануальной деторсии оперативное лечение необходимо выполнить незамедлительно. Невозможность выполнить УЗИ не должно отсрочивать операцию. При эффективной мануальной деторсии оперативное лечение должно быть выполнено в ближайшее время, необходимое для госпитализации ребенка в хирургическое отделение, и в соответствии с занятостью операционной. В случае интермитирующего перекрута яичка вне острого эпизода и перекрута яичка со спонтанной деторсией ребенок должен быть госпитализирован в стационар, оперативное лечение может быть выполнено в срочном или отсроченном порядке.
Целесообразно использовать продольный разрез кожи по средней линии (шву) мошонки по Веслингу для доступа к обоим яичкам с целью двухсторонней фиксации. При выраженных воспалительных изменениях, распространяющихся на всю мошонку разрез выполняют на стороне поражения. При выделении яичка на стороне поражения обращают внимание на отек оболочек яичка, наличие и характер выпота в серозной полости, макроскопические изменения яичка. Выполняют деторсию с оценкой степени перекрута (сколько оборотов - градусов), оценивают вид яичка до и после деторсии, связочный аппарат яичка. Критериями жизнеспособности яичка являются: пульсация сосудов семенного канатика, изменение цвета яичка после деторсии [4 - 9, 99 - 107].
Если нет некроза яичка рекомендуется его фиксация [1, 4, 65, 99 - 107]. Наиболее целесообразно фиксировать яичко в трех удаленных друг от друга точках с использованием атравматического нерассасывающегося шовного материала 5/0, с соблюдением анатомического расположения яичка. Рекомендуется по возможности швы накладывать внеоболочечно - вкол и выкол выполнять снаружи париетального листка собственной влагалищной оболочки яичка, в таком случае узел будет находиться вне серозной полости; подшивать яичко за участок белочной оболочки размерами 2 - 3 мм с глубиной погружения иглы в паренхиму яичка не более 2 мм, чтобы минимизировать повреждение. По данным ЕАУ [5] не достигнуто консенсуса о предпочтительном типе фиксации и шовном материале [117 - 118].
По рекомендациям ЕАУ целесообразно одномоментно фиксировать контрлатеральное яичко [5]. Большинство современных исследователей также рекомендуют проведение орхопексии на контралатеральной стороне во всех случаях одномоментно, исключением является выраженная гиперемии и отек всей мошонки [4, 5, 17, 99 - 100, 106, 118]. Интраоперационно проводят закрытый тест на гипермобильность яичка (мануально через кожу мошонки яичко можно закрутить на 1,5 оборота и более). Через ранее выполненный разрез кожи по шву мошонки в рану выводят контрлатеральное яичко, проводят открытый тест на гипермобильность (яичко без усилий можно закрутить на 1,5 оборота и более). Интраоперационно, как правило, выявляют аномалию фиксации яичка - "язык колокола". Фиксация производят по описанной выше методике.
Тщательный гемостаз на всех этапах операции обеспечивает гладкое течение послеоперационного периода, при сомнениях показано дренирование для исключения послеоперационной гематомы мошонки.
Необходимо взвешивать пользу от хирургической ревизии и общее состояние ребенка при перинатальном перекруте яичка. Немедленная ревизия сразу после рождения не считается необходимой, так как такое яичко всегда некротизировано. Однако, существует 5%-ный риск асинхронного контралатерального перекрута в период между 8 часами и 6 неделями после первичного перекрута, который заставляет в ранний срок выполнять орхэктомию и фиксацию противоположного яичка [5]. Выявление перекрута яичка в неонатальном периоде требует двухсторонней ревизии мошонки с орхопексией контрлатерального яичка [5, 17, 113 - 115]. В случае острого постнатального перекрута с отечной и покрасневшей мошонкой, проявляющегося беспокойством новорожденного или обнаруженного при смене пеленок, показана экстренное хирургическое лечение [4, 5].
- Рекомендуется при диагностике некроза яичка при его перекруте выполнить орхэктомию [1 - 9, 12 - 15, 17 - 18, 93 - 95].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
Комментарии: при констатации некроза яичка показана орхофуникулэктомия, которая проводится с максимально возможным выделением элементов семенного канатика до уровня наружного пахового кольца.
- Рекомендуется при удалении некротизированного яичка выполнить гистологическое исследование операционного материала (патолого-анатомическое исследование биопсийного (операционного) материала яичка, семенного канатика и придатков) с диагностической целью [5, 7].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
Комментарии: изредка с перекрутом бывает ассоциирована опухоль яичка, и потому гистологическое исследование удаленного яичка всегда является обязательны [5, 7].
- Рекомендуется пациентам с подозрением на перекрут неопустившегося яичка выполнить ревизию пахового канала с диагностической целью и для устранения перекрута и восстановления кровотока яичка [4].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
Комментарии: при сохранении яичка необходимо выполнить его низведение в мошонку и орхопексию одномоментно (операция низведение яичка).
3.2 Перекрут гидатиды
3.2.1 Консервативное лечение
- Рекомендуется пациентам с подтвержденным диагнозом перекрута гидатиды с неосложненным течением назначить НПВС (ибупрофен**, парацетамол**) с противовоспалительной целью [1, 4, 5, 14, 18, 55, 119].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 4)
Комментарии: для консервативного лечения используют НПВС (ибупрофен**, парацетамол**) в противовоспалительных целях в возрастной дозировке в течение 3 - 5 дней. Эффективно назначение дозы, половинной от суточной в 2 - 3 приема, для снижения риска побочных эффектов (собственные наблюдения). На фоне терапии необходимо проводить клинический и ультразвуковой контроль. При положительной динамике консервативное лечение продолжают до 5 - 7 дней [1, 4]. При сохранении или нарастании клинических и появлении ультразвуковых симптомов воспаления (2 - 3 сут.) показано отсроченное хирургическое лечение - удаление гидатиды [1, 4, 119].
3.2.2 Хирургическое лечение
- Рекомендуется пациентам с подтвержденным диагнозом перекрута гидатиды с осложненным течением заболевания выполнить хирургическое лечение - удаление гидатиды с целью профилактики осложнений [1, 4, 119].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 4)
Комментарии: хирургическое лечение проводят в срочном порядке после дообследования (УЗИ органов мошонки) [1, 4, 119]. Также целесообразно хирургическое лечение в ранние сроки заболевания при неосложненном течении в случае выявления по данным УЗИ гидатиды больших размеров (6 мм и более), когда высока вероятность длительного сохранения симптомов или развития вторичного воспаления на фоне терапии. Операцию выполняют под общим обезболиванием поперечным разрезом кожи мошонки на стороне поражения на границе верхней и средней трети длиной 1,5 - 2 см. Оценивают состояние оболочек яичка, характер и количество выпота при вскрытии серозной полости. При фиксации яичка руками ассистента и выполнении разреза над проекцией гидатиды возможно полное выведение в рану гидатиды, гидатидэктомия электрокоагуляцией ножки. Учитывая информативность УЗИ, ревизия яичка с выведением в рану через больший разрез является травматичной и нецелесообразной, сопряженной с травмированием при вправлении яичка. Удаление сопутствующей неизмененной гидатиды придатка при необходимости возможно путем смещения яичка, однако не является абсолютно показанным.
3.3 Острые заболевания органов мошонки и полового члена
3.3.1 Консервативное лечение
- Рекомендуется пациентам с установленным диагнозом эпидидимита, эпидидимоорхита, баланопостита назначить консервативное лечение с противовоспалительной целью [1 - 10, 53, 55, 89 - 90, 120 - 121, 120, 136].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 3)
Комментарии: как правило, для консервативного лечения назначают антибактериальные препараты системного действия (препараты первой линии: пенициллины в комбинации с ингибиторами бета-лактамаз (АТХ: Комбинации пенициллинов, включая комбинации с ингибиторами бета-лактамаз (J01CR)) или цефалосфорины второго поколения (J01CD) в комбинации с метронидазолом (J01XD01)) [1 - 10]. По рекомендациям ЕАУ лечение антибиотиками в большинстве случаев не показано, если в общем анализе и посеве мочи не определяются бактерии [5, 120 - 121]. Показано назначение НПВС с обезболивающей и противовоспалительной целью (Ибупрофен**, Парацетамол**), минимизация физической активности (полупостельный режим) [1 - 10, 120 - 121]. Эпидидимит обычно купируется самостоятельно и излечивается без остаточных явлений.
При баланопостите рекомендуется санация препуциального мешка - местное применение антисептических средств. При неэффективности местного лечения или нарушении общего состояния назначают системную антибактериальную терапию.
- Рекомендуется всем пациентам с приапизмом назначить консервативное лечение [58].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 4)
Комментарии: обезболивание, обильное питье, теплые ванны, физическая активность, очистительная клизма. При высокоскоростном приапизме местно назначают холод [58]. При вторичном приапизме, в первую очередь, необходимо лечение основного заболевания.
- Рекомендуется всем пациентам с парафимозом выполнить консервативное вправление головки полового члена для восстановления кровообращения и предотвращения некроза [33].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 4)
Комментарии: вправление головки полового члена выполняют под местной анестезией (аппликационная, инфильтрационная, регионарная) либо общей анестезией у детей младшего возраста. Вправление парафимоза осуществляют бимануально. Сначала производят обильное смазывания головки и крайней плоти раствором глицерина или вазелиновым маслом. Затем ладонью и пальцами доминантной руки производят постепенное сдавление с усилием головки полового члена с целью уменьшения венозного стаза в течение 30 сек. После чего, на головку полового члена надавливают большими пальцами обеих рук, другими пальцами оттягивают кольцо крайней плоти вперед, вворачивают обратно крайнюю плоть [39].
3.3.2 Хирургическое лечение
- Рекомендуется пациентам при рецидивирующем, хроническом баланопостите на фоне фимоза выполнить циркумцизио (обрезание крайней плоти) с целью купирования воспаления [33].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 4)
Комментарии: пластические операции на крайней плоти целесообразно выполнить при ксеротическом облитерирующем баланите.
- Рекомендуется пациентам с подтвержденным диагнозом абсцесса яичка, придатка, мошонки выполнить хирургическое лечение - дренирование абсцесса мужских половых органов с целью санации гнойного очага [4, 5, 84].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 4)
Комментарии: бактериальный эпидидимит может осложняться абсцессом или некрозом яичек, которые требуют хирургической ревизии [4, 5, 96]. При клинико-эхографической картине абсцедирования выполняют санацию и дренирование абсцесса на фоне антибактериальной терапии [4, 96].
- Рекомендуется пациентам при неэффективности консервативного лечения приапизма выполнить хирургическое лечение [56 - 58].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 4)
Комментарии: в экстренном порядке выполняют пункцию кавернозных тел через головку полового члена с аспирацией крови. Объем крови, удаляемый при аспирации, должен быть ограничен 7,5 мл/ кг (10% от объема крови у детей старше 1 года) из-за риска спровоцировать гиповолемию или шок [58]. В кавернозные тела вводят вазоконстрикторы (этилефрин, фенилэфрин, адреналин, метараминол) [58]. В плановом порядке выполняют эмболизацию и шунтирующие операции.
- Рекомендуется пациентам с парафимозом при неэффективности консервативного вправления головки полового члена выполнить хирургическое лечение - пластику крайней плоти [33].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 4)
Комментарии: в экстренном порядке выполняют продольный разрез длиной 1 - 2 см суженной части крайней плоти по дорсальной поверхности на 12 часах с последующим ее ушиванием в поперечном направлении. Циркумцизия показана в отсроченном или в плановом порядке.
3.4 Травмы органов мошонки и полового члена
3.4.1 Консервативное лечение
- Рекомендуется всем пациентам с закрытыми травматическими повреждениями органов мошонки и полового члена без нарушения целостности яичка и придатка проводить консервативное лечение [1, 4, 5, 33, 38, 54].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 4)
Комментарии: хирургическое лечение гематом мошонки без повреждения яичка и/или придатка нецелесообразно, т.к. посттравматические гематомы мошонки имбибируют оболочки яичка, дренирование их невозможно ввиду отсутствия полости гематомы, дополнительная травматизация ухудшает течение процесса [1, 4, 5]. Консервативное лечение рекомендуется при тупой травме полового члена у детей, когда, как правило, не происходит повреждения белочной оболочки. Обычно наблюдается подкожная гематома после травмы без разрыва белочной оболочки и повреждения кавернозных тел [5]. В таких случаях рекомендуется использование нестероидных противовоспалительных препаратов и местное лечение.
- Рекомендуется пациентам с вывихом яичка выполнить мануальную репозицию яичка для устранения дислокации и нарушения кровоснабжения яичка [5, 49 - 51, 126].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
Комментарии: после эффективной мануальной репозиции выполняют орхипексию в отсроченном порядке.
- Рекомендуется пациентам с разрывом уздечки крайней плоти консервативное лечение [131].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
Комментарии: консервативное лечение включает остановку кровотечения с помощью местного давления на область разрыва.
3.4.2 Хирургическое лечение
- Рекомендуется пациентам с подозрением на разрыв яичка/придатка выполнить хирургическое лечение - ушивание разрыва для восстановления анатомической целостности органа [1, 4, 5, 122 - 125].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 4)
Комментарии: выполняют разрез на стороне поражения достаточный для выведения яичка в рану для полноценной ревизии. Производят экономное иссечение нежизнеспособной пролабированной в разрыв белочной оболочки паренхимы и ушивание белочной оболочки рассасывающейся нитью 4/0 на атравматичной игле непрерывным швом, дренирование серозной полости.
- Рекомендуется пациентам с вывихом яичка выполнить орхипексию [5, 125].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 4)
Комментарии: если не удается выполнить первичную мануальную репозицию, показана экстренная орхопексия. При эффективной мануальной репозиция яичка орхопексию выполняют в отсроченном порядке.
- Рекомендуется пациентам с ранами мошонки и полового члена выполнить хирургическую обработку раны [4, 5, 124 - 125].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 4)
Коммментарии: при тяжелых проникающих ранениях показаны хирургическая ревизия и удаление разможенных и некротических тканей (ЕАУ). Принципы лечения включают удаление девитализированных тканей, максимальное сохранение оставшихся участков, гемостаз, отведение мочи по показаниям и удаление инородных тел [125]. После тщательного промывания раны необходимо ушить дефект белочной оболочки. При значительном дефекте можно выполнить одномоментную или отсроченную пластику заплатой (аутологичной подкожной веной бедра или ксенографтом). В послеоперационном периоде назначают обезболивание, антибактериальную терапию.
- Рекомендуется пациентам с проникающими ранениями мошонки выполнить хирургическую ревизию органов мошонки [124 - 125].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 4)
Комментарии: при полном отрыве семенного канатика рекомендуется выполнить сопоставление без вазовазостомии, если это технически возможно [123]. После реабилитации можно провести вторичную микрохирургическую вазовазостомию, хотя в литературе описано всего несколько случаев [123]. При обширном поражении белочной оболочки проводится мобилизация свободного лоскута влагалищной оболочки яичка. При нестабильном состоянии пациента или невозможности реконструкции показана орхэктомия. После проникающих ранений мошонки рекомендуется профилактически назначать антибиотики, хотя в литературе нет данных по их эффективности. При обширном поражении кожи мошонки проводится ушивание. Благодаря эластичности кожи в большинстве случаев возможно первичное ушивание, даже при минимальной фиксации поврежденной кожи к мошонке [124]. Для хорошего заживления важнейшее значение имеет уход за раной и широкое иссечение поврежденных тканей. При значительной потере ткани половых органов, например при срабатывании самодельных взрывных устройств, как правило, требуются сложные и этапные реконструктивные вмешательства [124]. За последние несколько десятилетий показатели сохранения яичка при боевых травмах стали выше, благодаря улучшению качества оказания помощи (до 67,6%) [125].
- Рекомендуется пациентам с переломом полового члена выполнить хирургическое лечение [129 - 130].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
Комментарии: для ушивания белочной оболочки используется продольный разрез, расположенный в зоне перелома или вентральный продольный разрез [130].
- Рекомендуется пациентам с разрывами уздечки крайней плоти при неэффективности консервативного лечения выполнить хирургический гемостаз [131].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
Комментарии: при продолжающемся кровотечении может потребоваться наложение рассасывающихся швов. При рецидивирующих разрывах рекомендуется френулотомия либо френулопластика в плановом порядке.
- Рекомендуется пациентам с частичной и полной ампутацией полового члена выполнить хирургическое лечение [5, 133 - 135].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
Комментарии: раннее лечение включает интенсивную терапию и подготовку к хирургической реимплантации полового члена, если он сохранен [5]. Всем пациентам целесообразно проводить реимплантацию в течение первых 24 часов [133]. Ампутированный половой член следует промыть в стерильном физиологическом растворе, покрыть марлей, смоченной в физиологическом растворе, положить в стерильный пакет и опустить в ледяную воду. Вокруг культи полового члена необходимо положить давящую повязку или турникет для предотвращения большой кровопотери [5]. Для отведения мочи следует установить эпицистостому. При использовании операционного микроскопа можно вначале сопоставить и сшить кавернозные тела и уретру, а затем выполнить анастомоз между дорсальными артериями полового члена, дорсальной веной и дорсальным нервом [134]. Реимплантацию полового члена рекомендуется выполнять при любых возможных случаях [135].
3.5 Послеоперационное ведение
- Рекомендуется пациентам при хирургическом лечении острых заболеваний и травмы органов мошонки и полового члена выполнить периоперационную антибактериальную профилактику антибактериальными препаратами системного действия (препараты первой линии: пенициллины в комбинации с ингибиторами бета-лактамаз (АТХ: Комбинации пенициллинов, включая комбинации с ингибиторами бета-лактамаз (J01CR)) с целью профилактики послеоперационных осложнений [1 - 10, 122, 124, 135].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
- Рекомендуется пациентам после хирургического лечения острых заболеваний и травм органов мошонки и полового члена назначить НПВС в качестве обезболивающих и противовоспалительных средств [5, 10, 122, 124, 135].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
Комментарии: при хирургическом лечении перекрута яичка в послеоперационном периоде назначают НПВС в возрастной дозировке (ибупрофен**, парацетамол**) [5, 10, 99 - 100, 106].
4. Медицинская реабилитация и санаторно-курортное лечение, медицинские показания и противопоказания к применению методов медицинской реабилитации, в том числе основанных на использовании природных лечебных факторов
- Рекомендуется всем пациентам после хирургического лечения острых заболеваний и травм органов мошонки и полового члена прием (консультация) врача лечебной физкультуры и прием (консультация) врача-физиотерапевта для определения программы медицинской реабилитации [4, 138].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
Комментарии: в послеоперационном периоде показано проведение физиотерапии для улучшения кровообращения, уменьшения отека и воспаления, ускорения регенерации тканей. Выбор физиолечения зависит от вида и объема хирургического вмешательства и от течения послеоперационного периода. Для улучшения репаративных процессов и профилактики послеоперационных инфекционных осложнений применяют ДМВ-терапию, магнитотерапию, лазеротерапию. Лечебную физкультуру назначают для восстановления двигательной активности пациента. Медицинская реабилитация также включает психологическую реабилитацию для коррекции психоэмоциональных нарушений.
Санаторно-курортное лечение показано в период реабилитации после хирургического лечения для закрепления достигнутого результата. Оно включает применение природных лечебных факторов (климатотерапия, бальнеотерапия, грязелечение) в сочетании с физиотерапевтическими методами.
- Рекомендуется всем пациентам в возрасте старше 15 лет выполнить протезирование яичка после его утраты [4, 137, 139].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
Комментарии: протезирование яичка является обязательным компонентом реабилитации пациента. Выполнение его наиболее оправдано через 6 - 9 месяцев после утраты яичка в возрасте старше 15 лет по достижении зрелой формулы Tanner. Предпочтение следует отдавать современным синтетическим тестикулярным имплантам. Вмешательство выполнять паховым доступом с удалением сохранившихся тканей семенного канатика и ушиванием входа в мошонку над имплантом.
5. Профилактика и диспансерное наблюдение, медицинские показания и противопоказания к применению методов профилактики
5.1 Профилактика
Профилактика травматических повреждений органов мошонки и полового члена у детей включает санитарно-просветительную работу среди родителей и детей о правилах безопасного поведения, направленную на предотвращение травм [4]. Профилактика воспалительных заболеваний полового члена (баланопостит) и парафимоза заключается в соблюдении правил личной гигиены, санации очагов хронической инфекции, устранении контакта с раздражителями и своевременном лечении фимоза [136]. Основной мерой профилактики вторичного приапизма является лечение основного заболевания.
5.2 Диспансерное наблюдение
- Рекомендуется всех пациентов после консервативного и хирургического лечения острых заболеваний и травм органов мошонки и полового члена освобождать от повышенных физических нагрузок на срок от 1 до 3-х месяцев в зависимости от течения заболевания, объема хирургического вмешательства и течения послеоперационного периода [2 - 10, 138, 140].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
- Рекомендуется пациентам после хирургического лечения перекрута яичка диспансерный прием врача-детского уролога-андролога повторно в течение 1 года [4, 138, 140].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
Комментарии: при сохранении яичка рекомендуется осмотр детским урологом, УЗИ мошонки и УЗДГ сосудов яичка через 1, 3, 6, 12 месяцев, после орхэктомии - осмотр детским урологом через 1 месяц и 1 год [138 - 140].
- Рекомендуется пациентам после перекрута единственного яичка и при патологии контралатерального яичка консультация врачом-детским эндокринологом по достижению 14 лет для оценки гормонального профиля [4, 138].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
- Рекомендуется пациентам после консервативного или оперативное лечения парафимоза диспансерное наблюдение врачом - детским урологом - андрологом в течение 1 года [139].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
- Рекомендуется пациентам, перенесшим травму полового члена, диспансерное наблюдение врачом - детским урологом - андрологом до достижения совершеннолетия [133].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
Комментарии: все дети, перенесшие травмы полового члена, подлежат диспансерному наблюдению до достижения ими совершеннолетия. Регулярные осмотры детским урологом-андрологом и УЗИ полового члена (1 раз в 3 - 6 месяцев в течение первого года, затем 1 раз в год).
- Рекомендуется пациентам, перенесшим приапизм, диспансерное наблюдение врачом - детским урологом-андрологом [57].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
6. Организация оказания медицинской помощи
Показания для госпитализации в медицинскую организацию:
При подозрении на острые заболевания и травму органов мошонки и полового члена показана госпитализация в экстренном порядке в детский хирургический стационар [2].
Показания к выписке пациента из медицинской организации:
- Общее состояние ребенка - удовлетворительное.
- Отсутствие жалоб.
- Отсутствие изменений при лабораторном обследовании.
- Отсутствие осложнений по данным УЗИ (ультразвуковое исследование органов мошонки; ультразвуковое исследование полового члена).
Рекомендуемые сроки госпитализации: 3 - 10 суток.
7. Дополнительная информация (в том числе факторы, влияющие на исход заболевания или состояния)
Не предусмотрено.
Критерии оценки качества медицинской помощи
N
Критерий качества
Оценка выполнения (да/нет)
1
Выполнен сбор жалоб и анамнеза заболевания
Да/Нет
2
Выполнено физикальное обследование (осмотр и пальпация наружных половых органов) при патологии мужских половых органов при поступлении
Да/Нет
3
Выполнено лабораторное обследование при поступлении: (общий (клинический) анализ крови, общий (клинический) анализ мочи) не позже 2 часов после госпитализации
Да/Нет
4
Выполнено УЗИ органов мошонки / полового члена при подозрении на острые заболевания/травмы с диагностической целью
Да/Нет
5
Выполнена мануальная деторсия при перекруте яичка при сроке заболевания до 6 часов
Да/Нет
6
Выполнено хирургическое лечение при перекруте яичка
Да/Нет
7
Выполнена орхэктомия при некрозе перекрученного яичка
Да/Нет
8
Назначено консервативное лечение (НПВС) при неосложненном перекруте гидатиды
Да/Нет
9
Выполнено хирургическое лечение при осложненном течении перекрута гидатиды
Да/Нет
10
Выполнено хирургическое лечения при ранах органов мошонки и полового члена
Да/Нет
11
Выполнено хирургическое лечение при разрыве яичка/ придатка яичка
Да/Нет
12
Выполнено хирургическое лечение при переломе полового члена
Да/Нет
13
Выполнено хирургическое лечение при абсцедировании воспалительных заболеваний органов мошонки
Да/Нет
14
Выполнено вправление головки полового члена при парафимозе
Да/Нет
15
Выполнено хирургическое лечение парафимоза при неэффективности консервативного лечения
Да/Нет
16
Выполнено хирургическое лечение при неэффективности консервативного при приапизме
Да/Нет
17
Выполнено УЗИ органов мошонки/ полового члена для контроля течения заболевания и исключения послеоперационных осложнений
Да/Нет
18
При удалении некротизированного яичка выполнено гистологическое исследование операционного материала (патолого-анатомическое исследование биопсийного (операционного) материала яичка, семенного канатика и придатков) с диагностической целью
Да/Нет
Список литературы
1. Григорьева М.В. Острые заболевания яичка у детей (хирургическая тактика, специальные методы исследования): 14.00.35: 14.00.19. Москва, 2003. 121 с.
2. Детская хирургия: национальное руководство. 2-е изд. Москва: ГЭОТАР-Медиа, 2021. 1280 с.
3. Cavusoglu Y.H., Karaman A., Karaman I., Erdogan D., Aslan M.K., Varlikli O., Cakmak O. Acute scrotum - etiology and management. Indian J Pediatr. 2005; 72(3): 201-3.
4. Шорманов И.С., Щедров Д.Н., Григорьева М.В., Морозов Е.В., Гарова Д.Ю., Комарова С.Ю., Гасанова Э.Н. Неотложные заболевания мошонки в детском возрасте. Москва: Перо, 2024. 589 с.
5. Клинические рекомендации Европейской ассоциации урологов. ЕАУ, 2024. 2241 с.
6. Сизонов В.В., Коган М.И. Острые заболевания и состояния органов мошонки у детей и подростков. Москва: ГЭОТАР-Медиа, 2025. 104 с.
7. Юдин Я.Б., Окулов А.Б., Зуев Ю.А., Саховский А.Ф. Острые заболевания органов мошонки у детей. Москва: Медицина, 1987. 144 с.
8. Румянцева Г.Н., Карташев В.Н., Аврасин А.Л., и др. Диагностика и лечение детей при синдроме острой мошонки. Детская хирургия. 2010; 1: 34 - 9.
9. Kadish H.A., Bolte R.G. A retrospective review of pediatric patients with epididymitis, testicular torsion, and torsion of testicular appendages. Pediatrics. 1998; 102(1 Pt 1): 73-6.
10. Klin B., Zlotkevich L., Horne T., Efrati Y., Serour F., Lotan G. Epididymitis in childhood: a clinical retrospective study over 5 years. Isr Med Assoc J. 2001; 3(11): 833-5.
11.  , Lahdes-Vasama T., Rajakorpi H.,
, Lahdes-Vasama T., Rajakorpi H.,  . A 19-year review of paediatric patients with acute scrotum. Scand J Surg. 2007; 96(1): 62-6.
. A 19-year review of paediatric patients with acute scrotum. Scand J Surg. 2007; 96(1): 62-6.
12. Пулатов А.Т. О перекруте яичка у детей. Детская хирургия. 2001; 1: 20-5.
13. MacDonald C., Kronfli R., Carachi R., O'Toole S. A systematic review and meta-analysis revealing realistic outcomes following paediatric torsion of testes. J Pediatr Urol. 2018; 14(6): 503-9.
14. Holcomb G.W., Murphy J.P. Holcomb and Ashcraft's Pediatric Surgery. 7-th edition. Elsevier Science, 2020. 1317 p.
15. McAndrew H.F., Pemberton R., Kikiros C.S., Gollow I. The incidence and investigation of acute scrotal problems in children. Pediatr Surg Int. 2002; 18(5-6): 435-7.
16. Лебедев Д.А., Осипов И.Б., Жуков О.Б. и др. Диагностика и рентген-эндоваскулярные методы лечения артериального приапизма у детей. Андрология и генитальная хирургия. 2024; 25(1): 113-22.
17. Шорманов И.С., Щедров Д.Н. Спорные вопросы хирургической тактики при завороте яичка в детском возрасте (обзор литературы). Экспериментальная и клиническая урология. 2017; 3: 114-9.
18. Tanaka K., Ogasawara Y., Nikai K. et al. Acute scrotum and testicular torsion in children: a retrospective study in a single institution. J Pediatr Urol. 2020; 16(1): 55 - 60.
19. Шорманов И.С., Щедров Д.Н. Редко встречающиеся острые заболевания органов мошонки у детей: Учебное пособие. Ярославль: "Аппарель-полиграфия", 2019. 40 с.
20. Klin B., Lotan G., Efrati Y., Zlotkevich L., Strauss S. Acute idiopathic scrotal edema in children - revisited. J Pediatr Surg. 2002; 37(8): 1200-2.
21. Krause W. Is acute idiopathic scrotal edema in children a special feature of neutrophilic eccrine hidradenitis? Dermatology. 2004; 208(1): 86.
22. van Langen A.M., Gal S., Hulsmann A.R., De Nef J.J. Acute idiopathic scrotal oedema: four cases and a short review. Eur J Pediatr. 2001; 160(7): 455-6.
23. Григорьева М.В., Супряга В.Г. Особенности диагностики кожного дирофиляриоза. Проблема инфекции в клинической медицине: VIII съезд Итало-Российского общества по инфекционным болезням, г. Санкт-Петербург, 05 - 06 декабря 2002 г. Санкт-Петербург: Российская Военно-медицинская академия, 2002. С. 342-3.
24. Письмо от 19 сентября 2016 года N 01/12590-16-27 О ситуации по дирофиляриозу в Российской Федерации. Федеральная служба по надзору в сфере защиты прав потребителей и благополучия человека: Опубликовано 20.09.2016.
25. Громов А.И., Прохоров А.В. Молниеносная гангрена мошонки (обзор литературы). Уральский медицинский журнал. 2016; 1 (134): 63-71.
26. Новошинов Г.В., Шереметьева А.А., Старченкова Л.П. Гангрена Фурнье у ребенка 1 месяца. Детская хирургия. 2016; 1: 51-3.
27. Прийма О.Б. Распространенная форма гангрены Фурнье. Урология и нефрология. 1999; 3: 45-6.
28. Прохоров А.В. Молниеносная гангрена мошонки - гангрена Фурнье. Лучевая диагностика (обзор литературы). Экспериментальная и клиническая урология. 2015; 3: 106-13.
29. Zhao L.C., Lautz T.B., Meeks J.J., Maizels M. Pediatric testicular torsion epidemiology using a national database: incidence, risk of orchiectomy and possible measures toward improving the quality of care. J Urol. 2011; 186(5): 2009-13.
30. Haas R.J., Schmidt P.,  , Harms D. Testicular germ cell tumors, an update. Results of the German cooperative studies 1982 - 1997. Klin Padiatr. 1999; 211(4): 300-4.
, Harms D. Testicular germ cell tumors, an update. Results of the German cooperative studies 1982 - 1997. Klin Padiatr. 1999; 211(4): 300-4.
31. Johnston J.H. Localised infarction of the testis. Br. J. Urol. 1960; 32: 97-9.
32. Barua S.K., Bagchi P., Sharma D., Rajeev T.P., Dhekial P.P. Segmental Testicular Infarction: A Clinical Dilemma. J Genit Syst Disor. 2015; 4(2).
33. Аль-Шукри С.Х., Боовец С.Ю., Голощапов Е.Т., Горбачев А.Г., Белоусов В.Я. Борискин А.Г., Рыбалов М.А. Клинические рекомендации по оказанию скорой медицинской помощи при травме мужских половых органов, фимозе и парафимозе. Урологические ведомости. 2013; 4: 22-8.
34. Djordjevic M.L., Bumbasirevic M.Z., Krstic Z. et al. Severe penile injuries in children and adolescents: reconstruction modalities and outcomes. Urology. 2014; 83(2): 465-70.
35. Chang A.J., Brandes S.B. Advances in diagnosis and management of genital injuries. Urol Clin North Am. 2013 Aug; 40(3): 427-38.
36. AbouZeid A.A., Soliman M.H. Surgical Management of Hair-coil Penile Injury: Anatomical Insights and Grading System. Urology. 2016 Dec; 98: 154-7.
37. Leslie S.W., Sajjad H., Taylor R.S. Penile Zipper and Ring Injuries. Treasure Island (FL): StatPearls Publishing; 2025. URL: https://www.ncbi.nlm.nih.gov/books/NBK441886/
38. Lee S.H., Bak CW, Choi MH, Lee HS, Lee MS, Yoon SJ. Trauma to male genital organs: a 10-year review of 156 patients, including 118 treated by surgery. BJU Int. 2008; 101: 211-5.
39. Шикунова Я.В. Комбинация освоения коммуникативных навыков и мануальных процедур на примере симуляционного модуля "Парафимоз". Виртуальные технологии в медицине. 2024; 1(1): 36 - 40.
40. Hollowood A.D., Sibley G.N. Non-painful paraphimosis causing partial amputation. Br J Urol. 1997; 80: 958.
41. Palmisano F., Gadda F., Spinelli M.G., Montanari E. Glans penis necrosis following paraphimosis: A rare case with brief literature review. Urol Case Rep. 2017 Nov 13; 16: 57-8.
42. Wein A.J., editor. Campbell-Walsh Urology. 9th ed. W.B.Saunders, 2007. Vol. 11. P. 333-57.
43. Chiles D.W., Foster R.S., Jr. Torsion of the appendix testis in the newborn: initial report of this disorder in a neonate. The American Journal of Diseases of Children. 1969; 118(4): 652 - 4.
44. Colt G.H. Torsion of the hydatid of Morgagni. British Journal of Surgery. 1922; 9: 464 - 5.
45. Bukowski T.P., Lewis A.G., Reebes D., Wacksman J., Sheldon C.A. Epididyrnitis in older boys: dysfunctional voiding as an etiology (Review). J. Urol. 1995; 154: 762 - 5.
46. Крапивина И.П., Турабов И.А., Малышев М.Г., Марков Н.В. Анализ лечения детей с острыми заболеваниями яичка. Вестник экспериментальной и клинической хирургии. 2011; IV(3): 584 - 6.
47. Sang H.L., Dong G.L., Seung K.C., Taesoo C., Koo H.Y. Trends in Testicular Injury in Korea 1986 - 2015. J. Korean Med Sci. 2017; 32(10): 1669-73.
48. Monga M., Hellistrom W.J. Testicular trauma. Abolesc Med. 1996; 7(1): 141-8.
49. Lee J.Y. et al. Traumatic dislocation of testes and bladder rupture. Urology. 1992; 40: 506.
50. Nagarajan V.P. et al. Traumatic dislocation of testis. Urology. 1983; 22: 521.
51. Pollen J.J. et al. Traumatic dislocation of the testes. J Trauma. 1982; 22: 247.
52. Herzog L.W., Alvarez S.R. The frequency of foreskin problems in uncircumcised children. Am J Dis Child. 1986; 140(3): 254-6.
53. Cappele O., Liard A., Barret E., Bachy B., Mitrofanoff P. Epididymitis in children: is further investigation necessary after the first episode? Eur Urol. 2000; 38: 627-30.
54. Федорченко П.М., Жила В.В., Черненко П.С., Волков Г.П. Закрытые повреждения яичка при тупой травме мошонки. Клиническая хирургия. 1985; 12: 26-8.
55. Шилла В.-Б., Кохмайра Ф., Харгрива Т., ред. Клиническая андрология. Пер. с английского. Москва: ГЭОТАР-Медиа, 2011. 800 с.
56.  ,
,  ,
,  . et al. Rare emergency in children: Priapism and stepwise treatment approach. Ulus Travma Acil Cerrahi Derg. 2022; 28(4): 464-70.
. et al. Rare emergency in children: Priapism and stepwise treatment approach. Ulus Travma Acil Cerrahi Derg. 2022; 28(4): 464-70.
57. Donaldson J.F., Rees R.W., Steinbrecher H.A. Priapism in children: a comprehensive review and clinical guideline. J Pediatr Urol. 2014; 10(1): 11 - 24.
58. Jesus L.E., Dekermacher S. Priapism in children: review of pathophysiology and treatment. J Pediatr (Rio J). 2009; 85(3): 194 - 200.
59. Аникиев А.А., Володько Е.А., Мираков К.К. и др. Интермиттирующий перекрут яичка у мальчика 13 лет. Андрология и генитальная хирургия. 2016; 17(3): 13-7.
60. Taghavi K., Dumble C., Hutson J.M., Mushtaq I., Mirjalili S.A. The bell-clapper deformity of the testis: The definitive pathological anatomy. J Pediatr Surg. 2021; 56(8): 1405-10.
61. Altarac S. Management of 53 cases of testicular trauma. Eur. Urol. 1994; 25: 119-23.
62. Frauscher F., Klauser A., Stenzl A., Helweg G., Amort B., zur Nedden D. US findings in the scrotum of extreme mountain bikers. Radiology. 2001; 219: 427-3.
63. Starmer B.Z. et al. Considerations in fertility preservation in cases of testicular trauma. BJU Int. 2018. 121:466. URL: https://pubmed.ncbi.nlm.nih.gov/29164757.
64. Rosenberg H., Long B., Keays M. Just the facts: assessment and management of testicular torsion in the emergency department. CJEM. 2021; 23(6): 740-3.
65. Lacy A., Smith A., Koyfman A., Long, B. High risk and low prevalence diseases: Testicular torsion. The American journal of emergency medicine. 2023; 66: 98 - 104.
66. Sauvat F. et al. [Age for testicular torsion?]. Arch Pediatr 2002; 9: 1226.
67. Goetz J. et al. A comparison of clinical outcomes of acute testicular torsion between prepubertal and postpubertal males. J Pediatr Urol. 2019; 15: 610.
68. Bitkin A., Ayd n M.,  et al. Can haematologic parameters be used for differential diagnosis of testicular torsion and epididymitis? Andrologia. 2018; 50(1): e12819.
et al. Can haematologic parameters be used for differential diagnosis of testicular torsion and epididymitis? Andrologia. 2018; 50(1): e12819.
69. Trojian T.H., Lishnak T.S., Heiman D. Epididymitis and orchitis: an overview. Am Fam Physician. 2009; 79(7): 583 - 7.
70. Bandarkar A.N., Blask A.R. Testicular torsion with preserved flow: key sonographic features and value-added approach to diagnosis. Pediatr Radiol. 2018; 48(5): 735 - 44.
71. Baker L.A. et al. An analysis of clinical outcomes using color doppler testicular ultrasound for testicular torsion. Pediatrics. 2000; 105: 604. URL: https://pubmed.ncbi.nlm.nih.gov/10699116
72. Gunther P. et al. Acute testicular torsion in children: the role of sonography in the diagnostic workup. Eur Radiol 2006; 16: 2527.
73. Kalfa N. et al. Multicenter assessment of ultrasound of the spermatic cord in children with acute scrotum. J Urol. 2007; 177: 297.
74. Karmazyn B. et al. Clinical and sonographic criteria of acute scrotum in children: a retrospective study of 172 boys. Pediatr Radiol. 2005; 35: 302.
75. Lam W.W. et al. Colour Doppler ultrasonography replacing surgical exploration for acute scrotum: myth or reality? Pediatr Radiol. 2005; 35: 597.
76. Schalamon J. et al. Management of acute scrotum in children--the impact of Doppler ultrasound. J Pediatr Surg. 2006; 41: 1377.
77. McDowall J. et al. The ultrasonographic "whirlpool sign" in testicular torsion: valuable tool or waste of valuable time? A systematic review and meta-analysis. Emerg Radiol. 2018; 25: 281.
78. Barbosa J.A. et al. Development and initial validation of a scoring system to diagnose testicular torsion in children. J Urol. 2013; 189(5): 1859 - 64.
79. Choudhury P., Saroya K.K., Anand S. et al. Unjumbling the TWIST score for testicular torsion: systematic review and meta-analysis. Pediatr Surg Int. 2023; 39(1): 137.
80. Indiran, V. Testicular Torsion and Necrosis on Dynamic Contrast-Enhanced MRI. Indian J Surg 85, 195 - 196 (2023). https://doi.org/10.1007/s12262-022-03356-w
81. Nussbaum Blask A.R. et al. Color Doppler sonography and scintigraphy of the testis: a prospective, comparative analysis in children with acute scrotal pain. Pediatr Emerg Care. 2002; 18: 67.
82. Paltiel H.J. et al. Acute scrotal symptoms in boys with an indeterminate clinical presentation: comparison of color Doppler sonography and scintigraphy. Radiology. 1998; 207:223.
83. Васильев А.Ю., Ольхова Е.Б. Ультразвуковая диагностика в детской андрологии и гинекологии. Москва: Гэотар-Медиа, 2008. 152 с.
84. Haecker F.M., Haury-Hohl A., Schweints D. von. Acute Epididymitis in Children A 4-Year Retrospective Studu. European J. of Pediatric Surgery. 2005; 3: 180-6.
85. Kim J.S., Shin Y.S., Park J.K. Clinical featurea of acute scrotum in children and adolescence: Based on 17 years experiences in primary care clinic. American J. of Emergent Medicine. 2018; 36(7): 1302-3.
86. Sakellaris G.S., Charissis G.C. Acute epididymitis in Greek children: a 3-year retrospective study. Eur J Pediatr. 2008; 167(7): 765-9.
87. Varga J., Zivkovic D., Grebeldinger S., Somer D. Acute scrotal pain in children - ten years' experience. Urol Int. 2007; 78(1): 73-7.
88. Haakonsen D., Hagen R.H. Epididymidis in infants - a possibility. Ticlsskr. Nor. Laegeforen. 1998; 118(23): 3616-7.
89. Somekh E., Gorenstein A., Serour F. Acute epididymitis in boys: evidence of a post-infectious etiology. J Urol. 2004; 171(1): 391-4.
90. Umeyama T., Kawanura T., Hasegawa A., Ogawa O. Ectopic ureter presenting with epididymitis in childhood: Report of 5 cases. J. Urol. 1985; 134: 131-3.
91. Saito Seiichi. Torsion of the Testicular Appendages in Adult Acute Scrotum. Int. J. of Clinical Urology. 2019; 3(2): 40-5.
92. D'Andrea A., Coppolino F., Cesarano E. et al. US in the assessment of acute scrotum. Crit Ultrasound J. 2013; 5 Suppl 1(Suppl 1): S8.
93. Davis J.E. et al. Scrotal emergencies. Emerg Med Clin North Am. 2011; 29: 469.
94. Wright S., Hoffmann B. Emergency ultrasound of acute scrotal pain. Eur J Emerg Med. 2015; 22(1): 2 - 9.
95. Эргашев И.Ш., Хакимов Т.П. Диагностика и тактика лечения при синдроме отечной мошонки у детей. Детская хирургия. 2010; 3: 23-6.
96. Melekos M.D., Asbach H.W. Epididymitis: Aspects concerning etiology and treatment. J. Urol. 1987; 137(2): 83-6.
97. Rabinowitz R. Re: The importance of the cremasteric reflex in acute scrotal swelling in children. J Urol. 1985; 133(3): 488.
98. Комарова C.Ю., Цап Н.А., Великанов А.В., Чукреев А.В. Дифференциальная диагностика орхоэпидидимита у мальчиков и подростков: поиск решения проблемы. Детская хирургия. 2019; 23(1S2): 34.
99. Комарова С.Ю., Цап Н.А., Чукреев В.И. Особенности консервативной и оперативной тактики при перекруте яичка. Детская хирургия. 2016; 20(4): 185-8.
100. Щедров Д.Н. Хирургическая тактика при завороте яичка у детей. Урологические ведомости. 2015; 5(2): 20-4.
101. Dias Filho A.C. et al. Improving Organ Salvage in Testicular Torsion: Comparative Study of Patients Undergoing vs Not Undergoing Preoperative Manual Detorsion. J Urol. 2017; 197: 811.
102. Cornel E.B., Karthaus H.F. Manual derotation of the twisted spermatic cord. BJU Int. 1999; 83(6): 672-4.
103. Garel L. et al. Preoperative manual detorsion of the spermatic cord with Doppler ultrasound monitoring in patients with intravaginal acute testicular torsion. Pediatr Radiol. 2000; 30: 41.
104. Шорманов И.С., Щедров Д.Н. Закрытая мануальная деторсия при завороте яичка у детей. Урологические ведомости. 2018; 8(1): 34 - 39.
105. Sessions A.E. et al. Testicular torsion: direction, degree, duration and disinformation. J Urol. 2003; 169: 663.
106. Калинина С.Н., Фесенко В.Н., О.О. Бурлака О.О. и др. Тактика лечения больных при перекруте яичка. Урологические ведомости. 2019; 9(1): 5 - 10.
107. Vasconcelos-Castro S., Flor-de-Lima B., Campos J.M., Soares-Oliveira M. Manual detorsion in testicular torsion: 5 years of experience at a single center. J Pediatr Surg. 2020; 55(12):2 728-31.
108. Akcora B. et al. The protective effect of darbepoetin alfa on experimental testicular torsion and detorsion injury. Int J Urol. 2007; 14: 846.
109. Aksoy H. et al. Dehydroepiandrosterone treatment attenuates reperfusion injury after testicular torsion and detorsion in rats. J Pediatr Surg. 2007; 42: 1740.
110. Unal D. et al. Protective effects of trimetazidine on testicular ischemia-reperfusion injury in rats. Urol Int. 2007; 78: URL: https://pubmed.ncbi.nlm.nih.gov/17495496/
111. Yazihan N. et al. Protective role of erythropoietin during testicular torsion of the rats. World J Urol. 2007; 25: 531.
112. Boettcher M., Bergholz R., Krebs T.F., Wenke K., Aronson D.C. Clinical predictors of testicular torsion in children. Urology. 2012; 79(3): 670-4.
113. Monteilh C., Calixte R., Burjonrappa S. Controversies in the management of neonatal testicular torsion: A meta-analysis. J Pediatr Surg. 2019; 54(4): 815 - 819.
114. Biplab N., Feilim L.N. Neonatal testicular torsion: a systematic literature review. Pediatric Surgery International. 2011; 27: 1037-40.
115. John C.M., Kooner G., Mathew D.E., Ahmed S., Kenny S.E. Neonatal testicular torsion - a lost cause? Acta Paediatr. 2008; 97(4): 502-4.
116. Комарова C.Ю., Цап Н.А., Сысоев С.Г. и др. Фиксация яичка при его завороте у мальчиков и подростков: нерешенные вопросы. Детская хирургия. 2022; 26(S1): 56.
117. Mor Y. et al. Testicular fixation following torsion of the spermatic cord--does it guarantee prevention of recurrent torsion events? J Urol. 2006; 175: 171.
118. Clement K.D., Light A., Asif A. et al. A BURST-BAUS consensus document for best practice in the conduct of scrotal exploration for suspected testicular torsion: the Finding consensus for orchidopexy In Torsion (FIX-IT) study. BJU Int. 2022; 130(5): 662-70.
119. Щедров Д.Н., Григорьева М.В., Шорманов И.С. и др. Перекрут гидатиды яичка у детей. Лечение на современном этапе. Детская хирургия. 2020; 24(6): 370 - 376.
120. Lau P. et al. Acute epididymitis in boys: are antibiotics indicated? Br J Urol. 1997; 79: 797.
121. Abul F. et al. The acute scrotum: a review of 40 cases. Med Princ Pract. 2005; 14: 177.
122. Комарова C.Ю., Цап Н.А., Чукреев В.И., Макаров П.А. Хирургическая тактика при разрывах яичка у детей. Что в будущем? Детская хирургия. 2019; 23(1S2): 35.
123. Altarac S. A case of testicle replantation. J Urol. 1993; 150: 1507.
124. McAninch J.W. et al. Major traumatic and septic genital injuries. J Trauma. 1984;24:291.
125. Hudak S.J. et al. Operative management of wartime genitourinary injuries at Balad Air Force Theater Hospital, 2005 to 2008. J Urol. 2009; 182: 180.
126. Matzek B.A., Linklater D.R. Traumatic testicular dislocation after minor trauma in a pediatric patient. J Emerg Med. 2013; 45(4): 537-40.
127. Summerton D.J., Campbell A., Minhas S., Ralph D.J. Reconstructive surgery in penile trauma and cancer. Nat Clin Pract Urol. 2005; 2(8): 391-7.
128. Mydlo J.H., Hayyeri M., Macchia R.J. Urethrography and cavernosography imaging in a small series of penile fractures: a comparison with surgical findings. Urology. 1998; 51(4): 616-9.
129. Penbegul N., Bez Y., Atar M. et al. No evidence of depression, anxiety, and sexual dysfunction following penile fracture. Int J Impot Res. 2012; 24(1): 26 - 30.
130. Mazaris E.M., Livadas K., Chalikopoulos D. et al. Penile fractures: immediate surgical approach with a midline ventral incision. BJU Int. 2009; 104(4): 520-3.
131. Рыжков А.И., Соколова С.Ю., Шорманов И.С. Обзор современных техник хирургической коррекции короткой уздечки полового члена. Экспериментальная и клиническая урология. 2022; 15(4): 108-14.
132. Phonsombat S., Master V.A., McAninch J.W. Penetrating external genital trauma: a 30-year single institution experience. J Urol. 2008; 180(1): 192-5.
133. Virasoro R., Tonkin J.B., McCammon K.A., Jordan G.H. Penile Amputation: Cosmetic and Functional Results. Sex Med Rev. 2015; 3(3): 214 - 222.
134. Koller C.R., Wang S., Sandoval V. et al. Self-Induced Trauma to the Genitalia: a Review of the Literature and Management Schemes. Curr Urol Rep. 2021; 22(3): 18.
135. Курбанов У.А., Давлатов А.А., Джанобилова С.М., Холов Ш.И. Промежуточные результаты реплантации полового члена. Вестник Авиценны. 2015; 4(65): 7 - 12.
136. Мельникова С.А., Цап Н.А., Комарова С.Ю. Место баланопостита в неотложной андрологии. Детская хирургия. 2019; 23(1S3): 41.
137. Шорманов И.С., Щедров Д.Н., Спасская Ю.С. Медикосоциальные аспекты тестикулярного протезирования у взрослых и подростков. Урология. 2024; 1: 123-8.
138. Карташев В.Н., Румянцева Г.Н., Аврасин А.Л. и др. Принципы проведения реабилитационного периода у детей, перенесших перекрут яичка. XII съезд российского общества урологов: материалы научно-практической конференции. Москва: Дипак, 2012. С. 468-9.
139. Комарова С.Ю., Цап Н.А. Отдаленные результаты лечения мальчиков и подростков с патологией репродуктивной системы. Уральский медицинский журнал. 2017; 5(149): 96-9.
140. Комарова С.Ю., Цап Н.А., Карачев И.А. Ультразвуковые технологии в диагностике, лечении и реабилитации детей с перекрутом яичка. Российский вестник детской хирургии, анестезиологии и реаниматологии. 2021; 11(3): 351-8.
Приложение А1
СОСТАВ
РАБОЧЕЙ ГРУППЫ ПО РАЗРАБОТКЕ И ПЕРЕСМОТРУ
КЛИНИЧЕСКИХ РЕКОМЕНДАЦИЙ
Григорьева Марина Витальевна, кандидат медицинских наук, ведущий научный сотрудник ГБУЗ "НИИ неотложной детской хирургии и травматологии - Клиника доктора Рошаля" Департамента здравоохранения г. Москвы, член Российской ассоциации детских хирургов, Москва, Россия. Конфликт интересов отсутствует.
Брянцев Александр Владимирович, кандидат медицинских наук, заслуженный врач РФ, директор ГБУЗ "НИИ неотложной детской хирургии и травматологии - Клиника доктора Рошаля" Департамента здравоохранения г. Москвы, член Российской ассоциации детских хирургов, Москва, Россия. Конфликт интересов отсутствует.
Гасанова Элла Низамиевна, кандидат медицинских наук, научный сотрудник ГБУЗ "НИИ неотложной детской хирургии и травматологии - Клиника доктора Рошаля" Департамента здравоохранения г. Москвы, член Российской ассоциации детских хирургов, Москва, Россия. Конфликт интересов отсутствует.
Карасева Ольга Витальевна, доктор медицинских наук, заместитель директора по научной работе, руководитель отдела сочетанной травмы, анестезиологии-реанимации ГБУЗ "НИИ неотложной детской хирургии и травматологии - Клиника доктора Рошаля" Департамента здравоохранения г. Москвы, главный внештатный детский специалист по сочетанной травме Департамента здравоохранения города Москвы, член Российской ассоциации детских хирургов, Москва, Россия. Конфликт интересов отсутствует.
Саруханян Оганес Оганесович, доктор медицинских наук, руководитель отдела детской хирургии ГБУЗ "НИИ неотложной детской хирургии и травматологии - Клиника доктора Рошаля" Департамента здравоохранения г. Москвы, член Российской ассоциации детских хирургов, Москва, Россия. Конфликт интересов отсутствует.
Приложение А2
МЕТОДОЛОГИЯ РАЗРАБОТКИ КЛИНИЧЕСКИХ РЕКОМЕНДАЦИЙ
Целевая аудитория данных клинических рекомендаций:
1. Детские урологи-андрологи
2. Детские хирурги
3. Педиатры
4. Нефрологи
Таблица 1. Шкала оценки уровней достоверности доказательств (УДД) для методов диагностики (диагностических вмешательств)
УДД
Расшифровка
1
Систематические обзоры исследований с контролем референсным методом или систематический обзор рандомизированных клинических исследований с применением мета-анализа
2
Отдельные исследования с контролем референсным методом или отдельные рандомизированные клинические исследования и систематические обзоры исследований любого дизайна, за исключением рандомизированных клинических исследований, с применением мета-анализа
3
Исследования без последовательного контроля референсным методом или исследования с референсным методом, не являющимся независимым от исследуемого метода или нерандомизированные сравнительные исследования, в том числе когортные исследования
4
Несравнительные исследования, описание клинического случая
5
Имеется лишь обоснование механизма действия или мнение экспертов
Таблица 2. Шкала оценки уровней достоверности доказательств (УДД) для методов профилактики, лечения и реабилитации (профилактических, лечебных, реабилитационных вмешательств)
УДД
Расшифровка
1
Систематический обзор РКИ с применением мета-анализа
2
Отдельные РКИ и систематические обзоры исследований любого дизайна, за исключением РКИ, с применением мета-анализа
3
Нерандомизированные сравнительные исследования, в т.ч. когортные исследования
4
Несравнительные исследования, описание клинического случая или серии случаев, исследования "случай-контроль"
5
Имеется лишь обоснование механизма действия вмешательства (доклинические исследования) или мнение экспертов
Таблица 3. Шкала оценки уровней убедительности рекомендаций (УУР) для методов профилактики, диагностики, лечения и реабилитации (профилактических, диагностических, лечебных, реабилитационных вмешательств)
УУР
Расшифровка
A
Сильная рекомендация (все рассматриваемые критерии эффективности (исходы) являются важными, все исследования имеют высокое или удовлетворительное методологическое качество, их выводы по интересующим исходам являются согласованными)
B
Условная рекомендация (не все рассматриваемые критерии эффективности (исходы) являются важными, не все исследования имеют высокое или удовлетворительное методологическое качество и/или их выводы по интересующим исходам не являются согласованными)
C
Слабая рекомендация (отсутствие доказательств надлежащего качества (все рассматриваемые критерии эффективности (исходы) являются неважными, все исследования имеют низкое методологическое качество и их выводы по интересующим исходам не являются согласованными)
Порядок обновления клинических рекомендаций.
Механизм обновления клинических рекомендаций предусматривает их систематическую актуализацию - не реже чем один раз в три года, а также при появлении новых данных с позиции доказательной медицины по вопросам диагностики, лечения, профилактики и реабилитации конкретных заболеваний, наличии обоснованных дополнений/замечаний к ранее утвержденным КР, но не чаще 1 раза в 6 месяцев.
Приложение А3
СПРАВОЧНЫЕ МАТЕРИАЛЫ,
ВКЛЮЧАЯ СООТВЕТСТВИЕ ПОКАЗАНИЙ К ПРИМЕНЕНИЮ
И ПРОТИВОПОКАЗАНИЙ, СПОСОБОВ ПРИМЕНЕНИЯ И ДОЗ ЛЕКАРСТВЕННЫХ
ПРЕПАРАТОВ, ИНСТРУКЦИИ ПО ПРИМЕНЕНИЮ
ЛЕКАРСТВЕННОГО ПРЕПАРАТА
Не предусмотрены.
Приложение Б
АЛГОРИТМЫ ДЕЙСТВИЙ ВРАЧА
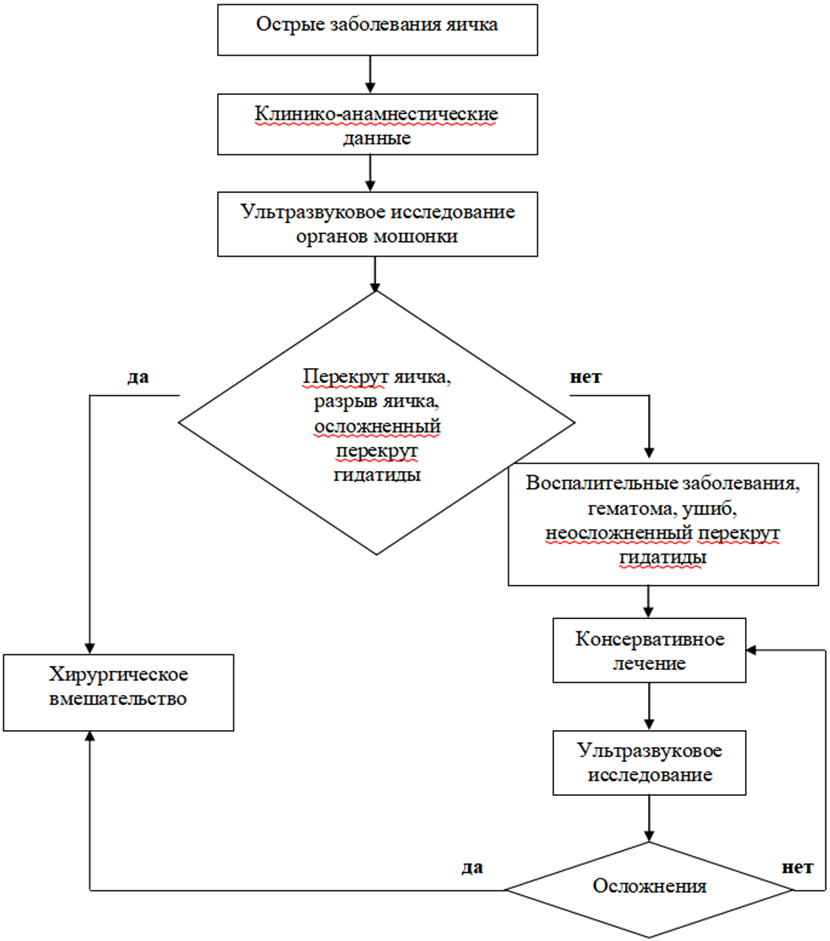
Приложение В
ИНФОРМАЦИЯ ДЛЯ ПАЦИЕНТА
Перекрут яичка - это неотложное состояние, при котором нарушается кровоснабжение яичка и происходит повреждение его структуры. Позднее обращение за медицинской помощью может привести к омертвению яичка.
Заболевание чаще встречается в возрасте от 12 до 18 лет, поэтому необходимо знать о нем не только родителям, но и информировать подростков. Важно объяснить, что страх и стеснение ребенка рассказать о возникших симптомах в области половых органов может привести к серьезным последствиям.
Основными симптомами заболевания являются:
- острая выраженная боль в мошонке, боль может отдавать в живот или пах, усиливается при движении,
- тошнота, рвота на высоте боли,
- через несколько часов от начала заболевания может быть покраснение и опухание мошонки.
При возникновении этих симптомов необходимо срочно обратиться к врачу. Диагноз может быть установлен уже при опросе и осмотре пациента. Также врач может назначить ультразвуковое исследование в качестве дополнительного метода диагностики.
При сроке заболевания в несколько часов врачом может быть применена процедура, при которой проводится устранение перекрута яичка с помощью его вращения. При успешном ее проведении кровоток в яичке восстанавливается и болевой синдром проходит.
Перекрут яичка является показанием к оперативному лечению. При операции врач устраняет перекрут, и если орган признается жизнеспособным, проводится его фиксация, которая предотвращает рецидив заболевания. В случае выраженной ишемии и некрозе органа его удаляют.
Предрасполагающими факторами перекрута яичка чаще всего являются врожденные особенности строения его связочного аппарата, поэтому при перекруте яичка в одной половине мошонки существует вероятность его возникновения и на другой стороне. Для профилактики заболевания одномоментно проводится фиксация второго яичка.
После операции и выписке из стационара показано амбулаторное наблюдение детского уролога-андролога.
В случае потери яичка через 6 - 9 месяцев после операции удаления яичка при наличии показаний может быть проведено протезирования яичка, когда на место удаленного органа устанавливают имплант. Такая операция позволяет восстановить внешний вид мошонки.
Приложение Г1 - ГN
ШКАЛЫ ОЦЕНКИ, ВОПРОСНИКИ И ДРУГИЕ ОЦЕНОЧНЫЕ ИНСТРУМЕНТЫ
СОСТОЯНИЯ ПАЦИЕНТА, ПРИВЕДЕННЫЕ В КЛИНИЧЕСКИХ РЕКОМЕНДАЦИЯХ
Не предусмотрены.
