"Клинические рекомендации "Гипотиреоз"
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РОССИЙСКОЙ ФЕДЕРАЦИИ
КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ
ГИПОТИРЕОЗ
Кодирование по Международной статистической классификации болезней и проблем, связанных со здоровьем: E03.1, E03.2, E03.3, E03.4, E03.5, E03.8, E03.9, E89.0, E06.3
Год утверждения (частота пересмотра): 2024
Возрастная категория: Взрослые
Пересмотр не позднее: 2026
ID: 531
Разработчик клинической рекомендации
- Российская ассоциация эндокринологов
Одобрено Научно-практическим Советом Минздрава РФ
Список сокращений
АИТ - аутоиммунный тиреоидит
АТ - антитела
АТФ - аденозинтрифосфат
ВтГ - вторичный гипотиреоз
свТ4 - свободный тироксин
свТ3 - свободный трийодтиронин
ТТГ - тиреотропный гормон
ТРГ - тиреотропин рилизинг гормон
Т4 - тироксин
Т3 - трийодтиронин
СГ - субклинический гипотиреоз
АТ-ТПО - антитела к тиреопероксидазе
УЗИ - ультразвуковое исследование
левотироксин натрия** - препарат левотироксина натрия**
мкг - микрограмм
ЩЖ - щитовидная железа
Термины и определения
Гипотиреоз - дефицит тиреоидных гормонов в организме.
Первичный гипотиреоз - гипотиреоз, развившийся вследствие поражения (деструкции) самой щитовидной железы.
Манифестный гипотиреоз - повышенный уровень ТТГ при одновременном снижении свободного Т4 ниже референсного интервала.
Субклинический гипотиреоз - повышенный уровень ТТГ при уровне свободного Т4 в пределах референсного интервала.
Вторичный гипотиреоз - клинический синдром, развивающийся вследствие недостаточной продукции тиреотропного гормона (ТТГ) при отсутствии первичной патологии самой щитовидной железы (ЩЖ), которая бы могла привести к снижению ее функции.
Аутоиммунный тиреоидит; синонимы: лимфоцитарный тиреоидит, хронический тиреоидит - это органоспецифическое аутоиммунное заболевание, приводящее к развитию гипотиреоза вследствие деструкции ткани щитовидной железы через активацию T- и B-клеточного иммунитета с образованием аутоантител к тиреоидной ткани.
1. Краткая информация по заболеванию или состоянию (группы заболеваний или состояний)
1.1 Определение заболевания или состояния (группы заболеваний или состояний)
Гипотиреоз - дефицит тиреоидных гормонов в организме.
Первичный гипотиреоз - гипотиреоз, развившийся вследствие поражения (деструкции) самой щитовидной железы.
Манифестный гипотиреоз - повышенный уровень ТТГ при одновременном снижении свободного Т4 ниже референсного интервала.
Субклинический гипотиреоз - повышенный уровень ТТГ при уровне свободного Т4 в пределах референсного интервала.
Вторичный гипотиреоз - клинический синдром, развивающийся вследствие недостаточной продукции ТТГ при отсутствии первичной патологии самой ЩЖ, которая бы могла привести к снижению ее функции.
1.2 Этиология и патогенез заболевания или состояния (группы заболеваний или состояний)
По патогенезу гипотиреоз может быть первичным (вследствие патологии самой ЩЖ) или вторичными (вследствие дефицита ТТГ). Более 99% всех случаев гипотиреоза у взрослых приходится на первичный приобретенный гипотиреоз. Наиболее часто гипотиреоз развивается вследствие хронического аутоиммунного тиреоидита, а также после медицинских манипуляций (ятрогенный) - послеоперационный или в исходе терапии 131I. После тиреоидэктомии гипотиреоз носит стойкий необратимый характер. При деструктивных тиреоидитах (послеродовый, подострый, "молчащий") может развиться транзиторный гипотиреоз, который самолимитируется в процессе естественного течения заболевания [1, 2].
Хронический аутоиммунный тиреоидит (тиреоидит Хашимото, лимфоцитарный тиреоидит, АИТ) - хроническое воспалительное заболевание ЩЖ аутоиммунного генеза, при котором в результате прогрессирующей лимфоидной инфильтрации происходит постепенная деструкция паренхимы ЩЖ с возможным исходом в первичный гипотиреоз. На протяжении длительного времени, иногда на протяжении всей жизни, у пациентов сохраняется эутиреоз. В случае постепенного прогрессирования процесса и усиления лимфоцитарной инфильтрации ЩЖ и деструкции ее фолликулярного эпителия постепенно снижается синтез тиреоидных гормонов. В результате повышается уровень ТТГ, приводящий к гиперстимуляции ЩЖ. За счет этой гиперстимуляции на протяжении неопределенного времени может сохраняться продукция Т4 на нормальном уровне - фаза субклинического гипотиреоза. При дальнейшем разрушении ЩЖ число функционирующих тиреоцитов снижается ниже критического уровня, концентрация Т4 в крови также снижается (фаза явного гипотиреоза) [3].
У взрослых крайне редко встречается вторичный гипотиреоз, основными причинами которого являются опухоли гипоталамо-гипофизарной области, а также состояния после оперативного и лучевого воздействия на гипоталамо-гипофизарную область.
Таблица 1. Этиология гипотиреоза
Гипотиреоз
Основные заболевания
Первичный (заболевания ЩЖ)
Аутоиммунный тиреоидит
Хирургическое удаление ЩЖ
Терапия натрия йодидом [131I]
Гипотиреоз при подостром, послеродовом, "безболевом" тиреоидите
Тяжелый йодный дефицит
Аномалии развития ЩЖ (дисгенезия и эктопия)
Вторичный (гипоталамо-гипофизарная патология)
Крупные опухоли гипоталамо-гипофизарной области
Травматическое или лучевое повреждение гипофиза
Сосудистые нарушения
Инфекционные, инфильтративные процессы
Нарушение синтеза ТТГ и/или тиреолиберина
При дефиците тиреоидных гормонов развиваются изменения всех без исключения органов и систем, что определяет полисистемность и многообразие его клинических проявлений. Основное изменение на клеточном уровне - снижение потребления клеткой кислорода, снижение интенсивности окислительного фосфорилирования и синтеза АТФ. Клетка испытывает дефицит энергии, в ней снижается синтез ферментов, подавляются процессы клеточного метаболизма.
1.3 Эпидемиология заболевания или состояния (группы заболеваний или состояний)
Первичный гипотиреоз является одним из наиболее распространенных эндокринных заболеваний. По данным крупного популяционного исследования NHANES-III, распространенность первичного гипотиреоза составила 4,6% (0,3% - явный, 4,3% - субклинический). В среднем частота новых случаев спонтанного гипотиреоза составляет у женщин 3,5 случая на 1000 человек в год, а гипотиреоза в результате радикального лечения тиреотоксикоза - 0,6 случая на 1000 человек в год [1].
Распространенность АИТ оценить достаточно сложно, поскольку в эутиреоидной фазе он не имеет точных диагностических критериев. Распространенность носительства антител к тиреоидной пероксидазе (АТ-ТПО) составляет около 10% среди женщин и зависит от этнического состава популяции.
Вторичный гипотиреоз (ВтГ) - редкое заболевание, на его долю приходится не более 1% всех случаев гипотиреоза. ВтГ одинаково часто диагностируется как у мужчин, так и у женщин; его распространенность в популяции варьирует от 1:16 000 до 1:100 000 населения в зависимости от возраста и этиологии [4].
1.4 Особенности кодирования заболевания или состояния (группы заболеваний или состояний) по Международной статистической классификации болезней и проблем, связанных со здоровьем
Врожденный гипотиреоз без зоба (E03.1)
Гипотиреоз, вызванный медикаментами и другими экзогенными веществами (E03.2)
Постинфекционный гипотиреоз (E03.3)
Атрофия щитовидной железы (приобретенная) (E03.4)
Микседематозная кома (E03.5)
Другие уточненные гипотиреозы (E03.8)
Гипотиреоз неуточненный (E03.9)
Гипотиреоз, возникший после медицинских процедур (E89.0)
Аутоиммунный тиреоидит (E06.3)
1.5 Классификация заболевания или состояния (группы заболеваний или состояний)
Первичный гипотиреоз по степени тяжести классифицируется на субклинический и манифестный (явный) [1].
Таблица 2. Классификация гипотиреоза
Степень тяжести
Лабораторные изменения
Субклинический
ТТГ повышен, свТ4 в норме
Явный (манифестный)
ТТГ повышен, свТ4 снижен
1.6 Клиническая картина заболевания или состояния (группы заболеваний или состояний)
Клиническая картина гипотиреоза значительно варьирует в зависимости от выраженности и длительности дефицита тиреоидных гормонов, возраста пациента и наличия у него сопутствующих заболеваний. Чем быстрее развивается гипотиреоз, тем более явными проявлениями он сопровождается.
Выделяют основные проблемы, связанные с клинической диагностикой гипотиреоза:
- Отсутствие специфичных симптомов;
- Высокая распространенность симптомов, сходных с таковыми при гипотиреозе, но связанных с другими хроническими заболеваниями;
- Отсутствие прямой зависимости между выраженностью симптомов и степенью дефицита тиреоидных гормонов.
Наиболее часто встречающиеся симптомы гипотиреоза: выраженная утомляемость, сонливость, сухость кожных покровов, выпадение волос, замедленная речь, отечность лица, пальцев рук и ног, запоры, снижение памяти, зябкость, охриплость голоса, подавленное настроение.
Нередко у пациентов доминируют симптомы со стороны какой-то одной системы, поэтому у пациентов диагностируются заболевания-"маски":
"Кардиологические": диастолическая гипертензия, дислипидемия, гидроперикард;
"Гастроэнтерологические": хронические запоры, желчнокаменная болезнь, хронический гепатит ("желтуха" в сочетании с повышением уровня трансаминаз);
"Ревматологические": полиартрит, полисиновит, прогрессирующий остеоартроз;
"Дерматологические": алопеция, онихолизис, гиперкератоз;
"Психиатрические": депрессия, деменция;
"Гинекологические": дисфункциональные маточные кровотечения, бесплодие [3].
2. Диагностика заболевания или состояния (группы заболеваний или состояний) медицинские показания и противопоказания к применению методов диагностики
Рекомендация 1. Рекомендуется использовать диагностические признаки, сочетание которых позволяет установить АИТ как причину гипотиреоза: первичный гипотиреоз (явный или стойкий субклинический); наличие антител к ткани щитовидной железы и ультразвуковые признаки аутоиммунной патологии [1];
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
Рекомендация 2. Рекомендуется проводить скрининг на ВтГ всем пациентам с личным или семейным анамнезом гипоталамо-гипофизарных нарушений и недостаточностей, среднетяжелой или тяжелой травмы головы, инсульта, краниального облучения, гемохроматоза, особенно при наличии симптомов гипотиреоза [11, 12, 13, 14].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 3)
2.1 Жалобы и анамнез
Наиболее часто встречающиеся симптомы гипотиреоза: выраженная утомляемость, сонливость, сухость кожных покровов, выпадение волос, замедленная речь, отечность лица, пальцев рук и ног, запоры, снижение памяти, зябкость, охриплость голоса, подавленное настроение
2.2 Физикальное обследование
При физикальном осмотре у пациентов с выраженным и длительным дефицитом тиреоидных гормонов могут быть характерные внешние проявления: отмечается общая и периорбитальная отечность, одутловатое лицо бледно-желтушного оттенка, скудная мимика.
2.3 Лабораторные диагностические исследования
Рекомендация 3. Не рекомендуется определение содержания антител к ткани щитовидной железы в крови в динамике с целью оценки развития и прогрессирования АИТ [1];
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
Комментарии: При отсутствии хотя бы одного из перечисленных критериев диагноз АИТ носит вероятностный характер, поскольку само повышение уровня АТ-ТПО или выявленная по данным ультразвукового исследования (УЗИ) гипоэхогенность ткани ЩЖ еще не свидетельствуют об АИТ и не позволяют точно установить этот диагноз. "Классические" антитела - АТ-ТГ и АТ-ТПО выявляются у 80 - 90% больных АИТ. Носительство антител к ткани ЩЖ при эутиреозе требует только контроля уровня ТТГ в динамике [3].
Рекомендация 4. Для исключения гипотиреоза рекомендуется исследовать функцию щитовидной железы (исследование уровня тиреотропного гормона (ТТГ) в крови ![]() и уровня свободного тироксина (СТ4) сыворотки крови) на этапе планирования беременности женщинам, у которых ранее было выявлено повышение уровня антител к щитовидной железе и/или ультразвуковые признаки АИТ. У этих женщин рекомендуется контролировать уровень ТТГ в каждом триместре беременности [5, 6, 58, 59].
и уровня свободного тироксина (СТ4) сыворотки крови) на этапе планирования беременности женщинам, у которых ранее было выявлено повышение уровня антител к щитовидной железе и/или ультразвуковые признаки АИТ. У этих женщин рекомендуется контролировать уровень ТТГ в каждом триместре беременности [5, 6, 58, 59].
Уровень убедительности рекомендаций A (уровень достоверности доказательств - 3)
Рекомендация 5. При впервые выявленном повышении уровня ТТГ и нормальном свТ4 рекомендуется провести повторное исследование уровня тиреотропного гормона (ТТГ) в крови, Исследование уровня свободного тироксина (СТ4) сыворотки крови через 2 - 3 месяца, а также определение содержания антител к тиреопероксидазе в крови с целью определения дальнейшей тактики ведения пациента [1, 3, 7, 8, 9, 10].
Уровень убедительности рекомендаций B (уровень достоверности доказательств - 3).
Комментарии: Диагноз явного (манифестного) гипотиреоза устанавливают при повышении уровня ТТГ и снижении свободного Т4 ниже референсного интервала; диагноз субклинического гипотиреоза - при повышении уровня ТТГ и уровне свободного Т4 в пределах референсного интервала. Для подтверждения наличия у пациента стойкого субклинического гипотиреоза требуется повторное исследование уровня тиреотропного гормона (ТТГ) в крови и исследование уровня свободного тироксина (СТ4) сыворотки крови через 2 - 3 месяца, поскольку в ряде случаев повышение ТТГ может быть транзиторным и вызвано рядом причин: перенесенной тяжелой нетиреоидной патологией, подострым, послеродовым или "молчащим" тиреоидитом, приемом лекарственных препаратов (в т.ч. амиодарона**, лития карбоната), феноменом макроТТГ. У большинства пациентов СГ характеризуется небольшим повышением уровня ТТГ - менее 10 мЕд/л. Доля пациентов с СГ и уровнем ТТГ > 10 мЕд/л составляет около 10%. При уровне ТТГ < 10 мЕд/л эутиреоз спонтанно восстанавливается в 20 - 50% случаев.
Рекомендация 6. Диагноз ВтГ рекомендуется устанавливать на основании снижения уровня свТ4 в сыворотке крови ниже референсного диапазона в сочетании с неадекватно низким/низконормальным уровнем ТТГ при двукратном исследовании [15, 16].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 4)
Рекомендация 7. У взрослых, наблюдающихся по поводу гипоталамо-гипофизарных заболеваний, для диагностики ВтГ исследование уровня тиреотропного гормона (ТТГ) в крови и исследование уровня свободного тироксина (СТ4) сыворотки крови рекомендуется исследовать ежегодно [14].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
Комментарии: У взрослых, за крайне редким исключением, встречается приобретенный ВтГ, основными причинами которого являются опухоли гипоталамо-гипофизарной области, а также состояния после оперативного и лучевого воздействия на гипоталамо-гипофизарную область. Так, более чем в 50% случаев причиной приобретенного ВтГ являются гормонально активные и неактивные макроаденомы гипофиза [17]. После лучевой терапии опухолей головного мозга ВтГ развивается в 65% случаев, причем произойти это может спустя годы после проведенного лечения [18, 19]. Недостаточность тропных гормонов, как правило, развивается после лучевого воздействия на аденогипофиз в суммарной дозе 20 Гр и более. Другой причиной развития ВтГ у взрослых может быть тяжелая травма головного мозга: распространенность гипотиреоза у таких пациентов составляет, по данным разных авторов, от 5 до 29%, что определяется тяжестью травмы, а также временем, прошедшим с ее момента [20, 21].
На сегодняшний день в основе диагностики ВтГ лежит одновременное исследование уровня тиреотропного гормона (ТТГ) в крови и исследование уровня свободного тироксина (СТ4) сыворотки крови. Классическим лабораторным критерием диагностики ВтГ является сочетание низкой концентрации ТТГ и низкой концентрации свТ4 в сыворотке крови [15, 16]. Однако при ВтГ концентрация ТТГ может быть как низкой, так и нормальной и даже слегка повышенной; в этом случае определяемый ТТГ не обладает биологической активностью. Для диагностики ВтГ предпочтительно исследование уровня свободного тироксина (СТ4) сыворотки крови, исследование уровня общего тироксина (Т4) сыворотки крови нецелесообразно, так как зависит от концентрации ТСГ. При снижении (с возрастом, при назначении препаратов андрогенов) или увеличении (во время беременности, при приеме эстрогенов, гормональных контрацептивов системного действия) уровня ТСГ будет меняться и концентрация общего Т4, соответственно [4].
В настоящее время стимуляционный тест с ТРГ (проведение пробы тиролиберином) для диагностики ВтГ практически не используется, поскольку рутинные лабораторные методы позволяют достаточно точно определить уровни ТТГ и свТ4, необходимость проведения стимуляционного теста с ТРГ (проведение пробы тиролиберином) ограничивается только отдельными клиническими ситуациями, требующими дополнительного метода для подтверждения диагноза ВтГ.
2.4 Инструментальные диагностические исследования
Рекомендация 8. Проведение ультразвукового исследования щитовидной железы и паращитовидных желез целесообразно при пальпируемых узловых образованиях и/или при пальпируемом увеличении ЩЖ для подтверждения или опровержения наличия у пациента увеличения ЩЖ и/или узлового зоба [55].
Уровень убедительности рекомендаций B (уровень достоверности доказательств - 2)
Комментарии: Ультразвуковые изменения, характерные для АИТ, могут появляться раньше, чем выявляется в крови повышение уровня антител (АТ) к ткани ЩЖ. Проведение ультразвукового исследования щитовидной железы и паращитовидных желез целесообразно при пальпируемых узловых образованиях и/или при пальпируемом увеличении ЩЖ. Пункционная биопсия щитовидной или паращитовидной железы (A11.22.002) для подтверждения диагноза АИТ не показана. Она преимущественно проводится в рамках диагностического поиска при узловом зобе.
2.5 Иные диагностические исследования
Не требуется
3. Лечение, включая медикаментозную и немедикаментозную терапии, диетотерапию, обезболивание, медицинские показания и противопоказания к применению методов лечения
3.1 Консервативное лечение
3.1.1 Заместительная терапия первичного гипотиреоза у взрослых
Рекомендация 9. Всем пациентам с установленным диагнозом явный гипотиреоз рекомендуется заместительная терапия. Препаратом выбора для заместительной терапии является левотироксин натрия** [22, 23, 24].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 3)
Рекомендация 10. Целью заместительной терапии первичного гипотиреоза рекомендуется считать достижение и поддержание нормального уровня ТТГ и тиреоидных гормонов в крови [1, 3]. После изменения дозы левотироксина натрия** рекомендуется контроль уровня ТТГ (исследование уровня тиреотропного гормона (ТТГ) в крови) через 6 - 8 недель [27], после достижения нормального уровня ТТГ не реже, чем 1 раз в год.
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
Рекомендация 11. Препарат левотироксина натрия** в таблетированной форме рекомендуется принимать в утренние часы, натощак, не менее, чем за 30 - 40 минут, оптимально за 60 минут до еды [25, 26, 29]. Жидкую форму препарата левотироксина натрия** можно принимать непосредственно перед едой в утренние часы [56]
УДД 2 УУР B - таблетки: Уровень убедительности рекомендаций B (уровень достоверности доказательств - 2)
УДД 4 УУР C - раствор: Уровень убедительности рекомендаций C (уровень достоверности доказательств - 4)
Комментарии: Левотироксин натрия** является препаратом выбора заместительной терапии гипотиреоза в силу его эффективности, длительного опыта применения, высокой биодоступности, благоприятном профиле нежелательных явлений, простоте приема.
Т4 является основным гормоном, секретируемым щитовидной железой. В периферических тканях Т4 дейодируется с образованием Т3, посредством которого и реализуются эффекты тиреоидных гормонов. Желудочно-кишечная абсорбция левотироксина натрия** в таблетках находится в диапазоне 70 - 80% у здоровых взрослых при приеме натощак [25]. Длительный (приблизительно 7 дней) период полувыведения позволяет принимать препарат один раз в день и обеспечивает поддержание стабильного уровня как Т4, так и Т3 в крови [26]. При приеме препарата левотироксина натрия** натощак пик уровней Т4 и свТ4 в крови достигается через 4 часа. Уровни Т4 и ТТГ стабилизируются через 6 недель после начала терапии или изменения дозы [27]. На фоне монотерапии левотироксином натрия** при нормальных уровнях ТТГ и Т3 сыворотки отмечается повышение уровня Т4 [27, 28]. Соответственно, нормальные уровни Т4 и ТТГ сыворотки сопровождаются более низкими значениями Т3, чем у здоровых людей, иногда даже ниже референсного диапазона [30]. Целью заместительной терапии левотироксином натрия** при первичном гипотиреозе служит достижение и поддержание состояния эутиреоза, что определяется нормальными значениями ТТГ и Т4 в сыворотке крови [1, 3]. Состояние эутиреоза определяется как нормализация показателей действия гормонов щитовидной железы и отсутствие или регресс симптомов и клинических признаков, связанных с гипотиреозом. Одним из факторов, снижающих приверженность пациентов к лечению, служит необходимость принимать таблетированные препараты левотироксина натрия** натощак, не менее, чем за 30 минут до еды. В настоящее время появилась жидкая форма левотироксина натрия**, обеспечивающая адекватное поступление препарата при приеме непосредственно перед завтраком [56].
Рекомендация 12. При необходимости приема в утренние часы препаратов, которые могут повлиять на всасывание левотироксина натрия** (препаратов, в состав которых входят кальция карбонат, железа сульфат), рекомендуется соблюдать интервал около 4 часов [27, 34, 53].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 4)
Комментарии: Наиболее часто врачи сталкиваются с назначением препаратов, содержащих кальция карбонат, железа сульфат и алюминия гидроксид, которые могут существенно воздействовать на динамику уровня ТТГ. В одной из работ при одновременном приеме препарата, в состав которого входил железа сульфат в дозе 300 мг, и левотироксина натрия** через 12 недель было отмечено повышение уровня ТТГ с 1,6 до 5,5 мЕд/л. При соблюдении минимального рекомендуемого интервала, составляющего 4 часа, выраженной динамики не наблюдается. Сходные результаты были получены и при изучении влияния одновременного приема препаратов, содержащих кальция карбонат, и левотироксин натрия**: в данную работу были включены пациенты с компенсированным гипотиреозом и им был назначен препарат, в состав которого входил кальция карбонат в дозе 1200 мг, утром, одновременно с левотироксином натрия**. При добавлении препарата, содержащего кальция карбонат, отмечалось значимое повышение уровня ТТГ. После его отмены уровень ТТГ восстанавливался до исходного. Причем у 20% пациентов уровень ТТГ поднялся выше верхней границы референсного диапазона. У взрослых прием препаратов, содержащих кальция карбонат, кальция ацетат, снижает абсорбцию левотироксина натрия** на 20% [34].
Рекомендация 13. Препараты левотироксина натрия** отличаются по биодоступности, и при смене препарата всем пациентам рекомендуется дополнительный контроль уровня ТТГ через 6 - 8 недель [36, 37, 57, 60, 61].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
Комментарии: На фармацевтическом рынке доступны препараты левотироксина натрия** разных производителей. Препараты левотироксина натрия** имеют узкий терапевтический диапазон и при этом недостаточно биоэквивалентны, что во многом связано с различной технологией их изготовления и, соответственно, разной биодоступностью. Также, при изменении технологии производства препарата, новый и старый продукты могут оказаться не биоэквивалентны. Узкий терапевтический диапазон левотироксина натрия** требует тщательного подбора его дозы, поскольку она может варьировать в зависимости от этиологии гипотиреоза, массы тела пациента, наличия сопутствующих заболеваний и приема других лекарственных препаратов. Передозировка левотироксина натрия** с развитием медикаментозного тиреотоксикоза является фактором риска фибрилляции предсердий [38] и остеопороза у женщин постменопаузального возраста [39]. Недостаточность дозы левотироксина натрия** сопровождается симптомами и проявлениями гипотиреоза.
Рекомендация 14. Терапию левотироксином натрия** рекомендуется начинать с полной или неполной заместительной дозы с постепенным ее повышением до достижения целевого уровня ТТГ [40].
Уровень убедительности рекомендаций B (уровень достоверности доказательств - 2)
Комментарии: Принципы начала заместительной терапии базируются преимущественно на опыте многих поколений врачей. Исследования, посвященные изучению этого вопроса, были в основном ретроспективными, проспективные работы практически не проводились. Общепринятым считается назначение сразу полной заместительной дозы (рассчитанную на массу тела) пациентам молодого и среднего возраста, в то время как пациентам старшего возраста и пациентам с сопутствующей кардиальной патологией рекомендуется начало с небольших доз, с последующим повышением под контролем ТТГ.
Когда речь идет о гипотиреозе, закономерно развивающемся после оперативного удаления щитовидной железы, т.е. в ситуации, когда у пациента еще вчера был эутиреоз (а тем более тиреотоксикоз), полная заместительная доза левотироксина натрия** должна быть назначена сразу после операции. Сходная ситуация и в случае отмены супрессивной терапии с целью проведения сцинтиграфии у пациентов, леченных по поводу высокодифференцированного рака щитовидной железы, когда гипотиреоз сохраняется достаточно непродолжительное время и полная доза левотироксина натрия** может быть назначена сразу же после проведения обследования.
Рекомендация 15. Пациентам пожилого возраста терапию левотироксином натрия** рекомендуется начинать с небольших доз с постепенным повышением под контролем уровня ТТГ. Нормальный уровень ТТГ у пожилых пациентов несколько выше, чем у лиц моложе 65 лет, т.е. в качестве целевого может быть выбран более высокий уровень ТТГ [1, 3, 41].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
Комментарии: В принципе пациентам старшего возраста (старше 65 - 70 лет) без установленных сердечно-сосудистых заболеваний или без значимых факторов сердечно-сосудистого риска терапия левотироксином натрия** может быть начата с полной заместительной дозы [40]. Однако большинство экспертов придерживаются концепции начала с небольшой дозы с постепенным повышением. Как правило, полная заместительная доза левотироксина натрия**, на которой достигается нормализация уровня ТТГ, у пациентов старшего возраста меньше, чем у молодых, что связано со снижением массы безжировой ткани [41]. Титрация дозы у пациентов этой возрастной группы особенно важна, поскольку развитие тиреотоксикоза у них сопряжено с большим риском нарушений сердечного ритма и переломов. В популяции людей пожилого возраста без патологии щитовидной железы 97,5 перцентиль ТТГ составляет 7,5 мЕд/л. И, соответственно, можно рассматривать в качестве целевого уровень ТТГ 4 - 6 мЕд/л для пациентов старше 70 - 80 лет. Хотя рандомизированных клинических исследований, посвященных изучению этого вопроса, не проводилось.
Рекомендация 16. При назначении препаратов, влияющих на метаболизм или синтез транспортных белков, рекомендуется дополнительное исследование уровня тиреотропного гормона (ТТГ) в крови. К таким препаратам относятся: андрогены, эстрогены, фенобарбитал**, фенитоин**, карбамазепин**, рифампицин**, сертралин** [1, 3].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
Комментарии: Среди препаратов, которые повышают уровень тироксин-связывающего глобулина (ТСГ): эстрогены, тамоксифен**. Препараты, снижающие уровень ТСГ: андрогены, большие дозы глюкокортикоидов. Прием этих препаратов может привести к повышению или снижению потребности в левотироксине натрия**, соответственно. Следует отметить, что при использовании трансдермальных форм эстрогенов и андрогенов не отмечено значимого влияния на уровень ТТГ, поскольку при их применении нет первого прохождения препарата через печень.
Рекомендация 17. Заместительная терапия левотироксином натрия** рекомендуется повышении уровня ТТГ в крови более 10 мЕд/л, а также в случае как минимум двукратного выявления уровня ТТГ между 4 - 10 мЕд/л; у лиц старше 55 лет и при наличии сердечно-сосудистых заболеваний заместительную терапию левотироксином натрия** рекомендуется проводить при хорошей переносимости препарата и отсутствии данных о декомпенсации этих заболеваний на фоне приема препарата [1].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
3.1.2 Заместительная терапия первичного гипотиреоза во время беременности
Рекомендация 19. При явном гипотиреозе во время беременности рекомендуется заместительная терапия препаратами левотироксина натрия** [42].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 4)
Комментарии: По данным многочисленных ретроспективных исследований и исследований случай-контроль манифестный гипотиреоз во время беременности сопряжен с неблагоприятными эффектами как для матери, так и для плода [42]. В одном из недавно опубликованных ретроспективных исследований с участием более 1000 беременных, получающих заместительную терапию левотироксином натрия**, было показано, что риск преждевременного прерывания беременности возрастает пропорционально повышению уровня ТТГ, при этом риск не выше при нормализации ТТГ [42]. Несмотря на то, что рандомизированных клинических исследований с участием беременных с явным гипотиреозом не проводилось, поскольку они не могут быть проведены с этических позиций, но имеющиеся данные однозначно свидетельствую о необходимости назначения заместительной терапии женщинам с явным гипотиреозом во время беременности. При гипотиреозе, диагностированном во время беременности, сразу необходимо назначить полную заместительную дозу левотироксина натрия**.
Рекомендация 20. У беременных с явным и субклиническим гипотиреозом (получающих или не получающих заместительную терапию), а также у женщин, относящихся к группе риска по развитию гипотиреоза (носительницы антител к ЩЖ, после гемитиреоидэктомии или получавшие в прошлом натрия йодид [123I], уровень ТТГ (исследование уровня тиреотропного гормона (ТТГ) в крови) рекомендуется определять примерно каждые 4 недели до середины беременности и еще как минимум один раз около 30-й недели [43, 44].
Уровень убедительности рекомендаций B (уровень достоверности доказательств - 2)
Рекомендация 21. Женщинам с гипотиреозом, получающим левотироксин натрия**, при наступлении беременности необходимо увеличить дозу препарата на 20 - 30% [43, 44].
Уровень убедительности рекомендаций B (уровень достоверности доказательств - 2)
Рекомендация 22. После родов дозу левотироксина натрия** рекомендуется уменьшить до той, которая принималась до наступления беременности. Контрольное определение концентрации ТТГ рекомендуется провести примерно через 6 недель после родов [3].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
Комментарии: При гипотиреозе, выявленном во время беременности, женщине сразу назначается заместительная доза левотироксина натрия**, без ее постепенного увеличения. У женщины с гипотиреозом, выявленным во время беременности, может быть сложно ориентироваться на уровень ТТГ, поскольку изначально высокий ТТГ будет снижаться постепенно. Целью заместительной терапии во время беременности будет поддержание низконормального ТТГ и высоконормального уровня свТ4. Для адекватной оценки уровня свТ4 препарат левотироксина натрия** перед сдачей анализа не принимается.
Если женщина с гипотиреозом получала до беременности левотироксин натрия**, то потребность возрастает примерно к 4 - 6 неделям беременности. Поэтому сразу с наступлением беременности целесообразно увеличить дозу левотироксина натрия** на 20 - 30% [43, 44]. Доза, на которую необходимо увеличить левотироксин натрия**, зависит от этиологии гипотиреоза. При гипотиреозе, развившемся в исходе тиреоидэктомии или терапии натрия йодидом [131I], потребуется большее увеличение дозы левотироксина натрия**, чем при гипотиреозе в исходе АИТ.
После родов потребность в левотироксине натрия** сразу снижается, поэтому рекомендуется уменьшить дозу до исходной (до беременности) с последующим контролем ТТГ через 6 недель. Однако у пациенток с АИТ в дальнейшем возможно увеличение потребности в левотироксине натрия** в сравнении с исходной, до беременности, что связано с прогрессированием аутоиммунного процесса после родов [45].
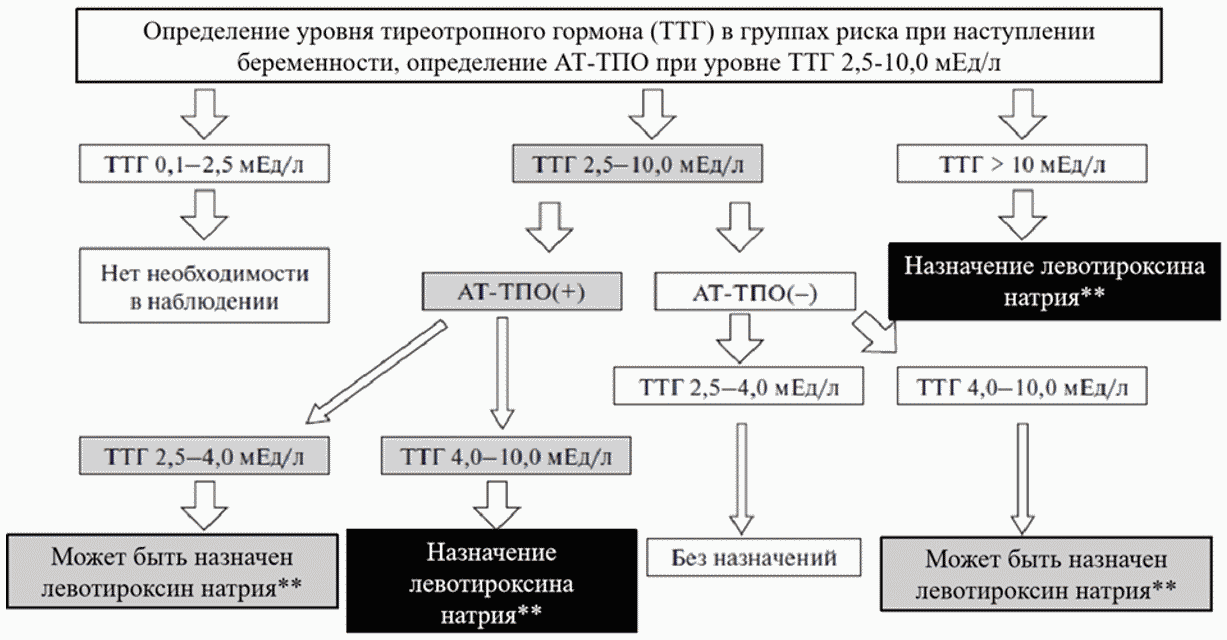
Рекомендация 23. При субклиническом гипотиреозе во время беременности терапия левотироксином натрия** рекомендуется: женщинам с АТ-ТПО(+) и ТТГ > 4 мЕд/л и < 10 мЕд/л [46];
Уровень убедительности рекомендаций B (уровень достоверности доказательств - 2)
Рекомендация 24. При субклиническом гипотиреозе во время беременности терапия левотироксином натрия** может быть рекомендована: женщинам с АТ-ТПО(+) и ТТГ > 2,5 и < 4 мЕд/л, женщинам при отсутствии АТ-ТПО, но с содержанием ТТГ > 4,0 и < 10 мЕд/л [46, 47].
Уровень убедительности рекомендаций B (уровень достоверности доказательств - 2)
3.1.3 Заместительная терапия вторичного гипотиреоза у взрослых
Рекомендация 25. При ВтГ рекомендуется назначение заместительной терапии левотироксином натрия** [15, 16].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 4)
Рекомендация 26. У взрослых доза левотироксина натрия** при ВтГ зависит от возраста: рекомендуется доза 1,21 - 1,6 мкг/кг/сутки для пациентов моложе 60 лет; 1,0 - 1,2 мкг/кг/сутки для пациентов старше 60 лет, или для более молодых пациентов с сопутствующими сердечно-сосудистыми заболеваниями [15, 16, 54].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
Рекомендация 27. У пациентов с ВтГ адекватность заместительной терапии рекомендуется оценивать спустя 6 - 8 недель после начала лечения по уровню свТ4, при условии забора крови до приема ежедневной дозы левотироксина натрия** или спустя, как минимум, 4 часа после приема препарата. Целевым рекомендуется считать уровень свТ4 выше медианы референсного диапазона [15, 16, 48, 49].
Уровень убедительности рекомендаций B (уровень достоверности доказательств - 2)
Рекомендация 28. У пациентов с ВтГ начинать заместительную терапию левотироксином натрия** рекомендуется только после исключения надпочечниковой недостаточности. Если сопутствующая вторичная надпочечниковая недостаточность не исключена, заместительную терапию гипотиреоза рекомендуется начинать только после назначения глюкокортикоидов во избежание развития адреналового криза [52].
Уровень убедительности рекомендаций B (уровень достоверности доказательств - 3)
Рекомендация 29. Критерием передозировки левотироксина натрия** рекомендуется считать повышение уровня свТ4 выше или до верхней границы референсного диапазона (при условии забора крови до приема препарата), в сочетании с клиническими проявлениями тиреотоксикоза или высоким уровнем свТ3. Признаком недостаточной дозы левотироксина натрия** рекомендуется считать погранично низкий или сниженный уровень свТ4, особенно в сочетании с повышением уровня ТТГ > 1 мЕд/л и наличием симптомов гипотиреоза [50, 51].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
Комментарии: для лечения ВтГ используется монотерапия левотироксином натрия**. Коррекция дозы осуществляется под контролем содержания свТ4 в сыворотке крови. Молодые пациенты с ВтГ нуждаются в назначении больших доз препарата, чем пожилые. У большинства взрослых пациентов с ВтГ суточная доза составляет 1,2 - 1,6 мкг/кг/сутки [15, 16]. У пожилых пациентов, у пациентов с длительно существующим гипотиреозом и находящихся в группе риска по развитию сердечно-сосудистых событий, лечение левотироксином натрия** должно начинаться с меньших доз с постепенным увеличением в течение последующих недель или месяцев до достижения 1,0 - 1,2 мкг/кг/сутки [48]. Если сопутствующая вторичная надпочечниковая недостаточность не исключена, заместительную терапию гипотиреоза рекомендуется начинать только после назначения глюкокортикоидов во избежание развития адреналового криза [50].
При ВтГ целью лечения служит поддержание концентрации свТ4 в верхней половине референсного диапазона. Забор крови должен проводиться до приема левотироксина натрия** или, как минимум, спустя 4 часа после приема препарата [51]. Целевой показатель концентрации свТ4 может быть ниже для пожилых пациентов и пациентов с тяжелыми сопутствующими заболеваниями. Эти рекомендации не подкрепляются какими-либо данными проспективных исследований; они основаны в основном на небольших ретроспективных работах.
В ряде случаев пациентам требуется коррекция дозы левотироксина натрия**. При назначении заместительной терапии эстрогенами, как правило, требуется увеличение дозы левотироксина натрия**, поскольку возрастает содержание ТСГ. При назначении заместительной терапии ГР может впервые обнаружиться ВтГ, либо потребоваться увеличение дозы левотироксина натрия** [52]. Предполагается, что ГР может ингибировать периферическое превращение Т4 в Т3, а также оказывать ингибирующее действие на высвобождение ТТГ.
3.2 Хирургическое лечение
Хирургических методов лечения данного заболевания не разработано
4. Медицинская реабилитация и санаторно-курортное лечение, медицинские показания и противопоказания к применению методов медицинской реабилитации, в том числе основанных на использовании природных лечебных факторов
Реабилитационных мероприятий для данного заболевания не разработано.
5. Профилактика и диспансерное наблюдение, медицинские показания и противопоказания к применению методов профилактики
Профилактических мероприятий для данного заболевания не разработано.
6. Организация оказания медицинской помощи
Госпитализация плановая. Помощь стационарная/дневной стационар.
Показания для госпитализации (плановой) в медицинскую организацию (стационар):
- нарушение функции ЩЖ, не поддающееся коррекции на амбулаторном этапе;
Показания к выписке из медицинской организации (стационара):
- стойкое улучшение состояния, когда пациент может без ущерба для здоровья продолжить лечение в амбулаторно-поликлиническом учреждении или домашних условиях.
7. Дополнительная информация (в том числе факторы, влияющие на исход заболевания или состояния)
Прогноз определяется наличием у пациента сопутствующей тяжелой соматической патологии
Критерии оценки качества медицинской помощи
1.
Выполнен анализ крови с исследованием уровня тиреотропного гормона (ТТГ) в крови, исследование уровня свободного тироксина (СТ4) сыворотки крови
Да/Нет
2
При впервые выявленном повышении уровня ТТГ и нормальном свТ4 проведено повторное исследование уровня тиреотропного гормона (ТТГ) в крови, исследование уровня свободного тироксина (СТ4) сыворотки крови через 2 - 3 месяца, а также определение содержания антител к тиреопероксидазе в крови (A12.06.045)
Да/Нет
3
Пациентам с явным гипотиреозом проведена заместительная терапия левотироксином натрия**
Да/Нет
4
Заместительная терапия левотироксином натрия** проведена беременным с субклиническим гипотиреозом
Да/Нет
2.
Проведено ультразвуковое исследование щитовидной железы и паращитовидных желез (при первичном гипотиреозе) - по показаниям
Да/Нет
3.
Адекватность дозы левотироксина натрия** при первичном гипотиреозе оценена по достижению целевого уровня ТТГ (в пределах референсного диапазона)
Да/Нет
Список литературы
1. Национальное руководство "Эндокринология" Москва, "Геотар-Медиа", 2016 г; с. с. 604 - 616, 635 - 645.
2. Гарднер Д, Шобек Д. "Базисная и клиническая эндокринология" Москва, Издательство "Бином", 2011 г.; с. 304 - 364.
3. Фадеев В.В., Мельниченко Г.А. Гипотиреоз (руководство для врачей). М.: РКИ Соверо пресс, 2002 г., с. 58 - 112.
4. Киеня Т.А., Моргунова Т.Б., Фадеев В.В. Вторичный гипотиреоз у взрослых: диагностика и лечение//Клиническая и экспериментальная тиреоидология. 2019; Т. 15; N 2: с. 64 - 72.
5. Negro R., Formoso G., Mangieri T., Pezzarossa A., Dazzi D., Hassan H. Levothyroxine treatment in euthyroid pregnant women with autoimmune thyroid disease: effects on obstetrical complications. J Clin Endocrinol Metab 2006; N. 91: с. 2587 - 2591.
6. Glinoer D., Riahi M., ![]() J.P., Kinthaert J. Risk of subclinical hypothyroidism in pregnant women with asymptomatic autoimmune thyroid disorders. J Clin Endocrinol Metab 1994; N. 79: с. 197 - 204.
J.P., Kinthaert J. Risk of subclinical hypothyroidism in pregnant women with asymptomatic autoimmune thyroid disorders. J Clin Endocrinol Metab 1994; N. 79: с. 197 - 204.
7. Karmisholt J., Andersen S., Laurberg P. Variation in thyroid function tests in patients with stable untreated subclinical hypothyroidism. Thyroid 2008; N. 18: с. 303 - 308.
8. Andersen S., Pedersen K.M., Bruun N.H., Laurberg P. Narrow inpidual variations in serum T 4 and T 3 in normal subjects: a clue to the understanding of subclinical thyroid disease. J Clin Endocrinol Metab 2002; N. 87: с. 1068 - 1072.
9. Somwaru LL, Rariy CM, Arnold AM, Cappola AR. The natural history of subclinical hypothyroidism in the elderly: the cardiovascular health study. J Clin Endocrinol Metab 2012 Jun; 97(6): 1962 - 9. doi: 10.1210/jc.2011-3047.
10. Surks M. I. et al. Subclinical thyroid disease: scientific review and guidelines for diagnosis and management//Jama. - 2004. - T. 291. - N. 2. - С. 228 - 238.
11. Meyerovitch J, Rotman-Pikielny P, Sherf M, Battat E, Levy Y, Surks MI. Serum thyrotropin measurements in the community: five-year follow-up in a large network of primary care physicians. Arch Intern Med. 2007 Jul 23; 167(14): 1533 - 8. doi: 10.1001/archinte.167.14.1533.
12. Neumann S., Raaka B.M., Gershengorn M.C. Constitutively active thyrotropin and thyrotropin-releasing hormone receptors and their inverse agonists. Methods Enzymol. 2010; N. 485: с. 147 - 160.
13. Barbesino G, Sluss PM, Caturegli P: Central hypothyroidism in a patient with pituitary autoimmunity: evidence for TSH-independent thyroid hormone synthesis. J Clin Endocrinol Metab 2012; 97: 345 - 350.
14. Persani L. Clinical review: central hypothyroidism: pathogenic, diagnostic, and therapeutic challenges. J Clin Endocrinol Metab 2012; N. 97: с. 3068 - 3078.
15. Alexopoulou O, Beguin C, De Nayer P, Maiter D. Clinical and hormonal characteristics of central hypothyroidism at diagnosis and during follow-up in adult patients. Eur J Endocrinol. 2004 Jan; 150(1): 1 - 8. doi: 10.1530/eje.0.1500001.
16. Persani L, Cangiano B, Bonomi M. The diagnosis and management of central hypothyroidism in 2018. Endocr Connect. 2019 Feb; 8(2): R44 - R54. doi: 10.1530/EC-18-0515.
17. Grunenwald S., Caron P. Central hypothyroidism in adults: better understanding for better care. Pituitary. 2015; N. 18(1): с. 169 - 175.
18. Constine L.S., Woolf P.D., Cann D., Mick G., McCormick K., Raubertas R.F., Rubin P. Hypothalamic-pituitary dysfunction after radiation for brain tumors. N Engl J Med. 1993; N. 328(2): с. 87 - 94.
19. Snyder P.J., Fowble B.F., Schatz N.J., Savino P.J., Gennarelli T.A. Hypopituitarism following radiation therapy of pituitary adenomas. Am J Med. 1986; N. 81(3): с. 457 - 462.
20. Fernandez-Rodriguez E., Bernabeu I., Castro A.I., Casanueva F.F. Hypopituitarism after traumatic brain injury. Endocrinol Metab Clin North Am. 2015; N. 44(1): с. 151 - 159.
21. Krewer C., Schneider M., Schneider H.J., Kreitschmann-Andermahr I., Buchfelder M., Faust M., Berg C., Wallaschofski H., Renner C., Uhl E., Koenig E., Jordan M., Stalla G.K., Kopczak A.. Neuroendocrine disturbances one to five or more years after traumatic brain injury and aneurysmal subarachnoid hemorrhage: data from the German database on hypopituitarism. J Neurotrauma. 2016; N. 33(16): с. 1544 - 1553.
22. Brent G.A. Mechanisms of thyroid hormone action. J Clin Invest. 2012; N. 122(9): с. 3035 - 3043.
23. Dow K.H., Ferrell B.R., Anello C. Quality-of-life changes in patients with thyroid cancer after withdrawal of thyroid hormone therapy. Thyroid. 1997; N. 7 (4): с. 613 - 619.
24. Mandel SJ, Brent GA, Larsen PR Levothyroxine therapy in patients with thyroid disease. Ann Intern Med. 1993; N. 119(6): с. 492 - 502.
25. Benvenga S, Bartolone L, Squadrito S, Lo Giudice F, Trimarchi F. Delayed intestinal absorption of levothyroxine. Thyroid. 1995 Aug; 5(4): 249 - 53. doi: 10.1089/thy.1995.5.249.
26. Perez CL, Araki FS, Graf H, de Carvalho GA. Serum thyrotropin levels following levothyroxine administration at breakfast. Thyroid. 2013 Jul; 23(7): 779 - 84. doi: 10.1089/thy.2012.0435.
27. Singh N, Singh PN, Hershman JM Effect of calcium carbonate on the absorption of levothyroxine.JAMA. 2000 Jun 7; 283(21): 2822 - 5. doi: 10.1001/jama.283.21.2822.
28. Ross D.S. Serum thyroid-stimulating hormone measurement for assessment of thyroid function and disease. Endocrinol Metab Clin North Am. 2001; N. 30(2): с. 245 - 264.
29. Wenzel K.W., Kirschsieper H.E. Aspects of the absorption of oral L-thyroxine in normal man. Metabolism. 1977 Jan; 26(1): 1 - 8. doi: 10.1016/0026-0495(77)90121-4.
30. Woeber K.A. Levothyroxine therapy and serum free thyroxine and free triiodothyronine concentrations. J Endocrinol Invest. 2002; Vol. 25(2): с. 106 - 109.
31. Benvenga S., Bartolone L., Pappalardo M.A., Russo A., Lapa D., Giorgianni G., Saraceno G., Trimarchi F. Altered intestinal absorption of L-thyroxine caused by coffee. Thyroid. 2008; N. 18(3): с. 293 - 301.
32. Liel Y., Harman-Boehm I., Shany S. Evidence for a clinically important adverse effect of fiber-enriched diet on the bioavailability of levothyroxine in adult hypothyroid patients. J Clin Endocrinol Metab. 1996; N. 81(2): с. 857 - 859.
33. Perez C.L., Araki F.S., Graf H., de Carvalho G.A. Serum thyrotropin levels following levothyroxine administration at breakfast. Thyroid. 2013; N. 23: с. 779 - 784.
34. Zamfirescu I, Carlson HE Absorption of levothyroxine when coadministered with various calcium formulations. Thyroid. 2011 May; 21(5): 483 - 6. doi: 10.1089/thy.2010.0296.
35. Shakir KM, Chute JP, Aprill BS, Lazarus AA Ferrous sulfate-induced increase in requirement for thyroxine in a patient with primary hypothyroidism. South Med J. 1997 Jun; 90(6): 637 - 9. doi: 10.1097/00007611-199706000-00011.
36. Mayor G.H., Orlando T., Kurtz N.M. Limitations of Levothyroxine Bioequivalence Evaluation: Analysis of An Attempted Study. American journal of therapeutics Am J Ther. 1995; N. 2(6): с. 417 - 432.
37. Eisenberg M., Distefano J.J. TSH-based protocol, tablet instability, and absorption effects on L-T4 bioequivalence. Thyroid 2009; N. 19(2): с. 103 - 110.
38. Biondi B., Palmieri .EA., Lombardi G., Fazio S. Effects of subclinical thyroid dysfunction on the heart//Ann. Intern. Med. 2002. V. 137 P. 904 - 914.
39. Paul T.L., Kerrigan J., Kelly A.M. et al. Long-term thyroxine therapy is associated with decreased hip bone density in premenopausal women//JAMA. 1988. V. 259. P. 3137 - 3141.
40. Roos A, Linn-Rasker SP, van Domburg RT, Tijssen JP, Berghout A 2005 The starting dose of levothyroxine in primary hypothyroidism treatment: a prospective, randomized, double-blind trial. Archives of internal medicine 165: 1714 - 1720.
41. He Q, Heo M, Heshka S, Wang J, Pierson RN, Jr., Albu J, Wang Z, Heymsfield SB, Gallagher D 2003 Total body potassium differs by sex and race across the adult age span. The American journal of clinical nutrition 78: 72 - 77.
42. Taylor PN, Minassian C, Rehman A et al. 2014 TSH levels and risk of miscarriage in women on longterm levothyroxine: a community-based study. J Clin Endocrinol Metab 99: 3895 - 3902.
43. Alexander EK, Marqusee E, Lawrence J et al. 2004 Timing and magnitude of increases in levothyroxine requirements during pregnancy in women with hypothyroidism. N Engl J Med 351: 241 - 249.
44. Yassa L, Marqusee E, Fawcett R, Alexander EK 2010 Thyroid hormone early adjustment in pregnancy (the THERAPY) trial. J Clin Endocrinol Metab 95: 3234 - 3241.
45. Galofre JC, Haber RS, Mitchell AA, et al. 2010 Increased postpartum thyroxine replacement in Hashimoto's thyroiditis. Thyroid 20: 901 - 908.
46. Nazarpour S, Ramezani Tehrani F, Simbar M, Tohidi M, Alavi Majd H, Azizi F. Effects of levothyroxine treatment on pregnancy outcomes in pregnant women with autoimmune thyroid disease. Eur J Endocrinol. 2017 Feb; 176(2): 253 - 265. doi: 10.1530/EJE-16-0548.
47. Nazarpour S, Ramezani Tehrani F, Simbar M, Tohidi M, Minooee S, Rahmati M, Azizi F. Effects of Levothyroxine on Pregnant Women With Subclinical Hypothyroidism, Negative for Thyroid Peroxidase Antibodies. J Clin Endocrinol Metab. 2018 Mar 1; 103(3): 926 - 935. doi: 10.1210/jc.2017-01850.
48. Slawik M, Klawitter B, Meiser E et al. Thyroid hormone replacement for central hypothyroidism: a randomized controlled trial comparing two doses of thyroxine (T4) with a combination of T4 and triiodothyronine. J Clin Endocrinol Metab 2007; 92: 4115 - 4122.
49. Koulouri O, Auldin MA, Agarwal R et al. Diagnosis and treatment of hypothyroidism in TSH deficiency compared to primary thyroid disease: pituitary patients are at risk of under-replacement with levothyroxine. Clin Endocrinol 2011; 74: 744 - 749.
50. Persani L, Brabant G, Dattani M, et al. European Thyroid Association (ETA) Guidelines on the Diagnosis and Management of Central Hypothyroidism. Eur Thyroid J 2018 Oct; 7(5): 225 - 237. doi: 10.1159/000491388. Epub 2018 Jul 19.
51. Leger J, Olivieri A, Donaldson M et al. European Society for Paediatric Endocrinology consensus guidelines on screening, diagnosis, and management of congenital hypothyroidism. Horm Res Paediatr 2014; 81: 80 - 103.
52. Agha A, Walker D, Perry L, et al. Unmasking of central hypothyroidism following growth hormone replacement in adult hypopituitary patients. Clin Endocrinol (Oxf). 2007; 66(1): 72 - 77. doi: http://doi.org/10.1111/j.1365-2265.2006.02688.x.
53. Campbell N. R. C. et al. Ferrous sulfate reduces thyroxine efficacy in patients with hypothyroidism//Annals of Internal Medicine. - 1992. - T. 117. - N. 12. - С. 1010 - 1013.
54. Persani L., Cangiano B., Bonomi M. The diagnosis and management of central hypothyroidism in 2018//Endocrine connections. - 2019. - T. 8. - N. 2. - С. R44 - R54.
55. Raber W. et al. Thyroid ultrasound versus antithyroid peroxidase antibody determination: a cohort study of four hundred fifty-one subjects//Thyroid. - 2002. - T. 12. - N. 8. - С. 725 - 731.
56. Pirola I, Gandossi E, Brancato D, et al. TSH evaluation in hypothyroid patients assuming liquid levothyroxine at breakfast or 30 min before breakfast. J Endocrinol Invest. - 2018 - - T. 41. - N. 11 - с. 1301 - 1306. doi: 10.1007/s40618-018-0867-3.
57. Carswell JM, Gordon JH, Popovsky E, et al. Generic and brand-name L-thyroxine are not bioequivalent for children with severe congenital hypothyroidism. J Clin Endocrinol Metab. 2013 Feb; 98(2): 610 - 7. doi: 10.1210/jc.2012-3125
58. Liu H, Shan Z, Li C, et al. Maternal subclinical hypothyroidism, thyroid autoimmunity, and the risk of miscarriage: a prospective cohort study. Thyroid. 2014 Nov; 24(11): 1642 - 9. doi: 10.1089/thy.2014.0029.
59. Strieder TG, Prummel MF, Tijssen JG, et al. Risk factors for and prevalence of thyroid disorders in a cross-sectional study among healthy female relatives of patients with autoimmune thyroid disease. Clin Endocrinol (Oxf). 2003 Sep; 59(3): 396 - 401. doi: 10.1046/j.1365-2265.2003.01862.x.
60. American Thyroid Association; Endocrine Society; American Association of Clinical Endocrinologists. Joint statement on the U.S. Food and Drug Administration"s decision regarding bioequivalence of levothyroxine sodium. Thyroid. 2004 Jul; 14(7): 486. doi: 10.1089/1050725041517138.
61. Fliers E, Demeneix B, Bhaseen A, Brix TH. European Thyroid Association (ETA) and Thyroid Federation International (TFI) Joint Position Statement on the Interchangeability of Levothyroxine Products in EU Countries. Eur Thyroid J. 2018 Oct; 7(5): 238 - 242. doi: 10.1159/000493123.
Приложение А1
СОСТАВ
РАБОЧЕЙ ГРУППЫ ПО РАЗРАБОТКЕ И ПЕРЕСМОТРУ
КЛИНИЧЕСКИХ РЕКОМЕНДАЦИЙ
РУКОВОДИТЕЛИ:
Дедов И.И., профессор, академик РАН, Москва
Мельниченко Г.А., профессор, академик РАН, Москва
АВТОРЫ ТЕКСТА:
1. Фадеев В.В., профессор, член-корреспондент РАН, Москва
2. Моргунова Т.Б., к.м.н., Москва
Конфликт интересов:
Авторы клинических рекомендаций декларируют отсутствие конфликта интересов.
Приложение А2
МЕТОДОЛОГИЯ РАЗРАБОТКИ КЛИНИЧЕСКИХ РЕКОМЕНДАЦИЙ
Целевая аудитория данных клинических рекомендаций:
1. врач-эндокринолог;
2. врач общей практики (семейный врач);
3. врач-терапевт;
Таблица 1. Шкала оценки уровней достоверности доказательств (УДД) для методов диагностики (диагностических вмешательств)
УДД
Расшифровка
1
Систематические обзоры исследований с контролем референсным методом или систематический обзор рандомизированных клинических исследований с применением мета-анализа
2
Отдельные исследования с контролем референсным методом или отдельные рандомизированные клинические исследования и систематические обзоры исследований любого дизайна, за исключением рандомизированных клинических исследований, с применением мета-анализа
3
Исследования без последовательного контроля референсным методом или исследования с референсным методом, не являющимся независимым от исследуемого метода или нерандомизированные сравнительные исследования, в том числе когортные исследования
4
Несравнительные исследования, описание клинического случая
5
Имеется лишь обоснование механизма действия или мнение экспертов
Таблица 2. Шкала оценки уровней достоверности доказательств (УДД) для методов профилактики, лечения и реабилитации (профилактических, лечебных, реабилитационных вмешательств)
УДД
Расшифровка
1
Систематический обзор РКИ с применением мета-анализа
2
Отдельные РКИ и систематические обзоры исследований любого дизайна, за исключением РКИ, с применением мета-анализа
3
Нерандомизированные сравнительные исследования, в т.ч. когортные исследования
4
Несравнительные исследования, описание клинического случая или серии случаев, исследования "случай-контроль"
5
Имеется лишь обоснование механизма действия вмешательства (доклинические исследования) или мнение экспертов
Таблица 3. Шкала оценки уровней убедительности рекомендаций (УУР) для методов профилактики, диагностики, лечения и реабилитации (профилактических, диагностических, лечебных, реабилитационных вмешательств)
УУР
Расшифровка
A
Сильная рекомендация (все рассматриваемые критерии эффективности (исходы) являются важными, все исследования имеют высокое или удовлетворительное методологическое качество, их выводы по интересующим исходам являются согласованными)
B
Условная рекомендация (не все рассматриваемые критерии эффективности (исходы) являются важными, не все исследования имеют высокое или удовлетворительное методологическое качество и/или их выводы по интересующим исходам не являются согласованными)
C
Слабая рекомендация (отсутствие доказательств надлежащего качества (все рассматриваемые критерии эффективности (исходы) являются неважными, все исследования имеют низкое методологическое качество и их выводы по интересующим исходам не являются согласованными)
Порядок обновления клинических рекомендаций.
Механизм обновления клинических рекомендаций предусматривает их систематическую актуализацию - не реже чем один раз в три года, а также при появлении новых данных с позиции доказательной медицины по вопросам диагностики, лечения, профилактики и реабилитации конкретных заболеваний, наличии обоснованных дополнений/замечаний к ранее утвержденным КР, но не чаще 1 раза в 6 месяцев.
Приложение А3
СПРАВОЧНЫЕ МАТЕРИАЛЫ,
ВКЛЮЧАЯ СООТВЕТСТВИЕ ПОКАЗАНИЙ К ПРИМЕНЕНИЮ
И ПРОТИВОПОКАЗАНИЙ, СПОСОБОВ ПРИМЕНЕНИЯ И ДОЗ ЛЕКАРСТВЕННЫХ
ПРЕПАРАТОВ, ИНСТРУКЦИИ ПО ПРИМЕНЕНИЮ
ЛЕКАРСТВЕННОГО ПРЕПАРАТА
1. Порядок оказания медицинской помощи по профилю "эндокринология" (Приказ Министерства здравоохранения Российской Федерации от 12 ноября 2012 г. N 899н).
Приложение Б
АЛГОРИТМЫ ДЕЙСТВИЙ ВРАЧА
Схема 1: Лабораторная диагностика гипотиреоза
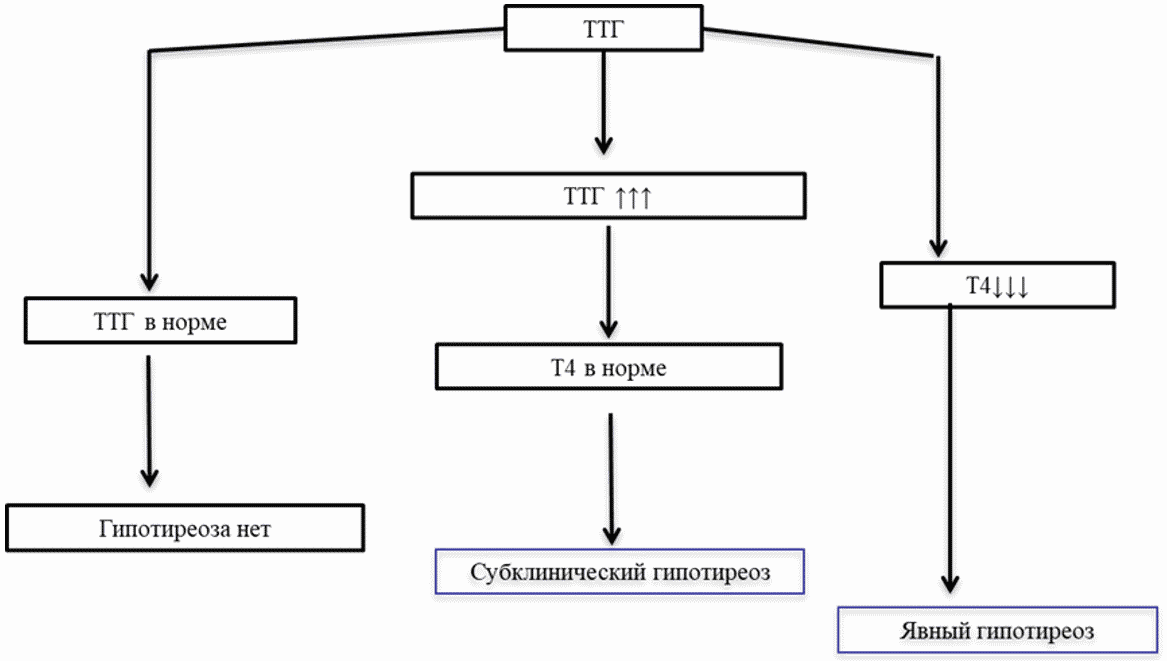
Схема 2: Диагностика и лечение гипотиреоза во время беременности
Приложение В
ИНФОРМАЦИЯ ДЛЯ ПАЦИЕНТА
Что такое гипотиреоз?
Гипотиреоз - это состояние, при котором щитовидная железа вырабатывает недостаточное количество гормонов. Гормоны щитовидной железы необходимы для всех без исключения органов, тканей и клеток, поэтому гипотиреоз может проявиться многообразными нарушениями, которые нередко схожи с другими заболеваниями.
Как часто встречается гипотиреоз?
Гипотиреоз - это частое заболевание. Оно встречается у 1 - 10% взрослых людей. В 8 - 10 раз чаще он обнаруживается у женщин, при этом его распространенность прогрессивно нарастает с возрастом у лиц обоего пола.
Какие причины возникновения гипотиреоза?
Гипотиреоз развивается в результате разрушения клеток щитовидной железы, которые вырабатывают гормон тироксин (Т4), при этом для развития гипотиреоза должно быть разрушено большинство этих клеток. Наиболее часто гипотиреоз развивается вследствие аутоиммунного тиреоидита. Аутоиммунный тиреоидит - это аутоиммунное поражение щитовидной железы, при котором иммунная система действует против клеток щитовидной железы. В результате в щитовидной железе развивается воспаление, вследствие которого щитовидная железа разрушается и перестает вырабатывать достаточно Т4. Это разрушение в большинстве случаев происходит медленно - много лет и даже десятилетий. В крови у большинства пациентов с аутоиммунным тиреоидитом обнаруживаются антитела к щитовидной железе - белки, участвующие в развитии этого заболевания. Также гипотиреоз может развиваться вследствие других причин; нередко причинами гипотиреоза являются операции на щитовидной железе, терапия натрия йодидом [131I].
Как проявляется и чем опасен гипотиреоз?
При гипотиреозе происходит нарушение всех обменных процессов в организме. Нарушается сердечная деятельность, работа нервной системы, желудка, кишечника, почек, печени и половой системы. Гипотиреоз может проявиться нарушением работы любого органа и системы.
Наиболее типичными проявлениями гипотиреоза, при наличии которых необходима оценка функции ЩЖ, являются:
Общие симптомы: слабость, утомляемость, прибавка веса, зябкость, снижение аппетита, отечность и задержка жидкости, появление охриплости голоса, мышечные судороги, сухость кожи и появление легкого желтушного оттенка, повышенная ломкость волос, анемия.
Нервная система: сонливость, снижение памяти и скорости мыслительных процессов, невозможность сосредоточиться, снижение слуха, депрессия.
Сердечно-сосудистая система: замедление пульса, повышение диастолического давления, выпот в полости перикарда, повышенный уровень холестерина в крови.
Желудочно-кишечный тракт: желчнокаменная болезнь и дискинезия желчных путей, повышение уровня печеночных ферментов, хронические запоры и склонность к ним.
Половая система: любые нарушения менструального цикла, бесплодие, нарушение эрекции у мужчин, самопроизвольное прерывание беременности.
Как устанавливается диагноз гипотиреоза?
Диагноз гипотиреоза устанавливается на основании уровня тиреотропного гормона (ТТГ). Это наиболее важный тест для диагностики любых нарушений щитовидной железы. Наличие нормального уровня ТТГ практически полностью исключает нарушение функции щитовидной железы. При гипотиреозе уровень ТТГ будет повышен. При необходимости дополнительно определяют свободного тироксина (СТ4) сыворотки крови: при явном гипотиреозе уровень свТ4 понижен, при субклиническом гипотиреозе свТ4 в пределах нормальных значений.
Кому целесообразно определять уровень ТТГ с целью исключения/подтверждения гипотиреоза?
женщинам старше 40 лет;
женщинам в послеродовом периоде (через 6 месяцев),
при наличии симптомов, характерных для гипотиреоза;
при повышении уровня холестерина в крови;
если в прошлом было какое-то заболевание щитовидной железы (любое);
если в прошлом проводилась лучевая терапия на область головы и/или шеи;
при приеме таких препаратов, как лития карбонат и амиодарон**;
пациентам с такими заболеваниями как хроническая надпочечниковая недостаточность, сахарный диабет 1 типа; пернициозная анемия; ревматоидный артрит; системная красная волчанка (по сути, любые аутоиммунные заболевания);
у прямых родственников было (есть) заболевание щитовидной железы;
при увеличении щитовидной железы.
Как лечится гипотиреоз?
Пациентам с явным гипотиреозом назначается заместительная терапия. Доза препарата для заместительной терапии подбирается индивидуально. Основным параметром, который свидетельствует о правильности приема препарата, является уровень ТТГ в крови - он должен поддерживаться в пределах нормальных значений. После того как пациенту с гипотиреозом был впервые назначен препарат для заместительной терапии, первое контрольное исследование уровня тиреотропного гормона (ТТГ) в крови проводится не раньше, чем через 2 - 3 месяца, поскольку нормализация этого показателя происходит достаточно долго.
Вопрос о необходимости лечения субклинического гипотиреоза решается также индивидуально.
Как долго нужно принимать препарат для заместительной терапии?
В большинстве случаев разрушение щитовидной железы, приводящее к развитию гипотиреоза, необратимо. Важным исключением из этого правила является гипотиреоз, который впервые развился у женщин на протяжении первого года после родов. Такой гипотиреоз примерно в 50 - 80% случаев носит временный характер.
Приложение Г1 - ГN
ШКАЛЫ ОЦЕНКИ, ВОПРОСНИКИ И ДРУГИЕ ОЦЕНОЧНЫЕ ИНСТРУМЕНТЫ
СОСТОЯНИЯ ПАЦИЕНТА, ПРИВЕДЕННЫЕ В КЛИНИЧЕСКИХ РЕКОМЕНДАЦИЯХ
Не требуется.
