"Клинические рекомендации "Пневмония (внебольничная)"
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РОССИЙСКОЙ ФЕДЕРАЦИИ
КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ
ПНЕВМОНИЯ (ВНЕБОЛЬНИЧНАЯ)
Кодирование по Международной статистической классификации болезней и проблем, связанных со здоровьем: J12; J13, J14; J15; J16; J18
Год утверждения (частота пересмотра): 2022
Возрастная категория: Дети
Год окончания действия: 2024
ID: 714
Разработчик клинической рекомендации
- Союз педиатров России
- Межрегиональная ассоциация по клинической микробиологии и антимикробной химиотерапии
Одобрено Научно-практическим Советом Минздрава РФ
Список сокращений
АБР - антибиотикорезистентность
АБТ - антибактериальная терапия
ПМП - антимикробный препарат
ВП - внебольничная пневмония
ДН - дыхательная недостаточность
ИВЛ - искусственная вентиляция легких
ИНДП - инфекции нижних дыхательных путей
КР - клинические рекомендации
РСВ - респираторно-синцитиальная вирусная инфекция
ЧДД - частота дыхательных движений
ЧСС - частота сердечных сокращений
СОЭ - скорость оседания эритроцитов
CРБ - C-реактивный белок
ЦС - цефалоспорины
B. pertussis - Bordetella pertussis
C. pneumoniae - Chlamydophila pneumoniae
H. influenzae - Haemophilus influenzae
IgG - иммуноглобулины класса G
IgM - иммуноглобулины класса M
M. pneumoniae - Mycoplasma pneumoniae
MRSA - метициллинорезистентный Staphylococcus aureus
MSSA - метициллиночувствительный Staphylococcus aureus
PEEP - положительное давление на выдохе (Positive end-expiratory pressure)
S. aureus - Staphylococcus aureus
SIRS - Синдром системного воспалительного ответа (systemic inflammatory response syndrome)
S. pneumoniae - Streptococcus pneumoniae
SpO2 - периферическая капиллярная сатурация кислорода
...** - лекарственный препарат, входящий в Перечень жизненно необходимых и важнейших лекарственных препаратов для медицинского применения на 2021 год (Распоряжение Правительства РФ от 12.10.2019 N 2406-р, от 23 ноября 2020 г. N 3073-р)
# - применение off-label - вне зарегистрированных в инструкции лекарственного средства показаний осуществляется по решению врачебной комиссии, с разрешения Локального этического комитета медицинской организации (при наличии), с условием подписанного информированного согласия родителей (законного представителя) и пациента в возрасте старше 15 лет.
Термины и определения
Новые и узконаправленные профессиональные термины в настоящих клинических рекомендациях не используются.
1. Краткая информация по заболеванию или состоянию
(группы заболеваний или состояний)
1.1 Определение заболевания или состояния
(группы заболеваний или состояний)
В российской педиатрии, как и в большинстве стран мира, пневмония определяется как "острое инфекционное заболевание легочной паренхимы, диагностируемое по синдрому дыхательных расстройств и/или физикальным данным, а также инфильтративным изменениям на рентгенограмме" [1, 2]. Такое определение предполагает диагноз пневмонии только в "рентгенположительных" случаях инфекций нижних дыхательных путей. Данный подход позволяет исключить такие заболевания, как бронхит и бронхиолит, являющиеся в большинстве случаев вирусными и не требующими антибактериального лечения.
Следует отметить, что рекомендации Всемирной Организации Здравоохранения (ВОЗ) также допускают возможность диагностики пневмонии только на основании клинических данных по результатам осмотра ребенка и подсчета частоты дыхания [3]. Это обусловлено отсутствием возможности рутинного проведения рентгенодиагностики в странах с развивающимся здравоохранением.
Пневмония - острое инфекционное заболевание, различное по этиологии (преимущественно бактериальное), характеризующееся очаговыми поражениями легких с внутриальвеолярной экссудацией, что проявляется выраженными в различной степени интоксикацией, респираторными нарушениями, локальными физикальными изменениями со стороны легких и наличием инфильтративной тени на рентгенограмме грудной клетки [4].
Наиболее важный с клинической точки зрения принцип предусматривает подразделение пневмонии на внебольничную (ВП) и нозокомиальную. Внебольничная (амбулаторная) пневмония - это пневмония, развившаяся вне стационара, в т.ч. диагностированная в первые 48 часов с момента госпитализация.
Внебольничная пневмония является острым инфекционным заболеванием, поэтому определение "острая" перед диагнозом "пневмония" является излишним.
Особой формой пневмонии в детской популяции является врожденная пневмония, которая возникает в первые 24 часа после рождения. В связи с особенностями этиопатогенеза и лечения врожденной пневмонии эта форма болезни рассматривается в соответствующих клинических рекомендациях.
ВП у пациентов с выраженной иммуносупрессией (дети с ВИЧ-инфекцией, врожденными иммунодефицитами, получающие химиотерапию и/или иммуносупрессивную терапию, реципиенты трансплантатов донорских органов и тканей) отличаются от общей популяции по этиологии, характеру течения и прогнозу и не рассматриваются в рамках данных рекомендаций.
1.2 Этиология и патогенез заболевания или состояния
(группы заболеваний или состояний)
1.2.1 Этиология пневмоний у детей
Этиологическая структура пневмоний у детей весьма разнообразна, и зависит от возраста ребенка (Таблица 1). Данные об этиологии ВП у детей сильно разнятся, что может быть объяснено различными эпидемическими условиями, в которых проводились исследования, а также их методологией. Наиболее часто возбудителями ВП у детей являются различные бактерии и вирусы, однако в большинстве случаев ВП этиология остается неустановленной [2]. В проспективном многоцентровом исследовании 154 госпитализированных детей с ВП, у которых был проведен тщательный этиологический поиск, патоген был выявлен у 79% детей [5]. Бактериальная этиология ВП установлена в 60%, из которых в 73% был выделен Streptococcus pneumoniae; Mycoplasma pneumoniae и Chlamydophila pneumoniae были обнаружены в 14% и 9% случаев соответственно. Вирусы идентифицированы у 45% детей. Примечательно, что у 23% детей диагностирована вирусно-бактериальная ко-инфекция.
По данным проведенного в США крупномасштабного популяционного исследования у детей до 18 лет, госпитализированных с клиникой ВП, имевших рентгенологическое подтверждение ВП и у которых были получены образцы для этиологического исследования (n = 2222), вирусы были выявлены у 66,2%: респираторно-синцитиальный вирус (РСВ) (28,0%), риновирус (27,3%) и метапневмовирус (12,8%). Следует отметить, что РСВ наиболее часто выделялся у детей до 5 лет по сравнению с пациентами более старшего возраста (37% vs 8%), аналогичная ситуация с аденовирусом (15% vs 3%) и метапневмовирусом (15% vs 8%). Типичные бактериальные возбудители - у 7,3% детей: S. pneumoniae - 3,6%, S. aureus - 1,0%, S. pyogenes - 0,7%, M. pneumoniae - 8,0% (микоплазмы чаще выделялись у детей старше 5 лет по сравнению с более младшими детьми - 19% vs 3%) [6]. Еще в одном исследовании с участием 441 ребенка в возрасте от 2 месяцев до 18 лет с ВП (13,8% получали лечение амбулаторно, 86,2% были госпитализированы) вирусы были выявлены у 55,6%, типичные бактериальные патогены в 3,6% случаев, атипичные возбудители - в 8,8% [7].
Следует учитывать, что вирусы часто (45 - 80%) выделяются из носоглотки как у детей с пневмонией, в т.ч. вместе с бактериальной флорой, так и у здоровых детей [8, 9]. Вирусы обычно выступают как факторы, способствующие инфицированию нижних дыхательных путей бактериальной флорой. О такой ассоциации может говорить более частое выделение вируса у больных ВП, чем у здоровых детей. Это наблюдается в отношении вирусов гриппа, метапневмо- и РС-вируса: они выделяются в 10 раз чаще, чем у здоровых (ОР > 10). Рино-, энтеро- и парагриппозные вирусы выявляются при ВП столь же часто, что и у здоровых (отсутствие ассоциации), тогда как с бока- и коронавирусами ("старыми") ассоциация была отрицательной [10].
Респираторные вирусы чаще предшествуют пневмонии у детей первых лет жизни, с возрастом их триггерная роль снижается [11]. Клиника собственно пневмонии мало зависит от наличия ОРВИ, если не считать катарального синдрома и гриппозной интоксикации. Это делает малообоснованным термин "вирусно-бактериальная пневмония", хотя естественно следует отмечать признаки вирусной ко-инфекции при их наличии.
"Чисто" вирусные поражения легкого наблюдаются при гриппе, парагриппе, РС-, адено-, энтеро-, риновирусной и SARS-CoV-2 инфекциях. В отличие от бактериальных вобудителей вирусы поражают преимущественно интерстиций с отеком альвеол, отложением фибрина и формированием гиалиновых мембран при отсутствии альвеолярного и полинуклеарного выпота [12]. Вирус SARS-CoV-2 поражает также капилляры и ветви легочных артерий с развитием тромбоза, нередко с присоединением бактериального инфильтрата - в т.ч. как результат внутрибольничной инфекции [13]. Отличия вирусных поражений легких от бактериальных дало повод обозначать их термином "пневмонит".
Дети первых месяцев жизни
У детей первых месяцев жизни возбудителями пневмонии могут явиться патогены, приобретенные в перинатальном периоде, но растет частота внебольничных бактериальных патогенов (S. pneumoniae, S. aureus, нетипируемые штаммы H. influenzae). S. pneumoniae является лидером в этиологической структуре пневмоний в этой возрастной группе. S. pneumoniae и S. aureus, нередко обусловливают осложненное течение пневмоний у младенцев [15]. Спектр возбудителей внебольничных пневмоний в этом возрасте определяется в числе прочих факторов незавершенной вакцинацией от пневмококка и гемофильной инфекции тип B. В этой возрастной группе также значительное место принадлежит вирусам, прежде всего РСВ, вирусам гриппа и парагриппа, аденовирусам и метапневмовирусу человека. Атипичные микроорганизмы в этом возрасте встречаются редко. Однако пневмония, обусловленная B. pertussis, может развиваться у 20% детей, заболевших в этом возрасте коклюшем. Обсуждается роль таких патогенов как U. urealyticum и U. parvum, выявляющихся в аспиратах из трахеи детей с экстремально низкой массой тела при рождении и детей с бронхолегочной дисплазией [16]. Также в очень редких случаях пневмония может быть вызвана C. tracomatis (перинатальное заражение) [1].
Дети 6 мес - 5 лет
Основным этиологическим фактором ИНДП в этой возрастной группе являются вирусы [2]. Нередко вирусы выступают как фактор, способствующий бактериальному инфицированию.
В структуре бактериальных пневмоний в этом возрасте лидирует S. pneumoniae, составляя по разным данным 21 - 44% [5, 18]. Другими патогенами являются H. influenzae типа B (крайне редкая причина ВП у иммунизированных детей), S. pyogenes и очень редко S. aureus [19]. В последние годы на фоне массовой вакцинации от пневмококковых инфекций растет удельный вес микоплазменной пневмонии и в этой возрастной группе.
Дети старше 5 лет и подростки
M. pneumoniae - наиболее частый этиологический агент в данной возрастной группе, являясь причиной 14 - 35% госпитализаций. Эпидемиологической особенностью M. pneumoniae является возможность вызывать вспышки инфекций ИНДП (в том числе и ВП) в организованных коллективах с тесными контактами (в дошкольных, школьных и студенческих группах, у военнослужащих и др.), возможны семейные случаи инфекции.
Значимую роль играет и S. pneumoniae, особенной у пациентов с ВП, требующей госпитализации. Очень редко пневмонию у детей может вызывать S. pyogenes. Пневмонии, обусловленные S. aureus, обычно ассоциированы с иммунодефицитными состояниями у детей [15]. Вирусные пневмонии редки, обычно протекают относительно легко [20, 21], обусловлены РС-вирусами, вирусами парагриппа и гриппа, аденовирусами и метапневмовирусом человека.
У детей в странах со средним и низким уровнем дохода B. pertussis также является одним из этиологических факторов пневмоний. Факторами риска коклюша являются низкий охват вакцинацией от этой инфекции, неполная вакцинация, дефицит массы тела, ВИЧ-инфекция [22].
ВП, обусловленная C. pneumoniae и L. pneumophila встречается значительно реже.
Таблица 1. Этиология бактериальных пневмоний в зависимости от возраста детей [23].
Этиология пневмонии
Возраст больных
0 - 1 мес
1 - 3 мес
3 мес - 5 лет
5 - 18 лет
Streptococcus pneumoniae
+
+ + +
+ + + +
+ + +
Haemophilus influenzae
+
+
+
+/-
Streptococcus pyogenes
-
+
+
+
Staphylococcus aureus
+ +
+ +
+
+
Streptococcus agalacticae
+ + +
+
-
-
Escherichia coli
+ +
+
-
-
Mycoplasma pneumoniae
-
+
+ +
+ + + +
Chlamydophyla pneumoniae
-
+
+
+ +
Chlamydia trachomatis
+
+ +
-
-
Bordetella pertussis
+/-
+ +
+
+
++++ очень часто, +++ часто, ++ относительно нечасто, + редко, +/- очень редко, - нет.
1.2.2. Чувствительность возбудителей ВП к противомикробным препаратам системного действия (ПМП)
Ситуация с АБР респираторных патогенов, выделенных у детей, в РФ за период с 2016 по 2018 гг. рассмотрена по данным on-line проекта "Карта антибиотикорезистентности России" - AMRmap (map.antibiotic.ru), который разработан совместно НИИ антимикробной химиотерапии и Межрегиональной ассоциацией по клинической микробиологии и антимикробной химиотерапии (МАКМАХ) [24], а также по другим публикациям по этой проблематике за указанный период времени.
S. pneumoniae (пневмококк) - наиболее клинически значимый возбудитель ВП, в отношении которого должна проводиться максимально эффективная АБТ [25]. Устойчивая тенденция, наблюдаемая в течение последних 10 - 15 лет, - повсеместное снижение чувствительности пневмококков к макролидам, а также появление и распространение в последние 10 лет штаммов со сниженной чувствительностью и резистентных к бензилпенициллину** и цефтриаксону** изолятов.
При анализе данных "Карты антибиотикорезистентности России" за 2016 - 18 гг. отмечены существенные изменения в АБР клинических штаммов пневмококков, выделенных в педиатрической популяции пациентов, по сравнению с более ранними периодами времени. Существенно выросли показатели устойчивости S. pneumoniae к бензилпенициллину**: в среднем по России частота умереннорезистентных штаммов составляет около 25%, а резистентных почти 7%. Распространение пенициллинорезистентных пневмококков сопровождается увеличением числа изолятов, нечувствительных к парентеральным цефалоспоринам 3-го поколения (цефтриаксону**) - 12,7% умереннорезистентных и 5,7% резистентных штаммов. Частота резистентности S. pneumoniae к макролидам по РФ превысила 25%. Особенно неблагоприятная ситуация с устойчивостью пневмококков (умереннорезистентные + резистентные штаммы) сложилась в Уральском и Приволжском ФО: к бензилпенициллину** - 36,4% и 43,6% протестированных штаммов, соответственно, к эритромицину - 31,8% и 28,9%, соответственно, к цефтриаксону** - 25,4% (Уральский ФО) [26].
По данным опубликованного в 2018 г. международного исследования АБР SOAR (Survey of Antibiotic Resistance), в ходе которого были протестированы 279 штаммов S. pneumoniae, выделенных у пациентов в 3 городах РФ (Москве, Санкт-Петербурге и Смоленске) в 2014 - 16 гг., уровень нечувствительности к бензилпенициллину** составил 33%, к макролидам были устойчивы 31,2% штаммов. В то же время подавляющее большинство выделенных штаммов пневмококка (95%) были чувствительны к амоксициллину + клавулановой кислоте** [27].
В исследовании SOAR (2014 - 16 гг.) также тестировались 279 штаммов H. influenzae, выделенных у пациентов в РФ [27]. Нечувствительными к амоксициллину** были 19% изолятов, при этом продукция (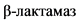 была обнаружена у 15,4% штаммов. Чувствительными к амоксициллину + клавулановой кислоте** оказались >= 97,5% изолятов гемофильной палочки [27].
была обнаружена у 15,4% штаммов. Чувствительными к амоксициллину + клавулановой кислоте** оказались >= 97,5% изолятов гемофильной палочки [27].
Таким образом, выявлены тревожные тенденции, в частности, увеличение числа b-лактамазапродуцирующих штаммов H. influenzae, резистентных к препаратам группы пенициллинов, чувствительных к бета-лактамазам (незащищенным аминопенициллинам) (15 - 20%), рост резистентности пневмококков к макролидам (~ 25 - 30%), распространение штаммов со сниженной чувствительностью и резистентных к бензилпенициллину** (> 30%), а также в отдельных регионах - изолятов S. pneumoniae со сниженной чувствительностью к парентеральным цефалоспоринам 3-го поколения (цефотаксиму** и цефтриаксону**). M. pneumoniae и C. pneumoniae природно высокочувствительны к макролидам и тетрациклинам, однако в последнее время появляются публикации о распространении среди микоплазм генетических детерминант резистентности к макролидам (мутации в домене V гена 23S pРНК) [28]. Так, по данным исследования DeMaRes, из 1154 штаммов M. pneumoniae, выделенных за период 2016 - 2020 гг. у пациентов в возрасте до 18 лет, частота выявления генов резистентности к макролидам составила 20,62%, однако клиническое значение данного феномена до конца не изучено (в частности, клиническая эффективность макролидов при ИНДП у детей, вызванных M. pneumoniae, не зависела от выявленного гена резистентности) [29].
1.2.3. Патогенез пневмонии, вызванной инфекционными возбудителями у детей
Пневмония характеризуется воспалительным процессом легочной ткани, инфекционного происхождения с преимущественным поражением альвеол и/или интерстициальной ткани. Инфекционный возбудитель попадает в легкие ингаляционно, при аспирации или гематогенным и лимфогенным путем. Возникают нарушения эластичности легких, альвеолярной вентиляции и перфузии. Эти процессы могут существенно снижать газообмен в легких. Как при любом инфекционном заболевании, важными условиями являются вирулентность микроорганизма и адекватность иммунных и неиммунных механизмов защиты человека.
Особенности патогенеза и течения поражения легких при новой коронавирусной инфекции (COVID-19) см. в соответствующих временных методических рекомендациях Минздрава России.
1.3 Эпидемиология заболевания или состояния
(группы заболеваний или состояний)
ВП может развиться в любом возрасте, но чаще всего она возникает у детей раннего возраста. Ежегодно в мире регистрируется приблизительно 150 миллионов случаев пневмонии у детей в возрасте до 5 лет. Тяжелое течение пневмонии наблюдается в 7 - 13% случаев и обусловливает до 11 - 20 миллионов госпитализаций каждый год [30].
В РФ за период 1999 - 2008 гг заболеваемость пневмонией среди детей и подростков, по данным МЗСР, составляла 7,95 - 8,86 на 1000 детей в год [31]. Отдельно заболеваемость ВП в статистических данных не отражается. Согласно исследованию, проведенному в 2011 - 2012 годах в трех регионах России с должным рентгенологическим контролем, заболеваемость ВП у детей 6 месяцев - 5 лет в нашей стране составляет 5,3 на 1000 детей в год [32]. Эти цифры согласуются с данными зарубежных авторов, использующих рентгенологические критерии диагностики [33].
Заболеваемость ВП повышается в периоды эпидемий гриппа. Рахит и гипотрофия перестали быть значимыми предрасполагающими факторами пневмонии в нашей стране, тогда как по-прежнему высока роль аспирации пищи (в первый год жизни), иммунодефицитов, муковисцидоза, нейромышечной патологии, врожденных пороков сердца с перегрузкой малого круга кровообращения. Эти же болезни значительно повышают вероятность неблагоприятного исхода пневмонии. Повышают заболеваемость плохие бытовые условия, а также наличие старшего ребенка в семье, особенно посещающего детское учреждение.
Пневмонии до настоящего времени считаются наиболее частой причиной смерти детей в возрасте до 5 лет повсеместно. Несмотря на то, что эффективное использование ПМП сократило детскую смертность от пневмоний с 4 миллионов в 1981 году до одного миллиона в 2013 году, до 20% смертей в первые 5 лет жизни обусловлены именно пневмониями во всем мире [16, 34].
В РФ болезни органов дыхания у детей в возрасте 0 - 17 лет занимают третье место в структуре причин смерти после внешних причин и пороков развития.
1.4 Особенности кодирования заболевания или состояния
(группы заболеваний или состояний) по Международной
статической классификации болезней и проблем, связанных
со здоровьем
МКБ классифицирует пневмонии по этиологическому принципу, приводя соответствующие рубрики для вирусных, бактериальных, паразитарных, неуточненных пневмоний:
J12 Вирусная пневмония, не классифицированная в других рубриках
Включена: бронхопневмония, вызванная другими вирусами, отличными от вируса гриппа
J12.0 Аденовирусная пневмония
J12.1 Пневмония, вызванная респираторным синцитиальным вирусом
J12.2 Пневмония, вызванная вирусом парагриппа
J12.8 Другая вирусная пневмония
J12.9 Вирусная пневмония неуточненная
J13 Пневмония, вызванная Streptococcus pneumoniae
J14 Пневмония, вызванная Haemophilus influenzae (палочкой Афанасьева-Пфейффера)
J15 Бактериальная пневмония, не классифицированная в других рубриках
Включена: бронхопневмония, вызванная другими, отличными от S. pneumoniae и H. influenzae бактериями
J15.0 Пневмония, вызванная Klebsiella pneumoniae
J15.1 Пневмония, вызванная Pseudomonas (синегнойной палочкой)
J15.2 Пневмония, вызванная стафилококком
J15.3 Пневмония, вызванная стрептококком группы B
J15.4 Пневмония, вызванная другими стрептококками
J15.5 Пневмония, вызванная Escherichia coli
J15.6 Пневмония, вызванная другими аэробными грамотрицательными бактериями
J15.7 Пневмония, вызванная Mycoplasma pneumoniae
J15.8 Другие бактериальные пневмонии
J15.9 Бактериальная пневмония неуточненная
J16 Пневмония, вызванная другими инфекционными агентами, не классифицированная в других рубриках
J16.0 Пневмония, вызванная хламидиями
J16.8 Пневмония, вызванная другими уточненными инфекционными агентами
J18 Пневмония без уточнения возбудителя
J18.0 Бронхопневмония неуточненная
J18.1 Долевая пневмония неуточненная
J18.2 Гипостатическая пневмония неуточненная
J18.8 Другая пневмония, возбудитель не уточнен
J18.9 Пневмония неуточненная
1.5 Классификация заболевания или состояния
(группы заболеваний или состояний)
МКБ классифицирует пневмонии по этиологии (см. выше). Однако объективные трудности получения биоматериала непосредственно из очага воспаления, значительная продолжительность микробиологических исследований, распространенная практика приема антибактериальных препаратов до обращения за медицинской помощью или до проведения диагностических мероприятий являются причиной отсутствия этиологического диагноза у 50 - 70% пациентов. Бактериальные пневмонии в клинической практике также нередко классифицируют на "типичные", т.е. вызванные "типичной" бактериальной флорой, прежде всего Streptococcus pneumoniae, Haemophilus influenzae, реже Staphylococcus aureus и Streptococcus pyogenes, и "атипичные", вызванные "атипичными" возбудителями - Mycoplasma pneumoniae, Chlamydophila pneumoniae, Legionella pneumophila, Bordetella pertussis.
На основании рентгенологической картины выделяют очаговые, очагово-сливные, долевые (крупозные), сегментарные, полисегментарные и интерстициальные пневмонии (Таблица 2).
По тяжести течения выделяют нетяжелые и тяжелые пневмонии (Таблица 2). Критерии тяжести основываются на выраженности дыхательной недостаточности и наличии общих опасных признаков у пациента. Подобная классификация тяжести пневмоний рекомендована ВОЗ и считается оптимальной с точки зрения организации эффективной медицинской помощи [35, 36].
Таблица 2. Классификация пневмоний
Классификация
Характеристика классифицирующих признаков
По рентгенологической картине
Очаговая
Один или несколько очагов инфильтрации размером 1 - 2 см
Очагово-сливная
Неоднородная массивная инфильтрация, состоящая из нескольких очагов
Сегментарная
Пневмония, ограниченная одним анатомическим сегментом легочной ткани
Полисегментарная
Пневмоническая инфильтрация в нескольких сегментах легких
Долевая
Воспалительный процесс охватывает долю легкого
Интерстициальная
Выраженные, иногда преобладающие, изменения в интерстиции легких (преимущественно у больных с вирусной и пневмоцистной этиологией ВП)
По степени тяжести
Тяжелая пневмония
Кашель или одышка + хотя бы один из следующих симптомов:
- центральный цианоз или SpO2 < 90% (по данным пульсоксиметрии);
- ДН II и более степени;
- системные опасные признаки (неспособность сосать грудное молоко или пить; нарушение микроциркуляции; нарушения сознания; судороги)
Наличие осложнений (деструктивная пневмония, плеврит и пр.)
Нетяжелая пневмония
Нет ДН или ДН I степени
Неосложненное течение пневмонии
Пневмонии могут быть осложненными и неосложненными. Выделяют легочные, и системные осложнения пневмоний (Таблица 3). Наиболее частыми осложнениями ВП являются плеврит (синпневмонический и метапневмонический) и деструкция легочной ткани (приводящая к развитию некротизирующей пневмонии или абсцесса легкого) [37].
Таблица 3. Осложнения, ассоциированные с ВП
Легочные осложнения
Плеврит или эмпиема плевры
Пневмоторакс, пиопневмоторакс
Абсцесс легкого
Бронхоплевральная фистула
Некротизирующая, деструктивная пневмония
Острый респираторный дистресс
Системные осложнения
Системный воспалительный синдром (SIRS) или сепсис
Гемолитико-уремический синдром
При адекватном лечении большинство неосложненных пневмоний разрешается за 2 - 4 недели, осложненных - за 1 - 2 месяца. Затяжным течением пневмонии считается ее длительность более 6 недель. Хронический вариант течения пневмонии в настоящее время не рассматривается.
1.6 Клиническая картина заболевания или состояния
(группы заболеваний или состояний)
Симптомы ВП часто неспецифичны и зависят от возраста больного и инфекционного агента. Пневмония - острое заболевание, обычно протекает с повышением температуры тела выше 38,0 °C, с кашлем. Метаанализ исследований диагностической ценности клинических симптомов пневмонии, опубликованный в 2015 году, показал, что наиболее значимыми являются тахипноэ с частотой дыхания более 50 в минуту, кряхтящее/стонущее дыхание, втяжение уступчивых мест грудной клетки и раздувание крыльев носа при дыхании [38]. Ранними и важными клиническими признаками пневмонии являются симптомы дыхательной недостаточности (Таблица 4), гипоксемия, гиперкапния. Однако одышка и тахипноэ встречаются лишь у 50 - 70% детей, их отсутствие не исключает пневмонии [39]. Лихорадка и кашель не обязательно говорят в пользу пневмонии, но отсутствие лихорадки обычно исключает пневмонию у ребенка старше 6 месяцев. Оценка насыщения крови кислородом при помощи пульсоксиметрии должна проводиться всем детям с респираторными симптомами. Акроцианоз обычно имеет место в тяжелых случаях. Центральный цианоз оценивается по окраске слизистых ротовой полости, его наличие свидетельствует о тяжелом нарушении газообмена. Боль в грудной клетке возникает при воспалении плевры. Нередко плевральные боли иррадиируют, и пациенты жалуются на боль в животе.
Признаком, характерным для ВП, вызванных как типичными, так и атипичными возбудителями, является стойкость температуры >= 38,0° более 3 дней, тогда как при ОРВИ такая температура бывает лишь у 18% больных (при гриппе, адено-, энтеровирусной инфекциях) [11]. Необходимо оценить наличие/отсутствие симптомов дыхательной недостаточности и, при их наличии, определить степень тяжести ДН (табл. 4, 5)
Таблица 4. Симптомы ДН у детей (ВОЗ, 2015)
Тахипноэ, частота дыханий в минуту:
- Дети 0 - 2 мес > 60
- Дети 2 - 12 мес > 50
- Дети 1 - 5 лет > 40
- Дети старше 5 лет > 20
Одышка, затрудненное дыхание
Втяжения уступчивых мест грудной клетки на вдохе
Кряхтящее/стонущее дыхание
Раздувание крыльев носа при дыхании
Апноэ
Нарушение сознания
Показатели SpO2 < 90% при дыхании комнатным воздухом
Оценивая состояние ребенка с пневмонией, следует определить наличие и степень дыхательной недостаточности (ДН) (таблица 5).
Таблица 5. Оценка острой дыхательной недостаточности у детей
Степени ДН
Характеристика
I
Одышка, тахикардия, периоральный цианоз и напряжение крыльев носа при малейшей физической нагрузке. САД-нормальное, pO2 = 65 - 80 мм рт.ст. SpO2 = 90 - 95%
II
Одышка, тахикардия, 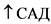 , периоральный, акроцианоз и бледность кожи в покое; усиливаются при физ. нагрузке. Ребенок возбужден и беспокоен, либо вялый. pO2 = 51 - 64 мм рт.ст., pCO2 <= 50 мм рт.ст. SpO2 < 90%. Кислородотерапия улучшает состояние и нормализует газовый состав крови.
, периоральный, акроцианоз и бледность кожи в покое; усиливаются при физ. нагрузке. Ребенок возбужден и беспокоен, либо вялый. pO2 = 51 - 64 мм рт.ст., pCO2 <= 50 мм рт.ст. SpO2 < 90%. Кислородотерапия улучшает состояние и нормализует газовый состав крови.
III
Выраженная одышка, дыхание с участием вспомогательной мускулатуры, диспноэ, вплоть до апноэ, тахикардия, 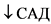 . Соотношение ЧД:ЧСС близка к 1:2. Кожа бледная, могут быть разлитой цианоз, мраморность кожи, слизистых. Ребенок заторможенный, вялый. pO2 <= 50 мм рт.ст., pCO2 = 75 - 100 мм рт.ст., SpO2 << 90%. Кислородотерапия неэффективна.
. Соотношение ЧД:ЧСС близка к 1:2. Кожа бледная, могут быть разлитой цианоз, мраморность кожи, слизистых. Ребенок заторможенный, вялый. pO2 <= 50 мм рт.ст., pCO2 = 75 - 100 мм рт.ст., SpO2 << 90%. Кислородотерапия неэффективна.
IV
Гипоксическая кома. Землистая окраска кожи, синюшность лица, синюшно-багровые пятна на туловище и конечностях. Сознание отсутствует. Дыхание судорожное с длительными остановками дыхания. ЧД близка к 8 - 10 в минуту. Пульс нитевидный, ЧСС ускорена или замедлена. САД значительно снижено или не определяется. pO2 < 50 мм рт.ст., pCO2 > 100 мм рт. ст. SpO2 не определяется.
Пневмония, вызванная типичными возбудителями. Кряхтящее дыхание и втяжения подреберий на вдохе, гипоксемия (центральный цианоз, SaO2 <= 92%) специфичны для тяжелых пневмоний [3], но эти признаки при большинстве ВП отсутствуют [11]. Изменения при перкуссии и аускультации специфичны, но мало чувствительны, что может приводить к гиподиагностике; укорочение перкуторного звука даже при долевых процессах встречается лишь в 75% случаев, локальное ослабленное или бронхиальное дыхание - в 53%, а мелкопузырчатые хрипы - всего в 39%. Хотя бы один из этих 3 симптомов выявляется лишь у 70% больных, у остальных пневмонии протекают как "немые" [11]. Даже дети 0 - 5 лет с лихорадкой, лейкоцитозом выше 20 x 109/л и альвеолярным инфильтратом на снимке в 26% не имели физикальных признаков пневмонии [38].
Гипердиагностика пневмонии связана с неверной трактовкой рассеянных хрипов, а также обструктивного синдрома, который при типичной пневмонии практически никогда не возникает, что позволяет надежно исключать ее у детей со свистящим дыханием (wheezing) и другими признаками бронхиальной обструкции [3, 11].
С учетом этих трудностей эксперты ВОЗ в основу диагностики пневмонии предложили положить учет общих нарушений, в частности угрожающих жизни признаков (нарушения микроциркуляции, тяжелая дыхательная недостаточность, дегидратация, нарушения сознания), которые характерны для тяжелых пневмоний [3].
Часто используемый термин "признаки интоксикации" менее специфичен, т.к. обычно описывает нарушения, вызванные лихорадкой у пациентов как с вирусной, так и бактериальной инфекцией.
Для микоплазменной пневмонии, частота которой увеличивается с возраста 5 лет, также характерна стойкая лихорадка, но в отсутствие токсикоза: общее состояние пациентов страдает несильно, мало нарушая повседневный режим, что нередко служит причиной позднего обращения (на 6 - 9 день фебрилитета) (табл. 6). При аускультации характерно обилие разнокалиберных влажных хрипов, хрипы могут быть асимметричными - больше на стороне поражения, иногда выявляются признаки обструкции. Часто отмечаются экстрапульмональные симптомы: тошнота/рвота (33%), кожные сыпи (25%), миалгии, боль в горле, головная боль, катаральный конъюнктивит, фотофобия [40, 41].
Табл. 6. Симптомы ВП, вызванных типичными возбудителями и M. pneumoniae
Симптомы и признаки
Вызванные типичными возбудителями
Вызванные микоплазмой
Возраст
Все возраста, чаще до 5 лет
В основном, старше 5 лет
Лихорадка
Да, часто с ознобом
Да, чаще без озноба
Признаки тяжести
Присутствуют
Нет, несмотря на стойкую T°
Конъюнктивит
Нет
Да (конънктива сухая гиперемированная)
Хрипы
Непостоянные, мелкие
Обильные, асимметричные
Маркеры воспаления
Повышены
Не повышены
Инфильрат на снимке
Гомогенный, плотный
Негомогенный, неплотный
Ответ на 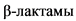
Быстрый, за 48 - 72 ч
Отсутствует
Для редких спорадических случаев ВП, вызванных C. pneumoniae, характерно постепенное начало с фарингитом, нередко с обструктивным синдромом на фоне общих нарушений и стойкого фебрилитета, который отличает атипичные пневмонии от вирусного бронхита [42].
У большинства пациентов наблюдается неосложненное течение пневмонии. В этих случаях температура нормализуется в первые двое суток от начала лечения антибиотиком, физикальные признаки исчезают в течение 7 дней, рентгенологическое разрешение отмечается за 2 - 3 недели.
Осложненная ВП
Наиболее частыми осложнениями пневмонии являются плеврит (синпневмонический и/или метапневмонический) (Табл. 7), деструкция легких, синдром системного воспалительного ответа и бактериально-токсический шок.
В структуре осложнений пневмонии у детей наиболее часто (до 83%) наблюдается плеврит [42]. Различают синпневмонический плеврит, возникающий одновременно с пневмонией, и метапневмонический плеврит, возникающий через несколько дней от начала лечения (Табл. 7) [43].
Синпневмонический плеврит - это скопление жидкости в плевральной полости, связанное с течением пневмонии. Это осложнение возникает обычно в первые пять дней ВП, может развиться при бактериальной пневмонии практически любой этиологии. В зависимости от возбудителя и длительности заболевания плеврит может быть фибринозным, серозно-фибринозным и гнойным. Характерны более длительная лихорадка, боль в груди, боль в животе, притупление перкуторного звука, ослабление дыхательных шумов. На развитие плеврита может указывать лихорадка, сохраняющаяся несмотря на адекватную антибиотикотерапию.
Метапневмонический плеврит возникает после начала лечения обычно при пневмококковой пневмонии, реже - при инфекции, вызванной H. influenzae типа b. Критерии метапневмонического (иммуноопосредованного) плеврита: рецидив лихорадки после 1 - 2 дней нормальной температуры тела или ее сохранение на фоне адекватной антибактериальной терапии. Лихорадка сохраняется на протяжении 7 - 12 дней и рефрактерна к проводимому лечению. Плеврит имеет серозно-фибринозный характер, характерна сильно ускоренная СОЭ 50 - 80 мм/ч (сохраняется длительно).
Таблица 7. Характеристика двух видов плевритов [43].
Характеристика
Синпневмонический
Метапневмонический
Начало
Вместе с пневмонией
После начала терапии
Характер
Гнойно-фибринозный, гнойный
Серозно-фибринозный
Цитоз
2000 - 10 000 кл/мкл
Менее 1000 кл/мкл
pH
Менее 7,3
7,35 - 7,6
Сахар
Менее 2,5 ммоль/л
Более 3,5 ммоль/л
Ответ на антибиотик
Хороший
Отсутствует
Ответ на глюкокортикоид
Отсутствует
Хороший
Внутрилегочные деструктивные процессы с образованием булл или абсцедированием возникают на месте массивных очагово-сливных инфильтратов в легких.
Буллы появляются при очищении очагов в период разрешения пневмонии обычно при удовлетворительном состоянии пациента и через 1 - 4 недели спонтанно исчезают.
Опорожнение очагов деструкции легочной ткани на фоне лихорадки и гуморальной активности сопровождается эпизодом продуктивного кашля, болей в груди, беспокойства; при прорыве через плевру возможно развитие пневмоторакса. Развитие абсцесса легких обычно связано с анаэробной суперинфекцией. Сопровождается высокой лихорадкой, сохраняющейся свыше 5 суток, серым оттенком кожи, кряхтящим и стонущим дыханием, лейкоцитозом и повышенной СОЭ. В большинстве случаев абсцесс также дренируется самостоятельно через бронх, однако иногда требуется бронхоскопическая санация абсцесса с трансбронхиальным или трансторакальным дренированием.
Факторами риска и симптомами развития деструкции легких являются [44]:
- лобарный инфильтрат;
- синпневмонический плеврит;
- ранний возраст;
- начало антибактериальной терапии спустя 3 суток и более от начала заболевания;
- сохранение лихорадки более 3 суток при адекватной антибиотикотерапии;
- серый цвет кожи;
- лейкоцитоз более 15 x 103/мкл;
- "застывший" инфильтрат на рентгенограмме грудной клетки.
Наиболее тяжелым осложнением ВП является бактериальный шок (частота его < 1%), риск фатального исхода при этом значительно повышается. Развивается чаще при массивных поражениях легких.
Признаки инфекционно-токсического (бактериального) шока при пневмонии [45]:
- расстройство периферической гемодинамики (холодные конечности, мраморность, акроцианоз, снижение диуреза);
- не корригируемый при назальной или масочной подаче кислорода цианоз слизистых;
- ЧДД, существенно превышающая возрастную норму;
- снижение SpO2 < 92% или PaO2/FiO2 < 250;
- нарушение сознания;
- лейкоцитоз или лейкопения, тромбоцитопения.
2. Диагностика заболевания или состояния
(группы заболеваний или состояний) медицинские показания
и противопоказания к применению методов диагностики
Критериями диагностики ВП являются:
наличие острого инфекционного заболевания легочной паренхимы, диагностируемого по синдрому дыхательных расстройств и/или физикальным данным, а также инфильтративным изменениям на рентгенограмме.
2.1 Жалобы и анамнез
При подозрении на ВП необходимо провести сбор анамнеза и жалоб с целью постановки диагноза (подробно см. "Раздел 1.6. Клиническая картина") [2].
2.2 Физикальное обследование
Всем пациентам с подозрением на пневмонию следует провести стандартный общий осмотр ребенка, оценить признаки интоксикации, дыхательной недостаточности с целью постановки диагноза [46].
Необходимо оценить:
- признаки интоксикации (вялость, отказ от еды и, особенно, от питья);
- оценить характер кашля;
- провести визуальное исследование верхних дыхательных путей;
- признаки ДН (участие вспомогательной мускулатуры в акте дыхания и западение уступчивых мест грудной клетки при дыхании - это раздувание крыльев носа при дыхании, втяжения подреберных областей, межреберных промежутков, яремной ямки при дыхании);
- измерить ЧДД, ЧСС в течение не менее 1 минуты;
- провести перкуторное исследование легких;
- провести аускультацию легких, обращая внимание на симметричность аускультативных изменений.
При выявлении "кряхтящего" дыхания, раздуваний крыльев носа при дыхании, выраженного тахипноэ и втяжений уступчивых мест грудной клетки, необходимо немедленно обеспечить ребенку дополнительный кислород.
Симптомами синпневмонического плеврита могут быть лихорадка, боль в грудной клетке и боль в животе. При осмотре можно выявить такие признаки, как притупление перкуторного звука над скоплением жидкости, ослабление дыхательных шумов.
(подробно см. раздел "Клиническая картина") [47].
2.3 Лабораторные диагностические исследования
2.3.1. Исследование лейкоцитарной формулы и маркеров бактериального воспаления
- Детям с подозрением на пневмонию рекомендуется провести общий (клинический) анализ крови развернутый, исследование уровня C-реактивного белка (CРБ) в сыворотке крови для оценки маркеров бактериальной инфекции [20, 48, 49].
(УУР - B; УДД - 3)
Комментарий: Лихорадка более 39 °C с признаками интоксикации, ДН, подозрением на бактериальную инфекцию - показания для незамедлительного исследования общего (клинического) анализа крови развернутого и исследования уровня CРБ в сыворотке крови (как правило, в условиях стационара или дневного стационара), амбулаторным пациентам с нетяжелой пневмонией в рутинной практике исследование уровня CРБ не проводится [50].
При ВП, вызванной типичными бактериальными патогенами, изменения в общем (клиническом) анализе крови развернутом, как правило, представлены нейтрофильным лейкоцитозом (более 15 x 109/л), может достигать 25 - 30 x 109/л с нейтрофилезом и палочкоядерным сдвигом выше указанных границ, повышением уровня CРБ более 30 - 50 мг/л. При пневмониях, вызванных H. influenzae, число лейкоцитов и СОЭ, нормальные в начале болезни, обычно повышаются на 2 - 3 неделе лечения. При пневмонии, вызванной атипичными возбудителями, чаще - лейкоцитоз и повышение CРБ умеренные или даже могут оставаться в пределах нормы.
В настоящее время нет надежных биомаркеров для дифференциальной диагностики бактериальной или вирусной этиологии пневмонии. Имеет значение совокупность клинических, лабораторных и инструментальных методов, например, была показана более высокая специфичность сочетания высокого уровня CРБ (>= 72 мг/л) с лихорадкой или отсутствием ринореи по сравнению с оценкой только уровня CРБ [51].
Учет маркеров воспаления облегчает дифференциальную диагностику ВП различной этиологии.
- У госпитализированных пациентов с тяжелым течением ВП для оценки эффективности антибактериальной терапии рекомендуется провести исследование уровня прокальцитонина в крови [46, 49].
(УУР - C; УДД - 5)
Комментарии: Значение ПКТ в диапазоне 0,5 - 1,5 нг/мл нередко при ОРВИ и атипичной пневмонии, о типичной пневмонии говорит уровень ПКТ > 2 нг/л [46].
2.3.2. Микробиологические исследования
- Ребенку с тяжелым течением внебольничной пневмонии рекомендуется провести микробиологическое (культуральное) исследование крови на стерильность с определением чувствительности микроорганизмов к антимикробным химиотерапевтическим препаратам (забор крови должен быть осуществлен до начала антибактериальной терапии). Также исследование крови на стерильность рекомендуется проводить у пациентов с тяжелым течением заболевания при отсутствии ответа на лечение (при сохранении или прогрессировании симптомов после начала АБТ). Исследование проводится с целью идентификации этиологически значимого патогена [49, 50].
(УУР - C; УДД - 5)
- Повторное микробиологическое (культуральное) исследование крови на стерильность у детей с клиническим улучшением, имевших бактериемию в дебюте болезни, не рекомендуется [49].
(УУР - C; УДД - 5)
- Повторное микробиологическое (культуральное) исследование крови на стерильность рекомендуется у детей с бактериемией, вызванной S. aureus, вне зависимости от динамики болезни с целью своевременной коррекции терапии [52].
(УУР - C; УДД - 5)
Комментарий: Положительный результат микробиологического (культурального) исследования крови на стерильность у детей с пневмонией встречается с частотой от 4% до 10%, и чаще всего выделяется S. pneumoniae (76,7%), H. influenzae (3,1%) и S. aureus (2,1%). В 14,7% случаев высеваются микроорганизмы, которые появились вследствие случайной контаминации образца крови [52]. Микробиологическое (культуральное) исследование крови на стерильность не позволяет выявить M. pneumoniae и вирусы.
- Микробиологическое (культуральное) исследование мокроты (на аэробные и факультативно-анаэробные микроорганизмы) с определением чувствительности возбудителя к антибиотикам и другим лекарственным препаратам рекомендуется проводить у госпитализированных детей с подозрением на пневмонию/установленным диагнозом пневмония, которые способны выполнить инструкции по сбору мокроты: утром, до приема пищи и после тщательной чистки зубов и полоскания полости рта кипяченой водой необходимо собрать мокроту, отделяющуюся после глубокого кашля (не при отхаркивании) в специальный контейнер пластиковый для взятия, хранения и транспортировки биологических образцов для анализа [53].
(УУР - C; УДД - 5)
Комментарий Микробиологическое (культуральное) исследование мокроты у детей очень редко позволяет установить этиологическую роль микроорганизма в силу трудностей получения этого биоматериала. Амбулаторным пациентам исследование в рутинной практике не проводится. У детей младшего возраста, а также при небольшом количестве мокроты собрать ее оказывается практически невозможно, в контейнере оказываются отделяемое из носа и с задней стенки глотки, слюна. При сомнениях в качестве сбора мокроты микробиологическое исследование проводить также нецелесообразно. Микробиологическое исследование так называемого "трахеального" аспирата, собранного у ребенка путем вакуум-аспирации слизи из ротоглотки без проведения эндоскопического исследования трахеи и бронхов, не достоверно и нецелесообразно для определения этиологии пневмонии.
- Не рекомендуется проводить микробиологическое (культуральное) исследование отделяемого из полости рта, слизи с миндалин и задней стенки глотки на аэробные и факультативно-анаэробные микроорганизмы детям с пневмонией, так как, во-первых, велика частота носительства Streptococcus pneumoniae, которая может составлять 20 - 93,4% (у здоровых детей младше 5 лет), а во-вторых, результат этих исследований не всегда коррелирует с этиологическим агентом, вызвавшем ВП [54, 55].
(УУР - C; УДД - 5)
- При проведении плевральной пункции пациентам при установленном плевральном выпоте, осложняющем течение пневмонии (см. подраздел 2.4 Инструментальные диагностические исследования) - рекомендуется обязательное бактериоскопическое исследование плевральной жидкости с окраской по Граму (Микроскопическое исследование нативного и окрашенного препарата плевральной жидкости) и микробиологическое исследование плевральной жидкости (Микробиологическое (культуральное) исследование плевральной жидкости на аэробные и факультативно-анаэробные микроорганизмы, Микробиологическое (культуральное) исследование плевральной жидкости на неспорообразующие анаэробные микроорганизмы) - вне зависимости от сроков проведения пункции для коррекции антибактериальной терапии при необходимости [2].
(УУР - C; УДД - 5).
Комментарий: Бактериоскопическое исследование плевральной жидкости с окраской по Граму и микробиологическое исследование плевральной жидкости позволяют выявить причинный патоген в 25 - 49% случаев [2]. При выявлении бактериального возбудителя в плевральной жидкости можно скорректировать антибактериальную терапию.
- При проведении плевральной пункции пациентам при установленном плевральном выпоте, осложняющем течение пневмонии, (см. ниже) рекомендуется ПЦР-исследование плевральной жидкости (прежде всего на S. pneumoniae) [56].
(УУР - C; УДД - 3)
Комментарий: это исследование позволяет выявить возбудитель даже при отрицательном результате микробиологического исследования плевральной жидкости.
Могут проводиться: Молекулярно-биологическое исследование бронхоальвеолярной лаважной жидкости на Streptococcus pneumoniae, Определение ДНК Streptococcus pneumoniae в бронхоальвеолярной лаважной жидкости методом ПЦР, количественное исследование, Молекулярно-биологическое исследование бронхоальвеолярной лаважной жидкости на Haemophilus influenzae, Определение ДНК Haemophilus influenzae в бронхоальвеолярной лаважной жидкости методом ПЦР, количественное исследование, Молекулярно-биологическое исследование бронхоальвеолярной лаважной жидкости на Staphylococcus aureus, Определение ДНК Staphylococcus aureus в бронхоальвеолярной лаважной жидкости методом ПЦР, количественное исследование, Молекулярно-биологическое исследование бронхоальвеолярной лаважной жидкости на Streptococcus pyogenes, Определение ДНК Streptococcus pyogenes в бронхоальвеолярной лаважной жидкости методом ПЦР, количественное исследование или другие в зависимости от клинической ситуации.
- При проведении плевральной пункции пациентам при установленном плевральном выпоте, осложняющем течение пневмонии (см. ниже) рекомендуется биохимическое и цитологическое исследование плевральной жидкости (Цитологическое исследование плевральной жидкости, Биохимическое исследование плевральной жидкости) с целью оценки наличия дополнительных критериев для этиологической диагностики [56].
(УУР - C; УДД - 3)
Комментарий: это исследование позволяет выявить возбудитель даже при отрицательном результате микробиологического исследования плевральной жидкости.
2.3.3. Исследования на вирусы
- При наличии клинических и анамнестических данных в пользу гриппа, особенно в период эпидемического подъема этого заболевания, детям с подозрением на пневмонию с целью подтверждения/исключения вирусной этиологии пневмонии рекомендуется исследование на вирус гриппа (мазок из носоглотки или смыв из носоглотки или бронхоальвеолярный лаваж) (наименования услуг согласно приказу Минздрава России от 13 октября 2017 г. N 804н "Об утверждении номенклатуры медицинских услуг": Иммунохроматографическое экспресс-исследование носоглоточного мазка на вирус гриппа A, Иммунохроматографическое экспресс-исследование носоглоточного мазка на вирус гриппа B, /Иммунохроматографическое экспресс-исследование носоглоточного мазка, эндотрахеального аспирата, бронхоальвеолярной лаважной жидкости на вирус гриппа A, Иммунохроматографическое экспресс-исследование носоглоточного мазка, эндотрахеального аспирата, бронхоальвеолярной лаважной жидкости на вирус гриппа B) [53].
(УУР - C; УДД - 5)
Комментарий: Иммунохроматографическое экспресс-исследование носоглоточного мазка или смыва на вирус гриппа позволяют уменьшить частоту неоправданного назначения антибактериальной терапии (при отсутствии признаков бактериальной суперинфекции), прогнозировать течение заболевания, улучшают эффективность противоэпидемических мер, повышают уровень доверия родителей пациента к врачу. В случае ранних сроков болезни экспресс-тест также позволяет назначить этиотропную терапию.
Исследования при подозрении на новую коронавирусную инфекцию (COVID-19) проводят согласно временным методическим рекомендациям "Профилактика, диагностика и лечение новой коронавирусной инфекции (COVID-19)" версия 11 (07.05.21), а также "Особенности клинических проявлений и лечения заболевания, вызванного новой коронавирусной инфекцией (COVID-19) у детей" версия 2 (02.07.20) [57, 58].
2.3.4. Диагностика атипичных инфекций
- Детям с подозрением на микоплазменную этиологию пневмонии рекомендуется рассмотреть проведение лабораторных тестов для выявления инфекции M. pneumoniae - определение ДНК M. pneumoniae в мокроте методом ПЦР, определение ДНК M. pneumoniae в мазках со слизистой оболочки носо- и/или ротоглотки методом ПЦР; не ранее второй недели болезни - исследование IgM к M. pneumoniae с целью этиологической диагностики пневмонии [2].
(УУР - C; УДД - 5)
Комментарий: "Золотой стандарт" диагностики инфекции M. pneumoniae - 4-кратное и более нарастание титра антител в сыворотке крови, взятой в острую фазу болезни и через 3 - 4 недели. У детей старше 1 года информативно исследование IgM, хотя отсутствие IgM-ответа не исключает острую инфекцию. Антитела класса IgG - признак перенесенной инфекции, антитела класса IgA появляются на ранних стадиях и могут указывать на недавнюю инфекцию, однако крайне неспецифичны.
Нередки случаи выявления микоплазмы и хламидии методом ПЦР у пациентов без клинической симптоматики, особенно в годы эпидемических вспышек инфекции. По данным отечественных исследований, носительство M. pneumoniae или C. pneumoniae в группе здоровых детей не было выявлено, M. pneumoniae была обнаружена всего у 1 из 583 здоровых детей (0,2%) и у 40 из 365 пациентов с ВП (10,2%), с максимальной частотой у детей старше 6 лет [59]. Напротив, исследование, проведенное в Нидерландах, показало, что частота ПЦР-выявления M. pneumoniae не отличалась у здоровых детей и пациентов с симптомами ОРИ и не зависела от возраста пациента [61]. Однако, распространенность M. pneumoniae в верхних дыхательных путях у бессимптомных детей значительно разнилась в зависимости от года и сезона (3% и 58% весной 2009 г. и летом 2010 г. соответственно), что наталкивает на мысль о связи колебаний распространенности бактерии с циклическими эпидемическими вспышками микоплазменной инфекции [60]. IgM-антитела появляются обычно лишь к 2 - 3 неделе (IgG еще позже), давая в дебюте пневмонии ложно-отрицательный результат, а длительное их персистирование - ложно-положительный [61]. Достоверным серологическим диагноз ВП, вызванной атипичными возбудителями, является лишь при нарастании титров антител класса IgG в парных сыворотках (интервал 3 - 4 недели).
Проведение исследований на атипичные инфекции не обязательно при соответствующей эпидобстановке, при нетяжелом течении пневмонии, в т.ч., при принятии решения об эмпирической смене антибиотика (например, препарата группы "бета-лактамные антибактериальные препараты - пенициллины" на макролиды).
Антибактериальную терапию следует начинать, не дожидаясь результатов обследования.
- Пациентам с подозрением на пневмонию, вызванную атипичными возбудителями, не рекомендуется рутинно проводить исследования для выявления C. pneumoniae - ПЦР-тесты (молекулярно-генетическое исследование) и исследование антител IgG, IgM и IgA к C. pneumoniae в крови в связи с их недостаточной информативностью [2].
(УУР - C; УДД - 5)
Комментарий: При наличии характерных клинических признаков пневмонии, связанной с C. pneumoniae, возможно рассмотреть проведение ПЦР-диагностики в сочетании с серологическими методами:
1. Молекулярно-биологическое исследование мазков со слизистой оболочки носоглотки/ротоглотки или мокроты (индуцированной мокроты, фаринго-трахеальных аспиратов) на Chlamydophila pneumoniae (или определение ДНК Chlamydophila pneumoniae в мазках со слизистой оболочки носоглотки методом ПЦР);
2. Определение антител классов A, M, G (IgA, IgM, IgG) к хламидии пневмонии (Chlamydia pneumoniae) в крови (или определение антител к хламидии пневмонии (Chlamydophila pneumoniae) в крови). Следует учесть, что достоверных тестов, верифицирующих эту инфекцию, в настоящее время не существует: антигены Chlamydophila pneumoniae могут обнаруживаться и без респираторной симптоматики, а антитела могут сохраняться длительное время после перенесенной инфекции.
- Пациентам с подозрением на пневмонию, вызванную Bordetella pertussis, рекомендуется диагностика методом ПЦР (определение ДНК возбудителей коклюша (Bordetella pertussis, Bordetella parapertussis, Bordetella bronchiseprica) в мазках со слизистой оболочки носоглотки методом ПЦР, Определение ДНК возбудителей коклюша (Bordetella pertussis, Bordetella parapertussis, Bordetella bronchiseprica) в мазках со слизистой оболочки ротоглотки методом ПЦР, Определение ДНК возбудителей коклюша (Bordetella pertussis, Bordetella parapertussis, Bordetella bronchiseprica) в мокроте методом ПЦР) до 3 недель с момента дебюта заболевания и/или серологическое исследование (определение антител к возбудителю коклюша (Bordetella pertussis) в крови) начиная со 2 недели с момента начала кашля [62, 63].
(УУР - C; УДД - 5)
Комментарий: При коклюше выявить возбудителя методом ПЦР в назофарингеальных мазках возможно в течение первых 3 недель с момента дебюта заболевания. Серологическое исследование позволяет выявить IgM-антитела к B. pertussis в крови через 1 - 8 недель после появления кашля, однако чувствительность этого теста невысока. "Золотой стандарт" диагностики - определение антител класса IgG к B. pertussis в сроки со 2 недели от начала кашля: у непривитых - исследование проводится однократно, у привитых в динамике с интервалом взятия образцов в среднем - 2 - 4 недели. Значимым считается 2 - 4-кратное нарастание титра IgG в сыворотке крови.
2.3.5 Биохимические исследования
- Рекомендуется исследование уровня электролитов в крови детям с подозрением на тяжелую пневмонию/с тяжелой пневмонией (электролиты в биохимическом общетерапевтическом анализе крови (Исследование уровня калия в крови, Исследование уровня хлоридов в крови, Исследование уровня натрия в крови)) с целью оценки и своевременной коррекции электролитных нарушений [63], уровень натрия и калия в крови, уровень мочевины и/или креатинина в крови (Исследование уровня мочевины в крови, Исследование уровня креатинина в крови) при рвоте, внутривенном введении жидкостей [50, 64].
(УУР - B; УДД - 3)
Комментарии: гипонатриемия ассоциируется с более тяжелым течением ВП, более высокой лихорадкой, осложнениями, исследования проводятся исходно и в динамическом наблюдении, например, при внутривенном введении растворов, влияющих на водно-электролитный баланс - минимум ежедневно.
2.3.6 Исследование кислотно-основного состояния
- Рекомендуется пациентам с подозрением на тяжелую пневмонию/с тяжелой пневмонией исследование кислотно-основного состояния (Исследование уровня буферных веществ в крови, Исследование уровня водородных ионов (pH) крови, Исследование кислотно-основного состояния и газов крови) с целью своевременной диагностики метаболического ацидоза и его коррекции [63].
(УУР - B; УДД - 3)
Комментарии: метаболический ацидоз ассоциирован с повышенной летальностью у госпитализированных детей с пневмонией.
2.4 Инструментальные диагностические исследования
2.4.1. Определение нарушения газового состава крови
- Пульсоксиметрию рекомендовано проводить всем детям с респираторными симптомами и подозрением на пневмонию с целью комплексной оценки состояния и определения показаний к госпитализации [53].
(УУР - C; УДД - 5)
Комментарий: Выявление гипоксемии должно быть одним из критериев принятия решения о дальнейшей тактике ведения пациента.
Важно помнить, что гипоксемия может не проявляться визуально изменением цвета кожных покровов. Для появления заметного цианоза концентрация ненасыщенного гемоглобина должна составить 3 - 5 г на 100 мл крови и, таким образом, если уровень гемоглобина составляет 120 г/л, цианоз будет заметен только при SpO2 < 75%.
В стационарных условиях при необходимости может проводиться Исследование уровня кислорода крови, Исследование уровня углекислого газа в крови
2.4.2. Лучевые методы исследования
- Рентгенографию грудной клетки (рентгенографию легких, или рентгенографию легких цифровую) рекомендуется назначать с целью диагностики пневмонии и/или ее осложнений в следующих случаях:
- Если имеются признаки дыхательной недостаточности (Табл. 4, 5).
- При лихорадке без очага инфекции (при наличии лабораторных маркеров бактериальной инфекции и/или признаков тяжести состояния)
- При наличии локальных и/или асимметричных аускультативных и перкуторных изменений в легких
- Детям с подтвержденной рентгенологически пневмонией, но у которых отмечается неадекватный ответ на антибактериальную терапию (для исключения осложнений, таких как плеврит, некротизирующая пневмония, пневмоторакс) [2, 37].
(УУР - C; УДД - 5)
- Рекомендуется рассмотреть проведение рентгенографии легких в боковой проекции пациентам с тяжелой ВП, госпитализированным пациентам, а также в сомнительных случаях с целью диагностики пневмонии и осложнений [53, 65, 66].
(УУР - C; УДД - 5)
Комментарий: Рентгенография легких не должна назначаться рутинно детям без интоксикации с хорошим самочувствием. Диффузный характер хрипов, субфебрильная температура, отсутствие токсикоза, перкуторных изменений и лейкоцитоза позволяют исключить пневмонию и поставить диагноз бронхита, не прибегая к рентгенографии органов грудной клетки [66, 67, 68, 69]. Рентгенологическая гипердиагностика внебольничной пневмонии связана с неверной трактовкой диффузных изменений на снимке (усиление бронхососудистого рисунка, повышение воздушности) или дефектами укладки больного при производстве снимка). Даже в крупных стационарах на рентгенограммах детей с диагнозом "пневмония" инфильтративные изменения не были выявлены в 73% случаев [70].
- Не рекомендуется рутинно проводить повторную рентгенографию легких для оценки динамики перед выпиской пациента из стационара, если отмечался хороший ответ на терапию (лихорадка снизилась, самочувствие ребенка улучшилось) в связи с отсутствием клинической необходимости и с целью предотвращения излишнего воздействия радиации [33].
(УУР - C; УДД - 5)
Комментарий: может быть необходима детям с осложненной пневмонией (плеврит, эмпиема плевры, абсцесс легкого), и в случаях, когда в течение 48 - 72 часов от начала лечения антибиотиком положительная динамика незначительная или отмечается прогрессирование симптомов с целью своевременной диагностики осложнений и/или прогрессирования заболевания
Следует рассмотреть вопрос о проведении повторной рентгенографии грудной клетки через 4 - 6 недель после начала пневмонии пациентам с повторной пневмонией в одной и той же доле легкого, у пациентов с коллапсом доли легкого на исходной рентгенограмме, а также при подозрении на порок развития бронхов и легких, объемное образование в грудной полости и аспирацию инородного тела.
- Рекомендуется проведение компьютерной томографии органов грудной полости при сомнениях в диагнозе (например, при подозрении на объемный процесс), при необходимости диагностики врожденных пороков бронхов и легких с целью диагностики и выбора адекватной тактики терапии [56].
(УУР - C; УДД - 3)
Комментарий: исследование проводят, при возможности, с внутривенным контрастированием с целью визуализации плевры.
- Рекомендуется рассмотреть возможность проведения ультразвукового исследования легких, ультразвукового исследования плевральной полости при осложненном течении пневмонии (плеврит) и недостаточной информативности по данным рентгенографии легких с целью диагностики и выбора адекватной тактики терапии [2, 56, 710, 57, 59, 73].
(УУР - C; УДД - 3)
Комментарий: В последнее время все больший интерес представляет ультразвуковое исследование для диагностики и динамической оценки пневмонии, плевритов (даже с небольшим объемом выпота), контроля проведения плевральной пункции.
Ультразвуковое исследование позволяет визуализировать воздух, жидкость, "воздушную бронхограмму", что позволяет рано диагностировать потенциальные или имеющиеся осложнения.
Допплерография легких позволяет своевременно диагностировать некротические изменения (ранее, чем компьютерная томография) и также позволяет оценить эффект проводимой терапии [56].
УЗИ является очень перспективным методом в отношении легких, при этом в настоящий момент результативность данного исследования зависит от квалификации специалиста [71].
- Детям с клиническо-анамнестическими признаками плеврита рекомендуется провести рентгенографию легких для того, чтобы подтвердить наличие жидкости в плевральной полости. Если клинико-анамнестические данные говорят в пользу плеврита, но результат рентгенологического исследования сомнительный, рекомендуется ультразвуковое исследование легких (ультразвуковое исследование плевральной полости) или компьютерная томография легких [56].
(УУР - C; УДД - 3)
Комментарии: Ребенку с плевритом рентгенографию легких проводят в положении лежа на боку.
- У детей с очень тяжелой пневмонией в исключительных случаях (при стойком сохранении лихорадки и отсутствии положительной динамики процесса) с диагностической целью рекомендовано рассмотреть проведение бронхоскопии (трахеобронхоскопии) с исследованием бронхоальвеолярной лаважной жидкости (Цитологическое исследование лаважной жидкости, Микроскопическое исследование лаважной жидкости, Микробиологическое (культуральное) исследование лаважной жидкости на аэробные и факультативно-анаэробные микроорганизмы, Определение чувствительности микроорганизмов к антимикробным химиотерапевтическим препаратам), чрескожной биопсии легкого или открытой биопсии легкого (Биопсия легких при бронхоскопии), если другие исследования не позволяют уточнить этиологию болезни [2].
(УУР - C; УДД - 5).
- Рекомендовано проведение круглосуточного кардиореспираторного мониторинга детям с внебольничной пневмонией с целью своевременного оказания неотложной помощи в следующих случаях:
- Если ребенку требуется искусственная вентиляция легких;
- Если ребенку требуется неинвазивная искусственная вентиляция легких (CPAP) (Аппарат для CPAP-терапии);
- Если нарастает дыхательная недостаточность, имеет место постоянная тахикардия, или ребенок нуждается в кардиотонической поддержке;
- Если у ребенка сохраняется SpO2 <= 92%, несмотря на адекватную оксигенотерапию;
- Если у ребенка нарушено сознание [2].
(УУР - C УДД - 5)
2.5 Иные диагностические исследования
- Рекомендовано участие врачей-специалистов в диагностике и ведении детей с пневмонией в зависимости от тяжести течения заболевания и коморбидной патологии с целью эффективной терапии [72].
(УУР - C УДД - 5)
Комментарии: диагностику и ведение пациентов с пневмонией обычно проводит врач-педиатр/врач общей практики (семейный врач) и, при необходимости, проводятся консультации врача-пульмонолога врача-детского хирурга/врача-торакального хирурга.
3. Лечение, включая медикаментозную и немедикаментозную
терапии, диетотерапию, обезболивание, медицинские
показания и противопоказания к применению методов лечения
Эффективность лечения ВП зависит от адекватного выбора эмпирической АБТ (см. Табл 8, 9) с учетом наиболее частых возбудителей и их чувствительности к противомикробным препаратам. Важно соблюдение режима дозирования противомикробного препарата (доза и кратность введения) (см. Табл. 10).
- Рекомендовано всем пациентам с диагнозом ВП назначение АБП с учетом наиболее вероятного возбудителя и его чувствительности в регионе с целью этиотропного лечения [2, 73].
(УУР - A; УДД - 1)
Комментарий: Принципы АБТ у детей:
- ПМП назначаются только при высоко вероятной или доказанной бактериальной природе заболевания.
- В амбулаторных условиях ПМП назначается перорально.
- Парентеральное введение ПМП проводится только при тяжелых инфекциях, госпитализации в стационар, невозможности ввести антибиотиков внутрь.
- ПМП отменяется при появлении данных, что инфекция не является бактериальной, не ожидая завершения намеченного курса терапии.
- Проводится ступенчатая терапия: перевод пациентов с парентерального на пероральный путь приема ПМП при стабилизации состояния, обычно через 2 - 5 дней.
- Не следует назначать ПМП в сочетании с антигистаминными средствами системного действия или противогрибковыми препаратами для системного применения, иммуностимуляторами - нет доказательств преимуществ такого совместного использования [1].
3.1. Консервативное лечение пневмонии
3.1.1. Антибактериальная терапия внебольничной пневмонии
- Рекомендуется использовать амоксициллин** в качестве первого выбора для исходно здоровых детей любого возраста с ВП (предположительно бактериальной этиологии) в амбулаторных условиях или в рамках дневного стационара [2, 73, 74, 75, 76].
Амоксициллин**
Дети от 3 мес до 12 лет или с массой тела < 40 кг: 45 - 90 мг/кг/сутки внутрь максимально - 2 г/сутки) (разделить на 2 - 3 приема)
для детей старше 12 лет или с массой тела > 40 кг - 1,5 - 3 г/сутки (по амоксициллину), разделить на 2 - 3 приема
Амоксициллин + клавулановая кислота**
Дети от 3 мес до 12 лет: 45 - 90 мг/кг/сутки (по амоксициллину) внутрь (разделить на 2 приема)
Дети старше 12 лет: 1,5 - 2 г/сутки (по амоксициллину), разделить на 2 - 3 приема
(УУР - A; УДД - 1)
Комментарий: Приоритет амоксициллина** в качестве стартовой терапии в дозе 45 - 90 мг/кг/сутки внутрь (максимально 2 г/сутки) в 2 - 3 приема; для детей старше 12 лет или с массой тела > 40 кг - 1,5 - 3 г/сутки [75], в 2 - 3 приема остается у пациентов с нетяжелым течением ВП и не имеющих факторов риска инфекции, вызванной антибиотикорезистентными возбудителями (например, H. influenzae, S. aureus, E. coli). При наличии факторов риска инфекции, вызванной устойчивыми патогенами, а также при неэффективности стартовой АБТ следует рассмотреть назначение Амоксициллина + клавулановой кислоты** 45 - 90 мг/кг/сутки (по амоксициллину**) внутрь в 2 - 3 приема; для детей старше 12 лет - 1,5 - 3 г/сутки (по амоксициллину**) в 2 - 3 приема [77].
Амоксициллин** - стартовый препарат у пациентов без факторов риска инфицирования лекарственно-устойчивыми и/или 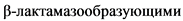 возбудителями (H. influenzae, S. aureus, E. coli):
возбудителями (H. influenzae, S. aureus, E. coli):
- Дети в возрасте > 2 лет
- Не посещающие детское дошкольное учреждение
- Не имеющие контакт с детьми, посещающими детское дошкольное учреждение
- Не получавшие антибактериальную терапию в предшествующие 3 месяца
Амоксициллин + клавулановая кислота** - стартовый препарат у пациентов с факторами риска инфицирования лекарственно-устойчивыми и/или 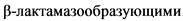 возбудителями (H. influenzae, S. aureus, E. coli). Дозирование 45 - 60 мг/кг/сутки (по амоксициллину**) приемлемо у следующих групп пациентов:
возбудителями (H. influenzae, S. aureus, E. coli). Дозирование 45 - 60 мг/кг/сутки (по амоксициллину**) приемлемо у следующих групп пациентов:
- Прием антибактериальных препаратов в течение предшествующих 3 месяцев
- Посещение детское дошкольное учреждение
- Контакт с детьми, посещающими детское дошкольное учреждение
- Госпитализация в предшествующие 3 месяца
- Сахарный диабет
- Недавние путешествия
- Выделение при бактериологическом исследовании устойчивых к бензилпенициллину** штаммов H. influenzae
Дозирование амоксициллина + клавулановой кислоты** 90 мг/кг/сут (по амоксициллину**) целесообразно в следующих случаях:
- Проживание в интернатах, детских домах, учреждениях круглосуточного пребывания
- Иммунодепрессивные заболевания/состояния
- Применение глюкокортикоидов/иммунодепрессантов
- Отказ от вакцинации против пневмококковой инфекции или неполный курс иммунизации
- Хронические заболевания органов дыхания
- Выделение при бактериологическом исследовании устойчивых к бензилпенициллину** штаммов S. pneumoniae. [77].
- У детей в возрасте >= 5 лет при нетяжелом течении ВП амбулаторно в связи с частой "атипичной" этиологией ВП у пациентов данной возрастной группы рекомендованы также макролиды (например, азитромицин**, кларитромицин** или другие макролиды, в инструкции к которым имеются соответствующие показания), являющиеся препаратами выбора наряду с бета-лактамными антибактериальными препаратами: пенициллинами. Целесообразно выбрать макролид при вероятной (например, на основании эпидемиологических данных) или подтвержденной атипичной этиологии ВП [78, 79, 80].
(УУР - B; УДД - 2)
Комментарии: У детей с гиперчувствительностью 1 типа (анафилаксией) на бета-лактамные антибактериальные препараты: пенициллины также назначаются азитромицин** кларитромицин** или другие макролиды, в инструкции к которым имеются соответствующие показания.
- В качестве альтернативы (при аллергии на макролиды) рекомендовано рассмотреть назначение доксициклина** (для детей старше 8 лет!) [81].
(УУР - C; УДД - 5)
- При неэффективности стартовой терапии бета-лактамными антибактериальными препаратами в указанных выше дозах (фактор, указывающий на атипичную природу пневмонии) следует назначить макролиды или доксициклин**, однако перед назначением необходимо исключить осложнения пневмонии [82, 83].
(УУР - C; УДД - 5)
Комментарий: например:
Азитромицин**
Детям от 6 мес. до 12 лет 10 мг/кг/сутки 1 раз в день 3 дня внутрь (детям с весом более 45 кг - 500 мг)
Кларитромицин**
Дети с массой тела до 30 кг: 15 мг/кг/сутки внутрь, разделить на 2 приема (детям с весом более 30 кг 500 мг/сутки, разделить на 2 приема) внутрь
Доксициклин** (для детей старше 8 лет!)
4 мг/кг/сутки в первый день, разделить на 2 приема, 2 мг/кг/сутки в последующие дни, разделить на 2 приема, внутрь (детям с весом более 45 кг 200 мг/сутки в первый день, разделить на 2 приема, 100 мг/сутки в последующие дни, разделить на 2 приема), внутрь. [2, 73, 84, 85]
- У детей с не-IgE-опосредованной гиперчувствительностью на бета-лактамные антибактериальные препараты: пенициллины рекомендованы цефалоспорины 2-го, 3-го поколения для приема внутрь с целью предотвращения развития аллергических реакций [86, 87].
(УУР - C; УДД - 5)
Комментарий:
Цефуроксим**
15 мг/кг/сутки, разделить на 2 приема внутрь (с 3 месяцев), детям старше 12 лет 1000 мг/сутки, разделить на 2 приема [87]
Цефдиторен детям старше 12 лет - 200 - 400 мг 2 раза в сутки внутрь.
Могут применяться макролиды, в инструкции к которым имеются соответствующие показания
- Рекомендуется использовать парентерально (предпочтительно внутривенно) ампициллин** или комбинацию амоксициллин + клавулановая кислота**, или другой препарат из группы "комбинации пенициллинов, включая комбинации с ингибиторами бета-лактамаз" (ингибиторозащищенные пенициллины), или цефтриаксон**, или цефотаксим** в качестве препарата выбора для исходно здоровых детей любого возраста с ВП (предположительно бактериальной этиологии), госпитализированных в стационар [88].
(УУР - A; УДД - 1)
Комментарии:
Ампициллин** До 1 года: 100 мг/кг/сутки, 1 - 4 года - 100 - 150 мг/кг/сутки, дети старше 4 лет - 1 - 2 г/сутки разделить на 4 введения в/в или в/м [89]
Амоксициллин + клавулановая кислота** 90 мг/кг/сутки в/в (разделить на 3 введения в сутки). Детям старше 12 лет - 3,6 г/сутки (по 1,2 г 3 раза в сутки).
Цефтриаксон** 20 - 80 мг/кг/сутки 1 раз в сутки (детям с весом более 50 кг - до 2 г/сутки) парентерально (предпочтительно в/в).
Цефотаксим** дети до 12 лет: 100 - 150 мг/кг/сутки в 2 - 4 введения парентерально (предпочтительно в/в), дети старше 12 лет - 1 г 2 раза в сутки, в тяжелых случаях - 3 - 4 г/сутки разделить на 3 - 4 введения.
- Рекомендован пациентам с пневмонией после достижения положительной динамики на фоне приема парентерально АБП переход на пероральную форму антибиотика (амоксициллин** или амоксициллин + клавулановая кислота**, или цефуроксим**) внутрь с целью минимизации инвазивных манипуляций [2].
(УУР - C; УДД - 5)
- Рекомендуется эмпирически использовать комбинацию 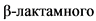 антибиотика (бета-лактамные антибактериальные препараты: пенициллины) и макролида у госпитализированных детей с тяжелым течением ВП, и в случаях, когда велика вероятность ВП, вызванной M. pneumoniae или C. pneumoniae, с целью достижения максимальной эффективности лечения (Таблица 7) [88].
антибиотика (бета-лактамные антибактериальные препараты: пенициллины) и макролида у госпитализированных детей с тяжелым течением ВП, и в случаях, когда велика вероятность ВП, вызванной M. pneumoniae или C. pneumoniae, с целью достижения максимальной эффективности лечения (Таблица 7) [88].
(УУР - A; УДД - 1)
Комментарий: Могут использоваться макролиды для приема внутрь (азитромицин** кларитромицин** и другие макролиды, у которых в инструкции по применению лекарственного средства для медицинского применения есть показание "внебольничная пневмония" у пациентов в возрасте до 18 лет) или парентерально (в/в). В качестве альтернативы при аллергии на макролиды можно использовать доксициклин** внутрь (для детей старше 8 лет).
- При течении тяжелого гриппа, осложненного пневмонией, рекомендуется назначение комбинации амоксициллин + клавулановая кислота** внутрь или внутривенно, в зависимости от тяжести состояния с целью терапии бактериальных осложнений [49].
(УУР - C; УДД - 5)
- Не рекомендуется назначать антибактериальную терапию детям с положительным экспресс-тестом на грипп при отсутствии у них клинических, лабораторных или рентгенологических признаков бактериальной инфекции [73].
(УУР - C; УДД - 5)
- При выявлении этиологического агента и определении его чувствительности к антибиотикам при микробиологическом (культуральном) исследование крови или плевральной жидкости на стерильность с определением чувствительности возбудителя к антибиотикам АБТ рекомендовано скорректировать с целью этиотропного лечения (см. Таблица 8). [2].
(УУР - C; УДД - 5)
- Комментарий: При получении отрицательных результатов микробиологического (культурального) исследования крови (плевральной жидкости) на стерильность с определением чувствительности возбудителя к антибиотикам следует придерживаться базовых рекомендаций, которые были даны выше.
Таблица 8. Эмпирическая антибактериальная терапия ВП у детей старше 3 месяцев.
Условия оказания помощи
Препараты выбора
Альтернативные препараты
Амбулаторное лечение, дети < 5 лет
Амоксициллин** внутрь
ИЛИ
Амоксициллин + клавулановая кислота**
внутрь
ИЛИ
Другой препарат группы "комбинации
пенициллинов, включая комбинации с
ингибиторами бета-лактамаз" внутрь
При аллергии на бета-лактамные
антибактериальные препараты:
цефалоспорины (не I поколения)
цефуроксим** внутрь
При подозрении на атипичную этиологию:
Азитромицин** внутрь
ИЛИ
Кларитромицин** внутрь
или другие макролиды с соответствующими показаниями в инструкции
Амбулаторное лечение, дети >= 5 лет
Амоксициллин** внутрь
ИЛИ
Амоксициллин + клавулановая кислота**
внутрь
ИЛИ
Другой препарат группы "комбинации пенициллинов, включая комбинации с ингибиторами бета-лактамаз" внутрь
При аллергии на бета-лактамные антибактериальные препараты: цефалоспорины (не I поколения) - цефуроксим**, цефдиторен внутрь (с 12 лет)
При предполагаемой или подтвержденной атипичной этиологии ВП:
Азитромицин** внутрь
ИЛИ
Кларитромицин** внутрь
Доксициклин** (для детей > 8 лет) внутрь
-
Стационарное лечение - любой возраст
Амоксициллин + клавулановая кислота** в/в
ИЛИ
Ампициллин** в/в или в/м
ИЛИ
Другой препарат группы "комбинации пенициллинов, включая комбинации с ингибиторами" в/в или в/м
ИЛИ
ЦС 3-го поколения (Цефтриаксон**, Цефотаксим**) в/в или в/м
При аллергии на бета-лактамные антибактериальные препараты -
Линезолид** в/в
Ванкомицин** в/в
При тяжелом течении ВП, наличии сопутствующих заболеваний:
Цефтаролина фосамил** в/в
Эртапенем** в/в
Имипенем + циластатин** в/в
Меропенем** в/в
Рассмотреть назначение дополнительно к бета-лактамным антибактериальным препаратам: макролиды, если подозревается атипичная этиология ВП или в случае тяжелого течения ВП:
Азитромицин** внутрь
ИЛИ
Кларитромицин** внутрь
или другие макролиды с соответствующими показаниями в инструкции
При аллергии на макролиды - Доксициклин** (для детей > 8 лет) внутрь
- При выделении высоко резистентных к бензилпенициллину** и/или цефтриаксону** штаммов S. pneumoniae рекомендуется рассмотреть назначение цефтаролина фосамил** или линезолида** в/в. [90]
Таблица 9. Рекомендации по этиотропной АБТ ВП.
Возбудитель
Препараты выбора
Альтернативные препараты
S. pneumoniae
пенициллинчувствителычые штаммы
Амоксициллин** внутрь Ампициллин** в/м или в/в Амоксициллин + клавулановая кислота** 45 - 60 мг/кг/сутки (по амоксициллину**) внутрь
Амоксициллин + клавулановая кислота 90 мг/кг/сутки (по амоксициллину**) в/в
ЦС:
- Цефуроксим** внутрь
- Цефдиторен внутрь (детям с 12 лет)
- Цефотаксим** в/в, в/м
- Цефтриаксон** в/в, в/м
- Цефепим** в/в, в/м
- Цефтаролина фосамил** в/в
S. pneumoniae пенициллинорезистентные, но чувствительные к цефтриаксону штаммы
Амоксициллин** 90 мг/кг/сут внутрь
Амоксициллин + клавулановая кислота**
90 мг/кг/сутки (по амоксициллину**) внутрь, в/в ЦС:
- Цефдиторен внутрь (детям с 12 лет)
- Цефтриаксон** в/в, в/м
- Цефотаксим** в/в, в/м
- Цефепим** в/в, в/м
ЦС:
- Цефтаролина фосамил** в/в
Карбапенемы:
- Эртапенем** в/в, в/м
- Имипенем + циластатин** в/в
- Меропенем** в/в
Линезолид** внутрь, в/в
Ванкомицин** в/в
S. pneumoniae
резистентные к цефтриаксону штаммы
Цефтаролина фосамил** в/в
Линезолид** внутрь, в/в
Ванкомицин** в/в
M. pneumoniae
C. pneumoniae
Макролиды:
- Азитромицин** внутрь -
- Кларитромицин** внутрь
Доксициклин** внутрь
H. influenzae
ИЗП:
Амоксициллин + клавулановая кислота**
- Ампициллин + сульбактам**
- Амоксициллин + сульбактам
ЦС:
- Цефуроксим**
- Цефдиторен (детям с 12 лет)
- Цефтриаксон**
- Цефотаксим**
- Цефепим**
Карбапенемы:
- Эртапенем**
MSSA
Оксациллин** в/в, в/м
ИЗП:
Амоксициллин + клавулановая кислота** внутрь, в/в
- Ампициллин + сульбактам** в/в, в/м
- Амоксициллин + сульбактам внутрь, в/в, в/м
ЦС:
- Цефазолин**
- Цефуроксим**
- Цефепим**
Карбапенемы:
- Эртапенем**
MRSA
Линезолид** в/в, внутрь
Цефтаролина фосамил** в/в
Ванкомицин** в/в
Таблица 10. Рекомендуемые дозы препаратов у детей с ВП и нормальной функцией почек
ПМП
Режим дозирования
Азитромицин**
Внутрь:
Дети от 6 мес. до 12 лет: 10 мг/кг/сутки каждые 24 ч (3-дневный курс)
Дети с массой тела > 45 кг - 500 мг 1 раз в сутки внутрь (3-дневный курс)
Амоксициллин**
Внутрь:
Дети от 3 мес до 12 лет или с массой тела < 40 кг: 45 - 90 мг/кг/сутки (максимально 2 г/сутки) разделить на 2 - 3 приема
для детей старше 12 лет или с массой тела > 40 кг - 1,5 - 3 г/сутки (по амоксициллину), разделить на 2 - 3 приема
Амоксициллин + клавулановая кислота**
Внутрь:
Дети до 12 лет: 45 - 90 мг/кг/сутки (по амоксициллину) в 2 - 3 приема
Дети старше 12 лет: 1,5 - 3 г/сутки (по амоксициллину) в 2 - 3 приема
В/в:
90 мг/кг/сутки (по амоксициллину) в 3 введения
Дети старше 12 лет - 3,6 г/сутки (по 1,2 г в 3 введения)
Амоксициллинн + сульбактам
В/в или в/м (расчет дозы по амоксициллину):
Дети до 2 лет: 40 - 90 мг/кг/сутки в 2 - 3 введения
Дети 2 - 6 лет: 250 мг 3 раза в сутки
Дети 6 - 12 лет: 500 мг 3 раза в сутки
Дети старше 12 лет: 1000 мг 2 - 3 раза в сутки
Внутрь:
Дети старше 12 лет: 875/125 мг 2 раза в сутки
Ампициллин**
В/в, в/м:
Дети до 1 года: 100 мг/кг/сутки в 4 введения
Дети 1 - 4 лет: 100 - 150 мг/кг/сутки в 4 введения
Дети старше 4 лет: 1 - 2 г/сутки в 3 - 4 введения
Ампициллинн + сульбактам**
В/в или в/м (расчет по суммарной суточной дозе ампициллина и сульбактама):
Дети до 12 лет (или с массой тела до 40 кг): 150 мг/кг/сутки (при тяжелом течении 300 мг/кг/сутки) в 3 - 4 введения
Дети старше 12 лет: 1,5 - 3 г каждые 6 - 8 ч
Ванкомицин**
В/в:
Дети от 1 месяца до 12 лет: 40 мг/кг/сутки в 4 введения
Дети старше 12 лет: 500 мг каждые 6 ч или по 1000 мг каждые 12 ч (максимальная суточная доза - 2 г)
Доксициклин**
Внутрь:
Дети старше 8 лет: 4 мг/кг/сутки в первый день в 2 приема, 2 мг/кг/сутки в последующие дни в 2 приема
Дети с массой тела > 45 кг: 200 мг/сутки в первый день в 2 приема, 100 мг/сутки в последующие дни в 2 приема
Занамивир
Дети >= 5 лет:
Ингаляционно 10 мг (2 x 5 мг) каждые 12 ч, 5 дней
Имипенем + циластатин**
В/в:
Дети с массой тела < 40 кг: 15 мг/кг каждые 6 часов (не > 2 г/сут)
Дети с массой тела > 40 кг: 0,5 - 1 г каждые 6 - 8 ч
Кларитромицин**
Внутрь:
15 мг/кг/сутки в 2 приема
Детям с весом более 30 кг 500 мг/сутки в 2 приема
Линезолид**
Внутрь, в/в:
Дети до 11 лет: 10 мг/кг каждые 8 ч
Дети старше 12 лет: 0,6 г каждые 12 ч
Меропенем**
В/в:
Дети от 3 мес. до 11 лет: 10 - 20 мг/кг каждые 8 ч
Дети старше 12 лет (или с массой тела > 50 кг): 1 г каждые 8 ч
Оксациллин**
В/в, в/м:
Дети до 3 месяцев - 60 - 80 мг/кг/сутки в 4 введения
Дети от 3 месяцев до 2 лет - 1 г/сутки в 4 введения
Дети от 2 до 6 лет - 2 г/сутки в 4 введения
Дети старше 6 лет: 2 - 4 г/сутки в 4 введения
Осельтамивир**
Внутрь:
Дети от 1 года до 8 лет:
<= 15 кг - 60 мг/сутки в 2 приема
> 15 - 23 кг - 90 мг/сутки в 2 приема
23 - 40 кг - 120 мг/сутки в 2 приема
Дети старше 8 лет или с массой тела > 40 кг - 150 мг/сутки в 2 приема
Цефазолин**
В/в, в/м:
Дети от 1 месяца до 18 лет:
25 - 50 мг/кг/сутки (в тяжелых случаях 100 мг/кг/сутки) в 3 - 4 введения
Цефдиторен (с 12 лет)
Внутрь:
Дети старше 12 лет: 0,2 - 0,4 г каждые 12 ч
Цефепим**
В/в, в/м:
Дети старше 2 месяцев с массой тела до 40 кг:
50 мг/кг каждые 12 ч (при тяжелых инфекциях - каждые 8 ч)
Дети с массой тела > 40 кг:
1 - 2 г каждые 12 ч
Цефотаксим**
В/в, в/м:
Дети до 12 лет (или с массой тела < 50 кг) лет: 100 - 150 мг/кг/сутки в 2 - 4 введения
Дети старше 12 лет (или с массой тела > 50 кг): 1 - 2 г каждые 6 - 8 ч
Цефтаролина фосамил**
В/в:
Дети от 2 месяцев до 2 лет: 6 мг/кг каждые 8 ч
Дети от 2 до 12 лет: 12 мг/кг (максимально 400 мг) каждые 8 ч
Дети старше 12 лет (или с массой тела >= 33 кг): 600 мг каждые 12 ч
Цефтриаксон**
В/в, в/м:
Дети до 12 лет: 20 - 80 мг/кг каждые 24 ч
Дети старше 12 лет (или с массой тела > 50 кг): 1 - 2 г каждые 24 ч
Цефуроксим**
Внутрь:
Дети от 3 месяцев до 12 лет: 15 мг/кг (но не более 250 мг) каждые 12 ч
Дети старше 12 лет: 500 мг каждые 12 ч
Эртапенем**
В/в, в/м:
Дети от 3 месяцев до 13 лет: 15 мг/кг каждые 12 ч (но не более 1 г/сутки)
Дети старше 13 лет: 1 г каждые 24 ч
- Рекомендуется в большинстве случаев продолжать антибактериальную терапию при пневмонии в течение 7 - 10 дней с целью достижения оптимального эффекта терапии. Возможны и более короткие (5 - 6 дней), и более длительные курсы антибактериальной терапии в зависимости от клинической ситуации [2, 75, 91].
(УУР - A; УДД - 2)
Комментарии:
Единого мнения по длительности антибактериальной терапии при ВП у детей нет.
При правильно назначенной АБТ ВП через 48 - 72 часа наступает клиническое и лабораторное улучшение: температура тела снижается < 38,0 °C, появляется аппетит, снижается уровень CРБ. При деструктивных пневмониях такой эффект может наступить позже - через 72 - 96 часов.
- Курс лечения при ВП нетяжелого течения составляет 5 - 10 дней. Наиболее изучены 10-дневные курсы антибиотиков, но также доказана эффективность коротких курсов терапии (5 - 7 дней) [88, 92, 93].
- Пневмонии с тяжелым течением, в том числе непневмококковые пневмонии (особенно MRSA-этиологии), могут требовать более длительных курсов антибактериальной терапии - 14 дней и более [94].
- При отсутствии бактериемии или у детей с бактериемией, но без вторичных очагов инфекции можно перейти с внутривенной АБТ на прием препарата внутрь через 2 - 3 дня после начала парентеральной терапии. Смена парентеральной АБТ на пероральную зависит от динамики клинических и параклинических симптомов (лихорадки, кашля, тахипноэ, потребности в дополнительном кислороде, повышения активности и аппетита, купирование лейкоцитоза, снижение уровня CРБ) [95].
- При отсутствии положительной динамики или при ухудшении симптомов в течение 48 - 72 часов после начала АБТ следует провести дополнительные исследования (см. раздел "диагностика")
- При синпневмоническом плеврите или эмпиеме плевры рекомендуется продолжать АБТ в течение 2 - 3 недель с целью достижения оптимального эффекта [56, 96].
(УУР - C; УДД - 3)
Комментарий: Продолжительность АБТ при плеврите и эмпиеме плевры зависит от адекватности дренирования плевральной полости (при необходимости) и общего ответа на лечение.
3.1.2. Противовирусная терапия
- Рекомендуется в максимально ранние сроки назначить этиотропную противовирусную терапию ингибиторами нейраминидазы Осельтамивиром** с возраста 1 года на 5 дней или Занамивиром детям с ВП тяжелого течения при подозрении на грипп A и B во время эпидемического подъема заболеваемости гриппом с целью максимально эффективной терапии [2, 49, 97].
(УУР - C; УДД - 5)
Комментарий: Поскольку максимально эффективна именно ранняя противовирусная терапия в первые 24 - 48 часов болезни, не следует откладывать лечение до получения результатов исследований на грипп. Отрицательные результаты исследований на грипп (особенно экспресс-тестов), не полностью исключают грипп. Лечение, начатое через 48 часов от появления клинических признаков болезни, может быть эффективно при наиболее тяжелых формах болезни.
Осельтамивир** и занамивир показали небольшое сокращение времени до начала улучшения самочувствия при гриппе у взрослых. При применении осельтамивира** в постмаркетиноговом периоде показано увеличение риска тошноты, рвоты, психических расстройств у взрослых и рвоты у детей. Осельтамивир** не оказал протективного действия в отношении снижения смертности среди пациентов с гриппом 2009A/H1N1 [98].
При применении занамивира возможен бронхоспазм и другие аллергические реакции [99]
Показано также развитие резистентности вирусов гриппа к ингибиторам нейраминидазы [100].
При принятии решения об использовании ингибиторов нейраминидазы следует соблюдать осторожность и учитывать баланс между пользой и вредом.
3.1.3. Другие виды лечения ВП
При быстром наступлении эффекта от антибактериальных препаратов системного действия другие виды терапии следует назначать по строгим показаниям, избегая полипрагмазии.
- Детям с ВП при повышении температуры тела > 39 - 39,5 °C рекомендуется жаропонижающая терапия: препараты группы "Нестероидные противовоспалительные и противоревматические препараты" (ибупрофен** с 3 месяцев (от 5 кг) дозирование препарата в соответствии с инструкцией [101], возможен прием каждые 6 - 8 ч (максимально 30 мг/кг/сут) или препараты группы "Другие анальгетики и антипиретики" (парацетамол** с 2 - 3 месяцев в дозе 10 - 15 мг/кг по потребности, возможно каждые 6 ч (максимально 60 мг/кг/сут). Жаропонижающую терапию назначают при судорогах или если пациент плохо переносит температуру [102].
(УУР - C; УДД - 5)
Комментарий: У детей с хронической патологией и (или) при выраженном дискомфорте, связанном с лихорадкой, возможно назначение препаратов, обладающих жаропонижающим действием при температуре 38 °C и выше. Если с лихорадкой справиться не удается, можно перейти с одного препарата, обладающего жаропонижающим действием на другой, продолжив монотерапию. Чередование этих двух препаратов, обладающих жаропонижающим действием или применение комбинированных препаратов не имеет существенных преимуществ перед монотерапией одним из этих лекарственных средств.
Плановый прием препаратов, обладающих жаропонижающим действием, не рекомендуется.
Препараты, обладающие жаропонижающим действием, могут затруднять оценку эффекта лечения, порождая чувство ложного благополучия.
- Рекомендуется поддерживать адекватный уровень гидратации у детей с ВП. Потребность в жидкости покрывается оральным приемом по желанию, обычно в объеме 50 - 70% от расчетного суточного объема. Можно давать растворы с низким содержанием натрия, к растворам с высоким содержанием натрия добавляют до 1/2 объема воду, чай, соки. При необходимости (в основном, растворы лекарств) в вену вводят не более 1/6 от расчетного объема - 25 - 30 мл/кг/сут [11, 37].
(УУР - C; УДД - 5)
Комментарий:
У пациентов с ВП, особенно тяжелой, вследствие выброса антидиуретического гормона задержка воды снижает потребность в жидкости. Инфузии даже в объеме расчетной суточной потребности, чреваты гипергидратацией, отеком легких и мозга, что нередко выявляется при аутопсии таких детей, умерших от пневмонии, как непосредственная причина смерти.
- Коррекцию ацидоза рекомендовано проводить при BE -10 и ниже. Введение щелочных растворов (растворы электролитов/растворы, влияющие на водно-электролитный баланс) без исследования кислотно-основного состояния и газов крови категорически не рекомендуется [103, 104].
(УУР - C; УДД - 5)
- Не рекомендуется рутинно использовать у детей с ВП ингаляционную терапию, так как она не имеет обоснований, эффективность ингаляций селективными бета 2-адреномиметиками, ингаляционными глюкокортикоидами, аминофиллином не доказана [105, 106].
(УУР - C; УДД - 5)
- Не рекомендуется рутинно использовать у детей с ВП противокашлевые препараты и средства для лечения простудных заболеваний, отхаркивающие препараты, муколитические препараты, в том числе патентованные препараты с растительными компонентами, в отсутствие хронической патологии дыхательных путей [74, 107, 108].
(УУР - C; УДД - 5)
- При метапневмоническом плеврите рекомендуются кортикостероиды системного действия - обычно #преднизолон** (внутрь 1 мг/кг/сутки в течение 3 - 4 дней)), который способствует снижению лихорадки и СОЭ за 1 - 2 суток, улучшает общее состояние, что позволяет быстро выписать пациентов (Таблица 5) [11, 37, 43, 84, 85, 109].
(УУР - C; УДД - 5)
Комментарий: дискуссия в мировой литературе о стероидной терапии пневмоний и плеврита пока не выявила общего мнения. Показана эффективность дексаметазона** у детей с "простым" плевритом (его характеристики совпадают с таковыми МПП) [110].
- Не рекомендуется рутинное использование витаминов, в том числе колекальциферол**, при лечении пневмонии у детей ввиду отсутствия доказательств их эффективности в данной ситуации [112, 113, 114, 115].
(УУР - C; УДД - 1)
3.1.4 Терапия осложненных пневмоний.
3.1.4.1 Оксигенотерапия
- Детям с диагнозом пневмония с гипоксемией (при SpO2 <= 92% при дыхании комнатным воздухом) рекомендуется назначать дополнительный (увлажненный) кислород через назальные канюли, аппарат искусственной управляемой вентиляции легких и оксигенотерапии или лицевую маску с целью дополнительной дотации кислорода и снижения нагрузки на органы дыхания и сердечно-сосудистую систему. Целевое значение SpO2 - более 92% [116].
(УУР - C; УДД - 4)
Комментарий: Если носовое дыхание затруднено из-за слизистых выделений, необходимо аккуратно очистить носовые ходы аспиратором. Ажитация может быть признаком гипоксии! Высокопоточная оксигенотерапия через назальные канюли или аппарат для CPAP-терапии все чаще, хотя и с осторожностью, используются у детей с респираторным дистрессом с целью избежать интубации и механической вентиляции.
- Пациентам с тяжелой пневмонией рекомендовано проведение кардиореспираторной поддержки или экстракорпоральной мембранной оксигенации по показаниям в отделении интенсивной терапии с целью поддержания жизненно важных функций организма [56].
(УУР - C; УДД - 5)
- Детям с деструктивными пневмониями не рекомендуется смена назначенного антибактериального препарата системного применения, после снижения температуры следует перейти на пероральный препарат [56, 105].
УУР - C; УДД - 5)
Комментарий: температура тела снижается обычно после опорожнения некротических полостей, что сопровождается приступом кашля, болей, одышкой (при развитии пневмоторакса).
3.1.4.2 Ведение пациентов с абсцессом легкого или некротизирующей (деструктивной) пневмонией
- Детям с осложнениями, ассоциированными с пневмонией (абсцессом легкого или деструктивной пневмонией), рекомендуется назначать стартовую терапию внутривенными АБП [2].
(УУР - C; УДД - 5)
Комментарий: Сохраняющийся периферический абсцесс, не сообщающийся с бронхом, может быть дренирован при помощи эндоскопической аспирации под рентгенологическим контролем. Однако в большинстве случаев происходит самопроизвольное дренирование абсцесса в бронхи, и хирургическое вмешательство не требуется.
3.2. Хирургическое лечение пневмонии
- Детям с пневмонией, осложненной плевритом, рекомендовано рассмотреть проведение пункции плевральной полости в зависимости от объема плеврального выпота и выраженности дыхательных нарушений с целью уточнения диагноза и дренирования плевральной полости (Таблица 10) [2].
(УУР - C; УДД - 5)
Комментарий: при небольшом или умеренном выпоте (менее 10 мм), а также при положительном эффекте лечения пункция не показана. При массивном выпоте плевральная пункция с удалением жидкости позволяет оценить ее качество (Цитологическое исследование плевральной жидкости) и провести бактериологическое исследование (микробиологическое (культуральное) исследование крови на стерильность с определением чувствительности возбудителя к антибиотикам и другим лекарственным препаратам, микроскопическое исследование нативного и окрашенного препарата плевральной жидкости), а также ПЦР-исследование плевральной жидкости. Дренирование показано, если после 1 - 2 пункций рецидивируют симптомы сдавления легкого быстро накапливающимся гнойным экссудатом [11, 37, 117]. Не рекомендуется проведение анализа pH и содержания в плевральной жидкости сахара, белка, лактатдегидрогеназы, так как эти показатели обычно не влияют на терапевтическую тактику.
Таблица 10. Показания для пункции и дренирования плевральной полости при плеврите [2].
Размер выпота
Бактериология
Риск неблагоприятного исхода
Дренаж или торакоскопическая санация
Небольшой, < 10 мм в латеральном синусе <a> или затемнение < 1/4 гемиторакса <b>
Не известна или отрицательный результат микробиологического исследования плевральной жидкости
Низкий
Не показаны
Умеренный, > 10 мм в латеральном синусе <a>, затемнение > 1/4, но < 1/2 гемиторакса <b>
Результат микробиологического исследования плевральной жидкости отрицательный или положительный
Умеренный
Не показаны, если у пациента нет дыхательной недостаточности и плевральная жидкость не гнойная (получение плевральной жидкости с помощью торакоцентеза может помочь в определении наличия/отсутствия гнойного выпота и определить показания для проведения дренажа плевральной полости, при получении плевральной жидкости с помощью дренажного катетера достигается и диагностическая и терапевтическая цель) Показаны, если у пациента есть дыхательная недостаточность или если плевральная жидкость гнойная
Большой, затемнение более половины гемиторакса <b>
Положительный результат микробиологического исследования плевральной жидкости
Высокий
Да - в большинстве случаев
--------------------------------
<a> На прямой рентгенограмме в положении лежа на боку на пораженной стороне.
<b> На вертикальном прямом снимке.
4. Медицинская реабилитация, медицинские показания
и противопоказания к применению методов реабилитации
При своевременном адекватном лечении неосложненной ВП реабилитации не требуется. Закаливание возобновляют через 2 недели, занятия спортом - через 6 недель (после осложненной пневмонии - через 12 недель).
- Детей, перенесших осложненную ВП, рекомендовано наблюдать 4 - 6 месяцев, детям, перенесшим плеврит, особенно с отложением фибрина, рекомендованы лечебная физкультура, дыхательная гимнастика. [118]
(УУР - C; УДД - 5)
5. Профилактика и диспансерное наблюдение, медицинские
показания и противопоказания к применению
методов профилактики
Одним из главных направлений в профилактике пневмонии, в т.ч., тяжелого течения, является своевременная вакцинация
- Рекомендовано всем детям при условии отсутствия противопоказаний проведение вакцинации против инфекции H. influenzae b с целью профилактики развития пневмонии, вызванной данным возбудителем [119].
(УУР - B; УДД - 1)
Комментарии: вакцинация против инфекции H. influenzae b проводимая более чем в 184 странах снизила заболеваемость ее инвазивными формами до уровня < 1 - 2 на 100 тыс. детей 0 - 5 лет [120].
Элиминация H. influenzae b вызвала некоторый рост доли других типов H. influenzae, прежде всего типа a (Hia), особенно у северных народов США и Канады, где поставлен вопрос о создании Hia-вакцины и ведутся соответствующие разработки [121].
- Рекомендовано всем детям при условии отсутствия противопоказаний проведение вакцинации против пневмококковой инфекции с целью профилактики пневмонии, вызванной данным возбудителем [122, 123, 124, 125, 126].
(УУР - A; УДД - 1)
Комментарий: вакцинация снизила частоту вызванных вакцинными серотипами бактериемических пневмоний у детей в США на 74 - 91%, частоту всех пневмококковых пневмоний на 63% (с плевритом - на 53%), всех ВП - на 16%, амбулаторных визитов детей <= 5 лет по поводу пневмонии - на 68%. После внедрения вакцины для профилактики пневмококковых инфекций (13-ти валентной) снижение частоты госпитализации составило до 2 лет на 21%, 2 - 5 лет - на 17% и > 5 лет - на 4%. Через 3 - 5 лет после начала вакцинации частота инвазивных пневмоний нарастает за счет не-вакцинных серотипов (чаще серотипы 10A, 11A и 15-я серогруппа), не достигая довакцинального уровня. Это побуждает к созданию вакцин, содержащих 15 - 20 серотипов.
- Рекомендуется всем детям при условии отсутствия противопоказаний вакцинация против кори и коклюша, а также ежегодная вакцинация против гриппа с целью профилактики развития пневмонии [49].
(УУР - C; УДД - 5)
- Родителей и взрослых, ухаживающих за детьми до 6 месяцев, рекомендуется вакцинировать от вируса гриппа с целью профилактики заболевания гриппом, в т.ч., пневмонией у детей [2]
(УУР - C УДД - 5)
- Младенцам из групп высокого риска тяжелого течения РСВ-инфекции рекомендуется проводить сезонную иммунопрофилактику моноклональными антителами к РСВ (паливизумаб**) (см. КР "Острый бронхиолит") [2]
(УУР - C УДД - 5)
- Рекомендуется исключить контакт всех детей с табачным дымом (в том числе пассивное курение) с целью профилактики бронхитов и предотвращения других патологических эффектов данного воздействия [127].
(УУР - A; УДД - 2).
6. Организация оказания медицинской помощи
Лечение неосложненной внебольничной пневмонии в большинстве случаев осуществляется амбулаторно. Госпитализация требуется для детей с тяжелым течением пневмонии, с признаками осложненной пневмонии, после неэффективной стартовой терапии ПМП.
- До наступления эффекта от терапии пациентам с тяжелой пневмонией рекомендуется постельный режим, после снижения температуры - полупостельный, через 3 - 5 дней - общий с прогулками. Важно проветривание помещения.
- Должны быть госпитализированы в круглосуточный стационар дети с ВП в следующих случаях:
- Дети с симптомами дыхательной недостаточности (Таблица 4) и гипоксемией (SpO2 <= 92%);
- Дети с тяжелой ВП;
- Дети с осложненной ВП;
- Дети первых 6 месяцев жизни с бактериальной ВП;
- Дети с вероятной или верифицированной пневмонией, вызванной возбудителем с высокой вирулентностью (например, метицилин-резистентный штамм S. aureus);
- Дети с пневмонией, адекватный уход за которыми и лечение в домашних условиях не могут быть обеспечены на должном уровне.
Комментарий: дети с нетяжелой пневмонией, без гипоксемии (SpO2 > 92%), не имеющие "опасных" признаков (могут пить, нет повторной рвоты, нет судорог, нарушения сознания, нет тяжелой недостаточности питания) могут получать лечение пероральными антибиотиками в домашних условиях.
- Дети с ВП должны быть госпитализированы в отделение интенсивной терапии с круглосуточным кардиореспираторным мониторированием в следующих случаях:
- Если ребенку требуется искусственная вентиляция легких;
- Если ребенку требуется неинвазивная искусственная вентиляция легких (Аппарат для CPAP-терапии);
- Если нарастает ДН, имеет место постоянная тахикардия, или ребенок нуждается в кардиотонической поддержке;
- Если у ребенка сохраняется SpO2 <= 92%, несмотря на адекватную оксигенотерапию;
- Если у ребенка нарушено сознание.
Ведение пациентов с недостаточным ответом на проводимую терапию
- Основной критерий эффективности антибактериальной терапии - снижение лихорадки до значений ниже 38 °C и купирование дыхательной недостаточности.
- Детям, которые не отвечают на проводимое в течение 48 - 72 часов лечение, необходимо провести следующее:
- клиническое и лабораторное обследование для оценки динамики состояния (общий (клинический) анализ крови развернутый, исследование уровня C-реактивного белка (CРБ), другие тесты - по показаниям)
- рентгенологическое исследование для оценки динамики легочных и плевральных изменений
- при наличии показаний - решение вопросов о плевральной пункции, о смене антибиотика.
Критерии выписки из стационара
- Пациент может быть выписан из стационара при документированном общем улучшении состояния, включая активность, аппетит, снижение лихорадки и при SpO2 более 95% при дыхании комнатным воздухом в течение не менее 12 - 24 часов. Пациент не может быть выписан из стационара, если у него сохраняется ДН, тахипноэ или тахикардия. Обязательное условие выписки ребенка на ранних сроках - если родители способны обеспечить адекватное завершение лечения в домашних условиях.
Комментарий: ранняя выписка из стационара при быстром эффекте лечения (на 3 - 4 день, если есть условия дома) - в т.ч. при повышенной СОЭ, сохранении кашля и аускультативных изменений в легких, позволяет избежать суперинфекции.
- Дети, находившиеся на ИВЛ, могут быть переведены из отделения интенсивной терапии не ранее чем через 12 - 24 часа после экстубации при условии стабильного состояния и рентгенологического подтверждения отсутствия нарастания плеврального выпота или пневмоторакса.
7. Дополнительная информация (в том числе факторы,
влияющие на исход заболевания или состояния)
Исходы и прогноз пневмонии зависят от тяжести течения, наличия осложнений, иммунного статуса пациента. В большинстве случаев при своевременном и адекватном лечении прогноз внебольничной пневмонии благоприятный. Несвоевременно или неправильно леченая пневмония может закончиться развитием пневмосклероза и деформацией бронхов в зоне поражения. Такие исходы сейчас редки, в основном у детей с муковисцидозом, пороками развития бронхиального дерева, первичной цилиарной дискинезией и иммунодефицитными состояниями. Вместе с тем смертность от пневмоний остается высокой, особенно в развивающихся странах (см. раздел "эпидемиология").
Анализ факторов, влияющих на прогноз внебольничной пневмонии, показывает ключевую роль практического применения и следования национальным рекомендациям при выборе терапевтической тактики [128]. Важнейшую роль играет как можно более раннее назначение антибиотиков [129, 130, 132]. Позднее обращение за помощью может значительно ухудшить прогноз пневмонии. Серьезной причиной неблагоприятного исхода является избыточная гидратация, в т.ч. внутривенные инфузии жидкости (см. подраздел 3.1.3).
Критерии оценки качества медицинской помощи
Таблица 1. Организационно-технические условия оказания медицинской помощи
Вид медицинской помощи
Первичная и специализированная медицинская помощь
Условия оказания медицинской помощи
Амбулаторно/в дневном стационаре/стационарно
Форма оказания медицинской помощи
Неотложная
Таблица 2. Критерии качества медицинской помощи детям при ВП
N
Критерии качества
Уровень убедительности рекомендаций
Уровень достоверности доказательств
Выполнен осмотр врачом-педиатром/врачом общей практики (семейный врач) и врачом-пульмонологом при необходимости. При осложненных формах течения пневмонии выполнен осмотр врачом-детским хирургом/врачом-торакальным хирургом.
C
5
1.
Оценено наличие признаков тяжести
B
1
Выполнен общий (клинический) анализ крови развернутый при диагностике
B
3
2.
Выполнено исследование уровня CРБ в сыворотке крови при сомнении в диагнозе пневмонии или ее типа при диагностике
B
3
3.
Проведена противомикробная терапия с учетом наиболее вероятного возбудителя и его чувствительности в регионе (при отсутствии медицинских противопоказаний)
A
1
4.
При неэффективности противомикробной терапии в течение 24 - 48 часов приняты необходимые меры коррекции лечения
C
5
5.
Выполнено ингаляционное введение кислорода до достижения сатурации 95% и более (при сатурации менее 92%)
B
3
6.
Проводится поддержка адекватного уровня гидратации оральным приемом по желанию, обычно в объеме 50 - 70% от расчетного суточного объема или, при необходимости, внутривенно: с ограничением объема в/в инфузий не более 1/6 от расчетного объема - 25 - 30 мл/кг/сут
C
5
7.
При метапневмоническом плеврите назначены кортикостероиды системного действия
C
5
Список литературы
1. Геппе Н.А., Розинова Н.Н., Волков И.К., Мизерницкий Ю.Л. Рабочая классификация основных клинических форм бронхолегочных заболеваний у детей//ПМ. 2010. N 45.
2. Bradley JS, Byington CL, Shah SS, et al. Executive summary: the management of community-acquired pneumonia in infants and children older than 3 months of age: clinical practice guidelines by the Pediatric Infectious Diseases Society and the Infectious Diseases Society of America., Clin Infect Dis, N 53(7), pp. 617 - 30, Oct 2011.
3. Pocket book of hospital care for children: Second edition: Guidelines for the management of common childhood illnesses. WHO, 2013.
4. Российское респираторное общество; Межрегиональное педиатрическое респираторное общество; Федерация педиатров стран СНГ; Московское общество детских врачей. Внебольничная пневмония у детей. Клинические рекомендации. М.: Оригинал-макет; 2015. 64 с.
5. Michelow IC, Olsen K, Lozano J, et al. Epidemiology and clinical characteristics of community-acquired pneumonia in hospitalized children. Pediatrics. 2004 Apr. 113(4): 701 - 7.
6. Jain S, et al; CDC EPIC Study Team. Community-acquired pneumonia requiring hospitalization among U.S. children. N Engl J Med. 2015; 372(9): 835 - 45
7. Yun KW, et al. Community-Acquired Pneumonia in Children: Myths and Facts. Am J Perinatol. 2019; 36(S02): S54 - S57
8. Kaz SE, Wiliams D. Pediatric community-acquired pneumonia in the United States: changing epidemiology, diagnostic and therapeutic challenges, and areas for future research. Infect Dis Clin North Am. 2018; 32(1): 47 - 63
9. Gareca Perales J., Soleto Ortiz. Diagnosis of Community-acquired Pneumonia in Hospitalized Children. A Multicenter Experience in Bolivia. PIDJ: 2020; 10.1097/INF.0000000000002909.
10. Rhedin S; Lindstrand A; Hjelmgren A. respiratory viruses associated with community-acquired pneumonia in children. Matched Case-Control study. Thorax 2015; 70(9): 847 - 853.
11. Таточенко В.К. (ред). Острые пневмонии у детей. Чебоксары, 1994, 323 с.
12. Prit B.S., M.Ch. Aubry. Histopathology of viral infections of the lung. Semin Diagn Pathol. 2017; 34(6): 510 - 517.
13. Самсонова М.В. Черняев А.Л. Михалева Л.М. с соавт. Патологическая анатомия легких при COVID-19. http://www.patolog.ru/sites/default/files/mv_samsonova_covid-19.
14. Stoll BJ, Hansen NI, Higgins RD, et al. Very low birth weight preterm infants with early onset neonatal sepsis: the predominance of gram-negative infections continues in the National Institute of Child Health and Human Development Neonatal Research Network, 2002 - 2003, Pediatr Infect Dis J., N 24(7), pp. 635 - 9, Jul 2005.
15. Mishaan AM, Mason EO Jr, Martinez-Aguilar G., et al. Emergence of a predominant clone of community-acquired Staphylococcus aureus among children in Houston, Texas. Pediatr Infect Dis J. 2005 Mar. 24(3): 201 - 6.
16. Global Health Observatory. Proportions of child death by cause. (http://www.who.int/gho/child_health/en/index.html), WHO, Geneva Accessed on 24 July 2014.
17. Kucova P, Kantor L, Fiserova K, Lasak J,  M, Kolar M. Bacterial Pathogens and Evaluation of a Cut-Off for Defining Early and Late Neonatal Infection. Antibiotics (Basel). 2021 Mar 9; 10(3): 278. doi: 10.3390/antibiotics10030278]
M, Kolar M. Bacterial Pathogens and Evaluation of a Cut-Off for Defining Early and Late Neonatal Infection. Antibiotics (Basel). 2021 Mar 9; 10(3): 278. doi: 10.3390/antibiotics10030278]
18. Nascimento-Carvalho CM, Ribeiro CT, Cardoso MR, Barral A, et al. The role of respiratory viral infections among children hospitalized for community-acquired pneumonia in a developing country. Pediatr Infect Dis J. 2008 Oct. 27(10): 939 - 41.
19. American Academy of Pediatrics Committee on Infectious Diseases. Recommended childhood and adolescent immunization schedules-United States, 2009. Pediatrics. 2009 Jan. 123(1): 189 - 90.
20. Tsolia MN, Psarras S, Bossios A, Audi H, Paldanius M, Gourgiotis D, et al. Etiology of community-acquired pneumonia in hospitalized school-age children: evidence for high prevalence of viral infections. Clin Infect Dis. 2004 Sep 1. 39(5): 681 - 6.
21. Tajima T, Nakayama E, Kondo Y, Hirai F, Ito H, Iitsuka T, et al. Etiology and clinical study of community-acquired pneumonia in 157 hospitalized children. J Infect Chemother. 2006 Dec. 12(6): 372 - 9.
22. Marangu D, Zar HJ. Childhood pneumonia in low-and-middle-income countries: An update. Paediatr Respir Rev. 2019 Nov; 32: 3 - 9. doi: 10.1016/j.prrv.2019.06.001
23. Esposito S, ae. CAP in children. European respiratory monograph 63: Community-acquired pneumonia. Eds. Chalmers J, Pletz M, Aliberti S. 2014. p. 130 - 139
24. Кузьменков А.Ю., Трушин И.В., Авраменко А.А., с соавт. AMRmap: Интернет-платформа мониторинга антибиотикорезистентности. Клин Микробиол Антимикроб Химиотер. 2017; 19(2): 84 - 90.
25. Баранов А.А., Намазова Л.С., Таточенко В.К. Пневмококковая инфекция и связанные с ней заболевания - серьезная проблема современного здравоохранения. Педиатрическая фармакология. 2008; 5(1): 7 - 12
26. Козлов Р.С., Синопальников А.И., Зайцева О.В., и др. Ингибиторозащищенный амоксициллин с повышенным содержанием амоксициллина и соотношением действующих компонентов 14:1: место в лечении внебольничных инфекций дыхательных путей и ЛОР-органов у детей Резолюция Экспертного совета. Клинический разбор в общей медицине. 2021; 2: 6 - 14. DOI: 10.47407kr2021.2.1.00036
27. Torumkuney D., Mayanskiy N., Edelstein M., et al. Results from the Survey of Antibiotic Resistance (SOAR) 2014 - 16 in Russia. J Antimicrob Chemother. 2018; 73(suppl_5): v14 - v21. DOI: 10.1093/jac/dky065
28. Иванова О.В., Эйдельштейн И.А., Ромашов О.И., Козлов Р.С. Оценка влияния мутаций в гене 23S pРНК Mycoplasma pneumoniae, обуславливающих устойчивость к макролидам, на тяжесть течения внебольничной пневмонии у лиц молодого возраста, находившихся на лечении в Смоленском военном госпитале. Клиническая микробиология и антимикробная химиотерапия. 2020; 22(4): 306 - 312. DOI: 10.36488/cmac.2020.4.306-312
29. Анализ распространенности мутаций резистентности к макролидам и фторхинолонам у Mycoplasma genitalium и Mycoplasma pneumoniae. Available at: https://app.amrcloud.net/rus/?id=demares&public=T
30. Rudan I, Tomaskovic L, Boschi-Pinto C, Campbell H. Global estimate of the incidence of clinical pneumonia among children under five years of age. Bull World Health Organ. 2004 Dec. 82(12): 895 - 903.
31. Заболеваемость населения России в 2000 - 2009 гг. Статистические материалы МЗСР РФ.
32. Козлов Р.С., Кречикова О.И., Муравьев А.А. и др. Результаты исследования распространенности в России внебольничной пневмонии и острого среднего отита у детей в возрасте до 5 лет (Papirus)., "Роль S. pneumoniae и Н. influenzae в этиологии данных заболеваний. Клиническая микробиология и антимикробная химиотерапия, 2013. 15(4), 246 - 260".
33. Community acquired pneumonia in children: update 2011. British Thoracic Society. Community acquired pneumonia in children guideline group. Thorax 2011; 66. Suppl. 2; 927 - 928.
34. Levels and trends in child mortality: Report 2014. United Nations Inter Agency Group for Child Mortality Estimation. UNICEF, WHO, The World Bank, United Nations Population Divisoin. New York, 2014.
35. Revised WHO classification and treatment of childhood pneumonia at health faciclities: evidence summaries. WHO, 2014. http://www.who.int/maternal_child_adolescent.
36. Wingerter SL, Bachur RG, Monuteaux MC, Neuman MI. Application of the World Health Organization criteria to predict radiographic pneumonia in a US-based pediatric emergency department. Pediatr Infect Dis J. 2012 Jun. 31(6): 561 - 4.
37. Таточенко В.К. Болезни органов дыхания у детей. 7 изд.. М. Боргес 2019: 300 стр
38. Rambaud-Althaus C, Althaus F., Genton B., D'Acremont V. Clinical features for diagnosis of pneumonia in children younger than 5 years: a systematic review and meta-analysis. Lancet Infect Dis 2015 Published Online March 11, 2015.
39. Ginsburg AS, Lenahan JL, Izadnegahdar R, Ansermino JM. A Systematic Review of Tools to Measure Respiratory Rate in Order to Identify Childhood Pneumonia. Am J Respir Crit Care Med. 2018 May 1; 197(9): 1116 - 1127
40. Boyd K. Back to the Basics: Community-Acquired Pneumonia in Children. Pediatr Ann. 2017; 46(7): e257 - e261.
41.  MJ, ea. Clinical manifestations in infants and children with Mycoplasma pneumoniae infection. PLoS One. 2018; 13(4): e0195288
MJ, ea. Clinical manifestations in infants and children with Mycoplasma pneumoniae infection. PLoS One. 2018; 13(4): e0195288
42. Манеров Ф.К. Диагностика и терапия острой пневмонии у детей при разных вариантах течения. Дис.... д. м. н. Новокузнецк, 1990.
43. Таточенко В.К. Внебольничные пневмонии у детей - проблемы и решения. Российский вестник перинатологии и педиатрии. 2021; 66(1): 9 - 21.
44. Mcintosh K. Community-Acquired pneumonia in children//N Engl J Med. 2002; 346 (6): 429 - 437.
45. Crawford S.E., Daum R.S. Bacterial pneumonia, lung abscess and empyema/Pediatric respiratory medicine/ed. Taussig L.M., Landau L.I. Mosby, Inc., 2008: 501 - 553.
46. Баранов А.А. Таточенко В.К., Бакрадзе М.Д. (ред). Лихорадящий ребенок. ПедиатрЪ. 2017
47. Goodman D, Crocker ME, Pervaiz F. Challenges in the diagnosis of paediatric pneumonia in intervention field trials: recommendations from a pneumonia field trial working group. Lancet Respir Med. 2019 Dec; 7(12): 1068 - 1083
48. Thomas J, Pociute A, Kevalas R, Malinauskas M, Jankauskaite L. Blood biomarkers differentiating viral versus bacterial pneumonia aetiology: a literature review. Ital J Pediatr. 2020 Jan 9; 46(1): 4.
49. Harris M, Clark J, Coote N, Fletcher P, Harnden A, McKean M, Thomson A; British Thoracic Society Standards of Care Committee. British Thoracic Society guidelines for the management of community acquired pneumonia in children: update 2011. Thorax. 2011 Oct.
50. Community acquired pneumonia in children: update 2011. British Thoracic Society. Community acquired pneumonia in children guideline group. Thorax 2011; 66. Suppl. 2; 927 - 928
51. Bhuiyan MU, Blyth CC, West R. Combination of clinical symptoms and blood biomarkers can improve discrimination between between bacterial or viral community-acquired pneumonia in children. BMC Pulm Med. 2019 Apr 2; 19(1): 71.
52. Iroh Tam PY, Bernstein E, Ma X, Ferrieri P. Blood Culture in Evaluation of Pediatric Community-Acquired Pneumonia: A Systematic Review and Meta-analysis. Hosp Pediatr. 2015 Jun; 5(6): 324 - 36.
53. Eber E, Midulla F, eds. ERS handbook of paediatric respiratory medicine. Sheffield: European Respiratory Society, 2013: 719 p.
54. Hosseini SM, Poorolajal J, Karami M, Ameri P. Prevalence of Nasopharyngeal Carriage of Streptococcus pneumonia in Iran: A Meta-Analysis. J Res Health Sci. 2015 Summer; 15(3): 141 - 6.
55. Johnson HL, Deloria-Knoll M, Levine OS, Stoszek SK, Freimanis Hance L, Reithinger R, et al. Systematic evaluation of serotypes causing invasive pneumococcal disease among children under five: the pneumococcal global serotype project. PLoS Med. 2010; 7(10).
56. Fernando M de Benedictis FM, Kerem E, Chang AB, Colin AA, Zar HJ, Bush A. Complicated pneumonia in children. Lancet. 2020 Sep 12; 396(10253): 786 - 798. doi: 10.1016/S0140-6736(20)31550-6. PMID: 32919518.
57. Временные методические рекомендации. Версия 11 от 07.05.2021. Профилактика, диагностика и лечение новой коронавирусной инфекции (COVID-19).
58. Методические рекомендации. Версия 2 от 03.07.2021. Особенности клинических проявлений и лечения заболевания, вызванного новой коронавирусной инфекцией (COVID-19) у детей.
59. Яцышина С.Б., Спичак Т.В., Ким С.С, и др. Выявление респираторных вирусов и атипичных бактерий у больных пневмонией и здоровых детей за десятилетний период наблюдения. Журнал педиатрии им. Сперанского, 2016, т. 95, N 2, с. 43 - 50.
60. Spuesens EB, Fraaij PL, Visser EG, et al. Carriage of Mycoplasma pneumoniae in the upper respiratory tract of symptomatic and asymptomatic children: an observational study. PLoS Med. 2013; 10: e1001444.
61. Copete, A.R., Vera, C, Herrera, M. et al. Mycoplasma pneumoniae in children with and without community-acquired pneumonia. What do PCR and serology say? PIDJ 2020; 39(7): E104 - E108.
62. Guiso N, Berbers G, Fry NK, He O, Riffelmann M, Wirsing von ![]() CH. What to do and what not to do in serological diagnosis of pertussis: recommendations from EU reference laboratories. Eur J Clin Microbiol Infect Dis. 2011 Mar; 30(3): 307 - 12.
CH. What to do and what not to do in serological diagnosis of pertussis: recommendations from EU reference laboratories. Eur J Clin Microbiol Infect Dis. 2011 Mar; 30(3): 307 - 12.
63. Dean P, Florin TA. Factors Associated With Pneumonia Severity in Children: A Systematic Review. J Pediatric Infect Dis Soc. 2018 Dec 3; 7(4): 323 - 334.
64. Andronikou S, Lambert E, Halton J, Hilder L, Crumley I, Lyttle MD, Kosack C Guidelines for the use of chest radiographs in community-acquired pneumonia in children and adolescents. Pediatr Radiol. 2017 Oct; 47(11): 1405 - 1411.
65. Le Roux DM, Zar HJ. Community-acquired pneumonia in children - a changing spectrum of disease. Pediatr Radiol. 2017 Oct; 47(11): 1392 - 1398. doi: 10.1007/s00247-017-3827-8 37, 38.
66. Levinsky Y, Mimouni FB, Fisher D, Ehrlichman M (2013) Chest radiography of acute paediatric lower respiratory infections: experience versus interobserver variation. Acta Paediatr 102: e310 - e314.
67. Nascimento-Carvalho CM,  CA, Ruuskanen O. Association between bacterial infection and radiologically confirmed pneumonia among children. Pediatr Infect Dis J. 2015 May; 34(5): 490 - 3.
CA, Ruuskanen O. Association between bacterial infection and radiologically confirmed pneumonia among children. Pediatr Infect Dis J. 2015 May; 34(5): 490 - 3.
68. Novack V, Avnon LS, Smolyakov A, et al. Disagreement in the interpretation of chest radiographs among specialists and clinical outcomes of patients hospitalized with suspected pneumonia. EurJ Intern Med 2006; 17: 43 - 7.
69. Johnson J, Kline JA. Intraobserver and interobserver agreement of the interpretation of pediatric chest radiographs. Emerg Radiol. 2010 Jul; 17(4): 285 - 90.
70. Weigl J. Community acquired pneumonia in Germany. 21th Ann. Meeting of ESPID, Taormina, Sicily, April 9 - 12, 2003, abstr. 47: p. 24.
71. Orso D, Ban A, Guglielmo N. Lung ultrasound in diagnosing pneumonia in childhood: a systematic review and meta-analysis. J Ultrasound. 2018 Sep; 21(3): 183 - 195.
72. El Fahimi N, Calleja MA, Ratnayake L, Ali I. Audit of a multidisciplinary approach to improve management of community-acquired pneumonia. Eur J Hosp Pharm. 2019 Jul; 26(4): 223 - 225.
73. Lodha R, Kabra SK, Pandey RM. Antibiotics for community-acquired pneumonia in children. Cochrane Database Syst Rev. 2013 Jun 4; 2013(6): CD004874.
74. Infants and Children: Acute Management of Community Acquired Pneumonia - NSW Health - Guideline - March 2018.
75. https://grls.rosminzdrav.ru/Grls_View_v2.aspx?routingGuid=07dd4bbb-c57c-4061-b8a9-f242cbc37cd0&t=амоксициллин АВВА-Рус
76. https://grls.rosminzdrav.ru/Grls_View_v2.aspx?routingGuid=74b4f18a-88eb-46b5-b39c-b08e7d5bc51b&t=
77. Козлов Р.С., Синопальников А.И., Зайцева О.В., и др. Ингибиторозащищенный амоксициллин с повышенным содержанием амоксициллина и соотношением действующих компонентов 14:1: место в лечении внебольничных инфекций дыхательных путей и ЛОР-органов у детей. Резолюция Экспертного совета. Клинический разбор в общей медицине. 2021; 2: 6 - 14. DOI: 10.47407/kr2021.2.1.00036
78. Aurangzeb B., Hameed A. Comparative efficacy of amoxicillin, cefuroxime and clarithromycin in the treatment of community-acquired pneumonia in children//Journal of the College of Physicians and Surgeons-pakistan: JCPSP. - 2003. - T. 13. - N. 12. - С. 704 - 707.
79. Wubbel L. et al. Etiology and treatment of community-acquired pneumonia in ambulatory children//The Pediatric infectious disease journal. - 1999. - T. 18. - N. 2. - С. 98 - 104.
80.  S. et al. Comparison of azithromycin and erythromycin in the treatment of atypical pneumonias//Journal of antimicrobial Chemotherapy. - 1990. - T. 25. - N. suppl_A. - С. 123 - 126.
S. et al. Comparison of azithromycin and erythromycin in the treatment of atypical pneumonias//Journal of antimicrobial Chemotherapy. - 1990. - T. 25. - N. suppl_A. - С. 123 - 126.
81. Ушкалова Е.А. Применение доксициклина у детей и подростков//Фарматека. - 2005. - N. 15. - С. 18.
82. Chiappini E., et al. Rational use of antibiotics for the management of children"s respiratory tract infections in the ambulatory setting: an evidence-based consensus by the Italian Society of Preventive and Social Pediatrics. Paediatr Respir Rev. 2014; 15(3): 231 - 6.
83. Mathur S, Fuchs A, Bielicki J, Van Den Anker J, Sharland M. Antibiotic use for community-acquired pneumonia in neonates and children: WHO evidence review. Paediatr Int Child Health. 2018 Nov; 38(sup1): S66 - S75. doi: 10.1080/20469047.2017.1409455.
84. Matsubara K, Morozumi M, Okada T, et al. A comparative clinical study of macrolide-sensitive and macrolide-resistant Mycoplasma pneumoniae infections in pediatric patients. J Infect Chemother 2009; 15: 380 - 3.
85. Lee H, Yun KW, Lee HJ, Choi EH. Antimicrobial therapy of macrolide-resistant Mycoplasma pneumoniae pneumonia in children. Expert Rev Anti Infect Ther. 2018 Jan; 16(1): 23 - 34.
86. Leung AKC, Wong AHC, Hon KL. Community-Acquired Pneumonia in Children. Recent Pat Inflamm Allergy Drug Discov. 2018; 12(2): 136 - 144
87. https://grls.rosminzdrav.ru/Grls_View_v2.aspx?routingGuid=f2820d7f-d953-41bc-a84a-490dcadc1338&t=-
88. Haider BA, Saeed MA, Bhutta ZA. Short-course versus long-course antibiotic therapy for non-severe community-acquired pneumonia in children aged 2 months to 59 months. Cochrane Database of Systematic Reviews. 2008; CD:005976.
89. https://grls.rosminzdrav.ru/Grls_View_v2.aspx?routingGuid=b8de788e-4649-4cb2-a659-4d7ea524a9ca&t=
90. Cannavino CR, Nemeth A, Korczowski B, Bradley JS, O"Neal T, Jandourek A, Friedland HD, Kaplan SL. A Randomized, Prospective Study of Pediatric Patients With Community-acquired Pneumonia Treated With Ceftaroline Versus Ceftriaxone. Pediatr Infect Dis J. 2016 Jul; 35(7): 752 - 9. doi: 10.1097/INF.0000000000001159
91. Pneumonia (community-acquired): antimicrobial prescribing NICE guideline [NG138] Published date: September 2019 https://www.nice.org.uk/guidance/ng138. Nascimento-Carvalho CM. Community-acquired pneumonia among children: the latest evidence for an updated management. J Pediatr (Rio J). 2020 Mar-Apr; 96 Suppl 1: 29 - 38.
92. Pernica J. M., Harman S., Kam A.J. et al. Short-course antimicrobial therapy for pediatric community-acquired pneumonia. The SAFER randomized clinical trial. JAMA Pediatr. Published online March 8, 2021.
93. Same RG, Amoah J, Hsu AJ, Hersh AL, Sklansky DJ, Cosgrove SE, Tamma PD. The Association of Antibiotic Duration With Successful Treatment of Community-Acquired Pneumonia in Children. J Pediatric Infect Dis Soc. 2021 Apr 3; 10(3): 267 - 273. doi: 10.1093/jpids/piaa055.
94. Blaschke AJ, Heyrend C, Byington CL, et al. Molecular analysis imroves pathogen identification and epidemiologic study of pediatric parapneumonic empyema. Pediatr Infect Dis J 2011; 30: 289 - 94.
95. Bradley JS, Ching DK, Hart CL. Invasive bacterial disease in childhood: efficacy of oral antibiotic therapy following short course parenteral therapy in non-central nervous system infections. Pediatr Infect Dis J1987; 6: 821 - 5.
96.  D,
D, 
![]() A, Tagarro
A, Tagarro ![]() A, Escribano Montaner A, Figuerola Mulet J,
A, Escribano Montaner A, Figuerola Mulet J, ![]()
![]() JJ,
JJ,  A, Rodrigo Gonzalo de Lliria C, Saavedra Lozano J.
A, Rodrigo Gonzalo de Lliria C, Saavedra Lozano J.  adquirida en la comunidad: tratamiento de los casos complicados y en situaciones especiales. Documento de consenso de la Sociedad
adquirida en la comunidad: tratamiento de los casos complicados y en situaciones especiales. Documento de consenso de la Sociedad  de
de 
 (SEIP) y Sociedad
(SEIP) y Sociedad  de
de 
 (SENP) [Community acquired pneumonia in children: Treatment of complicated cases and risk patients. Consensus statement by the Spanish Society of Paediatric Infectious Diseases (SEIP) and the Spanish Society of Paediatric Chest Diseases (SENP)]. An Pediatr (Barc). 2015 Sep; 83(3): 217. e1 - 11. Spanish
(SENP) [Community acquired pneumonia in children: Treatment of complicated cases and risk patients. Consensus statement by the Spanish Society of Paediatric Infectious Diseases (SEIP) and the Spanish Society of Paediatric Chest Diseases (SENP)]. An Pediatr (Barc). 2015 Sep; 83(3): 217. e1 - 11. Spanish
97. Jefferson T, Jones MA, Doshi P, et al. Neuraminidase inhibitors for preventing and treating influenza in healthy adults and children. Cochrane Database Syst Rev. 2014; 4: CD008965.
98. Heneghan CJ, Onakpoya I, Jones MA, Doshi P, Del Mar CB, Hama R, Thompson MJ, Spencer EA, Mahtani KR, Nunan D, Howick J, Jefferson T. Neuraminidase inhibitors for influenza: a systematic review and meta-analysis of regulatory and mortality data. Health Technol Assess. 2016 May; 20(42): 1 - 242. doi: 10.3310/hta20420. PMID: 27246259; PMCID: PMC4904189
99. https://grls.rosminzdrav.ru/Grls_View_v2.aspx?routingGuid=1be5f2f5-9629-4399-afb3-79567fc73f15&t=]
100. Thorlund K, Awad T, Boivin G, Thabane L. Systematic review of influenza resistance to the neuraminidase inhibitors. BMC Infect Dis. 2011 May 19; 11: 134. doi: 10.1186/1471-2334-11-134
101. https://grls.rosminzdrav.ru/Grls_View_v2.aspx?routingGuid=8a669722-9591-4b7d-b91b-4466fb275ad9&t=
102. А.А. Баранов (ред.). Руководство по амбулаторно-клинической педиатрии. М. Гэотар-Медиа. 2-е изд. 2009.
103. Feld LG, Neuspiel DR, Foster BA, Leu MG, Garber MD, Austin K, Basu RK, Conway EE Jr, Fehr JJ, Hawkins C, Kaplan RL, Rowe EV, Waseem M, Moritz ML; SUBCOMMITTEE ON FLUID AND ELECTROLYTE THERAPY. Clinical Practice Guideline: Maintenance Intravenous Fluids in Children. Pediatrics. 2018 Dec; 142(6): e20183083.
104. Duke T, Molyneux EM. Intravenous fluids for seriously ill children: time to reconsider. Lancet. 2003 Oct 18; 362(9392): 1320 - 3.
105. https://www.uptodate.com/contents/pneumonia-in-children-inpatient-treatment? search=pneumonia%20acidosis&source=search_result&selectedTitle=2-150&usage_type=
106. Ambroggio L, Test M, Metlay JP, Graf TR, Blosky MA, Macaluso M, Shah SS. Adjunct Systemic Corticosteroid Therapy in Children With Community-Acquired Pneumonia in the Outpatient Setting. J Pediatric Infect Dis Soc. 2015 Mar; 4(1): 21 - 7.
107. Craig WA, Andes D. Pharmacokinetics and pharmacodynamics of antibiotics in otitis media. Pediatric Infectious Diseases Journal. 1996; 15: 255 - 9. 38.
108. Chang CC, Cheng AC, Chang AB. Over-the-counter (OTC) medications to reduce cough as an adjunct to antibiotics for acute pneumonia in children and adults. Cochrane Database Syst Rev. 2014 Mar 10; (3): CD006088.
109. Stern A, Skalsky K, Avni T, et al. Corticosteroids for pneumonia. Cochrane Database Syst Rev. 2017 Dec 13; 12(12): CD007720.
110. Tagarro A, Otheo E, Baquero-Artigao F, et al. Dexamethasone for parapneumonic pleural effusion: a randomized, double-blind, clinical trial. J Pediatr 2017; 185: 117 - 23.e6
111. Das RR, Singh M, Naik SS. Vitamin D as an adjunct to antibiotics for the treatment of acute childhood pneumonia. Cochrane Database Syst Rev. 2018 Jul 19; 7(7): CD011597.
112.  H., Chalker E. Vitamin C for preventing and treating the common cold//Cochrane database of systematic reviews. - 2013. - N. 1
H., Chalker E. Vitamin C for preventing and treating the common cold//Cochrane database of systematic reviews. - 2013. - N. 1
113. Padhani Z. A. et al. Vitamin C supplementation for prevention and treatment of pneumonia//Cochrane Database of Systematic Reviews. - 2020. - N. 4
114. Wu T., Ni J., Wei J. Vitamin A for non-measles pneumonia in children//Cochrane Database of Systematic Reviews. - 2005. - N. 3
115. Brown N., Roberts C. Vitamin A for acute respiratory infection in developing countries: a meta-analysis//Acta Paediatrica. - 2004. - T. 93. - N. 11. - С. 1437 - 144
116. Kumar RM, Kabra SK, Singh M. Efficacy and acceptability of different modes of oxygen administration in children: implications for a community hospital. J Trop Pediatr 1997; 43: 47e9.
117. Carter E, Waldhausen J, Zhang W, et al. Management of children with empyema: pleural drainage is not always necessary. Pediatr Pulmonol 2010; 45: 475 - 80.
118. Малявин А.Г., Епифанов В.А., Глазкова И.И. Реабилитация при заболеваниях органов дыхания. - М.: ГЭОТАР Медиа, 2010. - 352 с. - (Библиотека врача специалиста). - 2010
119. Swingler G. H., Michaels D., Hussey G. G. D. Conjugate vaccines for preventing Haemophilus influenzae type B infections//Cochrane Database of Systematic Reviews. - 2007. - N. 2
120. The Green Book. Immunization against infections disease. 2013. Part 2, ch. 16. p. 127 - 143.
121. Cox A.D., Barreto L., Ulanova M., et al. Developing a vaccine for Haemophilus influenzae serotype a. Canada communicable disease report. 2017; 43(5): 89 - 95.
122. Wiese A.D., Griffin M.R., Grijalva C.G Impact of pneumococcal conjugate vaccines on hospitalizations for pneumonia in the United States. Expert Rev Vaccines. 2019; 18(4): 327 - 341.
123. Lucero M. G. et al. Pneumococcal conjugate vaccines for preventing vaccine-type invasive pneumococcal disease and X-ray defined pneumonia in children less than two years of age//Cochrane database of systematic reviews. - 2009. - N. 4.
124. Sings H. L. et al. Effectiveness of 13-valent pneumococcal conjugate vaccine against invasive disease caused by serotype 3 in children: a systematic review and meta-analysis of observational studies//Clinical Infectious Diseases. - 2019. - T. 68. - N. 12. - С. 2135 - 2143.
125. Thompson A. et al. Safety of 13-valent pneumococcal conjugate vaccine in infants and children: meta-analysis of 13 clinical trials in 9 countries//Vaccine. - 2013. - T. 31. - N. 45. - С. 5289 - 5295.
126. Ewald H. et al. The clinical effectiveness of pneumococcal conjugate vaccines: a systematic review and meta-analysis of randomized controlled trials//Deutsches  International. - 2016. - T. 113. - N. 9. - С. 139.
International. - 2016. - T. 113. - N. 9. - С. 139.
127. Jones LL, Hashim A, McKeever T. Parental and household smoking and the increased risk of bronchitis, bronchiolitis and other lower respiratory infections in infancy: systematic review and meta-analysis. Respir Res. 2011; 12(1): 5.
128. Watererl G., Bennett L. Improving Outcomes From Community-acquired Pneumonia. Curr Opin Pulm Med. 2015; 21(3): 219 - 225.
129. Gattarello S, Borgatta B, Sole-Violan J, et al., Investigators CIs. Decrease in mortality in severe community-acquired pneumococcal pneumonia: impact of improving antibiotic strategies (2000 - 2013). Chest 2014; 146: 22 - 31.
130. Houck PM, Bratzler DW, Nsa W, et al. Timing of antibiotic administration and outcomes for Medicare patients hospitalized with community-acquired pneumonia. Arch Intern Med 2004; 164: 637 - 644.
Приложение А1
СОСТАВ
РАБОЧЕЙ ГРУППЫ ПО РАЗРАБОТКЕ И ПЕРЕСМОТРУ
КЛИНИЧЕСКИХ РЕКОМЕНДАЦИЙ
Баранов А.А., академик РАН, д.м.н., почетный Президент Союза педиатров России, советник руководителя НИИ педиатрии и охраны здоровья детей ЦКБ РАН, главный внештатный специалист педиатр Минздрава России, профессор кафедры педиатрии и детской ревматологии Клинического института детского здоровья имени Н.Ф. Филатова ФГАОУ "Первый МГМУ им. И.М. Сеченова" Минздрава России (Сеченовский Университет)
Козлов Р.С., член-корреспондент РАН, профессор, д.м.н, ректор ФГБОУ ВО СГМУ Минздрава России, Главный внештатный специалист Минздрава России по клинической микробиологии и антимикробной резистентности, Президент МАКМАХ
Намазова-Баранова Л.С., академик РАН, профессор, д.м.н., Президент Союза педиатров России; паст-президент EPA/UNEPSA; руководитель НИИ педиатрии и охраны здоровья детей ЦКБ РАН, заведующая кафедрой факультетской педиатрии педиатрического факультета ФГБОУ ВО "РНИМУ им. Н.И. Пирогова" Минздрава России, главный внештатный детский специалист по профилактической медицине Минздрава России
Андреева И.В., ст.н.с, доцент, НИИ антимикробной химиотерапии ФГБОУ ВО СГМУ Минздрава России, член МАКМАХ
Бакрадзе М.Д, д.м.н., профессор, член Союза педиатров России
Вишнева Е.А., д.м.н., заместитель руководителя по науке НИИ педиатрии и охраны здоровья детей ЦКБ РАН, профессор кафедры факультетской педиатрии педиатрического факультета ФГБОУ ВО "РНИМУ им. Н.И. Пирогова" Минздрава России, член Союза педиатров России
Карасева М.С. - врач-педиатр, научный сотрудник отдела стандартизации и изучения основ доказательной медицины НИИ педиатрии и охраны здоровья детей ЦКБ РАН
Кузнецова Т.А., д.м.н., профессор, член Союза педиатров России
Куличенко Т.В., д.м.н., профессор РАН, ФГАОУ ВО РНИМУ им. Н.И. Пирогова Минздрава России, эксперт Всемирной Организации Здравоохранения, член Союза педиатров России
Лашкова Ю.С., к.м.н., эксперт-аналитик ФГАОУ ВО РНИМУ им. Н.И. Пирогова Минздрава России, врач отделения неотложной педиатрии ФГАУ "НМИЦ здоровья детей" Минздрава России, член Союза педиатров России.
Лютина Е.И., к.м.н., профессор, член Союза педиатров России
Манеров Ф.К., к.м.н., профессор, член Союза педиатров России
Маянский Н.А., д.м.н., профессор РАН, заведующий центром лабораторной диагностики Российской детской клинической больницы Российского национального исследовательского медицинского университета им. Н.И. Пирогова
Платонова М.М. - к.м.н., ведущий научный сотрудник НИИ педиатрии и охраны здоровья детей ЦКБ РАН Министерства науки и высшего образования Российской Федерации, врач-пульмонолог
Полякова А.С., к.м.н., член Союза педиатров России
Селимзянова Л.Р., к.м.н., член Союза педиатров России, доцент кафедры педиатрии и детской ревматологии Клинического института детского здоровья имени Н.Ф. Филатова ФГАОУ "Первый МГМУ им. И.М. Сеченова" Минздрава России (Сеченовский Университет), доцент кафедры факультетской педиатрии педиатрического факультета ФГБОУ ВО "РНИМУ им. Н.И. Пирогова" Минздрава России
Таточенко В.К., д.м.н., профессор, советник директора ФГАУ "НМИЦ здоровья детей" Минздрава России, член Союза педиатров России
Старовойтова Е.В., к.м.н., член Союза педиатров России
Стецюк О.У., ст.н.с, НИИ антимикробной химиотерапии ФГБОУ ВО СГМУ Минздрава России, член МАКМАХ
Федосеенко М.В., к.м.н., заведующая отделом разработки научных подходов к иммунизации пациентов с отклонениями в состоянии здоровья и хроническими болезнями, ведущий научный сотрудник, врач-педиатр НИИ педиатрии и охраны здоровья детей ЦКБ РАН Министерства науки и высшего образования Российской Федерации, доцент кафедры факультетской педиатрии педиатрического факультета ФГБОУ ВО "РНИМУ им. Н.И. Пирогова" Минздрава России, член Союза педиатров России
Чащина И.Л., член Союза педиатров России
Харькин А.В., д.м.н., член Союза педиатров России
Авторы подтверждают отсутствие финансовой поддержки/конфликта интересов, который необходимо обнародовать.
Приложение А2
МЕТОДОЛОГИЯ РАЗРАБОТКИ КЛИНИЧЕСКИХ РЕКОМЕНДАЦИЙ
Целевая аудитория данных клинических рекомендаций:
- Врачи педиатры
- Врачи инфекционисты
- Врачи общей врачебной практики (семейные врачи)
- Врачи аллергологи-иммунологи
- Врачи рентгенологи
- Врачи функциональной диагностики
- Врачи пульмонологи
- Студенты медицинских ВУЗ
- Обучающиеся в ординатуре
При разработке КР соблюдались принципы, являющиеся залогом высококачественных и надежных клинических рекомендаций.
Методы, использованные для сбора/селекции доказательств
Поиск в электронных базах данных.
Описание методов, использованных для сбора/селекции доказательств
Доказательной базой для публикации являются публикации, вошедшие в Кокрановскую библиотеку, базы данных EMBASE и MEDLINE. Глубина поиска составляла 10 лет.
Методы, использованные для оценки качества и силы доказательств
Консенсус экспертов.
Оценка значимости в соответствии с рейтинговой схемой (табл. 1).
Методы, использованные для анализа доказательств:
Обзоры опубликованных метаанализов;
Систематические обзоры с таблицами доказательств.
Описание методов, использованных для анализа доказательств
С целью исключения влияния субъективного фактора и минимизации потенциальных ошибок каждое исследование оценивалось независимо, по меньшей мере, двумя независимыми членами рабочей группы. Какие-либо различия в оценках обсуждались всей группой в полном составе. При невозможности достижения консенсуса привлекался независимый эксперт.
Методы, использованные для формулирования рекомендаций
Консенсус экспертов.
Метод валидации рекомендаций
- Внешняя экспертная оценка
- Внутренняя экспертная оценка
Описание метода валидации рекомендаций
Представленные рекомендации в предварительной версии были рецензированы независимыми экспертами, установившими, что доказательства, лежащие в основе настоящих рекомендаций, доступны для понимания.
С настоящими рекомендациями ознакомлены педиатры, которые указали на доходчивость изложения и их важность, как рабочего инструмента повседневной практики.
Все комментарии, полученные от экспертов, тщательно систематизировались и обсуждались председателем и членами рабочей группы и, в случае необходимости, вносились поправки в клинические рекомендации.
Экономический анализ
Анализ стоимости не проводился и публикации по фармакоэкономике не анализировались.
Консультация и экспертная оценка
Проект рекомендаций был рецензирован также независимыми экспертами, которых попросили прокомментировать доходчивость и точность интерпретации доказательной базы, лежащей в основе рекомендаций.
Рабочая группа
Для окончательной редакции и контроля качества рекомендации были повторно проанализированы членами рабочей группы, которые пришли к заключению, что все замечания и комментарии экспертов приняты во внимание, риск систематической ошибки при разработке рекомендаций сведен к минимуму.
Таблица 1. Шкала оценки уровней достоверности доказательств (УДД) для методов диагностики (диагностических вмешательств)
УДД
Расшифровка
1
Систематические обзоры исследований с контролем референсным методом или систематический обзор рандомизированных клинических исследований с применением метаанализа
2
Отдельные исследования с контролем референсным методом или отдельные рандомизированные клинические исследования и систематические обзоры исследований любого дизайна, за исключением рандомизированных клинических исследований, с применением метаанализа
3
Исследования без последовательного контроля референсным методом или исследования с референсным методом, не являющимся независимым от исследуемого метода или нерандомизированные сравнительные исследования, в том числе когортные исследования
4
Несравнительные исследования, описание клинического случая
5
Имеется лишь обоснование механизма действия или мнение экспертов
Таблица 2. Шкала оценки уровней достоверности доказательств (УДД) для методов профилактики, лечения и реабилитации (профилактических, лечебных, реабилитационных вмешательств)
УДД
Расшифровка
1
Систематический обзор РКИ с применением метаанализа
2
Отдельные РКИ и систематические обзоры исследований любого дизайна, за исключением РКИ, с применением метаанализа
3
Нерандомизированные сравнительные исследования, в т.ч. когортные исследования
4
Несравнительные исследования, описание клинического случая или серии случаев, исследования "случай-контроль"
5
Имеется лишь обоснование механизма действия вмешательства (доклинические исследования) или мнение экспертов
Таблица 3. Шкала оценки уровней убедительности рекомендаций (УУР) для методов профилактики, диагностики, лечения и реабилитации (профилактических, диагностических, лечебных, реабилитационных вмешательств)
УУР
Расшифровка
A
Сильная рекомендация (все рассматриваемые критерии эффективности (исходы) являются важными, все исследования имеют высокое или удовлетворительное методологическое качество, их выводы по интересующим исходам являются согласованными)
B
Условная рекомендация (не все рассматриваемые критерии эффективности (исходы) являются важными, не все исследования имеют высокое или удовлетворительное методологическое качество и (или) их выводы по интересующим исходам не являются согласованными)
C
Слабая рекомендация (отсутствие доказательств надлежащего качества (все рассматриваемые критерии эффективности (исходы) являются неважными, все исследования имеют низкое методологическое качество и их выводы по интересующим исходам не являются согласованными)
Механизм обновления клинических рекомендаций предусматривает их систематическую актуализацию - не реже чем один раз в три года, а также при появлении новых данных с позиции доказательной медицины по вопросам диагностики, лечения, профилактики и реабилитации конкретных заболеваний, наличии обоснованных дополнений/замечаний к ранее утвержденным КР, но не чаще 1 раза в 6 месяцев.
Приложение А3
СПРАВОЧНЫЕ МАТЕРИАЛЫ,
ВКЛЮЧАЯ СООТВЕТСТВИЕ ПОКАЗАНИЙ К ПРИМЕНЕНИЮ
И ПРОТИВОПОКАЗАНИЙ, СПОСОБОВ ПРИМЕНЕНИЯ И ДОЗ ЛЕКАРСТВЕННЫХ
ПРЕПАРАТОВ, ИНСТРУКЦИИ ПО ПРИМЕНЕНИЮ
ЛЕКАРСТВЕННОГО ПРЕПАРАТА
Порядки оказания медицинской помощи: Приказ Министерства здравоохранения и социального развития РФ от 16 апреля 2012 г. N 366н "Об утверждении Порядка оказания педиатрической помощи"
Критерии оценки качества медицинской помощи: Приказ Минздрава России 203н от 10 мая 2017 г. "Об утверждении критериев оценки качества медицинской помощи".
Инструкции по применению лекарственных препаратов: https://grls.rosminzdrav.ru/
Примеры формулировки диагноза:
В формулировке диагноза внебольничной пневмонии необходимо отразить нозологическую форму с указанием предполагаемой или верифицированной этиологии, локализацию и распространенность легочного воспаления, степень тяжести, наличие осложнений, сопутствующие заболевания.
- Внебольничная пневмония, пневмококковая, сегментарная (С5) правого легкого, легкое течение.
- Внебольничная пневмония, микоплазменной этиологии, двусторонняя полисегментарная (С7, 8 правого легкого, С5, 6 левого легкого), тяжелое течение.
- Внебольничная пневмония неустановленной этиологии, левосторонняя нижнедолевая, тяжелое течение. Метапневмонический плеврит.
Приложение Б
АЛГОРИТМЫ ДЕЙСТВИЙ ВРАЧА
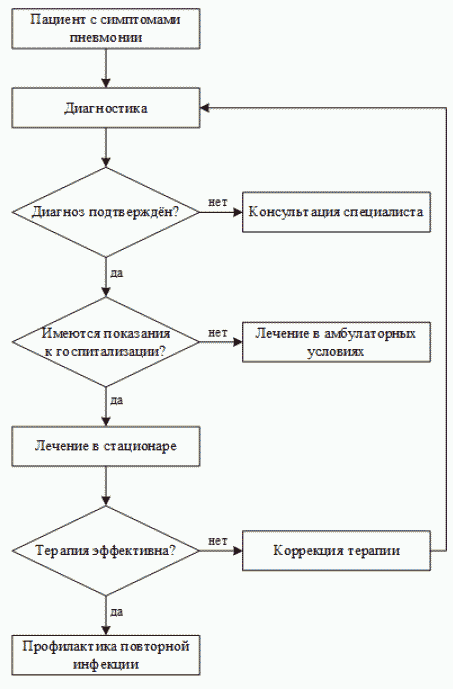
Приложение В
ИНФОРМАЦИЯ ДЛЯ ПАЦИЕНТА
Что такое пневмония?
Пневмония - это воспаление легких, вызванное инфекцией. При пневмонии альвеолы (мелкие воздушные мешочки, из которых состоят легкие) наполняются жидкостью и гноем, из-за чего кислород сложнее проникает в кровь при дыхании.
Каковы симптомы пневмонии?
У человека, болеющего пневмонией, могут быть лихорадка (повышенная температура тела), кашель, затрудненное дыхание.
Симптомы пневмонии зависят от возраста и инфекции, которая вызвала пневмонию. Симптомы пневмонии включают:
- учащенное дыхание (иногда это единственный симптом);
- дыхание с "кряхтением", иногда "свистящее" дыхание ("свистящее" дыхание чаще бывает при бронхите, чем при пневмонии);
- дыхание с усилием (при этом могут наблюдаться раздувание крыльев носа, дыхание животом, усиленная работа межреберных мышц);
- кашель;
- боли в животе (появляются из-за кашля и дыхания с усилием);
- повышенную температуру, часто - озноб (ребенок горячий и дрожит от холода);
- рвоту;
- боли в грудной клетке;
- вялость;
- потерю аппетита и жажды (у старших детей), слабое сосание (у младенцев), что может привести к обезвоживанию;
- в тяжелых случаях - синеватый или серый оттенок губ и ногтевых пластин.
Если пневмония развилась в нижних отделах легких (ближе к животу), то лихорадка, боли в животе или рвота могут проходить без нарушения дыхания.
Что вызывает пневмонию?
Пневмонию вызывают различные микробы, в том числе вирусы, бактерии, грибы и паразиты. Чаще всего бывает бактериальная пневмония.
Некоторые симптомы указывают, какой именно инфекционный агент вызвал пневмонию. Например, у детей школьного возраста пневмония часто связана с микоплазменной инфекцией, при которой помимо обычных симптомов пневмонии отмечаются боль в горле, головная боль и сыпь. У детей первого года жизни встречается хламидийная пневмония, которая сопровождается хорошим самочувствием без лихорадки, но с покраснением глаз. Если пневмония связана с коклюшем, у ребенка могут быть длительные приступы кашля, при которых лицо синеет из-за недостатка кислорода и возникает характерный звук (реприз), когда ребенок шумно вдыхает воздух.
Инкубационный период между попаданием микробов в организм и появлением симптомов болезни бывает разным, что зависит от микроба (например, для респираторно-синцитиального вируса он составляет 4 - 6 дней, а для вируса гриппа - от 18 до 72 часов).
Как врач диагностирует пневмонию?
Врач может заподозрить пневмонию у ребенка после осмотра. Он определит общее состояние ребенка, проведет аускультацию (выслушивание) легких. Могут потребоваться рентгенография легких и анализы крови.
Как лечат пневмонию?
Если врач диагностировал бактериальную пневмонию, потребуется лечение антибиотиком. Чаще всего можно принимать антибиотик через рот дома. Какой антибиотик принимать, скажет врач в зависимости от того, какую инфекцию он подозревает.
Если пневмония связана с вирусом гриппа, а сроки болезни ранние, врач назначит препарат, который эффективен против этого вируса.
Ребенка с пневмонией необходимо госпитализировать в том случае, если:
- необходимо дышать дополнительным кислородом;
- у ребенка имеются осложнения пневмонии;
- инфекция из легких распространилась и попала в кровь;
- у ребенка хроническое заболевание, которое влияет на иммунитет;
- у ребенка повторяющаяся рвота и он не может принимать лекарства внутрь;
- у ребенка коклюш;
- на фоне лечения пневмонии нет улучшений в течение 48 часов.
В больнице ребенку назначат внутривенные антибиотики и, при необходимости, ингаляции. В самых тяжелых случаях может потребоваться лечение в отделении реанимации и интенсивной терапии.
Как родители могут помочь своему ребенку?
Человек, болеющий пневмонией, должен отдыхать и пить много жидкости, пока организм борется с инфекцией. Выполняйте все назначения врача, в том числе, по длительности курса лечения, частоте и времени приема лекарственных препаратов. Не давайте лекарства без согласования с доктором. Измеряйте температуру тела ребенка утром и вечером, сообщайте врачу, если она держится выше 38 °C у ребенка младше 6 месяцев и 38,9 °C у старших детей.
Следите, чтобы губы и ногтевые пластины вашего ребенка были розовыми. Если они стали синеватыми или серыми, срочно обращайтесь к врачу! Это означает, что организм через легкие не получает достаточно кислорода.
Как долго протекает пневмония?
Если назначено правильное лечение, человек выздоравливает от бактериальной пневмонии обычно в течение 1 - 2 недель. Для полного выздоровления от микоплазменной или вирусной пневмонии может потребоваться 4 - 6 недель.
Пневмония заразна?
Сама пневмония не заразна, но вирусные и бактериальные инфекции, которые могут ее вызывать, заразны. Когда микробы присутствуют в выделениях изо рта или из носа инфицированного человека, они могут распространяться с кашлем и чиханием. Микробы могут распространяться через общую посуду и столовые приборы, полотенца и носовые платки.
Можно ли предотвратить пневмонию?
В некоторых случаях пневмонию можно предотвратить с помощью вакцинации, (например, пневмонию, связанную с гемофильной инфекцией типа B, пневмококком, гриппом и коклюшем). Вакцинация против гриппа особенно важна для людей с хроническими болезнями сердца и легких, а также бронхиальной астмой. Недоношенные дети должны получать защиту от РС-вируса путем введения готовых антител (пассивная иммунизация), так как РС-вирусная инфекция тоже может привести к пневмонии у младенцев.
Когда нужно обратиться к врачу?
К врачу нужно обратиться при любых симптомах пневмонии у ребенка, особенно если:
- ребенку трудно дышать или дыхание учащено;
- губы или ногтевые пластины синеватые или серые;
- температура тела выше 38 °C у ребенка младше 6 месяцев или выше 38,9 °C у ребенка старше 6 месяцев.
Приложение Г1 - ГN
ШКАЛЫ ОЦЕНКИ,
ВОПРОСНИКИ И ДРУГИЕ ОЦЕНОЧНЫЕ ИНСТРУМЕНТЫ СОСТОЯНИЯ
ПАЦИЕНТА, ПРИВЕДЕННЫЕ В КЛИНИЧЕСКИХ РЕКОМЕНДАЦИЯХ
Не применяются
