"Клинические рекомендации "Анафилактический шок"
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РОССИЙСКОЙ ФЕДЕРАЦИИ
КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ
АНАФИЛАКТИЧЕСКИЙ ШОК
Кодирование по Международной статистической классификации болезней и проблем, связанных со здоровьем: T78.0, T78.2, T80.5, T88.6
Год утверждения (частота пересмотра): 2020
Возрастная категория: Взрослые, Дети
Год окончания действия:
ID: KP263
Разработчик клинической рекомендации
- Российская ассоциация аллергологов и клинических иммунологов
- Общероссийская общественная организация "Федерация анестезиологов и реаниматологов"
Одобрено Научно-практическим Советом Минздрава РФ
Ключевые слова
Список сокращений
H1-рецепторы - гистаминовые рецепторы 1 типа;
АД - артериальное давление;
АСИТ - аллерген-специфическая иммунотерапия;
АШ - анафилактический шок;
ЛС - лекарственное средство;
НПВП - нестероидные противовоспалительные препараты;
СЛР - сердечно-легочная реанимация
в/в - внутривенно(-ый);
кг - килограмм;
мг - миллиграмм;
мм рт.ст. - миллиметр ртутного столба.
УДД - уровень достоверности доказательств
УУР - уровень убедительности рекомендаций
Термины и определения
Анафилаксия - это жизнеугрожающая системная реакция гиперчувствительности. Она характеризуется быстрым развитием потенциально жизнеугрожающих изменений гемодинамики и/или нарушениями со стороны дыхательной системы. Возможно развитие анафилаксии с поражением кожи, слизистых и желудочно-кишечного тракта без гемодинамических и дыхательных нарушений [1, 2, 3].
1. Краткая информация
1.1 Определение заболевания или состояния (группы заболеваний или состояний)
Анафилактический шок (АШ) - острая недостаточность кровообращения в результате анафилаксии, проявляющаяся снижением систолического артериального давления (АД) ниже 90 мм рт.ст или на 30% от рабочего уровня [1] и приводящая к гипоксии жизненно важных органов [4].
Без выраженных гемодинамических нарушений диагноз шока неправомерен: например, жизнеугрожающий бронхоспазм в сочетании с крапивницей - анафилаксия, но не АШ.
1.2 Этиология и патогенез заболевания или состояния (группы
заболеваний или состояний)
Этиологические факторы: медицинские препараты и материалы, чаще лекарственные средства (ЛС) (31,2 - 46,5%), пищевые продукты (23,3 - 31%), яд перепончатокрылых насекомых (14,9 - 20%) [5, 6, 7, 8, 9]. Возможно развитие жизнеугрожающей анафилаксии на яды других животных, например, змей [10].
Встречаются случаи анафилаксии, когда причину ее развития установить не удается (в 24 - 26% случаев) [6].
Из медицинских препаратов и материалов наиболее часто вызывают АШ антибиотики для парентерального введения (среди них бета-лактамные антибактериальные препараты - пенициллины, цефалоспорины), нестероидные противовоспалительные препараты (НПВП), рентгенконтрастные йодсодержащие вещества, миорелаксанты, латекс [11, 12, 13].
Наиболее частыми провоцирующими факторами пищевой анафилаксии являются коровье молоко, рыба и морепродукты, орехи, арахис, яйца [14, 15].
Вид триггера, наиболее часто вызывающего анафилаксию, зависит от возраста пациента. Так, в детском возрасте наиболее частая причина - пищевые продукты, у взрослых - ЛС и яд перепончатокрылых [16, 17].
Патогенез: реакции гиперчувствительности немедленного типа, как правило, протекающие с участием иммуноглобулинов Е, фиксированных на поверхности мембран базофилов и тучных клеток (1-й тип реакций гиперчувствительности по Gell и Coombs) [18].
1.3 Эпидемиология заболевания или состояния (группы
заболеваний или состояний)
По данным зарубежных ученых, частота встречаемости анафилаксии в общей популяции варьирует в широких пределах 1,5 - 7,9 на 100000 населения в год [5, 12].
Систематизированные данные по частоте встречаемости анафилаксии и АШ в Российской Федерации в настоящее время не представлены. Однако есть данные по отдельному региону: в г. Казань заболеваемость АШ в 2012 г. составила 0,37 на 10000 населения [19].
При этом смертность от анафилаксии составляет до 0,0001% [12], а летальность - до 1% [20, 21].
1.4 Особенности кодирования заболевания или состояния
(группы заболеваний или состояний) по Международной
статистической классификации болезней и проблем,
связанных со здоровьем
T78.0 - Анафилактический шок, вызванный патологической реакцией на пищу;
T78.2 - Анафилактический шок, неуточненный;
T80.5 - Анафилактический шок, связанный с введением сыворотки;
T88.6 - Анафилактический шок, обусловленный патологической реакцией на адекватно назначенное и правильно примененное лекарственное средство.
1.5 Классификация заболевания или состояния (группы
заболеваний или состояний)
Существуют различные классификации АШ в зависимости от степени тяжести гемодинамических нарушений, скорости развития, клинических проявлений.
По степени тяжести:
1 степень тяжести АШ: Гемодинамические нарушения незначительные, артериальное давление (АД) снижено на 30 - 40 мм рт.ст. от рабочих величин. Начало АШ может сопровождаться появлением предвестников (зуд кожи, сыпь, першение в горле, кашель и др.). Пациент в сознании, может быть возбуждение или вялость, беспокойство, страх смерти и пр. Отмечается чувство жара, шум в ушах, головная боль, сжимающая боль за грудиной. Кожные покровы гиперемированы, возможны крапивница, ангиоотек, риноконъюнктивит, кашель и пр.
2 степень тяжести АШ: Гемодинамические нарушения более выражены. Продолжается снижение АД ниже 90 - 60/40 мм рт.ст. Возможна потеря сознания. У больного может быть чувство беспокойства, страха, ощущение жара, слабость, зуд кожи, крапивница, ангиоотек, симптомы ринита, затруднение глотания, осиплость голоса (вплоть до афонии), головокружение, шум в ушах, парестезии, головная боль, боли в животе, в пояснице, в области сердца. При осмотре - кожа бледная, иногда синюшная, одышка, стридорозное дыхание, хрипы в легких. Тоны сердца глухие, тахикардия, тахиаритмия. Может быть рвота, непроизвольное мочеиспускание и дефекация.
3 степень тяжести АШ: Потеря сознания, АД 60 - 40/0 мм рт.ст. Нередко судороги, холодный липкий пот, цианоз губ, расширение зрачков. Тоны сердца глухие, сердечный ритм неправильный, пульс нитевидный.
4 степень тяжести АШ: АД не определяется. Тоны сердца и дыхание не прослушиваются. Остановка кровообращения и дыхания - применяется протокол сердечно-легочной реанимации.
Гипотония для детей определена как:
< 70 мм рт.ст. от 1 месяца до 1-го года
[< 70 мм рт.ст + (2 х возраст в годах)] от 1 до 10 лет,
< 90 мм рт.ст от 11 до 17 лет.
Первым признаком гипотонии у детей может быть быстро нарастающая тахикардия [22, 23]. По характеру течения:
а) Злокачественное течение характеризуется острым началом с быстрым падением АД (диастолическое - до 0 мм рт.ст.), нарушением сознания и нарастанием симптомов дыхательной недостаточности с явлениями бронхоспазма. Данная форма достаточно резистентна к интенсивной терапии и прогрессирует с развитием тяжелого отека легких, стойкого падения АД и глубокой комы. Чем быстрее развивается анафилактический шок, тем более вероятно развитие тяжелого анафилактического шока с возможным летальным исходом. Именно поэтому для данного течения анафилактического шока характерен неблагоприятный исход.
б) Острое доброкачественное течение характерно для типичной формы АШ. Расстройство сознания носит характер оглушения или сопора, сопровождается умеренными функциональными изменениями сосудистого тонуса и признаками дыхательной недостаточности. Для острого доброкачественного течения АШ характерны наличие хорошего эффекта от своевременной и адекватной терапии, благоприятный исход.
в) Затяжной характер течения наблюдается после проведения активной противошоковой терапии, которая дает временный или частичный эффект. В последующий период симптоматика не такая острая, как при первых двух разновидностях АШ, но отличается резистентностью к терапевтическим мерам, что нередко приводит к формированию таких осложнений, как пневмония, гепатит, энцефалит. Данное течение характерно для АШ, развившегося вследствие введения препаратов пролонгированного действия.
г) Рецидивирующее течение характеризуется возникновением повторного шокового состояния после первоначального купирования его симптомов. Часто развивается после применения ЛС пролонгированного действия. Рецидивы по клинической картине могут отличаться от первоначальной симптоматики, в ряде случаев имеют более тяжелое и острое течение, более резистентны к терапии.
д) Абортивное течение - наиболее благоприятное. Часто протекает в виде асфиктического варианта АШ. Гемодинамические нарушения при этой форме АШ выражены минимально. Купируется достаточно быстро [24].
По доминирующей клинической симптоматике:
а) Типичный вариант - гемодинамические нарушения часто сочетаются с поражением кожи и слизистых (крапивница, ангиоотек), бронхоспазм.
б) Гемодинамический вариант - гемодинамические нарушения выступают на первый план или носят изолированный характер.
в) Асфиктический вариант - преобладают симптомы острой дыхательной недостаточности.
г) Абдоминальный вариант - преобладают симптомы поражения органов брюшной полости в сочетании с гемодинамическими или асфиктическими проявлениями.
д) Церебральный вариант - преобладают симптомы поражения центральной нервной системы в сочетании с гемодинамическими или асфиктическими проявлениями [24].
1.6 Клиническая картина заболевания или состояния (группы
заболеваний или состояний)
АШ обычно развивается в течение двух часов после воздействия аллергена, обычно в течение 30 минут при пищевой аллергии и быстрее при реакции на ЛС для парентерального введения или яд насекомых. В случаях фатальных реакций среднее время от первых симптомов до остановки кровообращения составляло 30, 15 и 5 минут для пищевых продуктов, ядов насекомых и ЛС для парентерального введения соответственно [25, 26].
Для клинической картины развития анафилаксии и АШ характерно наличие одного из трех диагностических критериев:
- Острое начало заболевания (от нескольких минут до нескольких часов) с вовлечением кожи и/или слизистых (генерализованная крапивница, зуд или гиперемия, отек губ, языка, небного язычка) в сочетании с:
А) респираторными нарушениями (диспноэ, бронхоспазм, свистящие хрипы, снижение скорости потока, гипоксемия);
Б) снижение АД или ассоциированные с ним симптомы поражения органов-мишеней (гипотония, потеря сознания, недержание вследствие расслабления сфинктеров).
2. Два или более из следующих симптомов, возникших остро после контакта с возможным аллергеном, но при обязательном наличии жизнеугрожающих нарушений со стороны дыхания и/или кровообращения:
А) Поражение кожи и/или слизистых в виде генерализованной крапивницы, зуда и/или эритемы, отека губ, языка, век, ушей, небного язычка.
Б) Респираторные проявления (затруднение дыхания, одышка, кашель, заложенность носа, чихание, хрипы в груди, стридор, гипоксемия).
В) Внезапное снижение АД и, как следствие, развитие коллапса, синкопальных состояний, недержания вследствие расслабления сфинктеров.
Г) Персистирующие гастроинтестинальные нарушения в виде спастических болей в животе, рвоты.
3. Снижение АД после контакта с известным для данного пациента аллергеном. Критерии снижения АД см. раздел 1.5 Классификация по степени тяжести [1, 27, 28].
2. Диагностика
Как правило, диагноз АШ устанавливается на основании клинической картины заболевания (острое начало характерных симптомов через минуты - часы после контакта с триггером) и обстоятельств, при которых возникла реакция (применение ЛС, употребление пищевого продукта, ужаление перепончатокрылым, без установленной причины) [16].
Дифференциальная диагностика проводится с:
- другими видами шока (кардиогенный, септический и пр.);
- другими острыми состояниями, сопровождающимися артериальной гипотонией, нарушением дыхания и сознания: острая сердечно-сосудистая недостаточность, инфаркт миокарда, синкопальные состояния, тромбоэмболия легочной артерии, эпилепсия, солнечный и тепловой удары, гипогликемия, гиповолемия, передозировка ЛС, аспирация и др.;
- вазовагальными реакциями;
- психогенными реакциями (истерия, панические атаки);
- системным мастоцитозом [4].
2.1 Жалобы и анамнез
- Рекомендуется всем пациентам с предполагаемыми анафилаксией или АШ собрать информацию о всех возможных провоцирующих факторах с целью их верификации [4, 22].
Уровень убедительности данных C (уровень достоверности данных 5).
Комментарий: Сбор анамнеза и жалоб чаще всего возможен после стабилизации состояния и играет важную роль для постановки диагноза анафилаксии и АШ, определения причины его развития и профилактики повторных реакций.
- При сборе анамнеза у всех пациентов рекомендуется обратить внимание на:
- обстоятельства, при которых развился АШ (введение ЛС, употребление пищевого продукта, ужаление насекомым, проведение АСИТ).
- время возникновения реакции - внезапное развитие характерных симптомов (через минуты, часы) после воздействия триггера, часто быстрое прогрессирование симптомов.
- наличие факторов, повышающих риск развития тяжелого АШ (пожилой возраст, сопутствующая патология: бронхиальная астма и другие хронические заболевания органов дыхания, тяжелые атопические заболевания, сердечно-сосудистая патология, мастоцитоз, прием бета-адреноблокаторов и ингибиторов ангиотензин-конвертирующего фермента (АКФ) и др.) [4, 14, 22, 23, 29].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 4)
- Рекомендуется всем пациентам с предполагаемыми анафилаксией или АШ оценить характерные для клинической картины жалобы с целью постановки диагноза, определения варианта, характера течения, степени тяжести заболевания [4, 22].
Уровень убедительности данных C (уровень достоверности данных 5)
Комментарий: Жалобы пациента зависят от степени тяжести, доминирующей клинической симптоматики, характера течения АШ.
Жалобы (при сохраненном сознании) на кожный зуд, высыпания на коже, отек глаз, слизистой полости рта, слизистые выделения из носа, чихание, кашель, одышку, боли в груди, животе, металлический привкус во рту, беспокойство, чувство страха, тревогу, озноб, слабость, головокружение, онемение языка, пальцев, шум в ушах, ухудшение зрения, тошноту, схваткообразные боли в животе [22, 30].
2.2 Физикальное обследование
- Рекомендуется всем пациентам с анафилаксией или АШ провести физикальный осмотр с целью постановки диагноза, определения варианта, характера течения, степени тяжести [22, 24].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
Комментарий: Обязательным критерием анафилаксии/АШ являются жизнеугрожающие нарушения со стороны дыхания и/или снижение АД в сочетании с нарушениями со стороны других органов и систем:
- сердечно-сосудистой системы: тахикардия, брадикардия, нарушения ритма сердца, сжимающая боль за грудиной, шум в ушах, парестезии, недержание мочи, кала, остановка сердца;
- кожных покровов и слизистых: эритема и гиперемия, генерализованный зуд кожи и слизистых, уртикарные высыпания, ангиоотек губ, языка, периорбитальный отек, конъюнктивит, на более поздних стадиях - бледность, холодный пот, цианоз губ;
- дыхательной системы: ринит, ринорея, чихание, одышка, кашель, бронхоспазм, гиперсекреция слизи, дисфония, стридор, отек дыхательных путей (возможно развитие асфиксии при отеке гортани);
- центральной нервной системы: головная боль, головокружение, изменение поведения, возбуждение, вялость, страх смерти, судороги, потеря сознания, мидриаз;
- желудочно-кишечного тракта: боль в животе, тошнота, рвота, диарея;
- других органов и систем: металлический привкус во рту, метроррагия [22].
2.3 Лабораторные диагностические исследования
- Рекомендуется пациентам с подозрением на анафилаксию/АШ для дифференциальной диагностики с другими видами шока определение активности сывороточной триптазы в крови через 15 минут - 3 часа после возникновения первых симптомов и после выздоровления [12, 19]. Диагностически значимым является повышение уровня триптазы выше, чем (1,2 x базальный уровень триптазы + 2 мг/дл) [27].
Уровень убедительности рекомендаций - C (уровень достоверности доказательств - 5)
Комментарии: Нормальный уровень сывороточной триптазы не исключает диагноз АШ. Уровень сывороточной триптазы может повышаться при других состояниях (инфаркт миокарда, травма, эмболия амниотическими водами, синдром внезапной младенческой смерти, мастоцитоз) [31, 32]. В настоящее время тест недоступен к экстренному применению в широкой клинической практике.
2.4 Инструментальные диагностические исследования
- Рекомендуется всем пациентам с анафилаксией/АШ обязательно мониторировать АД, пульс, частоту дыхательных движений для оказания неотложной помощи [33, 34].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
Комментарий: при отсутствии возможности подсоединить монитор измерять АД, пульс вручную каждые 2 - 5 минут, контролировать уровень оксигенации [4].
2.5 Иные диагностические исследования
Не проводятся.
3. Лечение
3.1 Консервативное лечение
При выявлении критериев анафилаксии, АШ любыми лицами, необходимо немедленно вызвать помощь для оказания первой медицинской помощи [22, 30].
- Рекомендуется всем пациентам с анафилаксией/АШ незамедлительно ввести эпинефрин** для купирования анафилаксии/АШ [13, 35].
Уровень убедительности рекомендаций A (уровень достоверности доказательств - 3)
- Рекомендуется всем пациентам с анафилаксией/АШ в/м введение эпинефрина** в переднебоковую поверхность верхней трети бедра, при необходимости - через одежду (данная локализация предпочтительна в сравнении с введением в дельтовидную мышцу и подкожным введением) для купирования анафилаксии/АШ [35, 36, 37, 38].
Уровень убедительности рекомендаций B (уровень достоверности доказательств - 2)
- Рекомендуется всем пациентам с анафилаксией/АШ введение эпинефрина** из расчета 0,01 мг/кг, максимальная разовая доза для взрослого пациента составляет 0,5 мг, для ребенка - 6 - 12 лет - 0,3 мг, до 6 лет - 0,15 мг для купирования анафилаксии/АШ [2, 22].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
- Рекомендуется пациенту с анафилаксией/АШ при отсутствии ответа на первую дозу не менее, чем через 5 минут, в/м ввести повторную дозу эпинефрина** для достижения клинического эффекта [30, 39].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
- Рекомендуется пациенту с анафилаксией/АШ при недостаточном ответе на 2 и более дозы эпинефрина** в/м, в/в введение эпинефрина** осуществлять только при мониторировании сердечной деятельности [30].
Уровень убедительности рекомендаций B (уровень достоверности доказательств - 3)
- Рекомендуется пациенту с анафилаксией/АШ при отсутствии эффекта от в/м введения эпинефрина** ввести его в/в в разведении до 1:10000 (1 мл раствора эпинефрина** на 10 мл раствора натрия хлорида** 0,9%) для купирования анафилаксии/АШ [39, 42, 43].
Уровень убедительности рекомендаций C (уровень достоверности доказательств 5).
- Рекомендуется пациенту с анафилаксией/АШ при неэффективности трех болюсов эпинефрина**, введенных в/в или в/м, начать инфузию эпинефрина** в дозе 0,1 мкг/кг/мин с титрованием дозы (до 1 мкг/кг/мин) для купирования анафилаксии/АШ [42, 44].
Уровень убедительности рекомендаций C (уровень достоверности доказательств 5).
- Рекомендуется всем пациентам с анафилаксией/АШ прекратить поступление предполагаемого аллергена в организм для купирования анафилаксии/АШ [4, 30].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
Комментарий: при развитии АШ на: в/в введение ЛС - немедленно остановить введение ЛС, сохранить венозный доступ; яд перепончатокрылых - удалить жало (при наличии), выше места ужаления на конечность наложить венозный жгут [4]. Если удаление аллергена требует значительных затрат времени (например, промывания желудка), делать этого не следует.
- Рекомендуется всех пациентов с анафилаксей/АШ уложить в положение на спине, приподнять нижние конечности. В случае, если пациент без сознания, провести прием Сафара для обеспечения проходимости дыхательных путей [4, 44].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
Комментарий: нельзя поднимать пациента пли переводить его в положение сидя, так как это в течение нескольких секунд может привести к фатальному исходу.
В случае, если пациент без сознания, следует повернуть его голову в сторону, выдвинуть нижнюю челюсть для предупреждения западения языка, асфиксии и предотвращения аспирации рвотными массами. Если у пациента установлены зубные протезы, их необходимо удалить [4].
- Рекомендуется всем пациентам с анафилаксией/АШ обеспечить поступление кислорода средним потоком через лицевую маску для восполнения кислорода в тканях организма [28, 30].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
- Рекомендуется пациенту с анафилаксией/АШ после введения эпинефрина** в/в введение солевых растворов болюсно для профилактики гиповолемии [30].
Комментарий: если вызвавшее аллергию ЛС вводилось в/в, то необходимо сохранить доступ [24]. Рекомендованная доза солевых растворов составляет 20 мл/кг массы тела [28]. Применяется подогретый (по возможности) 0,9% раствор натрия хлорида** или, предпочтительнее, сбалансированный солевой раствор (500 - 1000 мл для пациента с нормотензией и 1000 - 2000 мл для пациента с артериальной гипотензией); при наличии в анамнезе сердечной недостаточности - не более 250 мл за 5 - 10 мин, у детей - 20 мл/кг [43]. Растворы декстрозы** не рекомендуются вследствие быстрой экстравазации введенного объема [45].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
- Рекомендуется пациенту с анафилаксией/АШ после введения эпинефрина** введение кортикостероидов для системного использования для снижения риска продленной фазы респираторных проявлений [4, 30].
Начальные дозы: Взрослым: дексаметазон** 8 - 32 мг в/в капельно, или преднизолон** 90 - 120 мг в/в капельно или струйно, или #метилпреднизолон** 50 - 120 мг в/в струйно, или гидрокортизон** 200 мг в/м или в/в медленно, #бетаметазон 8 - 32 мг в/в капельно. Детям: #метилпреднизолон** 1 мг/кг, максимум 50 мг, или #преднизолон** 2 - 5 мг/кг, или гидрокортизон** детям старше 12 лет - 100 мг, 6 - 12 лет - 50 мг, младше 6 лет - 25 мг в/м или в/в медленно, или #бетаметазон 20 - 125 мкг/кг или 0,6 - 3,75 мг/мл через 12 или 24 ч. [39, 46].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
Комментарии: Длительность и доза кортикостероидов для системного использования подбирается индивидуально в зависимости от тяжести клинических проявлений.
- Не рекомендуется пульс-терапия кортикостероидами для системного использования пациентам с анафилаксией/АШ [4].
Уровень убедительности данных C (уровень достоверности данных 5)
- Рекомендуется пациенту с анафилаксией/АШ после стабилизации АД, если есть проявления со стороны кожи и слизистых, введение антигистаминных препаратов системного действия для уменьшения проницаемости капилляров, отека тканей, зуда и гиперемии.
Рекомендуемые дозировки: клемастин 0,1% - 2 мл (2 мг) взрослым для в/в или в/м введения, детям - в/м по 25 мкг/кг в сутки, разделяя на 2 инъекции; хлоропирамин** 2% - 1 мл (20 мг) для в/в или в/м введения взрослым 1 - 2 мл, детям - начинают лечение с дозы 5 мг (0,25 мл); дифенгидрамин** для взрослого - 25 - 50 мг, для ребенка весом менее 35 - 40 кг - 1 мг/кг, максимально 50 мг [1, 32, 39, 47].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
Комментарий: Начало действия антигистаминных препаратов существенно превышает начало действия эпинефрина**, поэтому в данном случае нет пользы их немедленного введения после возникновения эпизода анафилаксии/АШ. Но существенным ограничением является факт возможного усугубления гипотензии при быстром внутривенном введении. Поэтому для взрослых дифенгидрамин** назначается медленно (не менее 5 мин) внутривенно в дозе 25 - 50 мг [45]. Детям, весом менее 35 - 40 кг - 1 мл/кг, максимально 50 мг. Запрещен при недоношенности и в период новорожденности.
- Рекомендуется пациентам с анафилаксией/АШ при сохраняющемся бронхоспазме, несмотря на введение эпинефрина**, применение бета2-адреностимулятора селективного [30].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
3.2 Хирургическое лечение
Не проводится.
3.3 Иное лечение
Не проводится.
Диетотерапия и обезболивание не применяется
4. Реабилитация
Не разработана.
5. Профилактика
- Рекомендуется всем пациентам с анафилаксией/АШ консультация врача аллерголога-иммунолога для выявления аллергена, вызвавшего АШ и получения рекомендаций по дальнейшему предотвращению контакта с аллергеном [30].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
- Рекомендуется всех пациентов с анафилаксией/АШ обучить оказанию первой помощи в случае развития повторного АШ [30].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
- Рекомендуется всем пациентам с отягощенным аллергологическим анамнезом перед оперативным вмешательством, рентгеноконтрастным исследованием проводить премедикацию: за 1 час до вмешательства вводят #дексаметазон** 4 - 8 мг или #преднизолон** 30 - 60 мг в/м или в/в капельно на 0,9%-растворе натрия хлорида**; клемастин 0,1% - 2 мл или #хлоропирамин** 0,2% - 1 - 2 мл в/м или в/в на 0,9% растворе натрия хлорида** или 5% растворе декстрозы** [39].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
Организация оказания медицинской помощи
Вызов реанимационной бригады или скорой медицинской помощи.
Показания к госпитализации
Показана экстренная госпитализация в стационар с отделением интенсивной терапии и реанимации при диагностике анафилаксии/АШ. Госпитализация в отделении реанимации не менее 24 часов.
Показания к выписке пациента из стационара
При купировании анафилаксия или АШ, учитывая невозможность предсказать их затяжное или рецидивирующее течение, показана госпитализация на срок не менее 12 - 24 часов [30]. При необходимости возможно продление на 2 - 3 суток. В течение 3 - 4 недель могут сохраняться нарушения функции различных органов и систем, в связи с чем требуется амбулаторное наблюдение [24].
6. Дополнительная информация, влияющая на течение
и исход заболевания
Прогноз
Даже при правильно оказанной медицинской помощи возможен летальный исход [33, 34, 43, 44, 45, 48, 49, 50, 51].
Критерии оценки качества медицинской помощи
N
Критерии качества
Оценка выполнения
1
Прекращение поступления аллергена в организм
Да
Нет
2
Немедленное введение эпинефрина**
Да
Нет
3
Введение эпинефрина** должно проводиться в/м в переднебоковую поверхность верхней трети бедра
Да
Нет
4
Введение кортикостероидов для системного использования для снижения риска продленной фазы респираторных проявлений
Да
Нет
5
Вызов реанимационной бригады или скорой медицинской помощи
Да
Нет
6
Положение больного горизонтально на спине с поднятыми нижними конечностями и повернутой набок головой
Да
Нет
7
Рекомендована подача кислорода при средней скорости потока через лицевую маску
Да
Нет
8
При отсутствии ответа на первую дозу повторная доза эпинефрина** может быть введена в/м не менее чем через 5 минут после предыдущей
Да
Нет
9
Эпинефрин** в/в может вводится при недостаточном ответе на 2 и более дозы эпинефрина** в/м, только при мониторировании сердечной деятельности
Да
Нет
10
Мониторирование пульса, АД, частота дыхательных движений
Да
Нет
Список литературы
1. Sampson H,  A, Campbell R et al. Second symposium on the definition and management of anaphylaxis: Summary report-Second National Institute of Allergy and Infectious Disease/Food Allergy and Anaphylaxis Network symposium. Journal of Allergy and Clinical Immunology. 2006; 117(2): 391 - 397. doi:10.1016/j.jaci.2005.12.1303
A, Campbell R et al. Second symposium on the definition and management of anaphylaxis: Summary report-Second National Institute of Allergy and Infectious Disease/Food Allergy and Anaphylaxis Network symposium. Journal of Allergy and Clinical Immunology. 2006; 117(2): 391 - 397. doi:10.1016/j.jaci.2005.12.1303
2. Soar J, Pumphrey R, Cant A et al. Emergency treatment of anaphylactic reactions-Guidelines for healthcare providers. Resuscitation. 2008; 77(2): 157 - 169. doi:10.1016/j.resuscitation.2008.02.001
3. Shaker M, Wallace D, Golden D et al. Anaphylaxis - a 2020 practice parameter update, systematic review, and Grading of Recommendations, Assessment, Development and Evaluation (GRADE) analysis. Journal of Allergy and Clinical Immunology. 2020. doi:10.1016/j.jaci.2020.01.017
4. Аллергология. Федеральные клинические рекомендации. Главные редакторы акад. РАН Р.М. Хаитов, проф. Н.И. Ильина. - М., 2014. - С. 35 - 47.
5. Wood R, Camargo C, Lieberman P et al. Anaphylaxis in America: The prevalence and characteristics of anaphylaxis in the United States. Journal of Allergy and Clinical Immunology. 2014; 133(2): 461 - 467. doi:10.1016/j.jaci.2013.08.016
6. Turner P, Gowland M, Sharma V et al. Increase in anaphylaxis-related hospitalizations but no increase in fatalities: An analysis of United Kingdom national anaphylaxis data, 1992 - 2012. Journal of Allergy and Clinical Immunology. 2015; 135(4): 956 - 963. el. doi:10.1016/j.jaci.2014.10.021
7. Ye Y, Kim M, Kang H et al. Predictors of the Severity and Serious Outcomes of Anaphylaxis in Korean Adults: A Multicenter Retrospective Case Study. Allergy Asthma Immunol Res. 2015; 7(1): 22. doi:10.4168/aair.2015.7.1.22
8. Vale S, Smith J, Said M, Dunne G, Mullins R, Loh R. ASCIA guidelines for prevention of anaphylaxis in schools, pre-schools and childcare: 2012 update. J Paediatr Child Health. 2013; 49(5): 342 - 345. doi:10.1111/jpc.12166
9. Sole D, Ivancevich J, Borges M et al. Anaphylaxis in Latin America: a report of the online Latin American survey on anaphylaxis (OLASA). Clinics. 2011; 66(6): 943 - 947. doi:10.1590/s1807-59322011000600004
10. Ryan K, Martin Caravati E. Life-threatening anaphylaxis following envenomation by two different species of Crotalidae. J Wilderness Med. 1994; 5(3): 263 - 268. doi:10.1580/0953-9859-5.3.263
11. Fischer D, Vander Leek T, Ellis A, Kim H. Anaphylaxis. Allergy, Asthma & Clinical Immunology. 2018; 14(S2). doi:10.1186/s13223-018-0283-4
12. Panesar S, Javad S, de Silva D et al. The epidemiology of anaphylaxis in Europe: a systematic review. Allergy. 2013; 68(11): 1353 - 1361. doi:10.1111/all.12272
13. Simons F, Ebisawa M, Sanchez-Borges M et al. 2015 update of the evidence base: World Allergy Organization anaphylaxis guidelines. World Allergy Organization Journal. 2015; 8: 32. doi:10.1186/s40413-015-0080-1
14. Есакова Н.В., Пампура А.Н. Пищевая анафилаксия у детей: ретроспективный анализ 53 случаев. Российский Аллергологический Журнал, 2013; 5: 22 - 27.
15. Bock S,  A, Sampson H. Fatalities due to anaphylactic reactions to foods. Journal of Allergy and Clinical Immunology. 2001; 107(1): 191 - 193. doi:10.1067/mai.2001.112031
A, Sampson H. Fatalities due to anaphylactic reactions to foods. Journal of Allergy and Clinical Immunology. 2001; 107(1): 191 - 193. doi:10.1067/mai.2001.112031
16. Sampson H,  A, Bock S et al. Symposium on the Definition and Management of Anaphylaxis: Summary report. Journal of Allergy and Clinical Immunology. 2005; 115(3): 584 - 591. doi:10.1016/j.jaci.2005.01.009
A, Bock S et al. Symposium on the Definition and Management of Anaphylaxis: Summary report. Journal of Allergy and Clinical Immunology. 2005; 115(3): 584 - 591. doi:10.1016/j.jaci.2005.01.009
17. Simons F. Anaphylaxis. Journal of Allergy and Clinical Immunology. 2010; 125(2): S161 - S181. doi:10.1016/j.jaci.2009.12.981
18. Clinical aspects of Immunology, 3-d, Gell PGH, Coombs RRA, Lachmann R. Oxford: Blackwell Scintific Publications, 1975
19. Сафина Л.Ф., Фассахов Р.С, Решетникова И.Д. с соавт. Анафилактический шок: ретроспективный анализ госпитализаций по данным аллергологического отделения города Казани. Практическая Медицина. 2014; 7(83): 91 - 95.
20. Ma L, Danoff T, Borish L. Case fatality and population mortality associated with anaphylaxis in the United States. Journal of Allergy and Clinical Immunology. 2014; 133(4): 1075 - 1083. doi:10.1016/j.jaci.2013.10.029
21. Mehr S, Liew W, Tey D, Tang M. Clinical predictors for biphasic reactions in children presenting with anaphylaxis. Clinical & Experimental Allergy. 2009; 39(9): 1390 - 1396. doi:10.1111/j.1365-2222.2009.03276.x
22. Simons F, Ardusso L, ![]() M et al. World Allergy Organization Guidelines for the Assessment and Management of Anaphylaxis. World Allergy Organization Journal. 2011; 4(2): 13 - 37. doi:10.1097/wox.0b013e318211496c
M et al. World Allergy Organization Guidelines for the Assessment and Management of Anaphylaxis. World Allergy Organization Journal. 2011; 4(2): 13 - 37. doi:10.1097/wox.0b013e318211496c
23. Lieberman P, Nicklas R, Oppenheimer J et al. The diagnosis and management of anaphylaxis practice parameter: 2010 Update. Journal of Allergy and Clinical Immunology. 2010; 126(3): 477 - 480. e42. doi:10.1016/j.jaci.2010.06.022
24. Лопатин А.С. Лекарственный анафилактический шок. - М.: Медицина, 1983
25. de Silva I, Mehr S, Tey D, Tang M. Paediatric anaphylaxis: a Syear retrospective review. Allergy. 2008; 63(8): 1071 - 1076. doi:10.1111/j.1398-9995.2008.01719.x
26. Pumphrey RSH. Lessons for management of anaphylaxis from a study of fatal reactions. Clin Exp Allergy 2000; 30: 1144 - 1150.
27. Cox L, Larenas-Linnemann D, Lockey R, Passalacqua G. Speaking the same language: The World Allergy Organization Subcutaneous Immunotherapy Systemic Reaction Grading System. Journal of Allergy and Clinical Immunology. 2010; 125(3): 569 - 574. e7. doi:10.1016/j.jaci.2009.10.060
28. Simons F. Anaphylaxis in infants: Can recognition and management be improved?. Journal of Allergy and Clinical Immunology. 2007; 120(3): 537 - 540. doi:10.1016/j.jaci.2007.06.025
29. Worm M, Edenharter G, ![]() F et al. Symptom profile and risk factors of anaphylaxis in Central Europe. Allergy. 2012; 67(5): 691 - 698. doi:10.1111/j.1398-9995.2012.02795.x
F et al. Symptom profile and risk factors of anaphylaxis in Central Europe. Allergy. 2012; 67(5): 691 - 698. doi:10.1111/j.1398-9995.2012.02795.x
30. Muraro A, Roberts G, Worm M et al. Anaphylaxis: guidelines from the European Academy of Allergy and Clinical Immunology. Allergy. 2014; 69(8): 1026 - 1045. doi:10.1111/all.12437
31. Valent P, Akin C, Arock M et al. Definitions, Criteria and Global Classification of Mast Cell Disorders with Special Reference to Mast Cell Activation Syndromes: A Consensus Proposal. Int Arch Allergy Immunol. 2012; 157(3): 215 - 225. doi:10.1159/000328760
32. Laroche D, Gomis P, Gallimidi E, Malinovsky J, Mertes P. Diagnostic Value of Histamine and Tryptase Concentrations in Severe Anaphylaxis with Shock or Cardiac Arrest during Anesthesia. Anesthesiology. 2014; 121(2): 272 - 279. doi:10.1097/aln.0000000000000276
33. Soar J, Pumphrey R, Cant A et al. Emergency treatment of anaphylactic reactions - Guidelines for healthcare providers. Resuscitation. 2008; 77(2): 157 - 169. doi:10.1016/j.resuscitation.2008.02.001
34. Brown S, Mullins R, Gold M. 2. Anaphylaxis: diagnosis and management. Medical Journal of Australia. 2006; 185(5): 283 - 289. doi:10.5694/j.1326-5377.2006.tb00S63.x
35. Simons F, Roberts J, Gu X, Simons K. Epinephrine absorption in children with a history of anaphylaxis. Journal of Allergy and Clinical Immunology. 1998; 101(1): 33 - 37. doi:10.1016/s0091-6749(98)70190-3
36. Simons F, Gu X, Simons K. Epinephrine absorption in adults: Intramuscular versus subcutaneous injection. Journal of Allergy and Clinical Immunology. 2001; 108(5): 871 - 873. doi:10.1067/mai.2001.119409
37. Sampson H, Mendelson L, Rosen J. Fatal and Near-Fatal Anaphylactic Reactions to Food in Children and Adolescents. New England Journal of Medicine. 1992; 327(6): 380 - 384. doi:10.1056/nejml99208063270603
38.  E, Buxrud T, Harboe S. Severe anaphylactic reactions outside hospital: etiology, symptoms and treatment. Acta Anaesthesiol Scand. 1988; 32(4): 339 - 342. doi:10.1111/j.1399-6576.1988.tb02740.x
E, Buxrud T, Harboe S. Severe anaphylactic reactions outside hospital: etiology, symptoms and treatment. Acta Anaesthesiol Scand. 1988; 32(4): 339 - 342. doi:10.1111/j.1399-6576.1988.tb02740.x
39. Незабудкин С.Н., Галустян А.Н., Незабудкина А.С, Сардарян И.С, Погорельчук В.В., Рукуйжа М.С. Анафилактический шок. Современный взгляд. Медицина: теория и практика. 2018, Том 3, N 4, с. 143 - 150.
40. Sheikh A. et al. Adrenaline for the treatment of anaphylaxis: Cochrane systematic review//Allergy. - 2009. - T. 64. - N. 2. - C. 204 - 212.
41. Campbell R. L. et al. Epinephrine in anaphylaxis: higher risk of cardiovascular complications and overdose after administration of intravenous bolus epinephrine compared with intramuscular epinephrine//The Journal of Allergy and Clinical Immunology: In Practice. - 2015. - T. 3. - N. 1.- C. 76 - 80.
42. McLean-Tooke A, Bethune C, Fay A, Spickett G. Adrenaline in the treatment of anaphylaxis: what is the evidence? BMJ 2003; 327(7427): p. 1332 - 1335. Doi:10/1136/bmj.327.7427.1332
43. Anaphylaxis: Emergency treatment guidelines, 2017 (https://allergy.org.au/)
44. Harper N, Dixon T, ![]() P et al. Suspected Anaphylactic Reactions Associated with Anaesthesia. Anaesthesia. 2009; 64(2): 199 - 211. doi:10.1111/j.1365-2044.2008.05733.x
P et al. Suspected Anaphylactic Reactions Associated with Anaesthesia. Anaesthesia. 2009; 64(2): 199 - 211. doi:10.1111/j.1365-2044.2008.05733.x
45. Pumphrey R, Gowland M. Further fatal allergic reactions to food in the United Kingdom, 1999 - 2006. Journal of Allergy and Clinical Immunology. 2007; 119(4): 1018 - 1019. doi:10.1016/j.jaci.2007.01.021
46. Тактика диагностики и лечения аллергических заболеваний и иммунодефицитов. Практическое руководство. Под редакцией академика РАН Р.М.Хаитова. Издательская группа "ГЭОТАР-Медиа". 2019. С. 90 - 95.
47. Kolawole H, Marshall S, Crilly H, Kerridge R, Roessler P. Australian and New Zealand Anaesthetic Allergy Group/Australian and New Zealand College of Anaesthetists Perioperative Anaphylaxis Management Guidelines. Anaesth Intensive Care. 2017; 45(2): 151 - 158.
48. Аллергология и клиническая иммунология. Клинические рекомендации. Главные редакторы акад. РАН Р.М. Хаитов, проф. Н.И. Ильина. - М., 2019. - С. 52 - 69.
49. Harper N, Dixon T, ![]() P et al. Suspected Anaphylactic Reactions Associated with Anaesthesia. Anaesthesia. 2009; 64(2): 199 - 211. doi:10.1111/j.1365-2044.2008.05733.x
P et al. Suspected Anaphylactic Reactions Associated with Anaesthesia. Anaesthesia. 2009; 64(2): 199 - 211. doi:10.1111/j.1365-2044.2008.05733.x
50. Dykewicz M, Fineman S. Executive Summary of Joint Task Force Practice Parameters on Diagnosis and Management of Rhinitis. Annals of Allergy, Asthma & Immunology. 1998; 81(5): 463 - 468. doi:10.1016/s1081-1206(10) 63152-3
51. Баялиева А.Ж., Заболотских И.Б., Лебединский К.М., Мусаева Т..С., Шифман Е.М., Куликов А.В. Профилактика и лечение периоперационной анафилаксии и анафилактического шока. Анестезиология и реаниматология. 2018; 1-2: 82 - 90.
Приложение А1
СОСТАВ РАБОЧЕЙ ГРУППЫ
1. Астафьева Наталья Григорьевна - д.м.н., профессор, зав.кафедрой клинической иммунологии и аллергологии ФГБОУ ВО Саратовский ГМУ им. В.И.Разумовского МЗ РФ.
2. Баялиева Айнагуль Жолдошевна - д.м.н., профессор, заведующая кафедрой анестезиологии и реаниматологии, медицины катастроф ФГБОУ ВО "Казанский государственный медицинский университет" Минздрава России, член президиума общероссийской общественной организации "Федерация анестезиологов и реаниматологов".
3. Заболотских Игорь Борисович - первый вице-президент Общероссийской общественной организации "Федерация анестезиологов и реаниматологов", д.м.н., профессор, заведующий кафедрой анестезиологии-реаниматологии и трансфузиологии ФПК и ППС ФГБОУ ВО КубГМУ Минздрава России, первый вице-президент Общероссийской общественной организации "Федерация анестезиологов и реаниматологов", ответственный редактор.
4. Ильина Наталья Ивановна - вице-президент Российской ассоциации аллергологов и клинических иммунологов (РААКИ), д.м.н., профессор, заместитель директора ФГБУ "ГНЦ Институт иммунологии" ФМБА России по клинической работе - главный врач, ответственный редактор.
5. Куликов Александр Вениаминович - д.м.н., профессор кафедры анестезиологии, реаниматологии и трансфузиологии ФПК и ПП ФГБОУ ВО "Уральский государственный медицинский университет" Минздрава России (г. Екатеринбург), член Общероссийской общественной организации "Федерация анестезиологов и реаниматологов".
6. Латышева Татьяна Васильевна - д.м.н., профессор кафедры клинической аллергологии и иммунологии ФПДО МГМСУ, заведующий отделением иммунопатологии взрослых ФГБУ "ГНЦ Институт иммунологии" ФМБА России.
7. Лебединский Константин Михайлович - д.м.н., профессор, зав. кафедрой анестезиологии и реаниматологии имени В.Л. Ваневского ФГБОУ ВО "Северо-Западный государственный медицинский университет им. И.И. Мечникова" Минздрава России, президент Общероссийской общественной организации "Федерация анестезиологов и реаниматологов".
8. Мусаева Татьяна Сергеевна - к.м.н., доцент кафедры анестезиологии-реаниматологии и трансфузиологии ФПК и ППС ФГБОУ ВО КубГМУ Минздрава России, член Общероссийской общественной организации "Федерация анестезиологов и реаниматологов".
9. Мясникова Татьяна Николаевна - научный сотрудник отделения иммунопатологии взрослых ФГБУ "ГНЦ Институт иммунологии" ФМБА России, к.м.н.
10. Пампура Александр Николаевич - руководитель отдела аллергологии и клинической иммунологии ОСП "НИКИ педиатрии имени академика Ю.Е.Вельтищева ФГБОУ ВО РНИМУ им. Н.И. Пирогова Минздрава РФ, д.м.н., профессор.
11. Фассахов Рустэм Салахович - д.м.н., профессор кафедры фундаментальных основ клинической медицины Казанского Федерального университета.
12. Хлудова Людмила Геннадьевна - младший научный сотрудник отделения иммунопатологии взрослых ФГБУ "ГНЦ Институт иммунологии" ФМБА России.
13. Шифман Ефим Муневич - д.м.н., профессор, профессор кафедры анестезиологии и реаниматологии ФУВ ГБУЗ МО "Московский областной научно-исследовательский клинический институт им. М.Ф. Владимирского", эксперт по анестезиологии и реаниматологии Федеральной службы по надзору в сфере здравоохранения, член президиума общероссийской общественной организации "Федерация анестезиологов и реаниматологов".
Приложение А2
МЕТОДОЛОГИЯ РАЗРАБОТКИ КЛИНИЧЕСКИХ РЕКОМЕНДАЦИЙ
Целевая аудитория данных клинических рекомендаций:
- врач-акушер-гинеколог;
- врач-аллерголог-иммунолог;
- врач-анестезиолог-реаниматолог;
- врач-гастроэнтеролог;
- врач-генетик;
- врач-дерматовенеролог;
- врач-детский хирург;
- врач-лабораторный генетик;
- врач-неонатолог;
- врач общей практики (семейный врач);
- врач-ортодонт;
- врач-оториноларинголог;
- врач-педиатр;
- врач-педиатр городской (районный);
- врач-педиатр участковый;
- врач-пластический хирург;
- врач по гигиене детей и подростков;
- врач по гигиене труда;
- врач по общей гигиене;
- врач приемного отделения;
- врач скорой медицинской помощи;
- врач-стоматолог;
- врач-стоматолог детский;
- врач-стоматолог-ортопед;
- врач-стоматолог-терапевт;
- врач-стоматолог-хирург;
- врач-терапевт;
- врач-терапевт подростковый;
- врач-терапевт участковый;
- врач-терапевт участковый цехового врачебного участка;
- врач-трансфузиолог;
- врач функциональной диагностики;
- врач-хирург;
- врач-челюстно-лицевой хирург;
- врач-эндоскопист;
Методология разработки клинических рекомендаций
2 члена рабочей группы (Мясникова Татьяна Николаевна и Хлудова Людмила Геннадьевна) независимо друг от друга выполняли систематический поиск и отбор публикаций независимо друг от друга с 01.08.2019 по 23.09.2019. Поиск проводился в поисковой системе PubMed (http://www.ncbi.nlm.nih.gov/pubmed A. Кокрановской библиотеке, (http:/www.cochranelibrary.com/), научной электронной библиотеке eLIBRARY.ru (http://elibrary.ru/defaultx.asp\, базе данных EMBASE (https://www.elsevier.com/solutions/embasebiomedical research), а также по регистрам клинических испытаний: https://clinicaltrials.gov/и https://www.clinicaltrialsregister.eu/ctrsearch/search. Было найдено 250 публикаций, и из них было отобрано 110 публикаций. В случае возникновения разногласий при отборе публикации привлекались остальные члены рабочей группы. На основании отобранных публикаций оба эксперта независимо друг от друга сформулировали тезис-рекомендации, которые были оценены с помощью шкал оценки уровне достоверности доказательств и методов диагностики, оценки уровней достоверности доказательств (УДД) для методов профилактики, лечения и реабилитации (профилактических, лечебных, реабилитационных вмешательств), оценки уровней убедительности рекомендаций (УУР) для методов профилактики, диагностики, лечения и реабилитации (профилактических, диагностических, лечебных, реабилитационных вмешательств). (Приложение 1, Приложение 2, Приложение 3) В дальнейшем каждая тезис-рекомендация была тщательно обсуждена на общем собрании рабочей группы, во всех случаях разногласия был достигнут консенсус.
Приложение 1
ШКАЛА ОЦЕНКИ УРОВНЕЙ ДОСТОВЕРНОСТИ ДОКАЗАТЕЛЬСТВ (УДД)
ДЛЯ МЕТОДОВ ДИАГНОСТИКИ (ДИАГНОСТИЧЕСКИХ ВМЕШАТЕЛЬСТВ)
УДД
Расшифровка
1
Систематические обзоры исследований с контролем референсным методом или систематический обзор рандомизированных клинических исследований с применением метаанализа
2
Отдельные исследования с контролем референсным методом или отдельные рандомизированные клинические исследования и систематические обзоры исследований любого дизайна, за исключением рандомизированных клинических исследований, с применением метаанализа
3
Исследования без последовательного контроля референсным методом или исследования с референсным методом, не являющимся независимым от исследуемого метода или нерандомизированные сравнительные исследования, в том числе когортные исследования
4
Несравнительные исследования, описание клинического случая
5
Имеется лишь обоснование механизма действия или мнение экспертов
Приложение 2
ШКАЛА ОЦЕНКИ УРОВНЕЙ ДОСТОВЕРНОСТИ ДОКАЗАТЕЛЬСТВ (УДД)
ДЛЯ МЕТОДОВ ПРОФИЛАКТИКИ, ЛЕЧЕНИЯ И РЕАБИЛИТАЦИИ
(ПРОФИЛАКТИЧЕСКИХ, ЛЕЧЕБНЫХ, РЕАБИЛИТАЦИОННЫХ ВМЕШАТЕЛЬСТВ)
УДД
Расшифровка
1
Систематический обзор РКИ с применением метаанализа
2
Отдельные РКИ и систематические обзоры исследований любого дизайна, за исключением РКИ, с применением метаанализа
3
Нерандомизированные сравнительные исследования, в т.ч. когортные исследования
4
Несравнительные исследования, описание клинического случая или серии случаев, исследования "случай-контроль"
5
Имеется лишь обоснование механизма действия вмешательства (доклинические исследования) или мнение экспертов
Приложение 3
ШКАЛА ОЦЕНКИ УРОВНЕЙ УБЕДИТЕЛЬНОСТИ РЕКОМЕНДАЦИЙ (УУР)
ДЛЯ МЕТОДОВ ПРОФИЛАКТИКИ, ДИАГНОСТИКИ, ЛЕЧЕНИЯ
И РЕАБИЛИТАЦИИ (ПРОФИЛАКТИЧЕСКИХ, ДИАГНОСТИЧЕСКИХ,
ЛЕЧЕБНЫХ, РЕАБИЛИТАЦИОННЫХ ВМЕШАТЕЛЬСТВ)
УУР
Расшифровка
A
Сильная рекомендация (все рассматриваемые критерии эффективности (исходы) являются важными, все исследования имеют высокое или удовлетворительное методологическое качество, их выводы по интересующим исходам являются согласованными)
B
Условная рекомендация (не все рассматриваемые критерии эффективности (исходы) являются важными, не все исследования имеют высокое или удовлетворительное методологическое качество и/или их выводы по интересующим исходам не являются согласованными)
C
Слабая рекомендация (отсутствие доказательств надлежащего качества (все рассматриваемые критерии эффективности (исходы) являются неважными, все исследования имеют низкое методологическое качество и их выводы по интересующим исходам не являются согласованными)
Порядок обновления клинических рекомендаций.
Механизм обновления клинических рекомендаций предусматривает их систематическую актуализацию - не реже чем один раз в три года, а также при появлении новых данных с позиции доказательной медицины по вопросам диагностики, лечения, профилактики и реабилитации конкретных заболеваний, наличии обоснованных дополнений/замечаний к ранее утвержденным КР, но не чаще 1 раза в 6 месяцев.
Приложение А3
СВЯЗАННЫЕ ДОКУМЕНТЫ
1. Федеральный закон от 25.12.2018 N 489 489-ФЗ "О внесении изменений в статью 40 Федерального закона "Об обязательном медицинском страховании в Российской Федерации" и Федеральный закон "Об основах охраны здоровья граждан в Российской Федерации" по вопросам клинических рекомендаций".
2. Приказ Минздрава РФ N 103н от 28.02.2019 г. "Об утверждении порядка и сроков разработки клинических рекомендаций, их пересмотра, типовой формы клинических рекомендаций и требований к их структуре, составу и научной обоснованности включаемой в клинические рекомендации информации".
3. Приказ Минздрава России от 13.10.2017 N 804н "Об утверждении номенклатуры медицинских услуг".
4. Приказ Министерства здравоохранения Российской Федерации (Минздрав России) от 20 декабря 2012 г. N 1183н.
Приложение А4
РЕКОМЕНДУЕМЫЙ ПРОТИВОШОКОВЫЙ НАБОР
(ДЛЯ ПРОЦЕДУРНЫХ, СТОМАТОЛОГИЧЕСКИХ КАБИНЕТОВ)
1. Раствор эпинефрин** 0,1% в ампулах N 10
2. Раствор преднизолона** (30 мг) в ампулах N 10
3. Раствор дексаметазона** (4 мг) в ампулах N 10
4. Раствор гидрокортизона** 100 мг - N 10
5. Раствор бетаметазона (действующие вещества: бетаметазона дипропионат 6,43 мг и бетаметазона натрия фосфат 2,63 мг) в ампулах N 10
6. Дифенгидрамин** 1% в ампулах N 10
7. Клемастин 0,1% - 2 мл
8. Хлоропирамин** 2% - 1 мл
9. Сальбутамол** аэрозоль для ингаляций дозированный 100 мкг/доза N 2
10. Раствор декстрозы** 40% в ампулах N 20
11. Раствор хлорида натрия** 0,9% в ампулах N 20
12. Раствор декстрозы** 5% - 250 мл (стерильно) N 2
13. Раствор натрия хлорида** 0,9% - 400 мл N 2
14. Раствор атропина** 0,1% в ампулах N 5
15. Этанол** 70% - 100 мл
16. Роторасширитель N 1
17. Языкодержатель N 1
18. Жгут N 1
19. Шприцы одноразового пользования 1 мл, 2 мл, 5 мл, 10 мл и иглы к ним по 5 шт.
20. В/в катетер или игла (калибром G 14 - 18; 2,2 - 1,2 мм) N 5
21. Система для в/в капельных инфузий N 2
22. Перчатки медицинские одноразовые 2 пары
23. Воздуховод
24. Аппарат дыхательный ручной (тип AMBU)
25. Ларингеальная маска
Приложение Б
АЛГОРИТМЫ ВЕДЕНИЯ ПАЦИЕНТА
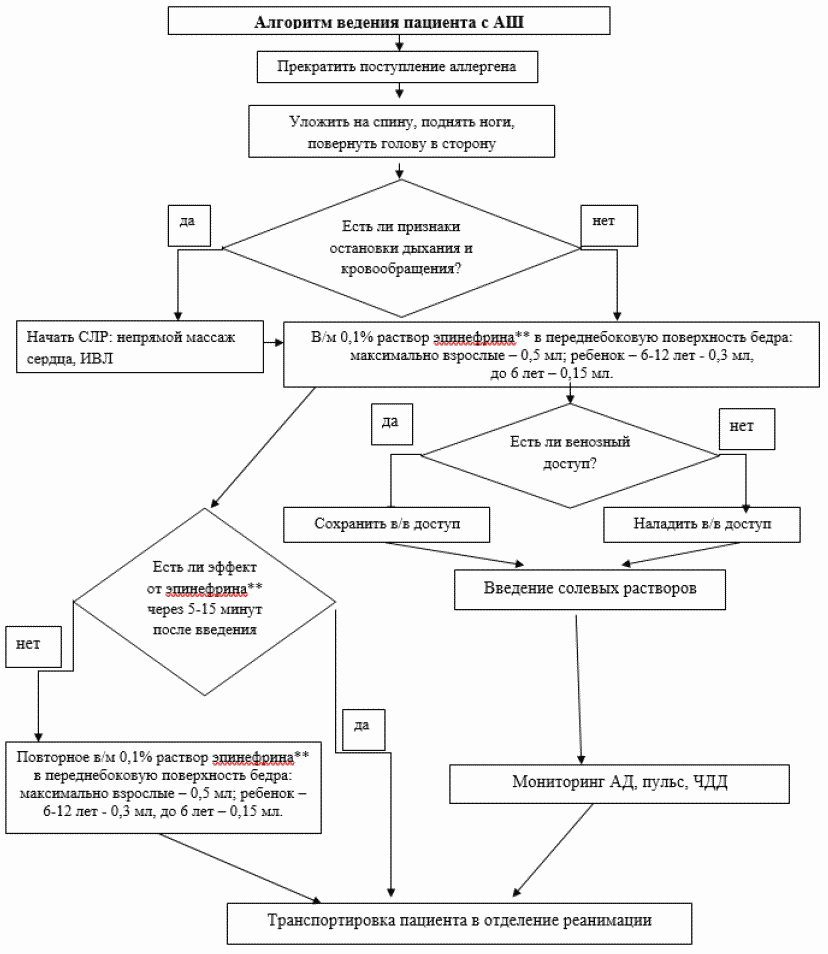
Приложение В
ИНФОРМАЦИЯ ДЛЯ ПАЦИЕНТОВ
1. Пациенты, перенесшие АШ на введение ЛС, должны быть информированы о причинно-значимых ЛС и не должны их применять в дальнейшем.
2. Пациенты с АШ на ужаления перепончатокрылыми должны избегать ужалений перепончатокрылыми и иметь при себе раствор эпинефрина** 0,1%, кортикостероиды для системного использования в растворе, антигистаминные препараты для системного использования.
3. Пациенты с АШ на пищевые продукты должны исключить эти продукты из употребления и иметь при себе раствор эпинефрина** 0,1%, кортикостероиды для системного использования в растворе, антигистаминные препараты для системного использования.
Приложение Г
Нет
