"Клинические рекомендации "Хроническая сердечная недостаточность"
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РОССИЙСКОЙ ФЕДЕРАЦИИ
КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ
ХРОНИЧЕСКАЯ СЕРДЕЧНАЯ НЕДОСТАТОЧНОСТЬ
МКБ 10: I50.0, I50.1, I50.9
Год утверждения (частота пересмотра): 2020
ID: КР156/1
URL
Профессиональные ассоциации
- Российское кардиологическое общество При участии: - Национальное общество по изучению сердечной недостаточности и заболеваний миокарда - Общество специалистов по сердечной недостаточности
Одобрено Научно-практическим Советом Минздрава РФ
Ключевые слова
Список сокращений
АГ - артериальная гипертония
АД - артериальное давление
АПФ - ангиотензин-превращающий фермент
АРА - антагонисты рецепторов ангиотензина II/(син. ангиотензина II антагонисты)
БКК - блокаторы кальциевых каналов
БЛНПГ - блокада левой ножки пучка Гиса
БПНПГ - блокада правой ножки пучка Гиса
ВПС - врожденный порок сердца
ВСС - внезапная сердечная смерть
ГЛЖ - гипертрофия левого желудочка
ДДЛЖ - диастолическая дисфункция ЛЖ
ДСН - диастолическая сердечная недостаточность
ДКМП - дилатационная кардиомиопатия
ЖА - желудочковая аритмия
ЖТ - желудочковая тахикардия
ЖЭС - желудочковая экстрасистолия
иАПФ - ингибиторы ангиотензинзин-превращающего фермента (син. ангиотензин-конвертирующего фермента (АКФ) ингибиторы, ингибиторы АПФ)
ИБС - ишемическая болезнь сердца
ИКД - имплантируемый кардиовертер-дефибриллятор***
ИМ - инфаркт миокарда
иНГЛТ-2 - ингибиторы натрий-глюкозного ко-транспортера 2-го типа
КТИ - кардио-торакальный индекс
КШ - коронарное шунтирование
ЛЖ - левый желудочек
ЛЖАИК - левожелудочковый аппарат искусственного кровообращения
ЛП - левое предсердие
ЛПНП - липопротеины низкой плотности
МНО - международное нормализованное отношение
МПК - механическая поддержка кровообращения
МРТ - магнитно-резонансная томография
МСКТ - мультиспиральная компьютерная томография
НПВП - нестероидные противовоспалительные препараты
ОА - огибающая артерия
ОДСН - острая декомпенсация сердечной недостаточности
ОИМ - острый инфаркт миокарда
ОКС - острый коронарный синдром
ОМТ - оптимальная медикаментозная терапия
ОР - относительный риск
ОСН - острая сердечная недостаточность
ОЭКТ - однофотонная эмиссионная компьютерная томография
ПЖ - правый желудочек
ПНА - передняя нисходящая артерия
ПЭТ - позитрон-эмиссионная томография
РААС - ренин - ангиотензин - альдостероновая система
РКИ - рандомизированные контролируемые исследования
РЧА - радиочастотная аблация
САД - систолическое артериальное давление
САС - симпатоадреналовая система
СД - сахарный диабет
СКФ - скорость клубочковой фильтрации
СН - сердечная недостаточность
СРТ - сердечная ресинхронизирующая терапия
СРТ-Д - сердечная ресинхронизирующая терапия-дефибриллятор
СРТ-П - сердечная ресинхронизирующая терапия-пейсмейкер
ТТГ - тиреотропный гормон
ТЭО - тромбоэмболические осложнения
УЛП - увеличение левого предсердия
ФВ - фракция выброса
ФВЛЖ - фракция выброса левого желудочка
ФК - функциональный класс
ФП - фибрилляция предсердий
ХБП - хроническая болезнь почек
ХОБЛ - хроническая обструктивная болезнь легких
ХСН - хроническая сердечная недостаточность
ХСНпФВ - СН с промежуточной ФВ ЛЖ
ХСНнФВ - СН со сниженной ФВ ЛЖ
ХСНсФВ - СН с сохранной ФВ ЛЖ
ХПН - хроническая почечная недостаточность
ЦВД - центральное венозное давление
ЧКВ - чрескожное коронарное вмешательство
ЧСС - частота сердечных сокращений
ЭКГ - электрокардиография
ЭКМО - экстракорпоральная мембранная оксигенация
ЭхоКГ - эхокардиография
BNP - мозговой натрийуретический пептид
![]() - бета-адреноблокаторы
- бета-адреноблокаторы
HbA1C - гликированный гемоглобин
NT-проBNP - N-концевой пропептид натрийуретического гормона (B-типа)
NYHA - Нью-Йоркская Ассоциация Сердца
Термины и определения
Сердечная недостаточность (СН) - это клинический синдром, характеризующийся наличием типичных симптомов (одышка, повышенная утомляемость, отечность голеней и стоп) и признаков (повышение давления в яремных венах, хрипы в легких, периферические отеки), вызванных нарушением структуры и/или функции сердца, приводящим к снижению сердечного выброса и/или повышению давления наполнения сердца в покое или при нагрузке.
Острая СН (ОСН) - это опасное для жизни состояние, характеризующееся быстрым началом или резким ухудшением симптомов/признаков СН вплоть до развития отека легких или кардиогенного шока, требующее проведения неотложных лечебных мероприятий и, как правило, быстрой госпитализации пациента.
Хроническая СН (ХСН) - типичным является эпизодическое, чаще постепенное усиление симптомов/признаков СН, вплоть до развития "декомпенсации".
Острая декомпенсация СН - состояние, для которого характерно выраженное обострение симптомов/признаков ХСН.
Систолическая СН - СН, характеризующаяся выраженным снижением сократительной способности левого желудочка (ЛЖ).
Диастолическая СН - СН, в основе которой лежит нарушение функции расслабления ЛЖ.
ХСН с сохраненной фракцией выброса (ФВ) ЛЖ (ХСНсФВ) - сократимость сердца пациентов с СН практически не нарушена, ФВ ЛЖ >= 50%.
ХСН со сниженной ФВ ЛЖ (ХСНнФВ) - СН, характеризующаяся выраженным снижением сократительной способности ЛЖ, ФВ ЛЖ составляет менее 40%.
ХСН с промежуточной ФВ ЛЖ (ХСНпФВ) - характерно умеренное снижение сократительной способности ЛЖ, ФВ ЛЖ = 40 - 49% (Европейские рекомендации 2016 года).
Термин "хроническая недостаточность кровообращения" (ХНК) был введен А.Л. Мясниковым, и является по сути синонимом термина "хроническая сердечная недостаточность", но был в употреблении только в нашей стране. На сегодняшний день не рекомендован для подмены термина ХСН.
1. Краткая информация
1.1. Определение заболевания или состояния (группы заболеваний или состояний)
Сердечная недостаточность - это синдром, развивающийся в результате нарушения способности сердца к наполнению и/или опорожнению, протекающий в условиях дисбаланса вазоконстрикторных и вазодилатирующих нейрогормональных систем, сопровождающийся недостаточной перфузией органов и систем и проявляющийся жалобами: одышкой, слабостью, сердцебиением и повышенной утомляемостью и, при прогрессировании, задержкой жидкости в организме (отечным синдромом).
1.2. Этиология и патогенез заболевания или состояния (группы заболеваний или состояний)
Существует большое количество причин развития ХСН (табл. 1).
В РФ основными причинами ХСН являются артериальная гипертония (АГ) и ишемическая болезнь сердца (ИБС) [1, 2].
Их комбинация встречается у половины пациентов [3].
К другим причинам ХСН относятся различные пороки сердца (4,3%), миокардиты (3,6%) [3, 4].
Примерно половина пациентов с сердечной недостаточностью имеют сохраненную фракцию выброса, и ее распространенность по отношению к другой форме сердечной недостаточности - с низкой фракцией выброса (СНнФВ), - продолжает увеличиваться с частотой 1% в год.
Характеристики группы пациентов с хронической сердечной недостаточностью с промежуточной фракцией выброса от 40 до 49% (ХСНпФВ) находятся в промежуточном положении между ХСНнФВ, и ХСНсФВ, что требует проведения дополнительных исследований для завершения полной картины популяции пациентов с ХСН [5].
ИБС является причиной систолической ХСН в двух третях случаев, часто сочетаясь с сахарным диабетом и артериальной гипертонией. Из других причин систолической СН необходимо отметить вирусные инфекции, злоупотребление алкоголем, химиотерапию, лучевую терапию левой половины грудной клетки, "идиопатическую" дилатационную кардиомиопатию (ДКМП) [3, 4].
Эпидемиология и этиология ХСН отличаются от систолической ХСН. Пациенты с ХСНсФВ старше, среди них больше женщин и лиц с ожирением [6 - 8].
К более редким причинам ХСНсФВ относятся гипертрофическая и рестриктивная кардиомиопатии, констриктивный перикардит, гидроперикард, тиреотоксикоз, инфильтративные заболевания, метастатические поражения миокарда и другие.
У пациентов с систолической дисфункцией левого желудочка (ЛЖ) изменения, происходящие в кардиомиоцитах и экстрацеллюлярном матриксе после миокардиального повреждения (например, инфаркта миокарда или миокардита), приводят к патологическому ремоделированию желудочка с его дилатацией, изменению геометрии (ЛЖ становится более сферичным) и нарушению контрактильности. С течением времени эти изменения прогрессируют, хотя вначале заболевания симптомы СН могут быть не выражены. Предполагается, что в этом процессе принимают участие два патофизиологических механизма. Во-первых, это - новые события, приводящие к гибели кардиомиоцитов (например, повторный инфаркт миокарда). Однако дальнейшее ремоделирование сердца может происходить и в отсутствие явных повторных повреждений миокарда.
Таблица 1. Причины хронической сердечной недостаточности
Поражение миокарда:
Заболевания и формы
1.
ИБС
Все
2.
АГ
Все
3.
Кардиомиопатии
Семейные:
гипертрофическая, дилатационная, рестриктивная кардиомипатии, аритмогенная дисплазия ПЖ, некомпактный миокард ЛЖ
Приобретенные:
Миокардиты, воспалительная кардиомиопатия:
Инфекционные: вирусные, бактериальные,
грибковые, риккетсиозные, паразитические.
Иммунные: столбнячный токсин, вакцины,
лекарственные препараты, сывороточная
болезнь, гигантоклеточный миокардит,
аутоиммунные заболевания, саркоидоз,
эозинофильный миокардит
Токсические: химиотерапия, кокаин, алкоголь, тяжелые металлы (медь, железо, свинец)
Эндокринные/нарушение питания:
феохромоцитома, дефицит витаминов (например, тиамина), дефицит селена, карнитина, гипофосфатемия, гипокалиемия, сахарный диабет, гипотиреоз гипертиреоз
Перипартальная
Инфильтративная:
амилоидоз, гемохроматоз, гликогенозы, злокачественные заболевания
Клапанные пороки сердца
Митральный, аортальный, трикуспидальный, пульмональный
Болезни перикарда
Выпотной и констриктивный перикардит, гидроперикард
Болезни эндокарда
Гиперэозинофильный синдром
Эндомиокардиальный фиброз
Эндокардиальный фиброэластоз
Врожденные пороки сердца
Врожденные пороки сердца
Аритмии
Тахиаритмии (предсердные, желудочковые)
Брадиаритмии
Нарушения проводимости
Атриовентрикулярная блокада
Высокая нагрузка на миокард
Тиреотоксикоз, анемия, сепсис, болезнь Педжета, артериовенозная фистула
Перегрузка объемом
Почечная недостаточность, ятрогенная
Во-вторых - системный ответ на снижение систолической функции ЛЖ. У пациентов происходит повышение активности прессорных систем: симпатоадреналовой системы (САС), ренин - ангиотензин - альдостероновой системы (РААС), системы эндотелина, вазопрессина и цитокинов. Ключевое значение имеет активация ренин-ангиотензин-альдостероновой и симпатической нервной системы. Эти нейрогуморальные факторы не только вызывают периферическую вазоконстрикцию, задержку натрия и жидкости, а, следовательно, увеличение гемодинамической нагрузки на ЛЖ, но и оказывают прямое токсическое действие на миокард, стимулируя фиброз и апоптоз, что приводит к дальнейшему ремоделированию сердца и нарушению его функции. Кроме миокардиального повреждения активация нейрогуморальных систем оказывает неблагоприятное влияние и на другие органы - кровеносные сосуды, почки, мышцы, костный мозг, легкие и печень, формируя патофизиологический "порочный" круг и приводя ко многим клиническим проявлениям ХСН, в том числе электрической нестабильности миокарда. Клинически все эти изменения связаны с развитием и прогрессированием симптомов ХСН и приводят к ухудшению качества жизни, снижению физической активности пациентов, декомпенсации СН требующей госпитализации, и к смерти как в результате "насосной" недостаточности сердца, так и появления опасных для жизни желудочковых аритмий. Необходимо подчеркнуть, что тяжесть симптомов ХСН далеко не всегда коррелирует с фракцией выброса ЛЖ (ФВЛЖ). Именно воздействие на эти два ключевых процесса (повреждение миокарда и активацию нейрогуморальных систем) лежит в основе лечения ХСН. Сердечный резерв таких пациентов также зависит от сокращения предсердий, синхронности работы ЛЖ и взаимодействия правого желудочка (ПЖ) и ЛЖ. Развитие фибрилляции предсердий, блокады левой ножки пучка Гиса может привести к острой декомпенсации ХСН [9 - 12].
Патофизиология ХСНсФВ, как уже говорилось, изучена значительно хуже, что обусловлено как гетерогенностью этого состояния, так и сложностью его диагностики [12 - 16].
Как правило, в основе такой СН лежит нарушение диастолической функции ЛЖ, т.е. его неспособность к адекватному наполнению без повышения среднего легочного венозного давления. Диастолическая функция ЛЖ зависит как от расслабления миокарда, так и от его механических свойств. Расслабление миокарда ЛЖ является активным процессом, зависящим от функционирования саркоплазматического ретикулума кардиомиоцитов. Нарушение активной релаксации является одним из самых ранних проявлений дисфункции миокарда при большинстве сердечно-сосудистых заболеваний [17, 18].
Механические свойства миокарда, которые характеризуются эластичностью, податливостью и жесткостью влияют на наполнение ЛЖ в фазы диастазиса и систолы предсердий. Гипертрофия, фиброз или инфильтрация миокарда увеличивают его жесткость, что приводит к резкому нарастанию давления наполнения ЛЖ. Кроме того, податливость ЛЖ зависит и от уровня преднагрузки. Податливость ЛЖ уменьшается при его дилатации. В зависимости от выраженности диастолических нарушений выделяют три типа наполнения ЛЖ - замедленное расслабление, псевдонормализация и рестрикция. Выраженность клинических проявлений диастолической ХСН и прогноз пациентов в первую очередь определяется тяжестью диастолической дисфункции [19 - 22].
До 1990-х годов 60 - 70% пациентов с ХСН умирали в течение 5 лет. Современная терапия позволила уменьшить как количество повторных госпитализаций в связи с декомпенсацией ХСН, так и смертность. Тем не менее, в РФ средняя годовая смертность среди пациентов с ХСН I - IV ФК составляет 6%, а среди пациентов с клинически выраженной ХСН - 12% [23 - 25].
Прогноз пациентов ХСНсФВ зависит от причины заболевания и выраженности диастолической дисфункции, но, как правило, благоприятнее прогноза пациентов с ХСНнФВ [21, 22, 26 - 29].
1.3. Эпидемиология заболевания или состояния (группы заболеваний или состояний)
По данным Российских эпидемиологических исследований распространенность ХСН в общей популяции составила 7%, в том числе клинически выраженная - 4,5%, увеличиваясь от 0,3% в возрастной группе от 20 до 29 лет до 70% у лиц старше 90 лет [30, 31, 32].
1.4. Особенности кодирования заболевания или состояния (группы заболеваний или состояний) по Международной статистической классификации болезней и проблем, связанных со здоровьем
I50.0 - Застойная сердечная недостаточность
I50.1 - Левожелудочковая недостаточность
I50.9 - Сердечная недостаточность неуточненная
1.5. Классификация заболевания или состояния (группы заболеваний или состояний)
По фракции выброса ЛЖ (Таблица 2):
- ХСН с низкой ФВ (менее 40%) (СНнФВ)
- ХСН с промежуточной ФВ (от 40% до 49%) (СНпФВ)
- ХСН с сохраненной ФВ (50% и более) (СНсФВ)
Таблица 2. Характеристики хронической сердечной недостаточности в зависимости от фракции выброса левого желудочка.
Тип ХСН
ХСНнФВ
ХСНпФВ
ХСНсФВ
Критерий 1
Симптомы + признаки <*>
Симптомы + признаки <*>
Симптомы + признаки <*>
Критерий 2
ФВ ЛЖ < 40%
ФВ ЛЖ = 40 - 49%
ФВ ЛЖ >= 50%
Критерий 3
1. Повышение уровня натрийуретических пептидов <а>
2. Наличие, по крайней мере, одного из дополнительных критериев:
A) структурные изменения сердца (ГЛЖ и/или УЛП)
B) диастолическая дисфункция
1. Повышение уровня натрийуретических пептидов <а>
2. Наличие, по крайней мере, одного из дополнительных критериев:
A) структурные изменения сердца (ГЛЖ и/или УЛП)
B) диастолическая дисфункция
--------------------------------
<*> - Симптомы могут отсутствовать на ранних стадиях ХСН или у пациентов, получающих диуретическую терапию; <а> - уровень мозгового натрийуретического пептида (BNP) > 35 пг/мл или N-концевого мозгового натрийуретического пропептида (NTproBNP) > 125 пг/мл.
Примечание. ГЛЖ - гипертрофия миокарда левого желудочка; УЛП - увеличение левого предсердия.
По стадиям ХСН:
- I стадия. Начальная стадия заболевания (поражения) сердца. Гемодинамика не нарушена. Скрытая сердечная недостаточность. Бессимптомная дисфункция ЛЖ;
- IIА стадия. Клинически выраженная стадия заболевания (поражения) сердца. Нарушения гемодинамики в одном из кругов кровообращения, выраженные умеренно. Адаптивное ремоделирование сердца и сосудов;
- IIБ стадия. Тяжелая стадия заболевания (поражения) сердца. Выраженные изменения гемодинамики в обоих кругах кровообращения. Дезадаптивное ремоделирование сердца и сосудов;
- III стадия. Конечная стадия поражения сердца. Выраженные изменения гемодинамики и тяжелые (необратимые) структурные изменения органов-мишеней (сердца, легких, сосудов, головного мозга, почек). Финальная стадия ремоделирования органов.
По функциональному классу:
- I ФК. Ограничения физической активности отсутствуют: привычная физическая активность не сопровождается быстрой утомляемостью, появлением одышки или сердцебиения. Повышенную нагрузку пациент переносит, но она может сопровождаться одышкой и/или замедленным восстановлением сил.
- II ФК. Незначительное ограничение физической активности: в покое симптомы отсутствуют, привычная физическая активность сопровождается утомляемостью, одышкой или сердцебиением.
- III ФК. Заметное ограничение физической активности: в покое симптомы отсутствуют, физическая активность меньшей интенсивности по сравнению с привычными нагрузками сопровождается появлением симптомов.
- IV ФК. Невозможность выполнить какую-либо физическую нагрузку без появления дискомфорта; симптомы СН присутствуют в покое и усиливаются при минимальной физической активности.
1.6. Клиническая картина ХСН
Клиническая картина при СН включает типичные симптомы (одышка, ортопное, пароксизмальная ночная одышка, снижение толерантности к физическим нагрузкам, повышенная утомляемость, отеки лодыжек) и признаки (повышенное давление в яремной вене, гепатоюгулярный рефлюкс, "ритм галопа", смещение верхушечного толчка влево), вызванные нарушением структуры и/или функции сердца [33 - 37]. Тем не менее, диагностика СН, особенно на ранних стадиях, может вызывать определенные трудности, в связи с тем как эти симптомы и признаки неспецифичны и могут быть вызваны помимо СН целым рядом причин.
Согласно результатам мета-анализа Mant J. et al., одышка является единственным симптомом с высокой чувствительностью (89%), но она имеет плохую специфичность (51%). Клинические признаки с относительно высокой специфичностью это ортопноэ (89%), периферические отеки (72%), повышенное яремно-венозное давление (70%), кардиомегалия (85%), сердечные шумы (99%) и гепатомегалия (97%), однако чувствительность этих признаков низкая и варьирует от 11% (сердечные шумы) до 53% (отеки) [34].
Самыми частыми поводами пациентов с СН для обращения к врачу являются жалобы на одышку и периферические отеки [33, 34]. Одышка - самый распространенный симптом СН, но при этом наблюдается и при многих других заболеваниях [34]. Ее особенно трудно интерпретировать и дифференцировать в пожилом возрасте, у пациентов с ожирением и болезнями легких [35, 38].
Причиной одышки при ХСН является застойное полнокровие в легких, что приводит к повышению давления в легочных венах и капиллярах. Одышка на начальных стадиях СН связана с физической нагрузкой (выраженность одышки нарастает при физической нагрузке). По мере прогрессирования переносимость физических нагрузок ухудшается: одышка возникает при меньшем уровне физической нагрузки, появляется повышенная утомляемость, снижается толерантность к физической нагрузке, в дальнейшем развивается ортопноэ.
Отеки могут быть как сердечные, так и несердечные (патология почек, хроническая венозная недостаточность, острый венозный тромбоз, лимфостаз и другие причины) [39]. Первая задача при обращении пациента с отеками - подтвердить или исключить их сердечное происхождение. Решить эту задачу помогают: клинические особенности отеков при СН, выявление системной венозной гипертензии и наличие признаков органического заболевания сердца. При СН отеки локализуются в наиболее низко расположенной части тела (нижние конечности, при нарастании СН - отеки мошонки, живота, поясницы) и симметричны.
Признаками венозной гипертензии являются повышение центрального венозного давления в яремных венах, гепатоюгулярный рефлюкс, отеки, гепатомегалия. Набухание и пульсация шейных вен - это характерный и наиболее специфический признак повышения центрального венозного давления. Однако расширение шейных вен возможно и при несердечных причинах - опухоли, рубцы, тромбоз вены, заболевания органов дыхания и другие. Гепатомегалия является классическим признаком недостаточности ПЖ (застойное увеличение печени) [34]. Поэтому у всех пациентов необходимо проведение пальпации печени. При венозном полнокровии вследствие недостаточности ПЖ имеется выраженное набухание яремных вен во время пальпации печени. Также у пациента с ХСН могут быть менее типичные симптомы и менее специфические признаки, которые представлены в таблице 3.
1.6.1. Сердечная недостаточность с сохраненной фракцией выброса (СНсФВ)
Примерно половина пациентов с сердечной недостаточностью имеют сохраненную фракцию выброса, и ее распространенность по отношению к другой форме сердечной недостаточности - с низкой фракцией выброса (СНнФВ), - продолжает увеличиваться с частотой 1% в год [40, 41].
СНсФВ - это не менее тяжелое заболевание, чем систолическая недостаточность: так, согласно обсервационным исследованиям, пятилетняя выживаемость при ней составляет 50%, а риск повторных госпитализаций превышает 50% за первые 6 месяцев после выписки из стационара [41, 42].
Для нашей страны СНсФВ имеет еще большую медикосоциальную значимость, чем в странах западного мира: согласно последнему регистру по обращаемости в поликлиники 78% пациентов имеют сохранную фракцию выброса левого желудочка [43].
Несмотря на всю значимость СНсФВ, на сегодняшний день отсутствуют эффективные средства лечения этого заболевания. Ни один класс препаратов, способных улучшать прогноз при СНнФВ не доказал свою состоятельность при СНсФВ, что во многом объясняется принципиально иными механизмами развития этого заболевания по сравнению с СНнФВ. При СНсФВ основными патофизиологическими изменениями являются нарушения расслабления и податливости левого желудочка, где ключевую роль играет эндотелиальная дисфункция коронарного микроциркуляторного русла, наступающая в результате хронического воспаления [44 - 46].
Большинство пациентов с СНсФВ - это люди пожилого возраста, имеющие множество внесердечных сопутствующих заболеваний: ожирение, артериальную гипертонию, сахарный диабет типа 2, хроническую болезнь почек, хроническую обструктивную болезнь легких, анемию [47 - 49].
Считается, что все эти сопутствующие заболевания вместе с пожилым возрастом индуцируют и поддерживают в организме хронический низкоинтенсивный, вялотекущий провоспалительный статус, в результате чего провоспалительные цитокины запускают системную дисфункцию эндотелия, в том числе и в коронарном микроциркуляторном русле, что чревато развитием и прогрессированием диастолической дисфункции.
2. Диагностика
Для постановки диагноза ХСН необходимо наличие следующих критериев:
1. характерные жалобы
2. подтверждающие их наличие клинические признаки (в сомнительных случаях реакция на мочегонную терапию)
3. доказательства наличия систолической и/или диастолической дисфункции
4. определение натрийуретических пептидов (для исключения диагноза ХСН).
2.1. Жалобы и анамнез
- При опросе пациента рекомендуется обратить внимание на наличие жалоб на утомляемость, одышку, отеки ног и сердцебиение. ЕОК IC (УУР A УДД 1) [33 - 36].
Комментарии. Данные жалобы должны быть основанием для предположения врача заподозрить наличие СН у пациента. Однако все ранее указанные "классические" жалобы могут быть обусловлены и экстракардиальной патологией.
- При сборе анамнеза рекомендуется оценить наличие у пациента патологии сердца, приводящей к функциональным или структурным изменениям ЕОК IC (УУР A УДД 1) [33 - 36].
Комментарии. Длительный анамнез артериальной гипертонии, перенесенный ранее инфаркт миокарда (ИМ) или воспалительное заболевание миокарда значительно повышают вероятность наличия СН у пациента с вышеуказанными жалобами. Напротив, отсутствие указаний при сборе анамнеза об имеющихся заболеваниях сердца, минимизирует шанс наличия СН у пациента.
2.2. Физикальное обследование
- Физикальное обследование пациента рекомендуется проводить с целью выявления симптомов и клинических признаков, обусловленных задержкой натрия и воды. ЕОК IC (УУР A, УДД 1) [33 - 37].
Наиболее распространенные симптомы и признаки, выявляемые при физикальном обследовании, представлены в Таблице 3. Следует отметить, что вышеперечисленные симптомы и клинически признаки могут встречаться и при других заболеваниях/состояниях.
Таблица 3. Характерные клинические признаки и симптомы хронической сердечной недостаточности.
Симптомы
Типичные
Одышка
Ортопноэ
Пароксизмальная ночная одышка
Снижение толерантности к нагрузкам
Слабость, утомляемость, увеличение времени восстановления после нагрузки
Увеличение в объеме лодыжек
Менее типичные
Ночной кашель
Прибавка в весе > 2 кг в неделю
Потеря веса
Депрессия
Сердцебиение
Клинические признаки
Наиболее специфичные
Повышение центрального венозного давления в яремных венах
Гепатоюгулярный рефлюкс
Третий тон (ритм галопа)
Смещение верхушечного толчка влево
Менее специфичные
Периферические отеки
Влажные хрипы в легких
Шумы в сердце
Тахикардия
Нерегулярный пульс
Тахипноэ (ЧДД более 16 в минуту)
Гепатомегалия
Асцит
Кахексия
Для определения выраженности клинической симптоматики у пациентов с ХСН используется шкала оценки клинического состояния (Приложение Г1).
2.3. Лабораторные диагностические исследования
- Всем пациентам с предполагаемым диагнозом ХСН рекомендуется исследование уровня мозгового натрийуретического пептида (BNP) и N-терминального фрагмента натрийуретического пропептида мозгового (NT-proBNP) в крови. ЕОК IC (УУР A, УДД 2) [50 - 58].
Комментарии. Натрийуретические пептиды - биологические маркеры ХСН, показатели которых также используются для контроля эффективности лечения. Нормальный уровень натрийуретических пептидов у нелеченных пациентов практически позволяет исключить поражение сердца, что делает диагноз ХСН маловероятным. При постепенном (не остром) дебюте симптомов заболевания, значения NT-proBNP и BNP ниже 125 пг/мл и 35 пг/мл соответственно свидетельствуют об отсутствии ХСН.
- Всем пациентам для верификации диагноза ХСН рекомендуется проведение рутинных анализов: общий (клинический) анализ крови (исследование уровня эритроцитов, тромбоцитов, лейкоцитов в крови, оценка гематокрита), исследование уровня ферритина в крови и исследование насыщения трансферрина железом исследование уровня натрия и калия в крови, исследование уровня креатинина в крови и скорости клубочковой фильтрации (расчетный показатель), исследование уровня глюкозы в крови, исследование уровня гликированного гемоглобина в крови, исследование уровня триглицеридов в крови, уровня холестерина в крови и уровня липопротеинов в крови, определение активности щелочной фосфатазы в крови, активности гамма-глютамилтрансферазы в крови, активности аспартатаминотрансферазы в крови и активности аланинаминотрансферазы в крови, общий (клинический) анализ мочи исследование уровня свободного трийодтиронина (СТ3) в крови, исследование уровня свободного тироксина (СТ4) сыворотки крови, исследование уровня тиреотропного гормона (ТТГ) в крови ЕОК IC (УУР C, УДД 5) [59 - 77].
2.4. Инструментальные диагностические исследования
2.4.1. Электрокардиография
- Всем пациентам с ХСН рекомендуется выполнение 12-канальной ЭКГ с оценкой сердечного ритма, частоты сердечных сокращений (ЧСС), морфологии и продолжительности QRS, наличия нарушений AB и желудочковой проводимости (блокада левой ножки пучка Гиса (БЛНПГ), блокада правой ножки пучка Гиса (БПНПГ)), рубцового поражения миокарда, гипертрофии миокарда). Диагноз ХСН маловероятен при наличии абсолютно нормальной ЭКГ. ЕОК IC (УУР A, УДД 2) [78 - 80].
2.4.2. Эхокардиография
- Эхокардиография рекомендуется:
- Всем пациентам с подозрением на сердечную недостаточность рекомендуется эхокардиография для оценки структуры и функции сердца с целью подтверждения диагноза и установления фенотипа сердечной недостаточности. ЕОК IC (УУР B, УДД 3) [81 - 84].
- Пациентам с уже установленным диагнозом СН для оценки состояния клапанного аппарата сердца, функции правого желудочка и давления в легочной артерии рекомендуется эхокардиография с целью выявления лиц с клапанными нарушениями, подходящими для хирургической/инвазивной коррекции. ЕОК IC (УУР C, УДД 5) [85].
- Пациентам при планировании и проведении вмешательств/лечения с потенциальным кардиотоксическим действием рекомендуется эхокардиография для оценки структуры и функции сердца. ЕОК IC (УУР C, УДД 5) [86].
- Пациентам с ХСН рекомендуется повторное проведение эхокардиографии для оценки структуры и функции сердца в следующих клинических ситуациях:
- при ухудшении симптомов сердечной недостаточности или после серьезного сердечно-сосудистого осложнения;
- пациентам с сердечной недостаточностью, находившимся на приеме препаратов с доказанной эффективностью в максимально переносимых дозах перед принятием решения о применении имплантируемых устройств;
- пациентам, у которых используют вмешательства с потенциальным кардиотоксическим действием.
ЕОК IC (УУР C, УДД 5) [86, 87].
Комментарии. Прочие визуализирующие методы исследования показаны лишь в тех случаях, когда:
- неясен диагноз (например, при неудовлетворительном качестве изображений при трансторакальной эхокардиографии);
- имеется подозрение на редкое заболевание сердца или на внесердечную причину имеющихся у пациента симптомов и клинических признаков;
- требуется более детальная оценка причины сердечной недостаточности (например, перфузионная сцинтиграфия или ангиография при подозрении на ишемическую болезнь сердца или биопсия миокарда при некоторых инфильтративных кардиомиопатиях).
- У пациентов с ХСН рекомендуется использовать ультразвуковой метод дисков (метод Симпсона) с определением объемов левого желудочка в четырехкамерной и двухкамерной позициях для расчета фракции выброса левого желудочка. ЕОК IC (УУР B, УДД 2) [88 - 91].
Комментарии. Пациентам, у которых решается вопрос о ресинхронизирующей терапии, имплантации кардиовертера дефибриллятора или продолжении вмешательств/лечения с потенциальным кардиотоксическим действием, а при эхокардиографии были получены пограничные значения фракции выброса, рекомендовано применение более точных методов оценки сократимости левого желудочка (трехмерной эхокардиографии, использование контрастных веществ при эхокардиографии, магнитно-резонансной томографии сердца) с целью более точной оценки сократимости левого желудочка [92 - 94].
- Пациентам, у которых качество эхокардиографии оказалось неудовлетворительным (визуализация < 80% эндокарда левого желудочка) рекомендуется проведение эхокардиографии с использованием контрастных веществ, что позволяет лучше рассмотреть эндокард и точнее оценить объемы левого желудочка ЕОК IC (УУР C, УДД 4) [95, 96].
- Пациентам с высоким риском развития СН, особенно при использовании вмешательств с потенциальным кардиотоксическим действием рекомендована оценка показателя деформации миокарда - продольного систолического сжатия левого желудочка (global longitudinal strain, GLS) с целью выявления ранних (субклинических) изменений сократимости левого желудочка ЕОК IC (УУР B, УДД 1) [97, 98].
Комментарии. Показатель продольного систолического сжатия миокарда левого желудочка (global longitudinal strain, GLS) отражает усредненную степень систолического укорочения левого желудочка по длинной оси. GLS характеризуется большей чувствительностью и воспроизводимостью при оценке систолической функции левого желудочка по сравнению с фракцией выброса [99 - 101].
Методы вычисления фракции выброса по Тейнхользу или Хинонесу, а также вычисления фракции укорочения основаны на измерении линейных размеров и могут давать неточные результаты, прежде всего у пациентов с нарушением локальной сократимости левого желудочка, и в настоящее время не рекомендуются для клинического использования. К прочим показателям систолической функции левого желудочка относятся скорость систолического движения основания левого желудочка, измеренная с помощью тканевого допплеровского исследования, амплитуда смещения атриовентрикулярной плоскости, индекс нарушения локальной сократимости левого желудочка, однако их редко используют в клинической практике.
Считается, что в основе большинства случаев СНсФВ лежит нарушение диастолической функции левого желудочка, и ее тщательная оценка является залогом правильной диагностики этой формы сердечной недостаточности. Ни один из ультразвуковых показателей не обладает настолько высокой точностью, чтобы на основании лишь его можно было судить о состоянии диастолической функции; всегда следует учитывать результаты всех исследований, включая данные допплеровского и двухмерного режимов. (Приложение А2).
- Всем пациентам с подозрением на СН рекомендуется эхокардиография с оценкой диастолической функции с целью определения тяжести структурно-функциональных нарушений, оценки прогноза и выбора тактики лечения ЕОК IC (УУР C, УДД 5) [102].
Комментарии. При оценке состояния диастолической функции левого желудочка в первую очередь следует ориентироваться на соотношение скоростей наполнения левого желудочка в раннюю диастолу и в систолу предсердий (E/A). Если соотношение E/A <= 0,8, а скорость E <= 50 см/сек, то давление наполнения левого желудочка нормальное и пациент имеет незначительную диастолическую дисфункцию (I-ой степени, или замедленное расслабление). Если соотношение E/A > 2, то давление наполнения левого желудочка значительно повышено, и пациент имеет тяжелую диастолическую дисфункцию (III-ей степени, или рестрикцию). Во всех остальных случаях ориентируются на 3 других критерия повышенного давления наполнения левого желудочка: 1) соотношение скорости раннего диастолического наполнения левого и усредненной скорости подъема основания левого желудочка в раннюю диастолу (E/e' > 14); 3) индексированный объем левого предсердия (> 34 мл/м2); 4) максимальную скорость трикуспидальной регургитации > 2,8 м/с (отражающую степень повышения давления в легочной артерии; рисунок). Если имеются, по меньшей мере, два критерия, то это означает, что у пациента умеренная диастолическая дисфункция (II-ой степени, или псевдонормализация). При не более чем одном критерии пациента следует отнести к диастолической дисфункции I-ой степени. Следует помнить, что соотношение E/A >= 2 может наблюдаться у здоровых молодых людей (однако показатель e' у них будет в пределах нормы.
2.4.3. Прицельная рентгенография органов грудной клетки
- Выполнение прицельной рентгенографии органов грудной клетки пациентам с СН рекомендуется для выявления альтернативных заболеваний легких, выявления нарушений легочной гемодинамики; выявления кардиомегалии. ЕОК IC (УУР A, УДД 2) [80, 103].
Комментарии. Результаты рентгенологического исследования органов грудной клетки требуют сопоставления с клинической картиной и данными ЭКГ. У пациентов с впервые появившимися симптомами СН рентгенологическое исследование грудной клетки может применяться для выявления других причин симптомов СН (опухоли легких, интерстициальные болезни легких), выявления кардиомегалии (определение кардиоторакального индекса (КТИ) > 50%); у пациентов с установленной СН - для выявления нарушений легочной гемодинамики (венозная, артериальная легочная гипертензия), выпота в синусах, отека легких.
2.4.4. Коронарография
- Коронарография рекомендуется пациентам с СН и стенокардией напряжения, не поддающейся лекарственной терапии, наличием симптомных желудочковых аритмий или после остановки сердца с целью установления диагноза ИБС и его тяжести ЕОК IA (УУР A, УДД 2) [104].
- Коронарография рекомендуется пациентам с СН и наличием от промежуточной до высокой предтестовой вероятности ИБС и/или наличием ишемии миокарда по данным стресс-тестов у пациентов, которые считаются подходящими кандидатами для коронарной реваскуляризации для решения вопроса о возможной реваскуляризации миокарда ЕОК IC (УУР A, УДД 2) [105, 106].
2.4.5. Радионуклидная диагностика
- Проведение однофотонной эмиссионной компьютерной томографии миокарда и рекомендуется пациентам с СН и ИБС для оценки ишемии и определения жизнеспособности миокарда ЕОК IIaB (УУР B, УДД 2) [107, 108].
- Выполнение сцинтиграфии миокарда с технеция 99mTc-пирофосфатом рекомендуется пациентам с СНсФВ для идентификации транстиретинового амилоидоза сердца. ЕОК IIaB (УУР B, УДД 2) [109 - 112].
2.4.6. Эхокардиография чреспищеводная
- Пациентам с ХСН и ФП, которым планируется восстановление синусового ритма, рекомендуется проведение эхокардиографии чреспищеводной для исключения тромбоза ушка левого предсердия ЕОК IC (УУР C, УДД 5) [113 - 115].
Комментарии: Для рутинной диагностики сердечной недостаточности чреспищеводную эхокардиографию не используют; обычно к ней прибегают у пациентов со сложными приобретенными пороками сердца (особенно с патологией митрального и протезированных клапанов), при подозрении на расслоение аорты, инфекционный эндокардит и у некоторых категорий пациентов с врожденными пороками сердца.
2.4.7. Эхокардиография с физической/фармакологической нагрузкой.
- Пациентам с ХСНнФВ и ИБС рекомендуется эхокардиография с фармакологической нагрузкой добутамином с целью диагностики жизнеспособного миокарда при решении вопроса о его реваскуляризации ЕОК IC (УУР B, УДД 2) [116 - 118].
- Пациентам с ХСН с подозрением на тяжелый аортальный стеноз, у которых из-за систолической дисфункции левого желудочка регистрируется низкий трансклапанный градиент давления, рекомендуется проведение эхокардиографии с фармакологической нагрузкой ЕОК IC (УУР B, УДД 3) [119 - 122].
- Пациентам с симптомами ХСНсФВ и незначительной диастолической дисфункцией левого желудочка или противоречивых результатах ее оценки в покое рекомендуется проведение эхокардиографии с физической нагрузкой для оценки изменения давления наполнения при нагрузке, что позволяет подтвердить или опровергнуть диагноз СНсФВ ЕОК IC (УУР B, УДД 1) [123, 124].
Комментарии. При проведении диастолического стресс-теста в качестве физической нагрузки обычно используют велоэргометрию в положении лежа, при этом, помимо оценки допплеровского соотношения E/e' исходно и на высоте нагрузки необходимо рассчитать систолическое давление в легочной артерии (по максимальной скорости трикуспидальной регургитации [102].
- Пациентам с подозрением на СНсФВ, у которых при эхокардиографии в покое не были выявлены признаки, связанные с повышением давления наполнения левого желудочка в покое, рекомендовано проведение диастолического стресс-теста (разновидности эхокардиографии с физической нагрузкой) с целью обнаружения повышения давления наполнения левого желудочка во время нагрузки ЕОК IIaC (УУР B, УДД 3) [123 - 125].
Комментарии. Для оценки динамики давления наполнения при нагрузке используют соотношение E/e' и скорость трикуспидальной недостаточности (показатели, достаточно точно отражающие динамику давления наполнения), и если соотношение E/e' при нагрузке становится выше 13, а скорость трикуспидальной недостаточности - выше 2,8 м/с, то это соответствует повышению давления наполнения левого желудочка, соответственно, указывает на наличие у пациента СНсФВ [102].
2.4.8. Компьютерно-томографическая коронарография.
- Выполнение компьютерно-томографической коронарографии рекомендуется пациентам с СН с низкой или промежуточной вероятностью ИБС и неинформативностью неинвазивных методов выявления ИБС для выявления стенозирующего поражения коронарных артерий ЕОК IIaB (УУР B, УДД 1) [126 - 129].
Комментарии. Компьютерно-томографическая коронарография наиболее информативный неинвазивный метод оценки проходимости коронарных артерий, отличается высоким пространственным разрешением и высокой скоростью исследования. Метод обладает высокой отрицательной прогностической значимостью, что позволяет исключать диагноз ИБС у пациентов с низким и/или промежуточным риском болезни [130 - 133].
2.4.9. Магнитно-резонансная томография сердца и магистральных сосудов
Метод магнитно-резонансной томографии сердца и магистральных сосудов включает в себя различные методики, которые позволяют при одном исследовании даже без введения контрастных препаратов получить детальную информацию о морфологии сердца, внутрисердечной гемодинамике, функции желудочков, скорости и объеме кровотока по крупным сосудам, структуре миокарда. Значительно расширяет возможность метода использование контрастных препаратов. Изображения, полученные сразу после введения контрастного препарата, позволяют оценить первое прохождение препарата через миокард и выявить дефекты перфузии, а также зоны микрососудистой обструкции. На постконтрастных изображениях выявляются участки некроза и/или фиброза, такие изображения позволяют выявить даже небольшие участки накопления контрастного препарата, что делает возможным изучение не только левого желудочка, но и правого, а также изучение миокарда предсердий. Наличие и выраженность фиброзных изменений не только помогает в установлении правильного диагноза, но и определяет прогноз пациентов с некоторыми кардиомиопатиями.
Существуют абсолютные противопоказания к МРТ (МР-несовместимые кардиостимуляторы, дефибрилляторы-кардиовертеры, ресинхронизирующие устройства, металлические устройства на сосудах головного мозга, наличие металла в глазницах), а также ряд относительных противопоказаний (клаустрофобия, некоторые металлические импланты, гипертермия, невозможность сохранять неподвижность во время исследования). Следует помнить, что внутрисосудистые (в том числе интракоронарные) стенты, большая часть искусственных клапанов, некоторые виды искусственных водителей ритма не являются противопоказанием к выполнению МРТ. Гадолиний-содержащие контрастные препараты в большинстве случаев хорошо переносятся пациентами, однако применение их у пациентов с почечной недостаточностью со скоростью клубочковой фильтрации меньше 30 мл/мин/м2 противопоказано в связи с высоким риском развития специфического осложнения - нефрогенного системного фиброза. Последние исследования говорят о необходимости ограниченного применения контрастных препаратов с линейным строением молекулы (только как препаратов второй линии) в связи с информацией о возможности депонировании молекул гадолиния в веществе головного мозга.
Рекомендуется выполнять исследование и интерпретировать его результаты специалистами, имеющими опыт в визуализации сердца и оценке заболеваний миокарда [134 - 141].
- Выполнение магнитно-резонансной томографии (МРТ) сердца и магистральных сосудов рекомендуется пациентам, у которых неинформативна ЭхоКГ, для оценки анатомии и функции сердца, систолической и диастолической дисфункции, фракции выброса ЛЖ. ЕОК IB (УУР B, УДД 2) [142 - 157].
Комментарии. МРТ сердца - золотой стандарт в оценке размеров и объема камер сердца, массы миокарда, сократительной функции. МРТ сердца - точный метод оценки правых отделов сердца, размеров и фракции выброса правого желудочка. МРТ информативна в оценке морфологии и функции сердца у пациентов с кардиомиопатиями (особенно апикальной ГКМП и губчатой кардиомиопатией), сложными врожденными пороками сердца. МРТ - единственная неинвазивная альтернатива ЭхоКГ.
- Рекомендуется выполнение МРТ сердца с контрастированием пациентам с кардиомегалией и неустановленной причиной сердечной недостаточности для дифференциального диагноза между ишемической и неишемической причинами заболевания ЕОК IIaB (УУР B, УДД 2) [136, 158 - 162].
- Рекомендуется выполнение МРТ сердца с контрастированием пациентам с ХСНсФВ и гипертрофией миокарда ЛЖ для выявления амилоидоза, других инфильтративных заболеваний сердца (болезнь Фабри, гемохроматоз) ЕОК IIaB (УУР B, УДД 1) [163 - 169].
Комментарии. МРТ сердца с контрастированием позволяет оценить структуру миокарда по распределению контрастного препарата на основе гадолиния в миокарде. Накопление контрастного препарата происходит в участках миокарда кардиомиоцитами, мембрана которых повреждена. Изображения, полученные сразу после введения контрастного препарата, позволяют оценить первое прохождение препарата через миокард и выявить дефекты перфузии, а также зоны микрососудистой обструкции. На отсроченных изображениях (сделанных через 10 - 20 минут после введения) выявляются участки некроза и/или фиброза. Такие изображения позволяют выявить даже небольшие участки накопления контрастного препарата (пространственное разрешение до 1 г), что делает возможным изучение не только левого желудочка, но и правого, а также изучение миокарда предсердий. Причина нарушения целостности клеточных мембран определяется по локализации и пространственным характеристикам очагов накопления: трансмуральное и субэндокардиальное контрастирование в зонах, соответствующих бассейнам коронарных артерий, типично для ишемического повреждения, субэпикардиальное, интрамуральное, мелкоочаговое - для неишемического. Выполнение таких специальных программ как T2-картирование и Т1-картирование (как с контрастным усилением, так и без него), позволяют получить информацию о диффузных изменениях миокарда (накопление амилоида, гликогена, железа, диффузный фиброз), что невозможно сделать с помощью других неинвазивных методов визуализации. Наличие и выраженность фиброзных изменений не только помогает в установлении правильного диагноза, но и определяет прогноз пациентов с некоторыми кардиомиопатиями. Кроме того, контрастная МРТ позволяет не только выявить фиброзные изменения миокарда у пациентов с сердечной недостаточностью ишемической и неишемической этиологии, но и оценить их количественно: определить выраженностью рубцовых изменений, их гетерогенность. Оба показателя влияют на достижение клинической эффективности имплантируемого устройства. Кроме того, локализация рубца должна учитываться при имплантации электрода, так как установка электрода в зону рубца снижает возможный эффект СРТ. Дальнейшее исследование клинической эффективности использования контрастной МРТ перед имплантацией ресинхронизирующих устройств, возможно, позволит рекомендовать МРТ сердца с контрастированием пациентам с ухудшением симптомов сердечной недостаточности, несмотря на проводимое адекватное лечение, перед решением вопроса об имплантации ресинхронизирующего устройства [170 - 182].
2.5. Иные диагностические исследования
2.5.1. Нагрузочные тесты
- Проведение нагрузочных тестов рекомендуется для оценки функционального статуса и эффективности лечения. В рутинной клинической практике рекомендуется использовать тест с 6-минутной ходьбой ЕОК IIaC (УУР A УДД 2) (Приложение Г2).
3. Лечение
3.1. Консервативное лечение
3.1.1. Основные задачи лечения пациентов с хронической сердечной недостаточностью
Основные задачи лечения пациентов с хронической сердечной недостаточностью:
- устранение симптомов ХСН (одышка, отеки и т.п.),
- улучшение качества жизни,
- снижение количества госпитализаций,
- улучшение прогноза.
Снижение смертности и числа госпитализаций является главным критерием эффективности терапевтических мероприятий. Как правило, это сопровождается реверсией ремоделирования ЛЖ и снижением концентраций натрийуретических пептидов.
Для любого пациента так же чрезвычайно важно, чтобы проводимое лечение позволяло ему добиться устранения симптомов болезни, улучшало качество жизни и повышало его функциональные возможности, что, однако, не всегда сопровождается улучшением прогноза у пациентов с ХСН. Тем не менее, отличительной чертой современной эффективной фармакотерапии является достижение всех обозначенных целей лечения.
3.1.2. Терапия, рекомендованная пациентам с симптоматической сердечной недостаточностью и сниженной фракцией выброса левого желудочка
- Ингибиторы АПФ/антагонисты рецепторов ангиотензина II/валсартан + сакубитрил**, бета-адреноблокаторы и альдостерона антагонисты рекомендуются в составе комбинированной терапии для лечения всем пациентам с симптоматической сердечной недостаточностью (ФК II - IV) и сниженной фракцией выброса ЛЖ < 40% для снижения госпитализации из-за СН и смерти. ЕОК IA (УУР A, УДД 2) [183 - 187].
- иАПФ рекомендуются всем пациентам с симптоматической сердечной недостаточностью и сниженной фракцией выброса ЛЖ при отсутствии противопоказаний для снижения риска госпитализации из-за СН и смерти. ЕОК IA (УУР A, УДД 2) [183, 188 - 190].
- иАПФ рекомендуются пациентам с бессимптомной систолической дисфункцией ЛЖ и инфарктом миокарда в анамнезе для профилактики развития симптомов СН. ЕОК IA (УРР A, УДД 2) [191, 192].
- иАПФ рекомендуются пациентам с бессимптомной систолической дисфункцией ЛЖ без перенесенного инфаркта миокарда в анамнезе для профилактики развития симптомов СН. ЕОК IB (УУР A, УДД 2) [192].
Для лечения ХСН применяются следующие иАПФ: каптоприл**, хинаприл, лизиноприл**, периндоприл**, рамиприл, спираприл, фозиноприл, эналаприл** и другие (таблица 4).
Таблица 4. Рекомендованные препараты и дозы [190, 191, 193 - 197].
Ингибитор АПФ
Начальная доза
Максимальная доза
Каптоприл **
По 6,25 мг 3 раза в день
По 50 мг 3 раза в день
Эналаприл **
По 2,5 мг 1 - 2 раза в день!
По 10 - 20 мг 2 раза в день
Лизиноприл **
2.5 - 5 мг однократно
20 мг однократно
Рамиприл
1,25 мг однократно
По 5 мг 2 раза в день, либо 10 мг однократно
Периндоприл **
2,5 мг однократно
10 мг однократно
Хинаприл
5 мг 1 - 2 раза в день
20 мг 2 раза в день
Спираприл
3 мг однократно в сутки
6 мг однократно в сутки
Фозиноприл
5 мг 1 - 2 раза в день
10 - 40 мг в сутки
! Применение #эналаприла в начальной дозе 2,5 мг * 2 раза не соответствует режиму дозирования, указанному в инструкции по применению лекарственного препарата, однако клиническая эффективность и безопасность данного режима были показаны в рандомизированном клиническом исследовании SOLVD с 12-летним периодом наблюдения пациентов, в связи с чем данный режим дозирования рекомендован к применению [183].
Практические аспекты применения иАПФ у пациентов ХСНнФВ изложены в Приложении А3-1.
- Валсартан + сакубитрил** рекомендуется применять вместо иАПФ/АРА у пациентов с симптоматической СН со сниженной ФВЛЖ и сохраняющимися симптомами СН, несмотря на оптимальную терапию иАПФ/АРА, бета-адреноблокаторами и альдостерона антагонистами для снижения риска госпитализаций из-за СН и смерти. ЕОК IA (УУР A, УДД 2) [184, 198].
- Инициация терапии валсартан + сакубитрил** вместо иАПФ/АРА рекомендуется у пациентов со сниженной ФВЛЖ, госпитализированных по причине декомпенсации ХСН после стабилизации параметров гемодинамики для дальнейшего снижения риска госпитализаций из-за СН и смерти. ЕОК IIaB (УУР B, УДД 2) [184, 198].
Комментарии. Рекомендуется стартовая доза при стабильной ХСН валсартан + сакубитрил **49/51 мг 2 раза в день, целевая доза - 97/103 мг 2 раза в день. У пациентов, не получавших ранее терапию иАПФ или АРА, или получавших эти препараты в низких дозах, начинать терапию валсартан + сакубитрил** следует в дозе 25,7/24,3 мг 2 раза в сутки с медленным повышением дозы [198].
При инициации терапии во время декомпенсации ХСН после стабилизации гемодинамики начальная доза валсартан + сакубитрил** 24/26 мг 2 раза в день [184].
Перевод на валсартан + сакубитрил** осуществляется не ранее чем через 36 часов после приема последней дозы иАПФ.
- Бета-адреноблокаторы (![]() ) дополнительно к иАПФ рекомендуются всем пациентам со стабильной симптоматической сердечной недостаточностью и сниженной фракцией выброса ЛЖ для снижения риска госпитализации из-за СН и смерти. ЕОК IA (УУР A, УДД 2) [199 - 201].
) дополнительно к иАПФ рекомендуются всем пациентам со стабильной симптоматической сердечной недостаточностью и сниженной фракцией выброса ЛЖ для снижения риска госпитализации из-за СН и смерти. ЕОК IA (УУР A, УДД 2) [199 - 201].
Комментарии. Терапия иАПФ и ![]() должна начинаться как можно раньше у пациентов с ХСН и сниженной ФВ ЛЖ.
должна начинаться как можно раньше у пациентов с ХСН и сниженной ФВ ЛЖ. ![]() так же обладают антиишемическим эффектом, более эффективны в снижении риска внезапной смерти, и их применение приводит к быстрому снижению смертности пациентов ХСН по любой причине.
так же обладают антиишемическим эффектом, более эффективны в снижении риска внезапной смерти, и их применение приводит к быстрому снижению смертности пациентов ХСН по любой причине.
- ![]() рекомендуются пациентам после перенесенного ИМ и с наличием систолической дисфункции ЛЖ для снижения риска смерти и профилактики развития симптомов СН. ЕОК IB (УУР A, УДД 2) [202].
рекомендуются пациентам после перенесенного ИМ и с наличием систолической дисфункции ЛЖ для снижения риска смерти и профилактики развития симптомов СН. ЕОК IB (УУР A, УДД 2) [202].
- У пациентов с декомпенсацией ХСН, если ![]() уже были назначены до возникновения симптомов декомпенсации, рекомендуются продолжение терапии, при необходимости - в уменьшенной дозе для улучшения прогноза. ЕОК IIaA (УУР B, УДД 2) [200].
уже были назначены до возникновения симптомов декомпенсации, рекомендуются продолжение терапии, при необходимости - в уменьшенной дозе для улучшения прогноза. ЕОК IIaA (УУР B, УДД 2) [200].
Комментарии. При наличии симптомов выраженной гипоперфузии возможна полная отмена терапии ![]() , с последующим обязательным ее возобновлением при стабилизации состояния [200, 203].
, с последующим обязательным ее возобновлением при стабилизации состояния [200, 203].
Рекомендованные при ХСН бета-адреноблокаторы и их дозировки представлены в таблице 5.
Таблица 5. Препараты и дозировки.
Бета-адреноблокатор
Начальная доза
Целевая доза
Бисопролол**
1,25 мг один раз в день
10 мг один раз в день
Карведилол**
3,125 мг дважды в день
25 - 50 мг дважды в день
Метопролол**, таблетки с пролонгированным высвобождением/пролонгированного действия
12,5 - 25 мг один раз в день
200 мг один раз в день
Небиволол
1,25 мг один раз в день
10 мг один раз в день
Практические аспекты применения бета-адреноблокаторов у пациентов ХСНнФВ изложены в Приложении А3-2.
- Альдостерона антагонисты рекомендуются всем пациентам с ХСН II - IV ФК и ФВ ЛЖ <= 40%, для снижения риска госпитализации из-за СН и смерти. ЕОК IA (УУР A, УДД 2) [204, 205].
Комментарии. При применении альдостерона антагонистов в комбинации с иАПФ/АРА и бета-адреноблокаторами наиболее опасно развитие выраженной гиперкалиемии >= 6,0 ммоль/л, что встречается в повседневной клинической практике значительно чаще, нежели чем в проведенных исследованиях [206].
Альдостерона антагонисты должны назначаться как во время стационарного лечения, так амбулаторно, если не были назначены ранее, начальные и целевые дозы представлены в таблице 6.
Таблица 6. Дозы альдостерона антагонистов, рекомендованных в лечении пациентов ХСН.
Препарат
Начальная доза
Целевая доза
Максимальная доза
Спиронолактон**
25 мг однократно
25 - 50 мг однократно
200 мг/сут
Эплеренон
25 мг однократно
50 мг однократно
50 мг/сут
Практические аспекты применения альдостерона антагонистов у пациентов с ХСНнФВ изложены в Приложении А3-3.
- Пациентам с ХСНнФВ с сохраняющимися симптомами СН несмотря на терапию иАПФ/АРА/валсартан + сакубитрил**, бета-адреноблокаторами и альдостерона антагонистами рекомендован препарат #дапаглифлозин** для снижения риска сердечно-сосудистой смерти и госпитализаций по поводу СН. ЕОК IB (УУР A, УДД 2) [207].
Комментарии. Основным показанием для #дапаглифлозина** является инсулиннезависимый сахарный диабет, однако результаты завершившегося исследования DAPA-HF [207] назначение дапаглифлозина**# у пациентов с ХСНнФВ и без сахарного диабета сопровождалось снижением риска сердечно-сосудистой смерти и госпитализаций по поводу СН. Режим дозирования #дапаглифлозина** - см. таблицу 9.
В отличие от остальных средств терапии эффект диуретиков на заболеваемость и смертность пациентов с ХСН в длительных исследованиях не изучался. Тем не менее, применение мочегонных препаратов устраняет симптомы, связанные с задержкой жидкости (периферические отеки, одышку, застой в легких), что обосновывает их использование у пациентов с ХСН независимо от ФВ ЛЖ [185, 208 - 215].
- Диуретики рекомендуются для улучшения симптомов СН и повышения физической активности у пациентов с признаками задержки жидкости. ЕОК IB (УУР A, УДД 1). [208, 209].
- Назначение диуретиков рекомендуется для снижения риска госпитализации из-за СН у пациентов с симптомами задержки жидкости ЕОК IIaB (УУР B, УДД 1) [208, 209].
Комментарии. Диуретики вызывают быструю регрессию симптомов ХСН в отличие от других средств терапии ХСН.
Оптимальной дозой диуретика считается та низшая доза, которая обеспечивает поддержание пациента в состоянии эуволемии, т.е. когда ежедневный прием мочегонного препарата обеспечивает сбалансированный диурез и постоянную массу тела. У пациентов ХСН диуретики должны применяться в комбинации с ![]() , иАПФ/АРА, альдостерона антагонистами (при отсутствии противопоказаний к данным группам препаратов).
, иАПФ/АРА, альдостерона антагонистами (при отсутствии противопоказаний к данным группам препаратов).
Диуретики, рекомендуемые для лечения ХСН, представлены в таблице 7.
Таблица 7. Дозы диуретиков, наиболее часто используемых в лечении пациентов ХСН
Диуретик
Начальная доза
Обычная дневная доза
Петлевые диуретики
Фуросемид**
20 - 40 мг
40 - 240 мг
Торасемид
5 - 10 мг
10 - 20 мг
Тиазидные диуретики
Гидрохлоротиазид**
12,5 - 25 мг
12,5 - 100 мг
Калийсберегающие диуретики
+ иАПФ/АРА
- иАПФ/АРА
+ иАПФ/АРА
- иАПФ/АРА
Спиронолактон**
75 мг
100 - 300 мг
Практические аспекты применения диуретиков у пациентов с ХСНнФВ изложены в Приложении А3-4.
- Применение АРА рекомендуется пациентам с ХСН со сниженной ФВ ЛЖ <= 40% только в случае непереносимости иАПФ (CHARM-Alternative, VAL-HeFT) для уменьшения количества госпитализаций и смертности. ЕОК IB (УУР B, УДД 2) [185, 186, 217 - 219].
- Присоединение АРА не рекомендуются у пациентов, имеющих симптомы СН (II - IV ФК), получающих терапию иАПФ и ![]() ЕОК IIIA (УУР A, УДД 1) [185, 187, 217, 218].
ЕОК IIIA (УУР A, УДД 1) [185, 187, 217, 218].
Комментарии. В этом случае дополнительно к иАПФ и ![]() рекомендуется присоединение альдостерона антагонистов (эплеренона или спиронолактона**) [186, 204, 205, 215].
рекомендуется присоединение альдостерона антагонистов (эплеренона или спиронолактона**) [186, 204, 205, 215].
- АРА рекомендуются пациентам с симптомами СН, неспособных переносить иАПФ (пациенты также должны принимать бета-адреноблокаторы и альдостерона антагонисты) для снижения риска госпитализаций из-за СН и смерти по сердечно-сосудистой причине ЕОК IB (УУР A, УДД 2) [217].
Комментарии. Под "непереносимостью" иАПФ следует понимать: наличие индивидуальной непереносимости (аллергии), развитие ангионевротического отека, кашля. Нарушение функции почек, развитие гиперкалиемии и гипотонии при лечении иАПФ в понятие "непереносимость" не входит и может наблюдаться у пациентов с ХСН с одинаковой частотой как при применении иАПФ, так и АРА [185].
- Не рекомендована "тройная" блокада РААС (комбинация иАПФ + альдостерона антагонисты + АРА) к применению у пациентов ХСН ввиду высокого риска развития гиперкалиемии, ухудшения функции почек и гипотонии. ЕОК IIIC (УУР A, УДД 2) [185, 219].
АРА, рекомендуемые для применения у пациентов с ХСН, представлены в таблице 8.
Таблица 8. Антагонисты рецепторов ангиотензина II:
Препарат
Начальная доза:
Целевая доза:
Кандесартан
4 мг однократно
32 мг однократно
Валсартан
40 мг два раза в день
160 мг два раза в день
Лозартан**
12,5 мг однократно
150 мг однократно
Практические аспекты применения АРА у пациентов с ХСНнФВ изложены в Приложении А3-5.
- Применение ивабрадина** рекомендуется пациентам только с синусовым ритмом, ФВ <= 35%, симптомами ХСН II - IV ФК и уровнем ЧСС >= 70 в 1 мин., обязательно находящихся на подобранной терапии рекомендованными (или максимально переносимыми) дозами ![]() , иАПФ/АРА/ валсартан + сакубитрил** и альдостерона антагонисты для снижения госпитализаций и смертности по причине СН. ЕОК IIaB (УУР B, УДД 2) [219, 220].
, иАПФ/АРА/ валсартан + сакубитрил** и альдостерона антагонисты для снижения госпитализаций и смертности по причине СН. ЕОК IIaB (УУР B, УДД 2) [219, 220].
Комментарии. Механизм действия ивабрадина** заключается в снижении ЧСС за счет селективного ингибирования ионного тока в If-каналах синусового узла без какого-либо влияния на инотропную функцию сердца. Препарат действует только у пациентов с синусовым ритмом. Показано, что у пациентов с синусовым ритмом, ФВ <= 35%, симптомами ХСН II - IV ФК и уровнем ЧСС >= 70 в 1 мин., несмотря на терапию рекомендованными (или максимально переносимыми) дозами ![]() , иАПФ/АРА/ валсартан + сакубитрил** и альдостерона антагонистами, присоединение к лечению ивабрадина** снижает количество госпитализаций и смертность из-за ХСН. Кроме этого, в случае непереносимости
, иАПФ/АРА/ валсартан + сакубитрил** и альдостерона антагонистами, присоединение к лечению ивабрадина** снижает количество госпитализаций и смертность из-за ХСН. Кроме этого, в случае непереносимости ![]() , у этой же категории пациентов применение ивабрадина** к стандартной терапии уменьшает риск госпитализаций по причине ХСН [221].
, у этой же категории пациентов применение ивабрадина** к стандартной терапии уменьшает риск госпитализаций по причине ХСН [221].
- Применение ивабрадина** рекомендуется для снижения риска госпитализаций из-за СН и смертности по СС причине у пациентов с симптомами СН и ФВ ЛЖ <= 35%, синусовым ритмом, ЧСС в покое >= 70 уд/мин, находящихся на терапии иАПФ/АРА/ валсартан + сакубитрил** и альдостерона антагонистами, которые неспособны переносить или имеют противопоказания к назначению бета-адреноблокаторов. ЕОК IIaC (УУР B, УДД 2) [222].
Комментарии. Рекомендуемая начальная доза ивабрадина** составляет 5 мг 2 раза в сутки, с последующим увеличением через 2 недели до 7,5 мг 2 раза в сутки. У пожилых пациентов возможна коррекция дозы ивабрадина** в сторону ее уменьшения [221 - 223].
Применение сердечных гликозидов у пациентов с ХСН ограничено. Из существующих препаратов рекомендован дигоксин**, эффективность и безопасность других сердечных гликозидов при ХСН изучена недостаточно. Назначение дигоксина** пациентам с ХСН не улучшает их прогноз, тем не менее, снижает количество госпитализаций из-за ХСН, улучшает симптомы ХСН и качество жизни [224 - 230].
Применение дигоксина** в ряде случаев может только дополнять терапию ![]() , иАПФ/АРА/ валсартан + сакубитрил**, альдостерона антагонистами и диуретиками.
, иАПФ/АРА/ валсартан + сакубитрил**, альдостерона антагонистами и диуретиками.
- Рекомендуется рассмотреть возможность назначения дигоксина** пациентам с ХСН II - IV ФК, сниженной ФВ ЛЖ <= 40%, с синусовым ритмом и с сохраняющимися симптомами СН, несмотря на терапию иАПФ/АРА/ валсартан + сакубитрил**, бета-адреноблокаторами и альдостерона антагонистами для снижения риска госпитализаций из-за СН и по любой причине. ЕОК IIbB (УУР B, УДД 2) [224, 227, 230].
Комментарии. У таких пациентов необходимо взвешенно подходить к назначению дигоксина**, и предпочтительно применять при наличии у пациента тяжелой сердечной недостаточности III - IV ФК, низкой ФВ ЛЖ (< 25%) в сочетании с наклонностью к гипотонии. Оптимальной дозой дигоксина** для лечения пациентов с ХСН считается 0,125 - 0,25 мг/сутки. При длительном лечении необходимо ориентироваться на концентрацию дигоксина** в крови, которая должна находиться в безопасных пределах [227, 228].
Оптимальной концентрацией у пациентов ХСН является интервал от 0,8 нг/мл до 1,1 нг/мл (< 1,2 нг/мл). Доза дигоксина** должна быть уменьшена (контроль концентрации) при снижении СКФ, у пожилых пациентов и женщин [229].
Из-за вероятности развития желудочковых аритмий, особенно у пациентов с гипокалиемией, необходим жесткий контроль электролитов крови, функции почек, ЭКГ.
Применение дигоксина** для контроля ЧСС у пациентов с симптомами ХСН и наличием тахиформы фибрилляции предсердий (ФП) (см Главу 3.1.6).
- Пациентам с ХСНнФВ, находящихся на стандартной терапии ![]() , иАПФ/АРА/ валсартан + сакубитрил**, альдостерона антагонистами и диуретиками рекомендуется рассмотреть возможность применения препаратов группы Омега-3 триглицеридов, включая другие эфиры и кислоты для улучшения прогноза. ЕОК IIbB (УУР C, УДД 2) [231, 232].
, иАПФ/АРА/ валсартан + сакубитрил**, альдостерона антагонистами и диуретиками рекомендуется рассмотреть возможность применения препаратов группы Омега-3 триглицеридов, включая другие эфиры и кислоты для улучшения прогноза. ЕОК IIbB (УУР C, УДД 2) [231, 232].
Комментарии. Доказательная база при ХСН не значительна. Небольшой дополнительный эффект препаратов Омега-3 триглицеридов, включая другие эфиры и кислоты был показан в отношении снижения риска смерти и госпитализации по сердечно-сосудистой (СС) причине пациентов ХСН II - IV ФК, ФВ ЛЖ <= 40%, находящихся на стандартной терапии ![]() , иАПФ/АРА, альдостерона антагонистами и диуретиками в исследовании GISSI-HF [231, 232].
, иАПФ/АРА, альдостерона антагонистами и диуретиками в исследовании GISSI-HF [231, 232].
- Терапия изосорбидом динитратом** рекомендуется для снижения риска смерти и госпитализации из-за ХСН пациентам - представителям негроидной расы с ФВ ЛЖ <= 35% или ФВ ЛЖ <= 45% при наличии дилатированного ЛЖ и III - IV ФК СН, несмотря на терапию иАПФ/АРА/ валсартан+сакубитрил**, бета-адреноблокаторами и альдостерона антагонистами. ЕОК IIaB (УУР B, УДД 2) [233 - 235].
- Рекомендуется рассмотреть возможность назначения изосорбида динитрата** в редких случаях для снижения риска смерти у симптоматических пациентов с СН со сниженной ФВЛЖ, не способных переносить иАПФ/АРА/валсартан+сакубитрил** (или имеются противопоказания). ЕОС IIbB (УУР C, УДД 2) [233].
3.1.3. Терапия, не рекомендованная (не доказан положительный эффект) пациентам с симптоматической сердечной недостаточностью и сниженной фракцией выброса левого желудочка.
- При отсутствии дополнительных показаний терапия ингибиторами ГМГ-КоА редуктазы для лечения ХСН с ФВ <= 40% любой этиологии не рекомендуется. ЕОК IIIA (УУР A, УДД 1) [236, 237].
Комментарии. Польза от применения ингибиторов ГМГ-КоА редуктазы у пациентов с ХСН не доказана. Исследования CORONA и GISSI-HF, в которых наблюдались пациенты ХСН II - IV ФК, ишемической и не ишемической этиологии, с ФВ ЛЖ <= 40%, находящиеся на стандартной терапии ![]() , иАПФ/АРА и альдостерона антагонисты не выявили дополнительного влияния розувастатина на прогноз [236, 237].
, иАПФ/АРА и альдостерона антагонисты не выявили дополнительного влияния розувастатина на прогноз [236, 237].
- Назначение оральных антикоагулянтов пациентам с ХСН и синусовым ритмом, если нет других показаний, не рекомендуется в связи с отсутствием их влияния на снижение смертности. ЕОК IIIA (УУР A, УДД 1) [238 - 240].
- Прямые ингибиторы ренина (как дополнительное средство терапии к иАПФ/АРА/ валсартан + сакубитрил**, ![]() и альдостерона антагонистами) не рекомендуются для лечения ни одной из групп пациентов с ХСН. ЕОК IIIB (УУР A, УДД 2) [241, 242].
и альдостерона антагонистами) не рекомендуются для лечения ни одной из групп пациентов с ХСН. ЕОК IIIB (УУР A, УДД 2) [241, 242].
Комментарии. Результаты завершившихся исследований (ASTRONAUT - пациенты после декомпенсации ХСН, высокого риска; ALTITUDE - пациенты с сахарным диабетом, остановлено досрочно) свидетельствуют об отсутствии дополнительного положительного влияния прямых ингибиторов ренина на прогноз и госпитализации пациентов ХСН, а также об увеличении риска развития гипотонии, гиперкалиемии и нарушения функции почек, особенно у пациентов с сахарным диабетом [241, 242].
3.1.3.4. Обезболивание при хронической сердечной недостаточности
- Пациентам с ХСН специфическое обезболивание не рекомендуется (УУР C, УДД 5).
3.1.4. Терапия, применение которой может быть опасно, и не рекомендовано для пациентов с хронической сердечной недостаточностью II - IV функционального класса и сниженной фракцией выброса левого желудочка
- Тиазолидиндионы, так как вызывают задержку жидкости, в связи с чем, повышают риск развития декомпенсации ЕОК IIIA (УУР A, УДД 1) [243 - 245].
- Большинство блокаторов "медленных" кальциевых каналов (син. антагонистов кальция) (дилтиазем, верапамил**, коротко действующие дигидропиридины) не рекомендуются к применению при СН из-за наличия отрицательного инотропного действия, что способствует развитию декомпенсации у пациентов с ХСН. ЕОК IIIC (УУР A, УДД 2) [246].
Комментарии. Исключение составляют фелодипин и амлодипин**, которые не влияют на прогноз пациентов с ХСН (исследования PRAISE I и II; V-HeFT III) [247 - 249].
- Применение НПВП и ингибиторов ЦОГ-2 не рекомендуется при ХСН, так как НПВП и ингибиторы ЦОГ-2 провоцируют задержку натрия и жидкости, что повышает риск развития декомпенсации у пациентов с ХСН. ЕОК IIIB (УУР C, УДД 4) [250].
- Антиаритмики I класса не рекомендуются пациентам с ХСН, так как повышают риск внезапной смерти у пациентов с систолической дисфункцией ЛЖ. ЕОК IIIA (УУР A, УДД 2) [251, 252].
3.1.5. Особенности лечения пациентов с хронической сердечной недостаточностью и желудочковыми нарушениями ритма сердца.
- Пациентам с ХСН рекомендуется коррекция факторов, провоцирующих или ухудшающих течение желудочковых аритмий (коррекция нарушений электролитов, отмена лекарств, провоцирующих желудочковые аритмии) с целью лечения и профилактики аритмий ЕОК IIaC (УУР C, УДД 5) [253].
- Пациентам с ХСН и ухудшением течения желудочковых аритмий рекомендуется проведение коронарной реваскуляризации для улучшения прогноза заболевания. ЕОК IIaC (УУР B, УДД 2) [104, 254 - 257].
- Пациентам с ХСНнФВ и желудочковым нарушениям ритма рекомендуется оптимизация доз иАПФ (или АРА или валсартан + сакубитрил**), бета-адреноблокаторов, альдостерона антагонистов с целью снижения риска внезапной сердечной смерти ЕОК IA (УУР B, УДД 2) [198, 199, 201, 258, 259, 204, 205].
Комментарии. В случае если пациент находится на терапии иАПФ или АРА наличие желудочковых нарушений ритма сердца является дополнительным поводом перевода на валсартан + сакубитрил**, так как по данным исследования PARADIGM HF на фоне приема валсартан + сакубитрил** в сравнении с эналаприлом снижался риск ВСС [260].
- Пациентам с ХСНнФВ, ФВ ЛЖ <= 35%, находящимся на оптимальной медикаментозной терапии, рекомендована имплантация ИКД*** или СРТ-Д*** с целью профилактики внезапной сердечной смерти ЕОК IA (УУР A, УДД 1 [261 - 267].
- Рутинное назначение антиаритмических препаратов I и III классов не рекомендуется пациентам с ХСН и бессимптомными ЖА по соображениям безопасности (декомпенсация ХСН, проаритмогенный эффект или смерть) ЕОК IIIA (УУР B, УДД 2) [252, 268 - 270].
Комментарии. У пациентов с ХСН и сердечной ресинхронизирующей терапией частая желудочковая экстрасистолия (более 8% от общего количества комплексов QRS за сутки) требует назначения антиаритмического лечения или проведения катетерной аблации, так как ее наличие может приводить к уменьшению процента бивентрикулярной стимуляции менее 92% и, таким образом, снижать эффективность ресинхронизирующей терапии [271].
- Пациентам с ХСН рекомендовано назначение амиодарона** для лечения частых симптомных ЖЭС или неустойчивых желудочковых тахикардий. ЕОК IIbB (УУР B, УДД 2) [272 - 274].
Комментарии. Однако следует учитывать, что такая терапия может оказать обратный эффект на прогноз, особенно у тяжелых пациентов ХСНнФВ.
- Пациентам с ХСН рекомендовано проведение катетерной аблации для лечения частых симптомных ЖЭС или неустойчивых желудочковых тахикардий. ЕОК IIbB (УУР C, УДД 4) [275 - 277].
- Катетерная аблация рекомендована пациентам с ХСН и дисфункцией ЛЖ вследствие большого бремени ЖЭС (более 24%) с целью восстановления функции левого желудочка ЕОК IIaC (УУР C, УДД 4) [275 - 277].
- Применение антиаритмических препаратов IA и IC классов не рекомендуется у пациентов с систолической ХСН для лечения и профилактики желудочковых нарушений ритма сердца ЕОК IIIA (УУР A, УДД 1) [252, 269, 270, 278].
- Пациентам с ишемической кардиомиопатией и повторными эпизодами симптомных устойчивых желудочковых тахикардий, несмотря на продолжающуюся терапию бета-адреноблокаторами, альдостерона антагонистами и иАПФ/АРА/ валсартан+сакубитрил**, а также в случаях электрического шторма при неэффективности или непереносимости амиодарона** с целью подавления желудочковых аритмий рекомендована катетерная аблация ЕОК IB (УУР A, УДД 1) [267, 279 - 281].
Комментарии. Следует учитывать количество желудочковых аритмии, тип купирования (сверхчастная стимуляция или эндокардиальная дефибрилляция), потенциальные побочные эффекты от приема амиодарона и желание пациента
- При рефрактерности аритмии к медикаментозной терапии отдельным пациентам с ХСН вследствие неишемической кардиомиопатии рекомендована катетерная аблация с целью получения контроля над желудочковыми тахикардиями или предотвращения повторных разрядов ИКД. ЕОК IIbB (УУР B, УДД) [282 - 287].
3.1.6. Особенности лечения пациентов с хронической сердечной недостаточностью и фибрилляцией предсердий
- Вне зависимости от ФВ ЛЖ всем пациентам ХСН и фибрилляцией предсердий (ФП), особенно в случае впервые зарегистрированного эпизода ФП или пароксизмальной форме ФП, рекомендуется:
- выявить потенциально корректируемые причины (гипо- или гипертиреоидизм, электролитные нарушения, неконтролируемая АГ, пороки митрального клапана) и провоцирующие факторы (хирургическое вмешательство, инфекция дыхательных путей, обострение астмы/хронической обструктивной болезни легких, острая ишемия миокарда, злоупотребление алкоголем), определяющие основную тактику ведения пациента;
- оценить риск инсульта и необходимость назначения антикоагулянтной терапии;
- оценить частоту желудочковых сокращений и необходимость их контроля;
- оценить симптомы ФП и ХСН.
ЕОК IC (УУР C, УДД 5) [253]
- Для установления риска тромбоэмболических осложнений у пациентов с фибрилляцией предсердий рекомендовано использовать шкалу CHA2DS2-VASc ЕОК IA, (УУР B, УДД 3) [288 - 290].
Комментарии. Необходимость профилактики инсульта и артериальных ТЭО при неклапанной фибрилляции предсердий определяется суммой баллов по шкале CHA2DS2-VASc.
- Терапия оральными антикоагулянтами для профилактики тромбоэмболических осложнений рекомендуется пациентам с пароксизмальной или персистирующей/постоянной формой ФП, при отсутствии противопоказаний и независимо от выбранной стратегии ведения пациента (контроль ЧСС и контроль ритма) ЕОК IA (УУР A, УДД 1) [291].
- Решение вопроса о назначении терапии оральными антикоагулянтами для профилактики тромбоэмболических осложнений рекомендуется всем пациентам с пароксизмальной или персистирующей/постоянной формой ФП, имеющим по шкале CHA2DS2-VASc 2 и более баллов для мужчин и 3 и более баллов для женщин, ЕОК IA (УУР A, УДД 2) [292 - 295].
- При инициации антикоагулянтной терапии у пациентов ХСН и неклапанной ФП рекомендовано, при отсутствии противопоказаний, назначение прямых антикоагулянтов (гепарина и его производных) перорально, но не непрямых антикоагулянтов (антагонистов витамина K), в связи с меньшим риском развития инсульта, геморрагических интракраниальных осложнений и смерти. ЕОК IA (УУР A, УДД 1) [292 - 297].
- Рекомендуется перевод на прием апиксабана**, ривароксабана** или дабигатрана этексилата** пациентов с ХСН и фибрилляцией предсердий, находящихся на терапии непрямым антикоагулянтом (антагонистами витамина K), в случае плохого контроля МНО или предпочтения пациента при отсутствии противопоказаний для увеличения эффективности и безопасности терапии. ЕОК IIbA (УУР B, УДД 1) [293, 294, 297, 298].
- Пациентам с ХСН рекомендована терапия иАПФ/АРА/ валсартан+сакубитрил**, бета-адреноблокаторами и альдостерона антагонистами в том числе для снижения частоты возникновения ФП ЕОК IA (УУР A, УДД 1) [117, 299 - 303].
- Амиодарон** рекомендован пациентам с ХСН и ФП для фармакологической кардиоверсии. ЕОК IIaC (УУР B, УДД 2) [304 - 307].
- Применение амиодарона** рекомендовано у пациентов с пароксизмальной формой ФП в случае неэффективности терапии бета-адреноблокаторами для контроля симптомов ЕОК IIaC (УУР B, УДД 2) [304 - 307].
- Экстренная электрическая кардиоверсия рекомендуется всем пациентам с ХСН, если ФП привела к гемодинамической нестабильности, для улучшения клинического состояния пациента ЕОК IC (УУР C, УДД 5) [253].
Комментарии. Под гемодинамической нестабильностью следует понимать значимое снижение артериального давления, сопровождающееся пресинкопальным/синкопальным состоянием, острой декомпенсацией сердечной недостаточности.
- Внутривенное болюсное введение амиодарона** или дигоксина** рекомендуется пациентам с ХСН IV ФК, в дополнение к лечению ОСН для уменьшения частоты сокращений желудочков (ЧСЖ) ЕОК IIaB (УУР B, УДД 2) [308, 309].
Комментарии. Оптимальной ЧСЖ на фоне ФП является ЧСЖ от 80 до 100 уд/мин в покое, однако в некоторых случаях ЧСЖ до 110 может быть приемлема [310 - 313].
- Для пациентов с ХСН I - III ФК, находящихся в состоянии эуволемии, пероральное назначение бета-адреноблокаторов рекомендуется в качестве первой линии терапии для контроля ЧСЖ ЕОК IA (УУР B, УДД 2) [314].
Комментарии. У пациентов с ХСН и ФП бета-адреноблокаторы не улучшают прогноза по сравнению с другими препаратами, контролирующими частоту сокращения желудочков [315].
- Для пациентов с ХСН I - III ФК класса рекомендуется применение дигоксина** в тех случаях, когда ЧСЖ остается высокой несмотря на применение бета-адреноблокаторов или при невозможности назначения бета-адреноблокаторов для контроля ЧСЖ ЕОК IIaB (УУР B, УДД 2) [316, 317].
Комментарии. Оптимальной ЧСЖ на фоне ФП является ЧСЖ от 60 до 100 уд/мин в покое, однако в некоторых случаях ЧСЖ до 110 может быть приемлема.
- Катетерная аблация АВ узла рекомендуется в отдельных случаях для контроля ЧСС и улучшения симптомов у пациентов резистентных или не отвечающих на интенсивную фармакологическую терапию контроля ритма или ЧСС, принимая во внимание, что эти пациенты становятся зависимыми от кардиостимулятора ЕОК IIaB (УУР B, УДД 2) [318].
- Электрическая кардиоверсия или медикаментозная кардиоверсия амиодароном** в случае выбора тактики контроля ритма рекомендуется у пациентов с сохраняющимися симптомами ХСН, несмотря на оптимальное медикаментозное лечение и адекватный контроль ЧСЖ, для улучшения симптомов/клинического статуса пациента ЕОК IIbC (УУР B, УДД 2) [305, 319].
Комментарии. Следует учитывать вероятность удержания синусового ритма при принятии решения о проведении кардиоверсии.
- Изоляция устьев легочных вен рекомендована пациентам с ХСН и пароксизмальной формой ФП в тех случаях, когда пароксизмы вызывают неприятные симптомы, несмотря на применение рекомендованной медикаментозной терапии и лечение с помощью имплантированных устройств для улучшения клинической симптоматики ЕОК IIaB (УУР A, УДД 1) [320, 321, 323].
- Аблация устьев легочных вен рекомендована у пациентов с ХСНнФВ, персистирующей формой фибрилляции предсердий и имплантированным устройствами, препятствующими развитию брадикардии, если достижение и удержание синусового ритма считаются вероятными, особенно если начало ФП было связано с ухудшением симптомов сердечной недостаточности или пациент является кандидатом для СРТ*** для уменьшения симптомов сердечной недостаточности. ЕОК IIaA (УУР A, УДД 1) [320, 321, 323].
Комментарии. Аблация устьев легочных вен с меньшей вероятностью будет успешной у пациентов с длительной ФП и значительной дилатацией правого или левого предсердия
- В отдельных случаях, если пароксизмы ФП провоцируют тяжелые симптомы или изоляция легочных вен неэффективна или невозможна, рекомендована катетерная аблация АВ узла с одновременной правожелудочковой стимуляцией с целью уменьшения симптомов сердечной недостаточности ЕОК IIbB (УУР B, УДД 2) [324, 325].
- Амиодарон** рекомендуется пациентам с ХСН и ФП в случае выбора тактики контроля ритма до (и после) успешной электрической кардиоверсии для поддержания синусового ритма и уменьшения клинической симптоматики ЕОК IIbB (УУР B, УДД 2) [304 - 307].
Комментарии. Следует учитывать, что по данным AF-CHF тактика контроля ритма при помощи амиодарона не показала своих преимуществ перед тактикой контроля ЧСС. Тем самым рекомендуется начинать терапию бета-адреноблокаторами с добавлением или без добавления дигоксина** и при неэффективности рассмотрение вопроса о контроле ритма при помощи амиодарона или катетерной аблации. В случае тяжело протекающих пароксизмов и нежелании пациента оставаться с ФП возможно начало терапии с амиодарона. Следует учитывать побочные эффекты, связанные с применением амиодарона и также то, что препарат может негативно влиять на пациентов с ФВЛЖ < 35% и NYHA III - IV [272, 319].
- Антиаритмические препараты I класса не рекомендуются пациентам с ХСН, т.к. они повышают риск смерти ЕОК IIIA (УУР A, УДД 1) [252, 268, 269].
3.1.7. Лечение пациентов с хронической сердечной недостаточностью и сочетанной патологией
Наличие у пациента с ХСН сочетанной патологии может влиять на особенности его ведения. Это связано с несколькими причинами. Во-первых, наличие у пациента с ХСН поражения других органов может являться значимым неблагоприятным прогностическим фактором. Во-вторых, требующаяся при этом лекарственная терапия может неблагоприятно влиять либо на течение ХСН, либо на сопутствующие заболевания. Наконец, при сочетанном приеме нескольких групп лекарственных препаратов могут выявляться серьезные лекарственные взаимодействия между препаратами. Серьезным аргументом является также то, что очень часто в рандомизированных клинических исследованиях специально не изучалось сочетание ХСН и заболеваний других органов и систем. Это привело к недостатку доказательной базы по ведению таких пациентов и очень часто алгоритмы лечения основаны лишь на мнении экспертов по данной проблеме. Следует отметить, что для ведения таких групп пациентов применяются все общие подходы к диагностике и лечению, за исключением особых ситуаций, описанных ниже.
Артериальная гипертония
Артериальная гипертония в настоящий момент является одним из основных этиологических факторов ХСН. Доказано, что антигипертензивная терапия значимо улучшает исходы и симптоматику ХСН.
- Ингибиторы АПФ (при непереносимости - АРА) или валсартан+сакубитрил**, бета-адреноблокаторы или альдостерона антагонисты (или комбинация) рекомендуются для снижения уровня АД в качестве первой, второй и третьей линии терапии, соответственно, ввиду их доказанной эффективности у пациентов с ХСН и сниженной ФВ ЛЖ (снижение риска смерти и госпитализаций из-за СН) ЕОК IA (УУР A, УДД 2) [183, 188 - 190, 192, 198, 199, 201, 204, 205, 326 - 328].
Комментарии. Данная терапия также безопасна у пациентов с ХСН с сохраненной и промежуточной ФВЛЖ.
- Тиазидные или петлевые диуретики рекомендуются для усиления гипотензивной терапии при недостаточной антигипертензивной эффективности применения комбинации иАПФ (АРА вместо иАПФ, но не вместе!), бета-адреноблокаторов и альдостерона антагонистов у пациентов с ХСН и артериальной гипертонией. ЕОК IA (УУР A, УДД 1) [329 - 331].
- Назначение амлодипина** рекомендуется у пациентов с ХСН и артериальной гипертонией для усиления гипотензивной терапии при недостаточной антигипертензивной эффективности применения комбинации иАПФ (АРА вместо иАПФ, но не вместе!), бета-адреноблокаторов, альдостерона антагонистов и диуретиков. ЕОК IIbA (УУР A, УДД 2) [249, 332].
- Назначение фелодипина рекомендуется у пациентов с ХСН и артериальной гипертонией для усиления гипотензивной терапии при недостаточной антигипертензивной эффективности применения комбинации иАПФ (АРА вместо иАПФ, но не вместе!), бета-адреноблокаторов, альдостерона антагонистов и диуретиков. ЕОК IIbB (УУР B, УДД 2) [247].
Комментарии. Амлодипин и фелодипин не влияют на прогноз пациентов с СН и являются эффективными препаратами для лечения артериальной гипертонии.
- Назначение дилтиазема и верапамила** не рекомендуется пациентам с ХСНнФВ из-за их отрицательного инотропного действия и риска ухудшения ХСН. ЕОК IIIC (УУР A, УДД 2) [246, 333].
Комментарии. Клинические исследования верапамила при СН практически отсутствуют в связи с его известным отрицательным инотропным действием и предупреждением производителей [333].
- Моксонидин не рекомендуется пациентам с ХСНнФВ вследствие увеличения риска смерти. ЕОК IIIB (УУР A, УДД 2) [334].
- Назначение альфа-адреноблокаторов не рекомендуется для снижения уровня АД пациентам с ХСН и артериальной гипертонией, из-за возможной нейрогормональной активации, задержки жидкости и ухудшения клинической симптоматики. ЕОК IIIA (УУР A, УДД 2) [335 - 337].
Дислипидемии
- Начало гиполипидемической терапии ингибиторами ГМГ-КоА редуктазы пациентам с ХСН II - IV ФК не рекомендуется, так как не влияет на прогноз, если у пациентов нет других показаний к назначению этих препаратов. ЕОК IIIA (УУР A, УДД 2) [237, 338].
Комментарии. По результатам крупных рандомизированных клинических исследований у пациентов с ХСН применение ингибиторов ГМГ-КоА редуктазы не ведет к улучшению прогноза. В то же время такая терапия безопасна и ее продолжение может быть рассмотрено у пациентов, которые ее уже получают.
Стенокардия напряжения
- Бета-адреноблокаторы рекомендуются в качестве препаратов 1-й линии антиангинальных препаратов у пациентов с ХСН и стенокардией напряжения в связи с их способностью не только уменьшать симптомы стенокардии, но и снижать риск госпитализаций из-за СН и риск смерти. ЕОК IA (УУР A, УДД 2) [199, 201, 327, 328].
- При недостаточной эффективности бета-адреноблокаторов (при достижении максимальной дозировки) или их непереносимости у пациентов ХСНнФВ с синусовым ритмом (ЧСС >= 70) к терапии рекомендуется добавить ивабрадин** с антиангинальной целью, как рекомендованное средство лечения СН. ЕОК IIaB (УУР B, УДД 2) [221, 339, 340].
- Короткодействующие оральные или транскутанные органические нитраты рекомендуются у пациентов с СН для устранения симптомов стенокардии. ЕОК IIbB (УУР B, УДД 2) [233, 234, 341].
- Оральные или транскутанные органические нитраты пролонгированного действия рекомендованы у пациентов с СН для устранения симптомов стенокардии. ЕОК IIaB (УУР B, УДД 2). [233, 341].
Комментарии. Органические нитраты являются эффективным антиангинальным средством. Безопасность пролонгированных органических нитратов при СН, в отличие от короткодействующих, не исследовалась.
- Триметазидин рекомендуется назначать пациентам с ХСН при сохранении приступов стенокардии, несмотря на терапию бета-адреноблокаторами, для усиления антиангинального эффекта как эффективное средство, безопасное при СН. ЕОК IIaA (УУР A, УДД 1) [342 - 344].
- Амлодипин** рекомендуется у пациентов с ХСН, не переносящих бета-адреноблокаторы, для лечения стенокардии, как препарат второй линии и эффективное антиангинальное средство, безопасное при СН. ЕОК IIbB (УУР B, УДД 2) [249].
- У пациентов с ХСН и непереносимостью бета-адреноблокаторов для лечения стенокардии рекомендуется рассмотреть возможность назначения ранолазина или никорандила ЕОК II bC (УУР C, УДД 5). [253]
Комментарии. Ранолазин и никорандил являются эффективными средствами для лечения стенокардии, однако их безопасность при СН неизвестна.
- Назначение дилтиазема и верапамила** не рекомендуется у пациентов с ХСНнФВ из-за отрицательного инотропного действия и риска ухудшения СН. ЕОК IIIC (УУР A, УДД 4) [246, 333].
- Пациентам с ХСН рекомендуется проведение реваскуляризации миокарда при сохранении приступов стенокардии, несмотря на антиангинальную терапию для улучшения клинической симптоматики. ЕОК IA (УУР A, УДД 1) [345, 346].
Сахарный диабет
Для лечения пациентов с ХСН и сахарным диабетом применяются те же лекарственные препараты, включая бета-адреноблокаторы. Риск развития гипогликемии и других побочных эффектов на фоне их приема резко преувеличен.
- Пациентам с ХСНнФВ в сочетании с СД 2 типа, рекомендованы препараты класса ингибиторов #дапаглифлозин** и эмпаглифлозин**, канаглифлозин# (кроме тяжелых пациентов ХСН 3 - 4 ФК для канаглифлозина#) для гликемического контроля и снижения риска госпитализаций по поводу СН в качестве препаратов первой линии. ЕОК IA (УУР B, УДД 1) [207, 347 - 349].
Комментарии. В исследовании DAPA-HF назначение #дапаглифлозина** у пациентов с ХСНнФВ сопровождалось снижением риска сердечно-сосудистой смерти и госпитализаций по поводу СН.
- Метформин** рекомендован пациентам с ХСН в сочетании с сахарным диабетом 2 типа для гликемического контроля, при отсутствии противопоказаний. ЕОК IIaC (УУР C, УДД 4) [350 - 353].
Комментарии. Метформин** противопоказан пациентам с тяжелой почечной (СКФ < 30 мл/мин/1,73 м2) и печеночной недостаточностью из-за риска развития лактоацидоза.
- Для коррекции гипергликемии у пациентов с ХСН II - IV функционального класса не рекомендуется использовать тиазолидиндионы, так как эти препараты вызывают задержку жидкости и увеличивают риск обострений ХСН. ЕОК IIIA (УУР A, УДД 1) [243 - 245].
- Ингибитор дипептидилпептидазы-4 саксаглиптин** не рекомендован для лечения сахарного диабета у пациентов с СН или имеющих повышенный риск ее развития, так как приводит к увеличению риска госпитализации по поводу СН. ЕОК IIIB (УУР A, УДД 2) [354].
- Ингибиторы дипептидилпептидазы-4 ситаглиптин** и линаглиптин** рекомендованы для лечения сахарного диабета 2-го типа у пациентов с СН, так как являются безопасными при СН и не влияют на риск госпитализации по поводу СН. ЕОК IIbB (УУР C, УДД 2) [355, 356].
- Аналоги глюкагоноподобного пептида-1 рекомендованы для лечения сахарного диабета 2-го типа у пациентов с СН, так как являются безопасными при СН и не влияют на риск госпитализации по поводу СН. ЕОК IIbA (УУР A, УДД 2) [354 - 364].
Таблица 9. Рекомендованные препараты для лечения сахарного диабета 2-го типа у пациентов с ХСН
Название препарата
Стартовая доза
Максимальная доза
Метформин**
1000 мг/сутки
3000 мг/сутки
#Дапаглифлозин**
10 мг/сутки
10 мг/сутки
Эмпаглифлозин**
10 мг/сутки
25 мг/сутки
Канаглифлозин
100 мг/сутки
300 мг/сутки
Хроническая обструктивная болезнь легких
Постановка диагноза ХОБЛ у пациентов с ХСН затруднена в связи со схожестью симптомов и признаков, трудностью интерпретации данных спирометрии. В то же время имеет место гипердиагностика ХОБЛ и бронхиальной астмы у пациентов с СН. Наличие хронической бронхообструкции не является противопоказанием для назначения бета-адреноблокаторов при ХСН.
- У пациентов с ХСН и ХОБЛ для лечения СН рекомендовано использование кардиоселективных бета-адреноблокаторов (бисопролол**, метопролол** (таблетки с пролонгированным высвобождением/пролонгированного действия), небиволол), имеющих меньший риска развития бронхообструкции. ЕОК IIaA (УУР A, УДД 1) [365 - 369].
Комментарии. Назначение и увеличение дозы необходимо проводить под строгим врачебным контролем Появление кашля требует исключения как обострения хронической обструктивной болезни легких (ХОБЛ), так и непереносимости иАПФ.
- Пациентам с ХСНнФВ и синусовым ритмом с выраженными обструктивными изменениями бронхиального дерева при невозможности назначения ![]() или использования целевых дозировок, при ЧСС > 70 уд/мин рекомендуется добавить к терапии ивабрадин** для лечения СН. ЕОК IIaC (УУР B, УДД 2) [370].
или использования целевых дозировок, при ЧСС > 70 уд/мин рекомендуется добавить к терапии ивабрадин** для лечения СН. ЕОК IIaC (УУР B, УДД 2) [370].
Почечная недостаточность
Значимое снижение скорости клубочковой фильтрации является не только независимым неблагоприятным прогностическим признаком, но и противопоказанием к приему определенных лекарственных средств. Практические аспекты применения лекарственных препаратов изложены в приложениях Г.
Анемия
Для диагностики анемии необходимо ориентироваться на уровень гемоглобина и эритроцитов в общем анализе крови, для подтверждения дефицита железа - на концентрации сывороточного ферритина и трансферрина.
- У пациентов с ХСН не рекомендуется назначение препаратов эритропоэтина (эпоэтин альфа) для лечения анемии, так как не улучшает клинические исходы, но увеличивает частоту тромбоэмболических событий. ЕОК IIIB (УУР A, УДД 2) [371].
Пероральные препараты железа неэффективны. Определенное улучшение симптоматики отмечается при использовании внутривенных форм, в частности железа карбоксимальтозат**.
- Внутривенное введение #железа карбоксимальтозата** рекомендуется симптоматическим пациентам с ХСНнФВ и дефицитом железа (сывороточный ферритин < 100 ![]() , или уровень ферритина в диапазоне 100 - 299
, или уровень ферритина в диапазоне 100 - 299 ![]() при уровне сатурации трансферина < 20%) с целью улучшения симптомов СН, функциональных возможностей и качества жизни пациентов с ХСН. ЕОК IIaA. (УУР A, УДД 2) [372, 373].
при уровне сатурации трансферина < 20%) с целью улучшения симптомов СН, функциональных возможностей и качества жизни пациентов с ХСН. ЕОК IIaA. (УУР A, УДД 2) [372, 373].
Комментарии. Расчет дозы препарата производится индивидуально в зависимости от исходных значений гемоглобина и веса пациента (таблица 10) [373]
Таблица 10. Расчет кумулятивной дозы #железа карбоксимальтозата** у пациентов с ХСНнФВ и дефицитом железа.
Доза железа карбоксимальтозата (10 мл = 500 мг железа)
Вес пациента
> 35 кг и < 70 кг
70 кг и >
любой
Уровень гемоглобина в крови
< 10 г/дл
10 - 14 г/дл
< 10 г/дл
10 - 14 г/дл
> 14 г/дл, < 15 г/дл
Неделя 0
20 мл
20 мл
20 мл
20 мл
10 мл
Неделя 6
10 мл
Нет
20 мл
10 мл
нет
Неделя 12, 24, 36
10 мл, если сывороточный ферритин < 100 ![]() или сывороточный ферритин 100 - 300
или сывороточный ферритин 100 - 300 ![]() при уровне сатурации трансферина < 20%
при уровне сатурации трансферина < 20%
Протезы клапанов сердца
- При наличии механического протеза клапана сердца*** у пациента с ХСН рекомендуется неопределенно долго (пожизненно) использовать непрямые антикоагулянты (антагонисты витамина K) под контролем международного нормализованного отношения (МНО) для снижения риска тромбоэмболических осложнений ЕОК IB (УУР B, УДД 3) [374].
- Добавление к терапии низких доз ацетилсалициловой кислоты** (75 - 100 мг/сут) рекомендовано пациентам с механическим протезом клапана сердца***, у которых на фоне лечения непрямыми антикоагулянтами (антагонистом витамина K) и целевого уровня МНО произошла тромбоэмболия для снижения риска тромбоэмболических осложнений. ЕОК IIbC (УУР B, УДД 3) [374].
Комментарии. Целевое МНО зависит от типа протеза, его позиции, наличия дополнительных факторов риска ТЭО и одновременного применения ацетилсалициловой кислоты.
- При наличии биологического протеза клапана у пациентов с ХСНнФВ (< 35%) рекомендуется неопределенно долгое (пожизненное) использование оральных антикоагулянтов для снижения риска тромбоэмболических осложнений ЕОК IC (УДД 3 УУР B) [374].
Комментарии. Предпочтение следует отдавать непрямым антикоагулянтам. Апиксабан**, ривароксабан**, дабигатрана этексилат** можно применять через 3 месяца после имплантации биологического протеза.
- Применение апиксабана**, ривароксабана**, дабигатрана этексилата** у пациентов с механическим протезом клапана сердца*** не рекомендуется, из-за их неэффективности ЕОК IIIB (УДД 2, УУР A) [375].
Депрессия
Депрессия является независимым неблагоприятным прогностическим признаком при ХСН.
- Для лечения депрессивных эпизодов у пациентов СН не рекомендуется применение трициклических антидепрессантов (амитриптилин**, имипрамин**, кломипрамин**) и нейролептиков (галоперидол** и др.) из-за их высокой кардиотоксичности. ЕОК IIIA (УУР C, УДД 5) [376 - 383].
- У пациентов с ХСН рекомендуется назначение сертралина** и эсциталопрама для лечения депрессивных эпизодов. ЕОК IIbB (УУР B, УДД 2) [384, 385].
Комментарии. Сертралин** и эсциталопрам в клинических исследованиях продемонстрировали свою безопасность у пациентов с ХСН.
3.1.8. Лечение пациентов с ХСН в особых группах
За последние годы получены многочисленные доказательства определенных различий в патогенезе, механизмах развития, клинической симптоматики и ответе на лечение ХСН в зависимости от пола, возраста, национальных особенностей. Следует учитывать также тот факт, что в рандомизированных клинических исследованиях многие представители особых групп не составляли репрезентативную выборку [386] и имеются лишь результаты анализа подгрупп или когортные исследования [387]. Тем не менее, в настоящее время отсутствуют основания для разного подхода к лечению зависимости от пола, возраста, расы и национальной принадлежности пациента.
- У пациентов с ХСН рекомендуются единые стандарты лечения СН вне зависимости от пола, возраста, расы и национальной принадлежности пациента. ЕОК IA (УУР B, УДД 3) [386, 387].
Комментарии. Известно, что у женщин чаще развивается кашель на фоне приема иАПФ, что ведет к более частому использованию АРА.
3.1.9. Лечение пациентов с ХСН с промежуточной и сохраненной ФВ ЛЖ.
Лечение СНпФВ, направленное на уменьшение симптомов, улучшение течения и прогноза заболевания
- У пациентов с симптоматичной ХСНпФВ рекомендуется рассмотреть возможность приема бета-адреноблокаторов, разрешенных при ХСНнФВ, иАПФ/АРА/ валсартан + сакубитрил** и альдостерона антагонистов, с целью снижения риска сердечно сосудистой смерти и госпитализации из-за ХСН. ЕОК нет (УУР A, УДД 2) [388 - 391].
Комментарии. Специальных исследований по лечению пациентов с ХСНпФВ не проводилось. В то же время проведенные в последние годы субанализы ранее выполненных исследований по лечению пациентов с ХСН с ФВ ЛЖ > 40%, а также мета-анализ исследований по использованию бета-адреноблокаторов при ХСН показали способность, по крайней мере, ингибиторов иАПФ/АРА/валсартан + сакубитрил**, бета-адреноблокаторов и альдостерона антагонистов снижать смертность и число повторных госпитализаций у пациентов с ХСНпФВ.
- У пациентов с ХСНпФВ рекомендуется рассмотреть возможность использование дигоксина** по тем же принципам и с соблюдением тех же правил использования как при лечении пациентов с ХСНнФВ ЕОК нет (УУР B, УДД 2) [392].
Лечение СНсФВ, направленное на уменьшение симптомов, улучшение течения и прогноза заболевания
- Пациентам с СНсФВ и застойными явлениями рекомендованы диуретики с целью устранения застойных явлений и уменьшения выраженности симптомов и признаков сердечной недостаточности. ЕОК IB (УУР A, УДД 1) [208, 209].
- У пациентов с СНсФВ в эуволюмическом статусе, имеющих выраженные функциональные ограничения и тяжелую диастолическую дисфункцию левого желудочка рекомендуются диуретики для улучшения клинической симптоматики СН. ЕОК IIaB (УУР B, УДД 2) [393, 394].
- У пациентов с СНсФВ и синусовым ритмом рекомендуется назначение иАПФ/АРА, бета-адреноблокаторов, альдостерона антагонистов с целью снижения риска госпитализаций, связанных с обострением сердечной недостаточности ЕОК IIbB (УУР B, УДД 2) [194, 395 - 399].
Комментарии. Для ингибиторов АПФ и АРА имеются ограниченные доказательства способности уменьшать выраженность симптомов и улучшать функциональный класс при СНсФВ. [194, 398].
Способность бета-адреноблокаторов и альдостерона антагонистов уменьшать выраженность симптомов при СНсФВ не доказана [388, 400, 401].
Сведения об эффективности ингибиторов АПФ и АРА в отношении влияния на риск обострений СНсФВ весьма противоречивы [194, 219].
У пациентов с фибрилляцией предсердий бета-адреноблокаторы, по всей видимости, неэффективны; влияние же дигоксина** на риск госпитализаций у этой категории пациентов не изучалось.
Все классы препаратов, улучшающие прогноз при сердечной недостаточности с низкой фракцией выброса, оказались неэффективны в плане влияния на прогноз при СНсФВ. [194, 398, 399, 402].
3.2. Хирургическое лечение
3.2.1. Реваскуляризация у пациентов с хронической сердечной недостаточностью
- Пациентам с ХСН рекомендуется проведение реваскуляризации миокарда при сохранении приступов стенокардии напряжения, несмотря на проводимую антиангинальную терапию для улучшения прогноза и клинического течения ИБС. ЕОК IA (УУР A, УДД 1) [255, 345, 346].
- Пациентам с ХСН операция коронарного шунтирования рекомендована как метод выбора у пациентов с СН и многососудистым поражением коронарного русла при допустимом хирургическом риске для улучшения прогноза и клинического течения ИБС. ЕОК IIaB (УУР B, УДД 2) [403 - 406].
Комментарии. Хирургическая реваскуляризация показана пациентам как с сохраненной ФВ ЛЖ, так и сниженной ФВ ЛЖ. Особенно она актуальна у пациентов с тяжелым трехсосудистым поражением с вовлечением ствола левой коронарной артерии или эквиваленте его поражения (проксимальный стеноз ПНА и ОА одновременно).
- У пациентов с ХСН с одно- или двухсосудистом поражением коронарного русла ЧКВ рекомендовано, как альтернатива операции коронарного шунтирования при достижении полной реваскуляризации для улучшения прогноза и клинического течения ИБС. ЕОК IB (УУР B, УДД 2) [407, 408].
Комментарии. У пациентов с трехсосудистым поражением коронарного русла рекомендуется ЧКВ после совместной оценки (кардиологами, кардиохирургами и специалистами по рентгенэндоваскулярной диагностике и лечению) коронарной анатомии пациента, ожидаемой полноты реваскуляризации, наличия сахарного диабета и других сопутствующих заболеваний на основании крупного регистра, включившего 4616 пациентов с многососудистым поражением коронарного русла и СНнФВ наблюдалась сопоставимая смертность (средний период наблюдения составил 2,9 лет) после операции коронарного шунтирования и ЧКВ (при использовании эверолимус покрытых стентов). Несмотря на сопоставимую смертность, выполнение ЧКВ ассоциировано с более высоким риском инфаркта миокарда, особенно у пациентов с неполной и повторной реваскуляризацией. Проведение операции коронарного шунтирования ассоциировано с высоким риском острого нарушения мозгового кровообращения. Таким образом, ЧКВ может быть рассмотрена, как альтернатива операции коронарного шунтирования, в том случае, если удается достичь полной реваскуляризации миокарда. Выбор между ЧКВ и операцией коронарного шунтирования должен основываться на тщательной оценке анатомического поражения коронарных артерий, ожидаемой полноты реваскуляризации, сопутствующих заболеваний (СД, ХПН), выраженности СН и систолической дисфункции ЛЖ, предпочтениях пациента, клинических данных и совместных консультациях кардиолога, кардиохирурга и специалиста по рентгенэндоваскулярной диагностике и лечению.
- Реваскуляризация рекомендуется пациентам с ХСН при наличии жизнеспособного миокарда для улучшения прогноза и клинического течения ИБС. ЕОК IB (УУР B, УДД 2) [409].
Комментарии. Диагностическое обследование пациентов с СН должно включать оценку жизнеспособности миокарда. Ряд исследований показал, что улучшение сократительной функции ЛЖ и выживаемости возможно у пациентов с доказанной ишемией и жизнеспособным миокардом, тогда как отсутствие жизнеспособного миокарда не улучшало прогноз. В исследование STICH были включены пациенты с ФВ ЛЖ менее 35% с или без оценки жизнеспособности миокарда. Операция коронарного шунтирования (КШ) и оптимальная медикаментозная терапия (ОМТ) приводили к одинаковой выживаемости в течение 5 лет наблюдения. Однако для ряда вторичных исходов (смерть от любой причины, госпитализация из-за СН, реваскуляризация миокарда) операция коронарного шунтирования превосходила ОМТ.
- Левожелудочковая аневризмэктомия при проведении операции коронарного шунтирования рекомендуется у пациентов с фракцией выброса левого желудочка 35% и менее, при наличии аневризмы ЛЖ большого размера, формировании тромба большого объема, или если аневризма является источником опасных для жизни аритмий для улучшения гемодинамических показателей и отдаленного прогноза у отдельных пациентов ЕОК IIbB (УУР B, УДД 2) [410 - 412].
- Хирургическая реконструкция левого желудочка во время проведения операции коронарного шунтирования рекомендована в отдельных случаях в центрах с опытом проведения подобных операций для улучшения гемодинамических показателей и отдаленного прогноза у отдельных пациентов ЕОК IIbC (УУР C, УДД 2) [411 - 413].
3.3. Иное лечение
3.3.1. Сердечная ресинхронизирующая терапия
- Сердечная ресинхронизирующая терапия (СРТ)*** рекомендуется пациентам с симптомной ХСН, синусовым ритмом, длительностью комплекса QRS >= 150 мс, морфологией комплексов QRS, соответствующей БЛНПГ и ФВ ЛЖ <= 35%, несмотря на оптимальную медикаментозную терапию с целью уменьшения симптомов, снижения заболеваемости и смертности ЕОК IA (УУР A, УДД 1) [414 - 425].
- СРТ*** рекомендуется пациентам с симптомной ХСН, синусовым ритмом, длительностью комплекса QRS >= 150 мс, морфологией комплексов QRS, не характерной для БЛНПГ, и ФВ ЛЖ <= 35%, несмотря на оптимальную медикаментозную терапию с целью уменьшения симптомов, снижения заболеваемости и смертности ЕОК IIaB (УУР B, УДД 1) [414 - 416, 418, - 425].
- СРТ*** рекомендуется симптомным пациентам с ХСН, синусовым ритмом, длительностью комплексов QRS от 130 - 149 мс, морфологией комплексов QRS, соответствующей БЛНПГ и ФВ <= 35%, несмотря на оптимальную медикаментозную терапию с целью уменьшения симптомов и снижения заболеваемости и смертности ЕОК IB (УУР A, УДД 1) [419, 426].
- СРТ*** рекомендуется для пациентов с симптомами СН, синусовым ритмом, длительностью комплексов QRS от 130 - 149 мс, морфологией комплексов QRS, отличной от БЛНПГ, и ФВ <= 35%, несмотря на оптимальную медикаментозную терапию с целью облегчения симптомов и снижения заболеваемости и смертности ЕОК IIbB (УУР B, УДД 1) [419, 426].
- Всем пациентам с ХСНнФВ, которым показана желудочковая стимуляция по поводу атриовентрикулярной блокады высокой степени, включая пациентов с ФП и независимо от ФК СН, вместо правожелудочковой стимуляции рекомендуется СРТ*** с целью предотвращения прогрессирования СН. ЕОК IA (УУР A, УДД 1) [427 - 430].
- Пациентам с ФП, продолжительность комплексов QRS >= 130 мсек и наличием БЛНПГ, ФВ ЛЖ <= 35% и ХСН III - IV ФК (NYHA) несмотря на оптимальную медикаментозную терапию СРТ*** с целью улучшения симптомов и снижения заболеваемости и смертности рекомендуется только в тех случаях, когда есть возможность достижения полноценного бивентрикулярного захвата или предполагается восстановление синусового ритма с целью улучшения клинического течения ХСН ЕОК IIaB (УУР B, УДД 1) [428, 431, 432, 434].
- Пациентам с ХСНнФВ с имплантированными электрокардиостимулятором*** или кардиовертером-дефибриллятором***, у которых вследствие высокого процента правожелудочковой стимуляции развилось ухудшение течения имеющейся СН несмотря на оптимальную медикаментозную терапию, рекомендовано проведение СРТ*** с целью улучшения течения ХСН. ЕОК IIbB (УУР B, УДД 1) [318, 420, 427, 428, 430, 432, 435, 436].
- СРТ*** не рекомендуется пациентам с ХСН с длительностью QRS < 130 мс, так как не улучшает прогноз жизни ЕОК IIIA (УУР A, УДД 1) [419, 437 - 439].
3.3.2. Показания для имплантации кардиовертера дефибриллятора***
- Пациентам с СН, перенесшим эпизод желудочковой аритмии, приведший к нестабильности показателей гемодинамики (возникшее не в первые 48 часов после ОИМ и не связанные с обратимыми причинами), рекомендован имплантируемый кардиовертер дефибриллятор (ИКД)*** в тех случаях, когда ожидаемая продолжительность жизни составляет более 1 года при хорошем функциональном статусе для снижения риска внезапной смерти и смертности от всех причин ЕОК IA (УУР A, УДД 1) [261 - 264].
Комментарии. Решение об имплантации устройства должно приниматься исходя из качества жизни пациента, ФВ ЛЖ (не установлено, есть ли улучшение выживаемости при ФВ ЛЖ > 35%) и при отсутствии у пациента других заболеваний, которые могут привести к смерти в течение ближайшего года.
- ИКД*** рекомендуется пациентам с ишемической систолической дисфункцией ЛЖ, ФВ ЛЖ <= 35%, ФК II - III, находящихся на оптимальной медикаментозной терапии, при ожидаемой продолжительности жизни в хорошем функциональном статусе более 1 года для снижения риска внезапной смерти и смертности от всех причин ЕОК IA (УУР A, УДД 1) [440 - 442].
- Имплантация ИКД*** не рекомендуется в течение 40 дней после перенесенного острого инфаркта миокарда, так как не приводит к улучшению прогноза ЕОК IIIA (УУР A, УДД 2) [443, 444].
- ИКД*** рекомендуется пациентам с неишемической систолической дисфункцией ЛЖ, ФВ ЛЖ < 35%, ФК II - III, и прогнозе выживаемости более 1 года в хорошем функциональном статусе при наличии оптимальной медикаментозной терапии для снижения риска внезапной смерти и смертности от всех причин ЕОК IIaA (УУР B, УДД 2) [121, 272, 443].
- Имплантация ИКД*** рекомендуется пациентам с ХСН IV ФК, рефрактерной к медикаментозной терапии, только в случае, если пациент является кандидатом для проведения СРТ***, имплантации искусственного левого желудочка или трансплантации сердца ЕОК IIbC (УУР A, УДД 2) [445 - 447].
- Перед заменой ИКД*** по поводу истощения источника питания устройства рекомендуется повторная оценка функционального статуса пациента и показаний к профилактике внезапной смерти, для определения целей лечения, потребностей пациента и его клинического состояния ЕОК IIaB (УУР B, УДД 3) [448 - 452].
- Подкожные кардиовертеры-дефибрилляторы рекомендованы в качестве альтернативы ИКД*** с традиционным трансвенозным доступом у отдельных пациентов с ХСН и отсутствием потребностей в кардиостимуляции, необходимости купирования желудочковых аритмий с помощью антитахикардитической стимуляции и показаний к сердечной ресинхронизирующей терапии с целью профилактики внезапной смерти ЕОК IIbB (УУР B, УДД 2) [453].
Комментарии. Подобные аппараты могут быть предпочтительным вариантом для пациентов с затрудненным трансвенозным доступом или в тех случаях, когда требуется удаление ИКД из-за инфекции. Эти приборы не должны имплантироваться пациентам, нуждающимся в кардиостимуляции, ресинхронизирующей терапии. Кроме того, подобные устройства не обладают возможностью купировать аритмию с помощью антитахикардитической стимуляции.
3.3.3. Другие имплантированные устройства для лечения ХСН
- Модуляция сердечной сократимости рекомендуется пациентам с систолической дисфункцией ЛЖ, ФВ ЛЖ 25 - 45%, ХСН II - III ФК, узким комплексом QRS (менее 130 мс) с целью улучшения толерантности к физической нагрузке, улучшения качества жизни и облегчения симптомов сердечной недостаточности. ЕОК IIbB (УУР B, УДД 2) [454 - 457].
- Рекомендуется использование метода имплантации систем HeartMate для вспомогательного кровообращения и поддержания функции левого желудочка сердца для альтернативы трансплантации сердца у пациентов с тяжелой степенью ХСН III - IV ФК по NYHA, для использования в качестве "моста" к трансплантации сердца, в качестве альтернативы трансплантации сердца у пациентов с противопоказаниями (возраст, сопутствующие заболевания) или у пациентов с потенциально обратимыми заболеваниями миокарда (например, послеродовая кардиомиопатия) с высокой вероятностью обратного ремоделирования сердца с восстановлением сократительной способности миокарда с целью. ЕОК IIbB (УУР A, УДД 2) [458 - 467].
Комментарии. Многоцентровые рандомизированные исследования подтверждают клинические преимущества использования имплантируемых систем для вспомогательного кровообращения и поддержания функции левого желудочка сердца для альтернативы трансплантации сердца и при осуществлении терапии тяжелой степени хронической сердечной недостаточности, демонстрируя значимое превосходство показателей выживаемости, и существенное снижение частоты нежелательных явлений, по сравнению с пациентами, получающими оптимальную медикаментозную терапию.
4. Реабилитация
Целью реабилитации является помощь пациентам и их родственникам в получении информации о заболевании, приобретении навыков самоконтроля, касающихся диетических рекомендаций, физической активности, строгого соблюдения режима медикаментозной терапии, наблюдения за симптомами ХСН и обращения за медицинской помощью в случае их усиления. Пациенты должны получать обучающие материалы, содержащие информацию по самоконтролю, сведения о диете, контроле веса, физической активности, правильном приеме препаратов и т.д.
Важным аспектом в успешном лечении ХСН является модификация факторов риска (отказ от курения, контроль артериального давления при артериальной гипертонии, контроль уровня сахара крови при сахарным диабете, поддержание нормальной массы тела), соблюдение рекомендаций по питанию (ограничение потребления поваренной соли, умеренное употребление жидкости) и физической активности.
- Пациентам с СН рекомендуются регулярные физические аэробные нагрузки для улучшения функциональных статуса и симптомов СН. ЕОК IA (УУР A УДД 1) [468 - 471].
- Пациентам с ХСНнФВ рекомендуются регулярные физические аэробные нагрузки для снижения риска госпитализаций по поводу ХСН. ЕОК IA. (УУР A, УДД 2) [468, 469].
Комментарии. Противопоказаниями к оценке переносимости физических тренировок являются: первые 2 дня после ОКС, жизнеугрожающие нарушения ритма сердца, неконтролируемая артериальная гипертония, активный миокардит и перикардит, острая сердечная недостаточность (при гемодинамической нестабильности), тяжелые стенозы клапанных отверстий, тяжелая обструктивная гипертрофическая кардиомиопатия, далеко зашедшая атриовентрикулярная блокада, внутрисердечный тромбоз, острые системные заболевания.
Противопоказаниями к физическим тренировкам являются: прогрессирование СН со снижением толерантности к физическим нагрузкам или одышка в покое в предшествующие 3 - 5 дней, тяжелая стенокардия, неконтролируемый сахарный диабет, недавние тромбоэмболии, тромбофлебит, впервые возникшая фибрилляция/трепетание предсердий. Риск осложнений при физических тренировках повышен в следующих ситуациях: увеличение веса более чем на 1,8 кг в предыдущие 1 - 3 дня, инотропная поддержка добутамином, снижение систолического артериального давления на нагрузке, сложные желудочковые нарушения ритма сердца в покое или возникающие во время нагрузки, IV ФК ХСН, тахикардия > 100 уд/мин в покое, сопутствующие заболевания, ограничивающие толерантность к физическим нагрузкам [472].
- Дыхательные упражнения с применением дыхательных тренажеров и без них рекомендуются пациентам ХСН IV ФК для инициации физической реабилитации. ЕОК IIaB (УУР B, УДД 1) [473, 474].
- Дыхательные упражнения с применением дыхательных тренажеров и без них в сочетании с аэробными тренировками умеренной интенсивности рекомендуются пациентам с ХСН для физической реабилитации. ЕОК IIaB (УУР B, УДД 1) [473, 474].
Также пациентам и членам семей необходимо оказывать клинико-психологическую коррекцию и проводить психологическое консультирование с целью разрешения проблем, адаптации пациента в семье и обществе, содействия сохранению семейных связей и переориентации семейных ролей в связи с болезнью члена семьи.
5. Профилактика
- Наблюдение в первичном звене оказания медицинской помощи рекомендуется осуществлять у стабильных пациентов, получающих оптимальное лечение для долгосрочного наблюдения, оценки эффективности лечения, прогрессирования заболевания и приверженности к терапии. ЕОК IA (УУР A, УДД 1) [475, 476].
Комментарии. Считается, что в большинстве случаев ХСН вполне достаточно наблюдения под контролем врачей общей практики при условии, что последние обладают соответствующими знаниями и опытом в ведении таких пациентов. Однако если у пациента, несмотря на прием стандартной терапии по поводу ХСН, сохраняются те или иные симптомы, к его ведению следует подключать врача-кардиолога. На сегодняшний день наиболее эффективной представляется схема ведения пациента с ХСН, основанная на тесном взаимодействии врача общей практики и врача-кардиолога. Большое значение имеет ознакомление пациентов и их родственников с основными аспектами течения заболевания, методами лечения, основными показаниями к терапии, принципами дозирования и ожидаемыми эффектами препаратов, а также возможными побочными эффектами. Не менее важным является обучение пациентов навыкам контроля симптомов заболевания и своевременному распознаванию начинающейся декомпенсации. Следует объяснить необходимость в ежедневном взвешивании, что позволяет пациентам самостоятельно корректировать дозу диуретиков.
- Рекомендуется включать пациентов в мультидисциплинарные программы лечения для снижения риска госпитализаций по поводу ХСН и смертности ЕОК IA (УУР A, УДД 1) [477 - 480].
Комментарии. Наблюдение за пациентами с ХСН в амбулаторных условиях должно осуществляться с использованием комплексного подхода при участии кардиологов, терапевтов, врачей смежных специальностей и медсестер. Необходима организация регулярных визитов пациента к врачу с целью мониторинга клинико-лабораторных параметров, оптимизации медикаментозного лечения, раннего выявления прогрессирования заболевания, а также формирования приверженности пациентов к терапии. Частота визитов зависит от тяжести заболевания, кроме того пожилые пациенты могут извлечь пользу от более частого посещения специалиста.
В настоящее время имплантируемые устройства мониторинга состояния пациента, так же, как и телефонный контроль, не доказали своего положительного влияния на прогноз.
Организация оказания медицинской помощи
Показания для госпитализации в медицинскую организацию (экстренная, стационар):
- С целью снижения риска общей, сердечно-сосудистой смертности и профилактики риска внезапной смерти рекомендуется госпитализация пациентов с декомпенсацией сердечной недостаточности, нестабильностью гемодинамики и наличии жизнеугрожающих нарушений ритма ЕОК IC (УРР B, УДД 3) [481 - 488].
Комментарии. К жизнеугрожающим состояниям при декомпенсации сердечной недостаточности относятся отек легких, купированный или не купированный на догоспитальном этапе, кардиогенный шок, повышение ФК NYHA ХСН на два уровня, гипотония (САД < 90 мм рт. ст.) и высокий риск острой левожелудочковой недостаточности, гипертония (САД > 180 мм рт. ст.) или пароксизмальные нарушения ритма с явлениями декомпенсации хотя бы по одному кругу кровообращения, частота дыхания > 25/мин, ЧСС < 40 или > 130 уд/мин, жизнеугрожающие нарушения ритма, или потребность удвоения в/в петлевых диуретиков без эффективного диуретического ответа, а также необходимость в интубации, наличие симптомов гипоперфузии, сатурация кислородом (SpO2) < 90% (несмотря на терапию кислородом), использование дополнительного усиления дыхательных мышц.
Показания к выписке пациента из медицинской организации (стационар):
- Пациентам с СН, у которых купированы симптомы декомпенсации сердечной недостаточности и достигнута стабилизация показателей гемодинамики, подтвержденных клинически, инструментально и лабораторно, рекомендуется выписка из стационара для дальнейшего наблюдения и лечения на амбулаторном этапе. ЕОК IC (УРР A, УДД 1) [477, 489 - 492].
Система медицинской помощи пациентам с ХСН.
- Рекомендуется формирование специализированной медицинской помощи пациентам с ХСН с целью снижения рисков общей, сердечно-сосудистой и внезапной смерти ЕОК IC (УРР A, УДД 3) [493 - 500].
Комментарии. Данная форма медицинской помощи позволяет снизить основные затраты на ведение пациента с ХСН с достоверным снижением числа госпитализаций и стоимости сопровождения пациента медицинскими работниками на амбулаторном этапе. На сегодня приоритет отдается тактике более тщательной подготовки к выписке пациента после декомпенсации ХСН с последующим наблюдением врача-кардиолога специалиста по ХСН в специализированном амбулаторном центре ХСН с параллельным наблюдением на дому с помощью активных осмотров (медсестринская помощь) и телефонного или телемедицинского мониторингов [476, 490, 501 - 506].
- Рекомендуется ведение пациентов с ХСН врачами-кардиологами в комплексе со специализированной мультидисциплинарной командой в стационаре с дальнейшим ведением пациента в условиях амбулаторного наблюдения врачом-кардиологом и патронажными сестрами маломобильных пациентов, с проведением телефонного контроля для снижения рисков смертельных исходов ЕОК IA (УРР A УДД 1) [475, 490, 493 - 513].
Комментарии. Эффективной моделью лечения пациентов с ХСН является создание центра ХСН. Проведение большого числа мета-анализов, которые включали в себя от 9 до 53 РКИ (12 356 пациентов) показало, что только ведение пациента на этапах "бесшовного" сопровождения мультидисциплинарной командой в условиях стационара и амбулаторно кардиологами в содружестве с патронажными сестрами позволяет снизить на 20%, как риски общей смертности, так и регоспитализации. Стратегии, в которых использовался только телефонный контакт с рекомендациями посещения своего лечащего врача в случае ухудшения состояния, снижали число госпитализаций по поводу, но не влияли на смертность и госпитализации по любому поводу. Система медицинского сопровождения пациентов стационарно в комбинации с амбулаторным контролем врачами-кардиологами позволяет сохранить более высокую приверженность к терапии, которая подтверждается снижением риска повторных госпитализаций, снижением рисков общей и сердечно-сосудистой смертности. [500].
6. Дополнительная информация, влияющая на течение и исход заболевания
6.1. Факторы, влияющие на исход заболевания или состояния
Высокая смертность от СН обусловлена, в первую очередь, сердечно-сосудистыми причинами, в том числе прогрессированием СН. Повторные госпитализации по поводу ОДХСН является самым мощным предиктором летального исхода [514, 515]. По данным регистра OPTIMIZE-HF 29,9% пациентов со сниженной ФВЛЖ и 29,2% с ФВ >= 40% госпитализируются повторно в течение 90 дней после выписки [516].
Основными некардиальными причинами декомпенсации СН являются инфекции, неприверженность медикаментозной терапии, несоблюдение водно-солевого режима, злоупотребление алкоголем, прием НПВП, кортикостероидов, препаратов с отрицательным инотропным или кардиотоксичным эффектом.
Инфекции. До 38% декомпенсаций СН, потребовавших госпитализации, обусловлены различными инфекционными заболеваниями [517], в том числе респираторными инфекциями - в 15,3 - 20% случаев [517, 518]. Частота госпитализации пациентов с ХСН значимо повышается во время сезонного гриппа [519]. Кроме того, наличие респираторной инфекции, включая пневмонию, является предиктором неблагоприятного исхода у пациентов с декомпенсацией СН [518, 519]. Учитывая связь этих заболеваний, есть основания полагать, что, воздействуя на респираторные инфекции, можно повлиять на течение СН. В первую очередь это относится к гриппу и пневмококковой инфекции, против которых имеются дешевые и доступные вакцины. К настоящему времени отсутствуют завершенные рандомизированные клинические исследования, в которых бы изучалась эффективность такой иммунизации пациентов с СН. Тем не менее, результаты большинства обсервационных работ свидетельствуют о положительном влиянии использования противогриппозных и противопневмококковых вакцин [520 - 523]. В наиболее крупном Датском национальном когортном исследовании, включившем 134 048 пациентов с ХСН, ежегодная вакцинация против гриппа сопровождалась снижением риска смерти как от сердечно-сосудистых, так и всех причин на 19%. Наиболее выраженным был эффект в случае вакцинации в начале сезона гриппа (сентябрь - октябрь) [523].
Данных о влиянии противопневмококковой вакцинации на течение СН еще меньше. РКИ так же проводились. В 2020 году опубликован мета-анализ, включивший 7 обсервационных исследований [524], по данным которого противопневмококковая вакцинация была ассоциирована с 22% снижением риска смерти у пациентов с сердечно-сосудистыми заболеваниями, в т.ч. СН, или с очень высоким риском их развития. В заключение авторы подчеркнули, что из-за дизайна исследования, а также серьезного риска систематической ошибки в трех из включенных исследований, уровень достоверности результатов снижается.
Несмотря на отсутствие рандомизированных клинических исследований, в Европейском и Американском руководствах по диагностике и лечению СН содержатся рекомендации по проведению противогриппозной и противопневмококковой иммунизации пациентов с СН, хотя и без указания класса рекомендации и уровня доказанности [115, 253].
- Противогриппозная и противопневмококковая вакцинация рекомендуется всем пациентам ХСН (при отсутствии противопоказаний) для снижения риска смерти. ЕОК нет УУР C, УДД 3 [520 - 524].
Прием НПВП. НПВП, блокируя компенсаторно повышенный синтез простогландинов у пациентов с СН, повышают сосудистое сопротивление и снижают почечный кровоток, клубочковую фильтрацию и натрийурез [525, 526]. Эти механизмы вызывают задержку натрия и жидкости, что повышает риск развития декомпенсации СН [250, 527]. Метанализ обсервационных исследований, опубликованный в 2016 году, подтвердил негативное влияние НПВП на течение СН. Максимальное повышение риска декомпенсации СН наблюдалось при использовании неселективных НПВП, при применении ингибиторов ЦОГ-2 это повышение было меньше и не достигало статистической достоверности. В то же время авторы подчеркнули, что такая разница могла быть обусловлена статистической ошибкой из-за малого количества исследований с ингибиторами ЦОГ-2 [528].
Водно-солевой режим. Проведенные исследования не подтвердили необходимость жесткого ограничения потребления воды и соли [529 - 531]. В то же время дизайн и мощность исследований не позволяют сформулировать четкие рекомендации с указанием класса и уровнем доказанности. Тем не менее, пациентам с СН следует контролировать объем потребляемой жидкости (1,5 - 2 литра в сутки) и соли (не более 6 граммов соли сутки).
Алкоголь. Алкоголь строго запрещен только для пациентов с алкогольной кардиопатией. Для всех остальных пациентов с ХСН ограничение приема алкоголя имеет вид обычных рекомендаций - не более 20 мл чистого спирта в день для мужчины и 10 мл - для женщины [532].
6.2. Острая декомпенсация сердечной недостаточности
Острая сердечная недостаточность (ОСН) - клинический синдром, характеризующийся быстрым возникновением или утяжелением симптомов и признаков, характерных для нарушенной функции сердца. ОСН - угрожающее жизни состояние, требующее немедленного медицинского вмешательства и в большинстве случаев неотложной госпитализации. Под острой декомпенсацией сердечной недостаточности (ОДСН) понимают быстрое нарастание тяжести клинических проявлений (одышки, выраженности артериальной гипоксемии, возникновение артериальной гипотонии), ставшее причиной срочного обращения за медицинской помощью и экстренной госпитализации у пациента, уже страдающего хронической сердечной недостаточностью (ХСН).
6.2.1. Клинические проявления, классификация и патогенез острой сердечной недостаточности
Клинические проявления ОСН многообразны, но в целом сводятся к двум вариантам - наличию признаков застоя и/или гипоперфузии.
Признаки застоя по малому кругу кровообращения возникают за счет повышения давления в капиллярах легких и по тяжести клинических проявлений варьируются от слабости и утомляемости до развернутой картины отека легких. К типичным признакам относится также ортопноэ, пароксизмальная одышка по ночам, влажные незвонкие хрипы при аускультации обоих легких и характерные изменения на рентгенограмме грудной клетки. Признаки застоя по большому кругу кровообращения включают растяжения вен шеи, увеличение печени, гепатоюгулярный рефлюкс, симптомы застоя в пищеварительном тракте, двусторонние периферические отеки, асцит. Быстро нарастающий застой по большому кругу кровообращения может сопровождаться болезненностью в правых отделах живота за счет растяжения капсулы печени.
Признаки застоя (в особенности по малому кругу кровообращения) не всегда свидетельствуют о накоплении жидкости (перегрузке жидкостью). Они могут возникать из-за быстрого перераспределения крови за счет изменения тонуса сосудов.
Проявления гипоперфузии являются следствием низкого сердечного выброса и по тяжести клинических проявлений варьируются от слабости и утомляемости до развернутой картины шока (холодные и влажные конечности, олигурия, спутанность сознания, слабое наполнение пульса). Гипоперфузия часто сочетается с артериальной гипотонией, но не может отмечаться и у пациентов с систолическим АД > 90 мм рт. ст.
У пациента с ОДСН признаки застоя и гипоперфузии могут присутствовать как по-отдельности, так и одновременно, меняясь по ходу лечения.
При декомпенсации ХСН обычно имеется период постепенного утяжеления клинических проявлений с нарастанием задержки жидкости в организме. Однако при внезапном присоединении провоцирующего фактора (например, быстром повышении АД, возникновении тахиаритмии, ишемии миокарда) ОДСН может развиться у пациентов с компенсированной ХСН, не имеющих существенной задержки жидкости.
Наличие ОДСН не обязательно свидетельствует о низкой ФВ ЛЖ. При аналогичных клинических проявлениях ОДСН ФВ ЛЖ может оказаться как сниженной (< 40%), так и промежуточной (ФВ 40 - 49%) и даже сохраненной (=> 50%). При любых клинических проявлениях ОСН не исключено преобладание диастолической дисфункции левого желудочка. Эти обстоятельства следует учитывать при выборе способов лечения, в частности при принятии решения о применении кардиотонических лекарственных средств
- У пациентов с ОСН рекомендуется использовать шкалу клинической оценки гемодинамического профиля, расширенную за счет учета совокупности признаков застоя и гипоперфузии, в том числе для выбора начального лечения ОСН ЕОК IIaB (УУР B, УДД 3) (таблица 11) [533, 534].
Таблица 11. Классификация тяжести острой декомпенсации ХСН.
Класс
Периферическая гипоперфузия (температура кожных покровов)
Влажные незвонкие хрипы в легких при аускультации
1 (A)
нет ("теплые")
нет ("сухие")
2 (B)
нет ("теплые")
есть ("влажные")
3 (L)
есть ("холодные")
нет ("сухие")
4 (C)
есть ("холодные")
есть ("влажные")
6.2.2. Диагностика острой декомпенсации сердечной недостаточности.
У всех пациентов с подозрением на ОДСН рекомендуется учитывать данные анамнеза и выполнить физикальное обследование для оценки тяжести состояния. ЕОК IC (УУР C, УДД 4) [535].
- Пациентам с ОДСН рекомендуется оценить наличие и выраженность одышки, возможность лежать горизонтально (наличие ортопноэ), участие в акте дыхания вспомогательных мышц, ЧДД, выраженность гипоксемии (цианоза), определить систолическое и диастолическое АД, оценить ЧСС и характер сердечного ритма, температуру тела, наличие и выраженность признаков периферической гипоперфузии (холодные кожные покровы, слабое наполнение пульса, заторможенность, адинамия), наличие и выраженность чрезмерного накопления жидкости и застоя (влажные незвонкие хрипы в легких, растяжение шейных вен, двусторонние периферические отеки, увеличенная печень, асцит, гидроторакс, гидроперикард) для верификации диагноза и определения тяжести состояния. ЕОК IC (УУР C, УДД 4) [535].
У пациентов с подозрением на ОДСН при обследовании рекомендовано использовать следующие диагностические методы:
- Прицельная рентгенография грудной клетки рекомендуется всем пациентам с ОДСН для выявления венозного застоя в легких, плеврального выпота, верификации отека легких и дифференциальной диагностики. ЕОК IC (УУР B, УДД 3) [536].
- Эхокардиография рекомендуется пациентам с ОДСН в первые 48 часов после госпитализации для выявления заболеваний, лежащих в основе ОДСН, механизма развития ОДСН и для дифференциальной диагностики. ЕОК IC (УУР B, УДД 3) [537 - 541].
Комментарии. Пациентам с ОДСН при развитии шока, подозрении на остро возникшее нарушение внутрисердечной гемодинамики или расслоение аорты эхокардиография рекомендована к выполнению немедленно для выявления заболеваний, лежащих в основе ОДСН, механизма развития ОДСН и для дифференциальной диагностики.
- Повторная эхокардиография в период госпитализации у стабильных пациентов не рекомендуется ЕОК IC (УУР C, УДД 4) [538].
- Трансторакальное ультразвуковое исследование легких рекомендуется использовать у пациентов с ОДСН для быстрого выявления признаков интерстициального отека (так называемый "blue-protocol" при наличии соответствующего опыта) и гидроторакса ЕОК IIaC (УУР B, УДД 2) [542, 543].
- ЭКГ в 12-ти отведениях рекомендовано всем пациентам с ОДСН в максимально быстрые сроки для выявления нарушений ритма и проводимости и исключения острого коронарного синдрома. ЕОК IC (УУР B, УДД 3) [544, 545].
Комментарии. Наибольшее значение имеет выявление острой ишемии миокарда, указывающей на необходимость срочных вмешательств для восстановления коронарного кровотока у пациентов с ОКС, а также тахи- или брадиаритмий, способствующих возникновению ОДСН.
- Пациентам с ОДСН определение насыщения крови кислородом при анализе артериальной крови рекомендовано только в случаях, когда оксигенацию нельзя быстро оценить с помощью пульсовой оксиметрии или необходима точная оценка парциального давления кислорода и углекислого газа в крови (в частности, при наличии артериального катетера у пациентов с кардиогенным шоком) для определения тяжести состояния ЕОК IC (УУР C, УДД 5) [546].
- Пациентам с отеком легких или хронической обструктивной болезнью легких рекомендуется использование венозной крови для определения pH, парциального давления углекислого газа и концентрации лактата. ЕОК IIaC (УУР C, УДД 5) [546].
- Инвазивная оценка показателей гемодинамики при катетеризации легочной артерии для диагностики ОДСН всем пациентам не рекомендуется ЕОК IIIC (УУР C, УДД 5) [546].
- Проведение инвазивной оценки гемодинамики рекомендовано только у гемодинамически нестабильных пациентов при необходимости выявления механизма декомпенсации. ЕОК IIbC (УУР C, УДД 5) [546].
- Катетеризация артерий или центральных вен пациентам с ОДСН для диагностических целей не рекомендована ЕОК IIIC (УУР C, УДД 5) [546].
- Для всех пациентов рекомендовано определение в крови уровня креатинина (с вычислением клиренса креатинина или скорости клубочковой фильтрации [СКФ]), для выявления поражения других органов и систем организма и определения возможной тактики лечения ЕОК IA (УУР B, УДД 2) [547].
- Для всех пациентов рекомендовано выполнение развернутого общего анализа крови, определение в крови мочевины (или остаточного азота), калия, натрия, глюкозы, билирубина и печеночных ферментов (АсТ и АлТ) для выявления поражения других органов и систем организма и определения возможной тактики лечения ЕОК IC (УУР C, УДД 5) [253].
- У всех пациентов ОДСН при поступлении в стационар для определения прогноза рекомендовано определить концентрацию сердечных тропонинов T или I в крови. ЕОК IIaB (УУР A, УДД 2) [548 - 551].
Комментарии. При ОДСН он часто бывает повышенным, что далеко не всегда свидетельствует о наличии острого инфаркта миокард. [548 - 551].
- У всех пациентов с остро возникшей одышкой рекомендовано определение уровня в крови натрийуретических пептидов - мозгового натрийуретического пептида (BNP) или N-концевого фрагмента его предшественника (NT-proBNP)) для подтверждения диагноза ОДСН. ЕОК IA (УУР A, УДД 2) [549, 552 - 555].
Комментарии. Это исследование рекомендовано для разграничения ОДСН и несердечных причин одышки, оценки тяжести ОДСН и ее прогноза при госпитализации, а также оценки прогноза ОДСН по изменению уровня этих биомаркеров перед выпиской.
- Пациентам с подозрением на ОДСН рекомендовано использование следующих уровней натрийуретических пептидов при уровне BNP в крови < 100 пг/мл, NT-proBNP < 300 пг/мл для исключения диагноза ОДСН. ЕОК IA (УУР A, УДД 1) [549, 552 - 555].
Комментарии. В пользу ОДСН свидетельствует концентрация BNP в крови > 400 пг/мл; NT-proBNP > 450 пг/мл у пациентов моложе 50 лет, > 900 пг/мл у пациентов 50 - 75 лет и >1800 пг/мл у пациентов старше 75 лет [554].
6.3. Биомаркеры для оценки прогноза или дополнительной стратификации риска пациентов ОДСН
- Стратификация риска рекомендована пациентам с ОДСН в ранние сроки заболевания, в разные сроки стационарного лечения и при выписке для определения подхода к лечению пациента, принятия решения о возможности его перемещения внутри стационара и сроках безопасной выписки на амбулаторное лечение ЕОК IIbB (УУР C, УДД 5) [253].
- Определение концентрации в крови мозгового натрийуретического пептида - мозгового натрийуретического пептида (BNP) или N-концевого фрагмента его предшественника (NT-proBNP)) пациентам с ОДСН для определения прогноза рекомендуется при поступлении, при выписке, а также на амбулаторном этапе оказания медицинской помощи ЕОК IA (УУР B, УДД 2) [57, 552, 556 - 560].
Комментарии. Снижение его уровня к выписке сопряжено с более низкой смертностью и частотой повторный госпитализации в ближайшие 6 месяцев. Прогностическое значение мозгового натрийуретического пептида непосредственно при поступлении в стационар невелико.
6.4. Лечение острой декомпенсации сердечной недостаточности
6.4.1. Цели лечения острой сердечной недостаточности в стационаре.
Цели лечения ОСН в стационаре представлены в таблице 12.
Таблица 12. Цели лечения острой декомпенсации сердечной недостаточности в стационаре.
В блоке (палате, отделении) интенсивной терапии
Улучшение показателей гемодинамики и перфузии органов.
Восстановление оксигенации крови.
Уменьшение выраженности симптомов.
Ограничение повреждения сердца и почек.
Предупреждение тромбоэмболических осложнений.
Минимизация времени пребывания в отделении интенсивного лечения.
ЕОК IIaB [546].
За время лечения в стационаре
Выявление причины ОДСН и значимой сопутствующей патологии.
Подбор лечения для контроля симптомов, застоя и поддержания оптимального АД.
Начало и титрование доз лекарственных средств, положительно влияющих на течение и прогноз заболеваний, лежащих в основе ОДСН.
При необходимости рекомендована имплантация различных устройств.
ЕОК IIaB [253, 547].
В стационаре перед выпиской и при длительном амбулаторном лечении
Разработать план лечения конкретного пациента, включающий порядок (расписание) увеличения доз лекарственных средств и мониторирования медикаментозной терапии, необходимость и время оценки показаний для имплантации различных устройств, указание, кто и когда будет осуществлять наблюдение за пациентом.
Включение пациента в программу лечения имеющегося у него заболевания, образовательные мероприятия для пациента и рекомендации по образу жизни.
Предупреждение повторной госпитализации вскоре после выписки.
Уменьшение выраженности симптомов, улучшение качества жизни и выживаемости.
ЕОК IIaB [508].
6.4.2. Подходы к первоначальному ведению острой декомпенсации сердечной недостаточности
- Пациентам с ОДСН после госпитализации для улучшения клинических исходов проведение клинической оценки, обследования и лечения рекомендуется начать в максимально быстрые сроки и осуществлять одновременно ЕОК IC (УУР C, УДД 5)
- При первоначальной оценке состояния пациентов с ОДСН для улучшения клинических исходов помимо скорейшей постановки диагноза и дифференциальной диагностики рекомендовано выявление факторов, провоцирующих и/или усугубляющих ОДСН. ЕОК IC (УУР C, УДД 5) [546].
- У пациентов с ОДСН для улучшения клинических исходов лечебное воздействие на факторы, провоцирующие или усугубляющие течение ОДСН рекомендовано осуществлять как можно быстрее наряду с устранением клинических проявлений ОДСН ЕОК IC (УУР C, УДД 5) [546].
- У пациентов с ОДСН мониторирование насыщения крови кислородом с помощью пульсовой оксиметрии или анализа артериальной крови сразу после госпитализации для оценки клинического состояния пациента рекомендовано только в тех случаях, когда оксигенацию нельзя быстро оценить с помощью пульсовой оксиметрии или необходима точная оценка парциального давления кислорода и углекислого газа в крови ЕОК IC (УУР A, УДД 2) [561].
- У пациентов с отеком легких или хронической обструктивной болезнью легких для оценки клинического состояния рекомендуется провести оценку pH, напряжения углекислого газа в венозной крови и, возможно, уровня лактата, особенно при наличии отека легких или хронической обструктивной болезни легких в анамнезе [253] ЕОК IIaC (УУР C, УДД 5).
- У пациентов с ОДСН при насыщении крови кислородом < 90% (по данным пульсовой оксиметрии или при определении данного показателя в артериальной крови) для улучшения клинических исходов рекомендована оксигенотерапия ЕОК IB (УУР B, УДД 2) [562].
Комментарии. Если нет противопоказаний, концентрация кислорода в дыхательной смеси при необходимости может быть увеличена до максимума; при этом следует избегать гипероксии.
- У пациентов с ОДСН и достаточно выраженными расстройствами дыхания для улучшения клинических исходов как можно скорее рекомендуется начать неинвазивную вентиляцию легких на фоне спонтанного дыхания ЕОК IIaB (УУР A, УДД 2) [563].
- У пациентов с ОДСН при применении различных методов поддержки дыхания для улучшения клинического состояния рекомендуется мониторировать насыщение крови кислородом с помощью пульсовой оксиметрии, избегая гипероксигенации, особенно у пациентов с хронической обструктивной болезнью легких ЕОК IC (УУР B, УДД 2) [561].
- У пациентов с ОДСН и дыхательной недостаточностью (ЧСС > 25 уд. в мин, насыщение крови кислородом < 90%), а также при отеке легких для улучшения клинического состояния рекомендуется скорейший перевод пациента на неинвазивную вентиляцию легких, осуществляемую на фоне спонтанного дыхания ЕОК IIaB (УУР A, УДД 1) [564].
Комментарии. Под неинвазивной вентиляцией легких понимают проведение респираторной поддержки без выполнения интубации трахеи, катетеризации трахеи или трахеостомии, где взаимосвязь пациент-респиратор осуществляется при помощи плотно подогнанных носовых и лицевых масок. Кроме этого, в отличие от увлажненного кислорода через носовые катетеры, с помощью маски неинвазивной вентиляции можно достичь высокой концентрации кислорода во вдыхаемой смеси.
- У пациентов с ОДСН в качестве методов неинвазивной вентиляции легких при ОДСН для улучшения клинического состояния рекомендуются дыхание под постоянным положительным давлением (CPAP) и двухуровневая вентиляция под положительным давлением (BiPAP) ЕОК IIaB (УУР B, УДД 2) [569].
- У пациентов с кардиогенным отеком легких и показаниями к проведению неинвазивной вентиляции для улучшения клинических исходов рекомендуется CPAP. ЕОК IIbB (УУР B, УДД 2) [563].
- У пациентов с гиперкапнией и ацидозом (в типичном случае, имеющих хроническую обструктивную болезнь легких) при наличии показаний к вспомогательной вентиляции легких для поддержки вдоха рекомендуется BiPAP ЕОК IIbB (УУР B, УДД 2).
Комментарии. Использование данных методов позволяет уменьшить выраженность дыхательных расстройств и потребность интубации трахеи с механической ИВЛ [563].
- У пациентов с ОДСН и артериальной гипотонией применение CPAP/BiPAP не рекомендуется ЕОК IIIC (УУР B, УДД 2) [563].
- У пациентов с ОДСН и наличием нарушений сознания, комы любой этиологии, психомоторного возбуждения, апноэ и гипопноэ, нестабильных показателей гемодинамики, угрожающих жизни нарушений ритма, неспособности обеспечить проходимость дыхательных путей (обструкция верхних дыхательных путей, невозможность лаважа трахеобронхиального дерева), невозможности плотного прилегания маски из-за деформации лицевого скелета, острого синусита или отита для улучшения клинических исходов рекомендуется интубация трахеи с ИВЛ ЕОК IC (УУР B, УДД 2) [563].
- У пациентов с ОДСН с дыхательной недостаточностью с гипоксемией (парциальное давление кислорода в артериальной крови < 60 мм рт. ст. или 8,0 кПа), гиперкапнией (парциальное давление углекислого газа в артериальной крови > 50 мм рт. ст. или 6,65 кПа) и ацидозом (pH < 7,35), которые не могут быть устранены неинвазивной вентиляцией легких для улучшения клинических исходов рекомендуется интубация трахеи с ИВЛ ЕОК IC (УУР B, УДД 2) [563].
- У пациентов с ОДСН при сохранении одышки с ЧДД >35 в мин на фоне неинвазивной вентиляции легких для улучшения клинических исходов рекомендуется интубация трахеи с ИВЛ ЕОК IC (УУР B, УДД 2) [563].
- Пациентам с ОДСН для контроля диуреза рутинная установка мочевого катетера не рекомендуется ЕОК IIIC (УУР C, УДД 5) [546].
- Пациентам с ОДСН без выраженной артериальной гипотонии и признаков гипоперфузии сразу после госпитализации в стационар для улучшения клинического состояния рекомендуется внутривенное введение фуросемида** (если его не вводили догоспитально) ЕОК IB (УУР C, УДД 3) [566].
- Пациентам с ОДСН в случаях, когда накопление жидкости не предполагается и единственным механизмом декомпенсации представляется остро возникшее перераспределение крови (например, гипертонический криз у пациентов, до этого эпизода не имевших проявлений сердечной недостаточности, нарушенной сократительной способности ЛЖ и патологии клапанов сердца) внутривенное введение фуросемида** не рекомендуется ЕОК IB (УУР C, УДД 3) [566].
- У пациентов с ОДСН, ранее находившихся на хроническом приеме петлевых диуретиков для лечения ХСН, для улучшения клинического состояния рекомендуется внутривенное назначение фуросемида** в дозе, как минимум эквивалентной принимаемой ранее перорально ЕОК IB (УУР C, УДД 5) [567].
- У пациентов с ОДСН с систолическим АД >90 мм рт. ст, не имеющих признаков гипоперфузии, для облегчения симптомов (прежде всего одышки) и уменьшения застоя в легких рекомендовано внутривенное введение периферических вазодилататоров ЕОК IIaB (УУР B, УДД 2) [568].
- У пациентов с ОДСН с признаками застоя без артериальной гипотонии для облегчения одышки рекомендуется начинать лечение с внутривенного введения петлевых диуретиков и внутривенной инфузии периферических вазодилататоров ЕОК IIaB (УУР B, УДД 2) [568].
- У пациентов с ОДСН в случаях, когда накопления жидкости не предполагается и нет артериальной гипотонии (например, при наличии артериальной гипертензии в момент госпитализации у до этого компенсированных пациентов) для облегчения симптомов рекомендуется использование периферических вазодилататоров с крайней осторожностью в выборе дозы мочегонного (или возможном отказе от их использования) ЕОК IIaB (УУР B, УДД 2) [568].
- У пациентов с ОДСН с фибрилляцией/трепетанием предсердий для устранения тахисистолии пациентам с рекомендуются бета-адреноблокаторы. ЕОК IIaB (УУР B, УДД 3) [569, 570].
Комментарии. Их использование при ОДСН требует осторожности, особенно у пациентов с артериальной гипотонией и признаками выраженной задержки жидкости. В идеале решение о применении бета-адреноблокаторов стоит принимать, убедившись в отсутствие выраженных нарушений сократительной способности ЛЖ.
- У пациентов с ОДСН с фибрилляцией/трепетанием предсердий для устранения тахисистолии и противопоказаниями, невозможностью использовать или недостаточной эффективностью бета-адреноблокаторов рекомендовано внутривенное введение дигоксина** для контроля ЧСС ЕОК IIaC (УУР B, УДД 3) [569, 570].
- У пациентов с ОДСН с фибрилляцией/трепетанием предсердий для устранения тахисистолии и противопоказаниями, невозможностью использовать или недостаточной эффективностью бета-адреноблокаторов рекомендовано рассмотреть возможность внутривенного введения амиодарона** для контроля ЧСС ЕОК IIbC (УУР C, УДД 4) [571 - 573].
- Пациентам с ОДСН со сниженной ФВ ЛЖ для улучшения клинических исходов рекомендуется сохранить (или начать) лечение, оказывающее благоприятное влияние на прогноз ЕОК IC (УУР A, УДД 2) [253, 574].
- У пациентов с ХСН с ФВЛЖ < 40% рекомендовано назначение определенных (целевых) доз некоторых бета-адреноблокаторов (бисопролола**, карведилола** или метопролола ** (таблетки с пролонгированным высвобождением/пролонгированного действия) при ХСН, карведилола или метопролола** при инфаркте миокарда), ингибиторов АПФ и у части пациентов альдостерона антагонистов (спиронолактона** или эплеренона) для улучшения прогноза ЕОК IC (УУР C, УДД 4) [575].
Комментарии. У пациентов с ОДСН при гиперкалиемии (концентрация калия в крови >5,5 ммоль/л) или тяжелой почечной недостаточности необходимы отмена, временное прекращение или снижение дозы препаратов, влияющих на ренин-ангиотензиновую систему для улучшения клинических исходов [581]. Пациентам с ОДСН после стабилизации показателей гемодинамики и улучшения функции почек рекомендовано возобновить (или начать) прием препаратов, влияющих на ренин-ангиотензиновую систему с постепенным увеличением доз вплоть до целевых (или, если это не удалось, до максимально переносимых у данного пациента) для улучшения клинического состояния [576].
- У пациентов с ОДСН при систолическом АД < 85 мм рт. ст. и/или ЧСС < 50 ударов в мин. рекомендуются отмена, временное прекращение или снижение дозы бета-адреноблокаторов для улучшения клинических исходов. ЕОК IIaC (УУР B, УДД 3). [577].
- У пациентов с ХСН и систолической дисфункцией, учитывая преимущество валсартан + сакубитрил** над ингибитором АПФ и получавших этот препарат ранее рекомендуется сохранить прием валсартан + сакубитрил** для улучшения клинических исходов ЕОК IIaB (УУР A, УДД 2) [184, 578].
- У пациентов с ОДСН и систолической дисфункцией после стабилизации гемодинамики пациента (систолическое АД > 100 мм рт. ст., отсутствие необходимости в парентеральном введении мочегонных) рекомендуется рассмотреть возможность инициации валсартан + сакубитрил** для улучшения клинических исходов ЕОК IIaB (УУР A, УДД 2) [184, 578].
Оценка состояния пациента с острой сердечной недостаточностью в период госпитализации. Критерии стабилизации и выписки.
- У пациентов с ОДСН для улучшения клинических исходов в период пребывания в стационаре рекомендуется мониторировать ЧДД, насыщение крови кислородом, состояние сердечного ритма, ЧСС и АД неинвазивными методами, ежедневно определять массу тела и тщательно учитывать объем введенной и выделенной жидкости ЕОК IC (УУР C, УДД 4) [579].
- У пациентов с ОДСН для улучшения клинических исходов в период пребывания в стационаре рекомендуется ежедневно оценивать признаки, связанные с перегрузкой жидкостью (одышка, застойные хрипы в легких, периферические отеки, масса тела) ЕОК IC (УУР C, УДД 4) [580].
- У пациентов с ОДСН для улучшения клинических исходов в период пребывания в стационаре определение уровня креатинина, мочевины и электролитов в крови рекомендуется осуществлять как минимум один раз в 48 часов, а в случаях, когда проводится внутривенная терапия или используются средства, влияющие на ренин-ангиотензин-альдостероновую систему - ежедневно (ЕОК IC) (УУР C, УДД 5) [546].
Комментарии. В тяжелых случаях возможна более частая лабораторная оценка. Функция почек может быть нарушенной при госпитализации и в дальнейшем улучшиться или ухудшиться на фоне лечения мочегонными.
- У пациентов с ОДСН для определения прогноза перед выпиской из стационара рекомендуется повторно оценить концентрацию натрийуретических пептидов в крови ЕОК IB (УУР B, УДД 3) [576].
- У пациентов с ОДСН для улучшения клинических исходов в период пребывания в стационаре рекомендуется использовать в качестве определяющего фактора для возможности перемещения между разными подразделениями стационара реакцию на лечение ЕОК IIaB (УУР C, УДД 4) [580].
- У пациентов с рецидивирующими эпизодами ОДСН для улучшения клинического состояния не рекомендована быстрая выписка или слишком быстрый перевод в подразделения с менее активным наблюдением и лечением пациентов ЕОК IC (УУР C, УДД 4) [579].
Комментарии. Перед выпиской из стационара после лечения необходимо, чтобы пациент был гемодинамически стабильным, было ликвидировано накопление жидкости, а функция почек и клиническое состояние пациента на фоне приема пероральных препаратов оставались стабильными как минимум в ближайшие 24 часа.
- Пациентам с ОДСН для улучшения клинических исходов рекомендуется проведение первого амбулаторного визита к врачу или другому медицинскому работнику, вовлеченному в оказание медицинской помощи подобным пациентам в первую неделю после выписки (альтернативный подход - звонок по телефону в первые 3 дня и визит в пределах 2 недель после выписки) ЕОК IB (УУР A, УДД 1) [508].
- Для улучшения клинических исходов у пациентов с ХСН после эпизода ОДСН рекомендуется организация специализированной структуры, включающей врачей разных специальностей (ЕОК IB) (УУР A, УДД 1) [581].
Стратегии лечения пациентов с острой сердечной недостаточностью, направленные на уменьшение рецидивов и улучшение выживаемости.
- У пациентов, переживших ОДСН, после выписки из стационара рекомендуется надлежащее лечение заболеваний и нарушений, осложнившихся ОДСН и/или способных спровоцировать новый эпизод декомпенсации для улучшения клинических исходов (ЕОК IB) (УУР B, УДД 3) [576].
Комментарии. У пациентов, переживших ОДСН, после выписки из стационара рекомендуется поддержание нормального АД у пациентов с артериальной гипертензией, нормоволемии при ХСН, коррекция нарушений внутрисердечной гемодинамики, предотвращение пароксизмов тахиаритмии или эпизодов тахисистолии при сохраняющихся устойчивых нарушениях ритма сердца (фибрилляции или трепетании предсердий), адекватное лечение болезней легких и предотвращении повторных эпизодов легочной эмболии для улучшения клинических исходов [547].
- У пациентов ХСНсФВ ЛЖ < 40% рекомендовано титрование вплоть до достижения целевых доз бета-адреноблокаторов, ингибиторов АПФ (при непереносимости АРА) или валсартан + сакубитрил**; альдостерона антагонистов (спиронолактона** или эплеренона) для улучшения клинических исходов (ЕОК IIaB) (УУР B, УДД 3) [575, 582].
Комментарии. Подбор доз может быть начат после стабилизации показателей гемодинамики и при отсутствии других противопоказаний. У пациентов с ОДСН для улучшения клинических исходов в случае, если титрование доз этих препаратов не было завершено в стационаре, требуется его продолжение на амбулаторном этапе и соответствующие предписания должны быть даны при выписке [577].
- У пациентов с декомпенсацией ХСН, принимавших бета-адреноблокаторы, рекомендуется сохранение приема препаратов этой группы для улучшения клинических исходов, если нет выраженной брадикардии, атриовентрикулярных блокад высокой степени, симптоматической артериальной гипотонии и гипоперфузии. ЕОК IIaB (УУР A, УДД 3) [576, 582].
- У пациентов с декомпенсацией ХСН, принимавших бета-адреноблокаторы, в ситуациях временного снижения дозы или прекращения приема бета-адреноблокатора в момент госпитализации рекомендовано последующее возобновление титрования доз вплоть до целевой, когда состояние стабилизируется для улучшения клинических исходов ЕОК IIaB (УУР A, УДД 3) [576, 582].
6.4.3. Лекарственные средства, применяемые для лечения пациентов с острой декомпенсацией сердечной недостаточности
Наркотические анальгетики.
- У пациентов с ОДСН для улучшения клинического состояния рутинное использование наркотических анальгетиков не рекомендуется (ЕОК IIbB) (УУР C, УДД 4) [583, 584].
Комментарии. Природные алкалоиды опия (опиоиды), такие как морфин**, в небольших исследованиях продемонстрировали способность уменьшать конечно-диастолическое давление в ЛЖ, постнагрузку, ЧСС и выраженность одышки. Поэтому использование наркотических анальгетиков не может быть рекомендовано всем пациентам с ОДСН, подход к их назначению должен быть индивидуализирован. Внутривенное введение морфина** может с осторожностью осуществляться у пациентов с болевым синдромом, выраженной одышкой (обычно при отеке легких) и возбуждением.
Периферические вазодилататоры.
- У пациентов с ОДСН с систолическим АД > 90 мм рт. ст. и отсутствием симптоматической артериальной гипотензии для улучшения клинической симптоматики рекомендовано проведение внутривенной инфузии периферических вазодилататоров (ЕОК IIaB) (УУР B, УДД 2) [568].
Комментарии. У пациентов с ОДСН с систолическим АД > 90 мм рт. ст. и отсутствии симптоматической артериальной гипотензии для улучшения клинической симптоматики при внутривенном введении периферических вазодилататоров рекомендуется тщательный мониторинг клинической симптоматики, величины систолического АД и титрование дозы вазодилататоров (таблица 13) [568]. У пациентов с ОДСН и выраженным митральным или аортальным стенозом применение периферических вазодилататоров не рекомендуется [585]. При непрерывном применении органических нитратов следует ожидать возникновения толерантности, требующей увеличения доз.
Таблица 13. Периферические вазодилататоры, рекомендуемые для лечения острой декомпенсации сердечной недостаточности.
Препарат
Скорость внутривенной инфузии
Основные побочные эффекты
Нитроглицерин**
Начальная доза 10 - 20 мкг/мин, при необходимости повышение до 200 мкг/мин
Артериальная гипотония, головная боль
Изосорбида динитрат**
Начальная доза 1 мг/ч, при необходимости повышение до 10 мг/ч
Артериальная гипотония, головная боль
Нитропруссида натрия дигидрат
Начальная доза 0,3 мкг/кг/мин, при необходимости повышение до 5 мкг/кг/мин
Артериальная гипотония
Диуретики
- У пациентов с ОДСН, имеющих признаки накопления жидкости (перегрузки жидкостью) и застоя для улучшения клинической симптоматики в качестве основной линии терапии рекомендовано внутривенное введение петлевых диуретиков (ЕОК IC) (УУР A, УДД 2) [586].
Комментарии. Петлевые диуретики рекомендуются либо в виде внутривенных болюсов, либо в виде непрерывной внутривенной инфузии, при этом доза и длительность введения должны корректироваться в зависимости от клинического статуса и симптоматики [547]. Помимо увеличения экскреции солей и воды они обладают некоторым вазодилатирующим эффектом, способствующим снижению преднагрузки.
- У пациентов с ОДСН до ликвидации признаков гипоперфузии использование диуретиков не рекомендуется (ЕОК IIIB) (УУР C, УДД 5) [253, 547].
- У пациентов с ОДСН на фоне внутривенного применения петлевых диуретиков рекомендуется регулярно оценивать симптомы, объем выделяемой мочи, функции почек и концентрацию электролитов в крови для улучшения клинического статуса ЕОК IB (УУР A, УДД 1) [547].
- У пациентов с ОДСН на фоне внутривенного применения петлевых диуретиков с резистентными отеками или недостаточным ответом на терапию рекомендуется комбинация петлевых диуретиков (фуросемида** или торасемида) с тиазидными для улучшения клинических симптомов с одновременным особенно тщательным наблюдением для предотвращения гипокалиемии, дисфункции почек и гиповолемии. ЕОК IIbC (УУР C, УДД 5) [253, 587].
- У пациентов с ОДСН на фоне внутривенного применения петлевых диуретиков в случае сохраняющейся резистентности рекомендовано добавление ацетазоламида** для улучшения клинической симптоматики [253] ЕОК IIbC (УУР C, УДД 5).
Комментарии. Оптимальный режим диуретической терапии и подход к дозированию препаратов на сегодняшний день не определены. Соответственно, в случаях, когда раннее назначение диуретиков возможно, рекомендуется использовать минимальные дозы, достаточные для достижения клинического эффекта, учитывая при выборе функцию почек и дозы, применяемые ранее.
- У пациентов с ОДСН на фоне внутривенного применения петлевых диуретиков рекомендовано проведение обязательного мониторинга СКФ всем пациентам, получающим в/в мочегонные, для своевременного выявления острого повреждения почек (ЕОК IIaB) (УУР A, УДД 2) [547].
Негликозидные инотропные (кардиотонические) препараты.
- У пациентов с ОДСН и артериальной гипотонией (систолическое АД < 90 мм рт. ст.) и/или проявлениями гипоперфузии на фоне адекватного давления заполнения желудочков сердца (отсутствия гиповолемии) рекомендуется рассмотреть краткосрочное внутривенное введение кардиотонических препаратов (исключая сердечные гликозиды) (негликозидных инотропных средств) для увеличения сердечного выброса, повышения систолического АД, улучшения тканевой перфузии и поддержания нормального функционирования органов-мишеней (ЕОК IIbC) (УУР C, УДД 4) [588].
Комментарии. Введение негликозидных инотропных препаратов рекомендуется начинать с относительно низких доз, постепенно повышая дозу при условии тщательного мониторирования ЭКГ и АД для предотвращения возможных неблагоприятных эффектов терапии [589].
- У пациентов с ОДСН, рекомендуется внутривенное введение левосимендана**, который в этой ситуации предпочтительнее добутамина** и допамина** для устранения неблагоприятного эффекта блокады бета-адренорецепторов, приводящей к артериальной гипотонии и гипоперфузии (ЕОК IIbC) (УУР C, УДД 4) [590].
- У пациентов с ОДСН без симптоматической артериальной гипотонии или гипоперфузии не рекомендуются негликозидные инотропные средства по соображениям безопасности (ЕОК IIIA) (УУР B, УДД 3) [591].
- У пациентов с ОДСН при использовании негликозидных инотропных препаратов, в особенности добутамина** и допамина**, рекомендовано мониторирование ЭКГ и АД для профилактики возникновения нарушений сердечного ритма (ЕОК IIbB) (УУР B, УДД 3) [591].
- У пациентов с ОДСН использование негликозидных инотропных препаратов рекомендуется с целью улучшения клинических симптомов только у пациентов с выраженным снижением сердечного выброса, приводящим к нарушению перфузии органов, как правило на фоне артериальной гипотонии. (ЕОК IIIA) (УУР B, УДД 1) [592].
- У пациентов с ОДСН в случаях, когда артериальная гипотония вызвана гиповолемией и другими потенциально обратимыми причинами (по крайней мере до тех пор, пока эти причины не будут устранены) не рекомендуется использование негликозидных инотропных препаратов, в особенности левосимендана (ЕОК IIIA) (УУР B, УДД 1) [592].
Таблица 14. Дозы негликозидных инотропных средств.
Препарат
Внутривенный болюс
Скорость внутривенной инфузии
Добутамин**
Нет
2 - 20 мкг/кг/мин
Допамин**
нет
1,5 - 3,5 мкг/кг/мин (начальная доза)
3 - 5 мкг/кг/мин (кардиотоник)
> 5 мкг/кг/мин (кардиотоник и вазопрессор)
Левосимендан**
12 мкг/кг в течение 10 минут (не рекомендуется при артериальной гипотонии)
0,1 мкг/кг/мин, доза может быть увеличена до 0,2 мкг/кг/мин или уменьшена до 0,5 мкг/кг/мин.
Вазопрессорные средства
- У пациентов с ОДСН и кардиогенным шоком, сохраняющимся на фоне внутривенной инфузии негликозидных инотропных препаратов, рекомендуется применение вазопрессоров (предпочтительно норэпинефрина**) для повышения АД и улучшения перфузии жизненно важных органов (ЕОК IIbB) (УУР A, УДД 1) [593].
- У пациентов с ОДСН при использовании вазопрессоров рекомендуется мониторирование ЭКГ и АД для предотвращения развития тахикардии, аритмий и ишемии миокарда (ЕОК IC) (УУР A, УДД 1) [593].
- У пациентов с ОДСН применение вазопрессоров не рекомендуется для широкого использования (ЕОК IIIC) (УУР A, УДД 1) [593].
Таблица 15. Дозы вазопрессорных препаратов.
Препарат
Внутривенный болюс
Скорость внутривенной инфузии
Норэпинефрин**
Нет
0,2 - 1,0 мкг/кг/мин
Эпинефрин**
Внутривенно 1 мг в случае реанимационных мероприятий, при необходимости повторять каждые 3 - 5 мин.
0,05 - 0,5 мкг/кг/мин
Дигоксин**
- У пациентов с ОДСН и с фибрилляцией или трепетанием предсердий и ЧСС > 110 в мин, когда восстановление синусового ритма невозможно или не оправдано для контроля частоты сокращений желудочков рекомендуется назначение дигоксина** ЕОК IIaB (УУР B, УДД 2) [571].
Комментарии. В этих случаях речь о применении дигоксина** идет у пациентов с артериальной гипотонией и другими ограничениями к использованию бета-адреноблокаторов, а также в дополнение к бета-адреноблокаторам при их недостаточной эффективности. Обычная доза при первом использовании дигоксина** - 0,25 - 1,0 мг внутривенно (у пациентов с умеренной и тяжелой почечной недостаточностью 0,0625 - 0,125 мг). Величина поддерживающей дозы не всегда очевидна, особенно у пациентов пожилого возраста, при сопутствующих заболеваниях и других факторах, влияющих на его метаболизм.
Блокаторы "медленных" кальциевых каналов
- Недигидропиридиновые блокаторы кальциевых каналов рекомендованы с осторожностью. У пациентов с ОДСН при сохраненной ФВЛЖ (> 50%) при абсолютных противопоказаниях к бета-адреноблокаторам для контроля клинической симптоматики рекомендовано использование недигидропиридиновых блокаторов "медленных" кальциевых каналов для контроля клинической симптоматики ЕОК IIbB (УУР B, УДД 2) [572].
6.4.4. Профилактика тромбоэмболических осложнений
- Пациентам с ОДСН, не получающим терапию антикоагулянтами по другим показаниям и не имеющих противопоказаний к такому лечению рекомендуется применение гепарина**, низкомолекулярных гепаринов или синтетического полисахарида фондапаринукса натрия для профилактики тромбоэмболических осложнений ЕОК IB (УУР B, УДД 1) [594].
6.4.5. Немедикаментозные методы лечения пациентов с острой декомпенсацией сердечной недостаточности
- У пациентов с ОДСН при отсутствии эффекта от применения медикаментозных средств и сохранения тяжелой артериальной гипотонии и шока рекомендуется применение механических средств поддержания гемодинамики для контроля клинической симптоматики (ЕОК IIbC) (УУР C, УДД 4) [595].
У пациентов с терминальной сердечной недостаточностью при двухэтапной трансплантации сердца, либо в качестве альтернативы трансплантации сердца у пациентов с противопоказаниями (возраст, сопутствующие заболевания) или у пациентов с потенциально обратимыми заболеваниями миокарда (например, послеродовая кардиомиопатия) с высокой вероятностью обратного ремоделирования сердца с восстановлением сократительной способности миокарда рекомендуются к использованию в качестве "моста" имплантируемые устройства механической поддержки кровообращения для контроля клинической симптоматики (ЕОК IIbC) (УУР A, УДД 2) [467, 596 - 599].
Комментарии. Экстракорпоральные системы механической поддержки кровообращения, использующие центрифужные нагнетатели, способствующие осуществлению циркуляции крови, на основе исключительно магнитного поля, одобрены на срок использования до 30 дней, демонстрируют лучшие гемодинамические показатели, обеспечивающие значительное снижение частоты возникновения инсультов, отсутствие случаев гемолиза и тромбоза насоса, статистически значимое улучшение функционального статуса и качества жизни пациентов, обеспечивают клиническое преимущество для восстановления сократительных функций миокарда.
Критерии оценки качества медицинской помощи
Таблица 16. Критерии оценки качества оказания медицинской помощи пациентам с сердечной недостаточностью.
N
Критерии качества
ЕОК
Уровень убедительности рекомендаций доказательств
Уровень достоверности доказательств
Да/нет
1
Выполнена ЭКГ в 12 отведениях
IA
B
3
2
Выполнена прицельная рентгенография органов грудной клетки
IA
B
3
3
Выполнена эхокардиография
IA
B
3
4
Выполнен биохимический анализ крови (мочевина, креатинин, расчетная скорость клубочковой фильтрации, калий, натрий, глюкоза, билирубин, АЛТ, АСТ)
IA
B
3
5
Выполнен общий анализ крови
IA
B
3
6
Выполнен общий анализ мочи
IA
B
3
7
Выполнено определение уровня натрийуретических пептидов (мозгового натрийуретического пептида/N-концевого фрагмента прогормона мозгового натрийуретического пептида (NT-proBNP)
IA
A
1
8
У пациентов с острой декомпенсацией СН проведена терапия петлевыми диуретиками, при необходимости - вазодилататорами и/или инотропными препаратами и/или вазопрессорами
IC
B
3
9
Начат подбор терапии иАПФ/АРА/валсартан + сакубитрил**, бета-адреноблокаторов и альдостерона антагонистами или проведена коррекция их дозы согласно существующим рекомендациям
IA
A
1
Список литературы
1. Фомин И.В. Артериальная гипертония в Российской Федерации - последние 10 лет. Что дальше? Сердце. 2007; 6 (3): 1 - 6.
2. Ситникова М.Ю., А.В. Юрченко, Е.А. Лясникова, М.А. Трукшина, Р.А. Либис, В.Ю. Кондратенко, Дупляков Д.В., Хохлунов С.М., Е.В. Шляхто. Результаты Российского госпитального регистра хронической сердечной недостаточности в 3 субъектах Российской Федерации. Кардиология, 2015; 55: 10, стр. 13 - 21.
3. Фомин И.В. Эпидемиология хронической сердечной недостаточности в Российской Федерации. В кн.: Хроническая сердечная недостаточность [Агеев Ф.Т. и соавт.] - М.: ГЭОТАР-Медиа, 2010. - с. 7 - 77
4. Cleland J.G., Swedberg K., Follath F. et al. The EuroHeart Failure survey programme a survey on the quality of care among patients with heart failure in Europe. Part 1: patient characteristics and diagnosis. Eur Heart J. 2003; 24 (5): 442 - 463.
5. Lam C.S.P., Solomon S.D. The middle child in heart failure: heart failure with mid-range ejection fraction (40 - 50%). Eur J Heart Fail 2014; 16: 1049 - 1055.5
6. Щербинина Е.В., Бадин Ю.В., Вайсберг А.Р., и. др. Динамика этиологических причин формирования ХСН в репрезентативной выборке Нижегородской области за 9 лет наблюдения (1998 - 2007 гг.). Всероссийская конференция ОССН: "Сердечная недостаточность, 2007 год" - М., 2007. - с. 38.
7. Фомин И.В., Бадин Ю.В., Егорова И.С., Щербинина Е.В. Гендерные различия в распространенности сердечно-сосудистых заболеваний (данные когортного исследования репрезентативной выборки Нижегородской области 1998 - 2002 гг.). Проблемы женского здоровья. 2006; 1 (1): 37 - 40.
8. McAlister F.A., Teo K.K., Taher M. et al. Insights into the contemporary epidemiology and outpatient management of congestive heart failure. Am Heart J. 1999; 138 (1 Pt 1): 87 - 94.
9. Терещенко С.Н., Жиров И.В., Нарусов О.Ю., Мареев Ю.В., Затейщиков Д.А., Осмоловская Ю.Ф., Овчинников А.Г., Самко А.Н., Насонова С.Н., Стукалова О.В., Саидова М.А., Скворцов А.А., Шария М.А., Явелов И.С. Диагностика и лечение хронической и острой сердечной недостаточности. Кардиологический вестник, 2016; N 2: 3 - 33
10. McMurray J. Clinical practice. Systolic heart failure. N Engl J Med. 2010; 362 (3): 228 - 238
11. Chen J., Normand S.L., Wang Y., Krumholz H.M. National and regional trends in heart failure hospitalization and mortality rates for Medicare beneficiaries, 1998 - 2008. JAMA. 2011; 306 (15): 1669 - 1678
12. Dunlay S.M., Redfield M.M., Weston S.A. et al. Hospitalizations after heart failure diagnosis a community perspective. J Am Coll Cardiol. 2009; 54 (18): 1695 - 1702.
13. Hogg K., Swedberg K., McMurray J. Heart Failure with preserved left ventricular systolic function. Epidemiology, Clinical Characteristics, and Prognosis. J Am Coll Cardiol. 2004; 43 (3): 317 - 327.
14. Агеев Ф.Т. Влияние современных медикаментозных средств на течение заболевания "качество жизни" и прогноз больных с различными стадиями хронической сердечной недостаточности. Автореф. Дисс. Докт., Москва, 1997.
15. Senni M., Gavazzi A., Oliva F., at al. In-hospital and 1-year outcomes of acute heart failure patients according to presentation (de novo vs. worsening) and ejection fraction. Results from IN-HF Outcome Registry. Intern J Cardiol 2014; 173: 163 - 9.
16. Cowie M.R., Fox K.F., Wood D.A. et al. Hospitalization of patients with heart failure: a population-based study. Eur Heart J. 2002; 23 (11): 877 - 885.
17. Беленков Ю.Н., Овчинников А.Г., Агеев Ф.Т., Сербул В.М. Гипертрофия левого желудочка: роль ренин-ангиотензиновой системы. Кардиоваскулярная терапия и профилактика 2008; N 2: 98 - 108.
18. Овчинников А.Г., Агеев Ф.Т., Свирида О.Н. Патогенетический подход к терапии пациентов с хронической сердечной недостаточностью и сохраненной систолической функцией левого желудочка. Кардиологический вестник 2011; N 1: 33 - 39.
19. Pocock S.J., Wang D., Pfeffer M.A. et al. Predictors of mortality and morbidity in patients with chronic heart failure. Eur Heart J. 2006; 27 (1): 65 - 75.
20. Komajda M., Carson P.E., Hetzel S. et al. Factors associated with outcome in heart failure with preserved ejection fraction: findings from the Irbesartan in Heart Failure with Preserved Ejection Fraction Study (I-PRESERVE). Circ Heart Fail. 2011; 4 (1): 27 - 35.
21. Ketchum E.S., Levy W.C. Establishing prognosis in heart failure: a multimarker approach. Prog Cardiovasc Dis. 2011; 54 (2): 86 - 96.
22. Ho K.K., Anderson K.M., Kannel W.B. et al. Survival after the onset of congestive heart failure in Framingham Heart Study subjects.Circulation. 1993; 88 (1): 107 - 115.
23. Даниелян М.О. Прогноз и лечение хронической сердечной недостаточности (данные 20-и летнего наблюдения). Автореф. дис. канд. мед.наук. Москва. 2001
24. Бадин Ю.В., Фомин И.В. Выживаемость больных ХСН в когортной выборке Нижегородской области (данные 1998 - 2002 годов.). Всероссийская конференция ОССН: "Сердечная недостаточность, 2005 год" - М., 2005. - с. 31 - 32
25. Якушин С.С., Смирнова Е.А., Лиферов Р.А. Выживаемость больных хронической сердечной недостаточностью (данные когортного исследования репрезентативной выборки населения Рязанской области)// Сердечная недостаточность. 2011; 12 (4): 218 - 221.
26. Wedel H., McMurrayJ.J., LindbergMetal. Predictors of fatal and non-fatal outcomes in the Controlled Rosuvastatin Multinational Trial in Heart Failure (CORONA): incremental value of apolipoprotein A-1, high-sensitivity C-reactive peptide and N-terminal proB-type natriuretic peptide. Eur J Heart Fail. 2009; 11 (3): 281 - 291.
27. Allen L.A., Felker G.M., Pocock S. et al. Liver function abnormalities and outcome in patients with chronic heart failure: data from the Candesartan in Heart Failure: Assessment of Reduction in Mortality and Morbidity (CHARM) program. Eur J Heart Fail. 2009; 11 (2): 170 - 177.
28. Jackson C.E., Solomon S.D., Gerstein H.C. et al. Albuminuria in chronic heart failure: prevalence and prognostic importance. Lancet 2009; 374 (9689): 543 - 550.
29. Felker G.M., Allen L.A., Pocock S.J. et al. Red cell distribution width as a novel prognostic marker in heart failure: data from the CHARM Program and the Duke Databank. J Am Coll Cardiol. 2007; 50(1): 40 - 47.
30. Беленков Ю.Н., Фомин И.В., Мареев В.Ю. и др. Первые результаты Российского эпидемиологического исследования.
31. Агеев Ф.Т., Даниелян М.О., Мареев В.Ю. и др. Больные с хронической сердечной недостаточностью в российской амбулаторной практике: особенности контингента, диагностики и лечения (по материалам исследования ЭПОХА-О-ХСН). Журнал Сердечная Недостаточность 2004; 5 (1): 4 - 7.
32. Агеев Ф.Т., Беленков Ю.Н., Фомин И.В. и др. Распространенность хронической сердечной недостаточности в Европейской части Российской Федерации - данные ЭПОХА-ХСН. Журнал Сердечная Недостаточность 2006; 7 (1): 112 - 115.
33. Davie P., Francis C.M., Caruana L., Sutherland G.R., McMurray J.J. Assessing diagnosis in heart failure: which features are any use? QJM 1997; 90: 335 - 339
34. Mant J., Doust J., Roalfe A., Barton P., Cowie M.R., Glasziou P., Mant D., McManus R.J., Holder R., Deeks J., Fletcher K., Qume M., Sohanpal S., Sanders S., Hobbs FDR. Systematic review and inpidual patient data meta-analysis of diagnosis of heart failure, with modelling of implications of different diagnostic strategies in primary care. Health Technol Assess 2009; 13: 1 - 207
35. Oudejans I., Mosterd A., Bloemen J.A., Valk M.J., Van Velzen E., Wielders J.P., Zuithoff N.P., Rutten F.H., Hoes A.W. Clinical evaluation of geriatric outpatients with suspected heart failure: value of symptoms, signs, and additional tests. Eur J Heart Fail 2011; 13: 518 - 527
36. Fonseca C. Diagnosis of heart failure in primary care. Heart Fail Rev 2006; 11: 95 - 107;
37. Kelder J.C., Cramer M.J., van Wijngaarden J., van Tooren R., Mosterd A., Moons KGM, Lammers J.W., Cowie M.R., Grobbee D.E., Hoes A.W. The diagnostic value of physical examination and additional testing in primary care patients with suspected heart failure. Circulation 2011; 124: 2865 - 2873
38. Weing rtner O., Hasan T., ![]() M. Pathophysiology and differential diagnosis of dyspnea Herz. 2004 Sep; 29(6): 595 - 601. doi: 10.1007/s00059-004-2594-0.
M. Pathophysiology and differential diagnosis of dyspnea Herz. 2004 Sep; 29(6): 595 - 601. doi: 10.1007/s00059-004-2594-0.
39. Fries R. Differential diagnosis of leg edema. MMW Fortschr Med. 2004 Apr 15; 146(16): 39-4.
40. Heidenreich P.A., Albert N.M., Allen L.A., Bluemke D.A., Butler J., Fonarow G.C., et al. Forecasting the impact of heart failure in the United States: a policy statement from the American Heart Association. Circ Heart Fail. 2013 May; 6(3): 606 - 19. doi: 10.1161/HHF.0b013e318291329a
41. Steinberg B.A., Zhao X., Heidenreich P.A., Peterson E.D., Bhatt D.L., Cannon C.P., et al. Trends in patients hospitalized with heart failure and preserved left ventricular ejection fraction: prevalence, therapies, and outcomes. Circulation. 2012 Jul 3; 126(1): 65 - 75. doi: 10.1161/CIRCULATIONAHA.111.080770.
42. Lee D.S., Gona P., Vasan R.S., Larson M.G., Benjamin E.J., Wang T.J., et al. Relation of disease pathogenesis and risk factors to heart failure with preserved or reduced ejection fraction: insights from the Framingham heart study of the national heart, lung, and blood institute. Circulation. 2009 Jun 23; 119(24): 3070 - 7. doi: 10.1161/CIRCULATIONAHA.108.815944
43. Ощепкова Е.В., Лазарева Н.В., Сатлыкова Д.Ф., Терещенко С.Н. Первые результаты Российского регистра хронической сердечной недостаточности. Кардиология 2015. Т. 55. N 5. С. 22 - 28.
44. Paulus W.J.,  C. A novel paradigm for heart failure with preserved ejection fraction: Comorbidities drive myocardial dysfunction and remodeling through coronary microvascular endothelial inflammation. J Am Coll Cardiol 2013 Jul 23; 62(4): 263 - 71. doi: 10.1016/j.jacc.2013.02.092.
C. A novel paradigm for heart failure with preserved ejection fraction: Comorbidities drive myocardial dysfunction and remodeling through coronary microvascular endothelial inflammation. J Am Coll Cardiol 2013 Jul 23; 62(4): 263 - 71. doi: 10.1016/j.jacc.2013.02.092.
45. Redfield M.M. Heart Failure with Preserved Ejection Fraction. N Engl J Med. 2017 Mar 2; 376(9): 897. doi: 10.1056/NEJMc1615918.
46. Paulus W.J., Dal Canto E. Distinct Myocardial Targets for Diabetes Therapy in Heart Failure With Preserved or Reduced Ejection Fraction. JACC Heart Fail 2018 Jan; 6(1): 1 - 7. doi: 10.1016/j.jchf.2017.07.012.
47. Dhingra A, Garg A, Kaur S, Chopra S, Batra JS, Pandey A, Chaanine AH, Agarwal SK. Epidemiology of heart failure with preserved ejection fraction. Curr Heart Fail Rep 2014 Dec; 11(4): 354 - 65. doi: 10.1007/s11897-014-0223-7.
48. Liu M., Fang F., Yu C.M. Noncardiac Comorbidities in Heart Failure With Preserved Ejection Fraction-A Commonly Ignored Fact. Circ J 2015; 79(5): 954 - 9. doi: 10.1253/circj.CJ-15-0056.
49. Dunlay S.M., Roger V.L., Redfield MM. Epidemiology of heart failure with preserved ejection fraction. Nat Rev Cardiol. 2017 Oct; 14(10): 591 - 602. doi: 10.1038/nrcardio.2017.65.
50. Roberts E., Ludman A.J., Dworzynski K., Al-Mohammad A., Cowie M.R., McMurray J.J.V., Mant J. The diagnostic accuracy of the natriuretic peptides in heart failure: systematic review and diagnostic meta-analysis in the acute care setting. BMJ 2015; 350: h910.
51. Zaphiriou A., Robb S., Murray-Thomas T., Mendez G., Fox K., McDonagh T., Hardman S.M.C., Dargie H.J., Cowie M.R. The diagnostic accuracy of plasma BNP and NTpro мозговой натрийуретический пептид in patients referred from primary care with suspected heart failure: results of the UK natriuretic peptide study. Eur J Heart Fail 2005; 7: 537 - 541.
52. Fuat A., Murphy J.J., Hungin A.P.S., Curry J., Mehrzad A.A., Hetherington A., Johnston J.I., Smellie W.S.A., Duffy V., Cawley P. The diagnostic accuracy and utility of a B-type natriuretic peptide test in a community population of patients with suspected heart failure. Br J Gen Pract 2006; 56: 327 - 333.
53. Yamamoto K., Burnett J.C., Bermudez E.A., Jougasaki M., Bailey K.R., Redfield M.M. Clinical criteria and biochemical markers for the detection of systolic dysfunction. J Card Fail 2000; 6: 194 - 200.
54. Cowie M.R., Struthers A.D., Wood D.A., Coats A.J., Thompson S.G., Poole-Wilson P.A., Sutton G.C. Value of natriuretic peptides in assessment of patients with possible new heart failure in primary care. Lancet 1997; 350: 1349 - 1353.
55. Krishnaswamy P., Lubien E., Clopton P., Koon J., Kazanegra R., Wanner E., Gardetto N., Garcia A., DeMaria A., Maisel A.S. Utility of B-natriuretic peptide levels in identifying patients with left ventricular systolic or diastolic dysfunction. Am J Med 2001; 111: 274 - 279.
56. Kelder J.C., Cramer M.J., Verweij W.M., Grobbee D.E., Hoes A.W.Clinical utility of three B-type natriuretic peptide assays for the initial diagnostic assessment of new slow-onset heart failure. JCardFail 2011; 17: 729 - 734.
57. Cheng V., Kazanagra R., Garcia A., Lenert L., Krishnaswamy P., Gardetto N., Clopton P., Maisel A. A rapid bedside test for B-type peptide predicts treatment outcomes in patients admitted for decompensated heart failure: a pilot study. J Am Coll Cardiol 2001; 37: 386 - 391.
58. McCullough P.A., Duc P., Omland T., McCord J., Nowak R.M., Hollander J.E., Herrmann HC, Steg P.G., Westheim A., Knudsen C.W., Storrow A.B., Abraham W.T., Lamba S., Wu A.H., Perez A., Clopton P., Krishnaswamy P., Kazanegra R., Maisel A.S.; Breathing Not Properly Multinational Study Investigators. B-type natriuretic peptide and renal function in the diagnosis of heart failure: an analysis from the breathing not properly multinational study. Am J Kidney Dis 2003; 41: 571 - 579.
59. Jankowska E.A., von Haehling S., Anker S.D., Macdougall I.C., Ponikowski P. Iron deficiency and heart failure: diagnostic dilemmas and therapeutic perspectives. Eur Heart J 2013; 34: 816 - 826.
60. Jankowska E.A., Malyszko J., Ardehali H., Koc-Zorawska E., Banasiak W., von Haehling S., Macdougall I.C., Weiss G., McMurray J.J.V., Anker S.D., Gheorghiade M., Ponikowski P. Iron status in patients with chronic heart failure. Eur Heart J 2013; 34: 827 - 834
61. Damman K., Valente M.A.E., Voors A.A., O'Connor C.M., van Veldhuisen D.J., Hillege H.L. Renal impairment, worsening renal function, and outcome in patients with heart failure: an updated meta-analysis. Eur Heart J 2014; 35: 455 - 469.
62. Filippatos G., Farmakis D., Parissis J. Renal dysfunction and heart failure: things are seldom what they seem. Eur Heart J 2014; 35: 416 - 418;
63. Desai A.S. Hyperkalemia in patients with heart failure: incidence, prevalence, and management. Curr Heart Fail Rep 2009; 6: 272 - 280.
64. Aguilar D., Bozkurt B., Ramasubbu K., Deswal A. Relationship of hemoglobin A1C and mortality in heart failure patients with diabetes. J Am Coll Cardiol 2009; 54: 422 - 428.
65. Ewid M., Sherif H., Allihimy A.S. et al. AST/ALT ratio predicts the functional severity of chronic heart failure with reduced left ventricular ejection fraction. BMC Res Notes. 2020; 13: 178. doi: 10.1186/s13104-020-05031-3.
66. Wannamethee S.G., Whincup P.H., Shaper A.G. Г-glutamyltransferase, hepatic enzymes, and risk of incident heart failure in older men. Arterioscler Thromb Vasc Biol. 2012.
67. Poelzl G., Eberl C., Achrainer H. et al. Prevalence and prognostic significance of elevated gamma-glutamyltransferase in chronic heart failure. Circ Heart Fail. 2009.
68. Ess M., Christine Mussner-Seeber K., Siegfried Mariacher S. et al. ![]() -Glutamyltransferase rather than total bilirubin predicts outcome in chronic heart failure.J Card Fail. 2011.
-Glutamyltransferase rather than total bilirubin predicts outcome in chronic heart failure.J Card Fail. 2011.
69. Yamazoe M., Mizuno A., Nishi Y., Niwa K., Isobeet M. Serum alkaline phosphatase as a predictor of worsening renal function in patients with acute decompensated heart failure.J Cardiol. 2016.
70. Shamban L., Patela B., Williamsaet M. et al. Significantly Elevated Liver Alkaline Phosphatase in Congestive Heart Failure. Gastroenterology Res. 2014.
71. Rhee C.M., Curhan G.C., Alexander E.R. et al. Subclinical Hypothyroidism and Survival: The Effects of Heart Failure and Race J Clin Endocrinol Metab. 2013 Jun; 98(6): 2326 - 36. doi: 10.1210/jc.2013-1039.
72. Pingitore A., Landi P., Taddei M.C. et al. Triiodothyronine levels for risk stratification of patients with chronic heart failure. Am J Med. 2005; 118: 132 - 136. doi: 10.1016/j.amjmed.2004.07.052.
73. Passino C., Pingitore A., Landi P. et al. Prognostic value of combined measurement of brain natriuretic peptide and triiodothyronine in heart failure.J Card Fail. 2009; 15: 35 - 40. doi: 10.1016/j.cardfail.2008.08.008.
74. Felipe Martinez. Thyroid hormones and heart failure. Heart Failure Reviews volume 21, pages 361 - 364(2016).
75. Rauchhaus M., Clark A.L., Doehner W. et al. The relationship between cholesterol and survival in patients with chronic heart failure. J Am CollCardiol, 2003, 2(11): 1933 - 1940
76. Cappola A.R., Fried L.P., Arnold A.M. at al. Thyroid status, cardiovascular risk, and mortality in older adults. JAMA. 2006; 295: 1033 - 1041. doi: 10.1001/jama.295.9.1033
77. Greene S.J., Vaduganathan M., Lupi L. et al. Prog nostic significance of serum total cholesterol and triglyceride levels in patients hospitalized for heart failure with reduced ejection fraction (from the EVEREST Trial). Am J Cardiol, 2013, 111(4): 574 - 81.
78. Khunti K., Squire I., Abrams K.R., Sutton A.J. Accuracy of a 12-lead electrocardiogram in screening patients with suspected heart failure for open access echocardiography: a systematic review and meta-analysis. Eur J Heart Fail. 2004 Aug; 6(5): 571 - 6. doi: 10.1016/j.ejheart.2004.03.013.
79. Davie A.P., Francis C.M., Love M.P., Caruana L., Starkey I.R., Shaw T.R., Sutherland G.R., McMurray J.J. Value of the electrocardiogram in identifying heart failure due to left ventricular systolic dysfunction. BMJ 1996; 312: 222.
80. Thomas J.T., Kelly R.F., Thomas S.J., Stamos T.D., Albasha K., Parrillo J.E., Calvin J.E. Utility of history, physical examination, electrocardiogram, and chest radiograph for differentiating normal from decreased systolic function in patients with heart failure. Am J Med 2002; 112: 437 - 445.
81. Tribouilloy C., Rusinaru D., Mahjoub H., et al. Impact of echocardiography in patients hospitalized for heart failure: a prospective observational study. Arch Cardiovasc Dis. 2008; 101: 465 - 473.
82. Kirkpatrick J.N., Vannan M.A., Narula J., Lang R.M. Echocardiography in heart failure: applications, utility, and new horizons. JAm Coll Cardiol. 2007; 50: 381 - 396.
83. Senni M., Rodeheffer R.J., Tribouilloy C.M., et al. Use of echocardiography in the management of congestive heart failure in the community. J Am Coll Cardiol. 1999; 33: 164 - 170.
84. Agha S.A., Kalogeropoulos A.P., Shih J., et al. Echocardiography and risk prediction in advanced heart failure: incremental value over clinical markers. J Card Fail. 2009; 15: 586 - 592.
85. Nishimura R.A., Otto C.M., Bonow R.O., Carabello B.A., Erwin J.P. 3rd, Fleisher L.A., Jneid H., Mack M.J., McLeod C.J., O'Gara P.T., Rigolin V.H., Sundt T.M. 3rd, Thompson A. 2017 AHA/ACC Focused Update of the 2014 AHA/ACC Guideline for the Management of Patients With Valvular Heart Disease: A Report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines. J Am Coll Cardiol. 2017 Jul 11; 70(2): 252 - 289. doi: 10.1016/j.jacc.2017.03.011
86. Plana J.C., Galderisi M., Barac A., Ewer M.S., Ky B., Scherrer-Crosbie M., et al. Expert consensus for multimodality imaging evaluation of adult patients during and after cancer therapy: a report from the American Society of Echocardiography and the European Association of Cardiovascular Imaging. J Am Soc Echocardiogr. 2014 Sep; 27(9): 911 - 39. doi: 10.1016/j.echo.2014.07.012.
87. Porter T.R., Shillcutt S.K., Adams M.S., Desjardins G., Glas K.E., Olson J.J., Troughton R.W. Guidelines for the use of echocardiography as a monitor for therapeutic intervention in adults: a report from the American Society of Echocardiography. J Am Soc Echocardiogr. 2015 Jan; 28(1): 40 - 56. doi: 10.1016/j.echo.2014.09.009.
88. EchoNoRMAL (Echocardiographic Normal Ranges Meta-Analysis of the Left Heart) Collaboration. Ethnic-Specific Normative Reference Values for Echocardiographic LA and LV Size, LV Mass, and Systolic Function: The EchoNoRMAL Study. JACC Cardiovasc Imaging 2015;8: 656 - 65.
89. Muraru D., Badano L.P., Peluso D., Dal Bianco L., Casablanca S., Kocabay G., et al. Comprehensive analysis of left ventricular geometry and function by three-dimensional echocardiography in healthy adults. J Am Soc Echocardiogr 2013; 26: 618 - 28.
90. Kou S., Caballero L., Dulgheru R., Voilliot D., De Sousa C., Kacharava G., et al. Echocardiographic reference ranges for normal cardiac chamber size: results from the NORRE study. Eur Heart J Cardiovasc Imaging 2014; 15: 680 - 90.
91. Alherbish, A., Becher, H., Alemayehu, W., Paterson, D.I., Butler, C.R., Anderson, T.J. (2018). Impact of contrast echocardiography on accurate discrimination of specific degree of left ventricular systolic dysfunction and comparison with cardiac magnetic resonance imaging. Echocardiography. doi:10.1111/echo.14152
92. Dorosz J.L., Lezotte D.C., Weitzenkamp D.A., Allen L.A., Salcedo E.E. Performance of 3-dimensional echocardiography in measuring left ventricular volumes and ejection fraction: a systematic review and meta-analysis. J Am Coll Cardiol 2012; 59: 1799 - 808.
93. Goldenberg I., Moss A.J., Hall W.J., et al. Predictors of response to cardiac resynchronization therapy in the Multicenter Automatic Defibrillator Implantation Trial with Cardiac Resynchronization Therapy (MADIT-CRT). Circulation 2011; 124 (14): 1527 - 1536
94. Thavendiranathan P., Liu S., Datta S., et al. Automated quantification of mitral inflow and aortic outflow stroke volumes by three-dimensional real-time volume color-flow Doppler transthoracic echocardiography: comparison with pulsed-wave Doppler and cardiac magnetic resonance imaging. J Am Soc Echocardiogr 2012; 25 (1): 56 - 65.
95. Hoffmann R, von Bardeleben S, ten Cate F, et al. Assessment of systolic left ventricular function: a multi-centre comparison of cineventriculography, cardiac magnetic resonance imaging, unenhanced and contrast-enhanced echocardiography. Eur Heart J 2005 Mar; 26(6): 607 - 16.
96. Hoffmann R., Barletta G., von Bardeleben S., Vanoverschelde J.L., Kasprzak J., Greis C., et al. Analysis of left ventricular volumes and function-a multicenter comparison of cineventriculography, cardiac magnetic resonance imaging, unenhanced and contrast enhanced 2D and 3D echocardiography. J Am Soc Echocardiogr 2014; 27: 292 - 301
97. Thavendiranathan P., Poulin F., Lim K.D., Plana J.C., Woo A., Marwick T.H., Use of Myocardial Strain Imaging by Echocardiography for the Early Detection of Cardiotoxicity in Patients During and After Cancer Chemotherapy: A Systematic Review. J Am Coll Cardiol 2014; 63: 2751 - 2768
98. Mignot A., Donal E., Zaroui A., Reant P., Salem A., Hamon C., et al. Global longitudinal strain as a major predictor of cardiac events in patients with depressed left ventricular function: a multicenter study. J Am Soc Echocardiogr 2010; 23: 1019 - 24.
99. Yingchoncharoen T., Agarwal S., Popovic Z.B., Marwick T.H. Normal ranges of left ventricular strain: a meta-analysis. J Am Soc Echocardiogr 2013; 26: 185 - 91.
100. T. Stanton, R. Leano, T.H. Marwick: Prediction of all-cause mortality from global longitudinal speckle strain: comparison with ejection fraction and wall motion scoring. Circ Cardiovasc Imaging 2009; 2 (5): 356 - 364.
101. M. Bansal, G.Y. Cho, J.. Chan, et al. Feasibility and accuracy of different techniques of two-dimensional speckle based strain and validation with harmonic phase magnetic resonance imaging. J Am Soc Echocardiogr 2008; 21: 1318 - 1325
102. Nagueh S., Smiseth O., Appleton C., et al. Recommendations for the evaluation of left ventricular diastolic function by echocardiography: an update from the American Society of Echocardiography and the European Association of Cardiovascular Imaging. J Am Soc Echocardiogr 2016; 29: 277 - 314
103. Hawkins N.M., Petrie M.C., Jhund P.S., ChalmersG.W., Dunn F.G., McMurray J.J.V. Heart failure and chronic obstructive pulmonary disease: diagnostic pitfalls and epidemiology. Eur J Heart Fail 2009; 11: 130 - 139.
104.  E.M., Dunning A., Castelvecchio S., Dabrowski R., Waclawiw M.A., Petrie M.C., Stewart R., Jhund P.S., Desvigne-Nickens P., Panza J.A., Bonow R.O., Sun B., San T.R., Al-Khalidi H.R., Rouleau J.L., Velazquez E.J., Cleland J.G.F. Importance of angina in patients with coronary disease, heart failure, and left ventricular systolic dysfunction: insights from STICH. J Am Coll Cardiol 2015; 66: 2092 - 2100.
E.M., Dunning A., Castelvecchio S., Dabrowski R., Waclawiw M.A., Petrie M.C., Stewart R., Jhund P.S., Desvigne-Nickens P., Panza J.A., Bonow R.O., Sun B., San T.R., Al-Khalidi H.R., Rouleau J.L., Velazquez E.J., Cleland J.G.F. Importance of angina in patients with coronary disease, heart failure, and left ventricular systolic dysfunction: insights from STICH. J Am Coll Cardiol 2015; 66: 2092 - 2100.
105. Tonino PA, De Bruyne B, Pijls NH, Siebert U, Ikeno F, van't Veer M, Klauss V, Manoharan G, Engstrom T, Oldroyd KG, Ver Lee PN, MacCarthy PA, Fearon WF, Investigators FS. Fractional flow reserve vs. angiography for guiding percutaneous coronary intervention. N Engl J Med 2009; 360(3): 213 - 224
106. Toth G., De Bruyne B., Casselman F., De Vroey F., Pyxaras S., Di Serafino L., Van Praet F., Van Mieghem C., Stockman B., Wijns W., Degrieck I., Barbato E. Fractional flow reserve-guided vs. angiography-guided coronary artery bypass graft surgery. Circu-lation 2013; 128(13): 1405 - 1411.
107. Beller G.A., Heede R.C. SPECT imaging for detecting coronary artery disease and determining prognosis by noninvasive assessment of myocardial perfusion and myocardial viability. J Cardiovasc Transl Res 2011; 4: 416 - 424.
108. Beanlands R.S.B., Nichol G., Huszti E., Humen D., Racine N., Freeman M., Gulenchyn K.Y., Garrard L., deKemp R., Guo A., Ruddy T.D., Benard F., Lamy A., Iwanochko R.M. F-18-fluorodeoxyglucose positron emission tomography imaging-assisted management of patients with severe left ventricular dysfunction and suspected coronary disease: a randomized, controlled trial (PARR-2). J Am Coll Cardiol 2007; 50: 2002 - 2012.
109. Gonza'lez-Lo'pez E., Gallego-Delgado M., Guzzo-Merello G., de Haro-Del Moral F.J., Cobo-Marcos M., Robles C., Bornstein B., Salas C., Lara-Pezzi E., Alonso-Pulpon L., Garcia-Pavia P. Wild-type transthyretin amyloidosis as a cause of heart failure with preserved ejection fraction. Eur Heart J 2015; 36: 2585 - 2594.
110. S. Longhi, P.L. Guidalotti, C.C. Quarta, et al. Identification of TTR-related subclinical amyloidosis with 99mTc-DPD scintigraphy. J Am Coll Cardiol Img, 7 (2014), pp. 531 - 532
111. S. Bokhari, A.  , T. Pozniakoff, et al. 99mTc-pyrophosphate scintigraphy for differentiating light-chain cardiac amyloidosis from the transthyretin-related familial and senile cardiac amyloidosis. Circ Cardiovasc Imaging, 6 (2013), pp. 195 - 201
, T. Pozniakoff, et al. 99mTc-pyrophosphate scintigraphy for differentiating light-chain cardiac amyloidosis from the transthyretin-related familial and senile cardiac amyloidosis. Circ Cardiovasc Imaging, 6 (2013), pp. 195 - 201
112. W.A. Aljaroudi, M.Y. Desai, W.H. Tang, et al. Role of imaging in the diagnosis and management of patients with cardiac amyloidosis: state of the art review and focus on emerging nuclear techniques. J Nucl Cardiol, 21 (2014), pp. 271 - 283.
113. Saric M., Armour A.C., Arnaout M.S., Chaudhry F.A., Grimm R.A., Kronzon I., et al. Guidelines for the Use of Echocardiography in the Evaluation of a Cardiac Source of Embolism. J Am Soc Echocardiogr. 2016 Jan; 29(1): 1 - 42. doi: 10.1016/j.echo.2015.09.011.
114. Douglas P.S., Garcia M.J., Haines D.E., et al. ACCF/ASE/AHA/ASNC/HFSA/HRS/SCAI/SCCM/SCCT/SCMR 2011 appropriate use criteria for echocardiography. J Am Coll Cardiol. 2011; 57: 1126 - 1166.
115. Yancy C.W., Jessup M., Bozkurt B., et al. 2013 ACCF/AHA guideline for the management of heart failure: a report of the American College of Cardiology Foundation/American Heart Association Task Force on Practice Guidelines. J Am Coll Cardiol. 2013; 62: e147 - e239
116. Abhishek Khemka, Stephen G. Sawada Dobutamine echocardiography for assessment of viability in the current era. Curr Opin Cardiol. 2019 Sep; 34(5): 484 - 489. doi: 10.1097/HCO.0000000000000658.
117. Ling L.F., Marwick T.H., Flores D.R., Jaber W.A., Brunken R.C., Cerqueira M.D., Hachamovitch R. Identification of therapeutic benefit from revascularization in patients with left ventricular systolic dysfunction inducible ischemia versus hibernating myocardium. Circ Cardiovasc Imaging 2013; 6: 363 - 372.
118. Bonow R.O., Maurer G., Lee K.L., Holly T.A., Binkley P.F., Desvigne-Nickens P., et al. Myocardial viability and survival in ischemic left ventricular dysfunction. N Engl J Med 2011; 364: 1617 - 1625.
119. deFilippi C.R., Willett D.L., Brickner M.E., Appleton C.P., Yancy C.W., Eichhorn E.J., et al. Usefulness of dobutamine echocardiography in distinguishing severe from nonsevere valvular aortic stenosis in patients with depressed left ventricular function and low transvalvular gradients. Am J Cardiol 1995; 75: 191 - 4
120. Tribouilloy C., Levy F., Rusinaru D., Gueret P., Petit-Eisenmann H., Baleynaud S., et al. Outcome after aortic valve replacement for low-flow/low-gradient aortic stenosis without contractile reserve on dobutamine stress echocardiography. J Am Coll Cardiol 2009; 53: 1865 - 73
121. Clavel M.A., Fuchs C., Burwash I.G., Mundigler G., Dumesnil J.G., Baumgartner H., et al. Predictors of outcomes in low-flow, low-gradient aortic stenosis: results of the multicenter TOPAS Study. Circulation 2008; 118(14 Suppl): S234 - 42.
122. Garnier F., Eicher J-C, Jazayeri S., Bertaux G., Bouchot O., Aho L-S, Wolf J-E, Laurent G. Usefulness and limitations of contractile reserve evaluation in patients with low-flow, low-gradient aortic stenosis eligible for cardiac resynchronization therapy. Eur J Heart Fail 2014; 16: 648 - 654.
123. Erdei T., Smiseth O.A., Marino P., Fraser A.G. A systematic review of diastolic stress tests in heart failure with preserved ejection fraction, with proposals from the EU-FP7 MEDIA study group. Eur J Heart Fail 2014; 16: 1345 - 1361.
124. Donal E., Lund L.H., Oger E., Reynaud A., Schnell F., Persson H., et al. Value of exercise echocardiography in heart failure with preserved ejection fraction: a substudy from the KaRen study. Eur Heart J Cardiovasc Imaging 2016; 17: 106 - 113
125. Borlaug B., Nishimura R., Sorajja P., et al. Exercise hemodynamics enhance diagnosis of early heart failure with preserved ejection fraction. Circ Heart Fail 2010; 3: 588 - 95
126. Budoff M.J., Dowe D., Jollis J.G., Gitter M., Sutherland J., Halamert E., Scherer M., Bellinger R., Martin A., Benton R., Delago A., Min J.K. Diagnostic performance of 64-multidetector row coronary computed tomographic angiography for evaluation of coronary artery stenosis in inpiduals without known coronary artery disease: results from the prospective multicenter ACCURACY (Assessment by Coronary Computed Tomographic Angiography of Inpiduals Undergoing Invasive Coronary Angiography) trial, J Am Coll Cardiol, 2008, vol. 52 (pg. 1724 - 1732).
127. Paech D.C., Weston A.R. A systematic review of the clinical effectiveness of 64-slice or higher computed tomography angiography as an alternative to invasive coronary angiography in the investigation of suspected coronary artery disease, BMC Cardiovasc Disord, 2011, vol. 11 pg. 32
128. Goldstein J.A. Gallagher MJ O'Neill WW Ross MA O'Neil BJ Raff G.L. A randomized controlled trial of multi-slice coronary computed tomography for evaluation of acute chest pain. J Am Coll Cardiol 2007; 49: 863 - 871.
129. Hoffmann U. Truong Q.A. Schoenfeld D.A. Chou E.T. Woodard P.K. Nagurney J.T. Pope J.H. Hauser T.H. White C.S. Weiner S.G. Kalanjian S. Mullins M.E. Mikati I. Peacock W.F. Zakroysky P. Hayden D. Goehler A. Lee H. Gazelle G.S. Wiviott S.D. Fleg J.L. Udelson J.E. Coronary CT angiography versus standard evaluation in acute chest pain. N Engl J Med 2012; 367: 299 - 308.
130. Windecker S., Kolh P., Alfonso F., Collet J-P., Cremer J., Falk. V, Filippatos G., Hamm C., Head S.J., Juni P., Kappetein A.P., Kastrati A., Knuuti J., Landmesser U., Laufer G., Neumann F-J., Richter D.J., Schauerte P., Sousa Uva M., Stefanini G.G., Taggart D.P., Torracca L., Valgimigli M., Wijns W. 2014 ESC/EACTS Guidelines on myocardial revascularization: the Task Force on Myocardial Revascularization of the European Society of Cardiology (ESC) and the European Association for Cardio-Thoracic Surgery (EACTS). Developed with the special contribution of the European Association of Percutaneous Cardiovascular Interventions (EAPCI). Eur Heart J 2014; 35: 2541 - 2619.
131. Montalescot G., Sechtem U., Achenbach S., Andreotti F., Arden C., Budaj A., Bugiardini R., Crea F., Cuisset T., Di Mario C., Ferreira J.R., Gersh B.J., Gitt A.K., Hulot J-S., Marx N., Opie L.H., Pfisterer M., Prescott E., Ruschitzka F., Sabate' M., Senior R., Taggart D.P., van der Wall E.E., Vrints C.J.M., Zamorano J.L., Baumgartner H., Bax J.J., Bueno H., Dean V., Deaton C., Erol C., Fagard R., Ferrari R., Hasdai D., Hoes A.W., Kirchhof P., Knuuti J., Kolh P., Lancellotti P., Linhart A., Nihoyannopoulos P., Piepoli M.F., Ponikowski P., Sirnes P.A., Tamargo J.L., Tendera M., Torbicki A., Wijns W., Windecker S., Valgimigli M., Claeys M.J., Donner-Banzhoff N., Frank H., Funck-Brentano C., Gaemperli O., Gonzalez-Juanatey J.R., Hamilos M., Husted S., James S.K., Kervinen K., Kristensen S.D., Maggioni A. Pietro, Pries A.R., Romeo F., Ryde'n L., Simoons M.L., Steg P.G., Timmis A., Yildirir A. 2013 ESC guidelines on the management of stable coronary artery disease. Eur Heart J 2013; 34: 2949 - 3003.
132. Roffi M., Patrono C., Collet J-P., Mueller C., Valgimigli M., Andreotti F., Bax J.J., Borger M.A., Brotons C., Chew D.P., Gencer B., Hasenfuss G., Kjeldsen K., Lancellotti P., Landmesser U., Mehilli J., Mukherjee D., Storey R.F., Windecker S. 2015 ESC Guidelines for the management of acute coronary syndromes in patients presenting without persistent ST-segment elevation. Eur Heart J 2015; ehv320
133. Sousa P.A., Bettencourt N., Dias Ferreira N., Carvalho M., Leite D., Ferreira W., de Jesus I., Gama V. Role of cardiac multidetector computed tomography in the exclusion of ischemic etiology in heart failure patients. Rev Port Cardiol. 2014 Oct; 33(10): 629 - 36
134. Hundle W.G., Blumke D., Bogaert J.G., et al. Society for cardiovascular magnetic resonance guidelines for reporting cardiovascular magnetic resonance examinations. J Cardiovasc Magn reson 2009; 11: 5
135. Kramer C., Barkhausen J., Flamn S.D., et al. Standardised cardiovascular magnetic resonance imaging (CMR) protocols, society for cardiovascular magnetic resonance: board of trustees task force on standardized protocols. J Cardiovasc Magn Reson, 2008; 10: 35
136. Iles L.M., Ellims A.H., Llewellyn H., et al. Histological validation of cardiac magnetic resonance analysis of regional and diffuse interstitial myocardial fibrosis. European heart journal cardiovascular Imaging. 2015; 16: 14 - 22.
137. Gulati A., Jabbour A., Ismail T.F., et al. Association of fibrosis with mortality and sudden cardiac death in patients with nonischemic dilated cardiomyopathy. JAMA. 2013; 309: 896 - 908.
138. Puntmann V.O., Carr-White G., Jabbour A., et al. T1-Mapping and Outcome in Nonischemic Cardiomyopathy: All-Cause Mortality and Heart Failure. JACC Cardiovascular imaging. 2016; 9: 40 - 50.
139. Kalb B., Indik J.H., Ott P., Martin D.R. MRI of patients with implanted cardiac devices. J Magn Reson Imaging. 2018 Mar; 47(3): 595 - 603. doi: 10.1002
140. Weidman E.K., Dean K.E., Rivera W., Loftus M.L., Stokes T.W., Min R.J. MRI safety: a report of current practice and advancements in patient preparation and screening. Clin Imaging. 2015 Nov - Dec; 39(6): 935 - 7. doi: 10.1016.
141. Tsai L.L., Grant A.K., Mortele K.J., Kung J.W., Smith M.P. A Practical Guide to MR Imaging Safety: What Radiologists Need to Know. Radiographics. 2015 Oct; 35(6): 1722 - 37. doi: 10.1148
142. Sechtem U., Pflugfelder P., Higgins C.B. Quantification of cardiac function by conventional and cine magnetic resonance imaging. Cardiovasc Intervent Radiol 1987; 10: 365 - 373
143. Pattynama P.M., Lamb H.J., van der Velde EA, van der Wall E.E., de Roos A. Left ventricular measurements with cine and spin echo MRI imaging: a study of reproducibility with variance component analysis. Radiology 1993; 187: 261 - 268.
144. Reichek N. Magnetic resonance imaging for assessment of myocardial function. Magn Reson Q1991; 7: 255 - 274.
145. Hudsmith L.E., Petersen S.E., Francis J.M., Robson M.D., Neubauer S. Normal human left and right ventricular and left atrial dimensions using steady state free precession magnetic resonance imaging. J Cardiovasc Magn Reson. 2005; 7: 775 - 782
146. Maceira A.M., Prasad S.K., Khan M., Pennell D.J. Normalized left ventricular systolic and diastolic function by steady state free precession cardiovascular magnetic resonance. J Cardiovasc Magn Reson 2006; 8: 417 - 426.
147. Maceira A.M., Prasad S.K., Khan M., Pennell D.J. Reference right ventricular systolic and diastolic function normalized to age, gender and body surface area from steady state free precession cardiovascular magnetic resonance. Eur Heart J 2006; 27: 2879 - 2888.
148. Hundley W.G., Bluemke D.A., Finn J.P., Flamm S.D., Fogel M.A., Friedrich M.G., Ho V.B., Jerosch-Herold M., Kramer C.M., Manning W.J., Patel M., Pohost G.M., Stillman A.E., White R.D., Woodard P.K., Harrington R.A., Anderson J.L., Bates E.R., Bridges C.R., Eisenberg M.J., Ferrari V.A., Grines C.L., Hlatky M.A., Jacobs A.K., Kaul S., Lichtenberg R.C., Lindner J.R., Moliterno D.J., Mukherjee D., Rosenson R.S., Schofield R.S., Shubrooks S.J., Stein J.H., Tracy C.M., Weitz H.H., Wesley D.J. ACCF/ACR/AHA/NASCI/SCMR 2010 expert consensus document on cardiovascular magnetic resonance: a report of the american college of cardiology foundation task force on expert consensus documents. Circulation 2010; 121: 2462 - 2508.
149. Valsangiocomo Buechel E.R., Mertens L. Imaging the right heart: the use of integrated multimodality imaging. Eur Heart J 2012; 33: 949 - 960
150. Grothues F., Moon J., Bellenger N., Smith G., Klein H., Pennell D. Interstudy reproducibility of right ventricular volumes, function, and mass with cardiovascular magnetic resonance. Am Heart J 2004; 147: 218 - 223
151. Kilner P.J., Geva T., Kaemmerer H., Trindade P.T., Schwitter J., Webb G.D. Recommendations for cardiovascular magnetic resonance in adults with congenital heart disease from the respective working groups of the European Society of Cardiology. Eur Heart J 2010; 31: 794 - 805
152. Gonzalez J.A., Kramer C.M. Role of imaging techniques for diagnosis, prognosis and management of heart failure patients: cardiac magnetic resonance. Curr Heart Fail Rep 2015; 12: 276 - 283
153. G. Pons-Llado, F. Carreras, X. Borras, J. Palmer, J. Llauger, A. Bayes de Luna Comparison of morphologic assessment of hypertrophic cardiomyopathy by magnetic resonance versus echocardiographic imaging. Am J Cardiol, 79 (1997), pp. 1651 - 1656.
154. J.C. Moon, N.G. Fisher, W.J. McKenna, D.J. Pennell Detection of apical hypertrophic cardiomyopathy by cardiovascular magnetic resonance in patients with non-diagnostic echocardiography. Heart, 90 (2004), pp. 645 - 649.
155. R. Fattori, E. Biagini, M. Lorenzini, K. Buttazzi, L. Lovato, C. Rapezzi. Significance of magnetic resonance imaging in apical hypertrophic cardiomyopathy. Am J Cardiol, 105 (2010), pp. 1592 - 159.
156. Ashrith G., Gupta D., Hanmer J., Weiss R.M. Cardiovascular magnetic resonance characterization of left ventricular non-compaction provides independent prognostic information in patients with incident heart failure or suspected cardiomyopathy. J Cardiovasc Magn Reson 2014; 16: 64.
157. Choi Y., Kim S.M., Lee S.C., Chang S.A., Jang S.Y., Choe Y.H. Quantification of left ventricular trabeculae using cardiovascular magnetic resonance for the diagnosis of left ventricular non-compaction: evaluation of trabecular volume and refined semi-quantitative criteria. J Cardiovasc Magn Reson 2016; 18: 24.
158. Mahrholdt H., Wagner A., Judd R.M., Sechtem U., Kim R.J. Delayed enhancement cardiovascular magnetic resonance assessment of non-ischaemic cardiomyopathies. Eur Heart J 2005; 26: 1461 - 1474
159. Yoshida A., Ishibashi-Ueda H., Yamada N., Kanzaki H., Hasegawa T., Takahama H., Amaki M., Asakura M., Kitakaze M. Direct comparison of the diagnostic capability of cardiac magnetic resonance and endomyocardial biopsy in patients with heart failure. EurJHeartFail 2013; 15: 166 - 175.
160. Moon J.C., Messroghli D.R., Kellman P., Piechnik S.K., Robson M.D., Ugander M., Gatehouse P.D., Arai A.E., Friedrich M.G., Neubauer S., Schulz-Menger J., Schelbert E.B. Myocardial T1 mapping and extracellular volume quantification: a Society for Cardiovascular Magnetic Resonance (SCMR) and CMR Working Group of the European Society of Cardiology consensus statement. J Cardiovasc Magn Reson 2013; 15: 92
161. Abbasi S.A., Ertel A., Shah R.V., et al. Impact of cardiovascular magnetic resonance on management and clinical decision-making in heart failure patients. Journal of cardiovascular magnetic resonance: official journal of the Society for Cardiovascular Magnetic Resonance. 2013; 15: 89.
162. Sobol, E. Horn, A. Dele-Michael et al. Assessment of unexplained cardiomyopathy: clinical utility of delayed enhancement cardiac magnetic resonance compared to endomyocardial biopsy. Journal of the American College of Cardiology. 2012 vol. 59, no. 13, p. E1553, 2012.
163. Theodoros D. Karamitsos M.D., Christos A. Papanastasiou, Cardiac Magnetic Resonance T1 Mapping for Cardiac Amyloidosis: The Best Way Forward. JACC Cardiovasc Imaging. 2019; 8: S1936-878X
164. Vogelsberg H., Mahrholdt H., Deluigi C.C. et al. Cardiovascular magnetic resonance in clinically suspected cardiac amyloidosis: noninvasive imaging compared to endomyocardial biopsy. J. Am. Coll. Cardiol. 2008; 51: 1022 - 1030
165. Nam B.D., Kim S.M., Jung H.N., et al. Comparison of quantitative imaging parameters using cardiovascular magnetic resonance between cardiac amyloidosis and hypertrophic cardiomyopathy: inversion time scout versus T1 mapping. Int J Cardiovasc Imaging. 2018; 34(11): 1769 - 77
166. Fontana M., Pica S., Reant P., et al. Prognostic Value of Late Gadolinium Enhancement Cardiovascular Magnetic Resonance in Cardiac Amyloidosis. Circulation. 2015; 132: 1570 - 9. [PubMed: 26362631]
167. Karur G.R., Robison S., Iwanochko R.M., et al. Use of myocardial T1 mapping at 3.0 T to differentiate Anderson-Fabry disease from hypertrophic cardiomyopathy. Radiology. 2018; 288(2): 398 - 406
168. Sado D.M., White S.K., Piechnik S.K., et al. Identification and assessment of Anderson-Fabry disease by cardiovascular magnetic resonance noncontrast myocardial T1 mapping. Circulation Cardiovascular imaging. 2013; 6: 392 - 8. [PubMed: 23564562]
169. Jianxiong Zhang, Yunxiao Li, Qiufen Xu, et al. Cardiac Magnetic Resonance Imaging for Diagnosis of Cardiac Sarcoidosis: A Meta-Analysis. Canadian Respiratory Journal Volume 2018, 10.
170. Leong D.P., Chakrabarty A., Shipp N., et al. Effects of myocardial fibrosis and ventricular dyssynchrony on response to therapy in new-presentation idiopathic dilated cardiomyopathy: insights from cardiovascular magnetic resonance and echocardiography. European heart journal. 2012; 33: 640 - 8
171. Leyva F., Foley P.W., Chalil S., et al. Cardiac resynchronization therapy guided by late gadolinium enhancement cardiovascular magnetic resonance. Journal of cardiovascular magnetic resonance official journal of the Society for Cardiovascular Magnetic Resonance. 2011; 13: 29
172. Leyva F., Taylor R.J., Foley P.W., et al. Left ventricular midwall fibrosis as a predictor of mortality and morbidity after cardiac resynchronization therapy in patients with nonischemic cardiomyopathy. Journal of the American College of Cardiology. 2012; 60: 1659 - 67
173. Daoulah A., Alsheikh-Ali A.A., Al-Faifi S.M., Ocheltree S.R., Haq E., Asrar F.M., Fathey A., Haneef A.A., Al Mousily F., O el-S, Lotfi A. Cardiac resynchronization therapy in patients with postero-lateral scar by cardiac magnetic resonance: A systematic review and meta-analysis. J Electrocardiol. 2015 Sep - Oct; 48(5): 783 - 90. doi: 10.1016
174. Acosta J.,  Fern ndez-Armenta J.,
Fern ndez-Armenta J., ![]() R., Anguera I., Bisbal F.,
R., Anguera I., Bisbal F.,  J., Tolosana J.M., Penela D., Andreu D., Soto-Iglesias D., Evertz R., Matiello M., Alonso C., Villuendas R., de Caralt T.M., Perea R.J., Ortiz J.T., Bosch X., Serra L., Planes X., Greiser A., Ekinci O., Lasalvia L., Mont L., Berruezo A. Scar Characterization to Predict Life-Threatening Arrhythmic Events and Sudden Cardiac Death in Patients With Cardiac Resynchronization Therapy: The GAUDI-CRT Study. JACC Cardiovasc Imaging. 2018 Apr; 11(4): 561 - 572. doi: 10.1016
J., Tolosana J.M., Penela D., Andreu D., Soto-Iglesias D., Evertz R., Matiello M., Alonso C., Villuendas R., de Caralt T.M., Perea R.J., Ortiz J.T., Bosch X., Serra L., Planes X., Greiser A., Ekinci O., Lasalvia L., Mont L., Berruezo A. Scar Characterization to Predict Life-Threatening Arrhythmic Events and Sudden Cardiac Death in Patients With Cardiac Resynchronization Therapy: The GAUDI-CRT Study. JACC Cardiovasc Imaging. 2018 Apr; 11(4): 561 - 572. doi: 10.1016
175. Hoke U., Khidir M.J., van der Geest R.J., Schalij M.J., Bax J.J., Delgado V., Ajmone Marsan N. Relation of Myocardial Contrast-Enhanced T1 Mapping by Cardiac Magnetic Resonance to Left Ventricular Reverse Remodeling After Cardiac Resynchronization Therapy in Patients With Nonischemic Cardiomyopathy.
176. Nguyen U.C., Mafi-Rad M., Aben J.P., Smulders M.W., Engels E.B., van Stipdonk A.M., Luermans J.G., Bekkers S.C., Prinzen F.W., Vernooy K. A novel approach for left ventricular lead placement in cardiac resynchronization therapy: Intraprocedural integration of coronary venous electroanatomic mapping with delayed enhancement cardiac magnetic resonance imaging. Heart Rhythm. 2017 Jan; 14(1): 110 - 119. doi: 10.1016.
177. Kockova R.,  K., Wichterle D.,
K., Wichterle D., ![]() V.,
V.,  J.,
J.,  H.,
H.,  A.,
A.,  R.,
R., ![]() L., El-Husseini W.,
L., El-Husseini W.,  M., Kautzner J. Cardiac resynchronization therapy guided by cardiac magnetic resonance imaging: A prospective, single-centre randomized study (CMR-CRT). Int J Cardiol. 2018 Nov 1; 270: 325 - 330.
M., Kautzner J. Cardiac resynchronization therapy guided by cardiac magnetic resonance imaging: A prospective, single-centre randomized study (CMR-CRT). Int J Cardiol. 2018 Nov 1; 270: 325 - 330.
178. Iles L., Pfluger H., Lefkovits L., et al. Myocardial fibrosis predicts appropriate device therapy in patients with implantable cardioverter-defibrillators for primary prevention of sudden cardiac death. Journal of the American College of Cardiology. 2011; 57: 821 - 8.
179. Disertori M., Rigoni M., Pace N., Casolo .G, ![]() M., Gonzini L., et al. Myocardial fibrosis assessment by LGE is a powerful predictor of ventricular tachyarrhythmias in ischemic and nonischemic LV dysfunction. A meta-analysis. J Am Coll Cardiol Img. 2016; 9: 1046 - 1055. Roes S.D., Borleffs C.J., van der Geest RJ, Westenberg J.J., Marsan N.A., Kaandorp T.A., et al.
M., Gonzini L., et al. Myocardial fibrosis assessment by LGE is a powerful predictor of ventricular tachyarrhythmias in ischemic and nonischemic LV dysfunction. A meta-analysis. J Am Coll Cardiol Img. 2016; 9: 1046 - 1055. Roes S.D., Borleffs C.J., van der Geest RJ, Westenberg J.J., Marsan N.A., Kaandorp T.A., et al.
180. Roes S.D., Borleffs C.J., van der Geest R.J., Westenberg J.J., Marsan N.A., Kaandorp T.A., et alInfarct tissue heterogeneity assessed with contrast-enhanced MRI predicts spontaneous ventricular arrhythmias in patients with ischemic cardiomyopathy and implantable cardioverter-defibrillator. Circ Cardiovasc Imaging. 2009; 2: 183 - 190.
181. Demirel F., Adiyaman A., Timmer J.R., Dambrink J.H., Kok M., Boeve W.J., et al. Myocardial scar characteristics based on cardiac magnetic resonance imaging is associated with ventricular tachyarrhythmia in patients with ischemic cardiomyopathy. Int J Cardiol. 2014; 177: 392 - 399.
182. Scott P.A., Rosengarten J.A., Curzen N.P., Morgan J.M. Late gadolinium enhancement cardiac magnetic resonance imaging for the prediction of ventricular tachyarrhythmic events: a meta-analysis. Eur J Heart Fail. 2013; 15: 1019 - 1027.
183. Effect of enalapril on survival in patients with reduced left ventricular ejection fractions and congestive heart failure. The SOLVD investigators. N Engl J Med. 1991; 325 (5): 293 - 302.
184. Velazquez E.J., Morrow D.A., DeVore A.D., Duffy C.I., Ambrosy A.P., McCague K., Rocha R., Braunwald E.; PIONEER-HF Investigators. Angiotensin-Neprilysin Inhibition in Acute Decompensated Heart Failure. N Engl J Med. 2019 Feb 7; 380(6): 539 - 548. doi: 10.1056/NEJMoa1812851. Epub 2018 Nov 11. Erratum in: N Engl J Med. 2019 Mar 14; 380(11): 1090
185. Pfeffer M.A., McMurray J.J., Velazquez E.J. et al. Valsartan, captopril, or both in myocardial infarction complicated by heart failure, left ventricular dysfunction, or both. N Engl J Med. 2003; 349 (20): 1893 - 1906.
186. Maggioni A.P., Anand I., Gottlieb S.O. et al. Effects of Valsartan on Morbidity and Mortality in Patients With Heart Failure Not Receiving Angiotensin-Converting Enzyme inhibitors J Am Coll Cardiol. 2002; 40 (8): 1414 - 1421
187. Dimopoulos K., Saukhe T.V., Coats A. et al. Meta-analyses of mortality and morbidity effects of an angiotensin receptor blocker in patients with chronic heart failure already receiving an ACE inhibitor (alone or with a beta-blocker). Int J Cardiol. 2004; 93 (2-3): 105 - 111
188. Effects of enalapril on mortality in severe congestive heart failure: results of the Cooperative North Scandinavian Enalapril Survival Study (CONSENSUS). The CONSENSUS Trial Study Group. N Engl J Med. 1987; 316 (23): 1429 - 1435.
189. Garg R., Yusuf S., for the Collaborative Group on ACE Inhibitor Trials. Overview of randomized trials of angiotensin-converting enzyme inhibitors on mortality and morbidity in patients with heart failure JAMA. 1995; 273 (18): 1450 - 1456.
190. Packer M., Poole-Wilson P.A., Armstrong P.W., Cleland J.G., Horowitz J.D., Massie B.M., Ryd n L., Thygesen K., Uretsky B.F. Comparative effects of low and high doses of the angiotensin-converting enzyme inhibitor, lisinopril, on morbidity and mortality in chronic heart failure. ATLAS Study Group. Circulation 1999 Dec 7; 100(23): 2312 - 8.
191. Pfeffer M.A., Braunwald E., Moye L.A. et al. Effect of captopril on mortality and morbidity in patients with left ventricular dysfunction after myocardial infarction: results of the Survival And Ventricular Enlargement Trial. The SAVE Investigators. N Engl J Med. 1992; 327 (10): 669 - 677.
192. Effect of enalapril on mortality and the development of heart failure in asymptomatic patients with reduced left ventricular ejection fractions. The SOLVD investigators. N Engl J Med. 1992; 327(10): 685 - 691.
193. Effect of ramipril on mortality and morbidity of survivors of acute myocardial infarction with clinical evidence of heart failure. The Acute Infarction Ramipril Efficacy (AIRE) Study Investigators. Lancet. 1993; 342 (8875): 821 - 828.
194. Cleland J.G.F., Tendera M., Adamus J., Freemantle N., Polonski L., Taylor J. The perindopril in elderly people with chronic heart failure (PEP-CHF) study. Eur Heart J 2006; 27: 2338 - 2345.
195. Pflugfelder P.W., Baird M.G., Tonkon M.J., DiBianco R., Pitt B. Clinical consequences of angiotensin-converting enzyme inhibitor withdrawal in chronic heart failure: a double-blind, placebo-controlled study of quinapril. The Quinapril Heart Failure Trial Investigators.J Am Coll Cardiol. 1993 Nov 15; 22(6): 1557 - 63. doi: 10.1016/0735-1097(93) 90578-o.
196.  J., Kremer H.J., Jerie P., Uhl r O. Czech and Slovak spirapril intervention study (CASSIS). A randomized, placebo and active-controlled, double-blind multicentre trial in patients with congestive heart failure. Eur J Clin Pharmacol. 1995; 49(1-2): 95 - 102. doi: 10.1007/BF00192366.
J., Kremer H.J., Jerie P., Uhl r O. Czech and Slovak spirapril intervention study (CASSIS). A randomized, placebo and active-controlled, double-blind multicentre trial in patients with congestive heart failure. Eur J Clin Pharmacol. 1995; 49(1-2): 95 - 102. doi: 10.1007/BF00192366.
197. Erhardt L., MacLean A., Ilgenfritz J., Gelperin K., Blumenthal M. Fosinopril attenuates clinical deterioration and improves exercise tolerance in patients with heart failure. Fosinopril Efficacy/Safety Trial (FEST) Study Group. Eur Heart J. 1995 Dec; 16(12): 1892 - 9. doi: 10.1093/oxfordjournals.eurheartj.a060844.
198. McMurray J.J., Packer M., Desai A.S., Gong J., Lefkowitz M.P., Rizkala A.R., Rouleau J.L., Shi V.C., Solomon S.D., Swedberg K., Zile M.R., PARADIGM-HF Investigators and Committees. Angiotensin-neprilysin inhibition versus enalapril in heart failure. N Engl J Med 2014; 371: 993 - 1004.
199. Packer M., Bristow M.R., Cohn J.N. et al, for the U. S. Carvedilol Heart Failure Study Group. The effect of carvedilol on morbidity and mortality in patients with chronic heart failure. N Engl J Med 1996; 334 (21): 1349 - 1355.
200. Gattis W.A., O'Connor C.M., Leimberger J.D. et al. Clinical outcomes in patients on beta-blocker therapy admitted with worsening chronic heart failure. Am J Cardiol. 2003; 91 (2): 169 - 174.
201. The Cardiac Insufficiency Bisoprolol Study II (CIBIS-II): a randomized trial. Lancet 1999; 353 (9146): 9 - 13.
202. Dargie H.J. Effect of carvedilol on outcome after myocardial infarction in patients with left ventricular dysfunction: the CAPRICORN randomized trial. Lancet 2001; 357: 1385 - 1390.
203. Jondeau G., Neuder Y., Eicher J.C. et al. B-CONVINCED: Betablocker CONtinuation Vs. INterruption in patients with Congestive heart failure hospitalizED for a decompensation episode. Eur Heart J. 2009;30 (18): 2186 - 2192
204. Pitt B., Zannad F., Remme W.J. et al. The effect of spironolactone on morbidity and mortality in patients with severe heart failure. Randomized Aldactone Evaluation Study Investigators. N Engl J Med. 1999; 341 (10): 709 - 717.
205. Zannad F., McMurray J.J., Krum H. et al. Eplerenone in patients with systolic heart failure and mild symptoms. N Engl J Med. 2011; 364 (1): 11 - 21.
206. Juurlink D.N., Mamdani M.M., Lee D.S. et al. Rates of hyperkalemia after publication of the Randomized Aldactone Evaluation Study. N Engl J Med. 2004; 351 (6): 543 - 551
207. McMurray J.J.V., Solomon S.D., Inzucchi S.E., ![]() L., Kosiborod M.N., Martinez F.A., Ponikowski P., Sabatine M.S., Anand I.S.,
L., Kosiborod M.N., Martinez F.A., Ponikowski P., Sabatine M.S., Anand I.S.,  J.,
J., ![]() M., Chiang C.-E., Chopra V.K., de Boer R.A., Desai A.S., Diez M., Drozdz J.,
M., Chiang C.-E., Chopra V.K., de Boer R.A., Desai A.S., Diez M., Drozdz J., ![]() A., Ge J., Howlett J.G., Katova T., Kitakaze M., Ljungman C.E.A., Merkely B., Nicolau J.C., O'Meara E., Petrie M.C., Vinh P.N, Schou M., Tereshchenko S., Verma S., Held C., DeMets D.L., Docherty K.F., Jhund P.S., Bengtsson O.,
A., Ge J., Howlett J.G., Katova T., Kitakaze M., Ljungman C.E.A., Merkely B., Nicolau J.C., O'Meara E., Petrie M.C., Vinh P.N, Schou M., Tereshchenko S., Verma S., Held C., DeMets D.L., Docherty K.F., Jhund P.S., Bengtsson O.,  M., Langkilde A.-M. Dapagliflozin in Patients with Heart Failure and Reduced Ejection Fraction. September 19, 2019 DOI: 10.1056/NEJMoa1911303
M., Langkilde A.-M. Dapagliflozin in Patients with Heart Failure and Reduced Ejection Fraction. September 19, 2019 DOI: 10.1056/NEJMoa1911303
208. Faris R., Flather M., Purcell H., Henein M., Poole-Wilson P., Coats A.. Current evidence supporting the role of diuretics in heart failure: a meta analysis of randomized controlled trials. Int J Cardiol 2002; 82: 149 - 158.
209. Faris R.F., Flather M., Purcell H., Poole-Wilson P.A., Coats A.J. Diuretics for heart failure.Cochrane Database Syst Rev 2012; 2: CD003838.
210. Dormans T.P., van Meyel J.J., Gerlag P.G. et al. Diuretic efficacy of high dose furosemide in severe heart failure: bolus injection versus continuous infusion. J Am Coll Cardiol. 1996; 28 (2): 376 - 382
211. Vargo D.L., Kramer W.G., Black P.K. et al. Bioavailability, pharmacokinetics, and pharmacodynamics of torsemide and furosemide in patients with congestive heart failure. Clin Pharmacol Ther. 1995; 57 (6): 601 - 609.
212. Patterson J.H., Adams K.F. Jr, Applefeld M.M. et al. for the Torasemide Investigators Group. Oral torsemide in patients with chronic congestive heart failure: effects on body weight, edema, and electrolyte excretion. Pharmacotherapy. 1994; 14 (5): 514 - 521
213. Brater D. Torasemid: pharmacokinetic and clinical efficacy. Eur J Heart Fail. 2001; 3 (Suppl G): 19 - 24.
214. Cosin J., Diez J., Torasemide in chronic heart failure: results of the TORIC study. Eur J Heart Fail. 2002; 4 (4): 507 - 513
215. Fortuno A., Muniz P., Ravassa S. et al. Torasemide inhibits angiotensin II-induced vasoconstriction and intracellular calcium increase in the aorta of spontaneously hypertensive rats. Hypertension. 1999; 34 (1): 138 - 143.
216. Yamato M., Sasaki T., Honda K. et al. Effects of torasemide on left ventricular function and neurohumoral factors in patients with chronic heart failure. Circ J. 2003; 67 (5): 384 - 390
217. Granger C.B., McMurray J.J., Yusuf S. et al. Effects of candesartan in patients with chronic heart failure and reduced left-ventricular systolic function intolerant to angiotensin-converting-enzyme inhibitors: the CHARM-Alternative trial. Lancet. 2003; 362 (9386): 772 - 776.
218. Cohn J.N., Tognoni G. A randomized trial of the angiotensinreceptor blocker valsartan in chronic heart failure. N Engl J Med. 2001; 345 (23): 1667 - 1675
219. McMurray J.J., Ostergren J., Swedberg K. et al. Effects of candesartan in patients with chronic heart failure and reduced leftventricular systolic function taking angiotensin-convertingenzyme inhibitors: the CHARM-Added trial. Lancet. 2003; 362 (9386): 767 - 771.
220. Bohm M, Borer J, Ford I, Gonzalez-Juanatey JR, Komajda M, Lopez-Sendon J, Reil J-C, Swedberg K, Tavazzi L. Heart rate at baseline influences the effect of ivabradine on cardiovascular outcomes in chronic heart failure: analysis from the SHIFT study. Clin Res Cardiol 2013; 102: 11 - 22
221. Swedberg K., Komajda M., Bohm M. et al. Ivabradine and outcomes in chronic heart failure (SHIFT): a randomised placebo-controlled study. Lancet 2010; 376 (9744): 875 - 885
222. Swedberg K., Komajda M., ![]() M., Borer J., Robertson M., Tavazzi L., Ford I. Effects on outcomes of heart rate reduction by ivabradine in patients with congestive heart failure: is there an influence of beta-blocker dose?: findings from the SHIFT (Systolic Heart failure treatment with the I(f) inhibitor ivabradine Trial) study. J Am Coll Cardiol 2012; 59: 1938 - 1945
M., Borer J., Robertson M., Tavazzi L., Ford I. Effects on outcomes of heart rate reduction by ivabradine in patients with congestive heart failure: is there an influence of beta-blocker dose?: findings from the SHIFT (Systolic Heart failure treatment with the I(f) inhibitor ivabradine Trial) study. J Am Coll Cardiol 2012; 59: 1938 - 1945
223. Fox K., Ford I., Steg P.G., Tendera M., Ferrari R.; BEAUTIFUL Investigators. Ivabradine for patients with stable coronary artery disease and left-ventricular systolic dysfunction (BEAUTIFUL): a randomised, double-blind, placebo-controlled trial. Lancet. 2008 Sep 6; 372(9641): 807 - 16. doi: 10.1016/S0140-6736(08)61170-8. Epub 2008 Aug 29
224. Digoxin's effect on mortality and hospitalization in heart failure: implications of the DIG study. Digitalis Investigation Group. Cleve Clin J Med. 1997 May; 64 (5): 234 - 7.
225. Gheorghiade M., Fonarow G.C., van Veldhuisen D.J. et al. Lack of evidence of increased mortality among patients with atrial fibrillation taking digoxin: findings from post hoc propensity-matched analysis of the AFFIRM trial. Eur Heart J. 2013; 34 (20): 1489 - 1497
226. Jorge E., Baptista R., Martins H. et al. Digoxin in advanced heart failure patients: a question of rhythm. Rev Port Cardiol. 2013; 32 (4): 303 - 310
227. Gheorghiade M., Patel K., Filippatos G. et al. Effect of oral digoxin in high-risk heart failure patients: a pre-specified subgroup analysis of the DIG trial. Eur J Heart Fail. 2013; 15 (5): 551 - 559
228. Rathore S.S., Curtis J.P., Wang Y. et al. Association of serum digoxin concentration and outcomes in patients with heart failure. JAMA. 2003; 289 (7): 871 - 878.
229. Adams K.F., Patterson J.H., Gattis W.A. et al. Relationship of serum digoxin concentration to mortality and morbidity in women in the digitalis investigation group trial: a retrospective analysis. J Am Coll Cardiol. 2005; 46 (3): 497 - 504.
230. Malik A., Masson R., Singh S., Wu W., Packer M., Pitt B., Waagstein F., Morgan C., Allman R., Fonarow G., Ahmed A. Digoxin Discontinuation and Outcomes in Patients With Heart Failure With Reduced Ejection Fraction. Journal of the American College of Cardiology Aug 2019, 74 (5) 617 - 627; DOI: 10.1016/j.jacc.2019.05.064
231. The GISSI-HF investigators. Effect of n-3 polyunsaturated fatty acids in patients with chronic heart failure (the GISSI-HF trial): a randomized, double-blind, placebo-controlled trial. Lancet 2008; 372: 1223 - 30.
232. Lucas M., Kimmig M., Karalis G. Do omega-3 polyunsaturated fatty acids prevent cardiovascular disease? A review of the randomized clinical trials. Lipid Insights 2013; 6: 13 - 20
233. Cohn J.N., Archibald D.G., Ziesche S. et al. Effect of vasodilator therapy on mortality in chronic congestive heart failure: results of a Veterans Administration Cooperative Study. N Engl J Med 1986; 314 (24): 1547 - 1552.
234. Taylor A.L., Ziesche S., Yancy C. et al. Combination of isosorbide dinitrate and hydralazine in blacks with heart failure. N Engl J Med. 2004; 351 (20): 2049 - 2057.
235. Carson P., Ziesche S., Johnson G., Cohn J.N., for the Vasodilator-Heart Failure Trial Study Group. Racial differences in response to therapy for heart failure: analysis of the vasodilator-heart failure trials. J Card Fail 1999; 5 (3): 178 - 187
236. Kjekshus J., Dunselman P., Blideskog M. et al. A statin in the treatment of heart failure? Controlled rosuvastatin multinational study in heart failure (CORONA): Study design and baseline characteristics. Eur J Heart Fail 2005; 7 (6): 1059 - 1069.
237. Tavazzi L., Maggioni A.P., Marchioli R. et al. Effect of rosuvastatin in patients with chronic heart failure (the GISSI-HF trial): a randomised, double-blind, placebo-controlled trial. Lancet. 2008; 372 (9645): 1231 - 1239.
238. Homma S., Thompson J.L., Pullicino P.M. et al, WARCEF Investigators.Warfarin and aspirin in patients with heart failure and sinus rhythm. N Engl J Med 2012; 366 (20): 1859 - 1869
239. Zannad F., Anker S.D., Byra W.M., Cleland J.G.F., Fu M., Gheorghiade M., Lam C.S.P., Mehra M.R., Neaton J.D., Nessel C.C., Spiro T.E., van Veldhuisen D.J., Greenberg B.; COMMANDER HF Investigators. Rivaroxaban in Patients with Heart Failure, Sinus Rhythm, and Coronary Disease. N Engl J Med. 2018 Oct 4; 379(14): 1332 - 1342. doi: 10.1056/NEJMoa1808848.
240. Sulaica EM, Macaulay TE, Helbing RR, Abo-Aly M, Abdel-Latif A45, Wanat MA. A comparison of anticoagulation, antiplatelet, and placebo treatment for patients with heart failure reduced ejection fraction in sinus rhythm: a systematic review and meta-analysis. Heart Fail Rev. 2019 Jun 29. doi: 10.1007/s10741-019-09818-w. [Epub ahead of print
241. Gheorghiade M., ![]() M., Greene S.J., Fonarow G.C., Lewis E.F., Zannad F., Solomon S.D., Baschiera F., Botha J., Hua T.A., Gimpelewicz C.R., Jaumont X., Lesogor A., Maggioni A.P.; ASTRONAUT Investigators and Coordinators. Effect of aliskiren on postdischarge mortality and heart failure readmissions among patients hospitalized for heart failure: the ASTRONAUT randomized trial. JAMA. 2013 Mar 20; 309(11): 1125 - 35.
M., Greene S.J., Fonarow G.C., Lewis E.F., Zannad F., Solomon S.D., Baschiera F., Botha J., Hua T.A., Gimpelewicz C.R., Jaumont X., Lesogor A., Maggioni A.P.; ASTRONAUT Investigators and Coordinators. Effect of aliskiren on postdischarge mortality and heart failure readmissions among patients hospitalized for heart failure: the ASTRONAUT randomized trial. JAMA. 2013 Mar 20; 309(11): 1125 - 35.
242. Parving H.H., Brenner B.M., McMurray J.J., de Zeeuw D., Haffner S.M., Solomon S.D., Chaturvedi N., Persson F., Desai A.S., Nicolaides M., Richard A., Xiang Z., Brunel P., Pfeffer M.A.; ALTITUDEInvestigators. Cardiorenal end points in a trial of aliskiren for type 2 diabetes.N Engl J Med. 2012 Dec 6; 367(23): 2204 - 13. 131
243. Komajda M., McMurray J.J., Beck-Nielsen H., Gomis R., Hanefeld M., Pocock S.J., Curtis P.S., Jones N.P., Home P.D. Heart failure events with rosiglitazone in type 2 diabetes: data from the RECORD clinical trial. Eur Heart J 2010; 31: 824 - 831
244. Hernandez A.V., Usmani A., Rajamanickam A., Moheet A. Thiazolidinediones and risk of heart failure in patients with or at high risk of type 2 diabetes mellitus: a meta-analysis and meta-regression analysis of placebo-controlled randomized clinical trials. Am J Cardiovasc Drugs 2011; 11: 115 - 128
245. Erdmann E., Charbonnel B., Wilcox R.G., Skene A.M., Massi-Benedetti M., Yates J., Tan M., Spanheimer R., Standl E., Dormandy J.A. Pioglitazone use and heart failure in patients with type 2 diabetes and preexisting cardiovascular disease: data from the PROactive study (PROactive 08). Diabetes Care 2007; 30: 2773 - 2778.1 39 - 141
246. Goldstein R.E., Boccuzzi S.J., Cruess D., Nattel S. Diltiazem increases late-onset congestive heart failure in postinfarction patients with early reduction in ejection fraction. The Adverse Experience Committee; and the Multicenter Diltiazem Postinfarction Research Group. Circulation 1991; 83: 52 - 60
247. Cohn J.N., Ziesche S., Smith R. et al. Effect of the calcium antagonist felodipine as supplementary vasodilator therapy in patients with chronic heart failure treated with enalapril: V-HeFT III. Vasodilator - Heart Failure Trial (V-HeFT) Study Group. Circulation. 1997; 96 (3): 856 - 863
248. Thackray S., Witte K., Clark A.L., Cleland J.G. Clinical trials update: OPTIME-CHF, PRAISE-2, ALL-HAT. Eur J Heart Fail. 2000; 2(2): 209 - 212.
249. Packer M., O'Connor C.M., Ghali J.K. et al. Effect of amlodipine on morbidity and mortality in severe chronic heart failure. Prospective Randomized Amlodipine Survival Evaluation Study Group. N Engl J Med. 1996; 335 (15): 1107 - 1114
250. Huerta C., Varas-Lorenzo C., Castellsague J., Garcia Rodriguez L.A. Non-steroidal anti-inflammatory drugs and risk of first hospital admission for heart failure in the general population. Heart 2006; 92: 1610 - 1615
251. Preliminary report: effect of encainide and flecainide on mortality in a randomized trial of arrhythmia suppressionafter myocardial infarction. The Cardiac Arrhythmia Suppression Trial (CAST) Investigators. N Engl J Med. 1989; 321(6): 406 - 12
252. Echt D.S., Liebson P.R., Mitchell L.B., Peters R.W., Obias-Manno D., Barker A.H., Arensberg D., Baker A., Friedman L., Greene H.L., et al. Mortality and morbidity in patients receiving encainide, flecainide, or placebo. The Cardiac Arrhythmia Suppression Trial. N Engl J Med. 1991 Mar 21; 324(12): 781 - 8
253. Ponikowski P., Voors A.A., Anker S.D. et al. 2016 ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure. European Heart Journal (2016) 37, 2129 - 2200 doi: 10.1093/eurheartj/ehw128
254. Cleland J.G.F., Calvert M., Freemantle N., Arrow Y., Ball S.G., Bonser R.S., Chattopadhyay S., Norell M.S., Pennell D.J., Senior R. The heart failure revascularization trial (HEART). Eur J Heart Fail 2011; 13: 227 - 233
255. Velazquez E.J., Lee K.L., Deja M.A., Jain A., Sopko G., Marchenko A., Ali I.S., Pohost G., Gradinac S., Abraham W.T., Yii M., Prabhakaran D., Szwed H., Ferrazzi P., Petrie M.C., O'Connor C.M., Panchavinnin P., She L., Bonow R.O., Rankin G.R., Jones R.H., Rouleau J-L, STICH Investigators. Coronary-artery bypass surgery in patients with left ventricular dysfunction. N Engl J Med 2011; 364: 1607 - 1616
256. Panza J.A., Holly T.A., Asch F.M., She L., Pellikka P.A., Velazquez E.J., Lee K.L., Borges-Neto S., Farsky P.S., Jones R.H., Berman D.S., Bonow R.O. Inducible myocardial ischemia and outcomes in patients with coronary artery disease and left ventricular dysfunction. J Am Coll Cardiol 2013; 61: 1860 - 1870
257. Carson P., Wertheimer J., Miller A., O'Connor C.M., Pina I.L., Selzman C., Sueta C., She L., Greene D., Lee K.L., Jones R.H., Velazquez E.J. The STICH trial (Surgical Treatment for Ischemic Heart Failure): mode-of-death results. JACC Heart Fail 2013; 1: 400 - 408
258. Packer M. Effect of carvedilol on the morbidity of patients with severe chronic heart failure: results of the Carvedilol Prospective Randomized Cumulative Survival (COPERNICUS) Study. Circulation 2002; 106: 2194 - 2199
259. Poole - Wilson P.A., Swedberg K., Cleland J.G. et al. Comparison of carvedilol and metoprolol on clinical outcomes in patients with chronic heart failure in the Carvedilol Or Metoprolol European Trial (COMET): randomised controlled trial. Lancet 2003; 362(9377): 7 - 13.
260. Desai A.S., McMurray J.J., Packer M. et al. Effect of the angiotensin-receptor-neprilysin inhibitor LCZ696 compared with enalapril on mode of death in heart failure patients. Eur Heart J. 2015 Aug 7; 36(30): 1990 - 7. doi: 10.1093/eurheartj/ehv186.
261. Wyse D., Friedman P.L., Epstein A.E. A comparison of antiarrhythmic-drug therapy with implantable defibrillators in patients resuscitated from near-fatal ventricular arrhythmias. The Antiarrhythmics versus Implantable Defibrillators (AVID) Investigators. N Engl J Med 1997; 337: 1576 - 1583
262. Connolly S.J., Hallstrom A.P., Cappato R., Schron E.B., Kuck K.H., Zipes D.P., Greene H.L., Boczor S., Domanski M., Follmann D., Gent M., Roberts R.S. Meta-analysis of the implantable cardioverter defibrillator secondary prevention trials. AVID, CASH and CIDS studies. Antiarrhythmics vs Implantable Defibrillator study. Cardiac Arrest Study Hamburg. Canadian Implantable Defibrillator Study. Eur Heart J 2000; 21: 2071 - 2078
263. Connolly S.J., Gent M., Roberts R.S., Dorian P., Roy D., Sheldon R.S., Mitchell L.B., Green M.S., Klein G.J., O'Brien B. Canadian implantable defibrillator study (CIDS): a randomized trial of the implantable cardioverter defibrillator against amiodarone.Circulation 2000; 101: 1297 - 1302
264. Kuck K.H., Cappato R., Siebels J.,  R. Randomized comparison of antiarrhythmic drug therapy with implantable defibrillators in patients resuscitated from cardiac arrest: the Cardiac Arrest Study Hamburg (CASH). Circulation 2000; 102: 748 - 754
R. Randomized comparison of antiarrhythmic drug therapy with implantable defibrillators in patients resuscitated from cardiac arrest: the Cardiac Arrest Study Hamburg (CASH). Circulation 2000; 102: 748 - 754
265. Oseroff O., Retyk E., Bochoeyer A. Subanalyses of secondary prevention implantable cardioverter-defibrillator trials: antiarrhythmics versus implantable defibrillators (AVID), Canadian Implantable Defibrillator Study (CIDS), and Cardiac Arrest Study Hamburg (CASH). Curr Opin Cardiol 2004; 19: 26 - 30
266. Al-Khatib S.M., Sanders G.D, Mark D.B. et al. Implantable cardioverter defibrillators and cardiac resynchronization therapy in patients with left ventricular dysfunction: randomized trial evidence through 2004. Am Heart J. 2005 Jun; 149(6): 1020 - 34. DOI: 10.1016/j.ahj.2005.02.005.
267. Shen L., Jhund P.S., Petrie M.C., Claggett B.L., Barlera S., Cleland J.G.F., Dargie H.J., Granger C.B., Kjekshus J., Kober L., Latini R., Maggioni A.P., Packer M., Pitt B., Solomon S.D., Swedberg K., Tavazzi L., Wikstrand J., Zannad F., Zile M.R., McMurray J.J.V. Declining risk of sudden death in heart failure. N Engl J Med. 2017; 377: 41 - 51. doi: 10.1056/NEJMoa1609758.
268. Lafuente-Lafuente C., Valembois L., Bergmann J-F, Belmin J. Antiarrhythmics for maintaining sinus rhythm after cardioversion of atrial fibrillation. Cochrane Database Syst Rev 2012; 5: CD005049
269. Increased mortality after dronedarone therapy for severe heart failure, flecainide and propafenone in patients with cardiac disease and complex ventricular arrhythmias. Antiarrhythmic Drug Evaluation Group (A.D.E.G.). Eur Heart J 1992; 13: 1251 - 1258
270. Kober L., Torp-Pedersen C., McMurray J.J.V.,  O., Le'vy S., Crijns H., Amlie J., Carlsen J. Increased mortality after dronedarone therapy for severe heart failure. N Engl J Med 2008; 358: 2678 - 2687
O., Le'vy S., Crijns H., Amlie J., Carlsen J. Increased mortality after dronedarone therapy for severe heart failure. N Engl J Med 2008; 358: 2678 - 2687
271. Koplan B.A., Kaplan A.J., Weiner S., Jones P.W., Seth M., Christman S.A. Heart failure decompensation and all-cause mortality in relation to percent biventricular pacing in patients with heart failure: is a goal of 100% biventricular pacing necessary? J Am Coll Cardiol. 2009 Jan 27; 53(4): 355 - 60. doi: 10.1016/j.jacc.2008.09.043
272. Bardy G.H., Lee K.L., Mark D.B., Poole J.E., Packer D.L., Boineau R., Domanski M., Troutman C., Anderson J., Johnson G., McNulty S.E., Clapp-Channing N., Davidson-Ray L.D., Fraulo E.S., Fishbein D.P., Luceri R.M., Ip JH. Amiodarone or an implantable cardioverter-defibrillator for congestive heart failure. N Engl J Med2005; 352: 225 - 237
273. Torp-Pedersen C., Metra M., Spark P., Lukas M.A., Moullet C., Scherhag A., Komajda M., Cleland JGF, Remme W., Di Lenarda A., Swedberg K., Poole-Wilson P.A. The safety of amiodarone in patients with heart failure. J Card Fail 2007; 13: 340 - 345
274. Singh S.N., Fletcher R.D., Fisher S.G., Singh B.N., Lewis H.D., Deedwania P.C., Massie B.M., Colling C., Lazzeri D. Amiodarone in patients with congestive heart failure and asymptomatic ventricular arrhythmia. Survival Trial of Antiarrhythmic Therapy in Congestive Heart Failure. N Engl J Med 1995; 333: 77 - 82
275. Deyell M.W., Park K.M., Han Y., Frankel D.S., Dixit S., Cooper J.M., Hutchinson M.D., Lin D., Garcia F., Bala R., Riley M.P., Gerstenfeld E., Callans D.J., Marchlinski F.E. Predictors of recovery of left ventricular dysfunction after ablation of frequent ventricular premature depolarizations. Heart Rhythm 2012; 9: 1465 - 1472
276. Baman T.S., Lange D.C., Ilg K.J., Gupta S.K., Liu T.Y., Alguire C., Armstrong W., Good E., Chugh A., Jongnarangsin K, Pelosi F Jr., Crawford T., Ebinger M., Oral H., Morady F., Bogun F. Relationship between burden of premature ventricular complexes and left ventricular function. Heart Rhythm 2010; 7: 865 - 869
277. Ban J.E., Park H.C., Park J.S., Nagamoto Y., Choi J.I., Lim H.E., Park S.W., Kim Y.H. Electrocardiographic and electrophysiological characteristics of premature ventricular complexes associated with left ventricular dysfunction in patients without structural heart disease. Europace 2013; 15: 735 - 741
278. Chatterjee S., Ghosh J., Lichstein E., Aikat S., Mukherjee D. Meta-analysis of cardiovascular outcomes with dronedarone in patients with atrial fibrillation or heart failure. Am J Cardiol 2012; 110: 607 - 613
279. Atti V., Vuddanda V., Turagam M.K., Vemula P., Shah Z., Nagam H., Yandrapalli S., Jazayeri M.A., Koerber S., Gonzalez J.V., Natale A., Di Biase L., Lakkireddy D.R. Prophylactic catheter ablation of ventricular tachycardia in ischemic cardiomyopathy: a systematic review and meta-analysis of randomized controlled trials. J Interv Card Electrophysiol. 2018 Nov; 53(2): 207 - 215. doi: 10.1007/s10840-018-0376-5. Epub 2018 Apr 21
280. Santangeli P., Muser D., Maeda S., Filtz A., Zado E.S., Frankel D.S., Dixit S., Epstein A.E., Callans D.J., Marchlinski F.E. Comparative effectiveness of antiarrhythmic drugs and catheter ablation for the prevention of recurrent ventricular tachycardia in patients with implantable cardioverter-defibrillators: A systematic review and meta-analysis of randomized controlled trials. Heart Rhythm. 2016 Jul; 13(7): 1552 - 9. doi: 10.1016/j.hrthm.2016.03.004. Epub 2016 Mar 4. Review
281. Connolly S.J., Dorian P., Roberts R.S., Gent M., Bailin S., Fain E.S., Thorpe K., Champagne J., Talajic M., Coutu B., Gronefeld G.C., Hohnloser S.H.; Optimal Pharmacological Therapy in Cardioverter Defibrillator Patients (OPTIC) Investigators. Comparison of beta-blockers, amiodarone plus beta-blockers, or sotalol for prevention of shocks from implantable cardioverter defibrillators: the OPTIC Study: a randomized trial.JAMA. 2006; 295: 165 - 171. doi: 10.1001/jama.295.2.165.
282. Dinov B., Fiedler L., Schonbauer R., Bollmann A., Rolf S., Piorkowski C., Hindricks G., Arya A. Outcomes in catheter ablation of ventricular tachycardia in dilated nonischemic cardiomyopathy compared with ischemic cardiomyopathy: results from the Prospective Heart Centre of Leipzig VT (HELP-VT) Study. Circulation 2014; 129: 728 - 736
283. Blanck Z., Dhala A., Deshpande S., Sra J., Jazayeri M., Akhtar M. Bundle branch reentrant ventricular tachycardia: cumulative experience in 48 patients. J Cardiovasc Electrophysiol 1993; 4: 253 - 262.
284. Caceres J., Jazayeri M., McKinnie J., Avitall B., Denker S.T., Tchou P., Akhtar M. Sustained bundle branch reentry as a mechanism of clinical tachycardia. Circulation 1989; 79: 256 - 270.
285. Proietti R., Essebag V., Beardsall J., Hache P., Pantano A., Wulffhart Z., Juta R., Tsang B., Joza J., Nascimento T., Pegoraro V., Khaykin Y., Verma A. Substrate-guided ablation of haemodynamically tolerated and untolerated ventricular tachycardia in patients with structural heart disease: effect of cardiomyopathy type and acute success on long-term outcome. Europace. 2015; 17: 461 - 467.
286. Tchou P., Jazayeri M., Denker S., Dongas J., Caceres J., Akhtar M. Transcatheter electrical ablation of right bundle branch. A method of treating macroreentrant ventricular tachycardia attributed to bundle branch reentry. Circulation 1988; 78: 246 - 257.
287. Tzou W.S., Tung R., Frankel D.S., Vaseghi M., Bunch T.J., Di Biase L., Tholakanahalli V.N., Lakkireddy D., Dickfeld T., Saliaris A., Weiss J.P., Mathuria N., Tedrow U., Afzal M.R., Vergara P., Nagashima K., Patel M., Nakahara S., Vakil K., Burkhardt J.D., Tseng C.H., Natale A., Shivkumar K., Callans D.J., Stevenson W.G., Della Bella P., Marchlinski F.E., Sauer W.H. Ventricular Tachycardia Ablation in Severe Heart Failure: An International Ventricular TachycardiaAblation Center Collaboration Analysis Circ Arrhythm Electrophysiol. 2017 Jan; 10(1)
288. Lip G.Y., Nieuwlaat R., Pisters R., Lane D.A., Crijns H.J. Refining clinical risk stratification for predicting stroke and thromboembolism in atrial fibrillation using a novel risk factor-based approach: the euro heart survey on atrial fibrillation. Chest 2010; 137: 263 - 272
289. Olesen J.B., Lip G.Y., Hansen M.L., Hansen P.R., Tolstrup J.S., Lindhardsen J., Selmer C., Ahlehoff O., Olsen A.M., Gislason G.H., Torp-Pedersen C. Validation of risk stratification schemes for predicting stroke and thromboembolism in patients with atrial fibrillation: nationwide cohort study. BMJ 2011; 342: d124.
290. Friberg L., Rosenqvist M., Lip G.Y. Evaluation of risk stratification schemes for ischaemic stroke and bleeding in 182 678 patients with atrial fibrillation: the Swedish Atrial Fibrillation cohort study. Eur Heart J 2012; 33: 1500 - 1510
291. Hart R.G., Pearce L.A., Aguilar M.I. Meta-analysis: antithrombotic therapy to prevent stroke in patients who have nonvalvular atrial fibrillation. Ann Intern Med 2007; 146: 857 - 867
292. Connolly S.J., Ezekowitz M.D., Yusuf S., Eikelboom J., Oldgren J., Parekh A., Pogue J., Reilly P.A., Themeles E., Varrone J., Wang S., Alings M., Xavier D., Zhu J., Diaz R., Lewis B.S., Darius H., Diener H.C., Joyner C.D., Wallentin L., RE-LY Steering Committee and Investigators. Dabigatran versus warfarin in patients with atrial fibrillation. N Engl J Med 2009; 361: 1139 - 1151
293. Granger C.B., Alexander J.H., McMurray J.J., Lopes R.D., Hylek E.M., Hanna M., Al-Khalidi H.R., Ansell J., Atar D., Avezum A., Bahit M.C., Diaz R., Easton J.D., Ezekowitz J.A., Flaker G., Garcia D., Geraldes M., Gersh B.J., Golitsyn S., Goto S., Hermosillo A.G., Hohnloser S.H., Horowitz J., Mohan P., Jansky P., Lewis B.S., Lopez-Sendon J.L., Pais P., Parkhomenko A., Verheugt F.W., Zhu J., Wallentin L., ARISTOTLE Committees and Investigators. Apixaban versus warfarin in patients with atrial fibrillation. N Engl J Med 2011; 365: 981 - 992
294. Patel M.R., Mahaffey K.W., Garg J., Pan G., Singer D.E., Hacke W., Breithardt G., Halperin J.L., Hankey G.J., Piccini J.P., Becker R.C., Nessel C.C., Paolini J.F., Berkowitz S.D., Fox K.A., Califf R.M., ROCKET AF Investigators. Rivaroxaban versus warfarin in nonvalvular atrial fibrillation. N Engl J Med 2011; 365: 883 - 891.
295. Giugliano R.P., Ruff C.T., Braunwald E., Murphy S.A., Wiviott S.D., Halperin J.L., Waldo A.L., Ezekowitz M.D., Weitz J.I., Spinar J., Ruzyllo W., Ruda M., Koretsune Y., Betcher J., Shi M., Grip L.T., Patel S.P., Patel I., Hanyok J.J., Mercuri M., Antman E.M., Investigators EA-T. Edoxaban versus warfarin in patients with atrial fibrillation. N Engl J Med 2013; 369: 2093 - 2104
296. Xiong Q., Lau Y.C., Senoo K., Lane D.A., Hong K., Lip G.Y.H. Non-vitamin K antagonist oral anticoagulants (NOACs) in patients with concomitant atrial fibrillation and heart failure: a systemic review and meta-analysis of randomized trials. Eur J Heart Fail 2015; 17: 1192 - 1200
297. Ruff C.T., Giugliano R.P., Braunwald E., Hoffman E.B., Deenadayalu N., Ezekowitz M.D., Camm A.J., Weitz J.I., Lewis B.S., Parkhomenko A., Yamashita T., Antman E.M. Comparison of the efficacy and safety of new oral anticoagulants with warfarin in patients with atrial fibrillation: a meta-analysis of randomised trials. Lancet 2014; 383: 955 - 962
298. Wallentin L., Yusuf S., Ezekowitz M.D., Alings M., Flather M., Franzosi M.G., Pais P., Dans A., Eikelboom J., Oldgren J., Pogue J., Reilly P.A., Yang S., Connolly S.J., RE-LY investigators. Efficacy and safety of dabigatran compared with warfarin at different levels of international normalised ratio control for stroke prevention in atrial fibrillation: an analysis of the RE-LY trial. Lancet 2010; 376: 975 - 983
299. Pedersen O.D., Bagger H., ![]() L., Torp-Pedersen C. Trandolapril reduces the incidence of atrial fibrillation after acute myocardial infarction in patients with left ventricular dysfunction. Circulation 1999; 100: 376 - 380
L., Torp-Pedersen C. Trandolapril reduces the incidence of atrial fibrillation after acute myocardial infarction in patients with left ventricular dysfunction. Circulation 1999; 100: 376 - 380
300. Ducharme A., Swedberg K., Pfeffer M.A., CohenSolal A., Granger C.B., Maggioni A.P., Michelson E.L., McMurrayJJ V., Olsson L., Rouleau J.L., Young J.B., Olofsson B., Puu M., Yusuf S. Prevention of atrial fibrillation in patients with symptomatic chronic heart failure by candesartan in the Candesartan in Heart failure: Assessment of Reduction in Mortality and morbidity (CHARM) program. Am Heart J 2006; 152: 86 - 92.
301. McMurray J., ![]() L., Robertson M., Dargie H., Colucci W., Lopez-Sendon J., Remme W., Sharpe D.N., Ford I.Antiarrhythmic effect of carvedilol after acute myocardial infarction. J Am Coll Cardiol 2005; 45: 525 - 530.
L., Robertson M., Dargie H., Colucci W., Lopez-Sendon J., Remme W., Sharpe D.N., Ford I.Antiarrhythmic effect of carvedilol after acute myocardial infarction. J Am Coll Cardiol 2005; 45: 525 - 530.
302. Swedberg K., Zannad F., McMurray J.J.V., Krum H., van Veldhuisen D.J., Shi H., Vincent J., Pitt B. Eplerenone and atrial fibrillation in mild systolic heart failure. J Am Coll Cardiol 2012; 59: 1598 - 1603.
303. Han M., Zhang Y., Sun S., Wang Z., Wang J., Xie X., Gao M., Yin X., Hou Y. Renin-angiotensin system inhibitors prevent the recurrence of atrial fibrillation. J Cardiovasc Pharmacol 2013; 62: 405 - 415.
304. Brodsky M.A., Allen B.J., Walker C.J., Casey T.P., Luckett C.R., Henry W.L. Amiodarone for maintenance of sinus rhythm after conversion of atrial fibrillation in the setting of a dilated left atrium. Am J Cardiol 1987; 60: 572 - 575
305. Deedwania P.C., Singh B.N., Ellenbogen K., Fisher S., Fletcher R., Singh S.N. Spontaneous conversion and maintenance of sinus rhythm by amiodarone in patients with heart failure and atrial fibrillation: observations from the veterans affairs congestive heart failure survival trial of antiarrhythmic therapy (CHF-STAT). The Department of Veterans Affairs CHF-STAT Investigators. Circulation 1998; 98: 2574 - 2579
306. Shelton R.J., Clark A.L., Goode K., Rigby A.S., Houghton T., Kaye G.C., Cleland JGF. A randomised, controlled study of rate versus rhythm control in patients with chronic atrial fibrillation and heart failure: (CAFE-II Study).Heart 2009; 95: 924 - 930.
307. Capucci A., Villani G.Q., Aschieri D., Rosi A., Piepoli M.F. Oral amiodarone increases the efficacy of direct-current cardioversion in restoration of sinus rhythm in patients with chronic atrial fibrillation. Eur Heart J 2000; 21: 66 - 73
308. Hofmann R., Steinwender C., Kammler J., Kypta A., Leisch F. Effects of a high dose intravenous bolus amiodarone in patients with atrial fibrillation and a rapid ventricular rate. Int J Cardiol 2006; 110: 27 - 32
309. Hofmann R., Wimmer G., Leisch F. Intravenous amiodarone bolus immediately controls heart rate in patients with atrial fibrillation accompanied by severe congestive heart failure. Heart 2000; 84: 635
310. Hagens V.E., Crijns HJGM, Van Veldhuisen D.J., Van Den Berg M.P., Rienstra M., Ranchor A.V., Bosker H.A., Kamp O., Tijssen J.G.P., Veeger NJGM, Van Gelder I.C. Rate control versus rhythm control for patients with persistent atrial fibrillation with mild to moderate heart failure: results from the RAte Control versus Electrical cardioversion (RACE) study. Am Heart J 2005; 149: 1106 - 1111.
311. Van Gelder I.C., Hagens V.E., Bosker H.A., Kingma J.H., Kamp O., Kingma T., Said S.A., Darmanata J.I., Timmermans A.J.M., Tijssen J.G.P., Crijns HJGM. A comparison of rate control and rhythm control in patients with recurrent persistent atrial fibrillation. N Engl J Med 2002; 347: 1834 - 1840.
312. Van Gelder I.C., Wyse D.G., Chandler M.L., Cooper H.A., Olshansky B., Hagens V.E., Crijns HJGM, RACE and AFFIRM Investigators. Does intensity of rate-control influence outcome in atrial fibrillation? An analysis of pooled data from the RACE and AFFIRM studies. Europace 2006; 8: 935 - 942
313. Li S-J, Sartipy U., Lund L.H.,  U., Adiels M., Petzold M., Fu M. Prognostic significance of resting heart rate and use of b-blockers in atrial fibrillation and sinus rhythm in patients with heart failure and reduced ejection fraction: findings from the Swedish Heart Failure Registry. Circ Heart Fail 2015; 8: 871 - 879
U., Adiels M., Petzold M., Fu M. Prognostic significance of resting heart rate and use of b-blockers in atrial fibrillation and sinus rhythm in patients with heart failure and reduced ejection fraction: findings from the Swedish Heart Failure Registry. Circ Heart Fail 2015; 8: 871 - 879
314. Segal J.B., McNamara R.L, Miller M.R., Kim N., Goodman S.N., Powe N.R., Robinson K., Yu D., Bass E.B. The evidence regarding the drugs used for ventricular rate control In. J Fam Practice 2000; 49: 47 - 59.
315. Kotecha D., Holmes J., Krum H., Altman D.G., Manzano L., Cleland J.G.F., Lip G.Y.H., Coats A.J.S., Andersson B., Kirchhof P., vonLueder T.G., Wedel H., Rosano G., Shibata M.C., Rigby A., Flather M.D. Efficacy of blockers in patients with heart failure plus atrial fibrillation: an inpidual-patient data meta-analysis. Lancet2014; 384: 2235 - 2243
316. Ziff O.J., Lane D.A., Samra M., Griffith M., Kirchhof P., Lip G.Y.H, Steeds R.P., Townend J., Kotecha D. Safety and efficacy of digoxin: systematic review and meta-analysis of observational and controlled trial data. BMJ 2015; 351: h4451.
317. Sethi N.J., Nielsen E.E., Safi S., Feinberg J., Gluud C., Jakobsen J.C. Digoxin for atrial fibrillation and atrial flutter: A systematic review with meta-analysis and trial sequential analysis of randomised clinical trials. PLoS One. 2018 Mar 8; 13(3): e0193924. doi: 10.1371/journal.pone.0193924. eCollection 2018
318. Doshi R.N., Daoud E.G., Fellows C., Turk K., Duran A., Hamdan M.H., Pires L.A. PAVE Study Group. Left ventricular-based cardiac stimulation post AV nodal ablation evaluation (the PAVE study). J Cardiovasc Electrophysiol 2005; 16: 1160 - 1165
319. Rationale and design of a study assessing treatment strategies of atrial fibrillation in patients with heart failure: the Atrial Fibrillation and Congestive Heart Failure (AF-CHF) trial. Am Heart J. 2002 Oct; 144 (4): 597 - 607
320. Marrouche N.F., Brachmann J., Andresen D., Siebels J., Boersma L., Jordaens L., Merkely B., Pokushalov E., Sanders P., Proff J., Schunkert H., Christ H., Vogt J.,  D.; CASTLE-AF Investigators. Catheter Ablation for Atrial Fibrillation with Heart Failure. N Engl J Med. 2018; 378: 417 - 427
D.; CASTLE-AF Investigators. Catheter Ablation for Atrial Fibrillation with Heart Failure. N Engl J Med. 2018; 378: 417 - 427
321. Packer D.L., Mark D.B., Robb R.A., Monahan K.H., Bahnson T.D., Poole J.E., Noseworthy P.A., Rosenberg Y.D., Jeffries N., Mitchell L.B., Flaker G.C., Pokushalov E., Romanov A., Bunch T.J., Noelker G., Ardashev A., Revishvili A., Wilber D.J., Cappato R., Kuck K.H., Hindricks G., Davies D.W., Kowey P.R., Naccarelli G.V., Reiffel J.A., Piccini J.P., Silverstein A.P., Al-Khalidi H.R., Lee K.L.; CABANA Investigators. Effect of Catheter Ablation vs Antiarrhythmic Drug Therapy on Mortality, Stroke, Bleeding, and Cardiac Arrest Among Patients With Atrial Fibrillation: The CABANA Randomized Clinical Trial. JAMA. 2019 Apr 2; 321(13): 1261 - 1274. doi: 10.1001/jama.2019.0693
322. Mark D.B., Anstrom K.J., Sheng S., Piccini J.P., Baloch K.N., Monahan K.H., Daniels M.R., Bahnson T.D., Poole J.E., Rosenberg Y., Lee K.L., Packer D.L.; CABANA Investigators. Effect of Catheter Ablation vs Medical Therapy on Quality of Life Among Patients With Atrial Fibrillation: The CABANA Randomized Clinical Trial. JAMA. 2019.
323. Chen C., Zhou X., Zhu M., Chen S., Chen J., Cai H., Dai J., Xu X., Mao W. Catheter ablation versus medical therapy for patients with persistent atrial fibrillation: a systematic review and meta-analysis of evidence from randomized controlled trials. J Interv Card Electrophysiol. 2018; 52: 9 - 18.
324. Cleland J.G., Keshavarzi F., Pellicori P., Dicken B. Case selection for cardiac resynchronization in atrial fibrillation. Heart Fail Clin. 2013; 9: 461 - 74.
325. Brignole M., Pokushalov E., Pentimalli F., Palmisano P., Chieffo E., Occhetta E., Quartieri F., ![]() L., Ungar A., Mont L.; APAF-CRT Investigators. A randomized controlled trial of atrioventricular junction ablation and cardiac resynchronization therapy in patients with permanent atrial fibrillation and narrow QRS. Eur Heart J. 2018; 39: 3999 - 4008
L., Ungar A., Mont L.; APAF-CRT Investigators. A randomized controlled trial of atrioventricular junction ablation and cardiac resynchronization therapy in patients with permanent atrial fibrillation and narrow QRS. Eur Heart J. 2018; 39: 3999 - 4008
326. Bohm M., Young R., Jhund P.S., Solomon S.D., Gong J., Lefkowitz M.P. et al. Systolic blood pressure, cardiovascular outcomes and efficacy and safety of sacubitril/valsartan (LCZ696) in patients with chronic heart failure and reduced ejection fraction: results from PARADIGM-HF. Eur Heart J. 2017,38 (15): 1132 - 43. https://doi.org/10.1093/eur-heartj/ehw570.
327. Packer M., Coats A.J., Fowler M.B. et al. Effect of carvedilol on survival in severe chronic heart failure. N Engl J Med. 2001; 344(22): 1651 - 1658.
328. MERIT-HF Study Group. Effects of metoprolol CR / XL in chronic heart failure: Metoprolol CR / XL Randomized International Trial in Congestive Heart Failure (MERIT-HF). Lancet 1999; 353(9169): 2001 - 2007.
329. Schmieder R.E., Rockstroh J.K. Efficacy and tolerance of low-dose loop diuretics in hypertension. Cardiology. 1994; 84 Suppl 2: 36 - 42.
330. Spannbrucker N., Achhammer I., Metz P., Glocke M. Comparative study on the antihypertensive efficacy of torasemide and indapamide in patients with essential hypertension. Arzneimittelforschung. 1988 Jan; 38(1A): 190 - 3.
331. Thomopoulos C., Parati G., Zanchetti A. Effects of blood pressure-lowering treatment on cardiovascular outcomes and mortality: 14 - effects of different classes of antihypertensive drugs in older and younger patients: overview and meta-analysis. J Hypertens. 2018 Aug; 36(8): 1637 - 1647. doi: 10.1097/HJH.0000000000001777
332. Packer, M., Carson, P., Elkayam, U., Konstam, M.A., Moe, G., O'Connor, C., DeMets, D.L. (2013). Effect of Amlodipine on the Survival of Patients With Severe Chronic Heart Failure Due to a Nonischemic Cardiomyopathy. JACC: Heart Failure, 1(4), 308 - 314. doi: 10.1016/j.jchf.2013.04.004
333. Physicians Desk Reference. 47th ed. Montvale. NJ: Medical Economics Company, 1993: 2250.
334. Cohn J.N., Pfeffer M.A., Rouleau J., Sharpe N., Swedberg K., Straub M., Wiltse C., Wright T.J., MOXCON Investigators. Adverse mortality effect of central sympathetic inhibition with sustained-release moxonidine in patients with heart failure (MOXCON). Eur J Heart Fail 2003; 5: 659 - 667
335. Major cardiovascular events in hypertensive patients randomized to doxazosin vs chlorthalidone. ALLHAT Collaborative Research Group. JAMA 2000; 283: 1967 - 1975.
336. Dorszewski A.,  E., Dorsz'ewski B., Werner G.S., Kreuzer H., Figulla H.R. Vasodilation by urapidil in the treatment of chronic congestive heart failure in addition to angiotensin-converting enzyme inhibitors is not beneficial: results of a placebo-controlled, double-blind study. J Card Fail 1997; 3: 91 - 96.
E., Dorsz'ewski B., Werner G.S., Kreuzer H., Figulla H.R. Vasodilation by urapidil in the treatment of chronic congestive heart failure in addition to angiotensin-converting enzyme inhibitors is not beneficial: results of a placebo-controlled, double-blind study. J Card Fail 1997; 3: 91 - 96.
337. Bayliss J., Norell M.S., Canepa-Anson R., Reid C., Poole-Wilson P., Sutton G. Clinical importance of the renin-angiotensin system in chronic heart failure: double blind comparison of captopril and prazosin. Br Med J (Clin Res Ed) 1985; 290: 1861 - 1865
338. Kjekshus J., Apetrei E., Barrios V., ![]() M., Cleland J.G.F., Cornel J.H., Dunselman P., Fonseca C., Goudev A., Grande P., Gullestad L., Hjalmarson A., Hradec J., Ja'nosi A., Kamensky' G., Komajda M., Korewicki J., Kuusi T., Mach F., Mareev V., McMurray J.J.V., Ranjith N., Schaufelberger M., Vanhaecke J., van Veldhuisen D.J., Waagstein F., Wedel H., Wikstrand J. Rosuvastatin in older patients with systolic heart failure. N Engl J Med 2007; 357: 2248 - 2261.
M., Cleland J.G.F., Cornel J.H., Dunselman P., Fonseca C., Goudev A., Grande P., Gullestad L., Hjalmarson A., Hradec J., Ja'nosi A., Kamensky' G., Komajda M., Korewicki J., Kuusi T., Mach F., Mareev V., McMurray J.J.V., Ranjith N., Schaufelberger M., Vanhaecke J., van Veldhuisen D.J., Waagstein F., Wedel H., Wikstrand J. Rosuvastatin in older patients with systolic heart failure. N Engl J Med 2007; 357: 2248 - 2261.
339. Fox K., Ford I., Steg P.G., Tendera M., Ferrari R. Ivabradine for patients with stable coronary artery disease and left-ventricular systolic dysfunction (BEAUTIFUL): a randomised, double-blind, placebo-controlled trial. Lancet 2008; 372: 807 - 816.
340. Fox K., Ford I., Steg P.G., Tendera M., Robertson M., Ferrari R. Relationship between ivabradine treatment and cardiovascular outcomes in patients with stable coronary artery disease and left ventricular systolic dysfunction with limiting angina: a subgroup analysis of the randomized, controlled BEAUTIFUL trial. Eur Heart J 2009; 30: 2337 - 2345
341. Cohn J.N., Johnson G., Ziesche S., Cobb F., Francis G., Tristani F., Smith R., Dunkman W.B., Loeb H., Wong M., Bhat G., Goldman S., Fletcher R.D., Doherty J., Hughes C.V., Carson P., Cintron G., Shabetai R., Haakenson C. A comparison of enalapril with hydralazine-isosorbide dinitrate in the treatment of chronic congestive heart failure. N Engl J Med 1991; 325: 303 - 310.
342. Vitale C., Spoletini I., Malorni W., Perrone-Filardi P., Volterrani M., Rosano G.M.C. Efficacy of trimetazidine on functional capacity in symptomatic patients with stable exertional angina-the VASCO-angina study. Int J Cardiol 2013; 168: 1078 - 1081.
343. Vitale C., Wajngaten M., Sposato B., Gebara O., Rossini P., Fini M., Volterrani M., Rosano G.M.C. Trimetazidine improves left ventricular function and quality of life in elderly patients with coronary artery disease. Eur Heart J 2004; 25: 1814 - 1821.
344. Gao D., Ning N., Niu X., Hao G., Meng Z.. Trimetazidine: a meta-analysis of randomized controlled trials in heart failure. Heart 2011; 97: 278 - 286
345. Pursnani S., Korley F., Gopaul R., Kanade P., Chandra N., Shaw R.E., Bangalore S. Percutaneous coronary intervention versus optimal medical therapy in stable coronary artery disease: a systematic review and meta-analysis of randomized clinical trials. Circ Cardiovasc Interv 2012; 5: 476 - 490.
346. Panza J.A., Holly T.A., Asch F.M., She L., Pellikka P.A., Velazquez E.J., Lee K.L., Trikalinos T.A., Alsheikh-Ali A.A., Tatsioni A., Nallamothu B.K., Kent D.M. Percutaneous coronary interventions for non-acute coronary artery disease: a quantitative 20-year synopsis and a network meta-analysis. Lancet 2009; 373: 911 - 918
347. Zinman B., Wanner C., Lachin J.M., Fitchett D., Bluhmki E., Hantel et al. Empagliflozin, Cardiovascular Outcomes, and Mortality in Type 2 Diabetes. New England Journal of Medicine. 2015; 373 (22): 2117 - 28. DOI: 10.1056 / NEJMoa1504720.
348. Sonesson C., Johansson P.A., Johnsson E., Gause-Nilsson I. Cardiovascular effects of dapagliflozin in patients with type 2 diabetes and different risk categories: a meta-analysis. Cardiovascular Diabetology. 2016; 15 (1). DOI: 10.1186 / s12933 016 0356 y.
349. Radholm K., Figtree G., Perkovic V., Solomon S.D., Mahaffey K.W., de Zeeuw D., Fulcher G., Barrett T.D., Shaw W., Desai M., Matthews D.R., Neal B. Canagliflozin and Heart Failure in Type 2 Diabetes Mellitus. Circulation. 2018; 138: 458 - 468
350. Masoudi F.A. Thiazolidinediones, Metformin, and Outcomes in Older Patients With Diabetes and Heart Failure: An Observational Study. Circulation. 2005; 111 (5): 583 - 90. DOI: 10.1161 / 01. CIR. 0000154542.13412. B1.
351. Eurich D.T., Majumdar S.R., McAlister F.A., Tsuyuki R.T., Johnson J.A. Improved clinical outcomes associated with metformin in patients with diabetes and heart failure. Diabetes Care 2005; 28:2345_2351.
352. MacDonald M.R., Eurich D.T., Majumdar S.R., Lewsey J.D., Bhagra S., Jhund P.S., Petrie M.C., McMurray J.J.V, Petrie J.R., McAlister F.A. Treatment of type 2 diabetes and outcomes in patients with heart failure: a nested case-control study from the U.K. General Practice Research Database. Diabetes Care 2010; 33: 1213 - 1218.
353. Boussageon R., Supper I., Bejan-Angoulvant T., Kellou N., Cucherat M., Boissel J-P, Kassai B., Moreau A., Gueyffier F., Cornu C. Reappraisal of metformin efficacy in the treatment of type 2 diabetes: a meta-analysis of randomised controlled trials. PLoS Med 2012; 9: e1001204
354. Scirica B.M., Bhatt D.L., Braunwald E., Steg P.G., Davidson J., Hirshberg B., Ohman P., Frederich R., Wiviott S.D., Hoffman E.B., Cavender M.A., Udell J.A., Desai N.R., Mosenzon O., McGuire D.K., Ray K.K., Leiter L.A., Raz I.; SAVOR-TIMI 53 Steering Committee and Investigators. Saxagliptin and cardiovascular outcomes in patients with type 2 diabetes mellitus. N Engl J Med 2013; 369: 1317 - 1326
355. Green J.B., Bethel M.A., Armstrong P.W., Buse J.B., Engel S.S., Garg J., Josse R., Kaufman K.D., Koglin J., Korn S., Lachin J.M., McGuire D.K., Pencina M.J., Standl E., Stein P.P., Suryawanshi S., Van de Werf F., Peterson E.D., Holman R.R.; TECOS Study Group. Effect of sitagliptin on cardiovascular outcomes in type 2 diabetes. N Engl J Med 2015; 373: 232 - 42
356. Rosenstock J., Perkovic V., Johansen O.E., Cooper M.E., Kahn S.E., Marx N., Alexander J.H., Pencina M., Toto R.D., Wanner C., Zinman B., Woerle H.J., Baanstra D., Pfarr E., Schnaidt S., Meinicke T., George J.T., von Eynatten M., McGuire D.K.; CARMELINA Investigators. Effect of linagliptin vs placebo on major cardiovascular events in adults with type 2 diabetes and high cardiovascular and renal risk: the CARMELINA randomized clinical trial. JAMA 2019; 321: 69 - 79
357. Holman R.R., Bethel M.A., Mentz R.J., Thompson V.P., Lokhnygina Y., Buse J.B., Chan J.C., Choi J., Gustavson S.M., Iqbal N., Maggioni A.P., Marso S.P., Ohman P., Pagidipati N.J., Poulter N., Ramachandran A., Zinman B., Hernandez A.F.; EXSCEL Study Group. Effects of once-weekly exenatide on cardiovascular outcomes in type 2 diabetes. N Engl J Med 2017; 377: 1228 - 1239.
358. Marso S.P., Daniels G.H., Brown-Frandsen K., Kristensen P., Mann J.F., Nauck M.A., Nissen S.E., Pocock S., Poulter N.R., Ravn L.S., Steinberg W.M., Stockner M., Zinman B., Bergenstal R.M., Buse J.B.; LEADER Steering Committee; LEADER Trial Investigators. Liraglutide and cardiovascular outcomes in type 2 diabetes. N Engl J Med 2016; 375: 311 - 322.
359. Pfeffer M.A., Claggett B., Diaz R., Dickstein K., Gerstein H.C., Kober L.V., Lawson F.C., Ping L., Wei X., Lewis E.F., Maggioni A.P., McMurray J.J., Probstfield J.L., Riddle M.C., Solomon S.D., Tardif J.C.; ELIXA Investigators. Lixisenatide in patients with type 2 diabetes and acute coronary syndrome. N Engl J Med 2015; 373: 2247 - 2257.
360. Marso S.P., Bain S.C., Consoli A., Eliaschewitz F.G., Jodar E., Leiter L.A., Lingvay I., Rosenstock J., Seufert J., Warren M.L., Woo V., Hansen O., Holst A.G., Pettersson J., Vilsboll T.; SUSTAIN-6 Investigators. Semaglutide and cardiovascular outcomes in patients with type 2 diabetes. N Engl J Med 2016; 375: 1834 - 1844.
361. Husain M., Birkenfeld A.L., Donsmark M., Dungan K., Eliaschewitz F.G., Franco D.R., Jeppesen O.K., Lingvay I., Mosenzon O., Pedersen S.D., Tack C.J., Thomsen M., Vilsboll T., Warren M.L., Bain S.C.; PIONEER 6 Investigators. Oral semaglutide and cardiovascular outcomes in patients with type 2 diabetes. N Engl J Med; doi: 10.1056/NEJMoa1901118. Published online ahead of print 11 June 2019.
362. Gerstein H.C., Colhoun H.M., Dagenais G.R., Diaz R., Lakshmanan M., Pais P., Probstfield J., Riesmeyer J.S., Riddle M.C., Ryden L., Xavier D., Atisso C.M., Dyal L., Hall S., Rao-Melacini P., Wong G., Avezum A., Basile J., Chung N., Conget I., Cushman W.C., Franek E., Hancu N., Hanefeld M., Holt S., Jansky P., Keltai M., Lanas F., Leiter L.A., Lopez-Jaramillo P, Cardona Munoz E.G., Pirags V., Pogosova N., Raubenheimer P.J., Shaw J.E., Sheu W.H., Temelkova-Kurktschiev T.; REWIND Investigators. Dulaglutide and cardiovascular outcomes in type 2 diabetes (REWIND): a double-blind, randomised placebo-controlled trial. Lancet 2019; 394: 121 - 130.
363. Jorsal A., Kistorp C., Holmager P., Tougaard R.S., Nielsen R., Hanselmann A., Nilsson B., Moller J.E., Hjort J., Rasmussen J., Boesgaard T.W., Schou M., Videbaek L., Gustafsson I., Flyvbjerg A., Wiggers H., Tarnow L. Effect of liraglutide, a glucagon-like peptide-1 analogue, on left ventricular function in stable chronic heart failure patients with and without diabetes (LIVE)-a multicentre, doubleblind, randomised, placebo-controlled trial. Eur J Heart Fail 2017; 19: 69 - 77.
364. Margulies K.B., Hernandez A.F., Redfield M.M., Givertz M.M., Oliveira G.H., Cole R., Mann D.L., Whellan D.J., Kiernan M.S., Felker G.M., McNulty S.E., Anstrom K.J., Shah M.R., Braunwald E., Cappola T.P.; NHLBI Heart Failure Clinical Research Network. Effects of liraglutide on clinical stability among patients with advanced heart failure and reduced ejection fraction: a randomized clinical trial. JAMA 2016; 316: 500 - 508
365. Hawkins N.M., Macdonald M.R., Petrie M.C., Chalmers G.W., Carter R., Dunn F.G., McMurray J.J. Bisoprolol in patients with heart failure and moderate to severe chronic obstructive pulmonary disease: a randomized controlled trial, Eur J Heart Fail, 2009, vol. 11 (pg. 684 - 690)
366. Lainscak M., Podbregar M., Kovacic D., Rozman J., von HS. Differences between bisoprolol and carvedilol in patients with chronic heart failure and chronic obstructive pulmonary disease: a randomized trial, Respir Med, 2011, vol. 105 Suppl. 1 (pg. S44 - S49)
367. Jabbour A., Macdonald P.S., Keogh A.M., Kotlyar E., Mellemkjaer S., Coleman C.F., Elsik M., Krum H., Hayward C.S. Differences between beta-blockers in patients with chronic heart failure and chronic obstructive pulmonary disease: a randomized crossover trial, J Am Coll Cardiol, 2010, vol. 55 (pg. 1780 - 1787)
368. Salpeter S., Ormiston T., Salpeter E. Cardioselective beta-blockers for chronic obstructive pulmonary disease, Cochrane Database Syst Rev, 2005 pg. CD003566
369. Dungen H.D., Apostolovic S., Inkrot S., Tahirovic E., Topper A., Mehrhof F., Prettin C., Putnikovic B., Neskovic A.N., Krotin M., Sakac D., Lainscak M., Edelmann F., Wachter R., Rau T., Eschenhagen T., Doehner W., Anker S.D., Waagstein F., Herrmann-Lingen C., Gelbrich G., Dietz R., investigators C-E, Project Multicentre Trials in the Competence Network Heart F. Titration to target dose of bisoprolol vs. Carvedilol in elderly patients with heart failure: The CIBIS-ELD trial, Eur J Heart Fail, 2011, vol. 13 (pg. 670 - 680)].
370. Tavazzi L., Swedberg K., Komajda M., ![]() M., Borer J.S., Lainscak M et al. Clinical profiles and outcomes in patients with chronic heart failure and chronic obstructive pulmonary disease: An efficacy and safety analysis of SHIFT study. International Journal of Cardiology. 2013; 170 (2): 182 - 8. DOI: 10.1016 / j. ijcard. 2013.10.068
M., Borer J.S., Lainscak M et al. Clinical profiles and outcomes in patients with chronic heart failure and chronic obstructive pulmonary disease: An efficacy and safety analysis of SHIFT study. International Journal of Cardiology. 2013; 170 (2): 182 - 8. DOI: 10.1016 / j. ijcard. 2013.10.068
371. Swedberg K., Young J.B., Anand I.S., Cheng S., Desai A.S., Diaz R., Maggioni A.P., McMurray J.J.V., O'Connor C., Pfeffer M.A., Solomon S.D., Sun Y., Tendera M., van Veldhuisen D.J. Treatment of anemia with darbepoetin alfa in systolic heart failure. N Engl J Med 2013; 368: 1210 - 1219
372. Ponikowski P., van Veldhuisen D.J., Comin-Colet J., Ertl G., Komajda M., Mareev V., McDonagh T., Parkhomenko A., Tavazzi L., Levesque V., Mori C., Roubert B., Filippatos G., Ruschitzka F., Anker SD. Beneficial effects of long-term intravenous iron therapy with ferric carboxymaltose in patients with symptomatic heart failure and iron deficiency. Eur Heart J 2015; 36: 657 - 668.
373. Anker S.D., Comin Colet J., Filippatos G., Willenheimer R., Dickstein K., Drexler H., Luscher T.F., Bart B., Banasiak W., Niegowska J., Kirwan B.A., Mori C., von Eisenhart Rothe B., Pocock S.J., Poole-Wilson P.A., Ponikowski P. Ferric carboxymaltose in patients with heart failure and iron deficiency. N Engl J Med 2009; 361: 2436 - 2448
374. Cannegieter S.C., Rosendaal F.R., Briet E. Thromboembolic and bleeding complications in patients with mechanical heart valve prostheses. Circulation 1994; 89: 635 - 641.
375. Eikelboom J.W., Connolly S.J., Brueckmann M., Granger C.B., Kappetein A.P., Mack M.J., Blatchford J., Devenny K., Friedman J., Guiver K., Harper R., Khder Y., Lobmeyer M.T., Maas H., Voigt J.U., Simoons M.L., Van de Werf F. Dabigatran versus warfarin in patients with mechanical heart valves. N Engl J Med 2013; 369: 1206 - 14
376. Glassman A.H. Cardiovascular Effects of Tricyclic Antidepressants. Annual Review of Medicine. 1984; 35 (1): 503 - 11. DOI: 10.1146 / annurev.me. 35.020184.002443.
377. Pacher P., Ungvari Z., Nanasi P.P., Furst S., Kecskemeti V. Speculations on difference between tricyclic and selective serotonin reuptake inhibitor antidepressants on their cardiac effects. Is there any? Curr Med Chem. 1999; 6 (6): 469 - 80. PMID: 10213794.
378. Jordan S., Koprivica V., Chen R., Tottori K., Kikuchi T., Altar C.A. The antipsychotic aripiprazole is a potent, partial agonist at the human 5 HT1A receptor. Eur J Pharmacol. 2002; 441 (3): 137 - 40. PMID: 12063084
379. Gelbrich G., ![]() S.,
S.,  S., Faller H., Prettin C., Heuschmann P.U., и др. Effects of structured heart failure disease management on mortality and morbidity depend on patients' mood: results from the Interdisciplinary Network for Heart Failure Study: Effects of structured HF management depend on patients' mood.. Eur J Heart Fail. 2014; 16(10): 1133 - 41. DOI: 10.1002/ejhf.150
S., Faller H., Prettin C., Heuschmann P.U., и др. Effects of structured heart failure disease management on mortality and morbidity depend on patients' mood: results from the Interdisciplinary Network for Heart Failure Study: Effects of structured HF management depend on patients' mood.. Eur J Heart Fail. 2014; 16(10): 1133 - 41. DOI: 10.1002/ejhf.150
380. Savard LA, Thompson DR, Clark AM. A meta-review of evidence on heart failure disease management programs: the challenges of describing and synthesizing evidence on complex interventions. Trials [Интернет]. 2011 [цитируется по 1 февраль 2018 г.]; 12(1). DOI: 10.1186/1745-6215-12-194
381. de la Porte PWFB-A, Lok D.J.A, van Veldhuisen D.J., van Wijngaarden J., Cornel J.H., Zuithoff N.P.A., и др. Added value of a physician-and-nurse-directed heart failure clinic: results from the Deventer-Alkmaar heart failure study. Heart. 2007; 93(7): 819 - 25. DOI: 10.1136/hrt.2006.095810
382. Tu R-H, Zeng Z-Y, Zhong G-Q, Wu W-F, Lu Y-J, Bo Z-D, и др. Effects of exercise training on depression in patients with heart failure: a systematic review and meta-analysis of randomized controlled trials: Effects of exercise training on depression in HF: a systematic review.. Eur J Heart Fail. 2014; 16(7): 749 - 57. DOI: 10.1002/ejhf.101
383. Беграмбекова Ю.Л., Мареев В.Ю., Дробижев М.Ю. Школы для пациентов с сердечной недостаточностью. Есть ли ШАНС повлиять на депрессию и тревогу? Вторичный (Post-hoc) анализ исследования ШАНС (Школа и Амбулаторное Наблюдение больных Сердечной недостаточностью). Журнал Сердечная Недостаточность. 2016; 17(6): 433 - 42. DOI: 10.18087/rhfj.2016.6.2281
384. O'Connor C.M, Jiang W., Kuchibhatla M., Silva S.G., Cuffe M.S., Callwood D.D. et al. Safety and Efficacy of Sertraline for Depression in Patients With Heart Failure. Journal of the American College of Cardiology. 2010;56 (9): 692 - 9. DOI: 10.1016 / j. jacc. 2010.03.068
385. Angermann C.E., Gelbrich G., ![]() S., Gunold H., Edelmann F., Wachter R. et al. Effect of Escitalopram on All-Cause Mortality and Hospitalization in Patients With Heart Failure and Depression: The MOOD-HF Randomized Clinical Trial. JAMA. 2016;315 (24): 2683. DOI: 10.1001 / jama. 2016.7635
S., Gunold H., Edelmann F., Wachter R. et al. Effect of Escitalopram on All-Cause Mortality and Hospitalization in Patients With Heart Failure and Depression: The MOOD-HF Randomized Clinical Trial. JAMA. 2016;315 (24): 2683. DOI: 10.1001 / jama. 2016.7635
386. Heiat A., Gross C.P., Krumholz H.M. Representation of the elderly, women, and minorities in heart failure clinical trials. Arch. Intern. Med. 2002, (162): 1682 - 1688
387. Seo W.W., Park J.J., Park H.A., et al. Guideline-directed medical therapy in elderly patients with heart failure with reduced ejection fraction: a cohort study. BMJ Open. 2020; 10(2): e030514. Published 2020 Feb 6. doi: 10.1136/bmjopen-2019-030514.
388. Cleland J.G.F., Bunting K.V., Flather M.D., Altman D.G., Holmes J., Coats A.J.S., et al. Beta-blockers in Heart Failure Collaborative Group. Beta-blockers for heart failure with reduced, mid-range, and preserved ejection fraction: an inpidual patient-level analysis of double-blind randomized trials. Eur Heart J 2018; 39: 26 - 35
389. Lund L.H., Claggett B., Liu J., Lam C.S., Jhund P.S., Rosano G.M., Swedberg K., Yusuf S., Granger C.B., Pfeffer M.A., McMurray J.J.V, Solomon S.D. Heart failure with mid-range ejection fraction in CHARM: characteristics, outcomes and effect of candesartan across the entire ejection fraction spectrum. Eur J Heart Fail. 2018 Aug; 20: 1230 - 1239.
390. Solomon S.D., Claggett B., Lewis E.F., Desai A., Anand I., Sweitzer N.K., O'Meara E., Shah S.J., McKinlay S., Fleg J.L., Sopko G., Pitt B., Pfeffer M.A.; TOPCAT Investigators. Influence of ejection fraction on outcomes and efficacy of spironolactone in patients with heart failure with preserved ejection fraction. Eur Heart J. 2016; 37: 455 - 62.
391. Solomon S.D., McMurray J.J.V., Anand I.S., Ge J., Lam C.S.P., Maggioni A.P., Martinez F., Packer M., Pfeffer M.A., Pieske B., Redfield M.M., Rouleau J.L., van Veldhuisen D.J., Zannad F., Zile M.R., Desai A.S., Claggett B., Jhund P.S., Boytsov S.A., Comin-Colet J., Cleland J., Dungen H.D., Goncalvesova E., Katova T., Kerr Saraiva J.F., Lelonek M., Merkely B., Senni M., Shah S.J., Zhou J., Rizkala A.R., Gong J., Shi V.C., Lefkowitz M.P.; PARAGON-HF Investigators and Committees. N Engl J Med. 2019 Oct 24; 381(17): 1609 - 1620. doi: 10.1056/NEJMoa1908655. Epub 2019 Sep 1.PMID: 31475794
392. Ahmed A1, Rich M.W., Fleg J.L., Zile M.R., Young J.B., Kitzman D.W., Love T.E., Aronow W.S., Adams K.F. Jr, Gheorghiade M. Effects of digoxin on morbidity and mortality in diastolic heart failure: the ancillary digitalis investigation group trial. Circulation. 2006 Aug 1; 114(5): 397 - 403. DOI: 10.1161/CIRCULATIONAHA.106.628347
393. Azizova A.G., Ovchinnikov A.G., Blankova Z.N., Ageev F.T. In patients with elevated LV filling pressure loop diuretics improve severity of heart failure and diastolic dysfunction, but torasemide does it somewhat better than furosemide. Eur J Heart Fail 2011; 10 (Suppl 2): S186.
394. Adamson PB, Abraham WT, Bourge RC, Costanzo MR, Hasan A, Yadav C, et al. Wireless pulmonary artery pressure monitoring guides management to reduce decompensation in heart failure with preserved ejection fraction. Circ Heart Fail. 2014 Nov; 7(6): 935 - 44. doi: 10.1161/CIRCHEARTFAILURE.113.001229.
395. Flather M.D., Shibata M.C., Coats A.J.S., Van Veldhuisen D.J., Parkhomenko A., Borbola J., et al, SENIORS Investigators. Randomized trial to determine the effect of nebivolol on mortality and cardiovascular hospital admission in elderly patients with heart failure (SENIORS). Eur Heart J 2005; 26: 215 - 225.
396. Mulder B.A., van Veldhuisen D.J., Crijns HJGM, ![]() M., Cohen-Solal A., Babalis D., Roughton M., Flather M.D., Coats A.J.S., Van Gelder I.C. Effect of nebivolol on outcome in elderly patients with heart failure and atrial fibrillation: insights from SENIORS. Eur J Heart Fail 2012; 14: 1171 - 1178.
M., Cohen-Solal A., Babalis D., Roughton M., Flather M.D., Coats A.J.S., Van Gelder I.C. Effect of nebivolol on outcome in elderly patients with heart failure and atrial fibrillation: insights from SENIORS. Eur J Heart Fail 2012; 14: 1171 - 1178.
397. van Veldhuisen D.J., Cohen-Solal A., Bohm M., Anker S.D., Babalis D., Roughton M., Coats A.J.S., Poole-Wilson P.A., Flather M.D. Beta-blockade with nebivolol in elderly heart failure patients with impaired and preserved left ventricular ejection fraction. J Am Coll Cardiol 2009; 53: 2150 - 2158.
398. Pitt B., Pfeffer M.A., Assmann S.F., Boineau R., Anand I.S., Claggett B., et al. Spironolactone for heart failure with preserved ejection fraction. N Engl J Med 2014; 370: 1383 - 1392.
399. Yusuf S., Pfeffer M.A., Swedberg K., Granger C.B., Held P., McMurray J.J.V., Michelson E.L., Olofsson B., Ostergren J. Effects of candesartan in patients with chronic heart failure and preserved left-ventricular ejection fraction: the CHARM-Preserved Trial. Lancet 2003; 362: 777 - 781
400. Hernandez A.F., Hammill B.G., O'Connor C.M., Schulman K.A., Curtis L.H., Fonarow G.C. Clinical effectiveness of beta-blockers in heart failure: findings from the OPTIMIZE-HF (Organized Program to Initiate Lifesaving Treatment in Hospitalized Patients with Heart Failure) Registry. J Am Coll Cardiol. 2009 Jan 13; 53(2): 184 - 92
401. Martin N., Manoharan K., Thomas J., Davies C., Lumbers R.T. Beta-blockers and inhibitors of the renin-angiotensin aldosterone system for chronic heart failure with preserved ejection fraction. Cochrane Database Syst Rev 2018 Jun 28; 6: CD012721
402 Solomon S.D., McMurray J.J.V., Anand I.S., Ge J., Lam C.S.P., Maggioni A.P., et al.; PARAGON-HF Investigators and Committees. Angiotensin-Neprilysin Inhibition in Heart Failure with Preserved Ejection Fraction. N Engl J Med 2019; 381: 1609 - 1620. doi: 10.1056/NEJMoa1908655.
403. Fadi Hage, Ali Hage, Haissam Haddad, Bob Kiaii. Update on revascularization in patients with heart failure and coronary artery disease. Curr Opin Cardiol. 2018 Mar; 33(2): 232 - 236. doi: 10.1097/HCO.0000000000000483
404. Velazquez E.J., Lee K.L., Jones R.H., Al-Khalidi H.R., Hill J.A., Panza J.A., Michler R.E., Bonow R.O., Doenst T., Petrie M.C., Oh J.K., She L., Moore V.L., Desvigne-Nickens P., Sopko G., Rouleau J.L.; STICHES Investigators. Coronary-artery bypass surgery in patients with ischemic cardiomyopathy. N Engl J Med 2016; 374: 1511 - 1520.
405. Wrobel K., Stevens S.R., Jones R.H., Selzman C.H., Lamy A., Beaver T.M., Djokovic L.T., Wang N., Velazquez E.J., Sopko G., Kron I.L., DiMaio J.M., Michler R.E., Lee K.L., Yii M., Leng C.Y., Zembala M., Rouleau J.L., Daly R.C., Al-Khalidi H.R. Influence of baseline characteristics, operative conduct, and postoperative course on 30-day outcomes of coronary artery bypass grafting among patients with left ventricu-lar dysfunction: Results from the Surgical Treatment for Ischemic Heart Failure (STICH) Trial. Circulation 2015; 132: 720 - 730.
406. Yusuf S., Zucker D., Peduzzi P., Fisher L.D., Takaro T., Kennedy J.W., Davis K., Killip T., Passamani E., Norris R., et al. Effect of coronary artery bypass graft surgery on survival: Overview of 10-year results from randomised trials by the Coronary Artery Bypass Graft Surgery Trialists Collaboration. Lancet 1994; 344: 563 - 570
407. Bangalore S., Guo Y., Samadashvili Z., Blecker S., Hannan E.L. Revascularization in patients with multivessel coronary artery disease and severe left ventricular sys-tolic dysfunction: Everolimus-eluting stents versus coronary artery bypass graft surgery. Circulation 2016; 133: 2132 - 2140
408. Wolff G., Dimitroulis D., Andreotti F., Kolodziejczak M., Jung C., Scicchitano P., Devito F., Zito A., Occhipinti M., Castiglioni B., Calveri G., Maisano F., Ciccone M.M., De Servi S., Navarese E.P. Survival benefits of invasive versus conservative strategies in heart failure in patients with reduced ejection fraction and coronary artery disease: A meta-analysis. Circ Heart Fail 2017; 10: e003255
409. Allman K.C., Shaw L.J., Hachamovitch R., Udelson J.E. Myocardial viability testing andimpact of revascularization on prognosis in patients with coronary artery diseaseand left ventricular dysfunction: a meta-analysis. J Am Coll Cardiol 2002; 39(7): 1151 - 1158
410. Michler R.E., Rouleau J.L., Al-Khalidi H.R., Bonow R.O., Pellikka P.A., Pohost G.M., Holly T.A., Oh J.K., Dagenais F., Milano C., Wrobel K., Pirk J., Ali I.S., Jones R.H., Velazquez E.J., Lee K.L., Di Donato M., STICH Trial Investigators. Insights from the. STICH trial: Change in left ventricular size after coronary artery bypass grafting. with and without surgical ventricular reconstruction. J Thorac Cardiovasc Surg. 2013; 146: 1139 - 1145.e6
411. Jones R.H., Velazquez E.J., Michler R.E., Sopko G., Oh J.K., O'Connor C.M., Hill J.A., Menicanti L., Sadowski Z., Desvigne-Nickens P., Rouleau J.L., Lee K.L., STICH Hypothesis 2 Investigators. Coronary bypass surgery with or without surgical ventricular reconstruction. N Engl J Med 2009; 360: 1705 - 1717
412. Dor V., Civaia F., Alexandrescu C., Sabatier M., Montiglio F. Favorable effects of. left ventricular reconstruction in patients excluded from the Surgical. Treatments for Ischemic Heart Failure (STICH) trial. J Thorac Cardiovasc Surg. 2011; 141: 905 - 916, 916 e1 - e4
413. Oh J.K., Velazquez E.J., Menicanti L., Pohost G.M., Bonow R.O., Lin G., Hellkamp A.S., Ferrazzi P., Wos S., Rao V., Berman D., Bochenek A., Cherniavsky A., Rogowski J., Rouleau J.L., Lee K.L., STICH Investigators. Influence of baseline left ventricular. function on the clinical outcome of surgical ventricular reconstruction in. patients with ischaemic cardiomyopathy. Eur Heart J 2013; 34: 39 - 47.]
414. Cazeau S., Leclercq C., Lavergne T., Walker S., Varma C., Linde C., Garrigue S., Kappenberger L., Haywood G.A., Santini M., Bailleul C., Mabo P., Lazarus A., Ritter P., Levy T., McKenna W., Daubert J-C. Effects of multisite biventricular pacing in patients with heart failure and intraventricular conduction delay. N Engl J Med2001; 344: 873 - 880.
415. Cleland J. Daubert J., Erdmann E., Freemantle N., Gras D., Kappenberger L., Tavazzi L. The effect of cardiac resynchronization on morbidity and mortality in heart failure. N Engl J Med 2005; 352: 1539 - 1549.
416. Cleland J.G.F, Daubert J-C., Erdmann E., Freemantle N., Gras D., Kappenberger L., Tavazzi L. Longer-term effects of cardiac resynchronization therapy on mortality in heart failure [the CArdiac REsynchronization-Heart Failure (CARE-HF) trial extension phase]. Eur Heart J 2006; 27: 1928 - 1932.
417. Cleland J.G.F., Freemantle N., Erdmann E., Gras D., Kappenberger L., Tavazzi L., Daubert J-CC. Long-term mortality with cardiac resynchronization therapy in the Cardiac Resynchronization-Heart Failure (CARE-HF) trial. Eur J Heart Fail 2012; 14: 628 - 634.
418. Bristow M.R., Saxon L.A., Boehmer J., Krueger S., Kass D.A., De Marco T., Carson P., DiCarlo L., DeMets D., White B.G., DeVries D.W., Feldman A.M. Cardiac-resynchronization therapy with or without an implantable defibrillator in advanced chronic heart failure. N Engl J Med 2004; 350: 2140 - 2150.
419. Cleland J.G., Abraham W.T., Linde C., Gold M.R., Young J.B., Claude Daubert J., Sherfesee L., Wells G.A., Tang ASL. An inpidual patient meta-analysis of five randomized trials assessing the effects of cardiac resynchronization therapy on morbidity and mortality in patients with symptomatic heart failure. Eur Heart J 2013; 34: 3547 - 3556.
420. Tang ASL, Wells G.A., Talajic M., Arnold M.O., Sheldon R., Connolly S., Hohnloser S.H., Nichol G., Birnie D.H., Sapp J.L., Yee R., Healey J.S., Rouleau J.L.Cardiac-resynchronization therapy for mild-to-moderate heart failure. N Engl J Med 2010; 363: 2385 - 2395.
421. Moss A.J., Hall W.J., Cannom D.S., Klein H., Brown M.W., Daubert J.P., Estes NAM, Foster E., Greenberg H., Higgins S.L., Pfeffer M.A., Solomon S.D., Wilber D., ZarebaW. Cardiac-resynchronization therapy for the prevention of heart-failure events. N Engl J Med 2009; 361: 1329 - 1338.
422. Goldenberg I., Kutyifa V., Klein H.U., Cannom D.S., Brown M.W., Dan A., Daubert J.P., Estes NAM., Foster E., Greenberg H., Kautzner J., Klempfner R., Kuniss M., Merkely B., Pfeffer M.A., Quesada A., Viskin S., McNitt S., Polonsky B., Ghanem A., Solomon S.D., Wilber D., ZarebaW., Moss A.J. Survival with cardiac-resynchronization therapy in mild heart failure. N Engl J Med 2014; 370: 1694 - 1701.
423. Linde C., Abraham W.T., Gold M.R, St John Sutton M., Ghio S., Daubert C. Randomized trial of cardiac resynchronization in mildly symptomatic heart failure patients and in asymptomatic patients with left ventricular dysfunction and previous heart failure symptoms. J Am Coll Cardiol 2008; 52: 1834 - 1843.
424. Daubert C., Gold MR., Abraham W.T., Ghio S., Hassager C., Goode G.,  T., Linde C., REVERSE Study Group. Prevention of disease progression by cardiac resynchronization therapy in patients with asymptomatic or mildly symptomatic left ventricular dysfunction: insights from the European cohort of the REVERSE trial. J Am Coll Cardiol 2009; 54: 1837 - 1846.
T., Linde C., REVERSE Study Group. Prevention of disease progression by cardiac resynchronization therapy in patients with asymptomatic or mildly symptomatic left ventricular dysfunction: insights from the European cohort of the REVERSE trial. J Am Coll Cardiol 2009; 54: 1837 - 1846.
425. Linde C., Gold M.R., Abraham W.T., St John Sutton M., Ghio S., Cerkvenik J., Daubert C.. Long-term impact of cardiac resynchronization therapy in mild heart failure: 5-year results from the REsynchronization reVErses Remodeling in Systolic left vEntricular dysfunction (REVERSE) study. Eur Heart J 2013; 34: 2592 - 2599
426. Woods B., Hawkins N., Mealing S., Sutton A., Abraham W.T., Beshai J.F., Klein H., Sculpher M., Plummer C.J., Cowie M.R. Inpidual patient data network meta-analysis of mortality effects of implantable cardiac devices. Heart 2015; 101: 1800 - 1806
427. Curtis A.B., Worley S.J., Adamson P.B., Chung E.S., Niazi I., Sherfesee L., Shinn T, St John Sutton M.. Biventricular pacing for atrioventricular block and systolic dysfunction.N Engl J Med 2013; 368: 1585 - 1593.
428. Brignole M., Botto G., Mont L., Iacopino S., De Marchi G., Oddone D., Luzi M., Tolosana J.M., Navazio A., Menozzi C. Cardiac resynchronization therapy in patientsundergoing atrioventricular junction ablation for permanent atrial fibrillation: a randomized trial. Eur Heart J 2011; 32: 2420 - 2429.
429. Leclercq C., Walker S., Linde C., Clementy J., Marshall A.J., Ritter P., Djiane P., Mabo P., Levy T., Gadler F., Bailleul C., Daubert J-C. Comparative effects of permanent biventricular and right-univentricular pacing in heart failure patients with chronic atrial fibrillation. Eur Heart J 2002; 23: 1780 - 1787.
430. Stavrakis S., Garabelli P., Reynolds D.W. Cardiac resynchronization therapy after atrioventricular junction ablation for symptomatic atrial fibrillation: a meta-analysis. Europace 2012; 14: 1490 - 1497
431. MacDonald M.R., Connelly D.T., Hawkins N.M., Steedman T., Payne J., Shaw M., Denvir M., Bhagra S., Small S., Martin W., McMurray J.J., Petrie M.C. Radiofrequency ablation for persistent atrial fibrillation in patients with advanced heart failure and severe left ventricular systolic dysfunction: a randomised controlled trial. Heart 2011; 97: 740 - 747.
432. Jones D.G., Haldar S.K., Hussain W., Sharma R., Francis D.P., Rahman-Haley S.L., McDonagh T.A., Underwood S.R., Markides V., Wong T. A randomized trial to assess catheter ablation versus rate control in the management of persistent atrial fibrillation in heart failure. J Am Coll Cardiol 2013; 61: 1894 - 1903.
433. Upadhyay G.A., Choudhry N.K., Auricchio A., Ruskin J., Singh J.P. Cardiac resynchronization in patients with atrial fibrillation: a meta-analysis of prospective cohortstudies. J Am Coll Cardiol 2008; 52: 1239 - 1246.
434. Gasparini M., Leclercq C., Lunati M., Landolina M., Auricchio A., Santini M., Boriani G., Lamp B., Proclemer A., Curnis A., Klersy C., Leyva F. Cardiac resynchronization therapy in patients with atrial fibrillation. The CERTIFY Study (Cardiac Resynchronization Therapy in Atrial Fibrillation Patients Multinational Registry). JACC Heart Fail 2013; 1: 500 - 507
435. Gage R.M., Burns K.V., Bank A.J. Echocardiographic and clinical response to cardiac resynchronization therapy in heart failure patients with and without previous right ventricular pacing. Eur J Heart Fail 2014; 16: 1199 - 1205.
436. Funck R.C., Mueller H-H, Lunati M., Piorkowski C., De Roy L., Paul V., Wittenberg M., Wuensch D., Blanc J-J. Characteristics of a large sample of candidates for permanent ventricular pacing included in the Biventricular Pacing for Atrio-ventricular Block to Prevent Cardiac Desynchronization Study (BioPace). Europace 2014; 16: 354 - 362.
437. Ruschitzka F., Abraham W.T., Singh J.P., Bax J.J., Borer J.S., Brugada J., Dickstein K., Ford I., Gorcsan J., Gras D., Krum H., Sogaard P., Holzmeister J. Cardiac-resynchronization therapy in heart failure with a narrow QRS complex. N Engl J Med 2013; 369: 1395 - 1405
438. Steffel J., Robertson M., Singh J.P., Abraham W.T., Bax J.J., Borer J.S., Dickstein K., Ford I., Gorcsan J., Gras D., Krum H., Sogaard P., Holzmeister J., Brugada J., Ruschitzka F. The effect of QRS duration on cardiac resynchronization therapy in patients with a narrow QRS complex: a subgroup analysis of the EchoCRT trial. Eur Heart J 2015; 36: 1983 - 1989
439. Zusterzeel R., Selzman K.A., Sanders W.,  D.A., O'Callaghan K.M., Carpenter J.L.,
D.A., O'Callaghan K.M., Carpenter J.L., ![]() I.L., Strauss D.G. Cardiac resynchronization therapy in women:US Food and Drug Administration meta-analysis of patient-level data. JAMA Intern Med 2014; 174: 1340 - 1348
I.L., Strauss D.G. Cardiac resynchronization therapy in women:US Food and Drug Administration meta-analysis of patient-level data. JAMA Intern Med 2014; 174: 1340 - 1348
440. Moss A.J., Zareba W., Hall W.J., Klein H., Wilber D.J., Cannom D.S., Daubert J.P., Higgins S.L., Brown M.W., Andrews M.L.Prophylactic implantation of a defibrillator in patients with myocardial infarction and reduced ejection fraction. N Engl J Med 2002; 346: 877 - 883
441. Desai A.S., Fang J.C., Maisel W.H., Baughman K.L. Implantable defibrillators for the prevention of mortality in patients with nonischemic cardiomyopathy: a meta-analysis of randomized controlled trials. JAMA2004; 292: 2874 - 2879;
442. Sanders G.D., Hlatky M.A., Owens D.K. Cost-effectiveness of implantable cardioverter-defibrillators. N Engl J Med 2005; 353: 1471 - 1480
443. Hohnloser S.H., Kuck K.H., Dorian P., Roberts R.S., Hampton J.R., Hatala R., Fain E., Gent M., Connolly S.J. Prophylactic use of an implantable cardioverter-defibrillator after acute myocardial infarction. N Engl J Med2004; 351: 2481 - 2488
444. Teinbeck G., Andresen D., Seidl K., Brachmann J., Hoffmann E., Wojciechowski D., Kornacewicz-Jach Z., Sredniawa B., Lupkovics G.,  , Lubinski A., Rosenqvist M., Habets A., Wegscheider K., Senges J. Defibrillatorimplantationearlyaftermyocardialinfarction. N Engl J Med 2009; 361: 1427 - 1436
, Lubinski A., Rosenqvist M., Habets A., Wegscheider K., Senges J. Defibrillatorimplantationearlyaftermyocardialinfarction. N Engl J Med 2009; 361: 1427 - 1436
445. Steinberg B.A., AlKhatib S.M., Edwards R., Han J., Bardy G.H., Bigger J.T., Buxton A.E., Moss A.J., Lee K.L., Steinman R., Dorian P., Hallstrom A., Cappato R., Kadish A.H., Kudenchuk P.J., Mark D.B., Inoue LYT, Sanders G.D.Outcomes of implantable cardioverter-defibrillator use in patients with comorbidities: results from a combined analysis of 4 randomized clinical trials. JACC Heart Fail 2014; 2: 623 - 629
446. Raphael C.E., Finegold J.A., Barron A.J., Whinnett Z.I., Mayet J., Linde C., Cleland JGF., Levy W.C., Francis D.P. The effect of duration of follow-up and presence of competing risk on lifespan-gain from implantable cardioverter defibrillator therapy: who benefits the most? Eur Heart J 2015; 36: 1676 - 1688.;
447. Miller R J H., Howlett J.G., Exner D.V., Campbell P.M., Grant ADM., Wilton S.B. Baseline functional class and therapeutic efficacy of common heart failure interventions: a systematic review and meta-analysis. Can J Cardiol 2015; 31: 792 - 799; Hess P.L., AlKhatib S.M., Han J.Y., Edwards R., Bardy G.H., Bigger J.T., Buxton A., Cappato R., Dorian P., Hallstrom A., Kadish A.H., Kudenchuk P.J., Lee K.L., Mark D.B., Moss A.J., Steinman R., Inoue LYT, Sanders G. Survival benefit of the primary prevention implantable cardioverter-defibrillator among older patients: does age matter? An analysis of pooled data from 5 clinical trials. Circ Cardiovasc Qual Outcomes 2015; 8: 179 - 186
448. Merchant F.M., Jones P., Wehrenberg S., Lloyd M.S., Saxon L.A. Incidence of defibrillator shocks after elective generator exchange following uneventful first battery life. J Am Heart Assoc 2014; 3: e001289
449. Yap S-C., Schaer B.A., Bhagwandien R.E., Kuhne M., Dabiri Abkenari L., Osswald S., Szili-Torok T., Sticherling C., Theuns D.A. Evaluation of the need of elective implantable cardioverter-defibrillator generator replacement in primary prevention patients without prior appropriate ICD therapy. Heart 2014; 100: 1188 - 1192
450. Kini V., Soufi M.K., Deo R., Epstein A.E., Bala R., Riley M., Groeneveld P.W., Shalaby A., Dixit S. Appropriateness of primary prevention implantable cardioverter-defibrillators at the time of generator replacement: are indications still met? J Am Coll Cardiol 2014; 63: 2388 - 2394.
451. Erkapic D., Sperzel J., Stiller S., Meltendorf U., Mermi J., Wegscheider K., H gl![]() B. Long-term benefit of implantable cardioverter/defibrillator therapy after elective device replacement: Results of the INcidence free SUrvival after ICD REplacement (INSURE) trial-a prospective multicentre study. Eur Heart J 2013; 34: 130 - 137.
B. Long-term benefit of implantable cardioverter/defibrillator therapy after elective device replacement: Results of the INcidence free SUrvival after ICD REplacement (INSURE) trial-a prospective multicentre study. Eur Heart J 2013; 34: 130 - 137.
452. Alsheikh-Ali A.A., Homer M., Maddukuri P.V., Kalsmith B., Estes NAM, Link M.S. Time-dependence of appropriate implantable defibrillator therapy in patients with ischemic cardiomyopathy. J Cardiovasc Electrophysiol 2008; 19: 784 - 789
453. ![]() Salas B.,
Salas B.,  M.M.,
M.M., ![]()
![]() J, Ramallo
J, Ramallo ![]() Y.,
Y., ![]() Quintana A.,
Quintana A., ![]()
![]() R., Serrano-Aguilar P. Pacing Clin Electrophysiol. 2019 Aug 9. doi: 10.1111/pace.13774 Subcutaneous implantable cardioverter-defibrillator in primary and secondary prevention of sudden cardiac death: A meta-analysis
R., Serrano-Aguilar P. Pacing Clin Electrophysiol. 2019 Aug 9. doi: 10.1111/pace.13774 Subcutaneous implantable cardioverter-defibrillator in primary and secondary prevention of sudden cardiac death: A meta-analysis
454. Abraham W.T, Kuck K.H., Goldsmith R.L., Lindenfeld J., Reddy V.Y., Carson P.E., Mann D.L., Saville B., Parise H., Chan R., Wiegn P., Hastings J.L., Kaplan AJ, Edelmann F., Luthje L., Kahwash R., Tomassoni G.F., Gutterman DD, Stagg A., Burkhoff D., Hasenfu G. A Randomized Controlled Trial to Evaluate the Safety and Efficacy of Cardiac Contractility Modulation. JACC Heart Fail. 2018; 6: 874 - 883;
455. Abraham W.T., Nademanee K., Volosin K., Krueger S., Neelagaru S., Raval N., Obel O., Weiner S., Wish M., Carson P., Ellenbogen K., Bourge R., Parides M., Chiacchierini R.P., Goldsmith R., Goldstein S., Mika Y., Burkhoff D., Kadish A.; FIX-HF-5 Investigators and Coordinators. Subgroup analysis of a randomized controlled trial evaluating the safety and efficacy of cardiaccontractility modulation in advanced heart failure. J Card Fail. 2011 Sep; 17(9): 710 - 7. doi: 10.1016/j.cardfail.2011.05.006. Epub 2011 Jun 22.
456. Kadish A., Nademanee K., Volosin K., Krueger S., Neelagaru S., Raval N., Obel O., Weiner S., Wish M., Carson P., Ellenbogen K., Bourge R., Parides M., Chiacchierini R.P., Goldsmith R., Goldstein S., Mika Y., Burkhoff D., Abraham W.T. A randomized controlled trial evaluating the safety and efficacy of cardiac contractilitymodulation in advanced heart failure. Am Heart J. 2011 Feb; 161(2): 329 - 337.e1-2. doi: 10.1016/j.ahj.2010.10.025.
457. Borggrefe M.M., Lawo T., Butter C., Schmidinger H., Lunati M., Pieske B., Misier A.R., Curnis A.,  D., Remppis A., Kautzner J.,
D., Remppis A., Kautzner J.,  M., Leclerq C.,
M., Leclerq C.,  M., Frigerio M., Parides M., Burkhoff D., Hindricks G. Randomized, double blind study of non-excitatory, cardiac contractility modulation electrical impulses for symptomatic heart failure. Eur Heart J. 2008 Apr; 29(8): 1019 - 28. doi: 10.1093/eurheartj/ehn020. Epub 2008 Feb 12
M., Frigerio M., Parides M., Burkhoff D., Hindricks G. Randomized, double blind study of non-excitatory, cardiac contractility modulation electrical impulses for symptomatic heart failure. Eur Heart J. 2008 Apr; 29(8): 1019 - 28. doi: 10.1093/eurheartj/ehn020. Epub 2008 Feb 12
458. Frazier O.H., Rose E.A., Macmanus Q., Burton N.A., Lefrak E.A., Poirier V.L., Dasse K.A. Multicenter clinical evaluation of the HeartMate 1000 ip left ventricular assist device. Ann Thorac Surg. 1992; 53: 1080 - 1090.
459. Gustafsson F., Morshuis M., Zimpfer D. et al, on behalf of the ELEVATE investigators. Clinical outcomes with HeartMate 3 as a treatment for advanced hF: First data from the European ELEVATE Registry. Presented at the 37th ISHLT, San Diego, 2017.
460. Jorde UP, Kushwaha S.S., Tootles A.J., et al. Results of the destination therapy post-food and drug dministration approval study with a continuous flow left ventricular assist device: a prospective study using the INTERMACS registry (Interagency Registry for Mechanically Assisted Circulatory Support). J Am Coll Cardiol. 2014; 63: 1751 - 1757.
461. Kirklin J.K., Naftel D.C., Kormos R.L., Pagani F.D., Myers S.L., Stevenson L.W., Acker M.A., Goldstein D.L., Silvestry S.C., Milano C.A., Timothy Baldwin J., Pinney S., Eduardo Rame J., Miller M.A. Interagency registry for mechanically assisted circulatory support (INTERMACS) analysis of pump thrombosis in the HeartMate II left ventricular assist device. J Heart Lung Transplant. 2014; 33: 12 - 22
462. Mehra M.R., Salerno C., Cleveland J.C., et al. Health Care Resource Use and Cost Implications in the MOMENTUM 3 Long-Term Outcome Study: A Randomized Controlled Trial of a Magnetically Levitated Cardiac Pump in Advanced Heart Failure. Circulation. 2018 May 27. pii: CIRCULATIONAHA.118.035722
463. Mehra M.R., Uriel N., Naka Y., et al. A Fully Magnetically Levitated Ventricular Assist Device-Final Report. N Engl J Med. 2019 March 17.
464. Netuka I., Sood P., Pya Y., Zimpfer D., Krabatsch T., Garbade J., Rao V., Morshuis M., Marasco S., Beyersdorf F., Damme L., Schmitto J. Multicenter study evaluating a fully magnetically levitated left ventricular assist system for the treatment of advanced heart failure. J Am Coll Cardiol. 2015.
465. Rose E.A., Moskowitz A.J., Packer M., Sollano J.A., Williams D.L., Tierney A.R., Heitjan D.F., Meier P., Ascheim D.D., Levitan R.G., Weinberg A.D., Steven-son L.W., Shapiro P.A., Lazar R.M., Watson J.T., Goldstein D.J., Gelijns A.C. The rematch trial: Rationale, design, and end points. Randomized evaluation of mechanical assistance for the treatment of congestive heart failure. Ann Thorac Surg. 1999; 67: 723 - 730.
466. Schmitto J.D., Hanke J.S., Rojas S.V., Avsar M., Haverich A. First implantation in man of a new magnetically levitated left ventricular assist device (HeartMate III). J Heart Lung Transplant. 2015; 34: 858 - 860.
467. Starling R.C., Estep J.D., Horstmanshof D.A., Milano C.A., et al; ROADMAP Study Investigators (2017). Risk Assessment and Comparative Effectiveness of Left Ventricular Assist Device and Medical Management in Ambulatory Heart Failure Patients: The ROADMAP Study 2-Year Results. JACC Heart Fail, 2017; 5: 518 - 527.
468. O'Connor C.M., Whellan D.J., Lee K.L., Keteyian S.J., Cooper L.S, Ellis S.J., LeiferE.S., Kraus W.E., Kitzman D.W., Blumenthal J.A., Rendall D.S., Miller N.H., Fleg J.L., Schulman K.A., McKelvie R.S., Zannad F., ![]() I.L., HF-ACTION Investigators. Efficacy and safety of exercise training in patients with chronic heart failure: HF-ACTION randomized controlled trial. JAMA 2009; 301: 1439 - 1450.
I.L., HF-ACTION Investigators. Efficacy and safety of exercise training in patients with chronic heart failure: HF-ACTION randomized controlled trial. JAMA 2009; 301: 1439 - 1450.
469. Taylor R.S., Sagar V.A., Davies EJ, Briscoe S., Coats A.J., Dalal H., Lough F., Rees K., Singh S. Exercise-based rehabilitation for heart failure. Cochrane Database Syst Rev 2014; 4: CD003331
470. Nolte K., Herrmann-Lingen C., Wachter R., Gelbrich G., Dungen H-D, Duvinage A., Hoischen N., Von Oehsen K., Schwarz S., Hasenfuss G., Halle M., Pieske B., Edelmann F. Effects of exercise training on different quality of life dimensions in heart failure with preserved ejection fraction: the Ex-DHF-P trial. Eur J Prev Cardiol 2015; 22: 582 - 593.
471. Ismail H., McFarlane J.R., Nojoumian A.H., Dieberg G., Smart N.A. Clinical outcomes and cardiovascular responses to different exercise training intensities in patients with heart failure: a systematic review and meta-analysis. JACC Heart Fail 2013; 1: 514 - 522. 289
472. Piepoli M.F., Conraads V., ![]() U., Dickstein K., Francis D.P., Jaarsma T., McMurray J., Pieske B., Piotrowicz E, Schmid J-P, Anker S.D., Solal A.C., Filippatos G.S., Hoes A.W., Gielen S., Giannuzzi P., Ponikowski P.P. Exercise training in heart failure: from theory to practice. A consensus document of the Heart Failure Association and the European Association for Cardiovascular Prevention and Rehabilitation. Eur J Heart Fail 2011; 13: 347 - 357
U., Dickstein K., Francis D.P., Jaarsma T., McMurray J., Pieske B., Piotrowicz E, Schmid J-P, Anker S.D., Solal A.C., Filippatos G.S., Hoes A.W., Gielen S., Giannuzzi P., Ponikowski P.P. Exercise training in heart failure: from theory to practice. A consensus document of the Heart Failure Association and the European Association for Cardiovascular Prevention and Rehabilitation. Eur J Heart Fail 2011; 13: 347 - 357
473. Wang M.H., Yeh M.L. Respiratory training interventions improve health status of heart failure patients: A systematic review and network meta-analysis of randomized controlled trials. World J Clin Cases 2019; 7(18): 2760 - 2775
474. Adamopoulos S., Schmid J-P, Dendale P., Poerschke D., Hansen D., Dritsas A., и др. Combined aerobic/inspiratory muscle training vs. aerobic training in patients with chronic heart failure: The Vent-HeFT trial: a European prospective multicentre randomized trial. European Journal of Heart Failure. 2014; 16(5): 574 - 82. DOI: 10.1002/ejhf.70
475. Feltner C., Jones C.D., Cene' C.W., Zheng Z-J, Sueta C.A., Coker-Schwimmer EJLL, Arvanitis M., Lohr K.N., Middleton J.C., Jonas D.E. Transitional care interventions to prevent readmissions for persons with heart failure: a systematic review and meta-analysis. Ann Intern Med 2014; 160: 774 - 784
476. McAlister F.A., Stewart S., Ferrua S., McMurray J.J. Multidisciplinary strategies for the management of heart failure patients at high risk for admission: a systematic review of randomized trials. J Am Coll Cardiol 2004; 44: 810 - 819
477. Phillips C.O., Wright S.M., Kern D.E., Singa R.M., Shepperd S., Rubin H.R. Comprehensive discharge planning with postdischarge support for older patients with congestive heart failure: a meta-analysis. JAMA 2004; 291: 1358 - 1367.
478. Stewart S., Vandenbroek A.J., Pearson S., Horowitz J.D. Prolonged beneficial effects of a home-based intervention on unplanned readmissions and mortality among patients with congestive heart failure. Arch Intern Med 1999; 159: 257 - 261.
479. Schou M., Gustafsson F., Videbaek L., Tuxen C., Keller N., Handberg J., Sejr Knudsen A., Espersen G., Markenvard J., Egstrup K., Ulriksen H., Hildebrandt P.R. Extended heart failure clinic follow-up in low-risk patients: a randomized clinical trial (NorthStar). Eur Heart J 2013; 34: 432 - 442.
480. Luttik M.L.A, Jaarsma T., van Geel P.P., Brons M., Hillege H.L., Hoes A.W., de Jong R., Linssen G., Lok D.J.A., Berge M., van Veldhuisen DJ. Long-term follow-up in optimally treated and stable heart failure patients: primary care vs. heart failure clinic. Results of the COACH-2 study. Eur J Heart Fail 2014; 16: 1241 - 1248
481. Adams K.F..Jr, Fonarow G.C., Emerman C.L., et al. Characteristics and outcomes of patients hospitalized for heart failure in the United States: rationale, design, and preliminary observations from the first 100,000 cases in the Acute Decompensated Heart Failure National Registry (ADHERE). Am Heart J 2005; 149: 209 - 216.
482. Harjola V.P., Lassus J., Sionis A., et al. Clinical picture and risk prediction of short-term mortality in cardiogenic shock. Eur J Heart Fail 2015; 17: 501 - 509;
483. Nieminen M., Brutsaert D., Dickstain K. et al. EuroHeart Failure Survey II (EHFS II): a survey on hospitalized acute heart failure patients: description of population. Eur Heart J. 2006; 27 (22): 2725 - 2736;
484. Gheorghiade M., Abraham W.T., Albert N.M., et al. Systolic blood pressure at admission, clinical characteristics, and outcomes in patients hospitalized with acute heart failure. JAMA 2006; 296(18): 2217 - 26.
485. Арутюнов А.Г., Рылова А.К., Арутюнов Г.П. Регистр госпитализированных пациентов с декомпенсацией кровообращения (павловский регистр). Сообщение 1. Современная клиническая характеристика пациента с декомпенсацией кровообращения. Клинические фенотипы пациентов. Журнал сердечная недостаточность. 2014; 4 (1): 135 - 141;
486. Schiff G.D., Fung S., Speroff T., McNutt RA. Decompensated heart failure: symptoms, patterns of onset, and contributing factors. Am J Med 2003; 114(8): 625 - 30.
487. O'Connor C.M., Stough W.G., Gallup D.S., Hasselblad V., Gheorghiade M. Demographics, clinical characteristics, and outcomes of patients hospitalized for decompensated heart failure: observations from the IMPACT-HF registry. J Card Fail 2005; 11(3): 200 - 5;
488. Valente M.A., Voors A.A., Damman K., et al. Diuretic response in acute heart failure: clinical characteristics and prognostic significance. Eur Heart J 2014; 35: 1284 - 1293
489. Shepperd S., McClaran J., Phillips C.O., et al. Discharge planning from hospital to home. Cochrane Database Syst Rev 2010; (1): CD000313
490. Bielecka-Dabrowa A., Godoy B., Schefold J.C. et al. Decompensated Heart Failure and Renal Failure: What Is the Current Evidence? Curr Heart Fail Rep. 2018 Aug; 15(4): 224 - 238
491. Mebazaa A., Parissis J., Porcher R., et al. Short-term survival by treatment among patients hospitalized with acute heart failure: the global ALARM-HF registry using propensity-scoring methods. Intensive Care Med 2011; 37: 290 - 301.
492. Фомин И.В., Краием Н., Поляков Д.С., и др. Понятие стабильности течения ХСН - приемлемо ли оно для российской практики? Кардиология. 2018. Т. 58. - N. S3 - С. 55 - 63.]
493. Stewart S. Financial aspects of heart failure programs of care. Eur J Heart Fail 7 (2005) 423 - 428;
494. Shafie A.A., Tan Y.P., Ng C.H. Systematic review of economic burden of heart failure. Heart Fail Rev. 2018; 23(1): 131 - 145
495. McAlister F.A., Lawson F.M., Teo K.K., et al. A systematic review of randomized trials of disease management programs in heart failure. Am J Med. 2001; 110: 378 - 84.3
496. Виноградова Н.Г., Жиркова М.М., Фомин И.В., Поляков Д.С. Эффективность лечения хронической сердечной недостаточности на амбулаторном этапе в условиях городского центра ХСН. Журнал сердечная недостаточность. - 2017. - Т. 18. N 4. - С. 270 - 278.
497. Фомин И.В., Виноградова Н.Г., Фарзалиев М.И., и др. Эффективность наблюдения пациентов в условиях специализированного центра лечения хронической сердечной недостаточности. Неотложная кардиология и кардиоваскулярные риски. 2018. Т. 2. - N.1. - С. 221 - 229. ISSN: 2616-633X20, 21
498. Виноградова Н.Г., Поляков Д.С., Фомин И.В., Жиркова М.М. Прогноз жизни пациентов с хронической сердечной недостаточностью и фибрилляцией предсердий в зависимости от контроля гемодинамических показателей и толерантности к физической нагрузке на фоне базисной терапии. Кардиология. 2019; 59 (4S): 51 - 58.
500. Виноградова Н.Г. Городской центр лечения хронической сердечной недостаточности: организация работы и эффективность лечения пациентов с хронической сердечной недостаточностью. Кардиология. 2019; 59 (2S): 31 - 39
501. Inglis S.C., Clark R.A., McAlister F.A., et al. Structured telephone support or telemonitoring programmes for patients with chronic heart failure. Cochrane Database Syst Rev. 2010; (8): CD007228.
502. Koehler F., Winkler S., Schieber M., et al. Telemedial interventional monitoring in Heart Failure (TIM-HF), a randomized, controlled intervention trial investigating the impact of telemedicine on mortality in ambulatory patients with heart failure. Eur J Heart Fail. 2010; 12: 1354 - 1362.
503. Jack B.W., Chetty V.K., Anthony D., et al. A reengineered hospital discharge program to decrease rehospitalization: a randomized trial. Ann Intern Med. 2009; 150(3): 178 - 187.
504. Linden A., Butterworth S. A comprehensive hospital-based intervention to reduce readmissions for chronically ill patients: a randomized controlled trial. Am J Manag Care. 2014; 20(10): 783 - 792.
505. Wakefield B.J., Boren S.A., Groves P.S., Conn V.S. Heart failure care management programs: a review of study interventions and meta-analysis of outcomes. J Cardiovasc Nurs. 2013; 28(1): 8 - 19.
506. Van Spall H.G.C., Lee S.F., Xie F., et al. Effect of Patient-Centered Transitional Care Services on Clinical Outcomes in Patients Hospitalized for Heart Failure. The PACT-HF Randomized Clinical Trial. JAMA. 2019; 321 (8): 753 - 761. doi: 10.1001/jama.2019.0710
507. Sochalski J., Jaarsma T., Krumholz H.M., et al. What works in chronic care management: the case of heart failure? Health Aff (Millwood). 2009; 28: 179 - 89.
508. Van Spall H.G.C., Rahman T., Mytton O., et al. Comparative effectiveness of transitional care services in patients discharged from the hospital with heart failure: a systematic review and network meta-analysis. Eur J Heart Fail. 2017; 19(11): 1427 - 1443.
509. Masoudi F.A. A Transitional-Care Model to Reduce Readmissions After Heart Failure? JAMA. 2019; 321, March 22: doi: 10.1001/jama.2019.0710.
510. H.M. Krumholz, J. Amatruda, G.L Smith, et al. Randomized trial of an education and support intervention to prevent readmission of patients with heart failure. J Am Coll Cardiol, 39 (2002): 83 - 89;
511. S. Stewart, J.D. Horowitz. Home-based intervention in congestive heart failure: long-term implications on readmission and survival. Circulation, 105 (2002): 2861 - 2866
512. Беленков Ю.Н., Агеев Ф.Т., Банщиков Г.Т. и др. Влияние специализированных форм активного амбулаторного ведения на функциональный статус, качество жизни и показатели гемодинамики больных с выраженной сердечной недостаточностью. Результаты Российской программы "Шанс" // Сердечная недостаточность. 2007; 3: 112 - 116;
513. Фомин И.В., Виноградова Н.Г. Организация специализированной медицинской помощи больным с хронической сердечной недостаточностью. CardioСоматика. 2017. Т. 8. N 3. С. 10 - 15.
514. Setoguchi S., Stevenson L.W., Schneeweiss S. Repeated hospitalizations predict mortality in the community population with heart failure. American Heart Journal. 2007; 154 (2): 260 - 6. DOI: 10.1016 / j. ahj. 2007.01.041//
515. Maggioni A.P., Dahlstr m U., Filippatos G, Chioncel O., Crespo Leiro M., Drozdz J. et al. EURObservational Research Programme: regional differences and 1-year follow-up results of the Heart Failure Pilot Survey (ESC-HF Pilot). Eur J Heart Fail. 2013; 15 (7): 808 - 17. DOI: 10.1093 / eurjhf / hft050.
U., Filippatos G, Chioncel O., Crespo Leiro M., Drozdz J. et al. EURObservational Research Programme: regional differences and 1-year follow-up results of the Heart Failure Pilot Survey (ESC-HF Pilot). Eur J Heart Fail. 2013; 15 (7): 808 - 17. DOI: 10.1093 / eurjhf / hft050.
516. Fonarow G., Stough W., Abraham W., Albert N., Gheorghiade M., Greenberg B., O'Connor C., Sun J., Yancy C. and Young J. Characteristics, Treatments, and Outcomes of Patients With Preserved Systolic Function Hospitalized for Heart Failure. Journal of the American College of Cardiology. 2007; 50(8): 768 - 777. https://doi.org/10.1016/j.jacc.2007.04.064.
517. Alon D., Stein G.Y., Korenfeld R., Fuchs S.. Predictors and outcomes of infection-related hospital admissions of heart failure patients. PLoS One. 2013; 8: e72476. doi: 10.1371/journal.pone.0072476.
518. Fonarow G.C., Abraham W.T., Albert N.M.; et al. Factors Identified as Precipitating Hospital Admissions for Heart Failure and Clinical Outcomes. Findings From OPTIMIZE-HF. Arch Intern Med. 2008; 168(8): 847 - 854. doi: 10.1001/archinte.168.8.847.
519. Sandoval C., Walter S.D., Krueger P., Smieja M., Smith A., Yusuf S., Loeb M.B. Risk of hospitalization during influenza season among a cohort of patients with congestive heart failure.Epidemiol Infect. 2007; 135: 574 - 582. doi: 10.1017/S095026880600714X
520. Vardeny O., Claggett B., Udell J.A., Packer M., Zile M., Rouleau J., Swedberg K., Desai A.S., Lefkowitz M., Shi V., McMurray J.J.V., Solomon S.D.; PARADIGM-HF Investigators. Influenza vaccination in patients with chronic heart failure: the PARADIGM-HF trial.JACC Heart Fail. 2016; 4: 152 - 158. doi: 10.1016/j.jchf.2015.10.012.
521. Mohseni H., Kiran A., Khorshidi R., Rahimi K. Influenza vaccination and risk of hospitalization in patients with heart failure: a self-controlled case series study.Eur Heart J. 2017; 38: 326 - 333. doi: 10.1093/eurheartj/ehw411.
522. Kopel E., Klempfner R., Goldenberg I. Influenza vaccine and survival in acute heart failure.Eur J Heart Fail. 2014; 16: 264 - 270. doi: 10.1002/ejhf.14.
523. Modin, D., Jorgensen, M.E., Gislason, G., Jensen, J.S., Kober, L., Claggett, B., Hegde, S.M., Solomon, S.D., Torp-Pedersen, C.,  , T. Influenza vaccine in heart failure: cumulative number of vaccinations, frequency, timing, and survival: a Danish Nationwide Cohort Study. Circulation. 2019: 139: 575 - 589. doi: 10.1161/CIRCULATIONAHA.118.036788.
, T. Influenza vaccine in heart failure: cumulative number of vaccinations, frequency, timing, and survival: a Danish Nationwide Cohort Study. Circulation. 2019: 139: 575 - 589. doi: 10.1161/CIRCULATIONAHA.118.036788.
524. Antunes M.M., Duarte G.S., Brito D., Borges M., Costa J., Ferreira J.J., Pinto F.J., Caldeira D., Pneumococcal vaccination in adults at very high risk or with established cardiovascular disease: systematic review and meta-analysis. European Heart Journal - Quality of Care and Clinical Outcomes, qcaa030, https://doi.org/10.1093/ehjqcco/qcaa030.
525. Renal syndromes associated with nonsteroidal antiinflammatory drugs. Clive D.M., Stoff J.S. N Engl J Med. 1984 Mar 1; 310(9): 563 - 72.
526. Prostaglandins in severe congestive heart failure. Relation to activation of the renin--angiotensin system and hyponatremia. Dzau V.J., Packer M., Lilly L.S., Swartz S.L., Hollenberg N.K., Williams G.H. N Engl J Med. 1984 Feb 9; 310(6): 347 - 52.
527. Van den Ouweland F.A., Gribnau F.W., Meyboom R.H. Congestive heart failure due to nonsteroidal anti-inflammatory drugs in the elderly Age Ageing. 1988 Jan; 17(1): 8 - 16.
528. Ungprasert P., Srivali N., Thongprayoon C. Nonsteroidal Anti inflammatory Drugs and Risk of Incident Heart Failure: A Systematic Review and Meta analysis of Observational Studies Clin Cardiol. 2016 Feb; 39(2): 111 - 8. Epub 2015 Dec 31.
529. Doukky R., Avery E., Mangla A., Collado F.M., Ibrahim Z., Poulin M-F, et al. Impact of Dietary Sodium Restriction on Heart Failure Outcomes. JACC: Heart Failure. 2016; 4 (1): 24 - 35. DOI: 10.1016 / j. jchf. 2015.08.007
530. Paterna S., Gaspare P., Fasullo S., Sarullo F.M., Di Pasquale P. Normalsodium diet compared with low-sodium diet in compensated congestive heart failure: is sodium an old enemy or a new friend? Clinical Science. 2008; 114 (3): 221 - 30. DOI: 10.1042 / CS2007019
531. De Vecchis R., Paccone A., Di Maio M. Effects of a Restricted Water Intake on Various Clinical and Laboratory Outcomes in Patients With Heart Failure: A Meta-Analysis of Randomized Controlled Trials. Minerva Cardioangiol. 2020 Feb 20. doi: 10.23736/S0026-4725.20.05072-0. Online ahead of print.
532. Walsh C.R., Larson M.G., Evans J.C., Djousse L., Ellison R.C., Vasan R.S., et al. Alcohol Consumption and Risk for Congestive Heart Failure in the Framingham Heart Study. Annals of Internal Medicine. 2002; 136 (3): 181. DOI: 10.7326 / 0003-4819-136-3-200202050-00005.
533. Harjola V.P., Mullens W., Banaszewski M., Bauersachs J., Brunner-La Rocca H.P., Chioncel O., Collins S.P., Doehner W., Filippatos G.S., Flammer A.J., Fuhrmann V., Lainscak M., Lassus J., Legrand M., Masip J., Mueller C., Papp Z., Parissis J., Platz E., Rudiger A., Ruschitzka F., Schafer A., Seferovic P.M., Skouri H., Yilmaz M.B., Mebazaa A. Organ dysfunction, injury and failure in acute heart failure: from pathophysiology to diagnosis and management. Eur J Heart Fail 2017; 19: 821 - 836.
534. Bjork J.B., Alton K.K., Georgiopoulou V.V., Butler J., Kalogeropoulos A.P. Defining advanced heart failure: a systematic review of criteria used in clinical trials. J Card Fail 2016; 22: 569 - 577
535. Nohria A., Tsang S.W., Fang J.C., Lewis E.F., Jarcho J.A., Mudge G.H., Stevenson L.W. Clinical assessment identifies hemodynamic profiles that predict outcomes in patients admitted with heart failure. J Am Coll Cardiol 2003; 41: 1797 - 1804
536. Chakko S., Woska D., Martinez H., de Marchena E., Futterman L., Kessler K.M., Myerberg R.J. Clinical, radiographic, and hemodynamic correlations in chronic congestive heart failure: conflicting results may lead to inappropriate care. Am J Med 1991; 90: 353 - 359
537. Hummel Y.M., Liu L.C.Y., Lam C.S., Fonseca-Munoz D.F., Damman K., Rienstra M., van der Meer P., Rosenkranz S., van Veldhuisen D.J., Voors A.A., Hoendermis E.S. Echocardiographic estimation of left ventricular and pulmonary pressures in patients with heart failure and preserved ejection fraction: a study utilizing simultaneous echocardiography and invasive measurements. Eur J Heart Fail 2017; 19: 1651 - 1660
538. Quinones M.A., Greenberg B.H., Kopelen H.A., Koilpillai C., Limacher M.C., Shindler D.M., Shelton B.J., Weiner D.H. Echocardiographic predictors of clinical outcome in patients with left ventricular dysfunction enrolled in the SOLVD registry and trials: significance of left ventricular hypertrophy. Studies of Left Ventricular Dysfunction. J Am Coll Cardiol 2000; 35: 1237 - 1244;
539. Wong M., Staszewsky L., Latini R., Barlera S., Glazer R., Aknay N., Hester A., Anand I., Cohn J.N. Severity of left ventricular remodeling defines outcomes and response to therapy in heart failure: Valsartan Heart Failure Trial (Val-HeFT) echocardiographic data. J Am Coll Cardiol 2004; 43: 1892 - 1897
540. Rossi A., Cicoira M., Bonapace S., Golia G., Zanolla L., Franceschini L., Vassanelli C. Left atrial volume provides independent and incremental information compared with exercise tolerance parameters in patients with heart failure and left ventricular systolic dysfunction. Heart 2007; 93: 1420 - 1425
541. Paraskevaidis I.A., Ikonomidis I., Simitsis P., Parissis J., Stasinos V., Makavos G., Lekakis J. Multidimensional contractile reserve predicts adverse outcome in patients with severe systolic heart failure: a 4-year follow-up study. Eur J Heart Fail 2017; 19: 846 - 861
542. Lichtenstein D., Lascols N.,  G., Gepner A.: Ultrasound diagnosis of alveolar consolidation in the critically ill. Intensive Care Med 2004, 30: 276 - 281;
G., Gepner A.: Ultrasound diagnosis of alveolar consolidation in the critically ill. Intensive Care Med 2004, 30: 276 - 281;
543. Platz E., Lewis E.F., Uno H., et al. Detection and prognostic value of pulmonary congestion by lung ultrasound in ambulatory heart failure patients. Eur Heart J 2016; 37: 1244 - 51
544. Wang N.C., Maggioni A.P., Konstam M.A., Zannad F., Krasa H.B., Burnett J.C. Jr, Grinfeld L., Swedberg K., Udelson J.E., Cook T., Traver B., Zimmer C., Orlandi C., Gheorghiade M. Clinical implications of QRS duration in patients hospitalized with worsening heart failure and reduced left ventricular ejection fraction. JAMA 2008; 299: 2656 - 2666
545. Hawkins N.M., Wang D., McMurray J.J., Pfeffer M.A., Swedberg K., Granger C.B., Yusuf S., Pocock S.J., Ostergren J., Michelson E.L., Dunn F.G. Prevalence and prognostic implications of electrocardiographic left ventricular hypertrophy in heart failure: evidence from the CHARM programme. Heart 2007; 93: 59 - 64
546. Mebazaa A., Yilmaz M.B., Levy P., Ponikowski P., Peacock W.F., Laribi S., Ristic A.D., Lambrinou E., Masip J., Riley J.P., McDonagh T., Mueller C., DeFilippi C., Harjola V-P, Thiele H., Piepoli M.F., Metra M., Maggioni A., McMurray J., Dickstein K., Damman K., Seferovic P.M., Ruschitzka F., Leite-Moreira A.F., Bellou A., Anker S.D., Filippatos G. Recommendations on pre-hospital and early hospital management of acute heart failure: a consensus paper from the HFA of the ESC, the European Society of Emergency Medicine and the Society of Academic Emergency Medicine. Eur J Heart Fail 2015; 17: 544 - 558
547. Smith G.L., Lichtman J.H., Bracken M.B., Shlipak M.G., Phillips C.O., DiCapua P., Krumholz H.M. Renal impairment and outcomes in heart failure: systematic review and meta-analysis. J Am Coll Cardiol 2006; 47: 1987 - 1996
548. Horwich T.B., Patel J., MacLellan W.R., Fonarow G.C. Cardiac troponin I is associated with impaired hemodynamics, progressive left ventricular dysfunction, and increased mortality rates in advanced heart failure. Circulation 2003; 108: 833 - 838
549. Perna E.R., Macin S.M., Canella J.P., Augier N., Stival J.L., Cialzeta J.R., Pitzus A.E., Garcia E.H., Obregon R., Brizuela M., Barbagelata A. Ongoing myocardial injury in stable severe heart failure: value of cardiac troponin T monitoring for high-risk patient identification. Circulation 2004; 110: 2376 - 2382.
550. Fonarow G.C., Peacock W.F., Horwich T.B., et al. Usefulness of B-type natriuretic peptide and cardiac troponin levels to predict in-hospital mortality from ADHERE. Am J Cardiol. 2008; 101: 231 - 7.
551. Peacock W.F.I., De Marco T., Fonarow G.C., et al. Cardiac troponin and outcome in acute heart failure. N Engl J Med. 2008; 358: 2117 - 26
552. Fonarow G.C., Peacock W.F., Phillips C.O., Givertz M.M., Lopatin M. Admission B-type natriuretic peptide levels and in-hospital mortality in acute decompensated heart failure. J Am Coll Cardiol 2007; 49: 1943 - 1950
553. Pascual-Figal D.A., Manzano-Fernandez S., Boronat M., Casas T., Garrido I.P., Bonaque J.C., Pastor-Perez F., Valdes M., Januzzi J.L. Soluble ST2, high-sensitivity troponin T- and N-terminal pro-B-type natriuretic peptide: complementary role for risk stratification in acutely decompensated heart failure. Eur J Heart Fail 2011; 13: 718 - 725.
554. Januzzi J.L. Jr, Chen-Tournoux A.A., Moe G. Amino-terminal pro-B-type natriuretic peptide testing for the diagnosis or exclusion of heart failure in patients with acute symptoms. Am J Cardiol. 2008; 101: 29 - 38.
555. Santaguida P.L., Don-Wauchope A.C., Ali U., et al. Incremental value of natriuretic peptide measurement in acute decompensated heart failure (ADHF): a systematic review. Heart Fail Rev. 2014; 19: 507 - 19
556. van Kimmenade R.R., Pinto Y.M., Bayes-Genis A., et al. Usefulness of intermediate amino-terminal pro-brain natriuretic peptide concentrations for diagnosis and prognosis of acute heart failure. Am J Cardiol. 2006; 98: 386 - 90.
557. Bettencourt P., Azevedo A., Pimenta J., et al. N-terminal-pro-brain natriuretic peptide predicts outcome after hospital discharge in heart failure patients. Circulation. 2004; 110: 2168 - 74.
558. Logeart D., Thabut G., Jourdain P., et al. Predischarge B-type natriuretic peptide assay for identifying patients at high risk of re-admission after decompensated heart failure. J Am Coll Cardiol. 2004; 43: 635 - 41.
559. Maisel A., Hollander J.E., Guss D., et al. Primary results of the Rapid Emergency Department Heart Failure Outpatient Trial (REDHOT). A multicenter study of B-type natriuretic peptide levels, emergency department decision making, and outcomes in patients presenting with shortness of breath. J Am Coll Cardiol. 2004; 44: 1328 - 33.
560. Stienen S., Salah K., Eurlings L.W., Bettencourt P., Pimenta J.M., Metra M.,  A., Verdiani V., Bettari L., Lazzarini V., Tijssen J.P., Pinto Y.M., Kok W.E. Challenging the two concepts in determining the appropriate pre-discharge N-terminal pro-brain natriuretic peptide treatment target in acute decompensated heart failure patients: absolute or relative discharge levels? Eur J Heart Fail 2015; 17: 936 - 944
A., Verdiani V., Bettari L., Lazzarini V., Tijssen J.P., Pinto Y.M., Kok W.E. Challenging the two concepts in determining the appropriate pre-discharge N-terminal pro-brain natriuretic peptide treatment target in acute decompensated heart failure patients: absolute or relative discharge levels? Eur J Heart Fail 2015; 17: 936 - 944
561. Park M., Sangean M.C., Volpe M.D.S., Feltrim M.I.Z., Nozawa E., Leite P.F., Passos Amato M.B., Lorenzi-Filho G. Randomized, prospective trial of oxygen, continuous positive airway pressure, and bilevel positive airway pressure by face mask in acute cardiogenic pulmonary edema. Crit Care Med 2004; 32: 2407 - 2415
562. Park J.H., Balmain S., Berry C., Morton J.J., McMurray J.J.V. Potentially detrimental cardiovascular effects of oxygen in patients with chronic left ventricular systolic dysfunction. Heart 2010; 96: 533 - 538
563. Vital F.M.R., Ladeira M.T., Atallah A.N. Non-invasive positive pressure ventilation (CPAP or bilevel NPPV) for cardiogenic pulmonary oedema. Cochrane Database Syst Rev 2013; 5: CD005351
564. Weng C-L, Zhao Y-T, Liu Q-H, Fu C-J, Sun F., Ma Y-L, Chen Y-W, He Q-Y. Meta-analysis: noninvasive ventilation in acute cardiogenic pulmonary edema. Ann Intern Med 2010; 152: 590 - 600
565. Gray A.J., Goodacre S., Newby D.E., Masson M.A., Sampson F., Dixon S., Crane S., Elliott M., Nicholl J. A multicentre randomised controlled trial of the use of continuous positive airway pressure and non-invasive positive pressure ventilation in the early treatment of patients presenting to the emergency department with severe acute cardiogenic pulmonary oedema: the 3CPO Trial. Health Technol Assess 2009; 13: 1 - 106
566. Wuerz R.C., Meador S.A. Effects of prehospital medications on mortality and length of stay in congestive heart failure. Ann Emerg Med 1992; 21: 669 - 674
567. Metra M., Felker G.M, Zaca' V., Bugatti S., Lombardi C., Bettari L., Voors A.A., Gheorghiade M., Dei Cas L. Acute heart failure: multiple clinical profiles and mechanisms require tailored therapy. Int J Cardiol 2010; 144: 175 - 179
568. Wakai A., McCabe A., Kidney R., Brooks S.C., Seupaul R.A., Diercks DB, Salter N, Fermann GJ, Pospisil C. Nitrates for acute heart failure syndromes. Cochrane Database Syst Rev 2013; 8: CD005151
569. Ify R Mordi, Bernadet T Santema,  Kloosterman, Anna-Maria Choy, Michiel Rienstra, Isabelle van Gelder, Stefan D Anker, John G Cleland, Kenneth Dickstein, Gerasimos Filippatos, Pim van der Harst, Hans L Hillege, Marco Metra, Leong L Ng, Wouter Ouwerkerk, Piotr Ponikowski, Nilesh J Samani Dirk J van Veldhuisen, Aeilko H Zwinderman, Faiez Zannad, Adriaan A Voors, Chim C Lang. Prognostic significance of changes in heart rate following uptitration of beta-blockers in patients with sub-optimally treated heart failure with reduced ejection fraction in sinus rhythm versus atrial fibrillation. Clin Res Cardiol. 2019 Jul; 108(7): 797 - 805. doi: 10.1007/s00392-018-1409-x. Epub 2019 Jan 4.
Kloosterman, Anna-Maria Choy, Michiel Rienstra, Isabelle van Gelder, Stefan D Anker, John G Cleland, Kenneth Dickstein, Gerasimos Filippatos, Pim van der Harst, Hans L Hillege, Marco Metra, Leong L Ng, Wouter Ouwerkerk, Piotr Ponikowski, Nilesh J Samani Dirk J van Veldhuisen, Aeilko H Zwinderman, Faiez Zannad, Adriaan A Voors, Chim C Lang. Prognostic significance of changes in heart rate following uptitration of beta-blockers in patients with sub-optimally treated heart failure with reduced ejection fraction in sinus rhythm versus atrial fibrillation. Clin Res Cardiol. 2019 Jul; 108(7): 797 - 805. doi: 10.1007/s00392-018-1409-x. Epub 2019 Jan 4.
570. Simpson J., Castagno D., Doughty R.N., Poppe K.K., Earle N., Squire I., Richards M., Andersson B., Ezekowitz J.A., Komajda M., Petrie M.C., McAlister F.A., Gamble G.D., Whalley G.A., McMurray JJ. Is heart rate a risk marker in patients with chronic heart failure and concomitant atrial fibrillation? Results from the MAGGIC meta-analysis. Eur J Heart Fail 2015; 17:1182 - 1191
571. Hou Z.Y., Chang M.S., Chen C.Y., Tu M.S., Lin S.L., Chiang H.T., Woosley R.L. Acute treatment of recent-onset atrial fibrillation and flutter with a tailored dosing regimen of intravenous amiodarone. A randomized, digoxin-controlled study. Eur Heart J 1995; 16: 521 - 528
572. Delle Karth G., Geppert A., Neunteufl T., Priglinger U., Haumer M., Geschwandtner M., Siostrzonek P., Heinz G. Amiodarone versus diltiazem for rate control in critically ill patients with atrial tachyarrhythmias. Crit Care Med 2001; 29: 1149 - 1153
573. Clemo H., Wood M., Gilligan D., Ellenbogen K. Intravenous amiodarone for acute heart rate control in the critically ill patient with atrial tachyarrhythmias. Am J Cardiol 1998; 81: 594 - 598.
574. Prins K.W., Neill J.M., Tyler J.O., Eckman P.M., Duval S. Effects of beta-blocker withdrawal in acute decompensated heart failure: a systematic review and meta-analysis. JACC Heart Fail 2015; 3: 647 - 653.
575. Komajda M., Cowie M.R., Tavazzi L., Ponikowski P., Anker S.D., Filippatos G.S. Physicians' guideline adherence is associated with better prognosis in outpatients with heart failure with reduced ejection fraction: the QUALIFY international registry. Eur J Heart Fail 2017; 19: 1414 - 1423; Ertl G., Angermann C.E., Bekeredjian R., Beyersdorf F., ![]() G., Gummert J., Katus H.A., Kindermann I., Pauschinger M., Perings S., Raake P.W.J.,
G., Gummert J., Katus H.A., Kindermann I., Pauschinger M., Perings S., Raake P.W.J., ![]() S., Scheidt Wv, Welz S.,
S., Scheidt Wv, Welz S., ![]() M. Aufbau und Organisation von Herzinsuffizienz-Netzwerken (HF-NETs) und Herzinsuffizienz-Einheiten ("Heart Failure Units", HFUs) zur Optimierung der Behandlung der akuten und chronischen Herzinsuffizienz. Der Kardiologe 2016; 10: 222 - 235
M. Aufbau und Organisation von Herzinsuffizienz-Netzwerken (HF-NETs) und Herzinsuffizienz-Einheiten ("Heart Failure Units", HFUs) zur Optimierung der Behandlung der akuten und chronischen Herzinsuffizienz. Der Kardiologe 2016; 10: 222 - 235
576. Voors A.A., Ouwerkerk W., Zannad F., van Veldhuisen DJ, Samani N.J., Ponikowski P., Ng L.L., Metra M, Ter Maaten J.M., Lang C.C., Hillege H.L., van der Harst P., Filippatos G., Dickstein K., Cleland J.G., Anker S.D., Zwinderman A.H. Development and validation of multivariable models to predict mortality and hospitalization in patients with heart failure. Eur J Heart Fail 2017; 19: 627 - 634
577. Lund L.H., Aaronson K.D., Mancini D.M. Predicting survival in ambulatory patients with severe heart failure on beta-blocker therapy. Am J Cardiol 2003; 92: 1350 - 1354
578. Wachter R. Senni M., Belohlavek J., Straburzynska-Migaj E., Witte K.K., Kobalava Z., Fonseca C., Goncalvesova E., Cavusoglu Y., Fernandez A., Chaaban S.,  E., Pouleur A.C., Mueller C., Tribouilloy C., Lonn E., Al Buraiki J., Gniot J., Mozheiko M., Lelonek M.,
E., Pouleur A.C., Mueller C., Tribouilloy C., Lonn E., Al Buraiki J., Gniot J., Mozheiko M., Lelonek M., ![]() A., Schwende H. Initiation of sacubitril/valsartan in haemodynamically stabilised heart failure patients inhospital or early after discharge: Primary results of the randomised TRANSITION study. Eur J Heart Fail. 2019 doi: 10.1002/ejhf.1498
A., Schwende H. Initiation of sacubitril/valsartan in haemodynamically stabilised heart failure patients inhospital or early after discharge: Primary results of the randomised TRANSITION study. Eur J Heart Fail. 2019 doi: 10.1002/ejhf.1498
579. Adams K.F., Abraham W.T., Yancy C.W., Boscardin W.J. Risk stratification for inhospital mortality in acutely decompensated heart failure classification and regression tree analysis. JAMA 2015; 293: 572 - 580
580. Thorvaldsen T., Benson L., Stahlberg M., Dahlstrom U., Edner M., Lund L.H. Triage of patients with moderate to severe heart failure: who should be referred to a heart failure center? J Am Coll Cardiol 2014; 63: 661 - 671.
581. Jonkman N.H., Westland H., Groenwold R.H., ![]() S., Atienza F., Blue L.,
S., Atienza F., Blue L.,  de la Porte PW, DeWalt DA, Hebert P.L., Heisler M., Jaarsma T., Kempen GI, Leventhal ME, Lok DJ,
de la Porte PW, DeWalt DA, Hebert P.L., Heisler M., Jaarsma T., Kempen GI, Leventhal ME, Lok DJ,  J.,
J., ![]() J., Otsu H., Peters-Klimm F., Rich M.W., Riegel B.,
J., Otsu H., Peters-Klimm F., Rich M.W., Riegel B.,  A., Tsuyuki R.T., van Veldhuisen D.J., Trappenburg J.C., Schuurmans M.J., Hoes A.W. Do Self-Management Interventions Work in Patients With Heart Failure? An Inpidual Patient Data Meta-Analysis. Circulation. 2016 Mar 22; 133: 1189 - 98
A., Tsuyuki R.T., van Veldhuisen D.J., Trappenburg J.C., Schuurmans M.J., Hoes A.W. Do Self-Management Interventions Work in Patients With Heart Failure? An Inpidual Patient Data Meta-Analysis. Circulation. 2016 Mar 22; 133: 1189 - 98
582. Ouwerkerk W., Voors A.A., Anker S.D., Cleland J.G., Dickstein K., Filippatos G., van der Harst P., Hillege H.L., Lang C.C., Ter Maaten J.M., Ng L.L., Ponikowski P., Samani N.J., van Veldhuisen D.J., Zannad F., Metra M., Zwinderman A.H. Determinants and clinical outcome of uptitration of ACE-inhibitors and beta-blockers in patients with heart failure: a prospective European study. Eur Heart J. 2017; 38: 1883 - 1890
583. Iakobishvili Z., Cohen E., Garty M., Behar S., Shotan A., Sandach A., Gottlieb S., Mager A., Battler A., Hasdai D. Use of intravenous morphine for acute decompensated heart failure in patients with and without acute coronary syndromes. Acute Card Care 2011; 13: 76 - 80
584. Peacock W.F., Hollander J.E., Diercks D.B., Lopatin M., Fonarow G., Emerman C.L. Morphine and outcomes in acute decompensated heart failure: an ADHERE analysis. Emerg Med J 2008; 25: 205 - 209
585. Publication Committee for the VMAC Investigators (Vasodilatation in the Management of Acute CHF). Intravenous nesiritide vs nitroglycerin for treatment of decompensated congestive heart failure: a randomized controlled trial. JAMA 2002; 287: 1531 - 1540
586. Felker G.M., Lee K.L., Bull D.A., Redfield M.M., Stevenson L.W., Goldsmith S.R., LeWinter M.M., Deswal A., Rouleau J.L., Ofili E.O., Anstrom K.J., Hernandez A.F., McNulty S.E., Velazquez E.J., Kfoury A.G., Chen H.H., Givertz M.M., Semigran M.J., Bart B.A., Mascette A.M., Braunwald E., O'Connor C.M. Diuretic strategies in patients with acute decompensated heart failure. N Engl J Med 2011; 364: 797 - 805
587. Jentzer J.C., DeWald T.A., Hernandez A.F. Combination of loop diuretics with thiazide-type diuretics in heart failure. J Am Coll Cardiol 2010; 56: 1527 - 1534
588. De Backer D., Biston P., Devriendt J., Madl C., Chochrad D, Aldecoa C, Brasseur A, Defrance P, Gottignies P, Vincent J-L. Comparison of dopamine and norepinephrine in the treatment of shock. N Engl J Med 2010; 362: 779 - 789.
589. Cuffe M.S., Califf R.M., Adams K.F. Jr, Benza R., Bourge R., Colucci W.S., Massie B.M., O'Connor C.M., Pina I., Quigg R., Silver M.A., Gheorghiade M. Short-term intravenous milrinone for acute exacerbation of chronic heart failure: a randomized controlled trial. JAMA 2002; 287: 1541 - 1547
590. Packer M., Colucci W., Fisher L., Massie B.M., Teerlink J.R., Young J., Padley R.J., Thakkar R., Delgado-Herrera L., Salon J., Garratt C., Huang B., Sarapohja T. Effect of levosimendan on the short-term clinical course of patients with acutely decompensated heart failure. JACC Heart Fail 2013; 1: 103 - 111
591. O'Connor C.M., Gattis W.A., Uretsky B.F., Adams K.F. Jr, McNulty S.E., Grossman S.H., McKenna W.J., Zannad F., Swedberg K., Gheorghiade M., Califf R.M. Continuous intravenous dobutamine is associated with an increased risk of death in patients with advanced heart failure: insights from the Flolan International Randomized Survival Trial (FIRST). Am Heart J 1999; 138(1 Pt 1): 78 - 86
592. Silvetti S., Belletti A., Fontana A., Pollesello P. Rehospitalization after intermittent levosimendan treatment in advanced heart failure patients: a meta-analysis of randomized trials. ESC Heart Fail 2017; 4: 595 - 604
593. Belletti A., Castro M.L., Silvetti S., Greco T., Biondi-Zoccai G., Pasin L., Zangrillo A., Landoni G. The effect of inotropes and vasopressors on mortality: a meta-analysis of randomized clinical trials. Br J Anaesth 2015; 115: 656 - 675
594. Dentali F., Douketis J.D., Gianni M., Lim W., Crowther M. Meta-analysis: anticoagulant prophylaxis to prevent symptomatic venous thromboembolism in hospitalized medical patients. Ann Intern Med 2007; 146: 278 - 288
595. Sintek M.A., Gdowski M., Lindman B.R., Nassif M., Lavine K.J., Novak E., Bach R.G., Silvestry S.C., Mann D.L., Joseph S.M. Intra-aortic balloon counterpulsation in patients with chronic heart failure and cardiogenic shock: clinical response and predictors of stabilization. J Card Fail 2015; 21: 868 - 876; Saffarzadeh A., Bonde P. Options for temporary mechanical circulatory support. J Thorac Dis 2015; 7: 2102 - 2111
596. Rogers J.G., Pagani F.D., Tatooles A.J., Bhat G., Slaughter M.S., Birks E.J., Boyce S.W., Najjar S.S., Jeevanandam V., Anderson A.S., Gregoric I.D., Mallidi H., Leadley K., Aaronson K.D., Frazier O.H., Milano C.A. Intrapericardial Left Ventricular Assist Device for Advanced Heart Failure. N Engl J Med. 2017; 376: 451 - 460.
597. Mehra M.R., Goldstein D.J., Uriel N., Cleveland J.C. Jr, Yuzefpolskaya M., Salerno C., Walsh M.N., Milano C.A., Patel C.B., Ewald G.A., Itoh A., Dean D., Krishnamoorthy A., Cotts W.G., Tatooles A.J., Jorde U.P., Bruckner B.A., Estep J.D., Jeevanandam V., Sayer G., Horstmanshof D., Long J.W., Gulati S., Skipper E.R., O'Connell J.B., Heatley G., Sood P., Naka Y.; MOMENTUM 3 Investigators. Two-Year Outcomes with a Magnetically Levitated Cardiac Pump in Heart Failure. N Engl J Med. 2018; 378: 1386 - 1395.
598. John R., Long J.W., Massey H.T., et al. Outcomes of a multicenter trial of the Levitronix CentriMag ventricular assist system for short-term circulatory support. J Thorac Cardiovasc Surg. 2011; 141(4): 932 - 939.
599. Riebandt J., Haberl T., Mahr S., Laufer G., Rajek A., Steinlechner B., Schima H., Zimpfer D. Preoperative patient optimization using extracorporeal life support improves outcomes of INTERMACS Level I patients receiving a permanent ventricular assist device. Eur J Cardiothorac Surg. 2014 Sep; 46(3): 486 - 92; discussion 492. doi: 10.1093/ejcts/ezu093. Epub 2014 Mar 18
600. Беленков Ю.Н., Мареев В.Ю. Принципы рационального лечения хронической сердечной недостаточности. - М.: Медиа Медика; 2000. 266 с.
601. Guyatt G.H., Thompson P.J., Berman L.B., Sullivan M.J., Townsend M., Jones N.L., et al. The 6-minute walk: a new measure of exercise capacity in patients with chronic heart failure. Can Med Assoc J. 1985; 132(8): 919
602. Enright P.L. The six-minute walk test. Respir Care. 2003; 48(8): 783 - 5.
603. Faggiano P., D'Aloia A., Gualeni A., Brentana L., Cas L.D. The 6 minute walking test in chronic heart failure: indications, interpretation and limitations from a review of the literature. Eur J Heart Fail. 2004; 6(6): 687 - 91.
604.  D., Bellwon J., Rynkiewicz A., Elkady M.A. Prognostic value of the six-minute walk test in heart failure patients undergoing cardiac surgery: a literature review. Rehabil Res Pract. 2013; doi: 10.1155/2013/965494.
D., Bellwon J., Rynkiewicz A., Elkady M.A. Prognostic value of the six-minute walk test in heart failure patients undergoing cardiac surgery: a literature review. Rehabil Res Pract. 2013; doi: 10.1155/2013/965494.
605. Ingle L., Cleland J.G., Clark A.L. The long-term prognostic significance of 6-minute walk test distance in patients with chronic heart failure. Biomed Res Int. 2014; 2014: 505969
606. Ingle L., Cleland J.G., Clark A.L. The relation between repeated 6-minute walk test performance and outcome in patients with chronic heart failure. Ann Phys Rehabil Med. 2014; 57(4): 244 - 53
607. Pollentier B., Irons S.L., Benedetto C.M., DiBenedetto A.M., Loton D., Seyler R.D., et al. Examination of the six minute walk test to determine functional capacity in people with chronic heart failure: a systematic review. Cardiopulm Phys Ther J. 2010; 21(1): 13 - 21
608. Palau P.,  E.,
E., ![]() E., Sanchis J., Santas E.,
E., Sanchis J., Santas E., ![]() J. Six-minute walk test in moderate to severe heart failure with preserved ejection fraction: useful for functional capacity assessment? Int J Cardiol. 2016; 203: 800 - 2
J. Six-minute walk test in moderate to severe heart failure with preserved ejection fraction: useful for functional capacity assessment? Int J Cardiol. 2016; 203: 800 - 2
609. Forman D.E., Fleg J.L., Kitzman D.W., Brawner C.A., Swank A.M., McKelvie R.S., et al. 6-min walk test provides prognostic utility comparable to cardiopulmonary exercise testing in ambulatory outpatients with systolic heart failure. J Am Coll Cardiol. 2012; 60(25): 2653 - 61
610. Kaminsky L.A., Tuttle M.S. Functional assessment of heart failure patients. Heart Fail Clin. 2015; 11(1): 29 - 36
Приложение А1
СОСТАВ РАБОЧЕЙ ГРУППЫ
Рабочая группа по подготовке текста рекомендаций
Президиум: Терещенко С.Н. (Москва), проф., д.м.н.
Галявич А.С. (Казань), проф., д.м.н.
Рабочая группа
Агеев Ф.Т., проф., д.м.н.
Арутюнов Г.П., член-корр. РАН, проф., д.м.н.
Беграмбекова Ю.Л., к.м.н.
Беленков Ю.Н., академик РАН, проф., д.м.н.
Бойцов С.А., академик РАН, проф., д.м.н.
Васюк Ю.А., проф., д.м.н.
Гарганеева А.А., проф., д.м.н.
Гендлин Г.Е., проф., д.м.н.
Гиляревский С.Р., проф., д.м.н.
Глезер М.Г., проф., д.м.н.
Готье С.В., академик РАН, проф., д.м.н.
Гупало Е.М., к.м.н.
Довженко Т.В., проф., д.м.н.
Драпкина О.М., член-корр. РАН, проф., д.м.н.
Дупляков Д.В., проф., д.м.н.
Жиров И.В., д.м.н.
Затейщиков Д.А., проф., д.м.н.
Кобалава Ж.Д., член.-корр. РАН, проф., д.м.н.
Козиолова Н.А., проф., д.м.н.
Коротеев А.В., проф., д.м.н.
Либис Р.А., проф., д.м.н.
Лопатин Ю.М., проф., д.м.н.
Мареев В.Ю., проф., д.м.н.
Мареев Ю.В., к.м.н.
Мацкеплишвили С.Т., член-корр. РАН, проф., д.м.н.
Насонова С.Н., к.м.н.
Нарусов О.Ю., к.м.н.
Недошивин А.О., проф., д.м.н.
Овчинников А.Г., д.м.н.
Орлова Я.А. проф., д.м.н.
Перепеч Н.Б., проф., д.м.н.
Самко А.Н., проф., д.м.н.
Саидова М.А., проф., д.м.н.
Сафиуллина А.А., к.м.н.
Ситникова М.Ю., проф., д.м.н.
Скворцов А.А., д.м.н.
Скибицкий В.В., проф., д.м.н.
Стукалова О.В., к.м.н.
Тарловская Е.И., проф., д.м.н.
Терещенко А.С., к.м.н.
Ускач Т.М., д.м.н.
Чесникова А.И., проф., д.м.н.
Фомин И.В., проф., д.м.н.
Шевченко А.О., член-корр. РАН, проф., д.м.н.
Шапошник И.И., проф., д.м.н.
Шария М.А., д.м.н.
Шляхто Е.В., академик РАН, проф., д.м.н.
Явелов И.С., д.м.н.
Якушин С.С., проф., д.м.н.
Члены Рабочей группы подтвердили отсутствие финансовой поддержки/конфликта интересов. В случае сообщения о наличии конфликта интересов член(ы) рабочей группы был(и) исключен(ы) из обсуждения разделов, связанных с областью конфликта интересов.
Приложение А2
МЕТОДОЛОГИЯ РАЗРАБОТКИ КЛИНИЧЕСКИХ РЕКОМЕНДАЦИЙ
Вследствие того, что члены Российского кардиологического общества входят в состав Европейского общества кардиологов и также являются его членами, все рекомендации Европейского общества кардиологов (ЕОК) формируются с участием российских экспертов, которые являются соавторами европейских рекомендаций. Таким образом, существующие рекомендации ЕОК отражают общее мнение ведущих российских и европейских кардиологов. В связи с этим формирование Национальных рекомендаций проводилось на основе рекомендаций ЕОК, с учетом национальной специфики, особенностей обследования, лечения, учитывающих доступность медицинской помощи. По этой причине в тексте настоящих клинических рекомендаций, одновременно использованы две шкалы оценки достоверности доказательств тезисов рекомендаций: уровни достоверности доказательств ЕОК с УУР и УДД. Добавлены классы рекомендаций ЕОК, позволяющие оценить необходимость выполнения тезиса рекомендаций (Таблицы П1, П2, П3, П4, П5).
Таблица П1. Классы показаний согласно рекомендациям Европейского Общества Кардиологов (ЕОК).
Класс рекомендаций ЕОК
Определение
Предлагаемая формулировка
I
Доказано или общепризнанно, что диагностическая процедура, вмешательство/ лечение являются эффективными и полезными
Рекомендовано/показано
II
Противоречивые данные и/или мнения об эффективности/пользе диагностической процедуры, вмешательства, лечения
Целесообразно применять
IIa
Большинство данных/ мнений в пользу эффективности/пользы диагностической процедуры, вмешательства, лечения
IIb
Эффективность/польза диагностической процедуры, вмешательства, лечения установлены менее убедительно
Можно применять
III
Данные или единое мнение, что диагностическая процедура, вмешательство, лечение бесполезны/неэффективны, а в ряде случаев могут приносить вред.
Не рекомендуется применять
Таблица П2. Уровни достоверности доказательств согласно рекомендациям Европейского Общества Кардиологов (ЕОК).
Уровни достоверности доказательств ЕОК
A
Данные многочисленных рандомизированных клинических исследований или мета-анализов
B
Данные получены по результатам одного рандомизированного клинического исследования или крупных нерандомизированных исследований
C
Согласованное мнение экспертов и/или результаты небольших исследований, ретроспективных исследований, регистров
Таблица П3. Шкала оценки уровней достоверности доказательств (УДД) для методов диагностики (диагностических вмешательств).
УДД
Расшифровка
1
Систематические обзоры исследований с контролем референсным методом или систематический обзор рандомизированных клинических исследований с применением мета-анализа
2
Отдельные исследования с контролем референсным методом или отдельные рандомизированные клинические исследования и систематические обзоры исследований любого дизайна, за исключением рандомизированных клинических исследований, с применением мета-анализа
3
Исследования без последовательного контроля референсным методом или исследования с референсным методом, не являющимся независимым от исследуемого метода или нерандомизированные сравнительные исследования, в том числе когортные исследования
4
Несравнительные исследования, описание клинического случая
5
Имеется лишь обоснование механизма действия или мнение экспертов
Таблица П4. Шкала оценки уровней достоверности доказательств (УДД) для методов профилактики, лечения и реабилитации (профилактических, лечебных, реабилитационных вмешательств).
УДД
Расшифровка
1
Систематический обзор РКИ с применением мета-анализа
2
Отдельные РКИ и систематические обзоры исследований любого дизайна, за исключением РКИ, с применением мета-анализа
3
Нерандомизированные сравнительные исследования, в т.ч. когортные исследования
4
Несравнительные исследования, описание клинического случая или серии случаев, исследования "случай-контроль"
5
Имеется лишь обоснование механизма действия вмешательства (доклинические исследования) или мнение экспертов
Таблица П5. Шкала оценки уровней убедительности рекомендаций (УУР) для методов профилактики, диагностики, лечения и реабилитации (профилактических, диагностических, лечебных, реабилитационных вмешательств).
УУР
Расшифровка
A
Сильная рекомендация (все рассматриваемые критерии эффективности (исходы) являются важными, все исследования имеют высокое или удовлетворительное методологическое качество, их выводы по интересующим исходам являются согласованными)
B
Условная рекомендация (не все рассматриваемые критерии эффективности (исходы) являются важными, не все исследования имеют высокое или удовлетворительное методологическое качество и/или их выводы по интересующим исходам не являются согласованными)
C
Слабая рекомендация (отсутствие доказательств надлежащего качества (все рассматриваемые критерии эффективности (исходы) являются неважными, все исследования имеют низкое методологическое качество и их выводы по интересующим исходам не являются согласованными)
Порядок обновления клинических рекомендаций.
Механизм обновления клинических рекомендаций предусматривает их систематическую актуализацию - не реже чем один раз в три года или при появлении новой информации о тактике ведения пациентов с данным заболеванием. Решение об обновлении принимает МЗ РФ на основе предложений, представленных медицинскими некоммерческими профессиональными организациями. Сформированные предложения должны учитывать результаты комплексной оценки лекарственных препаратов, медицинских изделий, а также результаты клинической апробации.
Приложение А3
СВЯЗАННЫЕ ДОКУМЕНТЫ
Приложение А3-1
ПРАКТИЧЕСКИЕ АСПЕКТЫ ПРИМЕНЕНИЯ ИАПФ У ПАЦИЕНТОВ ХСННФВ
Противопоказания к назначению:
- ангионевротический отек в анамнезе;
- сухой кашель;
- ранее выявленный двусторонний стеноз почечных артерий;
- беременность.
Применение с осторожностью/под контролем специалиста-кардиолога:
- значимая гиперкалиемия (K +> 5,0 ммоль/л);
- значимые нарушения функции почек (уровень креатинина > 221 мкмоль/л или > 2,5 мг/дл);
- симптоматическая или выраженная бессимптомная артериальная гипотензия.
Лекарственные взаимодействия, требующие особого внимания:
- калийсберегающие диуретики;
- альдостерона антагонисты (спиронолактон**, эплеренон);
- терапия антагонистами рецепторов ангиотензина II (АРА);
- НПВП (нестероидные противовоспалительные препараты).
- сульфометоксазол + триметоприм,
- заменители поваренной соли с высоким содержанием калия
Алгоритм назначения иАПФ:
- начало терапии иАПФ рекомендовано при уровне систолического АД не менее 85 мм рт. ст;
- начинать с низких доз, в случае склонности пациента к гипотонии стартовая доза может быть уменьшена в 2 раза;
- титровать медленно, удваивать дозу не чаще, чем 1 раз в 2 недели;
- всегда стремиться к достижению целевой дозы, или, если это невозможно, максимально переносимой дозы;
- назначение даже минимальных доз иАПФ всегда лучше, чем их отсутствие;
- контроль уровня АД и биохимический анализ крови (мочевина, креатинин, K+) через 1 - 2 недели после начала и через 1 - 2 недели после окончательного титрования дозы;
- при исходно сниженной скорости клубочковой фильтрации (СКФ) менее 60 мл/час и у пожилых пациентов доза иАПФ может быть снижена относительно максимально рекомендованной;
- необходимо информировать пациентов о целях рекомендованной терапии, возможных побочных эффектах, что может повысить приверженность пациента к проводимой терапии.
Вероятные проблемы и варианты их решения:
Бессимптомная гипотония:
Обычно не требует изменений в терапии.
Симптоматическая гипотония:
- при наличии головокружения, дурноты, слабости и снижения АД следует пересмотреть необходимость в применении органических нитратов и других вазодилататоров; сместить прием иАПФ на вечерние часы;
- при отсутствии признаков/симптомов застоя жидкости, рассмотреть возможность снижения дозы диуретиков;
- если и эти меры не решают проблемы - обратиться за консультацией специалиста-кардиолога.
Кашель:
- кашель может быть не только побочным эффектом применения иАПФ, но и является симптомом ХСН, может быть связан с курением, другими заболеваниями легких, в том числе раком легких;
- кашель также является симптомом отека легких (особенно впервые возникший, усиливающийся за достаточно короткий промежуток времени);
- если вы уверены, что кашель связан именно с назначением ингибитора АПФ (кашель прекращается при отмене иАПФ и возвращается вновь при возобновлении терапии), необходимо оценить его интенсивность. При редком кашле - терапия может быть продолжена. В остальных случаях иАПФ должен быть заменен на АРА.
Ухудшение функции почек:
- после начала терапии иАПФ возможно повышение уровня мочевины, креатинина и K+ крови, однако, если эти изменения не значимые и бессимптомные - нет необходимости вносить изменения в терапию;
- после начала терапии иАПФ допустимо увеличение уровня креатинина на 50% выше исходных значений, или до 226 мкмоль/л (3,0 мг/дЛ) или снижения СКФ до 25 мл/мин/1,73 м2;
- так же допустимо увеличение калия до уровня <= 5,5 ммоль/л;
- если после начала терапии иАПФ наблюдается чрезмерное увеличение концентрации мочевины, креатинина и калия крови - необходимо отменить все препараты, обладающие возможным нефротоксическим эффектом (например, НПВП), калийсберегающие диуретики; перевести пациента на прием иАПФ с двойным путем выведения (печень - почки) - фозиноприл, спираприл, рамиприл; уменьшить дозу иАПФ в 2 раза; только после этого рассмотреть вопрос о снижении дозы/отмене альдостерона антагонистов (консультация специалиста-кардиолога);
- повторное биохимическое исследование крови необходимо провести в течение 1 - 2 недель;
- при увеличении концентрации калия > 5.5 ммоль/л, креатинина более чем на 100% или до уровня 310 мкмоль/л (3,5 мг/дЛ) или снижения СКФ < 20 мл/мин/1,73 м2, следует прекратить прием иАПФ и обратиться за консультацией к специалистам (кардиолог, нефролог).
Необходим тщательный контроль биохимических показателей крови до их нормализации.
Приложение А3-2
ПРАКТИЧЕСКИЕ АСПЕКТЫ
ПРИМЕНЕНИЯ БЕТА-АДРЕНОБЛОКАТОРОВ У ПАЦИЕНТОВ ХСННФВ
Противопоказания:
- Бронхиальная астма.
- Симптомная брадикардия (< 50 уд/мин).
- Симптомная гипотония (< 85 мм рт. ст.).
- Атриовентрикулярная блокада II и более степени.
- Тяжелый облитерирующий атеросклероз.
Применение с осторожностью/под контролем специалиста-кардиолога:
- Тяжелая ХСН (IV ФК).
- Ухудшение симптомов ХСН в настоящее время, или в течение 4-х предыдущих недель (например, госпитализация по поводу нарастания симптомов ХСН).
- Нарушение проводимости или наличие брадикардии < 60 уд/мин.
- Гипотония (бессимптомная)/низкое АД (систолическое АД < 90 мм рт. ст.).
- Наличие симптомов декомпенсации: сохранение признаков застоя жидкости, повышенного давления в яремной вене, асцита, периферических отеков - в этом случае назначение ![]() не рекомендовано, но продолжение терапии целесообразно (если
не рекомендовано, но продолжение терапии целесообразно (если ![]() уже были назначены ранее), при необходимости, в уменьшенной дозе. При наличии симптомов выраженной гипоперфузии возможна полная отмена терапии
уже были назначены ранее), при необходимости, в уменьшенной дозе. При наличии симптомов выраженной гипоперфузии возможна полная отмена терапии ![]() , с последующим обязательным ее возобновлением при стабилизации состояния перед выпиской из стационара.
, с последующим обязательным ее возобновлением при стабилизации состояния перед выпиской из стационара.
Комбинации с лекарственными препаратами, требующие особой осторожности:
- верапамил**/дилтиазем (прием этих препаратов должен быть прекращен);
- дигоксин**, амиодарон**;
Когда можно начинать терапию бета-адреноблокаторами:
- у всех пациентов стабильной ХСН (решение о возможности назначения ![]() пациентам с тяжелой ХСН IV ФК принимается специалистом-кардиологом);
пациентам с тяжелой ХСН IV ФК принимается специалистом-кардиологом);
- назначение терапии ![]() не рекомендуется у нестабильных пациентов с декомпенсированной ХСН.
не рекомендуется у нестабильных пациентов с декомпенсированной ХСН.
Тактика назначения:
- перед началом терапии бета-адреноблокатором пациент должен находиться на терапии иАПФ (практически во всех случаях, за редким исключением) и мочегонными препаратами. Дозы иАПФ не должны быть максимальными, что облегчит последующую титрацию ![]() ;
;
- начинать необходимо всегда с низких доз;
- титровать медленно, удваивать дозу не чаще, чем 1 раз в 2 недели;
- всегда стремиться к достижению целевой дозы, или, если это невозможно, максимально переносимой дозы;
- назначение самых малых доз ![]() всегда лучше, нежели чем отсутствие терапии
всегда лучше, нежели чем отсутствие терапии ![]() в принципе;
в принципе;
- необходимо регулярно контролировать ЧСС, АД, клиническое состояние (особенно симптомы застоя жидкости, массу тела);
- рекомендован жесткий ежедневный контроль веса пациента - в случае его внезапного увеличения необходимо незамедлительное увеличение дозы мочегонных вплоть до достижения пациентом исходных показателей массы тела;
- контролировать биохимический анализ крови через 1 - 2 недели после начала терапии и через 1 - 2 недели после последней титрации дозы препарата.
Меры предосторожности:
- Нарастание симптомов/признаков ХСН (например, усиление одышки, усталости, отеков, увеличение веса):
- при нарастании признаков застоя жидкости необходимо увеличить дозу диуретика и/или вдвое уменьшить дозу ![]() (при неэффективности увеличения дозы диуретика);
(при неэффективности увеличения дозы диуретика);
- при выраженной слабости вдвое уменьшить дозу бета-адреноблокаторов (в случае крайней необходимости - требуется редко);
- при серьезном ухудшении симптомов ХСН после начала терапии необходимо вдвое уменьшить дозу ![]() или прекратить прием (только в случае крайней необходимости); требуется консультация специалиста-кардиолога;
или прекратить прием (только в случае крайней необходимости); требуется консультация специалиста-кардиолога;
- при отсутствии улучшения состояния пациента в течение 1 - 2 недель после проведенной коррекции лечения - необходима консультация специалиста-кардиолога.
Брадикардия:
- при ЧСС < 50 уд/мин и ухудшении симптомов ХСН рекомендовано вдвое сократить дозу ![]() . При наличии выраженного ухудшения возможна полная отмена препарата (требуется редко);
. При наличии выраженного ухудшения возможна полная отмена препарата (требуется редко);
- обязательна регистрация ЭКГ для исключения развития блокад и нарушений проводимости сердца;
- необходимо решить вопрос о целесообразности применения других лекарственных препаратов, способных так же влиять на ЧСС, например, дигоксина** и амиодарона**;
- обратиться за консультацией специалиста-кардиолога.
Бессимптомная гипотония:
Как правило, не требует никаких изменений в терапии.
Симптоматическая гипотония:
- пересмотреть необходимость приема органических нитратов, других сосудорасширяющих препаратов;
- при отсутствии признаков/симптомов застоя жидкости, рассмотреть возможность снижения дозы диуретиков;
- если и эти меры не решают проблемы - обратиться за консультацией специалиста-кардиолога.
- Примечания: бета-адреноблокаторы не следует отменять внезапно без крайней необходимости (есть риск развития синдрома "рикошета", усиления ишемии/развития инфаркта миокарда, аритмии) - в этой связи консультацию специалиста желательно провести до прекращения лечения.
Приложение А3-3
ПРАКТИЧЕСКИЕ АСПЕКТЫ
ПРИМЕНЕНИЯ АЛЬДОСТЕРОНА АНТАГОНИСТОВ У ПАЦИЕНТОВ С ХСН-ХНФВ
Применение с осторожностью/консультация специалиста-кардиолога в следующих случаях:
- до назначения альдостерона антагонистов концентрация K+ в крови > 5,0 ммоль/л;
- серьезное нарушение функции почек (креатинин крови > 221 мкмоль/л или 2,5 мг/дЛ или снижение СКФ < 3 0 мл/мин/1,73 м2).
Лекарственные взаимодействия возможны в случае применения:
- препаратов, содержащих K+ добавки/Калийсберегающие диуретики, иАПФ, АРА, НПВП;
- "низко солевые" заменители с высоким содержанием K+
- сульфометоксазол + триметоприм;
- при использовании эплеренона - сильные ингибиторы CYP3A4 (кетоконазол, итраконазол, кларитромицин**, ритонавир).
Алгоритм назначения:
- начинать лечение необходимо с малых доз;
- контроль K+ и креатинина крови через 1, 4, 8 и 12 недель; 6, 9 и 12 месяцев; далее каждые 6 месяцев лечения;
- в случае, если при применении стартовых доз АМКР происходит увеличение концентрации K+ выше 5,5 ммоль/л или креатинина выше 221 мкмоль/л (2,5 мг/дЛ) или снижения СКФ < 30 мл/мин/1,73 м2 необходимо уменьшить дозу препарата до 25 мг/через день и тщательно мониторировать K+ и креатинин крови;
- в случае увеличения концентрации K+ >= 6,0 ммоль/л или креатинина выше 310 мкмоль/л (3,5 мг/дЛ) или снижения СКФ < 30 мл/мин/1,73 м2 необходимо немедленно прекратить лечение спиронолактоном** или эплереноном и обратиться за консультацией к специалистам (кардиолог, нефролог).
Возможные варианты решения проблем, связанных с развитием выраженной гиперкалиемии/ухудшением функции почек:
- наиболее опасно развитие выраженной гиперкалиемии >= 6,0 ммоль/л, что встречается в повседневной клинической практике значительно чаще, нежели чем в проведенных исследованиях;
- предрасполагающими факторами являются: высокая "нормальная" концентрация K+ особенно в сочетании с приемом дигоксина**, наличие сопутствующего сахарного диабета, пожилой возраст пациента;
- важно исключить все препараты, способные задерживать K+ или же оказывать нефротоксическое действие (НПВП).
- риск развития тяжелой гиперкалиемии при назначении альдостерона антагонистов значительно выше, если пациент исходно принимает комбинацию иАПФ и АРА: одновременное применение трех препаратов, блокирующих РААС не рекомендуется пациентам с ХСН!
У мужчин, длительно принимающих спиронолактон**, возможно развитие симптомов гинекомастии/дискомфорта в области грудных желез, дис- и аменорея у женщин. В этом случае рекомендована отмена данного препарата и его замена на селективный альдостерона антагонист эплеренон.
Приложение А3-4
ПРАКТИЧЕСКИЕ АСПЕКТЫ
ПРИМЕНЕНИЯ ДИУРЕТИКОВ У ПАЦИЕНТОВ С ХСННФВ
Принципы терапии:
- диуретики необходимо назначать всем пациентам ХСН II - IV ФК, которые имеют задержку жидкости в настоящее время, и большинству пациентов, которые имели подобные симптомы в прошлом;
- петлевые диуретики фуросемид** и торасемид являются наиболее часто используемыми диуретиками при ХСН. В отличие от фуросемида**, торасемид обладает антиальдостероновым эффектом и в меньшей степени активирует РААС;
- торасемид замедленного высвобождения в большей степени улучшает качество жизни пациентов с ХСН;
- терапию диуретиками у пациентов с симптомами задержки жидкости необходимо начинать с малых доз, постепенно титруя дозу препарата до тех пор, пока потеря веса пациента не составит 0,5 - 1,0 кг ежедневно;
- цель терапии - полностью устранить симптомы и признаки задержки жидкости у пациента с ХСН (повышенное давление в яремной вене, периферические отеки, застой в легких);
- при достижении компенсации рекомендован прием фиксированной дозы диуретиков. Тем не менее, доза может быть изменена в любое время на основании результатов изменения массы тела при регулярном взвешивании пациента;
- при появлении симптомов декомпенсации всегда требуется увеличение дозы диуретика в связи с развитием гипоперфузии и отека кишечника с нарушением всасываемости препарата;
- снижение ответа на диуретическую терапию также может быть обусловлено нарушением солевой диеты и приемом НПВП;
- рефрактерность к мочегонной терапии может быть преодолена при переводе пациента на в/венное введение препарата (болюс однократно или двукратно, либо капельное введение), присоединение дополнительных диуретиков, добавлении к терапии диуретиками ацетазоламида**, одновременном применении препаратов, способных улучшить почечную перфузию (инотропные средства - допамин**) и альдостерона антагонисты.
Возможные проблемы, связанные с терапией диуретиками:
- электролитные нарушения, гиповолемия, гипотензия, азотемия - типичные проблемы, связанные с терапией мочегонными препаратами, особенно при комбинированном применении и в высоких дозах;
- потеря электролитов (калий и магний) приводит к избыточной доставке ионов натрия в дистальные отделы почечных канальцев, что вызывает активацию РААС;
- электролитные нарушения провоцируют появление желудочковых НРС, особенно при совместном применении сердечных гликозидов;
- при развитии электролитных нарушений (снижении концентрации калия и магния в крови) рекомендована быстрая агрессивная коррекция электролитных нарушений для безопасного дальнейшего продолжения эффективной диуретической терапии;
- одновременное применение с диуретиками иАПФ и особенно альдостерона антагонистов предотвращает развитие электролитных нарушений в подавляющем большинстве случаев;
- в случае развития гипотонии и/или нарушения функции почек до достижения пациентом эуволемического состояния, необходимо уменьшить интенсивность дегидратации, но поддерживая при этом ее эффективность. При сохранении симптомов гипотонии - провести коррекцию сопутствующей терапии (дозы иАПФ/АРА/ валсартан + сакубитрил**, ![]() ). При лечении пациента ХСН необходимо стремиться достичь состояния эуволемии, даже если при этом будет наблюдаться умеренное бессимптомное снижение функции почек;
). При лечении пациента ХСН необходимо стремиться достичь состояния эуволемии, даже если при этом будет наблюдаться умеренное бессимптомное снижение функции почек;
- появление выраженной гипотонии и азотемии всегда опасно из-за риска развития рефрактерности к проводимой диуретической терапии;
- необходимо дифференцировать развитие гипотонии и нарушения функции почек при чрезмерном использовании диуретиков и вследствие нарастания симптомов ХСН. Отличие заключается в отсутствие симптомов задержки жидкости при чрезмерном применении диуретиков. В этом случае гипотензия и развитие азотемии обусловлено гиповолемией, что потенцируется сопутствующей терапией иАПФ и ![]() . Регресс симптомов происходит после временной отмены и последующего уменьшения поддерживающей дозы диуретиков.
. Регресс симптомов происходит после временной отмены и последующего уменьшения поддерживающей дозы диуретиков.
Приложение А3-5
ПРАКТИЧЕСКИЕ АСПЕКТЫ ПРИМЕНЕНИЯ АРА У ПАЦИЕНТОВ С ХСННФВ
Противопоказания:
- Двухсторонний стеноз почечных артерий.
- Известная непереносимость АРА.
- Беременность и кормление грудью.
Применение с осторожностью/консультация специалиста-кардиолога в следующих случаях:
- Наклонность к развитию гиперкалемии (K+ > 5,0 ммоль/л).
- Выраженное нарушение функции почек (креатинин > 221 мкмоль/л или > 2.5 мг/дл).
- Симптоматическая или тяжелая бессимптомная гипотония.
Лекарственные взаимодействия возможны в случае применения:
- K+ добавки/калийсберегающие диуретики, альдостерона антагонисты (спиронолактон****, эплеренон), иАПФ, НПВП.
Алгоритм назначения:
- начинать терапию с низких доз;
- увеличивать дозу вдвое не более чем 1 раз в 2 недели;
- титровать до целевой дозы или максимально переносимой;
- всегда старайтесь назначить хотя бы небольшие дозы АРА, нежели чем не назначить в принципе;
- необходимо проводить мониторирование уровня АД и биохимические показатели крови (мочевина, креатинин, K+);
- биохимическое исследование крови необходимо проводить через 1 - 2 недели после начала подбора дозы АРА и спустя 1 - 2 недели после завершения титрования дозы;
- препарат лозартан** не сравнивался с плацебо при ХСН и, таким образом, имеет меньшую доказательную базу по сравнению с валсартаном и кандесартаном.
Возможные проблемы и варианты их решения:
Бессимптомная гипотония. Обычно не требует изменений в терапии.
Симптоматическая гипотония:
- при наличии головокружения, дурноты, слабости и снижения АД следует пересмотреть необходимость применения органических нитратов и других вазодилататоров;
- при отсутствии признаков/симптомов застоя жидкости, рассмотреть возможность снижения дозы диуретиков;
- если и эти меры не решают проблемы - обратиться за консультацией специалиста-кардиолога.
Ухудшение функции почек:
- после начала терапии АРА возможно повышение уровня мочевины, креатинина и K+ крови, однако если эти изменения не значимые и бессимптомные - нет необходимости вносить изменения в терапию;
- после начала терапии АРА допустимо увеличение уровня креатинина на 50% выше исходных значений, или до 266 мкмоль/л (3,0 мг/дЛ) или снижение СКФ до 25 мл/мин/1,73 м2.
- так же допустимо увеличение калия <= 5,5 ммоль/л.
- если после начала терапии АРА наблюдается чрезмерное увеличение концентрации мочевины, креатинина и калия крови - необходимо отменить все препараты, обладающие возможным нефротоксическим эффектом (например, НПВП), Ксберегающих диуретиков; уменьшить дозу АРА в 2 раза; только после этого рассмотреть вопрос о снижении дозы/отмене альдостарона антагонистов (консультация специалиста-кардиолога);
- повторное биохимическое исследование крови необходимо провести в течение 1 - 2 недель;
- при увеличении концентрации калия > 5.5 ммоль/л, креатинина более чем на 100% или до уровня 310 мкмоль/л (3,5 мг/дЛ) или снижении СКФ < 20 мл/мин/1,73 м2, следует прекратить прием АРА и обратиться за консультацией к специалистам (кардиолог, нефролог).
Необходим тщательный контроль биохимических показателей крови до их нормализации.
Приложение Б
АЛГОРИТМЫ ВЕДЕНИЯ ПАЦИЕНТА
Приложение Б1
АЛГОРИТМ ДИАГНОСТИКИ ХСН
СО СНИЖЕННОЙ ФРАКЦИЕЙ ВЫБРОСА ЛЕВОГО ЖЕЛУДОЧКА. (РИС. 1)
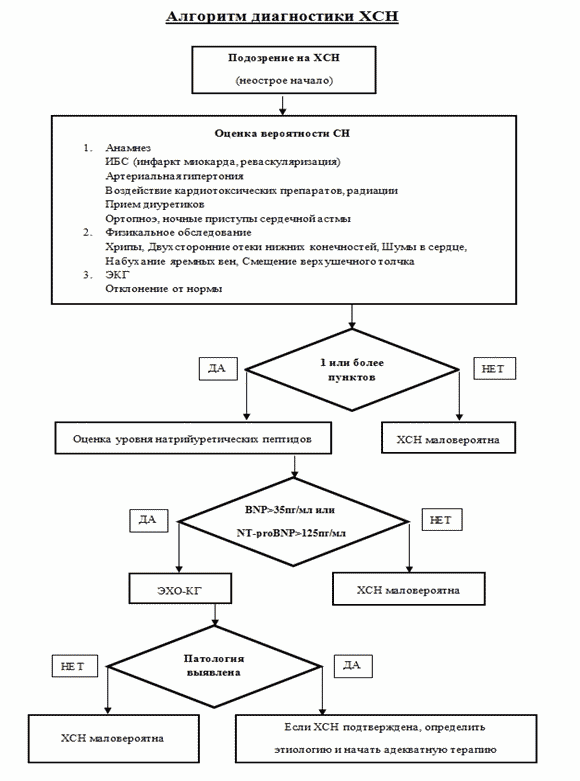
Приложение Б2
АЛГОРИТМ ОЦЕНКИ ТЯЖЕСТИ ДИАСТОЛИЧЕСКОЙ ДИСФУНКЦИИ
И ДАВЛЕНИЯ НАПОЛНЕНИЯ ЛЕВОГО ЖЕЛУДОЧКА
(СРЕДНЕГО ДАВЛЕНИЯ В ЛЕВОМ ПРЕДСЕРДИИ). [102]
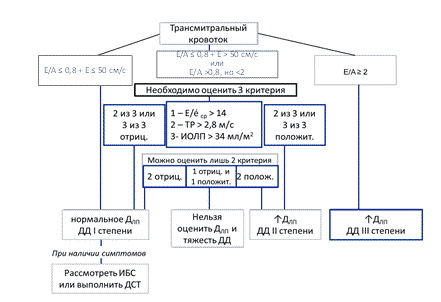
Условные обозначения: ДД - диастолическая дисфункция; ДЛП - давление в левом предсердии; ДСТ - диастолический стресс-тест.
Рисунок П2. Алгоритм оценки тяжести диастолической дисфункции и давления наполнения левого желудочка (среднего давления в левом предсердии).
Приложение В
ИНФОРМАЦИЯ ДЛЯ ПАЦИЕНТОВ
Стандартные исследования для выявления сердечной недостаточности
Для постановки диагноза хроническая сердечная недостаточность (ХСН) пациенту проводят следующий набор исследований:
Основные исследования:
- Сбор анамнеза и врачебный осмотр
- Электрокардиограмма (ЭКГ)
- Анализы крови
- Рентгенография органов грудной клетки
- Эхо-КГ
Дополнительные исследования:
- Функциональные легочные тесты
- Нагрузочная проба
- Магнитно-резонансная томография сердца (МРТ)
- Катетеризация сердца и ангиография
- Радиоизотопные исследования
- Мультиспиральная компьютерная томография (МСКТ)
Симптомы каждого пациента индивидуальны, и в зависимости от них могут быть назначены несколько из перечисленных выше исследований.
Пациенту с сердечной недостаточностью необходимо принимать лекарства, рекомендованные для лечения данного заболевания. Какие лекарства подходят именно вам, зависит от многих симптомов и факторов. Назначить лекарственную терапию может только врач.
Изменение образа жизни
Сердечная недостаточность - это хроническое состояние, которое требует длительного лечения. С течением времени сердечная недостаточность может прогрессировать даже при самом лучшем медицинском обслуживании.
Помимо четкого соблюдения, назначенного врачом лечения сердечной недостаточности, необходимо изменить другие аспекты своего образа жизни: питание, уровень физической активности, курение, потребление алкоголя - чтобы лечение было максимально эффективным.
Сопутствующие заболевания
Необходимо лечить все сопутствующие заболевания, которые могут усугубить течение сердечной недостаточности. Чтобы добиться хороших результатов, врач должен знать обо всех ваших заболеваниях и назначенном лечении. Это особенно важно, если вы лечитесь у разных врачей.
Наиболее часто встречающиеся хронические заболевания у пациентов, страдающих сердечной недостаточностью.
- Повышенное артериальное давление (гипертония).
- Нарушение сердечного ритма.
- Повышение уровня холестерина.
- Заболевания легких.
- Диабет.
- Анемия.
- Заболевания щитовидной железой.
- Артрит, боль в мышцах и суставах.
- Депрессия.
Прием лекарственных препаратов
Для получения наилучшего эффекта от лечения, важно принимать лекарства в соответствии с назначениями врача, и следовать рекомендациям: нужное количество таблеток в день, с нужной частотой, в нужный момент, то есть во время еды, до или после. Следует помнить, что при тяжелой сердечной недостаточности даже одно- двукратный пропуск приема препаратов может привести к декомпенсации сердечной недостаточности.
Если врач выписал несколько лекарств, то необходимо составить расписание приема на весь день с учетом доз препаратов. Полезно составить график приема лекарств, который поможет не забыть, какие лекарства нужно принимать и когда. Если вам имплантировали прибор для регуляции сердечного ритма, это не отменяет прием лекарств в соответствии с назначениями. Кроме того, необходимо проверять работу имплантированного устройства. Следует избегать приема жаропонижающих и болеутоляющих препаратов, которые относятся к нестероидным противовоспалительным препаратам, поскольку они могут приводить к скоплению жидкости в организме, т.е. к декомпенсации сердечной недостаточности. При крайнем необходимом их приеме согласуйте их назначение с лечащим врачом.
Очень важно регулярно сдавать анализы и проходить обследования. Если Вы пришли на прием к врачу или медсестре, перед уходом обязательно запишитесь на следующий прием.
Контроль за артериальным давлением, пульсом и весом.
Врач может посоветовать вам регулярно измерять артериальное давление, частоту сердечных сокращений (пульс) и вес в домашних условиях.
Контроль артериального давления и пульса поможет в оценке эффективности проводимого лечения. Большим подспорьем может стать дневник уровня артериального давления и пульса. Это поможет врачу скорректировать лечение под ваши индивидуальные особенности.
Врач или медсестра помогут проверить точность показаний прибора и ваше умение им пользоваться.
Для подсчета пульса, несильно прижмите два пальца к внутренней стороне запястья. Считайте удары в течение 30 секунд. Умножив полученное число на два, вы получите свой пульс в состоянии покоя. Он обычно составляет от 60 до 100 ударов в минуту.
Необходимо ежедневно взвешиваться утром натощак. Это необходимо для того, чтобы не допустить декомпенсацию сердечной недостаточности.
Опасные симптомы, на которые следует обратить внимание
1. Пациент с сердечной недостаточностью часто испытывает одышку во время отдыха и в положении лежа.
Чувство нехватки воздуха может усиливаться в положении лежа.
Чтобы было легче дышать, вы можете приподнять головной конец тела с помощью дополнительных подушек. Если это происходит постоянно или вам становится трудно лежать горизонтально - это может быть симптомом прогрессирования сердечной недостаточности. Если вы просыпаетесь от нехватки воздуха важно помнить - это серьезный симптом, вам следует незамедлительно проконсультироваться с врачом. Возможно, потребуется коррекция терапии.
2. Боль, возникающая из-за проблем с сердцем, обычно ощущается в груди, хотя она может быть локализована в любом месте между верхней частью живота, шеи, включая плечи. Она может ощущаться как дискомфорт, давление, газы, жжение или боль.
Боль в груди должна всегда считаться серьезным симптомом, так как она может указывать на прогрессирование сердечной недостаточности, стенокардию или инфаркт миокарда. Необходимо немедленно сесть или лечь отдохнуть.
Если вы ощущаете дискомфорт или боль в груди более чем 15 минут или облегчение не наступает после отдыха или приема нитроглицерина, необходимо немедленно вызвать скорую помощь. При приеме нитроглицерина необходимо контролировать артериальное давление ввиду его чрезмерного снижения.
3. Важно ежедневно контролировать свой вес. Если вы обнаружили, что прибавили более 2 кг в течение 3 дней, сразу же сообщите об этом врачу или медсестре. Прибавка в весе из-за накопления жидкости отличается от таковой при высококалорийной диете. Если у вас есть сомнения в причинах прибавки веса, обратитесь к врачу или медсестре.
4. Скопление жидкости в организме может проявиться отеком ног и лодыжек, что может быть признаком прогрессирования сердечной недостаточности. Вы должны обратить внимание на важный симптом - обувь стала тесной.
Застой жидкости происходит из-за снижения насосной функции сердца. Это ведет к скоплению жидкости в брюшной полости, нижних конечностях и в легких.
5. Обмороки и головокружения при сердечной недостаточности, могут происходить вследствие уменьшения притока крови к мозгу. Внезапная потеря сознания обычно означает, что кровоснабжение мозга сильно снижено.
Обморок или потеря сознания - это потенциально серьезная ситуация, и за медицинской помощью нужно обратиться немедленно.
Причиной головокружений могут быть нарушения работы сердца, сердечного ритма. Также это может происходить из-за быстрого, но временного снижения артериального давления, называемого постуральной гипотензией (снижение артериального давления после приема пищи), вызванного слишком быстрым вставанием. Другая ситуация, когда возможны головокружения из-за приема препаратов: все мочегонные средства, ингибиторы АПФ, антагонисты рецепторов ангиотензина II и бета-адреноблокаторы снижают артериальное давление.
6. Кашель или хрипы из-за сердечной недостаточности. Хрипы похожи на астматические, но в случае сердечной недостаточности они имеют другую причину.
Иногда у людей с сердечной недостаточностью бывает кашель с мокротой, густой слизью, возможно, с вкраплениями крови. Это часто случается при легочной инфекции (пневмонии).
Кашель и хрипы появляются из-за скопления жидкости в легких, что приводит к затруднению дыхания.
Сухой длительный кашель также может быть побочным эффектом некоторых лекарств от сердечной недостаточности.
7. Одним из симптомов сердечной недостаточности является нарушение ритма сердца. Причиной может быть декомпенсация сердечной деятельности или фибрилляция предсердий. Это может привести к усилению головокружения и/или одышки.
8. Отеки или боли в верхней части живота могут возникать из-за застоя жидкости в организме, который может быть признаком прогрессирования сердечной недостаточности. Для снижения вероятности этого, следует снизить количество соли в пище и ограничить потребление жидкости в соответствии с рекомендациями врача.
Образ жизни с сердечной недостаточностью
Многие люди, страдающие сердечной недостаточностью, продолжают вести активную, полноценную жизнь, так как научились заботиться о себе. Самоконтроль в сочетании с поддержкой окружающих и правильно подобранным лечением, помогут стабилизировать Ваше состояние и улучшить качество повседневной жизни.
Приложение Г
Приложение Г1
ШКАЛА ОЦЕНКИ КЛИНИЧЕСКОГО СОСТОЯНИЯ ПАЦИЕНТА С ХСН (ШОКС)
Таблица П6. Шкала оценки клинического состояния пациента с ХСН (ШОКС).
Симптом/признак
Выраженность
Количество баллов
Одышка
0 - нет
1 - при нагрузке
2 - в покое
Изменился ли за последнюю неделю вес
0 - нет
1 - увеличился
Жалобы на перебои в работе сердца
0 - нет
1 - есть
В каком положении находится в постели
0 - горизонтально
1 - с приподнятым головным концом (две и более подушки
2 - плюс просыпается от удушья
3 - сидя
Набухшие шейные вены
0 - нет
1 - лежа
2 - стоя
Хрипы в легких
0 - нет
1 - нижние отделы (до 1/3)
2 - до лопаток (до 2/3)
3 - над всей поверхностью легких
Наличие ритма галопа
0 - нет
1 - есть
Печень
0 - не увеличена
1 - до 5 см
2 - более 5 см
Отеки
0 - нет
1 - пастозность
2 - отеки
3 - анасарка
Уровень САД
0 - более 120 мм рт. ст.
1 - 100 - 120 мм рт. ст.
2 - менее 100 мм рт. ст.
ИТОГО
0 баллов - отсутствие клинических признаков СН.
I ФК - меньше или равно 3 баллам;
II ФК - от 4 до 6 баллов;
III ФК - от 7 до 9 баллов;
IV ФК - больше 9 баллов
[600].
Приложение Г2
ТЕСТ С ШЕСТИМИНУТНОЙ ХОДЬБОЙ
Таблица П7. Тест с шестиминутной ходьбой.
Функциональный класс ХСН
Дистанция 6-минутной ходьбы, м
0
551
I
426 - 550
II
301 - 425
III
151 - 300
IV
< 150
[601 - 610].
