"Клинические рекомендации "Рак пищевода и кардии"
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РОССИЙСКОЙ ФЕДЕРАЦИИ
КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ
РАК ПИЩЕВОДА И КАРДИИ
МКБ 10: C15, C16.0
Год утверждения (частота пересмотра): 2019
ID: 237
URL
Профессиональные ассоциации
- Ассоциация онкологов России - Российское общество клинической онкологии
Одобрено Научно-практическим Советом Минздрава РФ
Ключевые слова
Нет
Список сокращений
AJCC - Американский объединенный комитет по раку
AUC - area under curve, фармакокинетический параметр, характеризующий суммарную концентрацию лекарственного препарата в плазме крови в течение всего времени наблюдения.
CTCAE - Общие терминологические критерии неблагоприятных эффектов
ECOG - Восточная объединенная группа онкологов
NET - Нейроэндокринная опухоль
RECIST - Критерии ответа солидных опухолей на терапию
TNM - (аббревиатура от tumor, nodus и metastasis) - международная классификация стадий злокачественных новообразований.
UICC - Международный союз по борьбе с раком
в/в - внутривенный
ВОЗ - Всемирная организация здравоохранения
ГЭРБ - Гастроэзофагеальная рефлюксная болезнь
ЖКТ - желудочно-кишечный тракт
КТ - компьютерная томография
ЛФК - лечебная физкультура
МКА - моноклональные антитела (код АТХ-классификации: L01XC)
МКБ-10 - Международная классификация болезней 10-го пересмотра
МРТ - магнитно-резонансная томография
ПЭТ - позитронно-эмиссионная томография
ПЭТ/КТ - позитронно-эмиссионная томография, совмещенная с компьютерной томографией
УЗДГ - ультразвуковая допплерография
УЗИ - ультразвуковое исследование
ХЛТ - химиолучевая терапия
ЭГДС - эзофагогастродуоденоскопия
** - жизненно необходимые и важнейшие лекарственные препараты
# - препарат, применяющийся вне показаний
Термины и определения
Пищевод Баррета - факультативное предраковое заболевание нижней трети пищевода, характеризующееся кишечной метаплазией и дисплазией разной степени слизистой терминального отдела пищевода на фоне гастроэзофагеальной рефлюксной болезни.
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) - это хроническое рецидивирующее заболевание, обусловленное спонтанным, регулярно повторяющимся забросом желудочного содержимого в пищевод, что приводит к поражению нижнего отдела пищевода.
Одинофагия - болезненность при глотании.
Пререабилитация (prehabilitation) - реабилитация с момента постановки диагноза до начала лечения (хирургического лечения/химиотерапии/лучевой терапии).
Первый этап реабилитации - реабилитация в период специализированного лечения основного заболевания (включая хирургическое лечение/химиотерапию/лучевую терапию) в отделениях медицинских организаций по профилю основного заболевания.
Второй этап реабилитации - реабилитация в стационарных условиях медицинских организаций (реабилитационных центров, отделений реабилитации), в ранний восстановительный период течения заболевания, поздний реабилитационный период, период остаточных явлений течения заболевания.
Третий этап реабилитации - реабилитация в ранний и поздний реабилитационный периоды, период остаточных явлений течения заболевания в отделениях (кабинетах) реабилитации, физиотерапии, лечебной физкультуры, рефлексотерапии, мануальной терапии, психотерапии, медицинской психологии, оказывающих медицинскую помощь в амбулаторных условиях, дневных стационарах, а также выездными бригадами на дому (в том числе в условиях санаторно-курортных организаций), кабинетах логопеда (учителя-дефектолога).
Сиппинг - употребление необходимого количества смеси для питания в течение дня маленькими глоточками.
1. Краткая информация
1.1. Определение заболевания или состояния (группы заболеваний или состояний)
Рак пищевода - злокачественная опухоль, исходящая из слизистой оболочки пищевода.
1.2. Этиология и патогенез заболевания или состояния (группы заболеваний или состояний)
В этиологии заболевания придается значение постоянному химическому, механическому или термическому раздражению слизистой оболочки пищевода, приводящему к развитию интраэпителиальной неоплазии (дисплазии эпителия).
К непосредственным факторам риска относится постоянное употребление слишком горячей пищи и напитков. Курение табака и употребление алкоголя являются независимыми факторами риска, однако в сочетании с другими увеличивают риск возникновения заболевания [1, 2].
У пациентов с аутосомно-доминантным заболеванием, характеризующимся гиперкератозом ладоней и стоп, риск развития рака пищевода составляет 37%. Отдельно выделяют заболевание - пищевод Баррета, при котором метаплазированный кишечный эпителий появляется в дистальных отделах пищевода. Риск возникновения рака пищевода у таких пациентов примерно в 30 раз выше, чем в популяции [3, 4, 5]. Развитие пищевода Баррета связано с гастроэзофагеальной рефлюксной болезнью и является ее осложнением [6, 7].
1.3. Эпидемиология заболевания или состояния (группы заболеваний или состояний)
Рак пищевода является одним из самых агрессивных злокачественных новообразований и занимает восьмое место в структуре смертности в мире. По данным Международного агентства по изучению рака (International Agency for Research on Cancer, IARC) на 2014 г., заболеваемость составила 50,1 случая на 100 тыс. населения в год, смертность - 34,3. В России в 2018 г. было диагностировано 7750 новых случаев, из которых III и IV составили 33,6 и 30,9% соответственно, а 1-годичная летальность - 59% [8, 9].
1.4. Особенности кодирования заболевания или состояния (группы заболеваний или состояний) по Международной статистической классификации болезней и проблем, связанных со здоровьем
C15 Злокачественное новообразование пищевода:
C15.0 - шейного отдела пищевода;
C15.1 - грудного отдела пищевода;
C15.2 - абдоминального отдела пищевода:
C15.3 - верхней трети пищевода (проксимальная треть пищевода),
C15.4 - средней трети пищевода,
C15.5 - нижней трети пищевода (дистальная треть пищевода);
C15.8 - поражение пищевода, выходящее за пределы одной и более вышеуказанных локализаций;
C15.9 - пищевода неуточненное.
C16.0 Кардии (пищеводно-желудочного перехода)
1.5. Классификация заболевания или состояния (группы заболеваний или состояний)
1.5.1. Международная гистологическая классификация злокачественных опухолей пищевода (2010)
Гистологический вариант опухоли указывается в соответствии с международной классификацией (табл. 1).
Таблица 1. Международная гистологическая классификация (2010)
КОД
Описание
Плоскоклеточные опухоли
8077
Плоскоклеточная интраэпителиальная неоплазия (дисплазия) (high grade)
8070
Плоскоклеточный рак
8083
Базалоидный плоскоклеточный рак
8560
Аденосквамозный рак
8074
Веретеноклеточный (плоскоклеточный) рак
8051
Веррукозный (плоскоклеточный) рак
8020
Недифференцированный рак с плоскоклеточным компонентом (при наличии любого плоскоклеточного компонента классифицируется и стадируется как плоскоклеточный рак)
Аденокарцинома
8148
Железистая дисплазия (неоплазия) (high grade)
8140
Аденокарцинома
8200
Аденокистозный рак
8430
Мукоэпидермоидный рак
8244
Смешанная аденонейроэндокринная карцинома
8020
Недифференцированный рак с железистым компонентом (при полном отсутствии плоскоклеточного компонента и наличии железистого компонента классифицируется и стадируется как аденокарцинома)
Другие гистологические типы
(подлежат стадированию по TNM,
но не группируются в прогностические группы)
8240
Нейроэндокринная опухоль (NET) G1, карциноид
8249
Нейроэндокринная опухоль (NET) G2
8246
Нейроэндокринный рак (NEC)
8013
Крупноклеточный нейроэндокринный рак
8041
Мелкоклеточный нейроэндокринный рак
Степень дифференцировки опухоли, G
Плоскоклеточный рак
Аденокарцинома
Gx
Степень дифференцировки опухоли не может быть оценена
G1 - высоко дифференцированная
Наблюдаются признаки ороговения опухолевых клеток с формированием роговых жемчужин, цитологические признаки атипии минимальные.
Митотическая активность низкая
> 95% опухоли представлено хорошо сформированными железами
G2 - умеренно-дифференцированная
Наиболее частый подтип.
Представляет собой промежуточный вариант.
Характеризуется большим разнообразием признаков. Обычно роговые "жемчужины" отсутствуют. Четкие критерии не установлены
50 - 95% опухоли представлено железами и железисто-подобными структурами.
Наиболее частый подтип
G3 - низкодифференцированная
Представляет собой отдельные гнезда базально-подобных клеток, часто с центральным некрозом. Гнезда имеют вид булыжной мостовой с редкими включениями клеток с признаками ороговения. Необходимо избегать необоснованной диагностики недифференцированного рака
Опухоль преимущественно состоит из гнезд и слоев опухолевых клеток. Железисто-подобные структуры составляют менее 50% опухоли
В настоящее время в развитых странах отмечается снижение заболеваемости плоскоклеточными формами рака пищевода и увеличивается заболеваемость аденокарциномой. По данным Американского канцер регистра, с 1980 по 1990 г. заболеваемость аденокарциномой пищевода удвоилась. Наиболее частой морфологической формой в России является плоскоклеточный рак, реже аденокарцинома (в основном, в дистальной части пищевода и пищеводно-желудочном переходе). Крайне редко встречаются карциносаркома, мелкоклеточный рак и меланома.
Эндоскопические границы являются условными и могут варьировать в зависимости от конституциональных особенностей пациента. При планировании хирургического лечения необходимо ориентироваться на анатомические границы относительно обозначенных в таблице 2 структур.
Локализация опухоли устанавливается относительно эпицентра роста, однако при планировании лечения необходимо учитывать верхнюю и нижнюю границы опухолевого поражения.
Опухоли пищеводно-желудочного перехода (C16.0) с эпицентром роста выше Z-линии, на уровне Z-линии и до 2,0 см ниже от Z-линии классифицируются и стадируются как рак пищевода (Siewert I - II). Опухоли пищеводно-желудочного перехода (C16.0) с эпицентром роста дистальнее 2 см от Z-линии (Siewert III) классифицируются и стадируются как рак желудка вне зависимости от вовлечения в опухолевый процесс самого пищеводно-желудочного перехода.
Таблица 2. Топографическая классификация в соответствии с кодами Международная классификация болезней (МКБ)
Анатомический отдел пищевода
Анатомический код
Локализация в пищеводе
Анатомические границы
Типичное расстояние от резцов, см
ICD-O-3
Код ICD-O-3
Название
Шейный отдел
C15.0
C15.3
Верхняя треть
От глотки до яремной вырезки грудины
15 - 20
Грудной отдел
C15.1
C15.3
Верхняя треть
От яремной вырезки грудины до нижнего края дуги непарной вены
20 - 25
C15.4
Средняя треть
От нижнего края дуги непарной вены до нижнего края нижней легочной вены
25 - 30
C15.5
Нижняя треть
От нижнего края нижней легочной вены до пищеводного отверстия диафрагмы
30 - 40
Абдоминальный отдел
C15.2
C15.5
Нижняя треть
От пищеводного отверстия диафрагмы до пищеводно-желудочного перехода
40 - 45
C16.0
EGJ/кардия
Опухоль вовлекает пищеводно-желудочный переход, ее эпицентр не ниже 2 см от Z-линии
40 - 45
1.5.2. TNM - классификация Американского противоракового комитета (AJCC) 8Ed - 2017 [10]
Данное стадирование применимо для эпителиальных опухолей пищевода, включая плоскоклеточный рак, железистый рак, аденосквамозный рак, недифференцированный рак, нейроэндокринный рак и опухоли с нейроэндокринной дифференцировкой.
Саркомы и неэпителиальные опухоли стадируются как саркомы мягких тканей.
Гастроинтестинальные стромальные опухоли стадируются самостоятельно.
Группировка на стадии основана на анализе данных выживаемости 22654 пациентов из 33 центров с 6 континентов (табл. 3 - 6).
- Для ранних опухолей (T1-2) существенное влияние на показатели выживаемости оказывает степень дифференцировки (G).
- Пациенты с аденокарциномой пищевода характеризуются лучшим прогнозом, чем пациенты с плоскоклеточным раком, в связи с чем группировка по стадиям различна для разных морфологических форм.
- Анализ новых данных о выживаемости в зависимости от эффективности неоадъювантного лечения привело к различным группировкам по стадиям для клинической стадии (cTNM), патоморфологической стадии (pTNM) и морфологической стадии после проведенной неоадъювантной терапии (ypTNM).
Таблица 3. Основные отличия TNM 8Ed от TNM 7Ed. Плоскоклеточный рак
Изменения
Описание изменений
Анатомия/локализация
Граница между классификацией опухоли как опухоль пищевода или желудка: эпицентр опухоли более 2 см от пищеводно-желудочного перехода классифицируется как рак желудка, даже если пищеводно-желудочный переход вовлечен
Группировка на стадии
При стадировании учитывается разделение на pT1a и pT1b
Группировка на стадии
pT2-3 учитываются отдельно как pT2 и pT3 для I - III стадий
Группировка на стадии
Выделено отдельное разделение на стадии для cTNM, pTNM и ypTNM
Аденокарцинома
Изменения
Описание изменений
Анатомия/локализация
Граница между классификацией опухоли как опухоль пищевода или желудка: эпицентр опухоли более 2 см от пищеводно-желудочного перехода классифицируется как рак желудка, даже если пищеводно-желудочный переход вовлечен
Группировка на стадии
При стадировании учитывается разделение на pT1a и pT1b
Группировка на стадии
Выделено отдельное разделение на стадии для cTNM, pTNM и ypTNM
Регионарные лимфатические узлы:
- Шейные паратрахеальные (уровень VI) - от подъязычной кости до яремной вырезки, между общими сонными артериями.
- Шейные паратрахеальные (уровень VII) - от яремной вырезки до безымянной вены, между трахеей и рукояткой грудины.
- Правые и левые нижние шейные паратрахеальные узлы (1L&1R) - от надключичной области до верхушки легкого (лимфоузлы возвратных нервов).
- Правые и левые верхние паратрахеальные (2L&2R) - паратрахеально от верхушки легкого до пересечения с трахеей брахиоцефального ствола (справа) или дуги аорты (слева).
- Правые и левые нижние паратрахеальные (трахеобронхиальные) (4L&4R) - между брахиоцефальным стволом и непарной веной справа и между дугой аорты и кариной слева.
- Бифуркационные (7) - ниже бифуркации трахеи.
- Параэзофагеальные: верхние, средние и нижние (8U, 8M, 8Lo) - параэзофагеально, соответственно делению пищевода на трети.
- Лимфатические узлы правой и левой легочной связки (9L&9R).
- Диафрагмальные (15) - узлы над диафрагмой и около ножек диафрагмы.
- Паракардиальные (16) - лимфоузлы в непосредственной близости от пищеводно-желудочного перехода.
- Узлы левой желудочной артерии (17).
- Узлы общей печеночной артерии (18).
- Узлы селезеночной артерии (19).
- Узлы чревного ствола (20).
Метастазы в надключичные лимфатические узлы (Vb), лимфатические узлы по ходу сосудистого шейного пучка (III, IV), узлы ворот селезенки и печеночно-двенадцатиперстной связки должны расцениваться как метастазы в нерегионарные лимфатические узлы M1(Lymph).
Таблица 4. Стадирование критерия T. Классификация Американского противоракового комитета (AJCC) 8Ed - 2017
Первичная опухоль, T
Определение
Tx
Первичная опухоль не может быть оценена
T0
Нет признаков первичной опухоли
Tis
Карцинома in situ/дисплазия высокой степени
T1
Опухоль поражает собственную пластинку, мышечную пластинку слизистой оболочки или подслизистый слой
T1a
Опухоль поражает собственную пластинку слизистой оболочки или мышечную пластинку слизистой оболочки
T1b
Опухоль поражает подслизистый слой
T2
Опухоль поражает собственно мышечную оболочку
T3
Опухоль врастает в адвентицию
T4
Опухоль поражает смежные структуры
T4a
Опухоль поражает плевру, перикард, непарную вену, диафрагму или брюшину
T4b
Опухоль поражает аорту, тела позвонков или трахею
Таблица 5. Стадирование критерия N. Классификация Американского противоракового комитета (AJCC) 8Ed - 2017
Регионарные метастазы, N
Определение
Nx
Регионарные лимфатические узлы не могут быть оценены
N0
Нет метастазов в регионарных лимфатических узлах
N1
Поражение 1 - 2 регионарных лимфатических узлов
N2
Поражение от 3 до 6 регионарных лимфатических узлов
N3
Поражение 7 или более регионарных лимфатических узлов
Таблица 6. Стадирование критерия M. Классификация Американского противоракового комитета (AJCC) 8Ed - 2017
Отдаленные метастазы, M
Определение
Mx
Нет данных для оценки отдаленных метастазов
M0
Нет отдаленных метастазов
M1
Наличие отдаленных метастазов
Распределение по стадиям различается для клинического и патоморфологического стадирования. Ниже приведено распределение по стадиям для плоскоклеточного рака (табл. 7, 8).
Таблица 7. Группировка по клиническим стадиям заболевания (плоскоклеточный рак)
Клиническая стадия cTNM, плоскоклеточный рак
T
N
M
Стадия
Tis
0
0
0
T1
0-1
0
I
T2
0-1
0
II
T3
0
0
T3
1
0
III
T1-3
2
0
T4
0-2
0
IVA
любое
3
0
любое
любое
1
IVB
Таблица 8. Группировка по патоморфологическим стадиям заболевания (плоскоклеточный рак)
Патоморфологическая стадия pTNM, плоскоклеточный рак
T
N
M
G
Локализация
Стадия
Tis
0
0
Не применимо
любое
0
T1a
0
0
1
любое
IA
T1a
0
0
X
любое
T1a
0
0
2-3
любое
IB
T1b
0
0
1-3
любое
T1b
0
0
X
любое
T2
0
0
1
любое
T2
0
0
2-3
любое
IIA
T2
0
0
X
любое
T3
0
0
любое
Нижняя/3
T3
0
0
1
Верхняя/средняя
T3
0
0
2-3
Верхняя/средняя
IIB
T3
0
0
X
любое
T3
0
0
любое
X
T1
1
0
любое
любое
T1
2
0
любое
любое
IIIA
T2
1
0
любое
любое
T2
2
0
любое
любое
IIIB
T3
1-2
0
любое
любое
T4a
0-1
0
любое
любое
T4a
2
0
любое
любое
IVA
T4b
0-2
0
любое
любое
anyT
3
0
любое
любое
anyT
любое
1
любое
любое
IVB
При мультифокальном поражении пищевода и после исключении подслизистого метастазирования каждая опухоль стадируется отдельно.
1.6. Клиническая картина заболевания или состояния (группы заболеваний или состояний)
На ранних стадиях данное заболевание практически никак себя не проявляет и не имеет специфических симптомов. Однако, достаточно часто, пациентам проводится лекарственная терапия по поводу диспепсии, гастроэзофагеального рефлюкса, нейроциркуляторной дистонии без надлежащего обследования. И нередко, что связано с анатомическими особенностями органа и его способностью к растяжению, первым симптомом заболевания становится дисфагия, что, естественно, указывает на значительное местное распространение процесса. Кроме того, значительная часть пациентов страдают алкоголизмом и не обращают внимания на незначительные изменения общего самочувствия, так что синдром "малых признаков" остается незамеченным для пациента. В среднем, длительность анамнеза от появления первых симптомов до момента обращения за медицинской помощью составляет от 2 до 4 мес. При анализе данных анамнеза следует обращать особое внимание на следующие симптомы: потеря массы тела, боли в грудной клетке, отрыжка, изжога (рефлюкс) и начальные проявления дисфагии. Большое значение имеет и история развития сопутствующей сердечно-сосудистой и легочной патологии. Достаточно часто первыми симптомами заболевания является ощущение дискомфорта и жжения за грудиной, прогрессирующие по мере увеличения объема неоплазии и постепенного сужения просвета органа. Дисфагия указывает на то, что от 50 до 75% просвета пищевода выполнены опухолью, занимающей до 2/3 окружности. Вначале дисфагия появляется при проглатывании только твердой пищи и пациентам приходится все время запивать съеденные кусочки. На более запущенных стадиях процесса, когда просвет пищевода полностью обтурирован, пациенты не в состоянии проглотить даже слюну. Классификация дисфагии, предложенная профессором А.И. Савицким: I стадия - затруднение при глотании твердой пищи, II стадия - затруднение при глотании кашицеобразной пищи, III стадия - затруднение при глотании жидкости, IV стадия - полная непроходимость. Потеря массы тела, скорее всего, связана с необходимостью смены привычной диеты по мере прогрессирования заболевания с последующим присоединением синдрома мальнутриции. Регургитация и гиперсаливация появляются уже при полной обструкции просвета органа. При изъязвлении карциномы может появиться симптом - одинофагия, т.е. болезненность при глотании. Как правило, этот симптом становится постоянным, мучительным и сопровождается иррадиацией в спину. Не связанные с глотанием боли за грудиной указывают на распространение опухолевого процесса на средостение и диафрагму. К нетипичным симптомам можно отнести анорексию, быстрое насыщение, тошноту и рвоту. Появление последних манифестирует при распространении опухоли на желудок. Различные пульмонологические жалобы, такие как хронический влажный кашель, воспаление легких и диспноэ, могут быть вызваны как регургитацией и аспирацией, так и формированием пищеводно-трахеальных свищей. Осиплость голоса относится к более поздним симптомам и связана с вовлечением в процесс возвратного гортанного нерва. Хроническое кровотечение из распадающейся опухоли может привести к развитию гипохромной анемии. Профузные кровотечения случаются при вовлечении в процесс магистральных сосудов и практически во всех случаях приводят к смерти пациента [11].
2. Диагностика
Критерии установления диагноза/состояния:
1. данные анамнеза;
2. данные физикального обследования и инструментального исследования;
3. данные морфологического исследования.
2.1. Жалобы и анамнез
- Рекомендуется у всех пациентов с предполагаемым диагнозом рака пищевода и/или кардии провести сбор анамнеза и жалоб с целью выявления факторов, которые могут повлиять на выбор тактики лечения [12].
Уровень убедительности рекомендаций - C (уровень достоверности доказательств - 5).
Комментарии: 50% заболевших раком пищевода предъявляют жалобы на боли при глотании, затруднение прохождения пищи, похудение, а также общую симптоматику (слабость, недомогание).
- Рекомендуется у всех пациентов с диагнозом рак пищевода и/или кардии после подтверждения диагноза собрать семейный анамнез и проанализировать его с целью определения необходимости обследования родственников, так как заболевание может иметь наследственный характер [13].
Уровень убедительности рекомендаций - C (уровень достоверности доказательств - 5).
2.2. Физикальное обследование
- Рекомендуется у всех пациентов с диагнозом рак пищевода и/или кардии выполнить тщательное визуальное исследование, оценку общего состояния по шкале ECOG и оценку нутритивного статуса пациента по шкале NRS 2002 (см. приложение Г1) с целью определения тактики сопроводительной терапии и программы нутритивной поддержки [12].
Уровень убедительности рекомендаций - C (уровень достоверности доказательств - 5).
2.3. Лабораторные диагностические исследования
- Рекомендуется всем пациентам с диагнозом рак пищевода и/или кардии выполнять: развернутые клинический и биохимический анализы крови с целью определения адекватности функционирования органов и систем [12].
Уровень убедительности рекомендаций - C (уровень достоверности доказательств - 5).
Комментарии: развернутые клинический и биохимический анализы крови, исследование свертывающей системы крови, анализ мочи выполняются перед планированием любого метода лечения. У пациентов, получающих химиотерапию, перед каждым курсом выполняются клинический и биохимический анализы крови, остальные - по показаниям.
- Рекомендуется всем пациентам с диагнозом рак пищевода и/или кардии после хирургического лечения проводить патологоанатомическое исследование операционного материала после удаления препарата с целью определения стадии заболевания. При этом в морфологическом заключении рекомендуется отразить следующие параметры [28]:
1. расстояние до проксимального и дистального краев резекции;
2. размеры опухоли;
3. гистологический тип опухоли;
4. степень дифференцировки опухоли;
5. pT;
6. pN (с указанием общего числа исследованных и пораженных лимфоузлов);
7. наличие поражения проксимального края резекции (отрицательный результат также должен быть констатирован);
8. наличие поражения дистального края резекции (отрицательный результат также должен быть констатирован);
9. наличие лимфоваскулярной, периневральной инвазии (отрицательный результат также должен быть констатирован);
10. степень лечебного патоморфоза с указанием системы оценки, по которой происходит измерение (при наличии предшествующего комбинированного лечения) [29];
11. при исследовании биопсийного материала у неоперабельных пациентов с аденокарциномой рекомендуется иммуногистохимическое определение гиперэкспрессии HER2.
Уровень убедительности рекомендаций - C (уровень достоверности доказательств - 5).
2.4. Инструментальные диагностические исследования
- Рекомендуется всем пациентам с диагнозом рак пищевода и/или кардии выполнить эзофагогастродуаденоскопию (ЭГДС) с мультифокальной биопсией с целью определения распространенности опухолевого процесса и получения морфологической верификации [14, 15].
Уровень убедительности рекомендаций - A (уровень достоверности доказательств - 2).
Комментарии: ЭГДС - наиболее информативный метод исследования при раке пищевода, позволяющий непосредственно визуализировать опухоль, определить ее размеры, локализацию и макроскопический тип, оценить угрозу осложнений (кровотечение, перфорация), а также получить материал для морфологического исследования. Для получения достаточного количества материала требуется выполнить несколько (3 - 5) биопсий стандартными эндоскопическими щипцами. План лечения не следует составлять до получения данных биопсии. При подслизистом инфильтративном росте опухоли возможен ложноотрицательный результат, что требует повторной ступенчатой биопсии. Чувствительность и специфичность метода возрастает при использовании современных технологий эндоскопической визуализации (увеличительной эндоскопии, узкоспектральной эндоскопии, хромоэндоскопии).
- Рекомендуется выполнить эндосонографию пищевода пациентам с диагнозом рак пищевода и/или кардии, у которых планируется эндоскопическая резекция слизистой оболочки с диссекцией подслизистого слоя, а также при локализованном раке пищевода при недостаточности данных КТ (ПЭТ-КТ) с целью уточнения глубины инвазии опухоли [16 - 21].
Уровень убедительности рекомендаций - B (уровень достоверности доказательств - 2).
Комментарии: Эндосонография является наиболее информативным методом в оценке глубины инвазии опухоли в стенку пищевода (символ T), а также позволяет с высокой точностью (чувствительность 0,8 и специфичность 0,7) оценить состояние регионарных лимфоколлекторов (символа N). Для более точного предоперационного стадирования и определения тактики лечения возможно выполнение пункционной биопсии медиастинальных лимфатических узлов под контролем эндосонографии пищевода.
- Рекомендуется выполнить рентгеноскопию пищевода всем пациентам с диагнозом рак пищевода и/или кардии для определения распространенности опухолевого процесса и оценки пассажа пищи через зону опухолевого роста [93].
Уровень убедительности рекомендаций - C (уровень достоверности доказательств - 5).
- Рекомендуется пациентам с диагнозом рак пищевода и/или кардии при планировании специфического противоопухолевого лечения выполнить компьютерную томографию (КТ) органов брюшной полости с внутривенным контрастированием для оценки состояния регионарных лимфоузлов и исключения отдаленных метастазов [22, 23, 24].
Уровень убедительности рекомендаций - B (уровень достоверности доказательств - 2).
- Рекомендуется пациентам с диагнозом рак пищевода и/или кардии при планировании специфического противоопухолевого лечения выполнить компьютерную томографию органов грудной клетки с внутривенным контрастированием для оценки состояния регионарных лимфоузлов и исключения отдаленных метастазов [22 - 24].
Уровень убедительности рекомендаций - B (уровень достоверности доказательств - 2).
Комментарии: КТ органов брюшной полости и грудной клетки с внутривенным контрастированием является стандартом уточняющей диагностики при раке пищевода в большинстве развитых стран. На практике данные исследования могут быть отчасти заменены УЗИ органов брюшной полости и рентгенографией грудной клетки в двух проекциях у пациентов в ситуациях, когда выявление метастазов не имеет клинического значения (например, пациенты с отдаленными метастазами, получающими паллиативную химиотерапию).
- Рекомендуется пациентам с диагнозом рак пищевода и/или кардии при планировании специфического противоопухолевого лечения оценить статус лимфатических узлов шеи с помощью ультразвукового исследования или компьютерной томографии с целью определения распространенности опухолевого процесса [12].
Уровень убедительности рекомендаций - C (уровень достоверности доказательств - 5).
- Рекомендуется выполнить пациентам с диагнозом рак пищевода и/или кардии биопсию под контролем УЗИ или КТ при подозрении на метастазы по данным КТ или МРТ в случаях, когда их подтверждение принципиально меняет тактику лечения (с целью подтверждения M1 и определения показаний к хирургическому лечению или лучевой терапии) [12].
Уровень убедительности рекомендаций - C (уровень достоверности доказательств - 5).
- Рекомендуется выполнить ПЭТ-КТ пациентам с диагнозом рак пищевода и/или кардии при подозрении на метастазы по данным КТ или МРТ в случаях, когда их подтверждение принципиально меняет тактику лечения (при подтверждении M1 и определении показаний к хирургическому лечению или лучевой терапии) [25, 26].
Уровень убедительности рекомендаций - B (уровень достоверности доказательств - 3).
- Рекомендуется выполнить бронхоскопию для исключения инвазии в трахею и главные бронхи у пациентов с опухолями пищевода, расположенными на уровне или выше ее бифуркации, а также при выявлении метастатически пораженных узлов области бифуркации трахеи и паратрахеальной зоны для исключения инвазии в трахео-бронхиальное дерево [12, 27].
Уровень убедительности рекомендаций - C (уровень достоверности доказательств - 5).
- Рекомендуется пациентам с диагнозом локо-региональный рак пищевода и/или кардии, при подготовке к хирургическому лечению для оценки функционального состояния дыхательной и сердечно-сосудистой систем по показаниям проводить дополнительные исследования: эхокардиографию, регистрацию электрокардиограммы, холтеровское мониторирование сердечной деятельности, исследование функции внешнего дыхания, ультразвуковую допплерографию (УЗДГ) сосудов шеи и нижних конечностей [12, 27].
Уровень убедительности рекомендаций - C (уровень достоверности доказательств - 5).
2.5. Иные диагностические исследования
- Рекомендуется пациентам с диагнозом рак пищевода и/или кардии, кандидатам на хирургическое лечение, при подготовке к хирургическому лечению с целью оценки функционального статуса пациента по показаниям проводить дополнительное обследование: консультации врача-кардиолога, врача-эндокринолога, врача-невролога и т.п. [12].
Уровень убедительности рекомендаций - C (уровень достоверности доказательств - 5).
3. Лечение
Назначение и применение лекарственных препаратов, указанных в клинических рекомендаций, направлено на обеспечение пациента клинически эффективной и безопасной медицинской помощи, в связи с чем их назначение и применение в конкретной клинической ситуации определяется в соответствии с инструкциями по применению конкретных лекарственных препаратов с реализацией представленных в инструкции мер предосторожности при их применении, также возможна коррекция доз с учетом состояния пациента.
- Пациентам с диагнозом рак пищевода стадии Tis и cT1aN0M0 рекомендуется выполнение эндоскопической резекции слизистой оболочки пищевода с диссекцией в подслизистом слое для увеличения выживаемости пациентов [30 - 32].
Уровень убедительности рекомендаций - A (уровень достоверности доказательств - 2).
Комментарии: при росте опухоли в пределах слизистой оболочки (T1a) возможно выполнение эндоскопической резекции слизистой оболочки или эндоскопической диссекции подслизистого слоя. Эндоскопическая резекция слизистой оболочки является методом выбора при carcinoma in situ и при тяжелой дисплазии. Кроме того, метод успешно применяется при опухолях пищевода, не выходящих за пределы слизистой, у пациентов, имеющих значительный риск хирургических осложнений. При этом 5-летняя выживаемость достигает 85 - 100% [30].
При определении тактики лечения надо учитывать факторы прогноза. Предпочтение следует отдавать методике эндоскопической диссекции подслизистого слоя.
Факторы негативного прогноза:
- дифференцировка >= G3;
- наличие опухолевых клеток в краях резекции;
- лимфатическая, сосудистая или периневральная инвазия;
- уровень инвазии (вовлечение подслизистого слоя пищевода), > pT1sm1.
При выполнении эндоскопического лечения необходимо тотальное морфологическое исследование удаленного препарата с описанием всех "периферических" и "глубокого" краев резекции и указанием максимальной глубины инвазии опухоли.
При невозможности выполнения эндоскопического лечения возможными вариантами лечения при Tis и T1a являются эзофагэктомия, химиолучевая терапия, брахитерапия, а при дисплазии и Tis-фотодинамическая терапия.
- При cIB - IIA стадиях рака пищевода (cT1-2N0M0) рекомендуется хирургическое лечение, проведение дополнительной химио- и лучевой терапии не рекомендуется [12, 27].
Уровень убедительности рекомендаций - C (уровень достоверности доказательств - 5).
Комментарии: основным методом лечения является хирургический. Лишь при невозможности хирургического лечения (локализация опухоли в шейном отделе пищевода, функциональные противопоказания) рекомендуется проведение химиолучевой терапии в самостоятельном варианте (см. ниже). У отдельных сохранных пациентов раком шейного отдела пищевода при наличии остаточной опухоли после химиолучевого лечения возможно выполнение хирургического лечения, максимальный объем которого может составлять "Ларингофарингоэзофагэктомия с различными вариантами пластики пищевода и голосовым протезированием".
Основным видом операции при раке пищевода является субтотальная резекция пищевода с одномоментной внутриплевральной пластикой стеблем желудка или сегментом толстой кишки с билатеральной двухзональной медиастинальной лимфодиссекцией из комбинированного лапаротомного и правостороннего торакотомного доступов (операция типа Льюиса) с формированием анастомоза в апертуре правой плевральной полости выше уровня v.azygos. При локализации опухоли выше уровня бифуркации трахеи рекомендовано выполнение экстирпации пищевода с формированием анастомоза на шее.
В центрах с наличием достаточного оснащения и обученных специалистов возможно выполнение хирургического лечения с применением малоинвазивных вмешательств (торакоскопия и/или лапароскопия) при условии сохранения объемов хирургического лечения. Малоинвазивные технологии способствуют снижению частоты и степени тяжести послеоперационных осложнений.
Выбор метода хирургического лечения при опухоли пищеводно-желудочного перехода определяется ее локализацией:
При Siewert 1 выполняется операция Льюиса (открытым или малоинвазивным доступом). В исключительных случаях может выполняться трансхиатальная резекция пищевода у пациентов, которым невозможна торакотомия. При Siewert 1 обязательным условием радикальной операции является выполнение верхней абдоминальной лимфодиссекции в объеме D2 и билатеральной медиастинальной лимфодиссекции 2F.
При Siewert 2 с переходом опухоли на пищевод до 3 см выполняется трансхиатальная проксимальная резекция желудка с широкой диафрагмотомией, лимфодиссекцией из нижнего средостенья до уровня бифуркации трахеи и высоким анастомозом в средостении. В качестве альтернативы возможно использование торатомных доступов, хотя такие операции являются технически более сложными и сопряжены с повышением рисков послеоперационных осложнений. На сегодняшний день нет четкой доказательной базы, что выполнение торатомных операций и расширение лимфодиссекции выше уровня бифуркации улучшает отдаленные результаты лечения. При Siewert 2 с переходом опухоли на пищевод более 3,0 см тактика хирургического лечения аналогичная пациентам с опухолью Siewert 1.
- При IIB - III стадиях рака пищевода (T1-2N1-3M0, T3N0-3M0) рекомендуется сочетание хирургического лечения с лекарственной и лучевой терапией (предоперационная химиотерапия, предоперационная химиолучевая терапия) либо самостоятельная химиолучевая терапия (при противопоказаниях к хирургическому лечению, при опухолях шейного отдела пищевода) для улучшения результатов лечения и выживаемости пациентов [33].
Уровень убедительности рекомендаций - A (уровень достоверности доказательств - 1).
Предоперационная (неоадъювантная) химиотерапия
Роль предоперационной химиотерапии при раке пищевода остается противоречивой. Метаанализ рандомизированных исследований показал статистически значимый выигрыш от ее проведения при аденокарциноме пищевода, тогда как при плоскоклеточном раке выигрыш был минимальным, поэтому у пациентов с плоскоклеточным раком предоперационная ХТ может быть рекомендована при невозможности предоперационной химиолучевой терапии. При аденокарциноме нижнегрудного отдела пищевода или пищеводно-желудочного перехода оптимальным является проведение 6 курсов (18 недель) периоперационной химиотерапии, при которой 2 - 3 курса химиотерапии назначаются до операции, а 3 - 4 курса - после нее.
- Рекомендуется пациентам с диагнозом метастатический рак пищевода и пищеводно-желудочного перехода периоперационная химиотерапия терапия в режиме FLOT (фторурацил** 2600 мг/м2 + кальция фолинат** 200 мг/м2 + #оксалиплатин** 85 мг/м2 + доцетаксел** 50 мг/м2, по 4 курса до и после операции) для увеличения частоты достижения полной патоморфологической регрессии опухоли и увеличения продолжительности жизни [34].
Уровень убедительности рекомендаций - B (уровень достоверности доказательств - 3).
Предоперационная химиолучевая терапия
Роль предоперационной химиолучевой терапии при раке пищевода остается противоречивой. В ряде исследований было показано существенное улучшение отдаленных результатов лечения, в других исследованиях эти данные не подтвердились. В большинстве работ отмечалось статистически значимое повышение послеоперационной летальности в группе пациентов, получавших химиолучевую терапию. Однако в ряде метаанализов показан статистически значимый выигрыш от ее проведения как при плоскоклеточном раке пищевода, так и при аденокарциноме. Перед химиолучевой терапией возможно проведение 1 - 2 курсов химиотерапии, что позволяет у большинства пациентов уменьшить дисфагию и заранее спланировать лучевую терапию. Оптимальной является 3D-конформная дистанционная лучевая терапия на линейных ускорителях с энергией 6 - 18 МЭВ с РОД 1,8 - 2 Гр и СОД - до 44 - 45 Гр [35]. Одновременно с облучением проводится химиотерапия с режимами с включением производных платины, #паклитаксела** или фторурацила** (табл. 9). При выраженной дисфагии перед началом облучения выполняют эндоскопическую электрореканализацию или аргонно-плазменную реканализацию пищевода или пункционную микрогастростомию. Альтернативой вышеуказанным методикам при выраженной дисфагии является проведение 2 курсов химиотерапии, на фоне которой, как правило, наблюдается ее уменьшение. Для коррекции дисфагии перед началом химиолучевой терапии не рекомендуется постановка пищеводного стента, так как это повышает риск развития перфорации опухоли во время облучения. Химиолучевая терапия нередко осложняется развитием лучевых эзофагитов и усилением дисфагии, что усугубляет нутритивный дефицит пациента и ухудшает переносимость лечения. В таких ситуациях возможен частичный или полный переход на парентеральное питание, постановка временной пункционной микрогастростомы. Для предупреждения ухудшения нутритивного статуса и связанных с этим осложнений нутритивная поддержка должна начинаться одновременно с химиолучевой терапией.
Хирургическое вмешательство обычно выполняют через 6 недель после завершения химиолучевой терапии.
- Рекомендуется пациентам с диагнозом рак пищевода и пищеводно-желудочного перехода T1N1 и N2-3N0-1 предоперационная химиолучевая терапия: еженедельное введение #паклитаксела** 50 мг/м2 в/в и #карбоплатина** в дозе AUC2 в/в на фоне 5 недель лучевой терапии (СОД 41, Гр, РОД 1,8 Гр в неделю) для улучшения общей 5-летней выживаемости [35].
Уровень убедительности рекомендаций - A (уровень достоверности доказательств - 2).
Комментарий: У пациентов с плоскоклеточным раком, достигших полного клинического ответа после химиолучевой терапии, возможно как выполнение хирургического лечения, так и динамическое наблюдение.
- Не рекомендуется проведение послеоперационной (адъювантной) химиотерапии пациентам с диагнозом рак пищевода и/или кардии после выполнения R0-резекции в связи с отсутствием положительного влияния на выживаемость пациентов [12, 36].
Уровень убедительности рекомендаций - C (уровень достоверности доказательств - 5).
Комментарии: у пациентов с аденокарциномой пищеводно-желудочного перехода стадии pTлюбаяN1-3M0 или pT3-4N0M0, не получавших предоперационного лечения, возможно рассмотреть вопрос о проведении адъювантной химиотерапии по принципам лечения рака желудка.
- Проведение послеоперационной химиолучевой терапии при раке пищевода рекомендуется у пациентов в удовлетворительном общем состоянии при наличии микро- или макроскопической резидуальной опухоли (после R1- или R2-резекции) для улучшения выживаемости пациентов. Режимы и дозы аналогичные самостоятельной химиолучевой терапии (см. ниже) [36].
Уровень убедительности рекомендаций - C (уровень достоверности доказательств - 5).
- Проведение самостоятельной лучевой терапии (без химиотерапии) неоадъювантно, адъювантно или в качестве самостоятельного лечения не рекомендуется пациентам с диагнозом рак пищевода N1-3 Тany М0 в связи с низкой эффективностью [37].
Уровень убедительности рекомендаций - A (уровень достоверности доказательств - 2).
Комментарии: лучевая терапия (дистанционная, брахитерапия) в самостоятельном варианте может применяться в качестве паллиативной терапии.
- При локальном рецидиве рака пищевода рекомендуется проведение повторного хирургического лечения и (или) химиолучевой терапии (если не проводилась ранее) для улучшения результатов лечения [12, 36, 38].
Уровень убедительности рекомендаций - C (уровень достоверности доказательств - 5).
- При невозможности проведения пациентам с диагнозом рак пищевода повторного хирургического лечения и химиолучевой терапии рекомендована системная химиотерапия для улучшения результатов лечения [12, 36, 38].
Уровень убедительности рекомендаций - C (уровень достоверности доказательств - 5).
Комментарии: в сложных клинических случаях выбор лечебной тактики определяют на мультидисциплинарном консилиуме с участием хирурга, лучевого терапевта и врача-онколога, специализирующегося по проведению химиотерапии на основании результатов дооперационного обследования с определением клинической стадии заболевания.
- При нерезектабельном местнораспространенном раке пищевода, а также у пациентов с IV стадией за счет метастазов в надключичные лимфоузлы рекомендуется самостоятельная химиолучевая терапия (РОД 1,8 - 2,0 Гр до СОД 52 - 56 Гр на фоне химиотерапии (табл. 9)) для улучшения результатов лечения [37, 39].
Уровень убедительности рекомендаций - A (уровень достоверности доказательств - 1).
Комментарии: у пациентов с нерезектабельными (вследствие распространенности процесса, возраста или сопутствующей патологии) опухолями пищевода основным методом лечения является химиолучевая терапия без хирургического вмешательства. Решение о наличии противопоказаний к хирургическому лечению может приниматься только на консилиуме с участием хирурга-онколога, терапевта, анестезиолога, реаниматолога.
При морфологически верифицированных метастазах в надключичных лимфатических узлах терапией выбора также является самостоятельная химиолучевая терапия. В прямом сравнительном исследовании эффективности и токсичности химиолучевой терапии на основе цисплатина** и инфузии фторурацила** и хирургического лечения (без химиолучевой терапии), использованных в качестве самостоятельных методов, различий в отдаленных результатах получено не было, но токсичность и летальность после консервативного лечения были значительно ниже. Химиолучевая терапия является методом выбора у пациентов с локализованным раком шейного отдела пищевода. За исключением опухолей шейного отдела, где СОД может достигать 52 - 56 Гр, увеличение СОД выше 56 Гр не приводит к улучшению результатов, повышая лишь летальность. В отдельных случаях СОД может быть увеличена до 60 Гр при проведении современной лучевой терапии (IMRT, VMAT).
У отдельных пациентов с изолированным поражением надключичных лимфатических узлов может быть рассмотрен вопрос о хирургическом лечении после предоперационной химиолучевой терапии. Поражение чревных лимфатических узлов также не является противопоказанием к проведению химиолучевой терапии с последующим решением вопроса об оперативном лечении.
При злокачественной пищеводной фистуле (пищеводно-медиастинальные, пищеводно-трахеальные и пищеводно-бронхиальные свищи), делающей невозможным проведение химиолучевой терапии, возможно выполнение комбинированной операции [40].
- При IV стадии рака пищевода (за исключением метастазов в надключичные лимфоузлы) рекомендуется проведение паллиативной химиотерапии или симптоматической терапии для улучшения качества жизни путем устранения симптомов, обусловленных ростом опухоли, и увеличения продолжительности жизни [41].
Уровень убедительности рекомендаций - A (уровень достоверности доказательств - 1).
Комментарии: основными задачами лечения пациентов метастатическим раком пищевода являются улучшение качества жизни путем устранения симптомов, обусловленных ростом опухоли, и увеличение продолжительности жизни. Оценка эффективности различных режимов химиотерапии этой категории пациентов затруднена в связи с отсутствием рандомизированных исследований, особенно при плоскоклеточном раке. По этой же причине сложно оценить и тот выигрыш, который дает химиотерапия по сравнению с симптоматической терапией. Химиотерапия рекомендуется пациентам в удовлетворительном общем состоянии (по шкале ECOG 0 - 2 балла) при отсутствии выраженной (III - IV степени) дисфагии, затрудняющей адекватное питание пациента. В последнем случае на первом этапе показано восстановление проходимости пищевода (стентирование, реканализация). При дисфагии I - II степени химиотерапия позволяет добиться уменьшения степени ее выраженности у ряда пациентов уже к концу первого курса.
Наиболее эффективными препаратами при обоих гистологических вариантах являются цисплатин, фторурацил**, таксаны. При аденокарциномах также эффективны #оксалиплатин**, #иринотекан**, трастузумаб** (при гиперэкспрессии HER2). Лечение IV стадии аденокарцином пищевода и пищеводно-желудочного перехода проводится по принципам лечения рака желудка (см. соответствующие клинические рекомендации).
При плоскоклеточных раках пищевода стандартным режимом химиотерапии остается комбинация цисплатина** с инфузией фторурацила** или #капецитабином**, либо комбинация #паклитаксела** с производными платины (цисплатин** - предпочтительно, #карбоплатин** - при противопоказаниях к цисплатину**) (режимы указаны в приложении А3). Частота объективных эффектов при использовании подобных режимов составляет около 35%, а продолжительность жизни не превышает 6 - 8 мес. #Карбоплатин** уступает цисплатину** по непосредственной эффективности, что ограничивает его применение вне программ химиолучевой терапии.
Применение таксанов возможно в составе двухкомпонентных схем с цисплатином** или трехкомпонентных комбинаций (с цисплатином** и фторурацилом**) (режимы указаны в приложении А3). В последнем случае ценой большей токсичности удается повысить объективный эффект до 48%, однако к удлинению продолжительности жизни это, по-видимому, не приводит.
Оптимальная продолжительность химиотерапии первой линии неизвестна. При стабилизации процесса на фоне химиотерапии обычно проводится 4 курса, в случае достижения объективного эффекта - 6 курсов.
Стандартной химиотерапии второй линии не существует. Ее проведение возможно лишь у отдельных пациентов в общем удовлетворительном состоянии, отвечавших на ранее проводимую химиотерапию. По данным рандомизированных исследований у пациентов с экспрессией PD-L1 (CPS > 10 для #пембролизумаба** или 1% и выше раствор для #ниволумаба**) применение #пембролизумаба** и #ниволумаба** достоверно улучшило продолжительность жизни по сравнению с терапией по выбору исследователя. [42, 92]. Другими вариантами второй линии является монотерапия таксанами. Рекомендуемые режимы паллиативной химиотерапии представлены в приложении А3.
3.1. Симптоматическая и сопроводительная терапия
- Рекомендуется у неоперабельных пациентов с опухолевым стенозом выполнить установку саморасправляющегося стента в зону опухолевого стеноза или оперативное лечение (гастростомия) для повышения эффективности и безопасности лечения [52].
Уровень убедительности рекомендаций - C (уровень достоверности доказательств - 5).
- Комментарий: Для коррекции дисфагии у пациентов - кандидатов на химиолучевую терапию - целесообразно рассмотреть вопрос о формировании питательной энтеростомы или еюностомии, так как установка стента ассоциирована с повышением риска осложнений [52]. Устранение дисфагии может возникать на всех этапах лечения и достигается различными подходами: эндоскопическими процедурами (баллонная дилатация, электро-, аргонно-плазменная или лазерная деструкция, постановка внутрипросветных саморасправляющихся стентов), лучевой терапией (дистанционная или брахитерапия). Эндоскопические реканализации дают быстрый, но кратковременный эффект и подходят в случаях, когда в ближайшее время будет начато эффективное лечение (хирургия, химиотерапия, лучевая терапия).
- Не рекомендуется постановка стента у пациентов с опухолевым стенозом, которым планируется проведение химиолучевой терапии, так это сопряжено с повышенным риском развитием перфораций. В таких ситуациях вариантами коррекции дисфагии являются: а) аргоно-плазменная коагуляция, б) пункционная гастростомия; в) проведение 1 - 2 курсов неоадъювантной химиотерапии [52].
Уровень убедительности рекомендаций - C (уровень достоверности доказательств - 5.
Комментарии: в случаях, когда не планируется радикальное хирургическое лечение или самостоятельная химиолучевая терапия (ХЛТ), наиболее оптимальными вариантами коррекции дисфагии является стентирование пищевода или брахитерапия. По результатам прямого сравнительного исследования брахитерапии и стентирования последний вариант позволяет быстрее достичь желаемых эффектов, однако при большем сроке наблюдения частота осложнений (миграция стента, боли, перфорация, желудочно-пищеводный рефлюкс) оказалась выше, а частота отсутствия дисфагии - несколько ниже [53]. В случае развития пищеводно-бронхиальных или медиастинальных свищей постановка покрытых стентов позволяет купировать данные осложнения у 70 - 100% пациентов.
3.2. Диетотерапия
- Рекомендуется проведение энтеральной и парэнтеральной нутритивной поддержки у пациентов с диагнозом рак пищевода и/или кардии при планировании радикального и паллиативного лечения на основании проведенной оценки нутритивного статуса для улучшения результатов лечения и выживаемости пациентов [12, 54, 55].
Уровень убедительности рекомендаций - C (уровень достоверности доказательств - 5).
Комментарии: целесообразно оценить нутритивный статус и решить вопрос о назначении нутритивной поддержки (НП). По шкале NRS-2002 НП назначается при сумме баллов >= 3. Обширное вмешательство на органах брюшной полости - 2 балла. Еще 1 балл при возрасте более 70 лет, или потере массы тела на 5% за 3 мес (3,5 кг при исходной массе тела 70 кг), или удовлетворении нормальных пищевых потребностей на 70% и менее. Нутритивная поддержка назначается из расчета поступления белка 1 г/кг/сут и энергии 20 - 30 ккал/кг/сут. Возможно применение специальных продуктов лечебного питания: питательных смесей с высоким содержанием белка и энергии для энтерального питания - по 2 - 3 порции в сутки путем сиппинга. Необходимо выделять пациентов с выраженной нутритивной недостаточностью для более ранней консультации диетолога, реаниматолога или специалиста по лечебному питанию и решения вопроса о проведении более интенсивной программы коррекции нутритивного статуса, в том числе с применением парентерального питания. К данной группе относятся пациенты с индексом массы тела ИМТ < 18,5; потерей массы тела более 5% за месяц или более 15% за 3 месяца; потреблением менее 25% от должной нутритивной потребности. В эту же группу необходимо отнести пациентов с дисфагией >= III степени. Данной категории пациентов может понадобиться интенсивная инфузионная терапия для коррекции водно-электролитного баланса) [54, 55].
3.3. Обезболивающая терапия
- Выбор противоболевой терапии у пациентов со злокачественными образованиями пищевода с хроническим болевым синдромом осуществляется в соответствии с "Хронический болевой синдром (ХБС) у взрослых пациентов, нуждающихся в паллиативной медицинской помощи". Для лечения болевого синдрома у пациентов с диагнозом рак пищевода и/или кардии рекомендуется проведение многокомпонентной трехступенчатой медикаментозной терапии, локорегионарной анестезии в зависимости от причины болевого синдрома [12, 53].
Уровень убедительности рекомендаций - C (уровень достоверности доказательств - 5).
Комментарии: целью поддерживающей терапии является профилактика и облегчение симптомов заболевания, поддержание качества жизни пациентов независимо от стадии заболевания и потребности в других видах терапии. В случае рака пищевода меры, направленные на облегчение основных симптомов, способствуют увеличению продолжительности жизни.
4. Реабилитация
- Рекомендуется всем пациентам с диагнозом рак пищевода и/или кардии, кандидатам на специфическое противоопухолевое лечение, проводить реабилитацию, ориентируясь на общие принципы реабилитации пациентов после проведенных хирургических вмешательств и/или химиотерапии с целью улучшения качества жизни [12, 56].
Уровень убедительности рекомендаций - C (уровень достоверности доказательств - 5).
4.1. Пререабилитация
- Рекомендуется проведение пререабилитации всем пациентам со злокачественными опухолями пищевода для ускорения функционального восстановления, сокращения сроков пребывания в стационаре, снижения частоты осложнений [56].
Уровень убедительности рекомендаций - C (уровень достоверности доказательств - 5).
Комментарии: Имеются данные, что проведение кардио-респираторной подготовки и оптимизация физического состояния могут ускорять функциональное восстановление, сокращать сроки пребывания в стационаре и снижать частоту развития осложнений и летальных исходов на фоне лечения онкологического заболевания. Пререабилитация включает в себя физическую подготовку (ЛФК), психологическую поддержку, коррекцию нутритивного статуса (см. раздел 3.1) и информирование пациентов
- Рекомендуется сообщать пациентам с диагнозом рак пищевода и/или кардии о необходимости отказа от курения и алкоголя оптимально за 2 месяца до операции для улучшения результатов лечения и снижения частоты осложнений [57].
Уровень убедительности рекомендаций B (уровень достоверности доказательств 3)
- Рекомендуются занятия ЛФК со специалистом ЛФК или в домашних условиях (комплекс физической нагрузки средней интенсивности с аэробной и анаэробной нагрузкой) не менее 15 минут в день 6 - 7 раз в неделю, дополнительная питательная поддержка, работа с медицинским психологом для преодоления тревоги и депрессии (начинается не менее, чем за 14 дней до операции) [57].
Уровень убедительности рекомендаций - B (уровень достоверности доказательств - 3).
4.2. Реабилитация при хирургическом лечении
4.2.1. Первый этап реабилитации при хирургическом лечении
- Рекомендуется при планировании и проведении хирургического лечения у пациентов с диагнозом рак пищевода и/или кардии следовать протоколам fast track rehabilitation ("быстрый путь") и ERAS (Enhanced recovery after surgery - ускоренное восстановление после операции), в которые входят мероприятия по информированию и подготовке пациента к операции, отказ от рутинного использования инвазивных процедур без доказанной эффективности (механическая очистка кишечника, ранняя госпитализация в стационар, предоперационное голодание), комплексное обезболивание, специализированные протоколы проведения анестезиологического пособия, отказ от рутинного использования катетеров и дренажей, ранняя мобилизация пациентов с первых-вторых послеоперационных суток (активизация и вертикализация). Данные протоколы являются безопасными, уменьшают длительность пребывания в стационаре, снижают число нехирургических осложнений и не увеличивают общее количество послеоперационных осложнений [55, 58].
Уровень убедительности рекомендаций - A (уровень достоверности доказательств - 2).
- Пациентам с диагнозом рак пищевода и/или кардии после хирургического вмешательства рекомендуется раннее энтеральное питание (в течение первых 24 часов) с постепенным увеличением объема и выходом на целевые показатели по поступлению белка и энергии на 3 - 6 день для ускорения восстановления моторики желудочно-кишечного тракта (ЖКТ) и профилактики осложнений [59, 60, 62].
Уровень убедительности рекомендаций - B (уровень достоверности доказательств - 2).
Комментарии: выбор между пероральным или назоеюнальным питанием пока не очевиден. В ограниченном количестве исследований раннее пероральное питание не приводило к увеличению количества осложнений или длительности госпитализации, поэтому его можно рассматривать [60, 61, 62]. При невозможности перорального питания возможно организовать питание через зонд или микроеюностому, установленные интраоперационно. Энтеральное питание любым доступом имеет преимущества над парентеральным в части ускорения восстановления моторики ЖКТ и профилактики осложнений [61, 62, 63].
- Пациентам с диагнозом рак пищевода и/или кардии рекомендуется мультимодальное мультидисциплинарное купирование болевого синдрома в раннем послеоперационном периоде для улучшения результатов лечения и качества жизни пациента [64].
Уровень убедительности рекомендаций - C (уровень достоверности доказательств - 5).
Комментарии: Сочетание обезболивающей фармакотерапии, физиотерапии, ЛФК, лечения положением, психологической коррекции, чрескожной электростимуляции и применение акупунктуры может давать хорошие результаты.
4.2.2. Второй этап реабилитации при хирургическом лечении
- Рекомендуется выполнение комплексов ЛФК по 15 - 30 минут в день 3 - 5 раз в неделю с постепенным увеличением длительности после проведения радикального хирургического лечения по поводу рака пищевода, аэробные нагрузки длительностью до 150 минут в неделю по рекомендации специалиста, работа с медицинским психологом (в том числе групповые занятия) для оптимизации восстановления физической формы и улучшения качества жизни пациента [65, 66].
Уровень убедительности рекомендаций - B (уровень достоверности доказательств - 2).
4.2.3. Третий этап реабилитации при хирургическом лечении
- У пациентов с диагнозом рак пищевода и/или кардии, находящихся в ремиссии, рекомендовано применение комплексной программы, включающей поддержание стабильной массы тела, нутритивную поддержку, занятия с медицинским психологом, активный образ жизни и регулярные занятия ЛФК (аэробные нагрузки низкой интенсивности с постепенным увеличением до аэробной нагрузки умеренной интенсивности) с целью улучшения кардиореспираторной выносливости и качества жизни. Имеются данные, что это может способствовать увеличению общей выживаемости [29].
Уровень убедительности рекомендаций - C (уровень достоверности доказательств - 4).
- Рекомендовано у пациентов с диагнозом рак пищевода и/или кардии с хроническим недостаточным потреблением пищи и при неконтролируемой мальабсорбции продолжить нутритивную поддержку в домашних условиях для улучшения результатов лечения и качества жизни пациентов [67].
Уровень убедительности рекомендаций - C (уровень достоверности доказательств - 5).
4.3. Реабилитация при химиотерапии
- Пациентам с диагнозом рак пищевода и/или кардии рекомендуется выполнение упражнений с нагрузкой с целью уменьшения слабости, улучшения качества жизни и психологического состояния пациентов, получающих адъювантную химиотерапию [68].
Уровень убедительности рекомендаций - A (уровень достоверности доказательств - 1).
Комментарии: Раннее начало физических нагрузок на фоне химиотерапии помогает профилактике мышечной слабости, возникновению и прогрессированию саркопении, снижению толерантности к физической нагрузке.
- Пациентам с диагнозом рак пищевода и/или кардии рекомендуется сочетание ЛФК с психологической поддержкой с целью уменьшения слабости, улучшения качества жизни и психологического состояния [68].
Уровень убедительности рекомендаций - A (уровень достоверности доказательств - 1).
- Рекомендуется назначать пациентам с диагнозом рак пищевода и/или кардии, получающим химиотерапию, 6-недельный курс спортивной ходьбы, который, по данным многоцентрового рандомизированного исследования, помогает контролировать клинические проявления полинейропатии [69].
Уровень убедительности рекомендаций - B (уровень достоверности доказательств - 2).
- Рекомендуется пациентам с раком пищевода и кардии, получающим химиотерапию, низкоинтенсивная лазеротерапия в профилактике мукозитов полости рта на фоне химиотерапии [70].
Уровень убедительности рекомендаций - A (уровень достоверности доказательств - 1).
- Рекомендуется пациентам с раком пищевода и кардии, получающим химиотерапию, использование систем охлаждения кожи головы, что обеспечивает профилактику алопеции на фоне химиотерапии [71].
Уровень убедительности рекомендаций - B (уровень достоверности доказательств - 3).
5. Профилактика
- С целью профилактики развития рака пищевода рекомендуется диета с исключением термического и механического повреждения слизистой пищевода, отказ от курения и алкоголя, своевременное лечение фоновых и предопухолевых заболеваний (пищевод Баррета, ГЭРБ, ахалазия кардии, стриктуры пищевода), в том числе с применением внутрипросветных эндоскопических вмешательств [1, 2, 6].
Уровень убедительности рекомендаций - C (уровень достоверности доказательств - 4).
- У пациентов с пищеводом Баррета высокого риска (размер свыше 1 см) с целью снижения риска малигнизации рекомендуется прием ингибитора протонной помпы в высокой дозе (#эзомепразол** 80 мг в сутки) в монотерапии или (предпочтительно при отсутствии противопоказаний) в комбинации с #ацетилсалициловой кислотой** (300 мг в сутки) [72].
Уровень убедительности рекомендаций - A (уровень достоверности доказательств - 2).
Комментарии: оценить точный вклад в профилактику плоскоклеточного рака пищевода различных мероприятий сложно из-за отсутствия крупных хорошо спланированных популяционных исследований.
- Рекомендуется после завершения лечения по поводу рака пищевода с целью раннего выявления прогрессирования заболевания, с целью раннего начала химиотерапии, повторной операции при рецидиве опухоли, а также выявления метахронных опухолей соблюдать следующую периодичность контрольных обследований:
- пациентов после радикального лечения (хирургия или химиолучевая терапия) - каждые 3 - 6 месяцев в первые 2 года, далее каждые 6 - 12 месяцев в последующие 3 - 5 лет, затем - ежегодно [12];
- пациентов с ранним раком, которые подверглись эндоскопической резекции слизистой оболочки или подслизистой диссекции - ЭГДС каждые 3 месяца в первый год, каждые 6 месяцев на второй и третий годы, далее - ежегодно [12, 73].
Уровень убедительности рекомендаций - C (уровень достоверности доказательств - 5).
Комментарии:
Объем обследования:
1. анамнез и физикальное обследование;
2. ЭГДС через 3 месяца после резекции первичной опухоли, в дальнейшем 2 раза в год в течение 3 лет, далее 1 раз в год до 5 лет;
3. УЗИ органов брюшной полости и малого таза каждые 3 - 6 месяцев в зависимости от риска прогрессирования;
4. рентгенография органов грудной клетки каждые 6 месяцев;
5. КТ органов грудной и брюшной полости с в/в контрастированием однократно через 6 - 12 месяцев после операции (в зависимости от риска прогрессирования).
6. Организация оказания медицинской помощи
Медицинская помощь, за исключением медицинской помощи в рамках клинической апробации, в соответствии с федеральным законом от 21.11.2011 N 323-ФЗ (ред. от 25.05.2019) "Об основах охраны здоровья граждан в Российской Федерации", организуется и оказывается:
1. в соответствии с положением об организации оказания медицинской помощи по видам медицинской помощи, которое утверждается уполномоченным федеральным органом исполнительной власти;
2. в соответствии с порядком оказания помощи по профилю "онкология", обязательным для исполнения на территории Российской Федерации всеми медицинскими организациями;
3. на основе настоящих клинических рекомендаций;
4. с учетом стандартов медицинской помощи, утвержденных уполномоченным федеральным органом исполнительной власти.
Первичная специализированная медико-санитарная помощь оказывается врачом-онкологом и иными врачами-специалистами в центре амбулаторной онкологической помощи либо в первичном онкологическом кабинете, первичном онкологическом отделении, поликлиническом отделении онкологического диспансера.
При подозрении или выявлении у пациента онкологического заболевания пищевода врачи-терапевты, врачи-терапевты участковые, врачи общей практики (семейные врачи), врачи-специалисты, средние медицинские работники в установленном порядке направляют пациента на консультацию в центр амбулаторной онкологической помощи либо в первичный онкологический кабинет, первичное онкологическое отделение медицинской организации для оказания ему первичной специализированной медико-санитарной помощи.
Консультация в центре амбулаторной онкологической помощи либо в первичном онкологическом кабинете, первичном онкологическом отделении медицинской организации должна быть проведена не позднее 5 рабочих дней с даты выдачи направления на консультацию. Врач-онколог центра амбулаторной онкологической помощи (в случае отсутствия центра амбулаторной онкологической помощи врач-онколог первичного онкологического кабинета или первичного онкологического отделения) организует взятие биопсийного (операционного) материала, а также организует выполнение иных диагностических исследований, необходимых для установления диагноза, включая распространенность онкологического процесса и стадию заболевания.
В случае невозможности взятия в медицинской организации, в составе которой организован центр амбулаторной онкологической помощи (первичный онкологический кабинет, первичное онкологическое отделение), биопсийного (операционного) материала, проведения иных диагностических исследований пациент направляется лечащим врачом в онкологический диспансер или в медицинскую организацию, оказывающую медицинскую помощь пациентам с онкологическими заболеваниями пищевода.
Срок выполнения патологоанатомических исследований, необходимых для гистологической верификации злокачественного новообразования, не должен превышать 15 рабочих дней с даты поступления биопсийного (операционного) материала в патологоанатомическое бюро (отделение).
При подозрении и (или) выявлении у пациента онкологического заболевания пищевода в ходе оказания ему скорой медицинской помощи таких пациентов переводят или направляют в медицинские организации, оказывающие медицинскую помощь пациентам с онкологическими заболеваниями пищевода, для определения тактики ведения и необходимости применения дополнительно других методов специализированного противоопухолевого лечения.
Врач-онколог центра амбулаторной онкологической помощи (первичного онкологического кабинета, первичного онкологического отделения) направляет пациента в онкологический диспансер или в медицинские организации, оказывающие медицинскую помощь пациентам с онкологическими заболеваниями пищевода, для уточнения диагноза (в случае невозможности установления диагноза, включая распространенность онкологического процесса и стадию заболевания, врачом-онкологом центра амбулаторной онкологической помощи, первичного онкологического кабинета или первичного онкологического отделения) и оказания специализированной, в том числе высокотехнологичной, медицинской помощи.
Срок начала оказания специализированной, за исключением высокотехнологичной, медицинской помощи пациентам с онкологическими заболеваниями в медицинской организации, оказывающей медицинскую помощь пациентам с онкологическими заболеваниями пищевода, не должен превышать 14 календарных дней с даты гистологической верификации злокачественного новообразования или 14 календарных дней с даты установления предварительного диагноза злокачественного новообразования пищевода (в случае отсутствия медицинских показаний для проведения патолого-анатомических исследований в амбулаторных условиях).
Специализированная, в том числе высокотехнологичная, медицинская помощь оказывается врачами-онкологами, врачами-радиотерапевтами в онкологическом диспансере или в медицинских организациях, оказывающих медицинскую помощь пациентам с онкологическими заболеваниями пищевода, имеющих лицензию, необходимую материально-техническую базу, сертифицированных специалистов, в стационарных условиях и условиях дневного стационара и включает в себя профилактику, диагностику, лечение онкологических заболеваний пищевода, требующих использования специальных методов и сложных уникальных медицинских технологий, а также медицинскую реабилитацию.
В медицинской организации, оказывающей медицинскую помощь пациентам с онкологическими заболеваниями пищевода, тактика медицинского обследования и лечения устанавливается консилиумом врачей-онкологов и врачей-радиотерапевтов, с привлечением при необходимости других врачей-специалистов. Решение консилиума врачей оформляется протоколом, подписывается участниками консилиума врачей и вносится в медицинскую документацию пациента.
Показания для госпитализации в круглосуточный или дневной стационар медицинской организации, оказывающей специализированную, в том числе высокотехнологичную медицинскую помощь по профилю "онкология" определяются консилиумом врачей-онкологов и врачей-радиотерапевтов, с привлечением при необходимости других врачей-специалистов.
Показанием для госпитализации в медицинскую организацию в экстренной или неотложной форме является:
1. наличие осложнений рака пищевода, требующих оказания ему специализированной медицинской помощи в экстренной и неотложной форме;
2. наличие осложнений лечения (хирургическое вмешательство, лучевая терапия, лекарственная терапия и т.д.) рака пищевода.
Показанием для госпитализации в медицинскую организацию в плановой форме является:
1. необходимость выполнения сложных интервенционных диагностических медицинских вмешательств, требующих последующего наблюдения в условиях круглосуточного или дневного стационара;
2. наличие показаний к специализированному противоопухолевому лечению (хирургическое вмешательство, лучевая терапия, в том числе контактная, дистанционная и другие виды лучевой терапии, лекарственная терапия и др.), требующему наблюдения в условиях круглосуточного или дневного стационара.
Показанием к выписке пациента из медицинской организации является:
1. завершение курса лечения, или одного из этапов оказания специализированной, в том числе высокотехнологичной медицинской помощи, в условиях круглосуточного или дневного стационара при условиях отсутствия осложнений лечения, требующих медикаментозной коррекции и/или медицинских вмешательств в стационарных условиях;
2. отказ пациента или его законного представителя от специализированной, в том числе высокотехнологичной медицинской помощи в условиях круглосуточного или дневного стационара, установленной консилиумом медицинской организации, оказывающей онкологическую помощь при условии отсутствия осложнений основного заболевания и/или лечения, требующих медикаментозной коррекции и/или медицинских вмешательств в стационарных условиях;
3. необходимость перевода пациента в другую медицинскую организацию по соответствующему профилю оказания медицинской помощи.
Заключение о целесообразности перевода пациента в профильную медицинскую организацию осуществляется после предварительной консультации по предоставленным медицинским документам и/или предварительного осмотра пациента врачами специалистами медицинской организации, в которую планируется перевод.
6. Дополнительная информация, влияющая на течение и исход заболевания
Дополнительная информация отсутствует.
Критерии оценки качества медицинской помощи
N
Критерии качества
Оценка выполнения
1
Выполнено рентгенологическое обследование пищевода: рентгеноскопия и (при установлении диагноза)
Да/Нет
2
Выполнена эзофагогастродуаденоскопия (при установлении диагноза)
Да/Нет
3
Выполнена биопсия опухоли пищевода с последующим морфологическим и/или иммуногистохимическим исследованием (при установлении диагноза)
Да/Нет
4
Выполнена компьютерная томография органов грудной клетки (при установлении диагноза)
Да/Нет
5
Выполнено ультразвуковое исследование органов брюшной полости (комплексное) и/или компьютерная томография органов брюшной полости и и/или магнитно-резонансная томография органов брюшной полости и (при установлении диагноза)
Да/Нет
6
Выполнена оценка статуса шейных и надключичных лимфатических узлов (при установлении диагноза)
Да/Нет
7
Выполнена предоперационная химиотерапия или химиолучевая терапия при IIB - III стадии (при отсутствии медицинских противопоказаний)
Да/Нет
9
Выполнено морфологическое и/или иммуногистохимическое исследование препарата удаленных тканей (при хирургическом вмешательстве)
Да/Нет
10
Выполнена химиотерапия и/или лучевая терапия при наличии морфологической верификации диагноза (при химиотерапии и/или лучевой терапии)
Да/Нет
12
Выполнен общий (клинический) анализ крови, развернутый не более чем за 5 дней до начала курса химиотерапии и/или лучевой терапии
Да/Нет
Список литературы
1. Anonymous International Agency for Research on Cancer. Tobacco smoking, in evaluation of carcinogenic risks to humans. International Agency for Research on Cancer, 1996:38.
2. Anonymous International Agency for Research on Cancer. Alcohol drinking, in evaluation of carcinogenic risks to humans. International Agency for Research on Cancer, 1998:44.
3. Trivers K.F., Sabatino S.A., Stewart S.L. Trends in esophageal cancer incidence by histology, United States, 1998 - 2003. Int J Cancer 2008; 123: 1422 - 1428.
4. Devesa S.S., Blot W.J., Fraumeni J.F.Jr. Changing patterns in the incidence of esophageal and gastric carcinoma in the United States. Cancer, 1998; 83: 2049 - 2053.
5. Steevens J., Botterweck A.A.M., Dirx M.J.M. et al. Trends in incidence of oesophageal and stomach cancer subtypes in Europe. Eur J Gastroenterol Hepatol, 2010; 22: 669 - 678.
6. Lagergren J., Bergstrom R., Lindgren A., Nyren O. Symptomatic gastroesophageal reflux as a risk factor for esophageal adenocarcinoma. The New England Journal of Medicine, 1999; 340(11): 825 - 831.
7. Давыдов М.И., Тер-Ованесов М.Д., Стилиди И.С. и др. Пищевод Баррета: от теоретических основ к практическим рекомендациям. Практическая онкология. - 2003. - Т. 4. - N 2. - С. 109 - 119.
8. Ferlay J., Shin H.R., Bray F. et al. Estimates of worldwide burden of cancer in 2008: GLOBOCAN 2008//Int. J. Cancer. - Vol. 127 - 2010. - p. 2893 - 2917.
9. Состояние онкологической помощи населению России в 2018 году//под ред. А.Д. Каприна, В.В. Старинского, Г.В. Петровой. - М.: МНИОИ им. П.А. Герцена - филиал ФГБУ "НМИЦ радиологии" Минздрава России, 2019. - 236 с. ISBN 978-5-85502-250-6.
10. Amin M.B. et al. (eds.). AJCC Cancer Staging Manual, Eighth Edition, American Joint Committee on Cancer 2017. Pp. 185 - 203.
11. О.Р. Мельников. Рак пищевода: клиническая картина и стадирование заболевания. - Практическая онкология. - 2003. - Т. 4. - N 2. - С. 66 - 69.
12. NCCN Clinical Practice Guidelines in Oncology (NCCN Guidelines(R)) Esophageal and Esophagogastric Junction Cancers Version 1.2019 - March 14, 2019. https://www.nccn.org/professionals/physician_gls/pdf/esophageal.pdf.
13. van Nistelrooij A.M.J., Dinjens W.N.M., Wagner A. et al. Hereditary Factors in Esophageal Adenocarcinoma. Gastrointest Tumors. 2014 Jun; 1(2): 93 - 98.
14. Graham D.Y., Schwartz J.T., Cain G.D., et al. Prospective evaluation of biopsy number in the diagnosis of esophageal and gastric carcinoma. Gastroenterology 1982; 82: 228 - 31.
15. Bloomfeld R.S., Bridgers D.I. 3rd, Pineau B.C. Sensitivity of upper endoscopy in diagnosing esophageal cancer. Dysphagia. 2005 Fall; 20(4): 278 - 82.
16. Miyata H., Yamasaki M., Takiguchi S., et al. Prognostic value of endoscopic biopsy findings after induction chemoradiotherapy with and without surgery for esophageal cancer. Ann Surg 2011; 253: 279 - 84.
17. Owaki T., Matsumoto M., Okumura H., et al. Endoscopic ultrasonography is useful for monitoring the tumor response of neoadjuvant chemoradiation therapy in esophageal squamous cell carcinoma. Am J Surg 2012; 203: 191 - 7.
18. Eloubeidi M.A., Cerfolio R.J., Bryant A.S., et al. Efficacy of endoscopic ultrasound in patients with esophageal cancer predicted to have N0 disease. Eur J Cardiothorac Surg 2011; 40: 636 - 41.
19. Chao Y.K., Yeh C.J., Lee M.H., et al. Factors associated with false-negative endoscopic biopsy results after neoadjuvant chemoradiotherapy in patients with esophageal squamous cell carcinoma. Medicine (Baltimore) 2015; 94: e588.
20. Yen T.J., Chung C.S., Wu Y.W., et al. Comparative study between endoscopic ultrasonography and positron emission tomography computed tomography in staging patients with esophageal squamous cell carcinoma. Dis Esophagus 2012; 25: 40 - 7.
21. Molena D., Sun H.H., Badr A.S., et al. Clinical tools do not predict pathological complete response in patients with esophageal squamous cell cancer treated with definitive chemoradiotherapy. Dis Esophagus 2014; 27: 355 - 9.
22. Pongpornsup S., Posri S., Totanarungroj K. Diagnostic accuracy of multidetector computed tomography (MDCT) in evaluation for mediastinal invasion of esophageal cancer. Journal of the Medical Association of Thailand = Chotmaihet thangphaet. 2012; 95(5): 704 - 11. Epub 2012/09/22. pmid: 22994032.
23. Choi J., Kim S.G., Kim J.S., Jung H.C., Song I.S. Comparison of endoscopic ultrasonography (EUS), positron emission tomography (PET), and computed tomography (CT) in the preoperative locoregional staging of resectable esophageal cancer. Surgical endoscopy. 2010; 24(6):1380 - 6. Epub 2009/12/25. doi: 10.1007/s00464-009-0783-x pmid:20033712.
24. Lowe V.J., Booya F., Fletcher J.G., et al. Comparison of positron emission tomography, computed tomography and endoscopic ultrasound in the initial staging of patients with oesophageal cancer//Molecular Imaging Biol. - 2005. - Vol. 7 (6). - p. 422 - 430.
25. Kim T.J., Kim H.Y., Lee K.W., Kim M.S. Multimodality assessment of esophageal cancer: preoperative staging and monitoring of response to therapy. Radiographics. 2009; 29: 403 - 421.
26. Swisher S.G., Maish M., Erasmus J.J., et al. Utility of PET, CT, and EUS to identify pathologic responders in esophageal cancer. Ann Thorac Surg 2004; 78: 1152 - 60; discussion 1152-60.
27. Kitagawa Y., Uno T., Oyama T., et al. Esophageal cancer practice guidelines 2017 edited by the Japan Esophageal Society: part 1. Esophagus. 2019 Jan; 16(1): 1 - 24. doi: 10.1007/s10388-018-0641-9.
28. College of American pathologists. Protocol for the Examination of Specimens From Patients With Carcinoma of the Esophagus. Version: Esophagus 4.0.0.0 Protocol Posting Date: June 2017.https://documents.cap.org/protocols/cp-esophagus-17protocol-4000.pdf.
29. Rice T.W., Apperson-Hansen C., DiPaola LM et al. Worldwide Esophageal Cancer Collaboration: clinical staging data. Dis Esophagus. 2016; 7: 707 - 14.
30. Gemmill E.H., McCulloch P. Systematic review of minimally invasive resection for gastro-oesophageal cancer//Br. J. Surg. - 2007. - Vol. 94(12). - p. 1461 - 1467.
31. Kim T.J., Kim H.Y., Lee K.W., et al. Multimodality assessment of esophageal cancer: preoperative staging and monitoring of response to therapy. Radiographics 2009; 29: 403 - 21.
32. van Vliet E.P., Heijenbrok-Kal M.H., Hunink M.G., et al. Staging investigations for oesophageal cancer: a meta-analysis. Br J Cancer 2008; 98: 547 - 57.
33. Sjoquist K.M., Burmeister B.H., Smithers B.M., et al. Survival after neoadjuvant chemotherapy or chemoradiotherapy for resectable oesophageal carcinoma: an updated meta-analysis. Lancet Oncol. 2011 Jul; 12(7): 681 - 92.
34. Al-Batran S.E., Homann N., Pauligk C., et al. Perioperative chemotherapy with fluorouracil plus leucovorin, oxaliplatin, and docetaxel versus fluorouracil or capecitabine plus cisplatin and epirubicin for locally advanced, resectable gastric or gastro-oesophageal junction adenocarcinoma (FLOT4): a randomised, phase 2/3 trial. Lancet. 2019 May 11; 393(10184): 1948 - 1957. doi: 10.1016/S0140-6736(18) 32557-1.
35. P. van Hagen., M.C.C.M. Hulshof., J.J.B. van Lanschot et al. Preoperative Chemoradiotherapy for Esophageal or Junctional Cancer. N Engl J Med 2012; 366: 2074 - 84.
36. F. Lordick., C. Mariette., K. Haustermans., et al. Oesophageal Cancer: ESMO Clinical Practice Guidelines. Ann Oncol (2016) 27 (suppl 5): v50 - v57.
37. Cooper J.S., Guo M.D., Herskovic A., et al. Chemoradiotherapy of locally advanced esophageal cancer: long-term follow-up of a prospective randomized trial (RTOG 85-01). Radiation Therapy Oncology Group. JAMA. 1999 May 5; 281(17): 1623 - 7.
38. Izbicki J.R., Broering D.C., Yekebas E.F., et al. Surgery of the Esophagus. Textbook and Atlas of Surgical Practice//Steinkopff Verlag. - 2009. - 386 p.
39. Vellayappan B.A., Soon Y.Y., Ku G.Y., et al. Chemoradiotherapy versus chemoradiotherapy plus surgery for esophageal cancer. Cochrane Database of Systematic Reviews 2017, Issue 8. Art. No.: CD010511. DOI: 10.1002/14651858.CD010511.pub2.
40. Orringer M.B., Marshall B., Chang A.C., et al. Two thousand transhiatal esophagectomies: changing trends, lessons learned//Ann Surg. - 2007. - Vol. 246(3). - p. 363 - 372.
41. Janmaat V.T., Steyerberg E.W., van der Gaast A., et al. Palliative chemotherapy and targeted therapies for esophageal and gastroesophageal junction cancer. Cochrane Database of Systematic Reviews 2017, Issue 11. Art. No.: CD004063. DOI: 10.1002/14651858.CD004063.pub4.
42. Kojima T., Muro K., Francois E., et al. Pembrolizumab versus chemotherapy as second-line therapy for advanced esophageal cancer: Phase III KEYNOTE-181 study. J Clin Incol. 2019; 37 (suppl 4; abstr 2).
43. Tepper J., Krasna M.J., Niedzwiecki D., Hollis D., Reed C.E., Goldberg R., et al. Phase III trial of trimodality therapy with cisplatin, fluorouracil, radiotherapy, and surgery compared with surgery alone for esophageal cancer: CALGB 9781. J Clin Oncol 2008; 26: 1086 - 1092.
44. Lee S.S., et al. Capecitabin and cisplatin chemotherapy alone or sequntialy combined chemoradiotherapy containing XP regimen in patient with three different settings of stage IV oesophageal cancer. Jpn J Clin Oncol 2007; 37: 829 - 835.
45. Shankaran V., Mulcahy M.F., Hochster H.S., et al. Docetaxel, oxaliplatin, and 5-FU for the treatment of metastatic or unresectable gastric or GEJ adenocarcinomas: Preliminary results of a phase II study. Gastrointestinal Cancer Symposium 2009: Abstract 47.
46. Shah M.A., Janjigian Y.Y., Stoller R., et al. Randomized multicenter phase II study of modified DCF versus DCF plus GFsupport in patient with metastatic gastric adenocercinoma. J Clin Oncol 2015; 33: 3874 - 79.
47. Kang Y.K., et al. Capecitabin/cisplatin versus 5-FU/cisplatin as first-line therapy in patient with advanced GC: a randomized pIII noninferiority trial. Ann Oncol 209; 20: 666 - 673.
48. Gadgeel S.M., et al. Phase II study of paclitaxel and carboplatin in patient with advanced GC. Am J Clin Oncol 2003; 26: 37 - 41.
49. Kim G.M, et al. A randomized P-II trial of S-1/oxaliplatin versus capecitabin/oxaliplatin in advanced GC. Eur J Cancer 2012; 48: 518 - 526.
50. Ford H.E., et al. Docetaxel versus active symptom control therapy for refractory oesophagogastric adenocarcinoma  an open-label P-III randomized controlled trial. Lancet Oncol 2014; 78 - 86.
an open-label P-III randomized controlled trial. Lancet Oncol 2014; 78 - 86.
51. Kim J.Y., et al. A multi-center P-II study of docetaxel plus cisplatin as 1-line therapy in patient with metastatic squamous cell cancer. Cancer Chem Pharmacol 2010; 66: 31 - 36.
52. Rabenstein T. Palliative Endoscopic Therapy of Esophageal Cancer. Viszeralmedizin. 2015 Oct; 31(5): 354 - 359.
53. Okawa T., Dokiya T., Nishio M., et al. Multi-institutional randomized trial of external radiotherapy with and without intraluminal brachytherapy for esophageal cancer in Japan. Japanese Society of Therapeutic Radiology and Oncology (JASTRO) Study Group//Int. J. Radiat. Oncol. Biol. Phys. - 1999. - Vol. 45(3). - p. 623 - 628.
54. Liu-Hua Wang et all. Application of enhanced recovery after gastric cancer surgery: An updated meta-analysis. World J Gastroenterol 2018 April 14; 24(14): 1562 - 1578.
55. Программа ускоренного выздоровления хирургических больных Fast track//под ред. И.И. Затевахина, К.В. Лядова, И.Н. Пасечника. - М.: ГЕОТАР-Медиа, 2017.
56. Silver J.A., Baima J. Cancer prehabilitation: an opportunity to decrease treatment-related morbidity, increase cancer treatment options, and improve physical and psychological health outcomes. Am J Phys Med Rehabil 2103; 92: 715 - 727.
57. Luther A., Gabriel J., Watson R.P., Francis N.K. The Impact of Total Body Prehabilitation on Post-Operative Outcomes After Major Abdominal Surgery: A Systematic Review. World J Surg. 2018 Sep; 42(9): 2781 - 2791.
58. Pisarska M.,  , Major P., Wysocki M.,
, Major P., Wysocki M.,  ,
,  . Enhanced recovery after surgery protocol in oesophageal cancer surgery: Systematic review and meta-analysis. PLoSONE. 2017; 12(3): e0174382.
. Enhanced recovery after surgery protocol in oesophageal cancer surgery: Systematic review and meta-analysis. PLoSONE. 2017; 12(3): e0174382.
59. Low D.E., Allum W., De Manzoni G., et al. Guidelines for Perioperative Care in Esophagectomy: Enhanced Recovery After Surgery  Society Recommendations World J Surg (2019) 43: 299. https://doi.org/10.1007/s00268-018-4786-4.
Society Recommendations World J Surg (2019) 43: 299. https://doi.org/10.1007/s00268-018-4786-4.
60. Weijs, Teus & Berkelmans, Gijs & Nieuwenhuijzen, Grard & Ruurda, Jelle & van Hillegersberg, Richard & Soeters, Peter & Luyer, Misha. (2014). Routes for early enteral nutrition after esophagectomy. A systematic review. Clinical Nutrition. 34.10.1016/j.clnu.2014.07.011.
61. Feeding Jejunostomy after esophagectomy cannot be routinely recommended. Analysis of nutritional benefits and catheter-related complications  , Eduardo et al. The American Journal of Surgery, Volume 217, Issue 1, 114 - 120.
, Eduardo et al. The American Journal of Surgery, Volume 217, Issue 1, 114 - 120.
62. Early Oral Feeding Following McKeown Minimally Invasive Esophagectomy An Open-label, Randomized, Controlled, Noninferiority Trial Annals of Surgery: March 2018. - Volume 267. - Issue 3. - p. 435 - 442. doi: 10.1097/SLA.0000000000002304.
63. Elles Steenhagen, Jonna K. van Vulpen, Richard van Hillegersberg, Anne M. May & Peter D. Siersema (2017): Nutrition in peri-operative esophageal cancer management, Expert Review of Gastroenterology & Hepatology. DOI: 10.1080/17474124.2017.1325320.
64. Swarm R.A., Abernethy A.P., Anghelescu D.L., Benedetti C., Buga S., Cleeland C., et al. Adult cancer pain. J Natl Compr Canc Netw. 2013; 11(8): 992 - 1022.
65. Shin K.Y., Guo Y., Konzen B., Fu J., Yadav R., Bruera E. Inpatient cancer rehabilitation: the experience of a national comprehensive cancer center. Am J Phys Med Rehabil. 2011; 90(5): 63 - S68.
66. Bourke L., Homer K.E., Thaha M.A., Steed L., Rosario D.J., Robb K.A. Interventions to improve exercise behaviour in sedentary people living with and beyond cancer: a systematic review. Br J Cancer. 2014; 110: 831 - 841.
67. Arends J., et al. ESPEN guidelines on nutrition in cancer patients, Clinical Nutrition (2016).
68. Mustian K.M., Alfano C.M., Heckler C., et al. Comparison of pharmaceutical, psychological, and exercise treatments for cancer-related fatigue: a meta-analysis. JAMA Oncol 2017; 3: 961 - 968.
69. Kleckner I.R., Kamen C., Gewandter J.S., et al: Effects of exercise during chemotherapy on chemotherapy-induced peripheral neuropathy: a multicenter, randomized controlled trial. Support Care Cancer 2018; 26: 1019 - 1028.
70. Oberoi S., Zamperlini-Netto G., Beyene J., Treister NS., Sung L. Effect of prophylactic low level laser therapy on oral mucositis: a systematic review and meta-analysis. Send to PLoS One. 2014 Sep 8; 9(9): e107418.
71. Ross M., Fischer-Cartlidge E. Scalp Cooling: A Literature Review of Efficacy, Safety, and Tolerability for Chemotherapy-Induced Alopecia. Clin J Oncol Nurs. 2017 (1); 21(2): p. 226 - 233.
72. Jankowski J.A.Z., de Caestecker J., Love S.B., et al. Esomeprazole and aspirin in Barrett"s oesophagus (AspECT): a randomised factorial trial. Lancet. 2018 Aug 4; 392(10145): 400 - 408.
73. Pennathur A., Gibson M.K., Jobe B.A., Luketich J.D. Oesophageal carcinoma//Lancet. - 2013. - Vol. 381. - p. 400 - 412.
74. Oken M.M., Creech R.H., Tormey D.C., Horton J., Davis T.E., McFadden E.T. Carbone PP: Toxicity and response criteria of the Eastern Cooperative Oncology Group. Am J Clin Oncol 1982, 5(6): 649 - 655.
75. Kondrup J., Allison S.P., Elia M., Vellas B., Plauth M. Educational and Clinical Practice Committee, European Society of Parenteral and Enteral Nutrition (ESPEN). ESPEN Guidelines for Nutrition Screening 2002 Clinical Nutrition (2003) 22(4): 415 - 421.
76. Ding X., Zhang J., Li B., et al. A meta-analysis of lymph node metastasis rate for patients with thoracic oesophageal cancer and its implication in delineation of clinical target volume for radiation therapy//Br. J. Radiol. - 2012. - Vol. 85 - p. 1019.
77. Muller J.M., Erasmi H., Stelzner M., Pichlmaier U. Surgical therapy of oesophageal carcinoma//Br. J. Surg. - 1990. - Vol. 77. - P. 845 - 857.
78. Luketich J.D., Rivera M.A., Buenaventura P.O., et al. Minimally Invasive Esophagectomy. Outcomes in 222 Patients//Ann. Surg. - 2003. - Vol. 238(4). - p. 486 - 495.
79. Matsubara T., Veda M., Vchida C., Takahashi T. Modified Stomach Roll for safer Reconstruction After Subtotal Esophagectomy//J. Surg. Oncol. - 2000. - Vol. 74. - N 12. - p. 1115 - 1117.
80. Napier K.J., Scheerer M., Misra S. Esophageal cancer: A Review of epidemiology, pathogenesis, staging workup and treatment modalities//World J. Gastrointest. Oncol. - 2014. - Vol. 6(5). - p. 112 - 120.
81. O'Reilly S., Forastiere A.A. Is surgery necessary with multimodality treatment of oesophageal cancer. Ann Oncol 1995; 6: 519.
82. Rice T.W., Rusch V.W., Apperson-Hansen C., et al. Worldwide esophageal cancer collaboration. Dis Esophagus 2009; 22: 1.
83. Cunningham D., Allum W.H., Stenning S.P., et al. Perioperative Chemotherapy versus Surgery Alone for Resectable Gastroesophageal Cancer. N Engl J Med 2006; 355: 11 - 20.
84. Ajani J.A., Correa A.M., Hofstetter W.L., et al. Clinical parameters model for predicting pathologic complete response following preoperative chemoradiation in patients with esophageal cancer. Ann Oncol 2012; 23: 2638 - 42.
85. Jani J.A., Xiao L., Roth J., et al. A phase II randomized trial of induction chemotherapy versus no induction chemotherapy followed by preoperative chemoradiation in patients with esophageal cancer. Annals of Oncology 2013, 24: 2844 - 2849.
86. Cooper J.S., Guo M.D., Herskovic A., et al. Chemoradiotherapy of Locally Advanced Esophageal Cancer Long-term Follow-up of a Prospective Randomized Trial (RTOG 85-01). JAMA. 1999; 281(17): 1623 - 1627.
87. Conroy T., Galais M.P., Raoul J.L., et al. Definitive chemoradiotherapy with FOLFOX versus fluorouracil and cisplatin in patients with oesophageal cancer (PRODIGE5/ACCORD17): final results of a randomised, phase 2/3 trial. Lancet Oncol. 2014 Mar; 15(3): 305-14.
88. Deng J., Wang C., Xiang M. et al. Meta-analysis of postoperative efficacy in patients receiving chemoradiotherapy followed by surgery for resectable esophageal carcinoma//Diagnostic Pathology. - 2014. - Vol. 9. - p. 151.
89. Berger A.C., Farma J., Scott W.J., et al. Complete response to neoadjuvant chemoradiotherapy in esophageal carcinoma is associated with significantly improved survival. J Clin Oncol 2005; 23: 4330-7.
90. Kranzfelder M., Schuster T., Geinitz H., et al. Meta-analysis of neoadjuvant treatment modalities and definitive non-surgical therapy for oesophageal squamous cell cancer//Br. J. Surg. - 2011. - Vol. 98. - p. 768 - 783.
91. O'Neill L.M., Guinan E., Doyle S.L., Bennett A.E., Murphy C., Elliott J.A., O'Sullivan J., Reynolds J.V., Hussey J. The RESTORE Randomized Controlled Trial Impact of a Multidisciplinary Rehabilitative Program on Cardiorespiratory Fitness in Esophagogastric cancer Survivorship. AnnSurg 2018; 268: 747 - 755.
92. B.C. Cho, K. Kato, M. Takahashi, et al. Nivolumab Versus Chemotherapy in Advanced Esophageal Squamous Cell Carcinoma (ESCC): The Phase 3 ATTRACTION-3 Study. Annals of Oncology (2019) 30 (suppl 5): v851 - v934.10.1093/annonc/mdz394.
93. Levine MS, Halvorsen RA. Carcinoma of the esophagus. In: Gore RM, Levine MS, editors. Textbook of gastrointestinal radiology. 4th ed. Philadelphia, PA: Elsevier; 2015. p. 366 - 93.
Приложение А1
СОСТАВ РАБОЧЕЙ ГРУППЫ
1. Бесова Н.С., к.м.н., старший научный сотрудник онкологического отделения лекарственных методов лечения (химиотерапевтического) N 1 ФГБУ "Национальный медицинский исследовательский центр онкологии им. Н.Н. Блохина" Минздрава России.
2. Гамаюнов С.В., к.м.н., заведующий отделением лучевого и хирургического лечения заболеваний торакальной области МРНЦ им. А.Ф. Цыба - филиал "НМИЦ радиологии" Минздрава России.
3. Иванов С.М., к.м.н., старший научный сотрудник отделения клинической радиологии ФГБУ "Национальный медицинский исследовательский центр онкологии им. Н.Н. Блохина" Минздрава России.
4. Кононец П.В., к.м.н., заведующий торако-абдоминальным отделом, директор НИИ "КО им. академика РАН и РАМН Н.Н. Трапезникова" ФГБУ "Национальный медицинский исследовательский центр онкологии им. Н.Н. Блохина" Минздрава России.
5. Левченко Е.В., д.м.н., профессор, заведующий торакальным отделением ФГБУ "Национальный медицинский исследовательский центр онкологии им. Н.Н. Петрова" Минздрава России.
6. Малихова О.А., д.м.н., профессор, заведующая эндоскопическим отделением ФГБУ "Национальный медицинский исследовательский центр онкологии им. Н.Н. Блохина" Минздрава России.
7. Пирогов С.С., к.м.н., заведующий отделом эндоскопии МНИОИ им. П.А. Герцена - филиал ФГБУ "НМИЦ радиологии" Минздрава России.
8. Стилиди И.С., д.м.н., чл.-корр. РАН, заведующий абдоминальным отделением, директор ФГБУ "Национальный медицинский исследовательский центр онкологии им. Н.Н. Блохина" Минздрава России.
9. Трякин А.А., д.м.н., главный научный сотрудник онкологического отделения лекарственных методов лечения (химиотерапевтического) N 2 ФГБУ "Национальный медицинский исследовательский центр онкологии им. Н.Н. Блохина" Минздрава России.
10. Хомяков В.М., к.м.н., заведующий торакоабдоминальным хирургическим отделением, отделом торакоабдоминальной онкохирургии МНИОИ им. П.А. Герцена - филиал ФГБУ "НМИЦ радиологии" Минздрава России.
11. Гриневич В.Н., к.м.н., заведующий отделением онкопатологии МНИОИ им. П.А. Герцена - филиала ФГБУ "Национальный медицинский исследовательский центр радиологии" Минздрава России, заведующий патологоанатомическим отделением ГБУЗ Московский клинический научный центр им. А.С. Логинова ДЗМ (г. Москва), Российское общество онкопатологов.
12. Феденко А.А., заведующий Отдела лекарственного лечения опухолей МНИОИ им. П.А. Герцена - филиал ФГБУ "НМИЦ радиологии" Минздрава России
13. Болотина Л.В., заведующий Отделения химиотерапии Отдела лекарственного лечения опухолей МНИОИ им. П.А. Герцена - филиал ФГБУ "НМИЦ радиологии" Минздрава России
14. Фалалеева Н.А., Заведующий отделом лекарственного лечения злокачественных новообразований МРНЦ им. А.Ф. Цыба - филиал ФГБУ "НМИЦ радиологии" Минздрава России
15. Филоненко Е.В., заведующий Центра лазерной и фотодинамической диагностики и терапии опухолей МНИОИ им. П.А. Герцена - филиал ФГБУ "НМИЦ радиологии" Минздрава России
16. Рябов А.Б., Заместитель Генерального директора по хирургии ФГБУ "НМИЦ радиологии" Минздрава России
Блок по организации медицинской помощи:
1. Невольских А.А., д.м.н., заместитель директора по лечебной МРНЦ им. А.Ф. Цыба - филиал ФГБУ "НМИЦ радиологии" Минздрава России.
2. Иванов С.А., д.м.н., профессор РАН, директор МРНЦ им. А.Ф. Цыба - филиал ФГБУ "НМИЦ радиологии" Минздрава России.
3. Хайлова Ж.В., к.м.н., заместитель директора по организационно-методической работе МРНЦ им. А.Ф. Цыба - филиал ФГБУ "НМИЦ радиологии" Минздрава России.
4. Геворкян Т.Г. Заместитель директора НИИ КЭР ФГБУ "НМИЦ Онкологии им. Н.Н. Блохина".
Блок по медицинской реабилитации и сопроводительной терапии:
1. Романов А.И., д.м.н., профессор, академик РАН, главный врач ФГБУ "Центр реабилитации" Управления делами Президента Российской Федерации.
2. Иванова Г.Е., д.м.н., главный специалист по медицинской реабилитации Минздрава России, заведующая отделом медико-социальной реабилитации инсульта НИИ "ЦВПиИРНИМУ им. Н.И. Пирогова" Минздрава России.
3. Обухова О.А., к.м.н., врач-физиотерапевт, заведующий отделением реабилитации ФГБУ "НМИЦ онкологии им. Н.Н. Блохина" МЗ РФ.
Конфликт интересов отсутствует у всех членов рабочей группы.
Приложение А2
МЕТОДОЛОГИЯ РАЗРАБОТКИ КЛИНИЧЕСКИХ РЕКОМЕНДАЦИЙ
Целевая аудитория данных клинических рекомендаций:
1. врачи-онкологи;
2. врачи-хирурги;
3. врачи-радиологи;
4. врачи-радиотерапевты;
5. врачи-патологоанатомы;
6. врачи - клинические фармакологи;
7. врачи-терапевты;
8. врачи-эндоскописты;
9. врачи - торакальные хирурги;
10. врачи-генетики;
11. студенты медицинских вузов, ординаторы и аспиранты.
Методы, использованные для сбора/селекции доказательств: поиск в электронных базах данных, анализ современных научных разработок по проблеме рака пищевода в РФ и за рубежом, обобщение практического опыта российских и зарубежных специалистов.
Таблица П1. Уровни достоверности доказательств в соответствии с методическими рекомендациями по разработке и актуализации клинических рекомендаций (приказ Минздрава России от 28.02.2019 г. N 103н).
Шкала оценки уровней достоверности доказательств для методов диагностики (диагностических вмешательств)
Уровень достоверности доказательств
Расшифровка
1
Систематические обзоры исследований с контролем референсным методом или систематический обзор рандомизированных клинических исследований с применением метаанализа
2
Отдельные исследования с контролем референсным методом или отдельные рандомизированные клинические исследования и систематические обзоры исследований любого дизайна, за исключением рандомизированных клинических исследований, с применением метаанализа
3
Исследования без последовательного контроля референсным методом или исследования с референсным методом, не являющимся независимым от исследуемого метода или нерандомизированные сравнительные исследования, в том числе когортные исследования
4
Несравнительные исследования, описание клинического случая
5
Имеется лишь обоснование механизма действия или мнение экспертов
Шкала оценки уровней достоверности доказательств для методов профилактики, лечения и реабилитации (профилактических, лечебных, реабилитационных вмешательств)
Уровни достоверности доказательств
Описание
1
Систематический обзор рандомизированных клинических исследований с применением метаанализа
2
Отдельные рандомизированные клинические исследования и систематические обзоры исследований любого дизайна, за исключением рандомизированных клинических исследований, с применением метаанализа
3
Нерандомизированные сравнительные исследования, в том числе когортные исследования
4
Несравнительные исследования, описание клинического случая или серии случаев, исследование "случай-контроль"
5
Имеется лишь обоснование механизма действия вмешательства (доклинические исследования) или мнение экспертов
Таблица П2. Уровни убедительности рекомендаций в соответствии с методическими рекомендациями по разработке и актуализации клинических рекомендаций (приказ Минздрава России от 28.02.2019 г. N 103н)
Уровень убедительности рекомендации
Описание
A
Сильная рекомендация (все рассматриваемые критерии эффективности (исходы) являются важными, все исследования имеют высокое или удовлетворительное методологическое качество, их выводы по интересующим исходам являются согласованными)
B
Условная рекомендация (не все рассматриваемые критерии эффективности (исходы) являются важными, не все исследования имеют высокое или удовлетворительное методологическое качество и/или их выводы по интересующим исходам не являются согласованными)
C
Слабая рекомендация (отсутствие доказательств надлежащего качества (все рассматриваемые критерии эффективности (исходы) являются неважными, все исследования имеют низкое методологическое качество и их выводы по интересующим исходам не являются согласованными)
Методы, использованные для формулирования рекомендаций - консенсус экспертов.
Экономический анализ
Анализ стоимости не проводился и публикации по фармакоэкономике не анализировались.
Метод валидизации рекомендаций:
- внешняя экспертная оценка,
- внутренняя экспертная оценка.
Описание метода валидизации рекомендаций
Настоящие рекомендации в предварительной версии рецензированы независимыми экспертами, которые попросили прокомментировать, прежде всего, насколько интерпретация доказательств, лежащих в основе рекомендаций, доступна для понимания.
Получены комментарии со стороны врачей - детских онкологов первичного звена в отношении доходчивости изложения рекомендаций и их оценки важности рекомендаций как рабочего инструмента повседневной практики.
Комментарии, полученные от экспертов, тщательно систематизировались и обсуждались председателем и членами рабочей группы. Каждый пункт обсуждался и вносимые в результате этого изменения в рекомендации регистрировались. Если же изменения не вносились, то регистрировались причины отказа от внесения изменений.
Консультации и экспертная оценка: проект рекомендаций рецензирован также независимыми экспертами, которых попросили прокомментировать, прежде всего, доходчивость и точность интерпретации доказательной базы, лежащей в основе рекомендаций.
Для окончательной редакции и контроля качества рекомендации повторно проанализированы членами рабочей группы, которые пришли к заключению, что все замечания и комментарии экспертов приняты во внимание, риск систематических ошибок при разработке рекомендаций сведен к минимуму.
Порядок обновления клинических рекомендаций
Механизм обновления клинических рекомендаций предусматривает их систематическую актуализацию - не реже чем 1 раз в 3 года, а также при появлении новых данных с позиции доказательной медицины по вопросам диагностики, лечения, профилактики и реабилитации конкретных заболеваний, при наличии обоснованных дополнений/замечаний к ранее утвержденным клиническим рекомендациям, но не чаще 1 раза в 6 мес. Решение об обновлении принимает МЗ РФ на основе предложений, представленных медицинскими профессиональными некоммерческими организациями. Сформированные предложения должны учитывать результаты комплексной оценки лекарственных препаратов, медицинских изделий, а также результаты клинической апробации.
При отборе публикаций как потенциальных источников доказательств использованная в каждом исследовании методология изучается для того, чтобы убедиться в ее достоверности. Результат изучения влияет на уровень доказательств, присваиваемый публикации, что в свою очередь влияет на силу, вытекающих из нее рекомендаций.
Приложение А3
СВЯЗАННЫЕ ДОКУМЕНТЫ
Актуальные инструкции к лекарственным препаратам, упоминаемым в данных клинических рекомендациях, можно найти на сайте http://grls.rosminzdrav.ru.
Таблица 9. Основные режимы химиотерапии, применяемые в самостоятельном виде или совместно с лучевой терапией в лечении рака пищевода
Схема
Разовая доза
Дни введения
Повторяемость (цикличность)
Одновременная химиолучевая терапия
Цисплатин**
фторурацил** [43]
75 мг/м2
750 мг/м2 в сут
1 день
1 - 4 дни (96-часовая инфузия)
Каждые 3 - 4 нед
Цисплатин**
#Капецитабин** [44]
75 мг/м2
1600 мг/м2 в сут
1 день
1 - 5 дни каждой недели
Каждые 3 - 4 нед
#Паклитаксел**
#карбоплатин** [35]
50 мг/м2
AUC 2
1 день
1 день
Еженедельно
Пред- или периоперационная химиотерапия при аденокарциномах нижнегрудного отдела пищевода
FLOT: #Доцетаксел**
#Оксалиплатин**
#Кальция фолинат**
Фторурацил** [34]
50 мг/м2
85 мг/м2
200 мг/м2
2600 мг/м2
1-й день
1-й день
1-й день
1-й день, 24-часовая инфузия
Каждые 2 нед
(по 4 курса до и после операции, предпочтительный режим)
DCF #Доцетаксел**
Цисплатин**
Фторурацил** [45]
75 мг/м2
75 мг/м2
750 мг/м2/сут
1-й день
1-й день
с 1-го по 5-й дни (120-часовая инфузия, в сутки 24-часовая инфузия)
Каждые 3 нед
mDCF:
#Доцетаксел**
Цисплатин**
#Кальция фолинат**
Фторурацил**
Фторурацил** [46]
40 мг/м2
40 мг/м2
400 мг/м2
2000 мг/м2 (по 1000 мг/м2 в сут)
400 мг/м2 в/в струйно
1-й день
1-й день
1-й день
1 - 2-й день, 24-часовая инфузия
1-й день
Каждые 2 нед
Цисплатин**
Фторурацил** [12]
75 мг/м2
1000 мг/м2 в сутки
1 день
1 - 4 дни (120-часовая инфузия)
Каждые 3 нед
Цисплатин**
#Капецитабин** [47]
75 мг/м2
2000 мг/м2 в сут
1 день
1 - 14 дни
Каждые 3 нед
#Доцетаксел**
Цисплатин**
#Капецитабин** [12]
60 - 75 мг/м2
60 - 75 мг/м2
1650 мг/м2 в сут
1 день
1 день
1 - 14 дни
Каждые 3 нед
Режимы паллиативной химиотерапии
#Доцетаксел**
Цисплатин**
Фторурацил**
#Филграстим** [46]
75 мг/м2
75 мг/м2
750 мг/м2/сут
5 мкг/кг
1-й день
1-й день
с 1-го по 5-й дни (120-часовая инфузия)
6 - 12 дни
Каждые 3 нед
#Доцетаксел**
#Оксалиплатин**
#Кальция фолинат**
Фторурацил** [34]
50 мг/м2
85 мг/м2
200 мг/м2
2600 мг/м2 (суммарно)
1-й день
1-й день
1-й день
1-й день, 24-часовая инфузия
Каждые 2 нед
(при аденокарциномах)
mDCF:
#Доцетаксел**
Цисплатин **
#Кальция фолинат**
Фторурацил**
Фторурацил** [46]
40 мг/м2
40 мг/м2
400 мг/м2
2000 мг/м2 (по 1000 мг/м2 в сут)
400 мг/м2 в/в струйно
1-й день
1-й день
1-й день
1 - 2-й день, 48-часовая инфузия
1-й день
Каждые 2 нед
#Паклитаксел**
#Карбоплатин** [48]
175 мг/м2
AUC 5
1 день
1 день
Каждые 3 нед
Цисплатин**
#Капецитабин** [47]
75 мг/м2
2000 мг/м2 в сут
1 день
1 - 14 дни
Каждые 3 нед
#Оксалиплатин**
#Капецитабин** [49]
130 мг/м2
2000 мг/м2 в сут
1 день
1 - 14 дни
Каждые 3 нед
#Доцетаксел** [50]
60 - 75 мг/м2
1 день
Каждые 3 нед
#Доцетаксел**
Цисплатин** [51]
75 мг/м2
75 мг/м2
1 день
Каждые 3 нед
#Паклитаксел**
Цисплатин**
Фторурацил** [12]
175 мг/м2
75 мг/м2
750 - 1000 мг/м2 в сут
1 день
1 день
1 - 4 (96-часовая инфузия)
Каждые 3 нед
#Пембролизумаб**
(при экспрессии PD-L1 CPS >= 10) [42]
2 мг/кг или 200 мг
1 день
Каждые 3 нед
#Ниволумаб** (при экспрессии PD-L1 > 1% [92]
3 мг/кг или 240 мг
1 день
Каждые 2 нед
Приложение Б
АЛГОРИТМЫ ВЕДЕНИЯ ПАЦИЕНТА
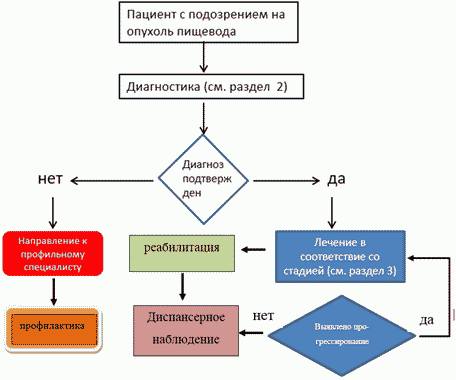
Приложение В
ИНФОРМАЦИЯ ДЛЯ ПАЦИЕНТОВ
Рекомендации при осложнениях химиотерапии - связаться с врачом-онкологом, специализирующемся на проведении химиотерапии
1. При повышении температуры тела 38 °C и выше:
- в течение 24 часов контроль общего анализа крови;
- начать прием антибиотиков по назначению врача-онколога.
2. При стоматите:
- диета - механическое, термическое щажение;
- частое полоскание рта (каждый час) - ромашка, кора дуба, шалфей, смазывать рот облепиховым (персиковым) маслом;
- обрабатывать полость рта по назначению врача-онколога.
3. При диарее:
- диета - исключить жирное, острое, копченое, сладкое, молочное, клетчатку. Можно нежирное мясо, мучное, кисломолочное, рисовый отвар. Обильное питье;
- принимать препараты по назначению врача-онколога.
4. При тошноте:
- принимать препараты по назначению врача-онколога.
Приложение Г
ШКАЛА ECOG/ВОЗ ДЛЯ ОЦЕНКИ ОБЩЕГО СОСТОЯНИЯ ПАЦИЕНТА
Название на русском языке: шкала оценки общего состояния пациента, разработанная Восточной Кооперативной Группой Исследования Рака.
Оригинальное название (если есть): The ECOG Scale of Performance Status.
Источник (официальный сайт разработчиков, публикация с валидацией): Oken MM, Creech RH, Tormey DC, Horton J, Davis TE, McFadden ET, Carbone PP: Toxicity and response criteria of the Eastern Cooperative Oncology Group. Am J Clin Oncol 1982, 5(6): 649 - 655 [74].
Тип: шкала оценки.
Назначение: оценка общего состояния пациента.
Содержание (шаблон) и Ключ (интерпретация).
Оценка
0
Пациент полностью активен, способен выполнять все, как и до заболевания (90 - 100 баллов по шкале Карновского)
1
Пациент неспособен выполнять тяжелую, но может выполнять легкую или сидячую работу (например, легкую домашнюю или канцелярскую работу, 70 - 80 баллов по шкале Карновского)
2
Пациент лечится амбулаторно, способен к самообслуживанию, но не может выполнять работу. Более 50% времени бодрствования проводит активно - в вертикальном положении (50 - 60 баллов по шкале Карновского)
3
Пациент способен лишь к ограниченному самообслуживанию, проводит в кресле или постели более 50% времени бодрствования (30 - 40 баллов по шкале Карновского)
4
Инвалид, совершенно не способен к самообслуживанию, прикован к креслу или постели (10 - 20 баллов по шкале Карновского)
5
Смерть
Пояснения: отсутствуют.
Шкала оценки нутритивного статуса NRS-2002
Название на русском языке: шкала NRS-2002 для скрининговой оценки нутриционного риска.
Оригинальное название (если есть): NRS-2002.
Источник (официальный сайт разработчиков, публикация с валидацией): Kondrup J., Allison S.P., Elia M., Vellas B., Plauth M. Educational and Clinical Practice Committee, European Society of Parenteral and Enteral Nutrition (ESPEN). ESPEN Guidelines for Nutrition Screening 2002 Clinical Nutrition (2003) 22(4): 415 - 421 [75].
Тип: шкала оценки.
Назначение: Европейским обществом клинического питания и метаболизма (ESPEN) рекомендовано использовать шкалу NRS-2002 для скрининговой оценки нутриционного риска, состоящую из двух этапов.
Содержание (шаблон): таблица Г1 и Г2.
Ключ (интерпретация): NRS-2002.
Таблица Г1. Первичный скрининг
1
Индекс массы тела менее 20,5
ДА
НЕТ
2
Наблюдалась ли у пациента потеря веса на протяжении предыдущих 3 месяцев?
ДА
НЕТ
3
Было ли снижено питание на предыдущей неделе?
ДА
НЕТ
4
Страдает ли пациент серьезным заболеванием (например, проходит интенсивную терапию или противоопухолевое лечение)?
ДА
НЕТ
Заключение
Ответ "Нет" на все вопросы - повторный скрининг проводится через неделю
При наличии ответа "Да" на любой вопрос продолжается скрининг по следующему блоку
Таблица Г2. Финальный скрининг
Нарушение питательного статуса
Тяжесть заболевания
Нет нарушений - 0 баллов
Нормальный питательный статус
Нет нарушений - 0 баллов
Нормальная потребность в нутриентах
1 балл - легкое
Потеря массы более 5% за последние 3 мес или потребление пищи в объеме 50 - 75% от обычной нормы в предшествующую неделю
1 балл - легкая
Онкологическое заболевание, перелом шейки бедра, цирроз печени, ХОБЛ, хронический гемодиализ, диабет
2 балла - умеренное
Потеря массы более 5% за последние 2 мес или ИМТ 18,5 - 20,5 + ухудшение общего состояния или потребление пищи в объеме 25 - 60% от обычной нормы в предшествующую неделю
2 балла - средняя
Инсульт, тяжелая пневмония, радикальная абдоминальная хирургия, гемобластоз
3 балла - тяжелое
Потеря массы тела более 5% за 1 мес Или ИМТ 18,5 + ухудшение общего состояния или потребление пищи 0 - 25% от обычной нормы за предшествующую неделю
3 балла - выраженная
Черепно-мозговая травма, трансплантация костного мозга, интенсивная терапия (оценка по шкале APACHE-II > 10)
Общая сумма баллов:
Примечания:
1. Возраст пациента 70 и более лет - прибавить 1 балл к общей сумме.
2. Более 3 баллов - высокий риск питательной недостаточности, требующий разработки программы нутритивной поддержки.
3. Менее 3 баллов - повторный скрининг каждую неделю. Если планируется оперативное лечение, то необходима программа предоперационной подготовки.
Пояснения: отсутствуют.
