"Клинические рекомендации "Множественная миелома (ММ) у взрослых"
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РОССИЙСКОЙ ФЕДЕРАЦИИ
КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ
МНОЖЕСТВЕННАЯ МИЕЛОМА (ММ) У ВЗРОСЛЫХ
МКБ 10: C90.0
Год утверждения (частота пересмотра): 2018 (не реже 1 раза в 3 года)
ID: КР144
URL
Профессиональные ассоциации
- Национальное гематологическое общество - Российское профессиональное общество онкогематологов
Ключевые слова
- Множественная миелома,
- Парапротеинемия,
- Протеинурия,
- Плазматические клетки,
- Противоопухолевый ответ,
- Химиотерапия
- Высокодозная химиотерапия,
- Трансплантация аутологичных гемопоэтических стволовых клеток,
- Таргетная терапия.
-
Список сокращений
BBD - режим иммунохимиотерапии, включающий бендамустин, бортезомиб и дексаметазон
BP - режим иммунохимиотерапии, включающий бендамустин и преднизолон
BRD - режим иммунохимиотерапии, включающий бендамустин, леналидомид** и дексаметазон
CD - режим иммунохимиотерапии, включающий циклофосфамид и преднизолон
CP - режим иммунохимиотерапии, включающий циклофосфамид и преднизолон
CRAB - совокупность органных повреждений при симптоматической ММ - гиперкальциемия, дисфункция почек, анемия, повреждения костей
CVD - режим иммунохимиотерапии, включающий циклофосфамид, бортезомиб и дексаметазон
Dara-Rd - режим иммунохимиотерапии, включающий даратумумаб, леналидомид и дексаметазон
Dara-VD - режим иммунохимиотерапии, включающий даратумумаб, бортезомиб и дексаметазон
Dara-VMP - режим иммунохимиотерапии, включающий даратумумаб, мелфалан, бортезомиб и преднизолон
DCEP - режим иммунохимиотерапии, включающий циклофосфамид, этопозид, цисплатин и дексаметазон
EloRd - режим иммунохимиотерапии, включающий элотузумаб, леналидомид и дексаметазон
IMWG - Международная группа по изучению множественной миеломы
ISS - международная система стадирования (International Staging System - ISS)
IxaRd - режим иммунохимиотерапии, включающий иксазомиб, леналидомид и дексаметазон
Kd - режим иммунохимиотерапии, включающий карфилзомиб и дексаметазон
KRd - режим иммунохимиотерапии, включающий карфилзомиб, леналидомид и дексаметазон
MP - режим иммунохимиотерапии, включающий мелфалан и преднизолон
MPR - режим иммунохимиотерапии, включающий мелфалан, леналидомид и преднизолон
PAD - режим иммунохимиотерапии, включающий доксорубицин, бортезомиб и дексаметазон
Pom+dex - режим иммунохимиотерапии, включающий помалидомид и дексаметазон
RAD - режим иммунохимиотерапии, включающий леналидомид, доксорубицин и дексаметазон
RCD - режим иммунохимиотерапии, включающий леналидомид, циклофосфамид и дексаметазон
RCP - режим иммунохимиотерапии, включающий леналидомид, циклофосфамид и преднизолон
Rd - режим иммунохимиотерапии, включающий леналидомид и дексаметазон
RD - режим иммунохимиотерапии, включающий леналидомид и дексаметазон
R-ISS - пересмотренная (revised) международная система стадирования
VBAP - режим иммунохимиотерапии, включающий винкристин, кармустин, доксорубицин и преднизолон
VBMCP (M2) - режим иммунохимиотерапии, включающий винкристин, кармустин, мелфалан, циклофосфамид и преднизолон
VCD - режим иммунохимиотерапии, включающий циклофосфамид, бортезомиб и дексаметазон
VCP - режим иммунохимиотерапии, включающий бортезомиб, циклофосфамид и преднизолон
VD - режим иммунохимиотерапии, включающий бортезомиб и дексаметазон
VD-PACE - режим иммунохимиотерапии, включающий бортезомиб, цисплатин, доксорубицин, циклофосфамид и этопозид
Vel+PLD - режим иммунохимиотерапии, включающий бортезомиб и пегилированный липосомальный доксорубицин
VMCP - режим иммунохимиотерапии, включающий винкристин, мелфалан, циклофосфамид и преднизолон
VMP - режим иммунохимиотерапии, включающий мелфалан, бортезомиб и преднизолон
VRD - режим иммунохимиотерапии, включающий леналидомид, бортезомиб и дексаметазон
Ауто-ТГСК - трансплантация аутологичных гемопоэтических стволовых клеток
ВБП - выживаемость без прогрессирования
ВДП - выживаемость до прогрессии
ВДХТ - высокодозная химиотерапия
ВТЭ - венозная тромбоэмболия
Г-КСФ - рекомбинантный человеческий гранулоцитарный колониестимулирующий фактор
ГСК - гемопоэтические стволовые клетки крови
ММ - множественная миелома
МОБ - минимальная остаточная болезнь
ОВ - общая выживаемость
ОХЧР - очень хорошая частичная ремиссия
ПО - противоопухолевый ответ
ПР - полная ремиссия
СКФ - скорость клубочковой фильтрации
СЛЦ - свободные легкие цепи
ЧР - частичная ремиссия
УДД - уровень достоверности доказательств
УУР - уровень убедительности рекомендаций
Термины и определения
Гемобластоз - опухолевое заболевание кроветворной и лимфатической ткани клональной природы.
Множественная миелома - это B-клеточная злокачественная опухоль, морфологическим субстратом которой являются плазматические клетки, продуцирующие моноклональный иммуноглобулин.
Плазматическая клетка - конечный этап дифференцировки B-лимфоцита. Функциональная активность - участие в формировании гуморального иммунитета, продукция антител.
Моноколональный иммуноглобулин - иммуноглобулин одного класса, синтезирующийся в избыточном количестве опухолевой плазматической клеткой. Структура иммуноглобулина при этом не нарушена, но синтез иммуноглобулина или отдельных компонентов превосходит уровень физиологической потребности.
M-градиент - узкая, четко очерченная полоса на электрофореграмме, которую образуют моноклональные иммуноглобулины.
Ремиссия - период течения заболевания, который характеризуется значительным ослаблением или полным исчезновением симптомов заболевания, в том числе по данным выполненных лабораторных и инструментальных методов исследования.
Рецидив - возврат клиники заболевания, в том числе и по данным лабораторных и инструментальных методов исследований.
Общая выживаемость - рассчитывается от даты начала лечения до смерти от любой причины или до даты последней явки больного.
Выживаемость без прогрессирования - рассчитывается от даты начала лечения до прогрессирования болезни или смерти от любой причины.
1. Краткая информация
1.1 Определение
Множественная миелома (ММ) - это B-клеточная злокачественная опухоль, морфологическим субстратом которой являются плазматические клетки, продуцирующие моноклональный иммуноглобулин [1].
1.2 Этиология и патогенез
Причины развития ММ у человека остаются неясными. В качестве возможных, но весьма дискутабельных этиологических факторов рассматривается значение ионизирующего излучения, генетической предрасположенности, длительной антигенной стимуляции, вируса герпеса человека 8-го типа, воздействия токсических веществ.
Основой патогенеза ММ является генетически детерминированное нарушение созревания B-лимфоцита. Известно, что созревание B-лимфоцита включает в себя несколько этапов, и на каждом из этих этапов могут возникать генетические аберрации. В результате образуется B-лимфоцит, сохраняющий способность к дальнейшей дифференцировке до плазмоцита, однако продуцирующего нефункциональный иммуноглобулин. При этом активность миеломных плазматических клеток может быть различной, что формирует разнообразие клинической картины и вариантов течения заболевания: от доброкачественной вялотекущей моноклональной гаммапатии неуточненного генеза до плазмоклеточного лейкоза [1].
1.3 Эпидемиология
ММ составляет приблизительно 1% среди всех злокачественных опухолей и до 10 - 13% от всех гемобластозов. Заболевают преимущественно люди старшей возрастной группы. Средний возраст вновь заболевших около 70 лет, распространенность заболевания среди населения моложе 40 лет не превышает 2%. В России в 2017 г. заболеваемость ММ составила 2,78 на 100 000 населения, впервые было диагностировано 4075 случая, умерло 2587 пациентов [2].
1.4 Кодирование по МКБ 10
C90.0 - Множественная миелома
1.5 Классификация
Выделяют тлеющую (асимптоматическую) и симптоматическую ММ, а также несекретирующую симптоматическую ММ [52].
Тлеющая (асимптоматическая) ММ должна удовлетворять двум критериям:
1. Моноклональный протеин (IgG или IgA) >= 30 г/л и/или опухолевых плазматических клеток в костном мозге >= 10%.
2. Отсутствие органных повреждений (CRAB - см. симптоматическую ММ)
Симптоматическая ММ должна удовлетворять трем критериям:
1. Опухолевых плазматических клеток в костном мозге >= 10%.
2. Присутствие в сыворотке и/или моче моноклонального протеина (за исключением пациентов с несекретирующей ММ)
3. Органные повреждения (CRAB):
a. Гиперкальциемия: уровень кальция в сыворотке крови > 11,5 мг/дл (> 2,75 ммоль/л)
b. Дисфункция почек: уровень креатинина в сыворотке крови > 2 мг/дл (> 173 ммоль/л)
c. Анемия: нормохромная нормоцитарная с величиной гемоглобина < 2 г/дл (20 мг/л) меньше нижней границы нормы или величина гемоглобина < 10 г/дл (< 100 г/л)
d. Повреждения костей: очаги лизиса, тяжелая остеопения, компрессионные переломы (уточняется МРТ или КТ)
4. Другие симптомы: гипервязкость, амилоидоз, частые бактериальные инфекции (> 2 эпизодов в течение 12 мес.)
Для несекретирующей миеломы характерно выявление в пунктате костного мозга >= 10% плазматических клеток и признаки CRAB-синдрома. Моноклонального протеина нет ни в сыворотке крови, ни в моче, что подтверждают результаты иммунофиксации. Увеличение свободных легких цепей отмечается у 2/3 пациентов с несекретирующей ММ.
Множественная миелома может классифицироваться по стадиям и по факторам риска.
Распространенной системой стадирования является классификация B. Durie и S. Salmon, предложенная в 1975 г. (табл. 1) [3], которая была самой используемой системой стадирования до 2005 г., когда была заменена вначале на международную систему стадирования (International Staging System - ISS) [4] и затем на пересмотренную (revised) ISS; (R-ISS) в 2014 г [5].
Таблица 1. Стадии множественной миеломы (по B. Durie, S. Salmon)
Стадии
Признаки
Клеточная масса, 1012/м2
I
Совокупность следующих признаков:
< 0,6
1. Гемоглобин > 10 г/дл
(низкая)
2. Нормальный уровень кальция сыворотки
3. Рентгенологически - нормальная структура костей или одиночный очаг поражения;
4. Низкий уровень M-протеина:
a. a. IgG < 50 г/л
b. b. IgA < 30 г/л
5. Белок Бенс-Джонса < 4 г/сутки
II
Показатели, не соответствующие ни I, ни III стадиям
0,6 - 1,2
(средняя)
III
Один или более из следующих признаков:
> 1,2
- Гемоглобин < 8,5 г/дл
(высокая)
- Уровень кальция сыворотки превышает нормальные значения
- Множественные поражения костей (> 3 литических очагов)
- Высокий уровень M-протеина:
- - IgG > 70 г/л
- - IgA > 50 г/л
- Белок Бенс-Джонса > 12 г/сутки
Дополнительным признаком, определяющим подстадию, является состояние функции почек:
- A - нормальная (креатинин сыворотки менее 170 мкмоль/л или 2 г/дл).
- B - сниженная (креатинин сыворотки равен или более 170 мкмоль/л или 2 г/дл).
Классификация ISS основана на важном прогностическом значении сочетания 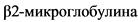 и альбумина сыворотки крови (табл. 2) [4].
и альбумина сыворотки крови (табл. 2) [4].
Таблица 2. Международная система стадирования (ISS)
Стадии
Показатели
Медиана ОВ, мес.
I
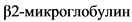 сыворотки < 3,5 мг/л
сыворотки < 3,5 мг/л
62
Альбумин >= 3,5 г/дл
II
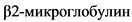 сыворотки < 3,5 мг/л
сыворотки < 3,5 мг/л
44
Альбумин < 3,5 г/дл
или
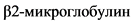 сыворотки 3,5 - 5,5 мг/л
сыворотки 3,5 - 5,5 мг/л
III
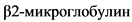 >= 5,5 мг/л
>= 5,5 мг/л
29
В 2014 году Международная система стадирования была пересмотрена (revised ISS; R-ISS). Кроме показателей 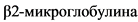 и альбумина сыворотки R-ISS учитывает наличие неблагоприятных хромосомных аномалий и высокий уровень ЛДГ (табл. 3) [5].
и альбумина сыворотки R-ISS учитывает наличие неблагоприятных хромосомных аномалий и высокий уровень ЛДГ (табл. 3) [5].
Таблица 3. Стандартные факторы риска множественной миеломы и пересмотренная Международная система стадирования (R-ISS)
Прогностический фактор
Критерии
Стадии ISS
I
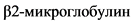 сыворотки < 3,5 мг/л, альбумин >= 3,5 г/дл
сыворотки < 3,5 мг/л, альбумин >= 3,5 г/дл
II
Критерии не соответствуют I или III стадиям
III
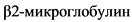 >= 5,5 мг/л
>= 5,5 мг/л
Цитогенетические аномалии по FISH
Высокий риск
Наличие del 17p и/или транслокации t (4; 14) и/или транслокации t (14; 16)
Стандартный риск
Отсутствие цитогенетических аномалий высокого риска
ЛДГ
Норма
ЛДГ сыворотки ниже верхней границы нормального уровня
Высокий уровень
ЛДГ сыворотки выше верхней границы нормального уровня
Новая модель стратификационного риска ММ
Стадии R-ISS
I
ISS стадия I, цитогенетические аномалии стандартного риска по FISH и нормальный уровень ЛДГ
II
Критерии не соответствуют I или III стадиям R-ISS
III
ISS стадия III и/или цитогенетические аномалии высокого риска по FISH или высокий уровень ЛДГ
1.6 Клиническая картина
Клинические проявления ММ чрезвычайно разнообразны, но в значительной мере определяются инфильтрацией костного мозга плазматическими клетками и органными повреждениями. Клинические признаки ММ проявляются симптомами, обусловленными костными повреждениями (боли в костях, переломы костей скелета, компрессия спинного мозга, радикулярные боли), гиперкальциемией (полиурия, полидипсия, тошнота, рвота), почечной недостаточностью (тошнота, рвота, недомогание, слабость), амилоидозом (периферическая нейропатия, отеки, органомегалия), инфильтрацией миеломными клетками костного мозга (анемия, геморрагический синдром), снижением уровня нормальных иммуноглобулинов (частые инфекции, пневмонии), криоглобулинемией (синдром Рейно, акроцианоз), синдромом гипервязкости (одышка, транзиторные ишемические атаки, тромбоз глубоких вен, кровоизлияния в сетчатку глаза, тромбоз центральной вены сетчатки или ее ветвей, носовые кровотечения) [52].
Длительность заболевания до появления первых клинических симптомов может составлять от нескольких месяцев до 2 - 3 и более лет.
2. Диагностика
Многие рекомендованные методы диагностики заболевания и связанных с ним состояний имеют ограниченную доказательную базу (в соответствии с шкалами оценки УДД и УУР) по причине отсутствия посвященных им клинических исследований. Невзирая на это, они являются необходимыми элементами обследования пациента для установления диагноза и выбора тактики лечения, так как более эффективные и доказанные методы в настоящее время не разработаны.
2.1 Жалобы и анамнез
- У всех пациентов с подозрением на ММ или выявленной ММ при первичном приеме рекомендуется тщательный сбор жалоб и анамнеза при заболеваниях органов кроветворения и крови для верификации диагноза.
Уровень GPP
2.2 Физикальное обследование
- У всех пациентов с подозрением на ММ или выявленной ММ при первичном или повторном приеме, при контрольных обследованиях и при подозрении на рецидив заболевания рекомендуется выполнение визуального осмотра терапевтического, пальпации терапевтической и аускультации терапевтической, определение общего состояния по шкале ECOG, а также осмотр миндалин и полости рта для уточнения распространенности и тяжести течения заболевания.
Уровень GPP
Комментарии: При осмотре необходимо оценить общее состояние пациента по шкале ECOG (см. приложение Г1), а также осмотреть миндалины и полость рта; пальпация должна включать в себя пальпацию всех доступных групп периферических лимфатических узлов, печени, селезенки.
2.3 Лабораторная диагностика
- Всем пациентам с подозрением на ММ или выявленной ММ при первичном или повторном приеме, при контрольных обследованиях и при подозрении на рецидив заболевания рекомендуется выполнить развернутый клинический анализ крови с определением гемоглобина, эритроцитов, тромбоцитов, лейкоцитов, подсчетом лейкоцитарной формулы и количества ретикулоцитов для уточнения состояния пациента, выработки адекватной терапевтической тактики и/или (в случае ранее проведенной терапии) развития нежелательных явлений лечения [6, 7].
Уровень убедительности рекомендаций C (уровень достоверности доказательств 5)
Комментарии: Наличие в крови признаков осложнений множественной миеломы или ее терапии, таких как анемия, тромбоцитопения, лейкопения или панцитопения, могут негативно повлиять на переносимость лечения.
- Всем пациентам с подозрением на ММ или выявленной ММ при первичном или повторном приеме, при контрольных обследованиях, и при подозрении на рецидив заболевания рекомендуется выполнить общий (клинический) анализ мочи для уточнения фильтрационной функции почек, качественного и количественного определения экскреции белка с мочой, выработки адекватной терапевтической тактики и/или (в случае ранее проведенной терапии) - развития нежелательных явлений лечения [6, 7].
Уровень убедительности рекомендаций C (уровень достоверности доказательств 5)
Комментарии: Особенное внимание должно уделяться оценке наличию и количеству в моче белка.
- Всем пациентам с подозрением на ММ или выявленной ММ при первичном или повторном приеме, при контрольных обследованиях и при подозрении на рецидив заболевания рекомендуется выполнить биохимический анализ крови для уточнения функции жизненно важных органов - печени, почек, костной ткани, определения активности заболевания, прогноза заболевания, выработки адекватной терапевтической тактики и/или (в случае ранее проведенной терапии) - развития нежелательных явлений лечения [6, 7].
Уровень убедительности рекомендаций C (уровень достоверности доказательств 5)
Комментарии: Биохимический анализ крови должен обязательно включать определение следующих параметров: ЛДГ (прогностический фактор, влияет на определение стадии R-ISS), мочевая кислота, мочевина, креатинин (определяют наличие поражения почек), общий белок, альбумин (определяют активность заболевания), билирубин, АСТ, АЛТ, щелочная фосфатаза, кальций, калий (определяют возможность переносимости терапии заболевания).
- Всем пациентам с подозрением на ММ или выявленной ММ при первичном или повторном приеме, при контрольных обследованиях, и при подозрении на рецидив заболевания рекомендуется определить клиренс креатинина (КК) и скорость клубочковой фильтрации (СКФ) расчетным методом по формулам CKD-EPI или MDRD для уточнения состояния функции почек и определения необходимости модификации терапии или доз препаратов при наличии почечной недостаточности и/или определения показаний к назначению гемодиализа [6, 7].
Комментарии: Рекомендации по коррекции дозы леналидомида** в зависимости от функции почек - см. приложение Г3.
Уровень убедительности рекомендаций C (уровень достоверности доказательств 5)
- Всем пациентам с подозрением на ММ или выявленной ММ при первичном или повторном приеме, при контрольных обследованиях и при подозрении на рецидив заболевания рекомендуется определить уровень 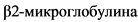 в сыворотке для определения группы риска и стадии заболевания по ISS [5 - 7].
в сыворотке для определения группы риска и стадии заболевания по ISS [5 - 7].
Уровень убедительности рекомендаций C (уровень достоверности доказательств 5)
- Всем пациентам с подозрением на ММ или выявленной ММ при первичном или повторном приеме, при контрольных обследованиях и при подозрении на рецидив заболевания рекомендуется выполнение коагулограммы (ориентировочного исследования системы гемостаза) для уточнения риска кровотечений и тромботических осложнений и выработки адекватной терапевтической тактики [6, 7, 49].
Уровень убедительности рекомендаций C (уровень достоверности доказательств 5)
Комментарий: Коагулограмма должна включать определение следующих параметров (при наличии возможности): протромбин, МНО, АЧТВ, фибриноген, тромбиновое время, антитромбин III, плазминоген, D-димер.
- Всем пациентам с подозрением на ММ или выявленной ММ при первичном или повторном приеме, при контрольных обследованиях и при подозрении на рецидив заболевания рекомендуется определить соотношение белковых фракций в крови и моче методом электрофореза для уточнения активности основного заболевания или для оценки ответа на терапию [6, 7, 41, 42, 52].
Уровень убедительности рекомендаций C (уровень достоверности доказательств 5)
Комментарий: Характерным для ММ является увеличение содержания общего белка в сыворотке крови. При электрофорезе белков сыворотки крови M-градиент определяется у 80% пациентов с ММ в виде характерного пика, при иммунофиксации - у 93%. Физические особенности парапротеинов лежат в основе синдрома гипервязкости, вероятность которого возрастает с увеличением содержания парапротеинов в плазме крови.
Нередко у пациентов с ММ выявляется экскреция патологического белка с мочой. Эти случаи относят к миеломе Бенс-Джонса. Для скрининга мочевого протеина (необходим сбор мочи в течение 24 часов) также используют электрофорез и иммунофиксацию.
На основании уровня парапротеинов определяется стадия ММ (см. раздел 1.5 Классификация ММ), а также глубина ответа на ММ (см. раздел 3.5 Определение эффективности лечения).
- Всем пациентам с подозрением на ММ или выявленной ММ, а также пациентам с несекретирующей, олигосекретирующей, вялотекущей миеломой и миеломой легких цепей, а также при диализ-зависимой почечной недостаточности, при первичном или повторном приеме, при контрольных обследованиях и при подозрении на рецидив заболевания рекомендуется определить соотношение белковых фракций в суточной моче методом электрофореза для уточнения активности основного заболевания или для оценки ответа на терапию [6, 7, 42, 52].
Уровень убедительности рекомендаций C (уровень достоверности доказательств 5)
- Всем пациентам с подозрением на ММ или выявленной ММ при первичном или повторном приеме, при контрольных обследованиях и при подозрении на рецидив заболевания рекомендуется исследование моноклональности иммуноглобулинов в крови методом иммунофиксации с количественным определением уровня M-градиента для уточнения моноклональной природы M-градиента, обнаруженного в ходе электрофореза белковых фракций, и его типирования (определения, какие типы тяжелых и легких цепей входят в его состав) [6, 7, 42, 52].
Уровень убедительности рекомендаций C (уровень достоверности доказательств 5)
Комментарий: Иммунофиксацию необходимо выполнять, даже если при электрофорезе крови характерный пик не выявлялся.
- Всем пациентам с подозрением на ММ или выявленной ММ, а также пациентам с несекретирующей, олигосекретирующей, вялотекущей миеломой и миеломой легких цепей, а также при диализ-зависимой почечной недостаточности, при первичном или повторном приеме, при контрольных обследованиях и при подозрении на рецидив заболевания рекомендуется исследование моноклональности иммуноглобулинов в суточной моче методом иммунофиксации с количественным определением уровня M-градиента для уточнения моноклональной природы M-градиента, обнаруженного в ходе электрофореза белковых фракций, и его типирования (определения, какие типы тяжелых и легких цепей входят в его состав) [6, 7, 42, 52].
Уровень убедительности рекомендаций C (уровень достоверности доказательств 5)
Комментарий: Иммунофиксацию необходимо выполнять, даже если при исследовании мочи белок не выявляется, а при электрофорезе мочи нет характерного пика.
- Всем пациентам с подозрением на ММ или выявленной ММ при первичном или повторном приеме, при контрольных обследованиях, и при подозрении на рецидив заболевания рекомендуется исследование уровня поликлональных иммуноглобулинов в крови для оценки степени гуморального иммунодефицита [6, 7].
Уровень убедительности рекомендаций C (уровень достоверности доказательств 5)
Комментарий: Снижение уровня поликлональных иммуноглобулинов часто сопровождает активную множественную миелому и является одним из факторов риска повышенной склонности пациентов к инфекционным осложнениям [51]. Выявление сниженного уровня поликлонального иммуноглобулина требует большей настороженности лечащего врача относительно возможности развития инфекционных осложнений, при повторяющихся инфекциях и сохранении низкого уровня поликлональных иммуноглобулинов возможно рассмотрение вопроса о медикаментозной коррекции иммунодефицита.
- Всем пациентам с несекретирующей, олигосекретирующей, вялотекущей миеломой и миеломой легких цепей, а также при диализ-зависимой почечной недостаточности, при подозрении на заболевание, при первичном или повторном приеме по поводу выявленного заболевания, при контрольных обследованиях и при подозрении на рецидив заболевания, рекомендуется определение содержания свободных легких цепей в крови для уточнения активности основного заболевания или для оценки ответа на терапию [6, 7, 43].
Уровень убедительности рекомендаций C (уровень достоверности доказательств 5)
Комментарий: Включение метода определения свободных легких цепей в сыворотке крови в план обследования пациентов с предполагаемой моноклональной гаммапатией позволяет увеличить диагностическую чувствительность имеющихся методов определения парапротеина, а также проводить мониторинг пациентов с несекретирующей множественной миеломой. Анализ свободных легких цепей у пациентов с ММ приобретает особое значение в прогнозировании ремиссии, поскольку противоопухолевый ответ по результатам их определения наступает раньше по сравнению с результатами стандартных иммунохимических исследований.
- Всем пациентам с подозрением на ММ или выявленной ММ при первичном или повторном приеме по поводу выявленного заболевания, при контрольных обследованиях и при подозрении на рецидив заболевания, рекомендуется определение основных групп крови по AB0, определение антигена D системы Резус (резус-фактора) для возможности выполнения гемотрансфузии при наличии показаний до, во время или после терапии [6].
Уровень убедительности рекомендаций C (уровень достоверности доказательств 5)
- Всем пациентам с подозрением на ММ или выявленной ММ, при первичном или повторном приеме по поводу выявленного заболевания, при контрольных обследованиях, и при подозрении на рецидив заболевания, рекомендуется определение маркеров вирусных гепатитов B и C с целью уточнения необходимости терапии или профилактики реактивации вирусного гепатита [6].
Уровень убедительности рекомендаций C (уровень достоверности доказательств 5)
- Всем пациентам с подозрением на ММ или выявленной ММ, при подозрении на заболевание, при первичном или повторном приеме по поводу выявленного заболевания, при контрольных обследованиях и при подозрении на рецидив заболевания, рекомендуется молекулярно-биологическое исследование крови на вирус иммунодефицита человека ВИЧ-1 (Human immunodeficiency virus HIV-1) для уточнения необходимости одновременного проведения противоопухолевой и антиретровирусной терапии [6].
Уровень убедительности рекомендаций C (уровень достоверности доказательств 5)
- Всем пациентам с подозрением на ММ или выявленной ММ при первичном приеме, при контрольных обследованиях и при подозрении на рецидив заболевания рекомендуется выполнить цитологическое и/или гистологическое исследование костного мозга (пункцию и/или трепанобиопсию костного мозга) для подтверждения и формулирования диагноза [8].
Уровень убедительности рекомендаций B (уровень достоверности доказательств 2)
- Всем пациентам с неясным диагнозом и с подозрением на ММ для верификации ММ и определения процента клональных плазматических клеток рекомендуется выполнить иммунофенотипирование биологического материала (аспирата костного мозга для выявления маркеров парапротеинемического гемобластоза) с использованием панели CD138/CD38/CD45/CD19/CD56/CD28 или иммуногистохимическое исследование биопсийного (операционного) материала костного мозга (или плазмоцитомы) с исследованием CD138 и моноклонального цитоплазматического Ig [9].
Уровень убедительности рекомендаций C (уровень достоверности доказательств 5)
- Всем пациентам с впервые выявленной ММ, а также при первом и втором рецидиве рекомендуется выполнить цитогенетическое исследование плазматических клеток (кариотипирование и FISH) для выявления наиболее важных неблагоприятных цитогенетических аномалий: t (4; 14), t (14; 16), del 17p13 [5].
Уровень убедительности рекомендаций B (уровень достоверности доказательств 3)
Комментарии: Мутации t (4; 14), t (14; 16) и del17p включены в пересмотренную систему стадирования ММ R-ISS как относящиеся к высокому риску, поэтому они должны оцениваться у всех пациентов ММ при установлении диагноза.
2.4 Инструментальная диагностика
- Всем пациентам при установке диагноза ММ, перед началом терапии, при оценке эффекта терапии, а также при подозрении на рецидив заболевания рекомендуется выполнить компьютерную томографию всех отделов позвоночника, грудной клетки, таза (предпочтение отдается низкодозной компьютерной томографии всего скелета) для уточнения наличия и распространенности поражения костей, выявления костных плазмоцитом с определением их размеров [6, 10].
Уровень убедительности рекомендаций C (уровень достоверности доказательств 5)
- Всем пациентам при установке диагноза ММ, перед началом терапии, при оценке эффекта терапии, а также при подозрении на рецидив заболевания при невозможности выполнить компьютерную томографию рекомендуется выполнить рентгенологическое исследование костей: рентгенографию (включая череп, грудную клетку, все отделы позвоночника, таз, плечевые и бедренные кости) для уточнения наличия и распространенности поражения костей, выявления костных плазмоцитом с определением их размеров [6].
Уровень убедительности рекомендаций C (уровень достоверности доказательств 5)
- Всем пациентам с подозрением на тлеющую миелому или на солитарную плазмоцитому, а также при подозрении на компрессию спинного мозга (для визуализации оболочек спинного мозга) рекомендуется выполнение магнитно-резонансной томографии всех отделов позвоночника и таза [6].
Уровень убедительности рекомендаций C (уровень достоверности доказательств 5)
3. Лечение
3.1 Показания к началу терапии и определение стратегии лечения
- Пациентам с тлеющей (бессимптомной) миеломой специфическая терапия не рекомендуется [11].
Уровень убедительности рекомендаций C (уровень достоверности доказательств 5)
- Пациентам с симптоматической множественной миеломой рекомендуется начало специфической противомиеломной терапии [11].
Уровень убедительности рекомендаций C (уровень достоверности доказательств 5)
Комментарий: Тактика ведения пациентов моложе 65 лет и пожилых пациентов отличается. Для лечения первичных пациентов ММ моложе 65 лет без серьезной сопутствующей патологии в тактику терапии включают высокодозную химиотерапию (ВДХТ) с трансплантацией аутологичных гемопоэтических стволовых клеток (аутоТГСК). Пациентам старше 65 лет или молодым пациентам с тяжелыми сопутствующими заболеваниями следует рекомендовать комбинации на основе новых лекарственных препаратов без ВДХТ с аутоТГСК.
При выборе схемы индукционной терапии необходимо учитывать также сопутствующие заболевания пациента и осложнения ММ. При кардиальной патологии целесообразно исключить из терапии антрациклиновые антибиотики. Для лечения пациентов с почечной недостаточностью терапией выбора являются бортезомиб-содержащие режимы с высокими дозами дексаметазона**. Если тяжесть состояния пациента обусловлена не только ММ, но также септическими осложнениями, кровотечением, диабетом, гепатитом, то индукционная противоопухолевая терапия проводится сразу после купирования указанных осложнений.
3.2 Лечение пациентов с впервые диагностированной ММ, не кандидатов на ВДХТ с аутоТГСК (пациенты старше 65 лет)
- Пациентам с впервые диагностированной ММ - не кандидатам на ВДХТ с аутоТГСК рекомендуется лечение одной из программ с включением бортезомиба** - VMP или VD (описание режимов - см. приложение Г2) [12, 13].
Уровень убедительности рекомендаций A (уровень достоверности доказательств 1)
Комментарий: В рандомизированном исследовании VISTA проведено сравнение старого стандарта терапии, комбинации мелфалана** и преднизолона** (MP), и комбинации бортезомиба** с мелфаланом** и преднизолоном** (VMP) у пациентов с впервые диагностированной ММ [53]. Значительное преимущество лечения по схеме VMP по сравнению с МР терапией выявлено по всем показателям, включая общую эффективность, частоту полных ремиссий (ПР), время до прогрессирования (ВДП), общую выживаемость (ОВ). Результаты этого исследования стали основанием для использования программы VMP в качестве современной стандартной терапии первой линии пациентов ММ, которым не планируется проведение ВДХТ с аутоТГСК. Продолжительность лечения по схеме VMP должна составлять не менее 9 циклов.
В двух рандомизированных исследованиях 3 фазы было показано, что еженедельное введение бортезомиба** при использовании программы VMP вместо введения препарата дважды в неделю не снижает эффективности лечения, но позволяет значительно уменьшить токсичность, в том числе и частоту развития периферической полинейропатии [54, 55]. Программу VMP с введением бортезомиба** 1 раз неделю рекомендуется использовать у пожилых пациентов ММ как предпочтительную.
С целью уменьшения побочных эффектов бортезомиба** при появлении признаков токсичности необходима своевременная редукция дозы препарата. Кроме того, подкожное введение бортезомиба** вместо внутривенного существенно снижает частоту развития нежелательных явлений.
Высокоэффективным методом ведения первичных пациентов ММ является сочетание бортезомиба** с дексаметазоном** (VD) [56]. В связи с высокой токсичностью дексаметазона** в высокой дозе у пациентов старше 65 лет возможно снижение дозы препарата или его замена на преднизолон**.
Поддерживающая терапия бортезомибом** увеличивает частоту ПР, выживаемость без прогрессирования (ВБП) и ВДП. Поскольку убедительных данных об увеличении ОВ нет, согласно рекомендациям ESMO, поддерживающая терапия у пожилых пациентов не рекомендуется [57].
- Пациентам с впервые диагностированной ММ - не кандидатам на ВДХТ с аутоТГСК, которым противопоказан бортезомиб**, рекомендуется проведение терапии комбинациями с включением леналидомида** (Rd, MPR) (описание режимов - см. приложение Г2) [12, 13].
Уровень убедительности рекомендаций A (уровень достоверности доказательств 1)
Комментарий: В рандомизированном исследовании FIRST [44, 45] показано, что длительная непрерывная терапия по схеме Rd улучшает ВБП по сравнению с фиксированным числом курсов Rd длительностью 18 месяцев. Так, в группе пациентов, получавших терапию Rd непрерывно, медиана ВБП составила 26 месяцев, а показатель 4-летней ВБП - 33%, в то время как при лечении Rd18 эти показатели равнялись 21 месяцу и 14%, соответственно. При этом в группе пациентов, получавших длительно схему Rd и достигших полной или очень хорошей частичной ремиссии, 4-летняя ВБП составила 75%. Кроме того, длительное лечение комбинацией Rd превосходит по эффективности сочетание талидомида с мелфаланом** и преднизолоном** (схема МРТ) в отношении частоты ремиссий, ВБП и ОВ.
В двух проспективных рандомизированных исследованиях изучалась эффективность 3х-препаратной схемы мелфалан**/преднизолон**/леналидомид** (MPR) по сравнению с мелфаланом**/преднизолоном** (МР) [46] или с мелфаланом**/преднизолоном**/талидомидом [47]. Преимущество ВБП было отмечено в случае применения MPR с последующим длительным назначением леналидомида** (схема MPR-R). Однако различий в показателях ОВ достигнуто не было.
- Пациентам с впервые диагностированной ММ - не кандидатам на ВДХТ с аутоТГСК в качестве альтернативной опции может быть рекомендуется добавление даратумумаба** к программе VMP (описание режимов - см. приложение Г2) [14].
Уровень убедительности рекомендаций A (уровень достоверности доказательств 2)
Комментарий: В крупном рандомизированном исследовании III фазы изучалась эффективность добавления анти-CD38 моноклонального антитела даратумумаба** к комбинации бортезомиба**, мелфалана** и преднизолона** (VMP) у пациентов с впервые диагностированной ММ, не кандидатов на аутоТГСК. При медиане наблюдения 27,8 месяца 30-месячная ВБП в группе DVMP составила 60%, а в группе VMP медиана ВБП была достигнута и составила 19,1 месяца (различия были статистически достоверны, p < 0,0001). Общий ответ в группе DVMP составил 91%, а в контрольной группе - 74%, при этом полный и более глубокий ответ на терапию достигался значительно чаще в группе даратумумаба** (45% и 25%, соответственно), а также частота достижения МОБ-негативности при пороге чувствительности 10 - 5 была более чем в 3 раза выше в группе DVMP (27% и 7%, соответственно).
Добавление даратумумаба** к режиму VMP не приводило к повышению токсичности: частота отмены терапии была в 2 раза ниже в группе даратумумаба** (5% при применении DVMP и 10% при применении VMP). Инфузионные реакции, обусловленные введением даратумумаба**, отмечались у 27,7% пациентов и развивались в основном во время первого введения препарата.
- Пациентам старше 65 лет с впервые диагностированной ММ - не кандидатам на ВДХТ с аутоТГСК, которым не могут быть назначены бортезомиб** и леналидомид**, рекомендуется проведение терапии комбинацией бендамустина** и преднизолона** (BP) (описание режимов - см. приложение Г2) [15].
Уровень убедительности рекомендаций A (уровень достоверности доказательств 2)
Комментарий: Основанием для использования этой программы стали результаты рандомизированного исследования по сравнению ее эффективности с традиционной ранее терапией по схеме МР. В исследовании показана более высокая частота ПР и более длительная медиана времени до неудач лечения при использовании BP, но при этом не выявлено улучшения ОВ.
- Пациентам, имеющим по крайней мере один неблагоприятный фактор (возраст >= 75 лет, сопутствующие заболевания с нарушением функции органов, астенизацию или признаки инвалидности), рекомендуется соответствующая редукция доз препаратов (табл. 4) [6].
Уровень убедительности рекомендаций C (уровень достоверности доказательств 5)
Комментарий:
Таблица 4. Рекомендации по снижению доз препаратов у пожилых пациентов ММ
Уровень дозы
Лекарственный препарат
0
1
2
Бортезомиб**
1,3 мг/м2
дни: 1, 4, 8, 11
каждые 3 недели
1,3 мг/м2 1 раз в неделю
дни: 1, 8, 15, 22
каждые 5 недель
1,0 мг/м2 1 раз в неделю
дни: 1, 8, 15, 22
каждые 5 недель
Леналидомид** (с дексаметазоном**)
25 мг/день
дни: 1 - 21
каждые 4 недели
15 мг/день
дни: 1 - 21
каждые 4 недели
10 мг/день
дни: 1 - 21
каждые 4 недели
Дексаметазон**
40 мг/день
дни: 1, 8, 15, 22
каждые 4 недели
20 мг/день
дни: 1, 8, 15, 22
каждые 4 недели
10 мг/день
дни: 1, 8, 15, 22
каждые 4 недели
Мелфалан**
0,25 мг/кг или 9 мг/м2
дни: 1 - 4
каждые 4 - 6 недель
0,18 мг/кг или 7,5 мг/м2
дни: 1 - 4
каждые 4 - 6 недель
0,13 мг/кг или 5 мг/м2
дни: 1 - 4
каждые 4 - 6 недель
Преднизолон**
60 мг/м2 1 - 4 дни
30 мг/м2 дни 1 - 4
15 мг/м2 дни 1 - 4
Циклофосфамид**
100 мг/день
дни: 1 - 21
каждые 4 недели
50 мг/день
дни: 1 - 21
каждые 4 недели
50 мг через день
дни: 1 - 21
каждые 4 недели
- Пациентам старше 75 лет с неудовлетворительным физическим состоянием, тяжелой сопутствующей патологией, рекомендуется терапия комбинацией мелфалана** с преднизолоном** (описание режимов - см. приложение Г2) [16].
Уровень убедительности рекомендаций A (уровень достоверности доказательств 1)
- Пациентам с гиперкальциемией, почечной недостаточностью, цитопенией, компрессией спинного мозга, требующей проведения локальной лучевой терапии, рекомендуется применение кратковременной терапии дексаметазоном** в высоких дозах (40 мг/сут не более 4 дней подряд) [17].
Уровень убедительности рекомендаций C (уровень достоверности доказательств 5)
3.3 Лечение пациентов с впервые диагностированной ММ, кандидатов на высокодозную химиотерапию с последующей аутоТГСК
- Пациентам с впервые выявленной ММ в возрасте до 65 лет, а также пациентам 65 - 70 лет с хорошим соматическим статусом без тяжелых сопутствующих заболеваний рекомендуется проведение высокодозной консолидации, включающей одну или две трансплантации аутологичных гемопоэтических стволовых клеток (аутоТГСК) [18, 19].
Уровень убедительности рекомендаций A (уровень достоверности доказательств 1)
Комментарий: Возрастные ограничения обусловлены тем, что у пожилых пациентов возрастает риск трансплантантассоциированной летальности. Особенно это важно для возрастной категории более 70 лет, при которой указанный риск может достигать 8%. Миеломная нефропатия (включая диализ-зависимую почечную недостаточность) не является противопоказанием для выполнения высокодозной химиотерапии с последующей ауто-ТГСК. Пациент может быть направлен в трансплантационный центр, располагающий возможностью проведения гемодиализа.
Индукционный этап терапии
- Пациентам с впервые выявленной ММ в возрасте до 65 лет, а также пациентам 65 - 70 лет с хорошим соматическим статусом без тяжелых сопутствующих заболеваний, которым планируется консолидация аутоТГСК, в качестве индукционной терапии рекомендуется применять один из следующих режимов терапии (описание режимов - см. приложение Г2) [20]:
- Бортезомиб**/циклофосфамид**/дексаметазон** (VCD)
- Бортезомиб**/доксорубицин**/дексаметазон** (PAD)
- Бортезомиб**/дексаметазон** (VD).
Уровень убедительности рекомендаций A (уровень достоверности доказательств 1)
Комментарий: Триплеты, включающие бортезомиб**, считаются самыми эффективными режимами, т.к. имеют большую эффективность, чем VD. Во всех представленных схемах оптимальным является подкожное введение бортезомиба**.
- Пациентам с впервые выявленной ММ в возрасте до 65 лет, а также пациентам 65 - 70 лет с хорошим соматическим статусом без тяжелых сопутствующих заболеваний, которым планируется выполнение аутоТГСК, при недостаточном ответе на индукционную терапию бортезомиб-содержащими режимами (не достигнута по крайней мере частичная ремиссия (ЧР - см. приложение Г4) после 4 - 6 циклов) рекомендуется применять вторую линию терапии одним из следующих леналидомид-содержащих режимов терапии (описание режимов - см. приложение Г2) [12, 21]:
- Леналидомид**/дексаметазон** (RD/Rd)
- Леналидомид**/бортезомиб**/дексаметазон** (RVD)
- Леналидомид**/доксорубицин**/дексаметазон** (RAD)
- Леналидомид**/циклофосфан**/дексаметазон** (RCD)
- Леналидомид**/циклофосфан**/преднизолон** (RCP).
Уровень убедительности рекомендаций A (уровень достоверности доказательств 1)
Комментарий: Количество курсов индукционной терапии определяется противоопухолевым ответом на лечение и согласовывается с трансплантационным центром. Поскольку леналидомид** обладает миелосупрессивным эффектом, мобилизацию и сбор аутологичных гемопоэтических стволовых клеток целесообразно выполнять после 4-го леналидомид-содержащего курса.
- Пациентам с впервые выявленной ММ в возрасте до 65 лет, а также пациентам 65 - 70 лет с хорошим соматическим статусом без тяжелых сопутствующих заболеваний, которым планируется консолидация аутоТГСК, в качестве индукционной терапии не рекомендуется применять схемы терапии, включающие мелфалан** [6, 50] (описание режимов - см. приложение Г2).
Уровень убедительности рекомендаций C (уровень достоверности доказательств 5)
Комментарий: Мелфалан** обладает миелосупрессивным эффектом, что может оказывать негативное влияние на мобилизацию аутологичных стволовых гемопоэтических клеток.
Трансплантационный этап
- Пациентам с впервые выявленной ММ в возрасте до 65 лет, а также пациентам 65 - 70 лет с хорошим соматическим статусом без тяжелых сопутствующих заболеваний, достигшим полной или частичной ремиссии после индукционной терапии, рекомендуется выполнение мобилизации и сбора гемопоэтических стволовых клеток крови [18, 19].
Уровень убедительности рекомендаций A (уровень достоверности доказательств 1)
Комментарий: Наиболее часто используемым режимом мобилизации является сочетание химиотерапевтических препаратов (чаще всего циклофосфамида** в дозе 2 - 4 г/м2, редко цитарабина**, курсов CAD, DPACE, VD-PACE, DHAP и др.) и рекомбинантного человеческого гранулоцитарного колониестимулирующего фактора (Г-КСФ**) в дозе 5 мкг/кг/сут. В некоторых случаях Г-КСФ** применяется в монорежиме на фоне стабильного состояния кроветворения (в дозе 10 мкг/кг/сут). При недостаточной эффективности мобилизации или при проведении ее повторно возможно включение в режим препарата плериксафор - 0,24 мг/кг/сут подкожно за 6 - 11 ч до афереза, возможно применение плериксафора в течение 2 - 4 дней подряд (до 7 дней непрерывного применения).
При наличии возможности рекомендуется собирать аутологичные гемопоэтические клетки в количестве, достаточном для выполнения двух трансплантаций.
Поскольку леналидомид** обладает миелосупрессивным эффектом, в случае применения в индукционном этапе леналидомид-содержащей терапии мобилизацию и сбор аутологичных гемопоэтических стволовых клеток целесообразно выполнять после 4-го леналидомид-содержащего курса.
- Пациентам с впервые выявленной ММ в возрасте до 65 лет, а также пациентам 65 - 70 лет с хорошим соматическим статусом без тяжелых сопутствующих заболеваний, достигшим полной или частичной ремиссии после индукционной терапии, в случае успешного сбора гемопоэтических стволовых клеток крови рекомендуется выполнение высокодозной терапии (ВДХТ) мелфаланом** и последующей трансплантации аутологичных гемопоэтических стволовых клеток [18, 19].
Уровень убедительности рекомендаций A (уровень достоверности доказательств 1)
Комментарий: Пациенты, достигшие полной или очень хорошей частичной ремиссии (см. приложение Г4) после индукционной терапии, должны рассматриваться в качестве кандидатов на выполнение аутоТГСК, поскольку именно в этих случаях возможно достижение максимального эффекта от консолидации высокодозным мелфаланом** (200 мг/м2 [48]) и значительного увеличения выживаемости пациентов без признаков прогрессирования заболевания.
Интервал от мобилизации до начала предтрансплантационного кондиционирования должен составлять от 2 до 4 недель. При выраженном нарушении функции почек (СКФ < 30 мл/мин), не требующем проведения гемодиализа, а также пациентам старшего возраста (65 - 70 лет) целесообразно снижать дозу мелфалана** до 140 мг/м2. Для пациентов, находящихся на программном гемодиализе, дозу мелфалана** (140 - 200 мг/м2) определяет трансплантационный центр. Гемодиализ проводится в -4-й, -2-й (перед введением мелфалана**) и в 0-й день (перед трансфузией лейкоконцентрата).
Этап консолидирующего лечения
- Для пациентов ММ в возрасте до 65 лет, а также пациентам 65 - 70 лет с хорошим соматическим статусом без тяжелых сопутствующих заболеваний после выполнения ВДХТ и аутоТГСК рекомендуется проведении консолидирующей терапии для повышения качества противоопухолевого ответа, достигнутого на предыдущих этапах лечения [22 - 24].
Уровень убедительности рекомендаций A (уровень достоверности доказательств 2)
Комментарий: Консолидирующую терапию целесообразно начинать через 3 месяца после аутоТГСК, после получения результатов контрольного обследования, подтвердившего отсутствие прогрессии заболевания. Консолидирующая терапия включает в себя ограниченное число курсов препаратами в полных дозах (например, VCD, VRD). Одним из вариантов консолидирующего лечения у пациентов, у которых было собрано достаточное количество гемопоэтических стволовых клеток, может рассматриваться вторая (тандемная) аутоТГСК. Вопрос о необходимости проведения консолидации решается в трансплантационном центре.
Этап поддерживающей терапии
В настоящее время рядом крупных многоцентровых исследований показано значение поддерживающей терапии, назначаемой после первой или второй аутоТГСК. При этом в качестве терапевтических препаратов рассматриваются бортезомиб** в дозе 1,3 мг/м2 каждые 2 недели в течение 2-х лет или до прогрессии и леналидомид** в дозе 10 - 15 мг/сут в течение 1 - 2 лет или до прогрессии. Исследовательские центры представляют убедительные данные по увеличению показателей ВБП, ВДП и ОВ.
- Для пациентов ММ в возрасте до 65 лет, а также пациентам 65 - 70 лет с хорошим соматическим статусом без тяжелых сопутствующих заболеваний, ответивших на индукционную терапию бортезомибом** (достигнута по крайней мере частичная ремиссия (ЧР - см. приложение Г4) после 4 - 6 циклов бортезомиб-содержащей терапии), после выполнения ВДХТ, одной или тандемной аутоТГСК и консолидирующей терапии (если она проводилась) рекомендуется проведение поддерживающей терапии бортезомибом** в дозе 1,3 мг/м2 каждые 2 недели в течение 2-х лет или до прогрессии с целью подавления пролиферации остаточного клона опухолевых клеток и предупреждения рецидива заболевания [25].
Уровень убедительности рекомендаций A (уровень достоверности доказательств 2)
Комментарий: Согласно IMWG, поддерживающая терапия бортезомибом** целесообразна только в случаях достижения ответа на препарат на этапе индукции, однако длительное применение препарата после аутоТГСК (в течение 2-х лет) потребует редукции дозы препарата у трети пациентов. Группа HOVON показала, что поддерживающая терапия бортезомибом** после аутоТГСК эффективна у пациентов с del17p.
- Для пациентов ММ в возрасте до 65 лет, а также пациентам 65 - 70 лет с хорошим соматическим статусом без тяжелых сопутствующих заболеваний, после выполнения ВДХТ, одной или тандемной аутоТГСК и консолидирующей терапии (если она проводилась), при невозможности назначения бортезомиба** или если индукционная терапия бортезомибом** была неэффективна (не достигнута по крайней мере частичная ремиссия (ЧР - см. приложение Г4) после 4 - 6 циклов), рекомендуется проведение поддерживающей терапии леналидомидом** в дозе 10 - 15 мг/сут в течение 1 - 2 лет или до прогрессии с целью подавления пролиферации остаточного клона опухолевых клеток и предупреждения рецидива заболевания [26 - 28].
Уровень убедительности рекомендаций A (уровень достоверности доказательств 2)
Комментарий: Роль поддерживающей терапии леналидомидом** после аутоТГСК оценена в 3 крупных рандомизированных плацебо-контролируемых исследованиях. Во всех исследованиях медиана длительности поддерживающей терапии леналидомидом** составила 1 - 2 года.
При оценке эффективности поддерживающей терапии леналидомидом** по сравнению с плацебо было показано удвоение ВБП, снижение риска прогрессирования заболевания на 50%, а исследование CALGB 100104 подтвердило улучшение показателей ОВ. Поддерживающая терапия леналидомидом** сопровождается удовлетворительной переносимостью с умеренной гематологической токсичностью, без увеличения случаев нейротоксических, тромботических и инфекционных осложнений. Однако вероятность возникновения вторых опухолей на фоне длительного приема леналидомида** заставляет врачей и пациентов взвешивать достоинства поддерживающей терапии леналидомидом** по отношению к низкому, но все же имеющему значение риску вторых опухолей. В мета-анализе всех рандомизированных исследований, сравнивающих леналидомид** с плацебо, который был представлен на конгрессе ASCO 2016, Attal M. и коллеги показали, что использование поддерживающей терапии леналидомидом** после аутоТГСК имело 2,5-летнее преимущество над плацебо, и это преимущество превышало риск развития вторых опухолей.
После аутоТГСК поддерживающую терапию рекомендуется назначать через 90 - 100 дней после переливания стволовых клеток. Предварительно проводится обследование пациента для подтверждения сохраняющегося противоопухолевого ответа и отсутствия прогрессирования заболевания.
В центрах, где есть возможность проводить иммунофенотипирование или секвенирование нового поколения клеток костного мозга, целесообразно выполнять мониторинг минимальной остаточной болезни (МОБ) у пациентов, достигших полной ремиссии. Возможно, именно результаты МОБ повлияют на тактику посттрансплантационной терапии.
3.4 Лечение рецидивов ММ
Рецидивы при ММ неизбежно наступают у большинства пациентов. Выбор программы лечения рецидивов зависит от эффективности предшествующей терапии, длительности ремиссии, состояния и возраста пациента, сопутствующей патологии и осложнений, сопровождавших первоначальную терапию. При поздних рецидивах (спустя 12 месяцев после окончания предшествующего лечения) возможно возобновление первичной терапии. При ранних рецидивах и рефрактерной ММ необходима смена программы лечения с включением препаратов с другим механизмом действия. Повторную ВДХТ с аутоТГСК при рецидиве целесообразно проводить только в тех случаях, когда ремиссия после первой ВДХТ продолжалась 2 - 3 года.
- Для пациентов ММ с иммунохимическим рецидивом или прогрессией ММ, когда отмечается медленное нарастание уровня моноклонального белка при отсутствии клинических симптомов, рекомендуется выжидательная тактика до появления показаний к противорецидивной терапии (появление CRAB-симптомов, быстрого нарастания M-градиента - см. следующую рекомендацию) [6].
Уровень убедительности рекомендаций C (уровень достоверности доказательств 5)
- Пациентам с признаками клинического рецидива, а также при быстром нарастании парапротеина (удвоение содержания M-градиента в течение 2 месяцев) рекомендуется противорецидивная терапия [6].
Уровень убедительности рекомендаций C (уровень достоверности доказательств 5)
Комментарий: Признаками клинического рецидива являются "CRAB"-симптомы:
- Гиперкальциемия (содержание кальция крови > 2,75 ммоль/л)
- Почечная недостаточность, объясняемая миеломой
- Анемия (гемоглобин < 100 г/л)
- Костные поражения (литические повреждения или остеопороз с компрессионными переломами.
Лечение рецидива ММ, не отягощенного двойной рефрактерностью
Выбор терапии рецидива зависит от эффективности предшествующей линий терапии, клинических особенностей пациента (наличие полинейропатии или почечной недостаточности, тромбозы в анамнезе и др.), а также в зависимости от предпочтений и опыта центра и лечащего врача. У пациентов, у которых не развилась рефрактерность к бортезомибу** и леналидомиду**, могут применяться следующие варианты лечения [29 - 33] (описание режимов - см. приложение Г2):
- Бортезомиб**-содержащие режимы
- Леналидомид**-содержащие режимы
- Комбинация бортезомиба**, леналидомида** и дексаметазона**
- Комбинация карфилзомиба**, леналидомида** и дексаметазона**
- Комбинация иксазомиба**, леналидомида** и дексаметазона**
- Комбинация даратумумаба**, леналидомида** и дексаметазона**
- Комбинация даратумумаба**, бортезомиба** и дексаметазона**
- Комбинация элотузумаба, леналидомида** и дексаметазона**
Для лечения пациентов ММ с полинейропатией следует отдавать предпочтение схемам на основе леналидомида**, в то время как у пациентов с тромбозами в анамнезе, а также почечной недостаточностью больше подходят программы на основе бортезомиба**. У пациентов ММ с почечной недостаточностью также используют программы на основе бендамустина**, карфилзомиба**. При агрессивном рецидиве целесообразно использование схем, включающих одновременно бортезомиб** и леналидомид**.
- Пациентам с рецидивом ММ, которым показана противомиеломная терапия и у которых не развилась рефрактерность к бортезомибу**, в качестве одной из возможных опций рекомендуется терапия с включением в схему лечения бортезомиба** в сочетании с дексаметазоном** и/или цитостатическими препаратами (описание режимов - см. приложение Г2) [29 - 31].
Уровень убедительности рекомендаций A (уровень достоверности доказательств 1)
Комментарий: Результаты крупного рандомизированного исследования APEX выявили более высокую эффективность бортезомиба** (43%) по сравнению с дексаметазоном** в высокой дозе (18%), а также улучшение показателей ВДП и ОВ. Добавление дексаметазона** к терапии бортезомибом** (VD) улучшает результаты на 12 - 18%. Программа VD считается одним из стандартов лечения рецидивов/рефрактерной ММ.
В рандомизированном исследовании III фазы MMY-3021 было показано, что у пациентов с рецидивами ММ бортезомиб**, вводимый подкожно, не уступает по эффективности бортезомибу**, вводимому внутривенно, и позволяет достичь такого же уровня ВДП и ОВ. Более того, при подкожном введении бортезомиба** значительно реже, чем при введении препарата внутривенно, развивались нежелательные явления, в том числе периферическая полинейропатия. Таким образом, подкожное введение бортезомиба** следует рассматривать как стандартный метод введения препарата у всех пациентов с ММ.
Комбинация бортезомиба** с циклофосфамидом** и дексаметазоном** (VCD, CVD) эффективна у 75 - 82% пациентов с рецидивами MM, обладает умеренно выраженной токсичностью и может быть использована для проведения терапии этих пациентов. Для лечения рецидивов ММ также применяют другие программы с включением бортезомиба** (VMP, PAD, Vel-PLD).
Практическое значение имеет вопрос об эффективности повторного использования бортезомиба**. По данным проспективного исследования, возобновление лечения бортезомибом** эффективно у 40% пациентов. Результаты одного из ретроспективных исследований показали, что у пациентов, ранее эффективно леченных бортезомибом**, в 63% случаев возобновление лечения бортезомибом** позволило получить противоопухолевый ответ (55% пациентов получали дексаметазон**). При этом медиана ВДП достигла 9,3 мес., ОВ - 1,7 года. Эффективность повторного лечения бортезомибом** зависела от длительности интервала без лечения после первоначальной терапии этим препаратом. У пациентов с интервалом без лечения после предшествующего лечения этим препаратом более 6 месяцев общая эффективность составила 76,9%, у пациентов с интервалом без лечения 6 или менее месяцев - 38,1%.
- Пациентам с рецидивом ММ, которым показана противомиеломная терапия и у которых не развилась рефрактерность к леналидомиду**, в качестве одной из возможных опций может быть рекомендуется терапия с включением в схему лечения леналидомида** в сочетании с дексаметазоном** (описание режимов - см. приложение Г2) [29, 32].
Уровень убедительности рекомендаций A (уровень достоверности доказательств 1)
Комментарий: В двух крупных рандомизированных исследованиях III фазы показано, что сочетание леналидомида** с дексаметазоном** существенно превышает по эффективности лечение дексаметазоном** в высокой дозе. Общая эффективность терапии леналидомидом** и дексаметазоном** составила 61% и 60,6%, а дексаметазоном** - 19,9% и 24%. Полные и почти полные ремиссии при лечении леналидомидом** и дексаметазоном** получены у 24% пациентов. Медиана ВДП при лечении леналидомидом** и дексаметазоном** составила 11,2 мес. (при лечении дексаметазоном** 4,7 мес.). Медиана ОВ составила соответственно 35 мес. и 31 мес.
Существуют данные, указывающие на то, что использование леналидомида** с дексаметазоном** при первом рецидиве более эффективно, чем их применение после многократных курсов терапии спасения. Частота ПР и ОХЧР существенно выше при использовании леналидомида** и дексаметазона** в качестве терапии второй линии, чем при назначении этой программы в качестве терапии третьей и последующих линий терапии (39,8% по сравнению с 27,7%). Медиана ОВ также существенно продолжительнее, когда леналидомид** с дексаметазоном** применяли при первом рецидиве, по сравнению с ситуациями, когда данную комбинацию использовали после второй и более линий химиотерапии (42 мес. по сравнению с 35,8 мес.).
В клиническом исследовании VISTA было показано, что при развитии рецидива после первой линии лечения по схеме VMP эффективность программ на основе леналидомида** выше (73%) по сравнению с бортезомиб-содержащей терапией (41%).
Перед началом терапии леналидомидом** необходимо оценить функцию почек и провести соответствующую коррекцию дозы препарата (см. приложение Г2).
При лечении леналидомидом** пациентов ММ с почечной недостаточностью необходим тщательный контроль за показателями крови из-за более часто развивающейся миелосупрессии в процессе лечения, чем при нормальной функции почек.
Для уменьшения частоты развития тромбозов при лечении леналидомидом** и дексаметазоном** необходима антикоагулянтная профилактика. Пациентам со стандартным риском венозной тромбоэмболии назначают низкие дозы ацетилсалициловой кислоты (80 - 100 мг). При более высоком риске тромбозов, особенно у обездвиженных пациентов, пациентов, имеющих тромбозы или тромбоэмболии в анамнезе, или у пациентов, получающих эритропоэтин, следует рассмотреть возможность использования профилактической дозы низкомолекулярного гепарина.
В соответствии с накопленным клиническим опытом, для улучшения переносимости терапии рекомендуют проводить соответствующую коррекцию дозы дексаметазона** в зависимости от возраста пациентов.
- Пациентам с рецидивом ММ, которым показана противомиеломная терапия и у которых не развилась рефрактерность к бортезомибу** и леналидомиду**, при агрессивном течении рецидива в качестве одной из возможных опций может быть рекомендована терапия с включением в схему лечения бортезомиба**, леналидомида** и дексаметазона** (описание режимов - см. приложение Г2) [33].
Уровень убедительности рекомендаций B (уровень достоверности доказательств 2)
- Пациентам с рецидивом ММ, которым показана противомиеломная терапия и у которых не развилась рефрактерность к бортезомибу** и леналидомиду**, в качестве одной из возможных опций рекомендуется терапия с включением в схему лечения карфилзомиба**, леналидомида** и дексаметазона** (описание режимов - см. приложение Г2) [29, 32].
Уровень убедительности рекомендаций A (уровень достоверности доказательств 1)
Комментарий: В крупном рандомизированном исследовании III фазы ASPIRE было показано, что добавление карфилзомиба** к сочетанию леналидомида** и дексаметазона** значительно улучшает ВБП и ОВ у пациентов с рецидивами ММ. Медиана ВБП составила 26,3 мес. в группе пациентов, получавших карфилзомиб** и 17,6 мес. у пациентов, получавших только леналидомид** с дексаметазоном**; медиана ОВ - 48,3 мес. против 40,4 мес. соответственно. Частота ремиссий также была значительно выше в группе пациентов, получавших карфилзомиб**, и составила 87,1% (по сравнению с 66,7% в контрольной группе), а частота полных ремиссий составила 31,8% (9,3% в контрольной группе). Частота периферической нейропатии была практически одинаковой в обеих группах. Другие негематологические осложнения 3 - 4 степени встречались чаще при лечении карфилзомибом** и включали одышку (2,8% и 1,8% соответственно), сердечную недостаточность (3,8 и 1,8% соответственно) и гипертензию (4,3% и 1,8%). Лечение по схеме KRd рекомендуется при агрессивном течении рецидива и его продолжают до прогрессирования или развития неприемлемой токсичности.
- Пациентам с рецидивом ММ, которым показана противомиеломная терапия и у которых не развилась рефрактерность к бортезомибу** и леналидомиду**, в качестве одной из возможных опций рекомендуется терапия с включением в схему лечения карфилзомиба** и дексаметазона** (описание режимов - см. приложение Г2) [29, 32].
Уровень убедительности рекомендаций A (уровень достоверности доказательств 1)
Комментарий: В исследовании III фазы ENDEAVOR было показано, что применение комбинации карфилзомиба** с дексаметазоном** в 2 раза увеличивает ВБП по сравнению с комбинацией бортезомиба** с дексаметазоном** в этой группе пациентов (18,7 мес. против 9,4 мес.); увеличение ОВ при применении карфилзомиба** также было значимым (47,6 мес. против 40,0 мес.). Частота нежелательных явлений 3 - 4 степени в группе карфилзомиба** была выше по сравнению с группой бортезомиба**: гипертензия встречалась у 8,9% и 2,6% пациентов соответственно, одышка - у 5,6% и 2,2%, сердечная недостаточность - у 4,8 и 1,8%, острая почечная недостаточность - у 4,1% и 2,6%. При этом следует обратить внимание на то, что в группе лечения карфилзомибом** частота периферической полинейропатии 2 степени и более была значительно ниже (6%), чем в группе пациентов, получавших бортезомиб** (32%).
- Пациентам с рецидивом ММ, которым показана противомиеломная терапия и у которых не развилась рефрактерность к бортезомибу** и леналидомиду**, в качестве одной из возможных опций рекомендуется терапия с включением в схему лечения иксазомиба**, леналидомида** и дексаметазона** (описание режимов - см. приложение Г2) [29, 32].
Уровень убедительности рекомендаций A (уровень достоверности доказательств 1)
Комментарий: Результаты крупного рандомизированного исследования TOURMALINE-MM1 выявили, что добавление иксазомиба** к комбинации леналидомида** с дексаметазоном** увеличивает ВБП у пациентов с рецидивами и рефрактерной ММ по сравнению с контрольной группой. Медианы ВБП составили 20,6 мес. и 14,7 мес. соответственно. Общая эффективность лечения была выше в группе иксазомиба** (78%), чем в группе плацебо (72%). Полных ремиссий в группе иксазомиба** достигли 12% пациентов, в группе плацебо - 7%. Переносимость комбинации иксазомиба** с леналидомидом** и дексаметазоном** была удовлетворительной. Частота серьезных нежелательных явлений в обеих группах была схожей. Тромбоцитопения 3 и 4 степени чаще встречалась в группе иксазомиба** (19%), чем в группе плацебо (9%). Частота развития периферической нейропатии составила 27% в группе иксазомиба** и 22% в группе плацебо (нейропатия 3 степени наблюдалась у 2% пациентов в каждой группе).
По фармакокинетике и фармакодинамике иксазомиб** отличается от бортезомиба** лучшим проникновением в ткани и более высокой биологической активностью. Фармакокинетика иксазомиба** была сходной у пациентов с нормальной функцией почек и при нарушении функции почек легкой или умеренной степени (клиренс креатинина >= 30 мл/мин). Фармакокинетика также была сходной у пациентов с нормальной функцией печени и при нарушении функции печени легкой степени. При умеренном и тяжелом нарушении функции печени требуется снижение начальной дозы с 4 до 3 мг.
- Пациентам с рецидивом ММ, которым показана противомиеломная терапия и у которых не развилась рефрактерность к леналидомиду**, в качестве одной из возможных опций рекомендуется терапия с включением в схему лечения даратумумаба**, леналидомида** и дексаметазона** (описание режимов - см. приложение Г2) [29, 32].
Уровень убедительности рекомендаций A (уровень достоверности доказательств 1)
Комментарий: Эффективность комбинации анти-CD38 моноклонального антитела даратумумаба** с леналидомидом** и дексаметазоном** у пациентов с рецидивирующей ММ, получивших по крайней мере одну предшествующую линию терапии, была продемонстрирована в крупном рандомизированном исследовании III фазы POLLUX. В исследуемой группе (DRd) достоверно чаще достигались ответы на терапию (93%), чем в контрольной группе (Rd) (76%), более чем в 2 раза чаще достигались как минимум ПР (57% против 23%) и в 6 раз больше пациентов достигали МОБ-негативности при пороге чувствительности 10 - 5 (30% против 5%). Медиана ВБП составила 44,5 месяца в группе DRd и 17,5 месяца в группе Rd.
Добавление даратумумаба** к режиму Rd не приводило к повышению токсичности: частота отмены терапии была сопоставима в обоих группах (15% в обеих группах). Профиль безопасности комбинации DRd соответствовал описанному в предшествовавших исследованиях даратумумаба** и леналидомида** с низкими дозами дексаметазона**.
- Пациентам с рецидивом ММ, которым показана противомиеломная терапия и у которых не развилась рефрактерность к бортезомибу**, в качестве одной из возможных опций рекомендуется терапия с включением в схему лечения даратумумаба**, бортезомиба** и дексаметазона** (описание режимов - см. приложение Г2) [29].
Уровень убедительности рекомендаций A (уровень достоверности доказательств 1)
Комментарий: Эффективность добавления даратумумаба** к комбинации бортезомиба** с дексаметазоном** у пациентов с рецидивирующей ММ, получивших по крайней мере одну предшествующую линию терапии, была оценена в крупном рандомизированном исследовании III фазы CASTOR. В исследуемой группе (DVd) достоверно чаще достигались ответы на терапию (85%), чем в контрольной группе (Vd) (63%), в 3 раза больше пациентов достигали как минимум ПР (30% против 10%) и в 7 раз больше пациентов достигали МОБ-негативности при пороге чувствительности 10 - 5 (14% против 2%). Медиана ВБП составила 16,7 месяца в группе DVd и 7,1 месяца в группе Vd, а при применении сразу в первом рецидиве - 27,0 месяца в группе DVd и 7,9 месяца в группе Vd.
Добавление даратумумаба** к режиму Vd не приводило к повышению токсичности: частота отмены терапии была сопоставима в обоих группах (10% при применении DVd и 9% при применении Vd). Профиль безопасности комбинации DVd соответствовал описанному в предшествовавших исследованиях даратумумаба** и бортезомиба** с дексаметазоном**.
- Пациентам с рецидивом ММ, которым показана противомиеломная терапия и у которых не развилась рефрактерность к леналидомиду**, в качестве одной из возможных опций рекомендуется терапия с включением в схему лечения элотузумаба, леналидомида** и дексаметазона** (описание режимов - см. приложение Г2) [29, 32].
Уровень убедительности рекомендаций A (уровень достоверности доказательств 1)
Комментарий: Эффективность анти-SLAMF7 моноклонального антитела элотузумаба была показана в рандомизированном исследовании III фазы ELOQUENT-2, в котором сравнивали элотузумаб и плацебо в комбинации с леналидомидом** и дексаметазоном** у пациентов с рецидивами и рефрактерной ММ. В исследование включались пациенты без документированной рефрактерности к леналидомиду**. Общая эффективность в группе, получавшей элотузумаб, составила 79%, в группе без элотузумаба - 66%; медианы ВБП - 19,4 мес. и 14,9 мес. соответственно. Наиболее частыми нежелательными явлениями 3 и 4 степени в обеих группах были лимфоцитопения, нейтропения, пневмония и утомляемость. Инфузионные реакции (в большинстве случаев 1 и 2 степени) развились у 10% пациентов, получавших элотузумаб.
Следует отметить, что отличительной чертой иммуно-онкологических препаратов является отсроченный эффект и его длительное сохранение. Поэтому необходимо оценивать не только медиану, но и отдаленные результаты лечения. На сегодняшний день доступны данные 4-х летнего наблюдения пациентов из исследования ELOQUENT-2. В группе элотузумаба почти вдвое большее число пациентов все еще находились на лечении (17% по сравнению с 9%). Преимущество в ВБП сохранялось в течение 4-х лет наблюдения: количество пациентов без прогрессии составило 21% в группе элотузумаба и 14% в контрольной группе (относительное улучшение на 50%). Время до начала следующей терапии отличалось на 12 мес. в пользу пациентов, получавших элотузумаб (33 и 21 мес. соответственно).
Лечение рецидива ММ, отягощенного двойной рефрактерностью
- Пациентам с рецидивом ММ, которые раньше получали терапию ингибиторами протеосом и леналидомидом**, и у которых наблюдалось прогрессирование заболевания на фоне предшествующей терапии, в качестве одной из возможных опций рекомендуется терапия с включением в схему лечения помалидомида и дексаметазона** (описание режимов - см. приложение Г2) [34].
Уровень убедительности рекомендаций A (уровень достоверности доказательств 2)
Комментарий: В крупном рандомизированном исследовании III фазы ММ-003 участвовало 445 пациентов с рецидивами и рефрактерной ММ, у большинства из которых (75%) отмечалась резистентность к бортезомибу** и леналидомиду**. В этом исследовании проведено сравнение эффективности комбинации помалидомида с дексаметазоном** в низкой дозе и только дексаметазона** в высокой дозе. До включения в исследование пациенты получили от 2 до 17 линий терапии (медиана 5). Общая эффективность лечения помалидомидом и дексаметазоном** была значительно выше (31%), чем при использовании дексаметазона** в высокой дозе (10%). Также показано улучшение показателей выживаемости при использовании сочетания препаратов по сравнению с лечением дексаметазоном** в высокой дозе. При медиане наблюдения 15,4 мес., медианы ВБП составили 4 мес. и 1,9 мес., ОВ - 13,1 мес. и 8,1 мес. соответственно. Улучшение общей выживаемости при лечении помалидомидом и дексаметазоном** в низкой дозе было значительным, несмотря на то, что ко времени проведения анализа 50% пациентов, рандомизированных для получения дексаметазона**, уже получали помалидомид. У пациентов, достигших минимального ответа на терапию, включавшую помалидомид, ОВ составила 17,2 мес., при достижении частичного ответа - 19,9 мес.
Помалидомид метаболизируется в печени, и в отличие от леналидомида** только 2% неизмененного препарата выводится с мочой. У пациентов с любой степенью почечной недостаточности не требуется изменения дозы помалидомида. В дни гемодиализа препарат следует принимать после выполнения процедуры.
Применение помалидомида требует профилактики тромботических осложнений. При наличии хотя бы одного фактора риска развития венозных тромбоэмболических осложнений рекомендуется антикоагулянтная терапия низкомолекулярными гепаринами.
Терапию помалидомидом в сочетании с низкими дозами дексаметазона** рекомендуется проводить до прогрессирования заболевания. При достижении плато ответа следует рассмотреть возможность снижения дозы дексаметазона** для улучшения переносимости длительного лечения.
- Пациентам с рецидивом ММ, которые раньше получали терапию ингибиторами протеосом и леналидомидом** и у которых наблюдалось прогрессирование заболевания на фоне предшествующей терапии, в качестве одной из возможных опций рекомендуется монотерапия даратумумабом** (описание режимов - см. приложение Г2) [35, 36].
Уровень убедительности рекомендаций A (уровень достоверности доказательств 2)
Комментарий: Эффективность монотерапии даратумумабом** была показана в двух клинических исследованиях SIRIUS и GEN501. По объединенным данным этих исследований общая эффективность лечения даратумумабом** у пациентов с рецидивирующей и рефрактерной к ингибиторам протеасом и иммуномодулирующим препаратам ММ, получивших массивную терапию, составила 31%, медиана длительности сохранения ответа на терапию - 7,5 мес., медиана ОВ - 20,1 мес. При достижении стабилизации заболевания или минимального клинического ответа отмечено повышение показателя ОВ до 18 месяцев; 36,5% пациентов оставались живы в течение 3 лет после начала терапии даратумумабом**. Переносимость даратумумаба** была удовлетворительной. Среди нежелательных явлений 3 степени и выше наиболее частыми были анемия (17,6%), тромбоцитопения (14,2%) и нейтропения (10,1%). Инфузионные реакции развились у 48% пациентов, в большинстве случаев 1 - 2 степени. С целью снижения риска возникновения инфузионных реакций все пациенты должны получать премедикацию примерно за час до каждой инфузии даратумумаба**: кортикостероиды (в/в), жаропонижающий препарат (энтерально), антигистаминный препарат (в/в или энтерально).
- Пациентам с рецидивом ММ, которые раньше получали терапию ингибиторами протеосом и леналидомидом** и у которых наблюдалось прогрессирование заболевания на фоне предшествующей терапии, в качестве одной из возможных опций рекомендуется монотерапия карфилзомибом** (описание режимов - см. приложение Г2) [37].
Уровень убедительности рекомендаций A (уровень достоверности доказательств 2)
- Отдельным пациентам с рецидивом ММ, которым не могут быть назначены современные таргетные препараты, в качестве одной из возможных опций рекомендуется традиционная противомиеломная полихимиотерапия (режим VMVP, режим M2, режимы DHAP, DCEP, VD-PACE) (описание режимов - см. приложение Г2) [6].
Уровень убедительности рекомендаций C (уровень достоверности доказательств 5)
- Пациентам с рецидивом ММ, старше 80 лет и/или с плохим физическим состоянием, с паллиативной целью рекомендуется терапия циклофосфамидом** по 50 мг внутрь ежедневно или через день в сочетании с преднизолоном** по 30 мг через день или дексаметазоном** по 20 мг внутрь 1 раз в неделю (описание режимов - см. приложение Г2) [6].
Уровень убедительности рекомендаций C (уровень достоверности доказательств 5)
- Пациентам ММ с цитопенией в качестве одной из возможных опций рекомендуется монотерапия дексаметазоном** в высоких дозах (описание режимов - см. приложение Г2) - 4 цикла, либо до восстановления показателей крови. [6].
Уровень убедительности рекомендаций C (уровень достоверности доказательств 5)
3.5 Определение эффективности лечения
- Пациентам, завершившим запланированное лечение по поводу ММ, рекомендуется оценка эффекта лечения, согласно международным критериям, предложенным в 2006 г. и модифицированным в 2011 г. (см. приложение Г4). [38, 39].
Уровень убедительности рекомендаций C (уровень достоверности доказательств 5)
4. Реабилитация
- Всем пациентам с ММ на всех этапах терапии заболевания, а также после завершения лекарственного лечения рекомендуется комплексная реабилитация [40].
Уровень убедительности рекомендаций C (уровень достоверности доказательств 5)
Комментарий: Специальных методов реабилитации при ММ не существует. Реабилитация пациентов с ММ должна носить комплексный характер, охватывая медицинские и социально-психологические аспекты адаптации пациента к нормальной жизни. Объем медицинской реабилитации разрабатывается индивидуально для каждого пациента врачом реабилитологом при участии врача гематолога и зависит от течения и проявлений заболевания (нарушения мобильности в связи с патологическими переломами, анемический синдром, болевой синдром, нарушения питания и др.) и проведенных вмешательств (ТГСК, гемодиализ). Кроме того, программа реабилитации должна учитывать социальные и психологические проблемы пациента и требует кроме медицинской помощи обязательного участия социальных работников и психологов. Реабилитация при возникновении осложнений в течение заболевания и лечения проводится в рамках соответствующих нозологий.
5. Профилактика
Методов профилактики ММ в настоящее время не существует, поскольку неизвестен этиологический фактор(ы), ведущие к развитию заболевания.
- Всем пациентам с ММ на протяжении всей жизни пациента - как в период лечения, так и вне лечения ММ, рекомендуется диспансерное наблюдение у гематолога [6].
Уровень убедительности рекомендаций C (уровень достоверности доказательств 5)
Комментарий: Контроль за течением заболевания и эффективностью терапии должен выполняться регулярно гематологом или онкологом по месту жительства пациента. В процессе проводимой терапии иммунохимическое исследование белков сыворотки крови и мочи следует выполнять каждые 2 - 3 месяца. У пациентов олиго- или несекретирующей ММ следует проводить исследование свободных легких цепей. После окончания лечения иммунохимические исследования крови и мочи выполняют каждые 3 месяца. Исследование костного мозга рекомендуется только для подтверждения полной ремиссии и оценки эффективности лечения при несекретирующей ММ при невозможности исследовать СЛЦ. Рентгенография костей выполняется по клиническим показаниям.
6. Дополнительная информация, влияющая на течение и исход заболевания
7. Организация медицинской помощи
Показания для плановой госпитализации:
Наличие диагноза симптоматическая множественная миелома для выполнения:
1. планового курса специфической терапии, включающей химиотерапевтические препараты, таргетные препараты биологического механизма действия, требующей круглосуточного наблюдения за пациентом (в том числе при наличии тяжелой коморбидности, цитопенического синдрома),
2. курса высокодозной химиотерапии,
3. трансплантации аутологичных (аллогенных) стволовых гемопоэтических клеток,
4. мобилизации и сбора аутологичных стволовых гемопоэтических клеток крови,
5. эксфузии аутологичного костного мозга для последующей трансплантации.
Показания для экстренной госпитализации:
Наличие диагноза симптоматическая множественная миелома, осложненная
1. острым почечным повреждением вследствие миеломной нефропатии,
2. тяжелым оссалгическим синдромом (в том числе с угрозой переломов, повреждения позвоночника, сдавления спинного мозга),
3. тромботическими/геморрагическими осложнениями на фоне специфической терапии,
4. тяжелыми инфекционными осложнениями на фоне специфической терапии,
5. кардиальной патологией на фоне специфической терапии,
6. глубокой цитопений.
Показания к выписке пациента из стационара:
1. Завершение курса специфической терапии.
2. Купирование осложнений, возникших на фоне специфической терапии
Критерии оценки качества медицинской помощи
N
Критерии качества
Уровень достоверности доказательств
Уровень убедительности рекомендаций
1
Пациенту с подозрением на ММ или выявленной ММ при первичном или повторном приеме, при контрольных обследованиях, и при подозрении на рецидив заболевания выполнен развернутый клинический анализ крови с определением гемоглобина, эритроцитов, тромбоцитов, лейкоцитов, подсчетом лейкоцитарной формулы и количества ретикулоцитов.
5
C
2
Пациенту с подозрением на ММ или выявленной ММ при первичном или повторном приеме, при контрольных обследованиях, и при подозрении на рецидив заболевания выполнен общий (клинический) анализ мочи.
5
C
3
Пациенту с подозрением на ММ или выявленной ММ при первичном или повторном приеме, при контрольных обследованиях, и при подозрении на рецидив заболевания выполнен биохимический анализ крови с определением показателей ЛДГ, мочевой кислоты, мочевины, креатинина, общего белка, альбумина, билирубина, АСТ, АЛТ, щелочной фосфатазы, кальция, калия.
5
C
4
Пациенту с подозрением на ММ или выявленной ММ при первичном или повторном приеме, при контрольных обследованиях, и при подозрении на рецидив заболевания выполнено определение соотношения белковых фракций в крови и моче методом электрофореза.
5
C
5
- Пациенту с подозрением на ММ или выявленной ММ при первичном или повторном приеме, при контрольных обследованиях, и при подозрении на рецидив заболевания выполнено исследование моноклональности иммуноглобулинов в крови и моче методом иммунофиксации с количественным определением уровня M-градиента.
5
C
6
Пациенту с подозрением на ММ или выявленной ММ при первичном приеме, при контрольных обследованиях, и при подозрении на рецидив заболевания выполнено цитологическое и/или гистологическое исследование костного мозга (пункция и/или трепанобиопсия костного мозга) для подтверждения и формулирования диагноза.
2
B
7
Пациенту при установке диагноза ММ, перед началом терапии, при оценке эффекта терапии, а также при подозрении на рецидив заболевания выполнена компьютерная томография всех отделов позвоночника, грудной клетки, таза (предпочтение отдается низкодозной компьютерной томографии всего скелета) или рентгенологическое исследование костей (включая череп, грудную клетку, все отделы позвоночника, таз, плечевые и бедренные кости).
5
C
8
Пациенту с симптоматической множественной миеломой начато проведение специфической противомиеломной терапии.
5
C
9
Пациенту с признаками клинического рецидива, а также при быстром нарастании парапротеина (удвоение содержания M-градиента в течение 2 месяцев) начато проведение противорецидивной терапия.
5
C
10
Пациенту, завершившему запланированное лечение по поводу множественной миеломы, выполнена оценка эффекта лечения, согласно международным критериям, предложенным в 2006 г. и модифицированным в 2011 г.
5
C
Список литературы
1. 1. Furukawa Y, Kikuchi J. Molecular pathogenesis of multiple myeloma. Int J Clin Oncol. 2015; 20(3): 413 - 422
2. Под ред. А.Д. Каприна, В.В. Старинского, Г.В. Петровой. Злокачественные новообразования в России в 2017 году (заболеваемость и смертность). М.: МНИОИ им. П.А. Герцена - филиал ФГБУ "НМИЦ радиологии" Минздрава России, 2018 г.
3. Durie BGM, Salmon SE. A clinical staging system for multiple myeloma: Correlation of measure Myeloma cell mass with presenting clinical features, response to treatment, and survival. Cancer. 1975; 36(9): 842 - 854
4. Greipp P, San Miguel J, Durie B, et al. International staging system for multiple myeloma. J Clin Oncol. 2005; 23(15): 3412 - 3420
5. Palumbo A, Avet-Loiseau H, Oliva S, et al. Revised international staging system for multiple myeloma: a report from International Myeloma Working Group. J Clin Oncol. 2015; 33(26): 2863 - 2869
6. Л.П. Менделеева, О.М. Вотякова, И.Г. Рехтина. Множественная миелома//Российские клинические рекомендации по диагностике и лечению злокачественных лимфопролиферативных заболеваний; под ред. И.В. Поддубной, В.Г. Савченко. - М., 2018 - с. 213 - 241
7. Kyle RA, Rajkumar SV. Criteria for diagnosis, staging, risk stratification and response assessment of multiple myeloma. Leukemia. 2009; 23(1): 3 - 9
8. Julie D, Roland DW, Marie-Francoise D, et al. Comparison of bone marrow aspirate and bone marrow biopsy in the workup of patients with multiple myeloma. Clin Lymphoma Myeloma Leukemia. 2015; 15 (Supp. 3): e117
9. Kumar S, Kimlinger BA, Morice W. Immunophenotyping in multiple myeloma and plasma cell disorders. Best Pract Clin Haematol. 2010; 23(3): 433 - 451
10. Pianko MJ, Terpos E, Roodman GD, et al. Whole-body low-dose computed tomography and advanced imaging techniques for multiple myeloma bone disease. Clin Cancer Res, 2014, 20: 5888 - 5897
11. Mateos MV, San Miguel J. Smoldering multiple myeloma. Hematol Oncol. 2015; 33: 33 - 37
12. Zou Y, Lin M, Sheng Z, Niu S. Bortezomib and lenalidomide as front-line therapy for multiple myeloma. Leuk Lymphoma. 2014; 55(9): 2024 - 2031
13. Weisel K, Doyen C, Dimopoulos M, et al. A systematic literature review and network meta-analysis of treatments for patients with untreated multiple myeloma not eligible for stem cell transplantation. Leuk Lymphoma. 2017; 58(1): 153 - 161
14. Mateos MV, Dimopoulos MA, Cavo M, et al. Daratumumab plus bortezomib, melphalan, and prednisone for untreated myeloma. N Engl J Med. 2018; 378(6): 518 - 528.
15. Ponisch W, Mitrou PS, Merkle K, et al. Treatment of bendamustine and prednisone in patients with newly diagnosed multiple myeloma results in superior complete response rate, prolonged time to treatment failure and improved quality of life compared to treatment with melphalan and prednisone - a randomized phase III study of the East German Study Group of Hematology and Oncology (OSHO). J Cancer Res Clin Oncol. 2006; 132: 205 - 12
16. Bringen S, Mateos MV, Zweegman S, et al. Age and organ damage correlate with poor survival in myeloma patients: meta-analysis of 1435 inpidual patient data from 4 randomized trials. Haematologica. 2013; 98(6): 980 - 987
17. Менделеева Л.П. Современное лечение множественной миеломы. Клиническая онкогематология. Фундаментальные исследования и клиническая практика. 2009; 2(1): 64 - 65
18. Su B, Zhu X, Jiang Y, et al. A meta-analysis of autologous transplantation for newly diagnosed multiple myeloma in the era of novel agents. Leuk Lymphoma. 2018 Dec 5: 1 - 8. doi: 10.1080/10428194.2018.1543874. [Epub ahead of print]
19. Dhakal B, Szabo A, Chhabra S, et al. Autologous Transplantation for Newly Diagnosed Multiple Myeloma in the Era of Novel Agent Induction. A Systematic Review and Meta-analysis. JAMA Oncology. 2018; 4(3): 343 - 350
20. Zeng ZH, Chen JF, Li YX, et al. Induction regimens for transplant-eligible patients with newly diagnosed multiple myeloma: a network meta-analysis of randomized controlled trials. Cancer Management and Research. 2017; 9: 287 - 298
21. Tauchman SA, Chao NJ, Gasparetto CG. Lenalidomide before and after autologous hematopoietic stem cell transplantation in multiple myeloma. Advances in hematology. 2012; 1 - 8
22. Roussel M, Lauwers-Cances V, Robillard N, et al. Front-line transplantation program with lenalidomide, bortezomib, and dexamethasone combination as induction and consolidation followed by lenalidomide maintenance in patients with multiple myeloma: a phase II study by the Intergroupe Francophone du  . J Clin Oncol. 2014; 32(25): 2712 - 2717
. J Clin Oncol. 2014; 32(25): 2712 - 2717
23. Einsele H, Engelhardt M, Tapprich C, et al. Phase II study of bortezomib, cyclophosphamide and dexamethasone as induction therapy in multiple myeloma: DSMM XI trial. Br J Haematol. 2017; 179(4): 586 - 597
24. Naumann-Winter F, Greb A, Borchmann P, et al. First-line tandem high-dose chemotherapy and autologous stem cell transplantation versus single high-dose chemotherapy and autologous stem cell transplantation in multiple myeloma, a systematic review of controlled studies. Cochrane Database Syst Rev. 2012; 10: CD004626
25. Sonneveld P, Schmidt-Wolf IG, van der Holt B, et al. Bortezomib induction and maintenance treatment in patients with newly diagnosed multiple myeloma: results of the randomized phase III HOVON-65/GMMG-HD4 trial. J Clin Oncol. 2012; 30(24): 2946 - 2955
26. McCarthy PL, Owzar K, Hofmeister CC, et al. Lenalidomide after stem cell transplantation for multiple myeloma. N Eng K Med. 2012; 336: 1770 - 1781
27. Attal M, Lauwers-Cances V, Marit G, et al. Lenalidomide maintenance after stem cell transplantation for multiple myeloma. N Eng J Med. 2012; 366: 1782 - 1791
28. Palumbo A, Cavallo F, Gay F, et al. Autologous transplantation and maintenance therapy in multiple myeloma. N Eng J Med. 2014; 371: 895 - 905.
29. Van Beurden-Tan CH, Franken M, Blommestein H, et al. Systematic Literature Review and Network Meta-Analysis of Treatment Outcomes in Relapsed and/or Refractory Multiple Myeloma. N Eng J Med. 2017; 35(12): 1312 - 1319
30. Knopf KB, Duh MS, Lafeuille MH, et al. Meta-analysis of the efficacy and safety of bortezomib re-treatment in patients with multiple myeloma. Clin Lymphoma Myeloma Leuk. 2014; 14(5): 380 - 388
31. Scott K, Hayden PJ, Will A, et al. Bortezomib for the treatment of multiple myeloma. Cochrane Database Syst Rev. 2016; 4: CD010816
32. Dimopoulos MA, Kaufman JL, White D, et al. A Comparison of the Efficacy of Immunomodulatory-containing Regimens in Relapsed/Refractory Multiple Myeloma: A Network Meta-analysis. Clin Lymphoma Myeloma Leuk. 2018; 18(3): 163 - 173
33. Anderson KC, Jagannath S, Jakubowiak A, et al. Lenalidomide, bortezomib, and dexamethasone in relapsed/refractory multiple myeloma (MM): Encouraging outcomes and tolerability in a phase II study. J Clin Oncol. 2009; 27: Abstract 8536
34. San Miguel J, Weisel K, Moreau P, et al. Pomalidomide plus low dose dexamethasone versus high-dose dexamethasone alone for patients with relapsed and refractory multiple myeloma (MM-003): a randomized, open-lable, phase 3 trial. Lancet Oncol. 2013; 14: 1055 - 1066
35. Lokhorst HM, Plesner T, Laubach JP, et al. Targeting CD38 with daratumumab monotherapy in multiple myeloma. N Engl J Med 2015; 373(13): 1207 - 1219.
36. Lonial S, Weiss BM, Usmani SZ, et al. Daratumumab monotherapy in patients with treatment-refractory multiple myeloma (SIRIUS): an open-label, randomised, phase 2 trial. Lancet 2016; 387(10027): 1551 - 1560
37. Shah C, Bishnoi R, Wang Y, et al. Efficacy and safety of carfilzomib in relapsed and/or refractory multiple myeloma: systematic review and meta-analysis of 14 trials. Oncotarget. 2018; 9(34): 23704 - 23717
38. Durie BG, Harousseau JL, Miguel JS, et al. International uniform response criteria for multiple myeloma. Leukemia. 2006; 20: 1467 - 1473
39. Vincent Rajkumar S, Harousseau JL, Durie BG, et al. Consensus recommendations for the uniform reporting of clinical trials: report of the International Myeloma Workshop Consensus Panel 1. Blood. 2011; 117(18): 4691 - 4695
40. Paul KL. Rehabilitation and exercise considerations in hematologic malignancies. Am J Phys Med Rehabil. 2011; 90(5 Supp 1): S88 - 94.
41. Tripathy S. The role of serum protein electrophoresis in the detection of multiple myeloma: an experience of a Corporate Hospital. J Clin Diagn Res. 2012; 6(9): 1458 - 1461
42. Misra A, Mishra J, Chandramohan J, et al. Old but still relevant: high resolution electrophoresis and immunofixation in multiple myeloma. Indian J Hematol Blood Transfus. 2016; 32(1): 10 - 17
43. Н.В. Любимова, Ю.С. Тимофеев, О.М. Вотякова, Н.Е. Кушлинский. Свободные легкие цепи иммуноглобулинов в диагностике и прогнозе множественной миеломы. Альманах клинической медицины. 2017; 45(2): 102 - 108
44. Benboubker L, Dimopoulos MA, Dispenzieri A, et al. Lenalidomide and dexamethasone in transplant-ineligible patients with myeloma. N Engl J Med. 2014; 371: 906 - 917.
45. Facon T, Dimopoulos MA, Hulin C, et al. Updated overall survival analysis of the FIRST study: continuous lenalidomide plus lowdose dexamethasone vs melphalan, prednisone, and thalidomide in patients with newly diagnosed multiple myeloma. Haematologica. 2015; 100: 3 (Abstract S105).
46. Palumbo A, Hajek R, Delforge M, et al. Continuous lenalidomide treatment for newly diagnosed multiple myeloma. N Engl J Med. 2012; 366: 1759 - 1769.
47. Stewart AK, Jacobus S, Fonseca R, et al. E1A06: A phase III trial comparing melphalan, prednisone, and thalidomide (MPT) versus melphalan, prednisone, and lenalidomide (MPR) in newly diagnosed multiple myeloma (MM). Haematologica. 2014; 99: 220 (Abstract S642).
48. Sivaraj D, Bacon W, Long GD, et al. High-dose BCNU/Melphalan conditioning regimen before autologous stem cell transplantation in newly diagnosed multiple myeloma. Bone Marrow Transplant. 2018; 53(1): 34 - 38
49. Coppola A, Tufano A, Di Capua M, Franchini M. Bleeding and thrombosis in multiple myeloma and related plasma cell disorders. Semin Thromb Hemost. 2011; 37(8): 929 - 945
50. Fung HC, Nathan S, Maciejewski JJ. Induction chemotherapy before autologous stem cell transplantation for symptomatic plasma cell myeloma - does it matter? Clin Pharmacol. 2010; 2: 71 - 75
51. Pratt G, Goodyear O, Moss P. Immunodeficiency and immunotherapy in multiple myeloma. Br J Haematol. 2007. 138(5): 563 - 579
52. С.С. Бессмельцев. Множественная миелома (лекция). Вестник гематологии. 2014; 10(3): 6 - 39
53. Mateos MV, Richardson PG, Schlag R, et al. Bortezomib plus melphalan and prednisone compared with melphalan and prednisone in previously untreated multiple myeloma: updated follow-up and impact of subsequent therapy in the phase III VISTA trial. J Clin Oncol 2010; 28: 2259 - 2266
54. Bringhen S, Rossi D, et al. Efficacy and safety of once-weekly bortezomib in multiple myeloma patients. Blood. 2010; 116: 4745 - 4753
55. Takezako N, Tokuhira M, Sekiguchi N, et al. The efficacy and safety of weekly bortezomib containing VMP followed by bortezomib maintenance therapy in unfit or frail multiple myeloma patients. Blood. 2016; 128: 4529
56. Jagannath S, Durie BGM, Lee Wolf J, et al. Extended follow-up of a phase 2 trial of bortezomib alone and in combination with dexamethasone for frontline treatment of multiple myeloma. Br J Haematol. 2009; 359: 906 - 917
57. Moreau P, San Miguel J, Sonneveld P, et al. Multiple myeloma: ESMO clinical practice guidelines for diagnosis, treatment, and follow-up. Ann Oncol. 2017; 28 (Supplement 4): iv52 - iv61
Приложение А1
СОСТАВ РАБОЧЕЙ ГРУППЫ
1. Вотякова Ольга Михайловна - кандидат медицинских наук, старший научный сотрудник НМИЦ онкологии им. Н.Н. Блохина Минздрава России, член Российского профессионального общества онкогематологов.
2. Менделеева Лариса Павловна - доктор медицинских наук, заместитель генерального директора НМИЦ гематологии Минздрава России по научной работе и инновациям, член Национального гематологического общества, член Российского профессионального общества онкогематологов.
3. Рехтина Ирина Германовна - доктор медицинских наук, ведущий научный сотрудник НМИЦ гематологии Минздрава России, член Национального гематологического общества, член Ассоциации нефрологов.
Конфликт интересов отсутствует.
Приложение А2
МЕТОДОЛОГИЯ РАЗРАБОТКИ КЛИНИЧЕСКИХ РЕКОМЕНДАЦИЙ
Целевая аудитория данных клинических рекомендаций:
1. Врачи-гематологи.
2. Врачи-онкологи.
Методология сбора доказательств
Методы, использованные для сбора/селекции доказательств:
Поиск публикаций в специализированных периодических печатных изданиях с импакт-фактором > 0.3;
Поиск в электронных базах данных.
Базы данных, использованных для сбора/селекции доказательств:
Доказательной базой для рекомендаций являются публикации, вошедшие в Кохрейновскую библиотеку, базы данных PUBMED и MEDLINE. Глубина поиска составляла 30 лет.
Методы, использованные для анализа доказательств:
- Обзоры опубликованных мета-анализов;
- Систематические обзоры с таблицами доказательств.
Методы, использованные для качества и силы доказательств:
- Консенсус экспертов;
- Оценка значимости доказательств в соответствии с рейтинговой схемой доказательств (табл. А1 - А4).
В настоящих клинических рекомендациях приведены уровни доказательности рекомендаций, в соответствии с проектом методических рекомендаций по оценке достоверности доказательств и убедительности рекомендаций ФГБУ "Центр экспертизы и контроля качества медицинской помощи" Минздрава России.
Также в соответствии с данным проектом рекомендаций отдельным общепринятым методикам диагностики на основании консенсуса экспертов придан уровень GPP (сложившаяся клиническая практика).
Таблица А1. Шкала оценки УДД для диагностических вмешательств
УДД
Иерархия дизайнов клинических исследований по убыванию уровня достоверности доказательств от 1 до 5
1
Систематические обзоры исследований с контролем референсным методом
2
Отдельные исследования с контролем референсным методом
3
Исследования без последовательного контроля референсным методом или исследования с референсным методом, не являющимся независимым от исследуемого метода
4
Несравнительные исследования, описание клинического случая
5
Имеется лишь обоснование механизма действия или мнение экспертов
Таблица А2. Шкала определения УУР для диагностических вмешательств
УУР
Расшифровка
A
Однозначная (сильная) рекомендация (все исследования имеют высокое или удовлетворительное методологическое качество, их выводы по интересующим исходам являются согласованными)
B
Неоднозначная (условная) рекомендация (не все исследования имеют высокое или удовлетворительное методологическое качество и/или их выводы по интересующим исходам не являются согласованными)
C
Низкая (слабая) рекомендация - отсутствие доказательств надлежащего качества (все исследования имеют низкое методологическое качество и их выводы по интересующим исходам не являются согласованными)
Таблица А3. Шкала определения УДД для лечебных, реабилитационных, профилактических вмешательств
УДД
Иерархия дизайнов клинических исследований по убыванию уровня достоверности доказательств от 1 до 5
1
Систематический обзор РКИ с применением мета-анализа
2
Отдельные РКИ и систематические обзоры исследований любого дизайна (помимо РКИ) с применением мета-анализа
3
Нерандомизированные сравнительные исследования, в т.ч. когортные исследования
4
Несравнительные исследования, описание клинического случая или серии случаев, исследования "случай-контроль"
5
Имеется лишь обоснование механизма действия вмешательства (доклинические исследования) или мнение экспертов
Таблица А4. Шкала определения УУР для лечебных, реабилитационных, профилактических вмешательств
УУР
Расшифровка
A
Однозначная (сильная) рекомендация (все рассматриваемые критерии эффективности (исходы) являются важными, все исследования имеют высокое или удовлетворительное методологическое качество, их выводы по интересующим исходам являются согласованными)
B
Неоднозначная (условная) рекомендация (не все рассматриваемые критерии эффективности (исходы) являются важными, не все исследования имеют высокое или удовлетворительное методологическое качество и/или их выводы по интересующим исходам не являются согласованными)
C
Низкая (слабая) рекомендация - отсутствие доказательств надлежащего качества (все рассматриваемые критерии эффективности (исходы) являются неважными, все исследования имеют низкое методологическое качество и их выводы по интересующим исходам не являются согласованными)
Методология валидизации рекомендаций
Методы валидизации рекомендаций:
- Внешняя экспертная оценка;
- Внутренняя экспертная оценка.
Описание методики валидизации рекомендаций:
Рекомендации обсуждены и одобрены ведущими специалистами профильных Федеральных центров РФ и практическими врачами. Проект клинических рекомендаций был рассмотрен на совещаниях рабочей группы в 2017 - 2018 гг., на Форуме экспертов по вопросам диагностики и лечения злокачественных лимфопролиферативных заболеваний "Лимфорум", ежегодной Российской конференции с международным участием "Злокачественные лимфомы", а также в рамках IV Конгресса гематологов России.
Порядок обновления клинических рекомендаций.
Актуализация проводится не реже чем один раз в три года с учетом появившейся новой информации о диагностике и тактике ведения пациентов, страдающих ММ. Решение об обновлении принимает Минздрав России на основе предложений, представленных медицинскими профессиональными некоммерческими организациями. Сформированные предложения должны учитывать результаты комплексной оценки лекарственных препаратов, медицинских изделий, а также результаты клинической апробации.
Следует учесть, что у пациента могут быть нестандартные проявления болезни, а также сочетание конкретной болезни с другими патологиями, что может диктовать лечащему врачу изменения в алгоритме выбора оптимальной тактики диагностики и лечения.
Приложение А3
СВЯЗАННЫЕ ДОКУМЕНТЫ
нет
Приложение Б
АЛГОРИТМЫ ВЕДЕНИЯ ПАЦИЕНТА
Алгоритм лечения рецидива ММ
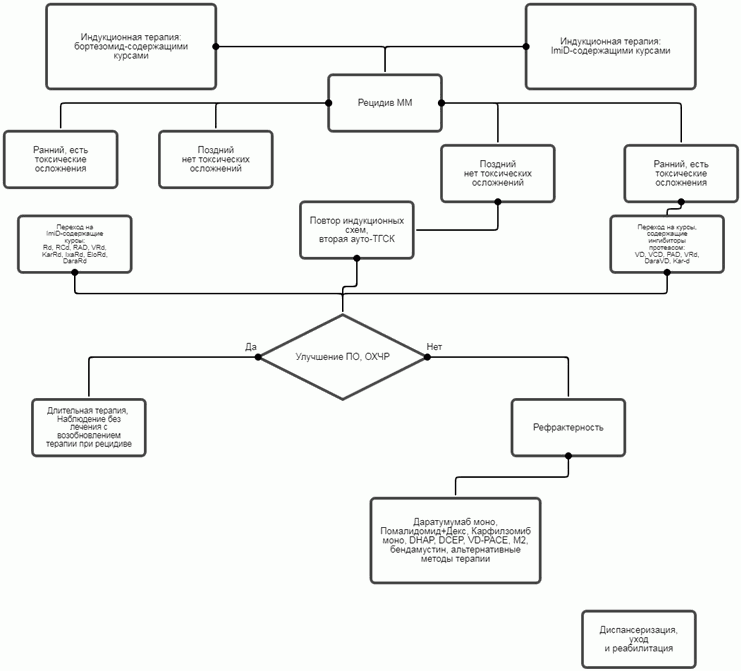
Алгоритм проведения индукционной терапии
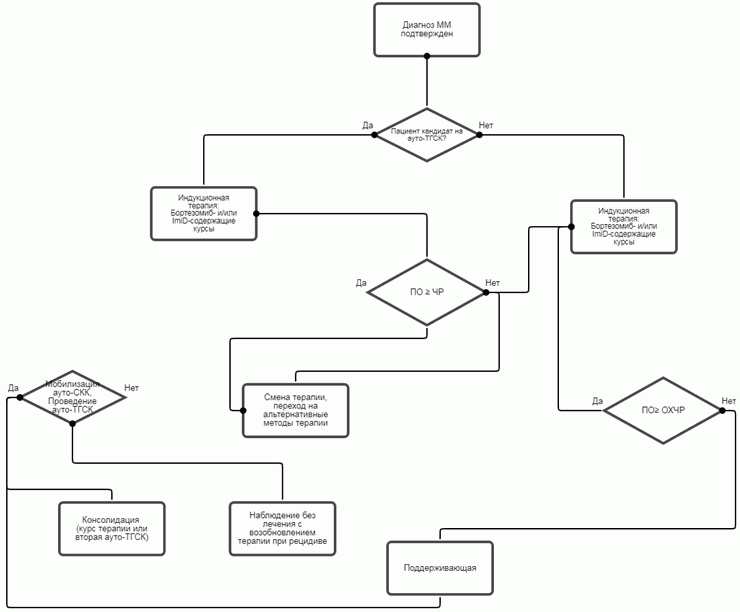
Приложение В
ИНФОРМАЦИЯ ДЛЯ ПАЦИЕНТОВ
ММ - заболевание опухолевой природы и в настоящее время является неизлечимым. Однако, современные инновационные лекарственные препараты и трансплантационные методики позволяют достичь значимого противоопухолевого эффекта, так называемой ремиссии.
Ремиссия - это состояние, при котором минимизирована опухолевая масса, купированы основные клинические проявления заболевания (костные боли, почечная недостаточность, инфекционные осложнения). Современные лечебные мероприятия, включающие препараты биологического механизма действия, традиционные химиотерапевтические препараты обеспечивают длительный контроль за опухолевым процессом, сохраняя качество жизни пациентов.
Лечение ММ длительное. Первичная терапия в большинстве случаев проводится в стационарных условиях. По мере купирования клинических симптомов продолжение лечения возможно в условиях дневных стационаров или амбулаторно-поликлинических и даже домашних условиях.
Однако, хорошо известно, что лекарственные препараты обладают побочными эффектами. В связи с этим пациенты должны сразу сообщать лечащему врачу о всех нежелательных явлениях, возникающих на фоне лечения.
Приложение Г
Приложение Г1
ШКАЛА ОЦЕНКИ ОБЩЕГО СОСТОЯНИЯ ПАЦИЕНТА ECOG
Клиническая оценка общего состояния пациента с ХЛЛ/ЛМЛ проводится по шкале, разработанной Восточной объединенной онкологической группой (Eastern Cooperative Oncology Group) [6]:
0
Пациент полностью активен, способен выполнять все, как и до заболевания
1
Пациент неспособен выполнять тяжелую, но может выполнять легкую или сидячую работу (например, легкую домашнюю или канцелярскую работу)
2
Пациент лечится амбулаторно, способен к самообслуживанию, но не может выполнять работу. Более 50% времени проводит активно - в вертикальном положении.
3
Пациент способен лишь к ограниченному самообслуживанию, проводит в кресле или постели более 50% времени бодрствования
4
Инвалид, совершенно не способен к самообслуживанию, прикован к креслу или постели
Приложение Г2
СХЕМЫ ЛЕКАРСТВЕННОГО ЛЕЧЕНИЯ МНОЖЕСТВЕННОЙ МИЕЛОМЫ
Схемы лечения первичных пациентов, не являющихся кандидатами на трансплантацию
VMP
- 1 - 4 курсы:
- Мелфалан** 9 мг/м2 внутрь, дни 1 - 4
- Преднизолон** 60 мг/м2 внутрь, дни 1 - 4
- Бортезомиб** 1,3 мг/м2 п/к или в/в, дни 1, 4, 8, 11, 22, 25, 29, 32
Лечение возобновляется на 43 день
- 5 - 9 курсы:
- Мелфалан** 9 мг/м2 внутрь, дни 1 - 4
- Преднизолон** 60 мг/м2 внутрь, дни 1 - 4
- Бортезомиб** 1,3 мг/м2 п/к или в/в, дни 1, 8, 22, 29
Лечение возобновляется на 43 день
- Альтернативный вариант:
- Мелфалан** 9 мг/м2 внутрь, дни 1 - 4
- Преднизолон** 60 мг/м2 внутрь, дни 1 - 4
- Бортезомиб** 1,3 мг/м2 п/к или в/в, дни 1, 8, 15, 22
Лечение возобновляется на 36 день
Проводят 9 курсов
- Модифицированный вариант
- Мелфалан** 9 мг/м2 внутрь, дни 1 - 4
- Преднизолон** 60 мг/м2 внутрь, дни 1 - 4
- Бортезомиб** 1,3 мг/м2 п/к или в/в, дни 1, 4, 8, 11, 22, 25, 29, 32
Проводят 1 курс, затем начиная с 43 дня 8 курсов в следующем режиме:
- Мелфалан** 9 мг/м2 внутрь, дни 1 - 4
- Преднизолон** 60 мг/м2 внутрь, дни 1 - 4
- Бортезомиб** 1,3 мг/м2 п/к или в/в, дни 1, 8, 22, 29
Лечение возобновляется на 36 день
Dara-VMP
- Даратумумаб** 16 мг/кг в/в
- 1 раз в неделю в 1 - 6 недели (всего 6 доз)
- 1 раз в 3 недели в 7 - 54 недели (всего 16 доз)
- 1 раз в 4 недели с 55 недели до прогрессии
- Бортезомиб** 1,3 мг/м2 п/к
- 2 раза в неделю на 1, 2, 4 и 5 неделях первого шестинедельного цикла (цикл 1, 8 доз)
- далее 1 раз в неделю на 1, 2, 4 и 5 неделях следующих 8-ми шестинедельных циклов (циклы 2 - 9, 4 дозы на цикл)
- Мелфалан** 9 мг/м2 и преднизолон 60 мг/м2 энтерально в дни 1 и 4 девяти шестинедельных циклов (циклы 1 - 9)
VD
- 1 - 4 курсы:
- Бортезомиб** 1,3 мг/м2 п/к или в/в, дни 1, 4, 8, 11
- Дексаметазон** 20 мг внутрь, дни 1, 2, 4, 5, 8, 9, 11, 12
Лечение возобновляется на 22 день
- 5 - 8 курсы:
- Бортезомиб** 1,3 мг/м2 п/к или в/в, дни 1, 4, 8, 11
- Дексаметазон** 20 мг внутрь, дни 1, 2, 4, 5,
Лечение возобновляется на 22 день
VCP (для пациентов множественной миеломой старше 75 лет)
- Бортезомиб** 1,3 мг/м2 п/к или в/в, дни 1, 8, 15, 22
- Преднизолон** 30 мг/м2 внутрь, дни 1 - 4
- Циклофосфамид** 50 мг внутрь, дни 1 - 21
Лечение возобновляется на 36 день
Проводят 8 - 9 курсов
Rd
- Леналидомид** 25 мг внутрь, дни 1 - 21
- Дексаметазон** 40 мг внутрь, дни 1, 8, 15, 22
Лечение возобновляется на 29 день
Лечение продолжают до прогрессирования или развития неприемлемой токсичности
MPR
- Мелфалан** 0,18 мг/кг внутрь, дни 1 - 4
- Преднизолон** 2 мг/кг внутрь, дни 1 - 4
- Леналидомид** 10 - 15 мг внутрь, дни 1 - 21
Лечение возобновляется на 29 день
После 9 курсов продолжается терапия леналидомидом в монорежиме в дозе 10 мг/сутки с 1 по 21 дни 28-дневного цикла.
MP (7-дневная)
- Мелфалан** 8 - 10 мг внутрь, дни 1 - 7
- Преднизолон** 60 мг внутрь, дни 1 - 7
Лечение возобновляется на 43 день
Проводят до достижения фазы плато
MP (4-дневная)
- Мелфалан** 9 мг/м2 внутрь, дни 1 - 4
- Преднизолон** 100 мг внутрь, дни 1 - 4
Лечение возобновляется на 43 день
Проводят до достижения фазы плато
CP
- Циклофосфамид** 200 мг в/м ежедневно или 400 мг в/м через день под контролем показателей крови. Прервать при нейтрофилах < 1 x 109/л, тромбоцитах < 75 x 109/л Средняя суммарная доза составляет 6 - 8 г.
- Преднизолон** 40 - 60 мг/м2 внутрь, дни 1 - 7
Лечение возобновляется на 21 - 28 день после восстановления показателей крови.
BP
- Бендамустин** 100 - 150 мг/м2 в/в в дни 1, 2
- Преднизолон** 60 мг/м2 внутрь в дни 1 - 7
Лечение возобновляется на 29 день
Монотерапия дексаметазоном
- Дексаметазон** 40 мг внутрь, дни 1 - 4, 9 - 12, 17 - 20
Лечение возобновляется на 29 - 35 день
Схемы индукционной терапии первичных пациентов - кандидатов на аутологичную трансплантацию
PAD
- Бортезомиб** 1,3 мг/м2 п/к или в/в, дни 1, 4, 8, 11
- Доксорубицин** 9 мг/м2 в виде постоянной инфузии или ежедневно болюсно, дни 1 - 4
- Дексаметазон** 40 мг в/в кап. или внутрь, 1 цикл - дни 1 - 4 и 8 - 11, далее - дни 1 - 4
Лечение возобновляется на 22 день
VCD
- Бортезомиб** 1,3 мг/м2 п/к или в/в, дни 1, 4, 8, 11
- Циклофосфамид** 400 мг/м2, в/в кап., дни 1, 8
или 200 мг в/в кап., дни 1, 4, 8, 11
или 50 мг внутрь, дни 1 - 14
- Дексаметазон** 40 мг в/в кап. или внутрь, 1 цикл - дни 1 - 4 и 8 - 11, далее - дни 1 - 4
или 20 мг внутрь, дни 1, 2, 4, 5, 8, 9, 11, 12
Лечение возобновляется на 22 день
Схемы лечения рецидивов
Монотерапия бортезомибом
- 1 - 8 курсы:
- Бортезомиб** 1,3 мг/м2 п/к или в/в, дни 1, 4, 8, 11
Лечение возобновляется на 22 день
- 9 - 11 курсы:
- Бортезомиб** 1,3 мг/м2 п/к или в/в, дни 1, 8, 15, 22
Лечение возобновляется на 36 день
Vel+PLD
- Бортезомиб** 1,3 мг/м2 п/к или в/в, дни 1, 4, 8, 11
- Доксорубицин** (пегилированный, липосомальный) 30 мг/м2 в/в, день 4
Лечение возобновляется на 22 день
Проводят 8 курсов
VCD с непрерывным приемом циклофосфамида
- 1 - 8 курсы:
- Бортезомиб** 1,3 мг/м2 п/к или в/в, дни 1, 4, 8, 11
- Циклофосфамид** 50 мг внутрь, дни 1 - 21
- Дексаметазон** 20 мг внутрь, дни 1, 2, 4, 5, 8, 9, 11, 12
Лечение возобновляется на 22 день
- 9 - 11 курсы:
- Бортезомиб** 1,3 мг/м2 п/к или в/в, дни 1, 8, 15, 22
- Циклофосфамид** 50 мг внутрь, дни 1 - 35
- Дексаметазон** 20 мг внутрь, дни 1, 2, 8, 9, 15, 16, 22, 23
Лечение возобновляется на 36 день
CVD
- Бортезомиб** 1,3 мг/м2 п/к или в/в, дни 1, 4, 8, 11
- Циклофосфамид** 500 мг внутрь, дни 1, 8, 15
- Дексаметазон** 20 мг внутрь, дни 1, 2, 4, 5, 8, 9, 11, 12
Лечение возобновляется на 22 день
Проводят 9 курсов
RD
- Леналидомид** 25 мг внутрь, дни 1 - 21
- Дексаметазон** 40 мг внутрь, 1 - 4 циклы - дни 1 - 4, 9 - 12, 17 - 20, далее - только дни 1 - 4
Лечение возобновляется на 29 день
Лечение продолжают до прогрессирования или развития неприемлемой токсичности
RD модифицированный
- Леналидомид** 25 мг внутрь, дни 1 - 21
- Дексаметазон** 40 мг внутрь, 1 - 4 циклы - дни 1 - 4, 15 - 18, далее - только дни 1, 8, 15, 22
Лечение возобновляется на 29 день
Лечение продолжают до прогрессирования или развития неприемлемой токсичности
Rd
- Леналидомид** 25 мг внутрь, дни 1 - 21
- Дексаметазон** 40 мг внутрь, дни 1, 8, 15, 22
Лечение возобновляется на 29 день
Лечение продолжают до прогрессирования или развития неприемлемой токсичности
VRD
- Бортезомиб** 1,3 мг/м2 п/к или в/в, дни 1, 8, 15
- Леналидомид** 25 мг внутрь, дни 1 - 14
- Дексаметазон** 40 мг внутрь, дни 1, 8, 15
Лечение возобновляется на 22 день
RAD
- Леналидомид** 25 мг внутрь, дни 1 - 21
- Доксорубицин** 9 мг/м2 в виде постоянной инфузии или ежедневно болюсно, дни 1 - 4
- Дексаметазон 40 мг внутривенно или внутрь в дни 1 - 4, 17 - 20
Лечение возобновляется на 29 день
RCD
- Леналидомид** 25 мг внутрь, дни 1 - 21
- Циклофосфамид** 500 мг внутрь в дни 1, 8, 15, 21
- Дексаметазон** 20 мг внутривенно или внутрь в дни 1 - 4, 8 - 11
Лечение возобновляется на 29 день
RCP
- Леналидомид** 25 мг внутрь, дни 1 - 21
- Циклофосфамид** 300 мг/м2 внутрь в дни 1, 8, 15
- Преднизолон** 100 мг внутрь через день
Лечение возобновляется на 29 день
BP
- Бендамустин** 100 мг/м2 в/в, дни 1, 2
- Преднизолон** 1 мг/кг внутрь, дни 1 - 4
Лечение возобновляется на 29 день
BBD
- Бендамустин** 70 мг/м2 в/в, дни 1, 4
- Бортезомиб** 1,3 мг/м2 п/к или в/в, дни 1, 4, 8, 11
- Дексаметазон** 20 мг внутрь в дни 1, 4, 8, 11
Лечение возобновляется на 29 день
BRD
- Бендамустин** 75 мг/м2 в/в, дни 1, 2
- Леналидомид** 10 мг внутрь, дни 1 - 21
- Дексаметазон** 40 мг внутрь или в/в, дни 1, 8, 15, 22
Лечение возобновляется на 29 день
Pom+dex
- Помалидомид 4 мг внутрь, дни 1 - 21
- Дексаметазон** 40 мг внутрь, дни 1, 8, 15, 22
Лечение возобновляется на 29 день
Карфилзомиб (монотерапия)
- Карфилзомиб** 20 мг/м2 в дни 1, 2, 8, 9, 15, 16 первый цикл, 27 мг/м2 в дни 1, 2, 8, 9, 15, 16 последующие циклы.
Лечение возобновляется на 29 день.
Лечение продолжают до прогрессирования или развития неприемлемой токсичности
Kd
- Карфилзомиб** 56 мг/м2 в/в, дни 1, 2, 8, 9, 15, 16 (20 мг/м2 в дни 1, 2 первого цикла)
- Дексаметазон** 20 мг в дни 1, 2, 8, 9, 15, 16, 22, 23.
Лечение возобновляется на 29 день.
Лечение продолжают до прогрессирования или развития неприемлемой токсичности
KRd
- Карфилзомиб** 20 мг/м2 в/в, дни 1, 2, далее в дозе 27 мг/м2, дни 8, 9, 15, 16 только в 1-ом цикле,
- - - в дозе 27 мг/м2 в дни 1, 2, 8, 9, 15, 16 в циклах 2 - 12.
- Начиная с цикла 13 в дозе 27 мг/м2 в дни 1, 2, 15, 16.
- Леналидомид** 25 мг внутрь, дни 1 - 21
- Дексаметазон** 40 мг внутрь или в/в, дни 1, 8, 15, 22
Лечение возобновляется на 29 день
Лечение продолжают до прогрессирования или развития неприемлемой токсичности
IxaRd
- Иксазомиб** 4 мг внутрь, дни 1, 8, 15
- Леналидомид** 25 мг внутрь, дни 1 - 21
- Дексаметазон** 40 мг внутрь, дни 1, 8, 15, 22
Лечение возобновляется на 29 день.
EloRd:
- Элотузумаб 10 мг/кг в/в, дни 1, 8, 15, 22 в 1-ом и 2-ом циклах. Дни 1, 15 в последующих циклах.
- Леналидомид** 25 мг внутрь, дни 1 - 21
- Дексаметазон** 40 мг внутрь или в/в дни 1, 8, 15, 22.
Лечение возобновляется на 29 день
Даратумумаб (монотерапия):
- Даратумумаб** 16 мг/кг в/в
- 1 раз в неделю в 1 - 8 недели (всего 8 доз)
- 1 раз в 2 недели в 9 - 24 недели (всего 8 доз),
- 1 раз в 4 недели с 25 недели
- Далее до прогрессирования или до развития непереносимости
Dara-VD
- Даратумумаб** 16 мг/кг в/в
- 1 раз в неделю в 1 - 9 недели (всего 9 доз)
- 1 раз в 3 недели в 10 - 24 недели (всего 5 доз)
- 1 раз в 4 недели с 25 недели до прогрессии
- Бортезомиб** 1,3 мг/м2 п/к в 1, 4, 8, 11 дни повторяющихся 3-х недельных циклов в течение 8 циклов
- Дексаметазон** 20 мг энтерально в 1, 2, 4, 5, 8, 9, 11, 12 дни на протяжении 8-ми циклов терапии бортезомибом**
Dara-Rd
- Даратумумаб** 16 мг/кг в/в^
- 1 раз в неделю в 1 - 8 недели (всего 8 доз)
- 1 раз в 2 недели в 9 - 24 недели (всего 8 доз),
- 1 раз в 4 недели с 25 недели до прогрессирования
- Леналидомид** по 25 мг энтерально в дни 1 - 21 повторяющихся 4-недельных циклов
- Дексаметазон** по 40 мг 1 раз в неделю
VMCP
- Винкристин** 1 мг/м2 в/в, день 1
- Мелфалан** 6 мг/м2 внутрь, дни 1 - 4
- Циклофосфамид** 125 мг/м2 в/в, дни 1 - 4
- Преднизолон** 60 мг/м2 внутрь, дни 1 - 4
Лечение возобновляется на 22 - 29 день
VBAP
- Винкристин** 1 мг/м2 в/в, день 1
- Кармустин** 30 мг/м2 в/в, день 1 (может быть заменен на ломустин 80 мг/сут. внутрь)
- Доксорубицин** 30 мг/м2 в/в, день 1
- Преднизолон** 60 мг/м2 внутрь, дни 1 - 4
Лечение возобновляется на 22 - 29 день
VBMCP (M2)
- Винкристин** 1,2 мг/м2 в/в, день 1
- Кармустин** 30 мг/м2 в/в, день 1 (может быть заменен на ломустин 80 мг/сут. внутрь)
- Мелфалан** 8 мг/м2 внутрь, дни 1 - 4
- Циклофосфамид** 400 мг/м2 в/в, день 1
- Преднизолон** 40 мг/м2 внутрь, дни 1 - 7
Лечение возобновляется на 36 - 43 день
CD
- Циклофосфамид** 600 мг/м2 в/в, дни 1 - 4
- Дексаметазон** 40 мг внутрь, дни 1 - 4
Лечение возобновляется на 29 день
DCEP
- Дексаметазон** 40 мг в/в, дни 1 - 4
- Циклофосфамид** 400 мг/м2 в/в 24-часовая инфузия, дни 1 - 4
- #Этопозид** 40 мг/м2 в/в 24-часовая инфузия, дни 1 - 4
- #Цисплатин** 15 мг/м2 в/в 24-часовая инфузия, дни 1 - 4 (доза снижается при почечной недостаточности)
- Г-КСФ** с 5 дня до восстановления уровня нейтрофилов
Лечение возобновляется на 29 день или откладывается на 5 - 10 дней по клиническим показаниям
VD-PACE
- Бортезомиб** 1,3 мг/м2 в/в струйно, дни 1, 4, 8, 11
- Дексаметазон** 40 мг в/в или внутрь, дни 4 - 7
- #Цисплатин** 10 мг/м2 в/в 24-часовая инфузия, дни 4 - 7
- Доксорубицин** 10 мг/м2 в/в 24-часовая инфузия, дни 4 - 7
- Циклофосфамид** 400 мг/м2 в/в 24-часовая инфузия, дни 4 - 7
- #Этопозид** 40 мг/м2 в/в 24-часовая инфузия, дни 4 - 7
- Г-КСФ** при снижении числа лейкоцитов менее 1 x 109/л до восстановления уровня нейтрофилов
Лечение возобновляется при полном восстановлении показателей крови на 29 - 36 дни
Приложение Г3
РЕКОМЕНДАЦИИ
ПО КОРРЕКЦИИ ДОЗЫ ЛЕНАЛИДОМИДА В ЗАВИСИМОСТИ
ОТ КЛИРЕНСА КРЕАТИНИНА
Клиренс креатинина (КК), мл/мин
Доза леналидомида**
>= 50
25 мг 1 раз в день
30 <= КК < 50
10 мг 1 раз в день
КК < 30
15 мг через день
КК < 15 (требуется гемодиализ)
5 мг 1 раз в день (в дни гемодиализа после процедуры гемодиализа)
Приложение Г4
ОЦЕНКА ЭФФЕКТИВНОСТИ ЛЕЧЕНИЯ МНОЖЕСТВЕННОЙ МИЕЛОМЫ
Оценка эффективности лечения ММ проводится согласно международным критериям, предложенным в 2006 г. и модифицированным в 2011 г. [38 - 39]. При оценке любое исследование нужно провести не менее 2 раз для подтверждения результатов.
Оценка эффекта по уровню моноклонального белка в сыворотке крови и моче применима для пациентов с "измеряемой" болезнью. Заболевание считают "измеряемым" при концентрации M-протеина в сыворотке >= 10 г/л или в суточной моче >= 200 г. При отсутствии моноклонального белка в сыворотке крови и моче, по данным электрофореза и иммунофиксации (несекретирующей миеломе), но при его выявлении методом Freelite, "измеряемым" считают уровень "вовлеченных" СЛЦ >= 100 мг/л. Соотношение ![]() СЛЦ также должно быть аномальным.
СЛЦ также должно быть аномальным.
Нормальное соотношение ![]() СЛЦ составляет 0,26 - 1,65. У пациентов с почечной недостаточностью нормальным соотношением/СЛЦ считается 0,37 - 3,1.
СЛЦ составляет 0,26 - 1,65. У пациентов с почечной недостаточностью нормальным соотношением/СЛЦ считается 0,37 - 3,1.
Полный ответ (полная ремиссия) (ПР): диагностируется при отсутствии парапротеина в сыворотке и моче по данным иммунофиксации. Количество плазматических клеток в миелограмме должно быть менее 5%. Мягкотканные плазмоцитомы при полной ремиссии отсутствуют.
При миеломе, "измеряемой" только по уровню СЛЦ, для оценки эффекта используется метод определения уровня СЛЦ Freelite. Для установления ПР необходимо нормальное соотношение СЛЦ ![]() (0,26 - 1,65).
(0,26 - 1,65).
Строгий полный ответ (строгая ПР): полная ремиссия при нормальном соотношении СЛЦ и отсутствии клональных плазматических клеток в костном мозге по данным иммуногистохимического или иммунофлюоресцентного методов.
Очень хороший частичный ответ (очень хорошая частичная ремиссия) (ОХЧР): M-протеин в сыворотке крови и моче определяется только при иммунофиксации, но не при электрофорезе или отмечается снижение уровня M-протеина в сыворотке на 90% и более, а M-протеина в моче до уровня менее 100 мг/в сутки. Для болезни, "измеряемой" только по уровню СЛЦ, требуется снижение разницы уровня "вовлеченных" и "невовлеченных" СЛЦ на 90% и более.
Частичный ответ (частичная ремиссия) (ЧР): уровень M-градиента в сыворотке должен уменьшиться на 50% и более, а в моче на 90% и более, или абсолютное количество M-протеина в моче должно быть менее 200 мг/сутки. Размеры мягкотканных плазмоцитом должны уменьшиться на 50% и более. При миеломе, "измеряемой" только по уровню СЛЦ, Частичный ответ устанавливается при снижении разницы уровня "вовлеченных" и "невовлеченных" СЛЦ на 50%.
Стабилизация: несоответствие показателей критериям ПР, ОХЧР, ЧР или прогрессирования миеломы.
Прогрессия заболевания: повышение уровня M-градиента на 25% и более от наименьшего достигнутого уровня в сыворотке (увеличение на 5 г/л и более), в моче (увеличение на 200 мг/сутки и более). Для пациентов с "неизмеряемой" болезнью стандартными иммунохимическими методами, но "измеряемой" только по уровню СЛЦ, прогрессирование устанавливается при увеличении разницы между "вовлеченными" и "невовлеченными" СЛЦ на 100 мг/л. Также о прогрессировании свидетельствует увеличение числа плазматических клеток в костном мозге (абсолютное число - не менее 10%), появление новых очагов в костях или увеличение размеров ранее определяемых, появление мягкотканных плазмоцитом или увеличение их размеров, гиперкальциемия (скоррегированный уровень кальция сыворотки более 11,5 мг/дл или 2,65 ммоль/л), которую можно связать с плазмоклеточной пролиферацией.
