"Клинические рекомендации "Глаукома первичная открытоугольная"
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РОССИЙСКОЙ ФЕДЕРАЦИИ
КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ
ГЛАУКОМА ПЕРВИЧНАЯ ОТКРЫТОУГОЛЬНАЯ
МКБ 10: H40.0, H40.1
Возрастная категория: дети, взрослые
ID: КР96
Год утверждения: 2017
Профессиональные ассоциации:
Общероссийская общественная организация "Ассоциация врачей-офтальмологов"
Ключевые слова
- глаукома открытоугольная
- диагностика
- лечение
- диспансеризация
Список сокращений
АГО - антиглаукоматозная операция
ВГД - внутриглазное давление
ДЗН - диск зрительного нерва
ЛДГП - лазерная десцеметогониопунктура
ЛС - лекарственное средство
ЛТП - лазерная трабекулопластика
МКБ 10 - международная классификация болезней 10-го пересмотра
НРП - нейроретинальный поясок
ПЗ - поле зрения
ПОУГ - первичная открытоугольная глаукома
СЛТ - селективная лазерная трабекулопластика
СНВС - слой нервных волокон сетчатки
УПК - угол передней камеры
ЦТР - центральная толщина роговицы
Термины и определения
"Декомпенсированная глаукома" - превышение нормальных значений офтальмотонуса.
"Компенсированная глаукома" - течение заболевания с нормальным ВГД.
Начальная (I), развитая (II), далекозашедшая (III), терминальная (IV) - термины, обозначающие соответствующие стадии заболевания и отражающие этапы его последовательного прогрессирования.
Нормальное, умеренно повышенное, высокое ВГД - уровни повышения офтальмотонуса в соответствии с классификацией глаукомы (см табл. 1).
1. Краткая информация
1.1. Определение
Глаукома - заболевание или группа заболеваний, сопровождающаяся триадой признаков:
- периодическим или постоянным повышением уровня внутриглазного давления (ВГД);
- атрофией зрительного нерва (с экскавацией);
- характерными изменениями поля зрения (ПЗ).
1.2. Этиология и патогенез
В данных клинических рекомендациях рассматривается первичная глаукома, при которой патологические процессы возникают в углу передней камеры (УПК), дренажной системе глаза и в диске зрительного нерва (ДЗН) и представляют собой последовательные патогенетические этапы развития глаукомы.
Открытоугольная, закрытоугольная и смешанноугольная формы глаукомы обусловлены соответствующими особенностями анатомо-топографических соотношений угла передней камеры глаза.
1.3. Эпидемиология
По данным Всемирной Организации Здравоохранения, число глаукомных больных в мире колеблется от 60,5 до 105 млн человек, при этом прогнозируется увеличение числа заболевших еще на 10 млн в течение ближайших 10 лет.
В России выявлено более 1 млн. пациентов с глаукомой, однако предполагается, что истинное число заболевших вдвое больше.
1.4. Кодирование по МКБ-10
H40.0 - Подозрение на глаукому
H40.1 - Первичная открытоугольная глаукома
1.5. Классификация глаукомы
Глаукома сопровождается триадой признаков:
1. периодическим или постоянным повышением уровня ВГД;
2. атрофией зрительного нерва (с экскавацией);
3. характерными изменениями поля зрения (ПЗ).
Таблица 1 - Классификация первичной глаукомы (Нестерова-Бунина, 1977)
Форма
Стадия
Состояние уровня ВГД
Динамика зрительных функций
Закрытоугольная
Начальная (I)
Нормальное (A)
Стабилизированная
Открытоугольная
Развитая (II)
Умеренно повышенное (B)
Нестабилизированная
Смешанная
Далекозашедшая (III)
Терминальная (IV)
Высокое (C)
Острый приступ закрытоугольной глаукомы
Считается также правомочным диагноз: подозрение на глаукому.
Таблица 2 - Классификационная схема уровня ВГД при глаукоме
Уровень ВГД
ВГД тонометрическое, Pt
ВГД истинное, P0
Нормальное (A)
<= 25 мм рт ст
<= 21 мм рт ст
Умеренно повышенное (B)
26 <= Pt <= 32 мм рт ст
от 22 <= P0 <= 28 мм рт ст
Высокое (C)
>= 33 мм рт ст;
>= 29 мм рт ст
Таблица 3 - Классификационная схема глаукомы по течению болезни
Течение глаукомы
Клиническая характеристика
Стабилизированная
Отсутствие отрицательной динамики в состоянии ДЗН и ПЗ при продолжительном наблюдении за больным (не менее 6 месяцев)
Нестабилизированная
При повторных исследованиях регистрируют отрицательную динамику структурных (ДЗН, нервные волокна сетчатки) и функциональных (ПЗ) показателей.
Несоответствие уровня ВГД "целевому давлению".
По механизму повышения уровня ВГД различают глаукому:
- открытоугольную - прогрессирование патологической триады при наличии открытого УПК;
- закрытоугольную - основным патогенетическим звеном которой является внутренний блок дренажной системы глаза, то есть блокада УПК корнем радужки.
В нашей стране широко используется классификация глаукомы, в которой учитываются форма и стадия заболевания, состояние уровня ВГД и динамика зрительных функций.
Таблица 4 - Классификационная схема стадий глаукомы
Стадии
Признаки
ПЗ
ДЗН
I начальная
границы ПЗ нормальные, но есть небольшие изменения (скотомы) в парацентральных отделах
экскавация ДЗН расширена, но не доходит до его края
II развитая
выраженные изменения ПЗ в парацентральном отделе в сочетании с его сужением более чем на 10° в верхне- и/или в нижненосовом сегментах
экскавация ДЗН расширена, в некоторых отделах может доходить до его края, носит краевой характер
III далекозашедшая
граница ПЗ концентрически сужена и в одном или более сегментах находится менее чем в 15° от точки фиксации
краевая субтотальная экскавация ДЗН расширена, доходит до его края
IV терминальная
полная потеря остроты и ПЗ или сохранение светоощущения с неправильной проекцией. Иногда сохраняется небольшой островок поля зрения в височном секторе
экскавация тотальная
Примечание: разделение непрерывного глаукоматозного процесса на 4 стадии носит условный характер.
1.6. Клиническая картина
Местные симптомы обычно и специфические жалобы обычно отсутствуют.
1.7. Организация оказания медицинской помощи
Диагностика глаукомы обычно производится в амбулаторных условиях. Особо сложные диагностические случаи могут потребовать краткосрочной госпитализации (не более 5 дней). Хирургическое лечение проводится в стационарных условиях. Срок госпитализации обусловливается объемом оперативного вмешательства, количеством и тяжестью послеоперационных осложнений.
2. Диагностика
2.1. Жалобы и анамнез
Анамнез заключается в выявлении факторов риска [1].
Комментарии: Характерно отсутствие жалоб у больных первичной открытоугольной глаукомой. В редких случаях выявляется:
1. затуманивание зрения;
2. появление радужных кругов;
3. ослабление аккомодации, частая смена стекол в пресбиопических очках;
4. миопизация;
5. чувство напряжения в глазу;
6. боль в области надбровных дуг и головная боль.
2.2. Физикальное обследование
Физикальное обследование не информативно.
2.3. Лабораторная диагностика
Лабораторная диагностика глаукомы не применяется.
2.4. Инструментальная диагностика
- Тонометрия рекомендуется всем пациентам [1, 2].
Уровень убедительности рекомендаций A (уровень достоверности доказательств - 1b)
Комментарии: Статистическая норма истинного уровня ВГД (P0) составляет от 10 до 21 мм рт ст, тонометрического уровня ВГД (Pt) - от 12 до 25 мм рт ст.
Примечание: Pт - показатели тонометрии при измерении ВГД контактным тонометром Маклакова, грузом массой 10 г. P0 - истинное ВГД - показатели тонометрии при измерении ВГД большинством современных методов (тонометрия по Гольдману, пневмотонометрия и так далее).
- Исследование толщины роговицы рекомендуется всем пациентам [1, 2].
Уровень убедительности рекомендаций A (уровень достоверности доказательств - 1a)
Комментарии: Оно позволяет более правильно интерпретировать данные тонометрии глаза. В здоровых глазах центральная толщина роговицы (ЦТР) варьирует в широких пределах, чаще 521 - 560 мкм, среднее значение - 555 мкм. Данные тонометрии в глазах с роговицей, имеющей толщину в центре более 580 мкм, нуждаются в коррекции в сторону понижения (реальное ВГД ниже полученных данных). Тонометрический уровень ВГД (Pt) 26 - 28 мм рт ст на таких глазах во многих случаях может расцениваться как вариант нормы. Пациенты с ЦТР менее 520 мкм нуждаются в коррекции тонометрических показателей в сторону повышения (реальное ВГД выше полученных данных, подобное можно отнести и к пациентам с миопией выше 6 Д.
- Биомикроскопия рекомендуется всем пациентам [1, 2].
Уровень убедительности рекомендаций B (уровень достоверности доказательств - 2a)
Комментарии:
- выявление веретена Крукенберга
- отложения псевдоэксфолиаций
- мелкая неравномерная передняя камера
- гетехромия радужки
- атрофия стромы и пигментной каймы радужки
- мелкие новообразованные сосуды
- изменения хрусталика (катаракта, помутнения под передней капсулой)
- потеря эндотелиальных клеток роговицы, распыление пигмента на эндотелии.
- Гониоскопия рекомендуется всем пациентам за исключением больных с выраженными помутнения роговицы [1, 2].
Уровень убедительности рекомендаций B (уровень достоверности доказательств - 3)
Комментарии: Гониоскопия обоих глаз позволяет определить ширину угла передней камеры (УПК), наличие периферических передних синехий; проба Форбса с компрессией - наличие функциональной или органической блокады УПК, степень пигментации структур, наличие новообразованных сосудов.
- Офтальмоскопия рекомендуется всем пациентам [1, 2].
Уровень убедительности рекомендаций A (уровень достоверности доказательств - 1a)
Комментарии: При осмотре ДЗН при подозрении на глаукому и при ПОУГ необходимо проводить количественную и качественную оценку параметров.
Количественная оценка ДЗН:
- размер диска зрительного нерва;
- соотношение экскавации к диску (Э/Д);
- соотношение нейроретинального пояска (НРП) к диску.
Качественная оценка ДЗН:
- форма, высота, цвет НРП, его отсутствие (краевая экскавация) или тенденция к истончению;
- Деколорация атрофических участков ДЗН;
- геморрагии на поверхности ДЗН;
- сдвиг и обнажение сосудистого пучка;
- характеристики перипапиллярной атрофии;
- состояние слоя нервных волокон сетчатки (СНВС).
- Кинетическая и статическая периметрия рекомендуется всем больным с глаукомой для выявления признаков повреждения зрительного нерва за исключением пациентов с низкой остротой зрения и сниженным интеллектом [1, 2].
Уровень убедительности рекомендаций A (уровень достоверности доказательств - 1a)
- Гейдельбергская ретинотомография рекомендуется всем пациентам при достаточной прозрачности оптических сред глаза [1, 2].
Уровень убедительности рекомендаций A (уровень достоверности доказательств - 1a)
Комментарии: Технология получения реалистичных изображений высокой степени разрешения, основанная на методе сканирования тканей специально сфокусированным лазерным лучом. Ретинотомографы оснащены компьютерными программами, которые способствуют получению изображения, формированию и хранению базы данных, восстановлению и проведению количественного анализа. Преимуществом гейдельбергской ретинотомографии является возможность динамического слежения за происходящими дегенеративными изменениями в ДЗН и точное позиционирование дефектов, что подтверждается данными векторного анализа и анализа топографических изменений.
- Оптическая когерентная томография рекомендуется при подозрении на глаукому и начальных стадиях глаукомы [1, 2].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 4)
Комментарии: Технологию используют для исследования прижизненной морфологии переднего и заднего отрезков глаза. Она позволяет выявить, записать и количественно оценить состояние сетчатки, зрительного нерва, а также измерить толщину и определить состояние слоев роговицы, исследовать состояние радужной оболочки и УПК у больных глаукомой [1, 2]. Необходимо подчеркнуть, что данные, полученные с помощью этих приборов, не следует трактовать как окончательный диагноз. Диагноз должен быть выставлен с учетом совокупности всех клинических данных, таких как состояние ДЗН, ПЗ, ВГД, возраста и семейного анамнеза. Но в то же время подтвержденное ухудшение состояния ДЗН является важным прогностическим признаком прогрессирования глаукомы.
3. Лечение
3.1. Консервативное лечение
Общие принципы выбора местной гипотензивной терапии:
1. До лечения определяют предполагаемое давление цели с учетом всех факторов риска, имеющихся у данного конкретного больного.
2. При подборе препарата необходимо производить оценку влияния назначенного гипотензивного режима на каждый глаз пациента по отдельности.
3. Лечение начинают с монотерапии лекарственным средством (ЛС) первого выбора. При его неэффективности или плохой переносимости пациентом данное ЛС заменяют другим ЛС из другой фармакологической группы или переходят к комбинированной терапии.
4. При проведении комбинированной терапии не следует использовать более двух ЛС одновременно; предпочтительно применение ЛС в виде фиксированных комбинаций.
5. При проведении комбинированной терапии не следует использовать ЛС, относящиеся к одной и той же фармакологической группе (например, нельзя комбинировать два разных ![]() адреноблокатора или два разных простагландина).
адреноблокатора или два разных простагландина).
6. Адекватность достигнутого гипотензивного эффекта регулярно проверяется исследованием состояния ДЗН и зрительных функций.
7. При оценке лекарственного воздействия необходимо учитывать следующее:
- тип влияния на гидродинамику глаза;
- степень возможного понижения уровня ВГД;
- наличие противопоказаний к применению;
- переносимость;
- необходимую частоту применения.
8. Лечение осуществляется на протяжении всей жизни больного. При проведении медикаментозной терапии для исключения развития тахифилаксии целесообразно проводить плановую замену ЛС. С этой целью 2 - 3 раза в год на 1 - 2 месяца изменяют терапию, кроме терапии простагландинами и ингибиторами карбоангидразы. Замену следует проводить на ЛС, принадлежащее к другой фармакологической группе.
Таблица 5 - Основные фармакологические группы гипотензивных препаратов и механизм их действия
Фармакологическая группа
МНН
Форма выпуска, упаковка
Улучшающие отток внутриглазной жидкости
Простагландины
травопрост 0,004%
глазные капли по 2,5 мл во флаконах-капельницах
латанопрост 0,005%
глазные капли по 2,5 мл во флаконах-капельницах
тафлупрост 0,0015%
монодозы по 0,3 мл в тюбиках-капельницах, 30 шт., либо флакон 2,5 мл
М-холиномиметики
пилокарпина гидрохлорид*
1%, 2%, 4%
глазные капли по 1,5 мл в тюбиках-капельницах или во флаконах по 5, 10 и 15 мл
Снижающие продукцию внутриглазной жидкости
Неселективные ![]() адреноблокаторы
адреноблокаторы
Тимолол**
глазные капли по 5 - 10 мл во флаконах-капельницах
Селективные ![]() адреноблокаторы
адреноблокаторы
бетаксолол 0,25%, 0,5%
глазные капли по 5 мл во флаконах-капельницах
![]() и
и ![]() адреноблокаторы
адреноблокаторы
бутиламиногидроксипропоксифеноксиметилметилоксадиазол 1%; 2%
глазные капли по 1,5 мл в тюбиках-капельницах, по 5 мл во флаконах-капельницах
Ингибиторы карбоангидразы
Ацетазоламид** 250 мг
таблетки 250 мг
бринзоламид 1%
глазная суспензия по 5 мл во флаконах-капельницах
Дорзоламид** 2%
глазные капли по 5 - 10 мл во флаконах-капельницах
Улучшающие отток и снижающие продукцию внутриглазной жидкости
![]() селективный адреномиметик
селективный адреномиметик
бримонидин 0,15%; 0,2%
глазные капли по 5 - 10 мл во флаконах-капельницах
Для повышения эффективности медикаментозного лечения глаукомы и улучшения разработан ряд фиксированных комбинированных препаратов, содержащих вещества, которые, имея различный механизм гипотензивного действия, при комбинации обладают аддитивным эффектом.
Применение местных гипотензивных препаратов возможно в комбинации друг с другом, а также в сочетании с лазерными и хирургическими методами лечения.
- Рекомендовано начинать лечение с монотерапии ЛС первого выбора. При его неэффективности или плохой переносимости пациентом данное ЛС заменяют другим ЛС из другой фармакологической группы. Если же первое выбранное ЛС хорошо переносится пациентом и действует в целом эффективно, но все же недостаточно для достижения давления цели и уровень офтальмотонуса подлежит пересмотру, то переходят к комбинированной терапии [1, 2].
Уровень убедительности рекомендаций A (уровень достоверности доказательств - 1a)
3.2. Лазерное лечение
Лазерное лечение рекомендуется при:
- невозможности соблюдения медикаментозной терапии;
- неэффективности медикаментозной терапии;
- наличии противопоказаний к проведению хирургического вмешательства;
- категорического отказа больного от операции.
Преимущества лазерных вмешательств:
- малая травматичность процедуры;
- отсутствие серьезных интра- и послеоперационных осложнений;
- возможность лечения в амбулаторных условиях;
- возможность проведения повторных лазерных вмешательств при снижении гипотензивного эффекта в отдаленном послеоперационном периоде.
Лазерные вмешательства подразделяются на:
1) направленные на восстановление оттока внутриглазной жидкости:
- лазерная трабекулопластика;
- лазерная иридотомия;
- лазерная десцеметогониопунктура и другие;
2) снижение продукции внутриглазной жидкости:
- лазерная транссклеральная циклофотокоагуляция (контактная и бесконтактная).
- Лазерная трабекулопластика (ЛТП), селективная лазерная трабекулопластика (СЛТ) рекомендуются при открытом УПК, умеренно повышенном уровне ВГД.
Уровень убедительности рекомендаций A (уровень достоверности доказательств - 2a)
Комментарии: Механизм лечебного действия ЛТП - рубцевание после лазерных ожогов приводит к натяжению и смещению трабекулы внутрь. За счет этого достигается устранение блока шлеммова канала, а также улучшение фильтрации влаги через трабекулу вследствие растяжения ткани между рубцами и увеличения просвета между волокнами трабекулы.
При СЛТ воздействие на трабекулу существенно слабее, и гипотензивный эффект достигается за счет других механизмов: избирательного фототермолизиса с облитерацией только нагруженных меланином макрофагов трабекулярной зоны (селективность). Применяется большой диаметр пятна, сверхкороткий залп, низкая энергия, при этом отсутствует термальное повреждение ткани трабекулы. Сохраняется возможность проведения процедуры неоднократно.
- Не рекомендуется при далекозашедшей стадии глаукомы, высоком уровне ВГД, закрытом УПК, плохой визуализации структур УПК [1; 2].
Уровень убедительности рекомендаций A (уровень достоверности доказательств - 2a)
Комментарии: ЛТП неэффективна при далекозашедшей стадии глаукомы, поскольку даже при корректно проведенной процедуре дополнительный уровень снижения ВГД будет незначительным. Кроме того, ЛТП противопоказана при высоких цифрах ВГД из-за возможности выраженного реактивного синдрома, усиливающего офтальмогипертензию.
- Лазерная иридотомия (иридэктомия) рекомендована при полном или частичном закрытии УПК [1; 2].
Уровень убедительности рекомендаций A (уровень достоверности доказательств - 1a)
Комментарии: Механизм лечебного действия - формирование сквозного отверстия достаточного диаметра для устранения зрачкового блока. Перфорация считается полноценной в случае визуализации тока жидкости, смешанной с пигментом, в переднюю камеру. В этом случае радужка обычно отходит назад, углубляя периферию передней камеры.
- Лазерная десцеметогониопунктура (ЛДГП) рекомендована при повышении ВГД после непроникающей глубокой склерэктомии [2].
Уровень убедительности рекомендаций A (уровень достоверности доказательств - 1a)
Комментарии: Механизм лечебного действия - создание микрофистулы в хирургически истонченной задней пограничной пластинке - трабекулодесцеметовой мембране. Вмешательство проводится в зоне, проведенной ранее непроникающей глубокой склерэктомии соответственно проекции послеоперационной интрасклеральной полости кпереди от трабекулы и переднего пограничного кольца Швальбе.
- При высоком ВГД и отсутствии предметного зрения рекомендована лазерная транссклеральная циклокоагуляция.
Уровень убедительности рекомендаций A (уровень достоверности доказательств - 1a)
Комментарии: Механизм лечебного действия - подавление продукции внутриглазной жидкости.
3.3. Хирургическое лечение
Общие принципы антиглаукомных операций (АГО):
Показания к хирургическому лечению:
1. неэффективность других методов лечения;
2. невозможность осуществления других методов лечения (в том числе несоблюдение врачебных рекомендаций, выраженные побочные эффекты) или недоступность соответствующей медикаментозной терапии;
3. невозможность осуществления адекватного врачебного контроля за течением глаукомного процесса и комплаентностью пациента;
4. наличие высокого уровня ВГД, которое не может быть нормализовано каким-либо другим методом лечения, кроме хирургического.
Требования, предъявляемые к современной АГО:
1. высокий гипотензивный эффект;
2. минимальный риск осложнений;
3. стабилизация глаукомного процесса;
4. повышение качества жизни пациента.
Условно все хирургические вмешательства можно подразделить на несколько видов:
1. проникающие (трабекулэктомия и ее модификации) и непроникающие (синусотомия с диатермотрабекулоспазисом, непроникающая глубокая склерэктомия), которые создают новые или стимулируют существующие пути оттока;
2. циклодеструктивные, способствующие угнетению внутриглазной жидкости (циклокриодеструкция, циклодиатермия, лазерная контактная или бесконтактная, или эндоциклокоагуляция).
- Применение имплантатов (дренажей, клапанов) различных модификаций позволяет усилить гипотензивный эффект операции и установить относительно контролируемый уровень ВГД, способствующий замедлению прогрессирования глаукомной оптической нейропатии.
Уровень убедительности рекомендаций B (уровень достоверности доказательств - 2b)
Комментарии: Антиглаукоматозные дренажи в зависимости от материала делятся на ауто-, алло- и эксплантодренажи.
1. Аутодренажи - лоскуты аутосклеры (или другой аутоткани) для расширения угла передней камеры и супрацилиарного пространства. Их недостатками является быстрое рубцевание и постепенная блокада путей оттока, сформированных операцией.
2. Аллодренажи - биоматериалы из тканей донора. Наиболее распространенными отечественными дренажами являются дренажи из коллагена, а также губчатый аллогенный биоматериал, созданный по технологии "Аллоплант"
3. Эксплантодренажи - синтетические, из полимерных (и другие) материалов. Наиболее распространенными и часто используемыми являются гидрогелевые и силиконовые дренажи. По мнению большинства исследователей, основной причиной рецидива повышения уровня ВГД при использовании силиконовых дренажей является формирование соединительнотканной капсулы вокруг наружного конца дренажа.
Дренажные системы Ahmed, Molteno и др. обычно применяют у пациентов, для которых проведение трабекулэктомии, скорее всего, будет неэффективным, а также в случаях технических затруднений при выполнении фистулизирующих вмешательств. Это пациенты с избыточным рубцеванием конъюнктивы вследствие ранее проведенной операции, выраженной патологией конъюнктивы, активной неоваскуляризацией, афакией и другие. Дренажная хирургия позволяет продлить гипотензивный эффект операций и установить относительно контролируемый уровень ВГД, способствующий замедлению прогрессирования оптической нейропатии.
4. Реабилитация
- После оперативного лечения больной минимум месяц должен находиться под наблюдением окулиста.
Уровень убедительности рекомендаций A (уровень достоверности доказательств - 1b)
5. Профилактика
Специфической профилактики глаукомы не существует.
- Диспансерное наблюдение: рекомендуется первый осмотр проводить через 3 - 6 месяцев после начала лечения, затем - каждые 6 месяцев на протяжении первых двух лет [2]. После оперативного лечения больной минимум месяц должен находиться под наблюдением окулиста.
Уровень убедительности рекомендаций B (уровень достоверности доказательств - 2b)
Диспансерное наблюдение является залогом длительной стабилизации глаукомного процесса и сохранения зрительных функций.
При контрольном осмотре диагностический минимум включает проведение визометрии, тонометрии, биомикроскопии, офтальмоскопии с фиксацией выявленных изменений, при необходимости - периметрию (предпочтительно, статическую) и гониоскопию.
Мониторинг при стабилизированном течении глаукомы необходимо осуществлять не менее одного раза в 3 месяцев (с проведением комплекса обследований), периметрию и гониоскопию выполняют 2 раза в год.
Отрицательная динамика, выявленная при исследовании ПЗ или офтальмоскопической оценке ДЗН или перипапиллярной области, декомпенсация или субкомпенсация офтальмотонуса требуют пересмотра тактики ведения больного глаукомой, в первую очередь коррекции гипотензивной терапии для достижения целевого давления. Пациенты с нестабилизированным течением глаукомы нуждаются в индивидуальных сроках наблюдения в зависимости от особенностей течения глаукомного процесса, сопутствующей патологии, используемых ЛС. Исходя из конкретных задач текущего мониторинга, определяют периодичность посещений офтальмолога и объем необходимых обследований.
При необходимости выявляют показания для проведения углубленного обследования в условиях учреждения последующего этапа оказания медицинской помощи или перехода к лазерному или хирургическому лечению.
6. Дополнительная информация, влияющая на течение
и исход заболевания
Критерии оценки качества медицинской помощи
Название группы: глаукома
МКБ коды: H40.0/H40.1
Вид медицинской помощи: специализированная, в том числе высокотехнологичная
Возрастная группа: взрослые
Условия оказания медицинской помощи: стационарно, в дневном стационаре, амбулаторно.
Форма оказания медицинской помощи: плановая
N
Критерии качества
Уровень достоверности доказательств
Уровень убедительности рекомендаций
1.
Выполнена тонометрия
1b
A
2.
Выполнено исследование поля зрения
1a
A
3.
Выполнена биомикроскопия
2a
B
4.
Выполнена гониоскопия
4
B
5.
Выполнена периметрия
1a
A
6.
Выполнена гейдельбергская ретинотомография
1a
A
7.
Выполнена оптическая когерентная томография
4
C
8.
Достигнуто купирование острого приступа глаукомы не позднее 48 часов от момента поступления в стационар (при остром приступе закрытоугольной глаукомы)
1a
A
9.
Проведена терапия лекарственными препаратами группы ![]() адреноблокаторы и/или лекарственными препаратами группы ингибиторы карбоангидразы и/или лекарственными препаратами группы м-холиномиметики и/или лекарственными препаратами группы
адреноблокаторы и/или лекарственными препаратами группы ингибиторы карбоангидразы и/или лекарственными препаратами группы м-холиномиметики и/или лекарственными препаратами группы ![]() адреномиметики и/или лекарственными препаратами группы
адреномиметики и/или лекарственными препаратами группы ![]() адреноблокаторы (в зависимости от медицинских показаний и при отсутствии медицинских противопоказаний)
адреноблокаторы (в зависимости от медицинских показаний и при отсутствии медицинских противопоказаний)
1a
A
10.
Выполнено лазерное вмешательство (при наличии показаний)
1a
A
11.
Проведена антиглаукоматозная операция (при наличии показаний)
3
A
12.
Достигнута нормализация внутриглазного давления на момент выписки из стационара
-
-
Список литературы
1. Terminology and guidelines for glaucoma. European glaucoma society, 4th ed. 2014.
2. Национальное руководство по глаукоме. Руководство для практикующих врачей, изд. 3-е. М., ГЭОТАР-Медиа, 2015. 452 с.
Приложение А1
СОСТАВ РАБОЧЕЙ ГРУППЫ
1. Киселева О.А., д.м.н. - руководитель группы, Ассоциация врачей-офтальмологов;
2. Бессмертный А.М., д.м.н., Ассоциация врачей-офтальмологов;
3. Василенкова Л.В., к.м.н., Ассоциация врачей-офтальмологов;
4. Журавлева А.Н., к.м.н., Ассоциация врачей-офтальмологов;
5. Калинина О.М., к.м.н., Ассоциация врачей-офтальмологов;
6. Косакян С.М., к.м.н., Ассоциация врачей-офтальмологов;
7. Ловпаче Дж.Н., к.м.н., Ассоциация врачей-офтальмологов;
8. Робустова О.В., к.м.н., Ассоциация врачей-офтальмологов;
9. Филиппова О.М., к.м.н., Ассоциация врачей-офтальмологов;
10. Якубова Л.В., к.м.н., Ассоциация врачей-офтальмологов.
Конфликт интересов отсутствует.
Приложение А2
МЕТОДОЛОГИЯ РАЗРАБОТКИ КЛИНИЧЕСКИХ РЕКОМЕНДАЦИЙ
Методы, использованные для сбора/селекции доказательств: поиск в электронных базах данных, библиотечные ресурсы. Описание методов, использованных для сбора/селекции доказательств: доказательной базой для рекомендаций являются публикации, вошедшие в Кохрайновскую библиотеку, базы данных EMBASE и MEDLINE, а также монографии и статьи в ведущих специализированных рецензируемых отечественных медицинских журналах по данной тематике. Глубина поиска составляла 10 лет. Методы, использованные для оценки качества и силы доказательств: консенсус экспертов, оценка значимости в соответствии с рейтинговой схемой.
Целевая аудитория данных клинических рекомендаций:
1. Врачи офтальмологи
Таблица П1 - Уровни достоверности доказательств.
Уровень достоверности
Тип данных
1a
Мета анализ рандомизированных контролируемых исследований (РКИ)
1b
Хотя бы одно РКИ
2a
Хотя бы одно хорошо выполненное контролируемое исследование без рандомизации
2b
Хотя бы одно хорошо выполненное квазиэкспериментальное исследование
3
Хорошо выполненные не экспериментальные исследования: сравнительные, корреляционные или "случай-контроль"
4
Экспертное консенсусное мнение либо клинический опыт признанного авторитета
Таблица П2 - Уровни убедительности рекомендаций.
Уровень убедительности
Основание рекомендации
A
Основана на клинических исследованиях хорошего качества, по своей тематике непосредственно применимых к данной специфической рекомендации, включающих по меньшей мере одно РКИ
B
Основана на результатах клинических исследований хорошего дизайна, но без рандомизации
C
Составлена при отсутствии клинических исследований хорошего качества, непосредственно применимых к данной рекомендации
Порядок обновления клинических рекомендаций.
Механизм обновления клинических рекомендаций предусматривает их систематическую актуализацию - не реже чем один раз в три года или при появлении новой информации о тактике ведения пациентов с данным заболеванием. Решение об обновлении принимает МЗ РФ на основе предложений, представленных медицинскими некоммерческими профессиональными организациями. Сформированные предложения должны учитывать результаты комплексной оценки лекарственных препаратов, медицинских изделий, а также результаты клинической апробации.
Приложение А3
СВЯЗАННЫЕ ДОКУМЕНТЫ
1. Международная классификация болезней, травм и состояний, влияющих на здоровье, 10-го пересмотра (МКБ-10) (Всемирная организация здравоохранения) 1994.
2. Номенклатура медицинских услуг (Министерство здравоохранения и социального развития Российской Федерации) 2011.
3. Федеральный закон "Об основах охраны здоровья граждан в Российской Федерации" от 21.11.2011 N 323-ФЗ.
4. Стандарт специализированной медицинской помощи при глаукоме. Приложение к приказу Министерства здравоохранения Российской Федерации от 09.11.2012 N 862н.
5. Стандарт первичной медико-санитарной помощи при глаукоме от 29.12.2012 N 1700н.
6. Приказ Минздрава России от 12.11.2012 N 902н "Об утверждении Порядка оказания медицинской помощи взрослому населению при заболеваниях глаза, его придаточного аппарата и орбиты".
7. Перечень жизненно необходимых и важнейших лекарственных препаратов на 2016 г. Распоряжение Правительства РФ от 26.12.2015 N 2724-р.
Приложение Б
АЛГОРИТМЫ ВЕДЕНИЯ ПАЦИЕНТА
Глаукома первичная открытоугольная
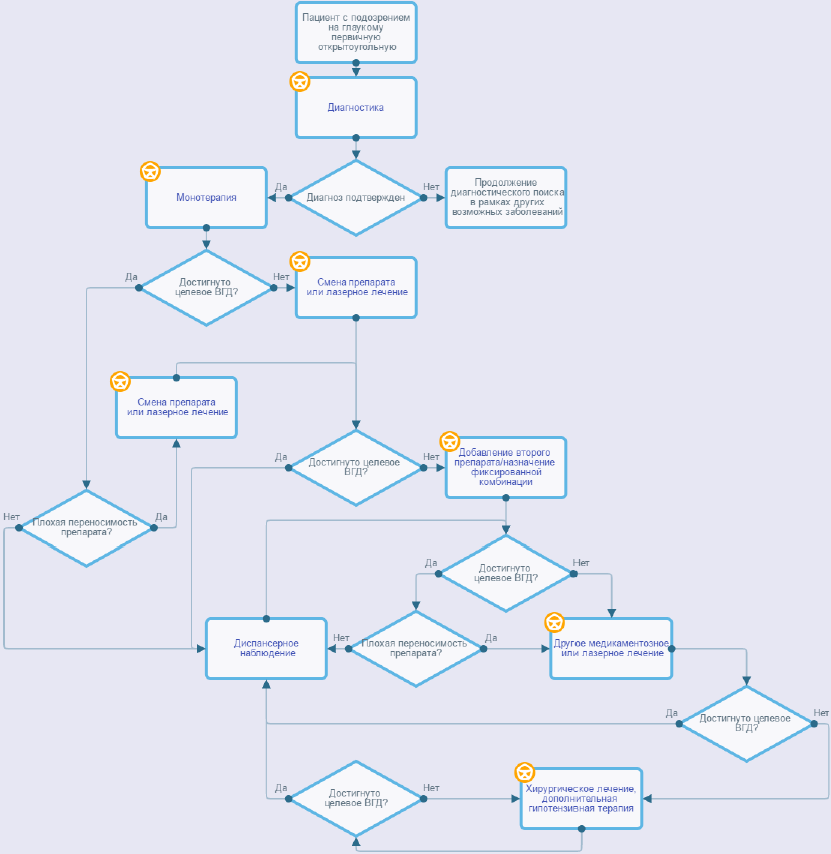
Приложение В
ИНФОРМАЦИЯ ДЛЯ ПАЦИЕНТОВ
Пациент с установленным диагнозом и нормализованным давлением должен показываться окулисту не реже одного раза в три месяца. Два раза в год должен осуществляться углубленный осмотр с обязательным проведением периметрии. При нестабилизированном уровне ВГД и/или течении глаукоматозного процесса врач определяет частоту визитов и объем исследований индивидуально.
Приложение Г
