"Клинические рекомендации "Острый инфаркт миокарда с подъемом сегмента ST электрокардиограммы"
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РОССИЙСКОЙ ФЕДЕРАЦИИ
КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ
ОСТРЫЙ ИНФАРКТ МИОКАРДА
С ПОДЪЕМОМ СЕГМЕНТА ST ЭЛЕКТРОКАРДИОГРАММЫ
МКБ 10:
I21.0/I21.1/I21.2/I21.3/I21.4/I21.9/I22.0/I22.1/I22.8/I22.9/I24.0/I24.8
Год утверждения (частота пересмотра): 2016 (пересмотр каждые 3 года)
ID: КР157
URL
Профессиональные ассоциации
- Общество специалистов по неотложной кардиологии
Ключевые слова
- острый коронарный синдром
- инфаркт миокарда
- инфаркт миокарда с подъемом сегмента ST
- реперфузионное лечение
- чрескожное коронарное вмешательство
- первичное чрескожное коронарное вмешательство
- спасающее чрескожное коронарное вмешательство
- тромболитическая терапия
- фармако-инвазивный подход
Список сокращений
АБ - атеросклеротическая бляшка
АВ - атриовентрикулярная
АВС - активированное время свертывания крови
АГ - артериальная гипертония
АД - артериальное давление
АСК - ацетилсалициловая кислота
АЧТВ - активированное частичное тромбопластиновое время
Блокаторы ГП IIb/IIIa рецепторов тромбоцитов - блокаторы гликопротеиновых рецепторов IIb/IIIa тромбоцитов
в/в - внутривенно
ВГН - верхняя граница нормы
ВСС - внезапная сердечная смерть
ЖТ - желудочковая тахикардия
Ингибиторы АПФ - ингибиторы ангиотензин-превращающего фермента
ИБС - ишемическая (коронарная) болезнь сердца
ИВЛ - искусственная вентиляция легких
ИМ - инфаркт миокарда
ИМпST - инфаркт миокарда со стойким подъемом сегмента ST ЭКГ
ИМТ - индекс массы тела
КА - коронарные артерии
КАГ - коронарная ангиография
КТ - компьютерная томография
КФК - креатинфосфокиназа
КШ - коронарное шунтирование
ЛА - легочная артерия
ЛВП - липопротеины высокой плотности
ЛГ - легочная гипертония
ЛЖ - левый желудочек
ЛКА - левая коронарная артерия
ЛНП - липопротеины низкой плотности
ЛНПГ - левая ножка пучка Гиса
МВ КФК - МВ фракция креатинфосфокиназы
МЖП - межжелудочковая перегородка
МНО - международное нормализованное отношение
МРТ - магнитно-резонансная томография
МС - метаболический синдром
МТ - масса тела
неQ-ИМ - ИМ без зубца Q на ЭКГ
НМГ - низкомолекулярный гепарин
НФГ - нефракционированный гепарин
ОИМ - острый ИМ
ОКС - острый коронарный синдром
ОКСбпST - ОКС без подъема сегмента ST ЭКГ
ОКСпST - ОКС с подъемом сегмента ST ЭКГ
п/к - подкожно
ПЖ - правый желудочек
ПНПГ - правая ножка пучка Гиса
ПЭТ - позитронная эмиссионная томография
РААС - ренин-ангиотензин-альдостероновая система
РФ - Российская Федерация
САД - систолическое АД
СД - сахарный диабет
СМП - скорая медицинская помощь
СН - сердечная недостаточность
ССЗ - сердечно-сосудистые заболевания
ст. - степень
ТГ - триглицериды
ТЛТ - тромболитическая (фибринолитическая) терапия
ТП - трепетание предсердий
ТФН - толерантность к физической нагрузке
ТЭ - тромбоэмболия
ТЭЛА - ТЭ легочной артерии
УЗИ - ультразвуковое исследование
ФВ - фракция выброса ЛЖ
ФЖ - фибрилляция желудочков
ФК - функциональный класс
ФН - физическая нагрузка
ФП - фибрилляция предсердий
ФР - факторы риска
ХС - холестерин
ХС ЛНП - холестерин ЛНП
ХСН - хроническая СН
ЧКВ - чрескожные коронарные вмешательства: лечебные вмешательства на коронарных артериях, осуществляемые с помощью вводимого чрескожно катетера (обычно выполняется транслюминальная баллонная ангиопластика чаще с имплантацией стентов - стентирование).
ЭИТ - электроимпульсная терапия
ЭКГ - электрокардиография (-мма, -ческий, -ая, -ое)
ЭКС - электрокардиостимулятор
ЭС - электрическая стимуляция сердца
ЭхоКГ - эхокардиография
BiPAP - bi-level positive pressuresupport (двухуровневая поддержка с положительным давлением)
HbA1c - гликозилированный гемоглобин
MDRD - Модификация диеты при заболеваниях почек
Q-ИМ - ИМ с зубцом Q на ЭКГ
Термины и определения
Голометаллический стент - стент, представляющий собой стальной каркас из биологически инертного материала.
Инфаркт миокарда без стойких подъемов сегмента ST - инфаркт миокарда, при котором в ранние сроки заболевания отсутствуют стойкие (длительностью более 20 минут) подъемы сегмента ST на ЭКГ.
Инфаркт миокарда с зубцом Q - инфаркт миокарда с появлением патологических зубцов Q как минимум в двух смежных отведениях ЭКГ.
Инфаркт миокарда без зубца Q - инфаркт миокарда, когда патологические зубцы Q на ЭКГ не сформировались.
Операция коронарного шунтирования - наложение обходного анастомоза, позволяющего улучшить кровоток дистальнее гемодинамически значимого стеноза в коронарной артерии. В зависимости от методики включает аортокоронарное, маммаро-коронарное и другие виды шунтирования.
Острый коронарный синдром - любая группа клинических признаков или симптомов, позволяющих заподозрить острый инфаркт миокарда или нестабильную стенокардию.
Острый коронарный синдром со стойкими подъемами сегмента ST - недавно возникшие клинические признаки или симптомы ишемии миокарда в сочетании с наличием стойких (длительностью более 20 минут) подъемов сегмента ST как минимум в двух смежных отведениях ЭКГ. Включает инфаркт миокарда со стойкими подъемами сегмента ST и нестабильную стенокардию.
Острый инфаркт миокарда - признаки некроза кардиомиоцитов в клинических условиях, предполагающих наличие острой ишемии миокарда.
Острый некроз кардиомиоцитов - повышение и/или снижение содержания в крови биомаркеров некроза миокарда (предпочтительно сердечного тропонина), которое как минимум однократно превышает 99-й перцентиль значений у здоровых лиц.
Первичное чрескожное коронарное вмешательство - способ реперфузионного лечения острого коронарного синдрома со стойкими подъемами сегмента ST на ЭКГ, когда первым мероприятием по восстановлению проходимости коронарной артерии является чрескожное коронарное вмешательство.
"Подготовленное" чрескожное коронарное вмешательство - способ реперфузионного лечения острого коронарного синдрома со стойкими подъемами сегмента ST на ЭКГ, при котором перед первичным чрескожным коронарным вмешательством вводится полная или половинная доза фибринолитика, иногда в сочетании с блокатором гликопротеинов IIb/IIIa. В настоящее время не рекомендуется.
"Спасительное" ("спасающее") чрескожное коронарное вмешательство - срочное чрескожное коронарное вмешательство после неуспешной тромболитической терапии.
Стент, выделяющий лекарство - стент, с поверхности которого выделяется антипролиферативное вещество, препятствующее образованию неоинтимы и за счет этого способствующее снижению выраженности процессов рестенозирования.
Тромболитическая терапия - способ реперфузионного лечения острого коронарного синдрома со стойкими подъемами сегмента ST на ЭКГ, когда осуществляется медикаментозное восстановление проходимости окклюзированной коронарной с помощью парентерального введения фибринолитического препарата, обычно в сочетании с антиагрегантами и антикоагулянтом.
Фармако-инвазивный подход - способ реперфузионного лечения острого коронарного синдрома со стойкими подъемами сегмента ST на ЭКГ, когда проводится тромболитическая терапия и в ближайшие сутки всем больным выполняется диагностическая коронарная ангиография с намерением осуществить стентирование инфаркт-связанного стеноза.
Чрескожное коронарное вмешательство - восстановление кровотока в стенозированном участке коронарной артерии с использованием чрескожного введения необходимых для этого устройств. Включает чрескожную баллонную ангиопластику, коронарное стентирование и другие, менее распространенные методики. Как правило, если не указано иное, под чрескожным коронарным вмешательством подразумевают коронарное стентирование.
1. Краткая информация
1.1. Определение
Острый коронарный синдром (ОКС) - термин, обозначающий период обострения ишемической болезни сердца (ИБС), когда любая группа клинических признаков или симптомов позволяет подозревать острый инфаркт миокарда (ИМ) или нестабильную стенокардию. Включает в себя понятия "острый ИМ", "ИМ с подъемом сегмента ST ЭКГ (ИМпST)", "ИМ без подъема сегмента ST ЭКГ (ИМбпST)", ИМ, диагностированный по изменениям ферментов, по другим биомаркерам, по поздним ЭКГ-признакам, и нестабильную стенокардию.
Термин "ОКС" был введен в клиническую практику, когда выяснилось, что вопрос о применении некоторых активных методов лечения, в частности ТЛТ, должен решаться быстро, нередко до окончательного диагноза ИМ. Установлено, что, во многом, характер и срочность вмешательства для восстановления коронарной перфузии определяется положением сегмента ST относительно изоэлектрической линии на ЭКГ - при смещении сегмента ST вверх (подъеме ST) - методом выбора восстановления коронарного кровотока является коронарная ангиопластика, но при невозможности ее проведения в соответствующие сроки эффективна и, соответственно, показана, ТЛТ. Восстановление коронарного кровотока при ОКСпST должно проводиться безотлагательно.
Подъем сегмента ST - как правило, следствие трансмуральной ишемии миокарда и возникает при наличии полной окклюзии одной из магистральных коронарных артерий КА. В этих случаях обычно развивается ИМ, который обозначается как ИМпST.
1.2. Этиология и патогенез
ОКСпST ЭКГ - как правило, следствие окклюзирующего тромбоза КА. Тромб возникает чаще всего на месте разрыва так называемой ранимой (нестабильной) атеросклеротической бляшки (А)Б с большим липидным ядром, богатой воспалительными элементами и истонченной покрышкой, однако возможно образование окклюзирующего тромба и на дефекте эндотелия (эрозии) КА над АБ. В большинстве случаев окклюзия развивается в месте гемодинамически незначимого стеноза КА.
В КА больных с ОКС обычно находят несколько ранимых АБ, в т.ч. имеющих надрывы. Из-за высокого риска возникновения повторных окклюзий КА при лечении этих больных локальные воздействия в области АБ, обусловившей развитие клинической картины ОКС, должны комбинироваться с общими лечебными мероприятиями, направленными на снижение вероятности тромбоза.
Тромб может быть источником эмболий в дистальное сосудистое русло сердца. Эмболизация микрососудов миокарда сама по себе может приводить к образованию мелких очагов некроза. Кроме того, мелкие эмболы препятствуют восстановлению кровоснабжения миокарда (реперфузии) после устранения окклюзии крупной КА.
Следствием ИМ является процесс ремоделирования сердца. Образование очага некроза в миокарде сопровождается изменение размера, формы и толщины стенки ЛЖ, а сохранившийся миокард испытывает повышенную нагрузку и подвергается гипертрофии. Насосная функция изменившего форму ЛЖ ухудшается, и это способствует развитию СН. Наиболее выраженная форма ремоделирования ЛЖ при обширных ИМ связана с образованием аневризмы стенки ЛЖ.
В последнее время предложено различать и другие типы ИМ, отличающиеся механизмами развития (Приложения Г1, Г2 и Г3).
1.3. Эпидемиология
Коды МКБ 10 не позволяют с уверенность выделять больных с ОКСпST и ИМпST. В частности, при трансмуральном ИМ не всегда (хотя и часто) в ранние сроки заболевания отмечаются стойкий подъем сегмента ST ЭКГ. Механизм возникновения и размеры повторного ИМ в МКБ 10 не учитываются. В разных странах частота ИМпST варьируется и по данным регистров с наиболее полным популяционным охватом в странах Европы и США составляют в настоящее время около 70 на 100000 населения в год. Хотя на фоне широкого внедрения современных подходов к ведению больных (прежде всего своевременного реперфузионного лечения) смертность при ИМпST снижается, по данным национальных регистров в Европе госпитальная летальность варьируется от 6 до 14%, смертность за 6 месяцев может превышать 12% и за 5 лет достигать 20%. У больных с тяжелыми проявлениями заболевания и выраженной сопутствующей патологией прогноз еще более неблагоприятен.
1.4. Кодирование по МКБ-10
Острый инфаркт миокарда (I21)
I21.0 - Острый трансмуральный инфаркт миокарда передней стенки
I21.1 - Острый трансмуральный инфаркт миокарда нижней стенки
I21.2 - Острый трансмуральный инфаркт миокарда других уточненных локализаций
I21.3 - Острый трансмуральный инфаркт миокарда неуточненной локализации
I21.4 - Острый субэндокардиальный инфаркт миокарда
I21.9 - Острый инфаркт миокарда неуточненный
Повторный инфаркт миокарда (I22)
I22.0 - Повторный инфаркт миокарда передней стенки
I22.1 - Повторный инфаркт миокарда нижней стенки
I22.8 - Повторный инфаркт миокарда другой уточненной локализации
I22.9 - Повторный инфаркт миокарда неуточненной локализации
Другие формы острой ишемической болезни сердца (I24)
I24.0 - Коронарный тромбоз, не приводящий к инфаркту миокарда
I24.8 - Другие формы острой ишемической болезни сердца
1.5. Классификация
ОКСпST диагностируют у больных с ангинозным приступом или другими неприятными ощущениями (дискомфортом) в грудной клетке и стойким (сохраняющимся не менее 20 мин) подъемом сегмента ST или "новой" (впервые возникшей) блокадой ЛНПГ на ЭКГ. Как правило, в тех случаях, когда у больных заболевание начинается как ОКСпST, позже наблюдаются признаки некроза миокарда. Появление признаков некроза означает, что у больного развился ИМ. Термин "ИМ" отражает гибель (некроз) клеток сердечной мышцы (кардиомиоцитов) в результате ишемии (приложения Г1, Г2) [1].
Термин "ОКС" используется, когда диагностическая информация еще недостаточна для окончательного суждения о наличии или отсутствии очагов некроза в миокарде. Соответственно, ОКС - это рабочий диагноз в первые часы и сутки заболевания, тогда как понятия "ИМ" и "нестабильная стенокардия" (ОКС, не закончившийся появлением признаков некроза миокарда) сохраняются для использования при формулировании окончательного диагноза.
Если признаки некроза миокарда обнаруживаются у больного с ОКС, у которого на начальных ЭКГ отмечены стойкие подъемы сегмента ST, это состояние обозначают как ИМпST. В дальнейшем зависимости от ЭКГ картины, пиковой активности ферментов, или/и данных методов, регистрирующих движения стенки сердца, ИМ может оказаться крупноочаговым, мелкоочаговым, с зубцами Q, без зубцов Q и т.д. При ИМ с глубокими зубцами Q, особенно при формировании зубцов QS, некроз обычно носит трансмуральный характер, захватывая на определенном участке всю толщу стенки ЛЖ. При ИМ без образования патологического зубца Q чаще находят поражение субэндокардиальных слоев стенки сердца. Обычно некроз при Q-ИМ имеет больший размер, чем при неQ-ИМ. В связи с этим неQ-ИМ иногда трактуют как "мелкоочаговый", а Q-ИМ как "крупноочаговый". Однако при патоморфологическом исследовании размер некроза при неQ-ИМ может оказаться сравнимым по размерам с Q-ИМ. Четких морфологических различий по размерам между "мелкоочаговым" и "крупноочаговым" ИМ не установлено.
ОКСпST ЭКГ чаще заканчивается появлением зубцов Q, чем ОКСбпST, особенно при естественном течении заболевания.
Таким образом, ОКС по своим ЭКГ характеристикам и морфологическим исходам весьма разнообразен. Изменения ЭКГ на начальном этапе не предопределяют окончательный диагноз. Однако они позволяют ответить на принципиально важный вопрос: показано ли в данном случае неотложное начало реперфузионной терапии?
Периодика ИМ. На основании клинических, морфологических и других признаков согласительный документ, принятый рядом международных кардиологических сообществ в 2007 г., предлагает разделить течение ИМ на несколько периодов:
1. развивающийся ИМ - от 0 до 6 часов;
2. ОИМ - от 6 часов до 7 суток;
3. заживающий (рубцующийся) ИМ - от 7 до 28 суток;
4. заживший ИМ - начиная с 29 суток.
Относительность такого деления очевидна, однако оно может оказаться полезным для статистических и исследовательских целей.
Под повторным понимают ИМ, развившийся после 28 суток от предыдущего. Если же этот срок меньше, то речь идет о рецидивирующем ИМ.
2. Диагностика
- Рекомендуется в диагностике ОКСпST опираться на данные анамнеза, наличие факторов риска (ФР) ИБС, особенности острых проявлений заболевания, характер изменений на ЭКГ и в некоторых случаях данные о локальной сократительной функции желудочков сердца [2 - 4].
Уровень убедительности рекомендаций I (Уровень достоверности доказательств C).
Комментарии: Другие методы обследования требуются для подтверждения ишемии миокарда при недостаточной информативности ЭКГ, исключения заболеваний со схожей клинической симптоматикой, выявления ИМ и оценки (стратификации) риска неблагоприятного течения заболевания.
2.1. Жалобы и анамнез
- Рекомендуется в диагностике опираться на характерные клинические проявления, прежде всего - особенности болевого синдрома (типично чувство сжатия или давления за грудиной; по характеру боль сходна с таковой при приступе стенокардии, но отличается по силе и продолжительности; характер болевых ощущений разнообразен - сжимающий, давящий, жгучий, иногда описываются как дискомфорт; в большинстве случаев она полностью не купируется приемом нитроглицерина, а иногда и повторными инъекциями наркотических анальгетиков; интенсивность болевого синдрома может быть различной - от незначительной до невыносимой; боль может носить волнообразный характер и продолжается от 20 мин до нескольких часов; может наблюдаться иррадиация боли в левую руку, левое плечо, горло, нижнюю челюсть, эпигастрий и т.д.) [2 - 4].
Уровень убедительности рекомендаций I (Уровень достоверности доказательств C).
Комментарии: К атипичным формам ИМпST относят астматический вариант, абдоминальный вариант, аритмический вариант, цереброваскулярный вариант, а также малосимптомную (безболевую) форму.
2.2. Физикальное обследование
- Рекомендуется физикальное обследование для выявления симптомов, позволяющих оценить наличие и тяжесть других заболеваний, провоцирующих или осложняющих течение ИМ и способных повлиять на выбор подходов к лечению, оценить наличие осложнений ИМ и помочь в дифференциальной диагностике [2 - 4].
Уровень убедительности рекомендаций I (Уровень достоверности доказательств C).
2.3. Лабораторные методы исследования
- Рекомендуется определение уровня биохимических маркеров повреждения кардиомиоцитов в крови, предпочтительно сердечного тропонина T или I [2 - 4].
Уровень убедительности рекомендаций I (Уровень достоверности доказательств A).
Комментарии: Помимо сердечного тропонина клиническое значение сохраняет только определение массы МВ-КФК (ее уровень в крови после ИМ снижается быстрее, чем сердечный тропонин, что может позволить точнее судить о сроках повреждения миокарда и ранних рецидивах ИМ). Преходящее повышение уровня сердечного тропонина в крови свидетельствует о некрозе кардиомиоцитов вне зависимости от причины, которая может быть связана как с первичным ограничением коронарного кровотока, так и другими, в том числе внесердечными факторами (приложения Г1, Г2, Г3). Повышение уровня сердечного тропонина выше 99-го перцентиля здоровых лиц в условиях, указывающих на наличие ишемии миокарда, свидетельствует об остром ИМ.
- Рекомендуется забор крови в острой фазе заболевания на определение биохимических маркеров повреждения кардиомиоцитов. При этом не следует дожидаться результатов до начала реперфузионного лечения [2 - 4].
Уровень убедительности рекомендаций I (Уровень достоверности доказательств C).
Комментарии: При ОКСпST изменение уровня биомаркеров в крови используется выявления острого ИМ, но не влияет на принятие решения о проведении реперфузионной терапии.
2.4. Инструментальные методы исследования
- Рекомендуется регистрация ЭКГ как минимум в 12 отведениях в покое у всех больных с подозрением на ОКС [2 - 4].
Уровень убедительности рекомендаций I (Уровень достоверности доказательств A).
Комментарий: Для ИМпST характерно возникновение подъема ST как минимум в двух последовательных отведениях, который оценивается на уровне точки J составляет 30,2 мВ у мужчин или 30,15 мВ у женщин в отведениях V2 - V3 и/или 30,1 мВ в других отведениях (в случаях, когда нет блокады ЛНПГ и гипертрофии левого желудочка). Важный диагностический прием - сравнение с ЭКГ, зарегистрированной до наступления настоящего коронарного приступа. Поэтому следует приложить максимум усилий, чтобы предыдущая ЭКГ оказалась в Вашем распоряжении. Важно помнить, что подъемы сегмента ST могут наблюдаться, не только при ИМ, но и при синдроме ранней реполяризации, полной блокаде ЛНПГ, обширных рубцовых изменениях в миокарде (хронической аневризме ЛЖ), перикардите, синдроме Бругада и пр. (Приложение Г5). Поэтому диагноз ИМ должен основываться на комплексе признаков и всегда соотноситься с клинической картиной заболевания.
- Рекомендуется зарегистрировать ЭКГ в течение 10 мин на месте первого контакта с медицинским работником (как правило, догоспитально) и безотлагательно интерпретировать ее квалифицированным врачом [2 - 4].
Уровень убедительности рекомендаций I (Уровень достоверности доказательств B).
- Рекомендуется у больных с подозрением на ИМ нижнебазальной локализации использование дополнительных отведений ЭКГ (V7 - V9), при подозрении на ИМ правого желудочка (ПЖ) - V3R и V4R [2 - 4].
Уровень убедительности рекомендаций IIa (Уровень достоверности доказательств C).
Комментарий: Для отведений V7 - V9 диагностичными являются подъемы ST 30,05 мВ (30,1 мВ у мужчин моложе 40 лет). В сложных случаях возможно регистрация ЭКГ и в других отведениях (на 2 ребра выше и т.д.). Депрессия сегмента ST > 0,1 mV в 8 и более отведениях при подъеме сегмента ST в отведении aVR и/или V1 предполагает поражение ствола левой КА или многососудистое поражение бассейна левой КА.
- Рекомендуется у больных с подозрением на ИМ нижнебазальной локализации рекомендовано использование дополнительных отведений ЭКГ V7 - V9, при подозрении на ИМ правого желудочка - V3R и V4R [2 - 4].
Уровень убедительности рекомендаций IIa (Уровень достоверности доказательств C).
- Рекомендуется у больных с подозрением на ИМпST скорейшее начало мониторирования ЭКГ [2 - 4].
Уровень убедительности рекомендаций I (Уровень достоверности доказательств B).
- Рекомендуется в неясных случаях для уточнения диагноза эхокардиография (ЭхоКГ), однако ее выполнение не должно задерживать транспортировку больного на коронарную ангиографию (КАГ) [2 - 4].
Уровень убедительности рекомендаций IIb (Уровень достоверности доказательств C).
Комментарий: Выявление локальных нарушений сократимости ЛЖ (а нередко и ПЖ) на фоне соответствующей клинической картины - важный признак очагового поражения миокарда. Вместе с тем локальные нарушения сократительной функции желудочков сердца могут наблюдаться и при тяжелой ишемии, не приведшей к развитию некроза, например, при нестабильной стенокардии, а также в случае рубцового поражения после ранее перенесенного ИМ. ЭхоКГ необходима для оценки функции и геометрии ЛЖ, а также для распознавания таких осложнений, как тромбоз полости, разрывы сердца, нарушение функции клапанов, в частности, митральная регургитация, ИМ ПЖ, перикардит. Существенна роль УЗИ в диагностике расслоения аорты и ТЭЛА. Оценка динамики локальной и глобальной функции сердца помогает уточнить эффективность лечения и прогноз.
Сцинтиграфия миокарда с 99тТс-пирофосфатом дополнительный метод диагностики, который показан для верификации некроза миокарда преимущественно в тех случаях, когда имеются существенные затруднения в интерпретации изменений ЭКГ в связи с наличием блокады ножек пучка Гиса, пароксизмальных нарушений сердечного ритма или признаков перенесенного в прошлом ИМ.
Компьютерная томография не относится к числу стандартных методов обследования в остром периоде ИМ. Однако, она может оказаться полезной для дифференциальной диагностики, если другие методы недостаточно информативны (расслоение аорты, ТЭЛА, пневмоторакс, плеврит и пр.).
Магнитно-резонансная томография - лучший метод для уточнения локализации и объема поражения даже при относительно небольших размерах очага (очагов) некроза. Он позволяет дифференцировать ишемическую или воспалительную (миокардиты) природу поражения, является эталонным методом трехмерной оценки морфологии и функции камер сердца, а также оценки клапанного аппарата. Дополнительное преимущество метода - отсутствие лучевой нагрузки. Однако технические сложности выполнения ограничивают его применение в самом остром периоде заболевания.
2.5. Стратификация риска
- Рекомендуется для стратификации риска неблагоприятного исхода осуществлять совокупную оценку анамнеза, клинических данных, ЭКГ, ЭхоКГ, результатов определения сердечного тропонина в крови, функции почек (расчетных значений клиренса креатинина или скорости клубочковой фильтрации) [2 - 4].
Уровень убедительности рекомендаций I (Уровень достоверности доказательств A).
Комментарии: Наиболее проста для применения шкала оценки риска TIMI, однако более точно оценить прогноз заболевания позволяет шкала GRACE (Приложение Г6). Один из ее вариантов дает возможность осуществить стратификацию риска при госпитализации, другой - при выписке из стационара. Новая шкала GRACE 2,0 характеризует прогноз заболевания на протяжении ближайших 3 лет без предварительного подсчета суммы баллов. Еще одной особенностью этой шкалы является возможность применения у больных с еще неизвестным уровнем креатинина в крови и классом по Killip. Для использования шкалы GRACE 2,0 необходим калькулятор, расположенный в сети Интернет по адресу http://www.gracescore.org/WebSite/default.aspx?ReturnUrl=%2f.
3. Лечение
3.1. Медикаментозное лечение
3.1.1. Обезболивание и устранение беспокойства
- Рекомендуется для обезболивания использовать внутривенное введение наркотического анальгетика, предпочтительно морфина** [2 - 4].
Уровень убедительности рекомендаций I (Уровень достоверности доказательств C).
Комментарии: Если ангинозный приступ не ослабевает через несколько минут после прекращения действия провоцирующего фактора (физическая нагрузка) или если он развился в покое, больному следует принять нитроглицерин** в дозе 0,4 - 0,5 мг в виде таблеток под язык или аэрозоля (спрея). Если симптомы не исчезают через 5 мин, а препарат удовлетворительно переносится, рекомендуется использовать его повторно. Если боль в грудной клетке или дискомфорт, расцениваемый как ее эквивалент, сохраняются в течение 5 мин после повторного приема нитроглицерина, необходимо немедленно вызвать СМП и снова принять нитроглицерин. Исключение может быть сделано только для случаев, когда для купирования ангинозного приступа у данного больного обычно требуется прием нескольких доз нитроглицерина и при условии, что выраженность и продолжительность болевого синдрома не изменились.
Помимо обезболивания морфин способствует уменьшению страха, возбуждения, снижает симпатическую активность, увеличивает тонус блуждающего нерва, уменьшает работу дыхания, вызывает расширение периферических артерий и вен (последнее особенно важно при отеке легких). Доза, необходимая для адекватного обезболивания, зависит от индивидуальной чувствительности, возраста, размеров тела. Перед использованием 10 мг морфина гидрохлорида или сульфата разводят как минимум в 10 мл 0,9% раствора хлорида натрия или дистиллированной воды. Первоначально следует ввести в/в медленно 2 - 4 мг лекарственного вещества. При необходимости введение повторяют каждые 5 - 15 мин по 2 - 4 мг до купирования боли или возникновения побочных эффектов, не позволяющих увеличить дозу. Применять лекарственные средства для профилактики осложнений наркотических анальгетиков не следует.
- Рекомендуется использование транквилизатора у больных с признаками выраженного беспокойства и возбуждения [2 - 4].
Уровень убедительности рекомендаций IIa (Уровень достоверности доказательств C).
Комментарии: Для уменьшения страха обычно достаточно создать спокойную обстановку и ввести наркотический анальгетик. При выраженном возбуждении могут потребоваться транквилизаторы (например, диазепам** в/в 2,5 - 10 мг). Важное значение для эмоционального комфорта больного имеет соответствующий стиль поведения персонала, разъяснение диагноза, прогноза и плана лечения. У больных с сохраняющимся беспокойством и нарушенным поведением, а также симптомами отмены при никотиновой зависимости разумно использовать транквилизаторы (минимальные дозы производных бензодиазепина на ограниченный период времени). При тяжелых симптомах, связанных с отменой никотина, может потребоваться заместительная терапия. При возбуждении и делирии достаточно эффективно и безопасно в/в введение галоперидола**. Изменение восприятия, особенно после введения фибринолитика, подозрительно в отношении внутричерепного кровоизлияния, которое следует исключить до применения седативных препаратов.
3.1.2. Неантитромботическое лечение
- Рекомендуется оксигенотерапия больных с насыщение крови кислородом < 95%, одышкой или острой сердечной недостаточностью (СН) [2 - 4].
Уровень убедительности рекомендаций I (Уровень достоверности доказательств C).
Комментарии: У больных без выраженной гипоксемии обычно достаточно дыхания кислородом через носовые катетеры со скоростью 2 - 8 л/мин. При тяжелой СН, отеке легких или механических осложнениях ИМпST для коррекции выраженной гипоксемии могут потребоваться различные способы поддержки дыхания, включая интубацию трахеи с ИВЛ. Убедительных свидетельств пользы от применения кислорода у больных с неосложненным ИМпST нет.
- Рекомендуется внутривенная инфузия нитратов в ранние сроки заболевания для симптоматического лечения больных с артериальной гипертензией (АГ), СН или возобновляющейся ишемией миокарда, если нет противопоказаний (артериальная гипотония, ИМ ПЖ, использование ингибиторов фосфодиэстеразы V в предшествующие 48 часов) [2 - 4].
Уровень убедительности рекомендаций IIa (Уровень достоверности доказательств C).
Комментарии: Критерий адекватно подобранной скорости введения (дозировки) при в/в инфузии нитратов - уровень систолического АД, который может быть снижен на 10 - 15% у нормотоников и на 25 - 30% у лиц с АГ, но не ниже 100 мм рт. ст. Обычная начальная скорость введения нитроглицерина**![]() 10 мкг/мин. При ее неэффективности скорость инфузии увеличивается на 10 - 15 мкг/мин каждые 5 - 10 мин, пока не будет достигнут желаемый эффект. Если достичь целевого уровня снижения АД не удается, даже увеличив скорость инфузии нитроглицерина** до 200 мкг/мин, от введения препарата следует отказаться. Убедительных свидетельств в пользу применения нитратов при неосложненном течении ИМпST нет. Если артериальная гипотония препятствует применению надлежащих доз бета-адреноблокаторов или иАПФ, от применения нитратов можно отказаться.
10 мкг/мин. При ее неэффективности скорость инфузии увеличивается на 10 - 15 мкг/мин каждые 5 - 10 мин, пока не будет достигнут желаемый эффект. Если достичь целевого уровня снижения АД не удается, даже увеличив скорость инфузии нитроглицерина** до 200 мкг/мин, от введения препарата следует отказаться. Убедительных свидетельств в пользу применения нитратов при неосложненном течении ИМпST нет. Если артериальная гипотония препятствует применению надлежащих доз бета-адреноблокаторов или иАПФ, от применения нитратов можно отказаться.
- Рекомендуется пероральный прием бета-адреноблокаторов всем больным с ИМпST, не имеющим противопоказаний [2 - 4].
Уровень убедительности рекомендаций IIa (Уровень достоверности доказательств B).
Комментарии: В ранние сроки ИМпST важнейшее значение имеет выбор приемлемой дозы препарата, которая не должна быть слишком большой при опасности возникновения осложнений (прежде всего - наличии СН). О достаточности дозы обычно судят по желаемой ЧСС. Она не должна быть ниже 44 - 46 ударов в 1 мин в ночные часы в покое. Абсолютные противопоказания к использованию бета-адреноблокаторов при ИМпST: кардиогенный шок, тяжелая обструктивная болезнь легких в стадии обострения, атриовентрикулярная (АВ) блокада II - III ст. у больных без функционирующего искусственного водителя ритма сердца, аллергия. Относительные противопоказания: клинические проявления СН, свидетельства наличия низкого сердечного выброса, систолическое АД < 100 мм рт. ст., ЧСС < 60 ударов в 1 мин, удлинение интервала PQ > 0,24 сек, обструктивная болезнь легких в анамнезе, наличие факторов риска возникновения кардиогенного шока. У больных с существенным нарушением сократимости ЛЖ начинать лечение следует с минимальных доз бета-адреноблокаторов. При наличии упорной тахикардии до начала использования ![]() -адреноблокаторов желательно выполнить ЭхоКГ. При наличии противопоказаний к бета-адреноблокаторам в ранние сроки ИМпST возможность их назначения следует регулярно переоценивать. Титрование дозы препаратов для приема внутрь разумно начать через 24 - 48 ч после исчезновения выраженной брадикардии, артериальной гипотензии, выраженной СН, АВ блокады.
-адреноблокаторов желательно выполнить ЭхоКГ. При наличии противопоказаний к бета-адреноблокаторам в ранние сроки ИМпST возможность их назначения следует регулярно переоценивать. Титрование дозы препаратов для приема внутрь разумно начать через 24 - 48 ч после исчезновения выраженной брадикардии, артериальной гипотензии, выраженной СН, АВ блокады.
- Рекомендуется пероральный прием бета-адреноблокаторов при ИМпST больным с сердечной недостаточностью (СН) или сниженной фракцией выброса (ФВ) левого желудочка (ЛЖ) [2 - 4].
Уровень убедительности рекомендаций I (Уровень достоверности доказательств A).
- Рекомендуется внутривенное введение бета-адреноблокаторов при ИМпST больным с высоким АД, тахикардией, не имеющим признаков СН [2 - 4].
Уровень убедительности рекомендаций IIa (Уровень достоверности доказательств B).
Не рекомендуется внутривенное введение бета-адреноблокаторов при ИМпST не рекомендовано больным с артериальной гипотонией или СН [2 - 4].
Уровень убедительности рекомендаций III (Уровень достоверности доказательств B).
- Рекомендуется использовать верапамил** при непереносимости бета-адреноблокаторов у больных без СН, сниженной ФВ ЛЖ и других противопоказаний для вторичной профилактики ИМ [2 - 4].
Уровень убедительности рекомендаций IIb (Уровень достоверности доказательств B).
Комментарии: Широкое применение блокаторов кальциевых каналов при ИМпST скорее ухудшает исходы заболевания и поэтому не рекомендуется. Верапамил или дилтиазем могут использоваться только в отсутствие симптомов СН, существенной сократительной дисфункции ЛЖ, нарушений синоатриальной и АВ проводимости и брадиаритмий. Если контролировать стенокардию или АГ другими средствами не удается, возможно применение длительно действующих производных дигидропиридина в дополнение к бета-адреноблокаторам.
- Рекомендуется начать титрование дозы ингибиторов АПФ в первые 24 часа ИМпST у больных с СН, сниженной ФВ ЛЖ, сахарным диабетом или ИМ передней локализации [2 - 4].
Уровень убедительности рекомендаций I (Уровень достоверности доказательств A).
Комментарии: Общий принцип лечения - постепенно увеличивать (титровать) дозу до рекомендуемой (целевой), которая по данным клинических исследований обеспечивает положительное влияние на прогноз, а если это невозможно, до максимально переносимой (Приложение Г7). Противопоказания для начала использования ингибиторов АПФ: систолическое АД < 100 мм рт. ст., выраженная почечная недостаточность, гиперкалиемия, двусторонний стеноз почечных артерий, беременность, индивидуальная непереносимость.
- Рекомендуется использовать ингибиторы АПФ у всех больных ИМпST, не имеющих противопоказаний [2 - 4].
Уровень убедительности рекомендаций IIa (Уровень достоверности доказательств A).
- Рекомендуется использовать блокаторы рецептора ангиотензина, предпочтительно валсартан, вместо ингибиторов АПФ при ИМпST у больных с СН, сниженной ФВ ЛЖ или АГ, которые не переносят ингибиторы АПФ [2 - 4].
Комментарии: Начальная доза валсартана составляет 20 мг/сут; при хорошей переносимости дозу препарата постепенно увеличивают вплоть до 160 мг 2 раза в сутки.
Уровень убедительности рекомендаций I (Уровень достоверности доказательств B).
- Рекомендуется использовать блокаторы рецептора альдостерона, предпочтительно эплеренон, в добавление к бета-адреноблокаторам и ингибиторам АПФ у больных с ИМпST и ФВ ЛЖ ![]() 40% в сочетании с СН или сахарным диабетом при условии, что нет почечной недостаточности и гиперкалиемии [2 - 4].
40% в сочетании с СН или сахарным диабетом при условии, что нет почечной недостаточности и гиперкалиемии [2 - 4].
Уровень убедительности рекомендаций I (Уровень достоверности доказательств B).
Комментарии: В большинстве случаев титрование дозы можно начать на 3 - 14 сутки заболевания при условии, что уровень креатинина в крови у мужчин составлял < 2,5 мг/дл (220 мкмоль/л), < 2,0 мг/дл (177 мкмоль/л) у женщин, а уровень калия в крови < 5 ммоль/л. Альтернативой эплеренону может быть спиронолактон**.
- Рекомендуется поддерживать концентрацию калия в крови в диапазоне 4,0 +/- 0,5 ммоль/л, магния > 1 ммоль/л [2 - 4].
Уровень убедительности рекомендаций IIa (Уровень достоверности доказательств C).
Комментарии: Введение "поляризующих смесей", содержащих глюкозу, калий и инсулин, а также солей магния больным без гипомагниемии, не приносит пользы и не рекомендуется.
- Рекомендуется как можно быстрее определить уровень липидов в крови натощак, предпочтительно в первые 24 ч после госпитализации [2 - 4].
Уровень убедительности рекомендаций I (Уровень достоверности доказательств C).
- Рекомендуется начать или продолжить лечение высокой дозой статинов (в частности, аторвастатином** в суточной дозе 80 мг) вне зависимости от исходного уровня холестерина, если к ним нет противопоказаний и высокие дозы статинов хорошо переносятся [2 - 4].
Уровень убедительности рекомендаций I (Уровень достоверности доказательств A).
- Рекомендуется у больных с гипергликемией в острой фазе заболевания поддерживать концентрацию глюкозы в крови ![]() 11,0 ммоль/л (200 мг/дл), избегая гипогликемии (< 5 ммоль/л или 90 мг/дл), при необходимости используя в/в инфузию инсулина [2 - 4].
11,0 ммоль/л (200 мг/дл), избегая гипогликемии (< 5 ммоль/л или 90 мг/дл), при необходимости используя в/в инфузию инсулина [2 - 4].
Уровень убедительности рекомендаций IIa (Уровень достоверности доказательств B).
3.1.3. Антитромботическая терапия
- Рекомендуется неопределенно долгое использование АСК** в дозе 75 - 100 мг 1 раз в сутки при отсутствии противопоказаний [2 - 4].
Уровень убедительности рекомендаций I (Уровень достоверности доказательств A).
Комментарии: Для достижения быстрого эффекта рекомендуется однократная нагрузочная доза АСК** 250 мг. Для тех, кто не может проглотить таблетку, возможно внутривенное введение 150 мг АСК** (эта доза эквивалентна 300 мг, данным per os).
- Рекомендуется сочетание АСК** с ингибитором P2Y12-рецепторов тромбоцитов (двойная антитромбоцитарная терапия - ДАТТ), если не планируется срочная операция коронарного шунтирования (КШ) и нет противопоказаний (чрезмерный риск серьезных кровотечений) [2 - 4].
Уровень убедительности рекомендаций I (Уровень достоверности доказательств A).
- Рекомендуется тикагрелор (нагрузочная доза 180 мг, поддерживающая - 90 мг 2 раза в сутки) при отсутствии противопоказаний (внутричерепное кровоизлияние в анамнезе, продолжающееся кровотечение) в добавление к АСК** в случаях, когда планируется выполнить первичное ЧКВ [2 - 4].
Уровень убедительности рекомендаций I (Уровень достоверности доказательств B).
Комментарии: Перейти на прием тикагрелора (дать нагрузочную дозу) можно и у больных, получивших клопидогрел. Прием тикагрелора не исключает возможность применение блокаторов ГП IIb/IIIa при выполнении ЧКВ. При одновременном применении АСК и тикагрелора перед операцией КШ и другими крупными хирургическими вмешательствами тикагрелор следует отменить за 5 - 7 суток, кроме случаев, когда опасность отказа от срочного вмешательства превосходит риск повышенной кровопотери.
- Рекомендуется клопидогрел** (нагрузочная доза 300 - 600 мг, поддерживающая - 75 мг 1 раз в сутки) в добавление к АСК** у больных, которые не могут получить тикагрелор или нуждаются в приеме пероральных антикоагулянтов [2 - 4].
Уровень убедительности рекомендаций I (Уровень достоверности доказательств A).
Комментарии: Обычная величина нагрузочной дозы составляет 300 мг; при планирующемся первичном ЧКВ ее следует увеличить до 600 мг. Оправданность применения нагрузочной дозы у лиц старше 75 лет, которым не предполагается проведение первичного ЧКВ, не установлена (рекомендуемая величина первой дозы клопидогрела** в этих случаях - 75 мг). При одновременном применении АСК и клопидогрела** перед операцией КШ и другими крупными хирургическими вмешательствами клопидогрел** следует отменить за 5 - 7 суток, кроме случаев, когда опасность отказа от срочного вмешательства превосходит риск повышенной кровопотери. Клопидогрел** может использоваться вместо АСК, когда ее применение невозможно из-за аллергии или выраженных желудочно-кишечных расстройств в ответ на прием препарата.
- Рекомендуется продолжать ДАТТ в течение 1 года вне зависимости от тактики лечения и типа установленного стента, если нет противопоказаний (в частности, чрезмерного риска кровотечений) [2 - 4].
Уровень убедительности рекомендаций I (Уровень достоверности доказательств C).
- Рекомендуется использования ДАТТ более 1 года у отдельных больных с высоким риском тромботических осложнений и низким риском кровотечений [2 - 4].
Уровень убедительности рекомендаций IIb (Уровень достоверности доказательств A).
Комментарии: Имеются указания, что у больных высокого риска, переживших первый год лечения без осложнений, продление ДАТТ (сочетание АСК** с тикагрелором в дозе 60 мг 2 раза в сутки или клопидогрелом** в дозе 75 мг 1 раз в сутки) более 1 года существенно снижает количество ишемических событий. Однако при этом отмечено достоверное увеличение частоты крупных кровотечений.
- Рекомендуется минимальная длительность ДАТТ после установки голометаллических стентов (ГМС) 1 месяц [2 - 4].
Уровень убедительности рекомендаций I (Уровень достоверности доказательств C).
- Рекомендуется минимальная длительность ДАТТ после установки стентов, выделяющих лекарства (СВЛ), 3 - 6 месяцев [2 - 4].
Уровень убедительности рекомендаций IIb (Уровень достоверности доказательств B).
- Рекомендуется назначение ингибиторов протонного насоса у больных, получающих ДАТТ, с высоким риском желудочно-кишечного кровотечения (кровотечение или язва ЖКТ в анамнезе, прием НПВС, антикоагулянтов, кортикостероидов, а также имеющие как минимум два из нижеперечисленных факторов риска: возраст ![]() 65 лет, диспепсия, гастроэзофагеальный рефлюкс, Helicobacter pylori, хроническое употребление алкоголя) [2 - 4].
65 лет, диспепсия, гастроэзофагеальный рефлюкс, Helicobacter pylori, хроническое употребление алкоголя) [2 - 4].
Уровень убедительности рекомендаций I (Уровень достоверности доказательств B).
- Рекомендуется использовать ингибиторы ГП IIb/IIIa-рецепторов тромбоцитов при ЧКВ и широком применении ДАТТ в случае возникновения тромботических осложнений или высокого, по мнению оператора, риска их развития (выраженный исходный внутрикоронарный тромбоз, феномен slow-reflow или no-reflow) [2 - 4].
Уровень убедительности рекомендаций IIa (Уровень достоверности доказательств C).
Комментарии: Одно из оснований для введения ингибиторы ГП IIb/IIIa-рецепторов тромбоцитов - отсутствие уверенности, что к началу проведения ЧКВ удастся добиться нужного антиагрегантного действия с помощью ДАТТ. Основным осложнением, ограничивающим применение ингибиторы ГП IIb/IIIa-рецепторов тромбоцитов, являются кровотечения. Факторы, способствующие передозировке препаратов, - пожилой возраст, женский пол, почечная недостаточность, малая масса тела, сахарный диабет и ХСН. Применение ингибиторов ГП IIb/IIIa-рецепторов тромбоцитов может вызывать тромбоцитопению. Ингибиторы ГП IIb/IIIa-рецепторов тромбоцитов должны использоваться вместе с антиагрегантами и антикоагулянтами.
- Рекомендуется парентеральное введение антикоагулянтов [2 - 4].
Уровень убедительности рекомендаций I (Уровень достоверности доказательств A).
- Рекомендуется при выборе парентерального антикоагулянта учитывать риск возможных ишемических осложнений и кровотечений [2 - 4].
Уровень убедительности рекомендаций I (Уровень достоверности доказательств B).
- Рекомендуется использовать нефракционированный гепарин (НФГ)** во время ЧКВ, при тромболитической терапии (ТЛТ), для профилактики и лечения артериальных или венозных тромбозов и тромбоэмболий (ТЭ) [2 - 4].
Уровень убедительности рекомендаций I (Уровень достоверности доказательств C).
Комментарии: Во время ЧКВ НФГ вводят в/в болюсами, добиваясь поддержания определенных значений активированного времени свертывания крови АВС, в остальных случаях показана в/в инфузия под контролем активированного частичного тромбопластинового времени (АЧТВ). При отсутствии необходимости в применении более высоких доз антикоагулянтов, возможно подкожное введение низких доз НФГ** для профилактики венозного тромбоза и тромбоэмболии легочных артерий (приложение Г7).
- Рекомендуется использовать эноксапарин натрия** при ТЛТ, во время ЧКВ, для профилактики и лечения артериальных или венозных тромбозов и тромбоэмболий (ТЭ) [2 - 4].
Уровень убедительности рекомендаций I (Уровень достоверности доказательств A).
Комментарии: Дозы препарата при его использовании в разных клинических ситуациях приведены в приложении Г7.
- Рекомендуется использовать фондапаринукс натрия при ТЛТ стрептокиназой, у больных, оставшихся без реперфузионного лечения, для профилактики и лечения венозного тромбоза и тромбоэмболии легочных артерий (ТЭЛА) [2 - 4].
Уровень убедительности рекомендаций I (Уровень достоверности доказательств A).
Комментарии: Дозы препарата при его использовании в разных клинических ситуациях приведены в приложении Г7.
Не рекомендуется использовать фондапаринукс натрия при первичном ЧКВ [2 - 4].
Уровень убедительности рекомендаций III (Уровень достоверности доказательств B).
Комментарии: Если ЧКВ выполняется у больных, получающих фондапаринкус натрия, во время процедуры необходимо вводить обычные дозы НФГ**.
- Рекомендуется использовать бивалирудин при первичном ЧКВ в качестве альтернативы комбинации НФГ** и антагонистов ГП IIb/IIIa-рецепторов тромбоцитов. Инфузию следует начинать одновременно с ЧКВ и продолжать до 4 ч после его завершения [2 - 4].
Уровень убедительности рекомендаций I (Уровень достоверности доказательств B).
- Рекомендуется использовать прекратить введение антикоагулянтов после успешного завершения ЧКВ, если к ним нет иных показаний [2 - 4].
Уровень убедительности рекомендаций I (Уровень достоверности доказательств C).
- Рекомендуется применение ривароксабана** в дозе 2,5 мг 2 раза в сутки на срок до 1 года после прекращения лечения парентеральными антикоагулянтами у больных с ИМпST, получающих АСК** и клопидогрел**, не нуждающихся в длительном использовании антикоагулянтов, имеющих высокий риск ишемических осложнений и низкий риск кровотечений (как минимум без инсульта/транзиторной ишемической атаки в анамнезе) [2 - 4].
Уровень убедительности рекомендаций IIb (Уровень достоверности доказательств B).
- Рекомендуется тройная антитромботическая терапия, состоящая из АСК**, клопидогрела** и пероральных антикоагулянтов, после коронарного стентирования у больных, нуждающихся в длительном применении антикоагулянтов (фибрилляция предсердий [ФП], механические протезы клапанов сердца, тромбоз полости ЛЖ, недавние тромбоз глубоких вен или тромбоэмболия легочных артерий) [2 - 4].
Уровень убедительности рекомендаций I (Уровень достоверности доказательств C).
Комментарии: Тройная антитромботическая терапия приводит к существенному увеличению риска кровотечений, поэтому ее длительность должна быть максимально сокращена.
У больных с ФП для оценки риска инсульта и кровотечений рекомендуется использовать шкалы CHA2DS2-VASc и HAS-BLED. Доза антагонистов витамина K в составе тройной антитромботической терапии должна быть минимально эффективной (МНО 2,0 - 2,5). Применение пероральных антикоагулянтов прямого действия после ОКС мало изучено и их нельзя использовать у больных с механическими протезами клапанов сердца и при гемодинамически значимом митральном стенозе. Для защиты желудка при назначении тройной терапии разумно использовать ингибиторы протонного насоса. Алгоритм выбора антитромботической терапии у больных с ИМпST и фибрилляцией предсердий представлен в Приложении Г8.
- Рекомендуется продолжать лечение антикоагулянтами как минимум 3 месяца у больных с тромбом в полости ЛЖ [2 - 4].
Уровень убедительности рекомендаций IIa (Уровень достоверности доказательств B).
Комментарии: При тромбе в полости ЛЖ пероральные антикоагулянты прямого действия не изучены, поэтому препаратами выбора должны оставаться антагонисты витамина K.
- Не рекомендуется использовать тикагрелор в составе тройной антитромботической терапии [2 - 4].
Уровень убедительности рекомендаций III (Уровень достоверности доказательств C).
- Рекомендуется определять длительность и состав антитромботической у больных с ФП, подвергнутых ЧКВ, терапии с учетом риска тромбоэмболических осложнений и кровотечений [2 - 4].
Уровень убедительности рекомендаций I (Уровень достоверности доказательств C).
Комментарии: Алгоритм выбора антитромботической терапии у больных с ИМпST и фибрилляцией предсердий представлен в Приложении Г8.
- Рекомендуется продолжать тройную антитромботическую терапию в течение 6 месяцев вне зависимости от типа установленного стента при условии низкого риска кровотечений. У больных с высоким риском кровотечений рекомендуется длительность тройной антитромботической терапии 1 месяц. В последующем вплоть до 1 года рекомендуется сочетание перорального антикоагулянта и одного антиагреганта (клопидогрела** или АСК**) (рисунок 3) [2 - 4].
Уровень убедительности рекомендаций IIa (Уровень достоверности доказательств C).
- Рекомендуется сочетание перорального антикоагулянта и клопидогрела вместо тройной антитромботической терапии у отдельных больных с высоким риском кровотечений и низким риском ишемических осложнений ** [2 - 4].
Уровень убедительности рекомендаций IIb (Уровень достоверности доказательств B).
- Рекомендуется при проведении ЧКВ у больных, получающих пероральные антикоагулянты прямого действия или антагонисты витамина К при значениях МНО < 2,5, дополнительное введение обычных доз НФГ** вне зависимости от времени приема последней дозы перорального антикоагулянта. Рекомендуется возобновить лечение пероральными антикоагулянтами после завершения ЧКВ [2 - 5].
Уровень убедительности рекомендаций IIa (Уровень достоверности доказательств C).
Комментарии: У больных, получающих антагонисты витамина K, при более высоких значениях МНО парентерального введения антикоагулянты во время ЧКВ не требуется.
- Рекомендуется использовать лучевой доступ при КАГ и ЧКВ у больных, получающих пероральные антикоагулянты [2 - 5].
Уровень убедительности рекомендаций I (Уровень достоверности доказательств A).
- Рекомендуется использовать СВЛ нового поколения у больных, получающих пероральные антикоагулянты [2 - 5].
Уровень убедительности рекомендаций IIa (Уровень достоверности доказательств B).
- Рекомендуется в течение года использовать сочетание антикоагулянта с одним антитромбоцитарным препаратом (клопидогрелом** или АСК**) при консервативной тактике лечения больных, постоянно принимающим пероральные антикоагулянты [2 - 5].
Уровень убедительности рекомендаций IIa (Уровень достоверности доказательств C).
3.2. Хирургическое лечение
3.2.1. Показания к реперфузионной терапии
- Рекомендуется реперфузионная терапия всем больным с ОКСпST и длительностью симптомов < 12 часов [2 - 4].
Уровень убедительности рекомендаций I (Уровень достоверности доказательств A).
Комментарии: ЭКГ критериями для начала реперфузионной терапии являются стойкие подъемы сегмента ST ![]() 0,1 мВ как минимум в двух смежных отведениях ЭКГ (
0,1 мВ как минимум в двух смежных отведениях ЭКГ (![]() 0,25 мВ у мужчин до 40 лет/0,2 мВ у мужчин старше 40 лет и
0,25 мВ у мужчин до 40 лет/0,2 мВ у мужчин старше 40 лет и ![]() 0,15 мВ у женщин в отведениях V2 - V3) при отсутствии гипертрофии левого желудочка или (предположительно) остро возникшая блокада левой ножки пучка Гиса (особенно при конкордантных подъемах сегмента ST в отведениях с положительным комплексом QRS). При наличии депрессии сегмента ST
0,15 мВ у женщин в отведениях V2 - V3) при отсутствии гипертрофии левого желудочка или (предположительно) остро возникшая блокада левой ножки пучка Гиса (особенно при конкордантных подъемах сегмента ST в отведениях с положительным комплексом QRS). При наличии депрессии сегмента ST ![]() 0,05 мВ в отведениях V1 V3, особенно с позитивными зубцами T, рекомендуется зарегистрировать ЭКГ в отведениях V7 - V8 (выявление подъемов ST
0,05 мВ в отведениях V1 V3, особенно с позитивными зубцами T, рекомендуется зарегистрировать ЭКГ в отведениях V7 - V8 (выявление подъемов ST ![]() 0,05 мВ/
0,05 мВ/![]() 0,01 мВ у мужчин моложе 40 лет является основанием для реперфузионного лечения). Сочетании депрессий сегмента ST
0,01 мВ у мужчин моложе 40 лет является основанием для реперфузионного лечения). Сочетании депрессий сегмента ST ![]() 0,1 мВ во многих отведениях > 0,1 мВ в сочетании с подъемами сегмента ST в отведениях aVR и/или V1 свидетельствующих о многососудистом поражении или поражении ствола левой коронарной артерии. В этих случаях предпочтительна срочная КАГ для уточнения тактики лечения - ЧКВ или операция КШ.
0,1 мВ во многих отведениях > 0,1 мВ в сочетании с подъемами сегмента ST в отведениях aVR и/или V1 свидетельствующих о многососудистом поражении или поражении ствола левой коронарной артерии. В этих случаях предпочтительна срочная КАГ для уточнения тактики лечения - ЧКВ или операция КШ.
- Рекомендуется реперфузионная терапия (предпочтительно первичное ЧКВ) больным с ИМпST при сохраняющейся ишемии миокарда и длительностью симптомов > 12 часов [2 - 4].
Уровень убедительности рекомендаций I (Уровень достоверности доказательств C).
- Рекомендуется первичное ЧКВ у стабильных больных с ИМпST через 12 - 24 часа от начала симптомов [2 - 4].
Уровень убедительности рекомендаций IIb (Уровень достоверности доказательств B).
3.2.2. Методы реперфузионного лечения
- Рекомендуется предпочесть первичное ЧКВ, ТЛТ в случаях, когда оно может быть выполнено опытной специалистов в первые 120 минут после контакта с медицинским работником [2 - 4].
Уровень убедительности рекомендаций I (Уровень достоверности доказательств A).
Комментарии: При ЧКВ должно использоваться сочетание АСК** блокатора P2Y12-рецепторов тромбоцитов (тикагрелор или клопидогрел**) и парентерального введения антикоагулянта (Приложении Г8). В отдельных случаях показано введение блокатора ГП IIb/IIIa тромбоцитов.
- Рекомендуется предпочесть первичное ЧКВ, ТЛТ у больных с тяжелой острой СН, включая кардиогенный шок, за исключением случаев, когда задержка до инвазивного вмешательства слишком большая или больной обратился за помощью в очень ранние сроки заболевания [2 - 4].
Уровень убедительности рекомендаций I (Уровень достоверности доказательств B).
- Рекомендуется в большинстве случаев при первичном ЧКВ ограничиться вмешательством на инфаркт-связанном сосуде, кроме больных с кардиогенным шоком и сохранения ишемии после вмешательства на стенозе, который представляется ответственным за ИМ [2 - 4, 6].
Уровень убедительности рекомендаций IIa (Уровень достоверности доказательств B).
- Рекомендуется ЧКВ в не инфаркт-связанной артерии у отдельных гемодинамически стабильных больных с многососудистым поражением, либо во время первичного ЧКВ, либо в качестве плановой поэтапной процедуры [2 - 4, 6].
Уровень убедительности рекомендаций IIb (Уровень достоверности доказательств B).
- Рекомендуется при первичном ЧКВ предпочесть коронарное стентирование баллонной ангиопластике [2 - 4].
Уровень убедительности рекомендаций I (Уровень достоверности доказательств A).
- Рекомендуется при наличии соответствующего опыта при первичном ЧКВ предпочесть лучевой доступ бедренному [2 - 4].
Уровень убедительности рекомендаций IIa (Уровень достоверности доказательств B).
- Рекомендуется использовать СВЛ (предпочтительно второго поколения), а не ГМС, у больных с ожидаемой хорошей приверженностью к лечению, не имеющих противопоказаний к длительной ДАТТ и не нуждающихся в длительном использовании антикоагулянтов [2 - 4].
Уровень убедительности рекомендаций IIa (Уровень достоверности доказательств A).
Комментарий: Не исключено, что современные СВЛ предпочтительнее ГМС и при непродолжительной ДАТТ.
Не рекомендуется рутинное выполнение аспирации тромба [2 - 4, 6].
Уровень убедительности рекомендаций III (Уровень достоверности доказательств A).
- Рекомендуется начинать ТЛТ в первые 30 минут после контакта с медицинским работником, если у больного нет противопоказаний [2 - 4].
Уровень убедительности рекомендаций I (Уровень достоверности доказательств B).
Комментарии: Абсолютные противопоказания к ТЛТ - ранее перенесенный геморрагический инсульт или нарушение мозгового кровообращения неизвестной этиологии; ишемический инсульт в предшествующие 6 месяцев; повреждения ЦНС или ее новообразования или артериовенозные мальформации; недавняя серьезная травма/хирургическое вмешательство/травма головы (в течение предыдущих 3-х недель); желудочно-кишечное кровотечение (в течение последнего месяца); геморрагический диатез (кроме menses); расслоение аорты; пункция некомпрессируемых сосудов (биопсия печени, спинно-мозговая пункция) в течение предыдущих 24 часов. Относительные противопоказания к ТЛТ - транзиторная ишемическая атака в предыдущие 6 месяцев; наличие плохо контролируемой АГ (в момент госпитализации - систолическое АД > 180 мм рт. ст. и/или ДАД > 110 мм рт. ст.); тяжелое заболевание печени; инфекционный эндокардит; травматичная или длительная (> 10 мин) сердечно-легочная реанимация; для стрептокиназы - введение стрептокиназы, в т.ч. модифицированной, более 5 суток назад или известная аллергия на нее; беременность и 1-я неделя после родов; обострение язвенной болезни; прием антагонистов витамина К (чем выше МНО, тем выше риск кровотечения). Помимо фибринолитика при ТЛТ должны использоваться сочетание АСК** клопидогрела** и парентерального введения антикоагулянта (Приложении Г8).
- Рекомендуется начать ТЛТ на догоспитальном этапе [2 - 4].
Уровень убедительности рекомендаций IIa (Уровень достоверности доказательств A).
- Рекомендуется при ТЛТ предпочесть фибрин-специфичный фибринолитик [2 - 4].
Уровень убедительности рекомендаций I (Уровень достоверности доказательств B).
- Рекомендуется после ТЛТ транспортировать больных в медицинское учреждение, выполняющее неотложные ЧКВ [2 - 4].
Уровень убедительности рекомендаций I (Уровень достоверности доказательств A).
- Рекомендуется при безуспешной ТЛТ (уменьшение подъемов сегмента ST < 50% через 60 минут от начала введения фибринолитика) срочное спасающее ЧКВ [2 - 4]
Уровень убедительности рекомендаций I (Уровень достоверности доказательств A).
- Рекомендуется при возобновлении ишемии миокарда или свидетельствах реокклюзии после первоначально успешной ТЛТ срочное ЧКВ [2 - 4].
Уровень убедительности рекомендаций I (Уровень достоверности доказательств B).
- Рекомендуется немедленная коронарная ангиография (КАГ) с намерением выполнить реваскуляризацию миокарда у больных с СН, включая кардиогенный шок [2 - 4].
Уровень убедительности рекомендаций I (Уровень достоверности доказательств A).
- Рекомендуется КАГ с намерением выполнить ЧКВ в инфаркт-связанной артерии после успешной ТЛТ [2 - 4].
Уровень убедительности рекомендаций I (Уровень достоверности доказательств A).
- Рекомендуется задержка до КАГ с намерением выполнить ЧКВ в инфаркт-связанной артерии составляет 3 - 24 часа у стабильных больных после успешной ТЛТ в качестве оптимальной [2 - 4].
Уровень убедительности рекомендаций IIa (Уровень достоверности доказательств A).
3.2.3. Осложнения ИМ
3.2.3.1. Застой в малом круге кровообращения. Отек легких
- Рекомендуется ранняя реваскуляризация миокарда. Выбор между ЧКВ и операцией КШ определяется особенностями поражения коронарного русла [2 - 4].
Уровень убедительности рекомендаций I (Уровень достоверности доказательств C).
Комментарий: ЧКВ предпочтительнее ТЛТ.
- Рекомендуется срочно выполнить ЭхоКГ для оценки выраженности сократительной дисфункции и поиска механических осложнений ИМ у больных с застоем в легких и особенно с отеком легких [2 - 4].
Уровень убедительности рекомендаций I (Уровень достоверности доказательств C).
- Рекомендуется оксигенотерапия у больных с насыщением крови кислородом < 95%. При более выраженных дыхательных расстройствах рекомендуется поддержка дыхания (обычно достаточно дыхания через маску с созданием постоянного положительного давления в дыхательных путях или двухуровневой дыхательной поддержки) [2 - 4].
Уровень убедительности рекомендаций I (Уровень достоверности доказательств C).
- Рекомендуется в/в введение 20 - 40 мг фуросемида**, при необходимости повторно с интервалом в 1 - 4 часа [2 - 4].
Уровень убедительности рекомендаций I (Уровень достоверности доказательств C).
Комментарии: У больных с выраженной задержкой жидкости, недостаточным ответом на введение препарата могут применяться более высокие дозы фуросемида.
- Рекомендуется в/в введение морфина при отеке легких** [2 - 4].
Уровень убедительности рекомендаций I (Уровень достоверности доказательств C).
- Рекомендуется в/в инфузия нитратов у больных без артериальной гипотонии [2 - 4].
Уровень убедительности рекомендаций I (Уровень достоверности доказательств C).
- Рекомендуются ингибиторы АПФ при отсутствии артериальной гипотонии, гиповолемии и выраженной почечной недостаточности [2 - 4].
Уровень убедительности рекомендаций I (Уровень достоверности доказательств A).
- Рекомендуются блокаторы рецептора ангиотензина (предпочтительно валсартан) при непереносимости ингибиторов АПФ [2 - 4].
Уровень убедительности рекомендаций I (Уровень достоверности доказательств B).
- Рекомендуется блокатор рецептора альдостерона (предпочтительно эплеренон) у больных с ФВ ЛЖ ![]() 40% при отсутствии выраженной почечной недостаточности и гиперкалиемии [2 - 4].
40% при отсутствии выраженной почечной недостаточности и гиперкалиемии [2 - 4].
Уровень убедительности рекомендаций I (Уровень достоверности доказательств B).
- Рекомендуется краткосрочная инфузия кардиотонических лекарственных средств (добутамина, допамина) при рефрактерном отеке легких, особенно в сочетании с артериальной гипотонией, которая не связана с гиповолемией [2 - 4].
Уровень убедительности рекомендаций I (Уровень достоверности доказательств C).
- Рекомендуется краткосрочная инфузия левосимендана, при рефрактерном отеке легких у больных без артериальной гипотонии и гиповолемии, особенно если отек легких развился на фоне продолжающегося приема бета-адреноблокаторов [2 - 4].
Уровень убедительности рекомендаций IIb (Уровень достоверности доказательств C).
- Рекомендуется рассмотреть целесообразность использования различных способов поддержки кровообращения в наиболее тяжелых рефрактерных случаях, при механических осложнениях ИМ [2 - 4].
Уровень убедительности рекомендаций IIb (Уровень достоверности доказательств C).
3.2.3.2. Кардиогенный шок
- Рекомендуется максимально полная реваскуляризация миокарда с использованием ЧКВ или операции КШ вне зависимости от сроков начала заболевания [2 - 4].
Уровень убедительности рекомендаций I (Уровень достоверности доказательств B).
Рекомендуется тромболитическая терапия при недоступности реваскуляризации миокарда [2 - 4].
Уровень убедительности рекомендаций IIa (Уровень достоверности доказательств C).
- Рекомендуется срочно выполнить ЭхоКГ для оценки выраженности сократительной дисфункции и поиска механических осложнений ИМ [2 - 4].
Уровень убедительности рекомендаций I (Уровень достоверности доказательств C).
- Рекомендуется оксигенотерапия, при необходимости поддержка дыхания, включая интубацию трахеи с механической ИВЛ [2 - 4].
Уровень убедительности рекомендаций I (Уровень достоверности доказательств C).
- Рекомендуется убедиться в отсутствии гиповолемии [2 - 4].
Уровень убедительности рекомендаций I (Уровень достоверности доказательств C).
Комментарии: У больных без признаков застоя в малом круге кровообращения можно оценить эффективность быстрого внутривенного введения жидкости. В сложных случаях может быть оправдана установка в легочную артерию плавающего катетера для контроля давления заполнения камер сердца.
- Рекомендуется инотропная поддержка с использованием внутривенной инфузии допамина, добутамина [2 - 4].
Уровень убедительности рекомендаций IIa (Уровень достоверности доказательств C).
- Рекомендуется внутривенная инфузия норэпинефрина при выраженной артериальной гипотонии, который в этой ситуации предпочтительнее допамина [2 - 4].
Уровень убедительности рекомендаций IIb (Уровень достоверности доказательств B).
- Рекомендуется рассмотреть использование различных способов поддержки кровообращения в наиболее тяжелых рефрактерных случаях, при механических осложнениях ИМ [2 - 4].
Уровень убедительности рекомендаций IIb (Уровень достоверности доказательств C).
3.2.3.3. Нарушения ритма и проводимости сердца
- Рекомендуется восстановление синусового ритма при возникновении фибрилляции предсердий (ФП) в случаях, когда провоцирующий фактор или причина могут быть устранены (например, ишемия миокарда) [2 - 4].
Уровень убедительности рекомендаций IIa (Уровень достоверности доказательств C).
- Рекомендовано в/в введение бета-адреноблокаторов, дилтиазема или верапамила для уменьшения ЧСС у больных с сохраняющейся ФП, не имеющих проявлений острой СН. При необходимости в дальнейшем возможен переход на пероральный прием этих лекарственных средств [2 - 4].
Уровень убедительности рекомендаций I (Уровень достоверности доказательств A).
Комментарий: Бета-адреноблокаторы, верапамил и дилтиазем неэффективны в восстановлении синусового ритма и применяются для урежения ЧСС при сохраняющейся ФП.
- Рекомендуется в/в введение амиодарона или дигоксина для уменьшения ЧСС у больных с сохраняющейся ФП в сочетании с острой СН, артериальной гипотонией [2 - 4].
Уровень убедительности рекомендаций I (Уровень достоверности доказательств B).
- Рекомендуется немедленная электрическая кардиоверсия при невозможности адекватного контроля ЧСС с помощью медикаментозной терапии у больных с сохраняющейся ФП в сочетании с ишемией миокарда, артериальной гипотонией, выраженной СН [2 - 4].
Уровень убедительности рекомендаций I (Уровень достоверности доказательств C).
Комментарии: Энергии электрического разряда приведены в Приложении Г10.
- Рекомендуется в/в введение амиодарона при недавно возникшей ФП у стабильных больных со структурной болезнью сердца для восстановления синусового ритма.
Уровень убедительности рекомендаций I (Уровень достоверности доказательств A).
- Рекомендуется электрическая кардиоверсия/дефибрилляция у больных с устойчивой желудочковой тахикардией или фибрилляцией желудочков [2 - 4].
Уровень убедительности рекомендаций I (Уровень достоверности доказательств C).
- Рекомендуется в/в введение амиодарона у больных с рецидивирующей или рефрактерной к электрической кардиоверсии мономорфной желудочковой тахикардией [2 - 4].
Уровень убедительности рекомендаций IIa (Уровень достоверности доказательств C).
- Рекомендуется в/в введение лидокаина у больных с рецидивирующей или рефрактерной к электрической кардиоверсии мономорфной желудочковой тахикардией [2 - 4].
Уровень убедительности рекомендаций IIb (Уровень достоверности доказательств C).
- Рекомендуется трансвенозная стимуляция у больных рефрактерной к электрической кардиоверсии или часто рецидивирующей на фоне медикаментозного лечения мономорфной желудочковой тахикардией для устранения аритмии [2 - 4].
Уровень убедительности рекомендаций IIa (Уровень достоверности доказательств C).
- Рекомендуется в/в введение бета-адреноблокаторов или амиодарона у больных с полиморфной желудочковой тахикардией [2 - 4].
Уровень убедительности рекомендаций I (Уровень достоверности доказательств B для бета-адреноблокаторов, C для амиодарона).
- Рекомендуется срочная КАГ с намерением выполнить реваскуляризацию миокарда у больных с полиморфной желудочковой тахикардией в случаях, когда нельзя исключать ишемию миокарда [2 - 4].
Уровень убедительности рекомендаций I (Уровень достоверности доказательств C).
- Рекомендуется в/в введение лидокаина у больных с полиморфной желудочковой тахикардией [2 - 4].
Уровень убедительности рекомендаций IIb (Уровень достоверности доказательств C).
- Рекомендуется выявление и устранение электролитных нарушений, а также возможное введение магния у больных с полиморфной желудочковой тахикардией [2 - 4].
Уровень убедительности рекомендаций I (Уровень достоверности доказательств C).
- Рекомендуется подавляющая электрическая кардиостимуляция через катетер в правом желудочке или в/в инфузия изопротеренола у больных с полиморфной желудочковой тахикардией [2 - 4].
Уровень убедительности рекомендаций IIa (Уровень достоверности доказательств C).
- Рекомендуется в/в введение атропина у больных с синусовой брадикардией, сопровождающейся артериальной гипотонией, АВ блокадой II степени типа Мобитц II или АВ блокадой III степени с брадикардией, которая вызывает артериальную гипотонию или СН. При его неэффективности рекомендована временная электрическая кардиостимуляция [2 - 4].
Уровень убедительности рекомендаций I (Уровень достоверности доказательств C).
- Рекомендуется срочная КАГ с намерением выполнить реваскуляризацию миокарда у больных с синусовой брадикардией, сопровождающейся артериальной гипотонией, АВ блокадой II степени типа Мобитц II или АВ блокадой III степени с брадикардией, которая вызывает артериальную гипотонию или СН, не получивших реперфузионной терапии.
Уровень убедительности рекомендаций I (Уровень достоверности доказательств C).
- Рекомендуется оценить ФВ ЛЖ с помощью ЭхоКГ как минимум через 40 дней после ИМ у больных с ФВ ЛЖ ![]() 40% для оценки риска внезапной сердечной смерти и целесообразности имплантации кардиовертера-дефибриллятора [2 - 4].
40% для оценки риска внезапной сердечной смерти и целесообразности имплантации кардиовертера-дефибриллятора [2 - 4].
Уровень убедительности рекомендаций I (Уровень достоверности доказательств A).
4. Реабилитация
- Рекомендуется включение больных в программы по вторичной профилактике и реабилитации [2 - 4].
Уровень убедительности рекомендаций I (Уровень достоверности доказательств A).
Комментарий: Правильно построенная программа физической и психологической реабилитации способствует повышению приверженности к медикаментозному лечению и мероприятиям по изменению образа жизни, включающим диету, регулярные физические нагрузки и отказ от курения. После определения индивидуальной переносимости физической нагрузки и оценки связанного с ней риска рекомендуется разработать программу реабилитации, при возможности включающую регулярные аэробные физические нагрузки (тренировки) как минимум 3 раза в неделю продолжительностью как минимум по 30 мин. Больных с малоподвижным образом жизни следует активно стимулировать к началу программ физической реабилитации с нагрузками небольшой интенсивности.
- Рекомендуется использование программ реабилитации, основанных на регулярной физической активности [2 - 4].
Уровень убедительности рекомендаций I (Уровень достоверности доказательств B).
5. Профилактика
- Рекомендуется модификация факторов риска и изменение стиля жизни (диета, адекватная физическая нагрузка), отказ от курения и неопределенно долгое (при отсутствии побочных эффектов фактически пожизненное) использование несколько групп лекарственных средств [2 - 4].
Уровень убедительности рекомендаций I (Уровень достоверности доказательств A).
Комментарии: Подходы к вторичной профилактике представлены в Приложении Г11.
6. Дополнительная информация, влияющая на течение и исход заболевания
Организация системы оказания помощи
- Рекомендуется оказание догоспитальной помощи бригадой Скорой медицинской помощи со специально обученным персоналом, оснащенная электрокардиографом (и при необходимости телеметрией), способная начать необходимое лечение, включая тромболитическую терапию [2 - 4].
Уровень убедительности рекомендаций I (Уровень достоверности доказательств B).
Комментарии: Особенности догоспитального лечения ИМпST изложены в приложении Г8.
- Рекомендуется создание региональной системы оказания медицинской помощи, обеспечивающей быстрое и эффективное реперфузионное лечение ИМпST, организованное таким образом, чтобы максимальному числу больных было доступно первичное ЧКВ [2 - 4].
Уровень убедительности рекомендаций I (Уровень достоверности доказательств B).
- Рекомендовано наличие в лечебных учреждениях, выполняющих первичное ЧКВ, службы, работающей 24 часа 7 дней в неделю и позволяющей начать вмешательство как можно быстрее, в пределах 60 минут после первого контакта больного с медицинским работником [2 - 4].
Уровень убедительности рекомендаций I (Уровень достоверности доказательств B).
- Рекомендуется, чтобы все подразделения, вовлеченные в лечение ИМпST, имели письменно изложенный протокол лечения заболевания, согласованный с региональной структурой оказания помощи подобным больным [2 - 4].
Уровень убедительности рекомендаций I (Уровень достоверности доказательств C).
- Рекомендуется, чтобы больные, поступившие для первичного ЧКВ, доставлялись напрямую в ангиографическую лабораторию, минуя все другие подразделения стационара [2 - 4].
Уровень убедительности рекомендаций IIa (Уровень достоверности доказательств B).
Критерии оценки качества медицинской помощи
N
Критерий качества
Уровень достоверности доказательств
Уровень убедительности рекомендаций
1
Выполнено ЭКГ в течение 10 мин на месте первого контакта с медицинским работником
I
A
2
Выполнена определение уровня биохимических маркеров повреждения кардиомиоцитов в крови
I
A
3
Проведена стратификации риска неблагоприятного исхода на этапе диагностики
I
A
4
Проведен учет временных интервалов от момента обращения за медицинской помощью до начала реперфузионного лечения
I
B
5
Выполнено первичное ЧКВ в первые 120 мин после контакта с медицинским работником
I
A
6
Выполнена ТЛТ в первые 30 мин после контакта с медицинским работником
I
B
7
Выполнена реперфузионная терапия в первые 12 часов от начала симптомов
I
A
8
Выполнено лечение АСК**
I
A
9
Проведено лечение пероральным ингибитором РгY12-рецепторов тромбоцитов (тикагрелор или клопилогрел**)
I
A
10
Выполнено использование антикоагулянта
I
A
11
Выполнено лечение ингибиторами АПФ или блокаторами ангиотензиновых рецепторов у больных с ФВ ЛЖ ФВ ![]() 40% или с клиническими проявлениями СН
40% или с клиническими проявлениями СН
I
A
12
Выполнено лечение бета-адреноблокаторами у больных с ФВ ЛЖ ФВ ![]() 40% или с клиническими проявлениями СН
40% или с клиническими проявлениями СН
I
A
13
Проведено лечение высокой дозы статина
I
A
14
Выполнено ультразвуковое исследование сердца с оценкой ФВ ЛЖ до выписки из стационара
I
A
15
Выполнено включение больных в программу по вторичной профилактике и реабилитации
I
B
Список литературы
1. Thygesen К., Alpert J.S., Jaffe A.S. et al. ESC Committee for Practice Guidelines (CPG). Third universal definition of myocardial infarction. Eur Heart J 2012; 33: 2551 - 2567.
2. Руда М.Я., Аверков О.В., Голицын С.П., Грацианский Н.А., Комаров А.Л., Панченко Е.П., Певзнер Д.В., Явелов И.С. Диагностика и лечение больных острым инфарктом миокарда с подъемами сегмента ST электрокардиограммы. Клинические рекомендации. Разработаны по поручению Минздрава России, утверждены Обществом специалистов по неотложной кардиологии и профильной комиссией по кардиологии. Кардиологический вестник 2014, том IX, N 4: 3 - 60.
3. Steg P.G., James S.K., Atar D. et al. ESC Guidelines for the management of acute myocardial infarction in patients presenting with ST-segment elevation. The Task Force on the management of ST-segment elevation acute myocardial infarction of the European Society of Cardiology (ESC). Eur Heart J 2012; 33: 2569 - 2619.
4. O"Gara P.T., Kushner F.G., Ascheim D.D., et al. 2013 ACCF/AHA Guideline for the Management of ST-elevation Myocardial Infarction. A Report of the American College of Cardiology Foundation/American Heart Association Task Force on Practice Guidelines. JACC 2013; 61: 485 - 510.
5. Roffi M., Patrono C., Collet J.P., et al. 2015 ESC Guidelines for the management of acute coronary syndromes in patients presenting without persistent ST-segment elevation: Task Force for the management of acute coronary syndromes in patients presenting without persistent ST-segment elevation of the European Society of Cardiology (ESC). Eur Heart J 2016; 37: 267 - 315.
6. Levine G.N., Bates E.R., Blankenship J.C., et al. 2015 ACC/AHA/SCAI Focused Update on Primary Percutaneous Coronary Intervention for Patients With ST-Elevation Myocardial Infarction: An Update of the 2011 ACCF/AHA/SCAI Guideline for Percutaneous Coronary Intervention and the 2013 ACCF/AHA Guideline for the Management of ST-Elevation Myocardial Infarction: A Report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines and the Society for Cardiovascular Angiography and Interventions. Circulation 2016; 133: 1135 - 1147.
Приложение А1
СОСТАВ РАБОЧЕЙ ГРУППЫ
Авторы (рабочая группа по подготовке текста рекомендаций)
Руда М.Я. (председатель), проф., руководитель отдела неотложной кардиологии ФГБУ "Российский кардиологический научно-производственный комплекс" Министерства здравоохранения Российской Федерации, Лауреат Госпремии России, Президент Общества специалистов по неотложной кардиологии.
Аверков О.В., д.м.н., руководитель сосудистого центра, заместитель главного врача, ГКБ им. О.М. Филатова (г. Москва).
Голицын С.П., проф., руководитель отдела клинической электрофизиологии и рентгенохирургических методов лечения нарушений ритма сердца, ФГБУ "Российский кардиологический научно-производственный комплекс" Министерства здравоохранения Российской Федерации.
Грацианский Н.А., проф., руководитель лаборатории клинической кардиологии ФГБУ "Федеральный научно-клинический центр физико-химической медицины Федерального медико-биологического агентства".
Комаров А.Л., д.м.н., ведущий научный сотрудник лаборатории клинических проблем атеротромбоза, ФГБУ "Российский кардиологический научно-производственный комплекс" Министерства здравоохранения Российской Федерации.
Панченко Е.П., проф., руководитель лаборатории клинических проблем атеротромбоза, ФГБУ "Российский кардиологический научно-производственный комплекс" Министерства здравоохранения Российской Федерации.
Певзнер Д.В., к.м.н., врач-кардиолог отдела неотложной кардиологии, ФГБУ "Российский кардиологический научно-производственный комплекс" Министерства здравоохранения Российской Федерации.
Явелов И.С., д.м.н., ведущий научный сотрудник отдела клинической кардиологии и молекулярной генетики, ФГБУ "ГНИЦ профилактической медицины" Министерства Здравоохранения Российской Федерации; профессор кафедры клинической фармакологии РНИМУ им. Н.И. Пирогова.
Комитет экспертов
д.м.н. Аверков О.В. (Москва), академик РАМН, проф. Алекян Б.Г. (Москва), проф. Аронов Д.М. (Москва), проф. Архипов М.В. (Екатеринбург), член-корр. РАН, проф. Барбараш О.Л. (Кемерово), проф. Белялов Ф.И. (Иркутск), проф. Болдуева С.А. (Санкт-Петербург), член-корр. РАН, проф. Бойцов С.А. (Москва), проф. Васильева Е.Ю. (Москва), проф. Габинский Я.Л. (Екатеринбург), проф. Галявич А.С. (Казань), проф. Говорин А.В. (Чита), проф. Гиляревский С.Р. (Москва), проф. Голицын С.П. (Москва), проф. Грацианский Н.А. (Москва), проф. Гринштейн Ю.И. (Красноярск), проф. Довгалевский П.Я. (Саратов), к.м.н. Ерегин С.Я. (Ярославль), проф. Затейщиков Д.А. (Москва), академик РАМН, проф. Карпов Р.С. (Томск), проф. Карпов Ю.А. (Москва), д.м.н. Комаров А.Л. (Москва), проф. Космачева Е.Д. (Краснодар), проф. Коц Я.И. (Оренбург), проф. Куимов А.Д. (Новосибирск), проф. Лопатин Ю.М. (Волгоград), проф. Марков В.А. (Томск), академик РАМН, проф. Мартынов А.И. (Москва), академик РАМН, проф. Моисеев В.С. (Москва), академик РАМН, проф. Оганов Р.Г. (Москва), проф. Панченко Е.П. (Москва), к.м.н. Певзнер Д.В. (Москва), проф. Перепеч Н.Б. (Санкт-Петербург), проф. Репин А.Н. (Томск), проф. Руда М.Я. (Москва), проф. Самко А.Н. (Москва), проф. Синицын В.Е. (Москва), д.м.н. Староверов И.И. (Москва), проф. Сулимов В.А. (Москва), проф. Сыркин А.Л. (Москва), проф. Терещенко С.Н. (Москва), проф. Туев А.В. (Пермь), д.м.н. Хрипун А.В. (Ростов-на-Дону), проф. Хрусталев О.А. (Ярославль), академик РАН, проф. Чазов Е.И. (Москва), академик РАН, проф. Чазова И.Е. (Москва), проф. Шалаев С.В. (Тюмень), проф. Шальнова С.А. (Москва), проф. Шпектор А.В. (Москва), д.м.н. Явелов И.С. (Москва), к.м.н. Яковлев А.Н. (Санкт-Петербург), проф. Якушин С.С. (Рязань).
Члены рабочей группы не имеют конфликта интересов.
Приложение А2
МЕТОДОЛОГИЯ РАЗРАБОТКИ КЛИНИЧЕСКИХ РЕКОМЕНДАЦИЙ
В основе рекомендаций лежат не только достижения отечественной медицины, но и результаты крупных международных кооперативных клинических исследований, метаанализов, регистров, которые являются основой и для других национальных и международных рекомендаций. Там, где это возможно, авторы пытались сделать отечественные рекомендации как можно более близкими к международным. Вместе с тем авторы старались учесть некоторые отличия и особенности практики оказания помощи больным с ОКС в нашей стране. Это касается и использования некоторых препаратов, и оценки эффективности методов лечения.
Целевая аудитория данных клинических рекомендаций:
1. Врач-кардиолог;
2. Врач анестезиолог-реаниматолог;
3. Врач скорой медицинской помощи;
4. Врач терапевт;
5. Врач общей практики.
Таблица П1. Уровни убедительности рекомендаций
Уровень
Определение
Предлагаемая формулировка
I
Данные и/или всеобщее согласие, что конкретный метод лечения или процедура полезна, эффективна, имеет преимущества
Рекомендуется/показан
II
Противоречивые данные и/или расхождение мнений о пользе/эффективности конкретного метода лечения или процедуры
IIa
Большинство данных/мнений говорит о пользе/ эффективности
Целесообразно применять
IIb
Данные/мнения о пользе/эффективности противоречивы
Можно применять
III
Данные и/или всеобщее согласие, что конкретный метод лечения или процедура не являются полезной или эффективной, а в некоторых случаях могут приносить вред
Не рекомендуется
Таблица П2. Уровни достоверности доказательств
A
Данные многочисленных рандомизированных клинических исследований или метаанализов
B
Данные одного рандомизированного клинического исследования или крупных нерандомизированных исследований
C
Согласованное мнение экспертов и/или небольшие исследования, ретроспективные исследования, регистры
Порядок обновления клинических рекомендаций
Рекомендации обновляются рабочей группой при появлении существенных изменений в подходах к ведению больных ИМпST, но не реже 1 раза в 3 года.
Приложение А3
СВЯЗАННЫЕ ДОКУМЕНТЫ
1. Приказ Министерства здравоохранения РФ от 1 июля 2015 г. N 405ан "Об утверждении стандарта специализированной медицинской помощи при остром инфаркте миокарда (с подъемом сегмента ST электрокардиограммы)".
2. Приказ Минздрава России от 05.07.2016 N 457н "Об утверждении стандарта скорой медицинской помощи при остром трансмуральном инфаркте миокарда" (Зарегистрировано в Минюсте России 22.07.2016 N 42959).
КР400. Хронический болевой синдром (ХБС) у взрослых пациентов, нуждающихся в паллиативной медицинской помощи (http://cr.rosminzdrav.ru/#!/schema/708).
Приложение Б
АЛГОРИТМЫ ВЕДЕНИЯ ПАЦИЕНТА
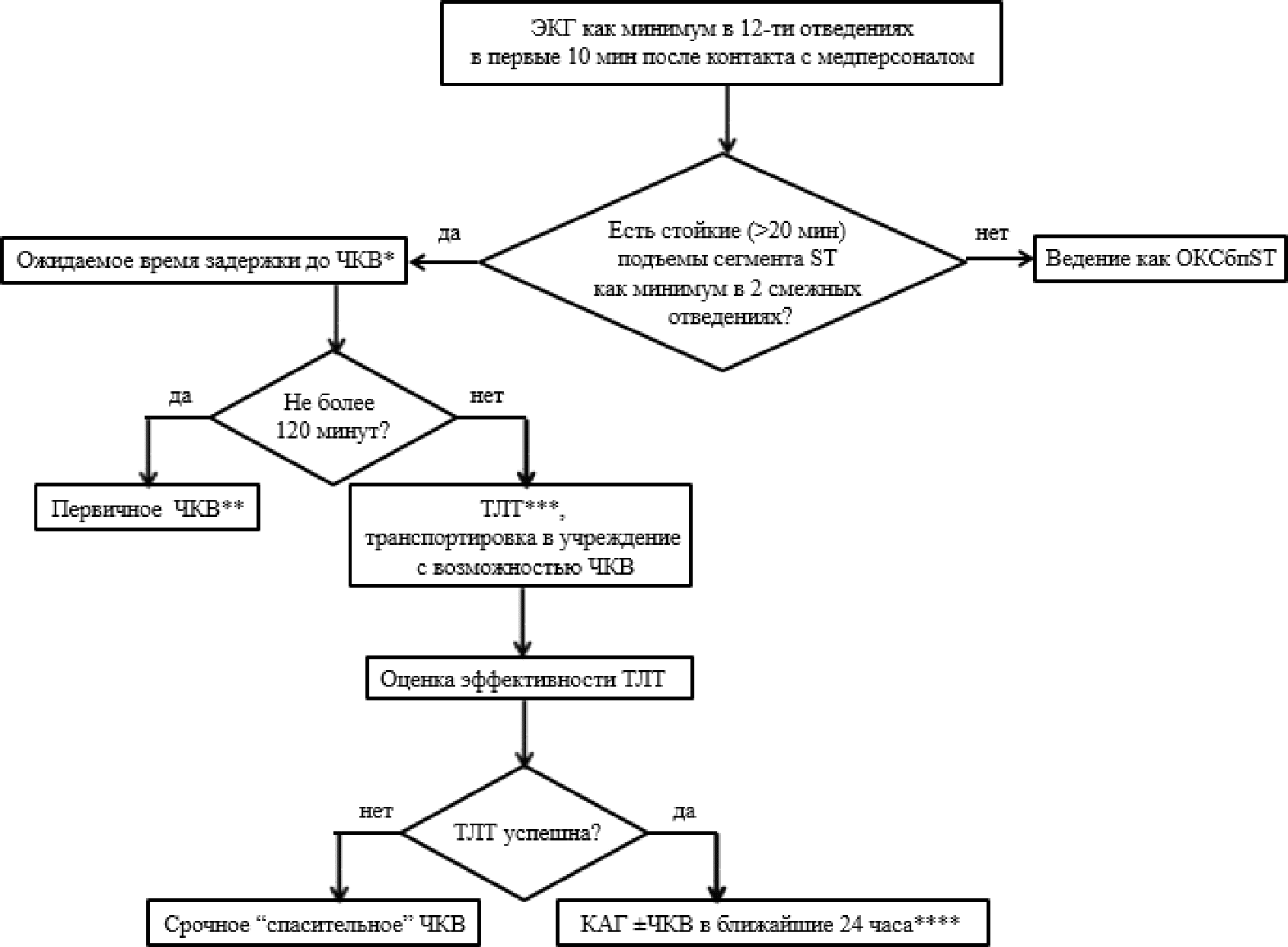
Примечания: КАГ - коронарная ангиография; ТЛТ тромболитическая терапия; ЧКВ - чрескожное коронарное вмешательство (как правило со стентированием).
--------------------------------
<*> От первого контакта с медицинским работником.
<**> Предпочтительно в первые 60 мин и максимум в первые 90 мин от первого контакта с медицинским работником, предпочтительно в учреждениях с программой выполнения первичного ЧКВ 24 часа 7 дней в неделю.
<***> Предпочтительно на догоспитальном этапе, в течение 30 мин от первого контакта с медицинским работником.
<****> У стабильных больных предпочтительно через 3 - 24 часа после успешной ТЛТ.
Приложение В
ИНФОРМАЦИЯ ДЛЯ ПАЦИЕНТОВ
Инфаркт миокарда - гибель участка сердечной мышцы из-за недостаточной доставки к ней кислорода. В большинстве случаев это происходит из-за внезапно возникшей закупорки крупной коронарной артерии тромбом, который обычно возникает на поверхности разорвавшейся атеросклеротической бляшки. В ранние сроки инфаркта миокарда высока вероятность возникновения серьезных и угрожающих жизни осложнений. Кроме того, при быстром и качественном восстановлении просвета коронарной артерии удается спасти существенную часть сердечной мышцы и за счет этого уменьшить опасность неблагоприятного течения заболевания в будущем. Поэтому важнейшее значение имеет быстрое выявление признаков развивающегося инфаркта миокарда и своевременное обращение за медицинской помощью. На практике это означает, что при появлении определенных симптомов необходимо срочно вызвать бригаду Скорой медицинской помощи. Для инфаркта миокарда характерного возникновение боли или дискомфорта за грудиной, которые не проходят в покое и после приема нитроглицерина. Эти ощущения могут распространяться на шею, нижнюю челюсть, левую руку, под левую лопатку, в верхние отделы живота. Разобраться в ситуации и решить, что делать дальше, может специально обученный медицинский работник. Он зарегистрирует электрокардиограмму и, если результат укажет на прекращение кровотока по крупной коронарной артерии, выберет способ его восстановления. Это может быть, как немедленное введение лекарственного средства, разрушающего тромбы, так и срочная транспортировка в лечебное учреждение, где проходимость коронарной артерии будет восстановлена механическим способом и в сосуд установят специально разработанный каркас (стент). В любом случае из-за опасности серьезных осложнений лечение острого инфаркта миокарда проводится в специально созданных подразделениях лечебных учреждений.
Инфаркт миокарда - как правило проявление прогрессирования атеросклероза, которые развивается во всех артериях человека. Поэтому после выписки повышенная угроза повторного возникновения осложнений, связанных с нарушением целостности атеросклеротических бляшек, приводящим к тромбозу, будет сохраняться долго. Поэтому очень важно не прекращать лечение, начатое в стационаре, и сосредоточить усилия на устранении факторов, способствующих прогрессированию атеросклероза (бросить курить, обеспечить регулярную физическую активность, соблюдение диеты, разработанной для таких случаев, избавиться от избыточной массы тела, поддерживать низкие значения холестерина в крови с помощью статинов, обеспечить стойкую нормализацию АД при наличии артериальной гипертонии, поддерживать нормальный уровень сахара в крови при наличии сахарного диабета). Кроме того, при обширном поражении сердечной мышцы и/или осложнениях инфаркта миокарда требуется дополнительное лечение. Известно, что преждевременное прекращение приема необходимых препаратов существенно увеличивает риск возникновения повторного инфаркта миокарда и смерти от ишемической болезни сердца. Соответственно, этого делать нельзя, не посоветовавшись с врачом.
Приложение Г
Приложение Г1
КРИТЕРИИ ОИМ
Приложение Г2
ОСОБЕННОСТИ БИОХИМИЧЕСКОЙ <...>
Приложение Г3
КЛИНИЧЕСКАЯ КЛАССИФИКАЦИЯ ТИПОВ ИМ
Тип 1. ИМ, развившийся без видимых причин (спонтанно), в результате первичного нарушения коронарного кровотока, обусловленного образованием эрозии, разрыва, трещины или диссекции АБ с появлением тромба в просвете коронарной артерии.
Тип 2. ИМ, развившийся в результате ишемии, связанной с повышением потребности миокарда в кислороде и/или уменьшения его доставки к миокарду, например, при спазме или эмболии КА, анемии, нарушениях ритма сердца, анемии, дыхательной недостаточности, АГ или гипотензии.
Тип 3. Сердечная смерть на фоне симптомов, позволяющих заподозрить ишемию миокарда, у больных с предположительно остро возникшим подъемом сегмента ST или остро возникшей блокадой ЛНПГ, в случаях, когда летальный исход наступил до появления возможности забора образцов крови или раньше, чем отмечается повышение уровня биохимических маркеров некроза в крови.
Тип 4а. ИМ, связанный с процедурой ЧКВ.
Тип 4б. ИМ, связанный с тромбозом коронарного стента, документированным при КАГ или патологоанатомическом исследовании.
Тип 5. ИМ, связанный с операцией КШ.
Приложение Г4
ПРИЧИНЫ ПОВЫШЕНИЯ УРОВНЯ СЕРДЕЧНЫХ ТРОПОНИНОВ В КРОВИ
Повреждение кардиомиоцитов, связанное с первичным (спонтанным) острым нарушением коронарного кровотока
- Разрыв атеросклеротической бляшки
- Образование тромба в просвете коронарной артерии
Повреждение кардиомиоцитов, связанное с ишемией миокарда, возникшей из-за повышения потребности миокарда в кислороде и/или уменьшения его доставки к миокарду
- Тахи- или брадиаритмии, блокада сердца.
- Расслоение аорты или тяжелый порок аортального клапана.
- Гипертрофическая кардиомиопатия.
- Кардиогенный, гиповолемический или септический шок.
- Тяжелая дыхательная недостаточность.
- Выраженная анемия.
- АГ.
- Спазм коронарной артерии.
- Эмболия в коронарную артерию или васкулит.
- Дисфункция эндотелия коронарных артерий без существенного обструктивного коронарного атеросклероза.
Повреждение кардиомиоцитов, не связанное с ишемией миокарда
- Травма сердца (контузия, операция, абляция, ЭС, разряды дефибриллятора и пр.).
- Воспалительные заболевания (миокардит, вовлечение миокарда при эндокардите или перикардите).
- Кардиотоксическое воздействие лекарств и токсинов.
Повреждение миокарда вследствие нескольких причин или неустановленной этиологии
- СН (острая и хроническая).
- Стрессорная кардиомиопатия (Такоцубо).
- Тяжелая ТЭЛА или ЛГ.
- Сепсис и крайне тяжелое состояние больного.
- Почечная недостаточность.
- Тяжелое острое неврологическое заболевание (например, инсульт,...
Приложение Г5
ЗАБОЛЕВАНИЯ И СОСТОЯНИЯ, ЗАТРУДНЯЮЩИЕ ЭКГ
(Не приводится)
Приложение Г11
ВТОРИЧНАЯ ПРОФИЛАКТИКА ИМ
Вмешательство
Цель
Отказ от курения
Полное прекращение курения. Избегать пассивного курения.
Нормализация АД
АД должно быть < 140 (и не ниже 110)/90 мм рт. ст). Для медикаментозной коррекции АД предпочтительны бета-адреноблокаторы и/или иАПФ.
Нормализация МТ
ИМТ 18,5 - 24,9 кг/м2 (Ограничение калорий при ИМТ > 30 кг/м). Окружность талии: для женщин < 80 - 88 см, для мужчин < 94 - 102 см
Контролируемые ФН
При отсутствии противопоказаний - аэробная физическая активность умеренной интенсивности, по крайней мере, в течение 30 мин не менее 5 дней в неделю. Показано участие в программах по физической реабилитации.
Нормализация липидного обмена
Снижение ХС ЛНП < 70 мг/дл (1,8 ммоль/л).
Препаратами выбора для снижения уровня ХС являются статины, которые следует использовать неопределенно долго.
Лечение СД
Уровень HbA1c ![]() 7,0%.
7,0%.
Антиагреганты
АСК** 75 - 100 мг 1 раз/сут неопределенно долго в сочетании с клопидогрелом** 75 мг 1 раз/сут или тикагрелором 90 мг 2 раза/сут вплоть до 1 года после ЧКВ со стентированием (с обязательным минимумом в 1 месяц после установки голометаллического стента и 3 - 6 месяцев после установки стента, выделяющего лекарства). После тромболитической терапии и у больных, не получивших реперфузионного лечения, вплоть до 1 года с обязательным минимумом 14 дней - 1 месяц (вплоть до выписки из стационара). При невозможности применения АСК** из-за аллергии или возникновения выраженных желудочно-кишечных расстройств может рассматриваться неопределенно долгий прием клопидогрела**.
Антикоагулянты
У больных с показаниями к длительному применению антикоагулянтов следует использовать сочетание АСК** с антагонистом витамина K (варфарином**) с целевыми значениями МНО 2,5 - 3 или монотерапию антагонистом витамина K с целевым МНО 2,5 - 3,5 (при высоком риске кровотечения 2 - 3).
После коронарного стентирования у больных с показаниями к длительному применению антикоагулянтов в течение 1 - 6 месяцев использовать тройную антитромботическую терапию (сочетание АСК**, клопидогрела** и антагониста витамина K с целевым МНО 2 - 2,5).
У отдельных больных с низким риском кровотечений, не имеющих показаний к длительному использованию антикоагулянтов, может быть оправданным сочетание АСК**, клопидогрела** и низкой дозы рикароксабана** (2,5 мг 2 раза/сут)
Блокаторы бета-адренергических рецепторов
У больных, не имеющих противопоказаний, могут использоваться неопредленно долго, в особенности при сниженной сократимости ЛЖ. Предпочтение отдается препаратам селективного действия.
Ингибиторы АПФ
Следует использовать у неопределенно у всех больных, перенесших ИМпST и не имеющих противопоказаний к иАПФ. Предпочтение следует отдавать лекарственным средствам и дозам с доказанным положительным влиянием на прогноз (прежде всего - на смертность) у больных, перенесших ИМ.
Блокаторы рецептора ангиотензина II
У больных с клиническими проявлениями СН и/или ФВ ![]() 40% вместо иАПФ может использоваться валсартан, особенно если имеется непереносимость иАПФ.
40% вместо иАПФ может использоваться валсартан, особенно если имеется непереносимость иАПФ.
Антагонисты альдостерона
У больных с ФВ ![]() 40% в сочетании с признаками СН или СД следует использовать эплеренон при условии, что уровень креатинина в крови у мужчин < 2,5 мг/дл (220 мкмоль/л), < 2,0 мг/дл (177 мкмоль/л) у женщин, а уровень калия к крови < 5 ммоль/л. У принимающих эплеренон необходимо регулярно контролировать уровень калия в крови. Альтернативой эплеренону может быть спиронолактон**.
40% в сочетании с признаками СН или СД следует использовать эплеренон при условии, что уровень креатинина в крови у мужчин < 2,5 мг/дл (220 мкмоль/л), < 2,0 мг/дл (177 мкмоль/л) у женщин, а уровень калия к крови < 5 ммоль/л. У принимающих эплеренон необходимо регулярно контролировать уровень калия в крови. Альтернативой эплеренону может быть спиронолактон**.
