<Письмо> ФФОМС от 27.05.2013 N 4269/21-и
ФЕДЕРАЛЬНЫЙ ФОНД ОБЯЗАТЕЛЬНОГО МЕДИЦИНСКОГО СТРАХОВАНИЯ
ПИСЬМО
от 27 мая 2013 г. N 4269/21-и
Федеральный фонд обязательного медицинского страхования направляет для использования в работе "Внедрение в субъектах Российской Федерации эффективных механизмов вознаграждения медицинских организаций за счет средств нормированного страхового запаса территориальных фондов обязательного медицинского страхования, обеспечивающих повышение уровня качества и доступности медицинской помощи".
Председатель
Н.Н.СТАДЧЕНКО
Приложение
ФЕДЕРАЛЬНЫЙ ФОНД ОБЯЗАТЕЛЬНОГО МЕДИЦИНСКОГО СТРАХОВАНИЯ
ВНЕДРЕНИЕ
В СУБЪЕКТАХ РОССИЙСКОЙ ФЕДЕРАЦИИ ЭФФЕКТИВНЫХ
МЕХАНИЗМОВ ВОЗНАГРАЖДЕНИЯ МЕДИЦИНСКИХ ОРГАНИЗАЦИЙ
ЗА СЧЕТ СРЕДСТВ НОРМИРОВАННОГО СТРАХОВОГО ЗАПАСА
ТЕРРИТОРИАЛЬНЫХ ФОНДОВ ОБЯЗАТЕЛЬНОГО МЕДИЦИНСКОГО
СТРАХОВАНИЯ, ОБЕСПЕЧИВАЮЩИХ ПОВЫШЕНИЕ УРОВНЯ
КАЧЕСТВА И ДОСТУПНОСТИ МЕДИЦИНСКОЙ ПОМОЩИ
РЕКОМЕНДАЦИИ
для территориальных фондов обязательного медицинского
страхования, медицинских организаций, страховых
медицинских организаций
Рекомендации по внедрению в субъектах Российской Федерации эффективных механизмов вознаграждения медицинских организаций за счет средств нормированного страхового запаса территориальных фондов обязательного медицинского страхования как фактора, обеспечивающего повышение уровня качества и доступности медицинской помощи, разработаны в соответствии с приказом Федерального фонда обязательного медицинского страхования от 1 декабря 2010 года N 227 "О Порядке использования средств нормированного страхового запаса территориального фонда обязательного медицинского страхования".
В рекомендациях представлена краткая информация о показателях, используемых для оценки деятельности медицинских организаций, и методах учета региональных особенностей при формировании их системы, перечень показателей, релевантных для оценки эффективности деятельности медицинских организаций, методика оценки деятельности медицинских организаций, методические подходы к стимулированию медицинских организаций, обеспечивших наилучшие показатели эффективности реализации территориальной программы обязательного медицинского страхования, планирование эффективности реализации территориальной программы обязательного медицинского страхования на региональном уровне и в медицинской организации.
Рекомендации подготовлены на основе научно-исследовательской работы по теме "Разработка методики вознаграждения медицинских организаций за счет средств нормированного страхового запаса территориальных фондов обязательного медицинского страхования как фактора, обеспечивающего повышение уровня качества и доступности медицинской помощи", выполненной Фондом "Институт экономической политики имени Е.Т. Гайдара", научно-исследовательской работы по теме "Разработка методических рекомендаций по повышению эффективности реализации территориальных программ обязательного медицинского страхования", выполненной Некоммерческим партнерством Центр инноваций и высоких технологий "Концепт".
1. Введение
В целях увеличения заинтересованности медицинских организаций в повышении эффективности своей деятельности и создания предпосылок для роста уровня качества и доступности медицинской помощи целесообразно внедрение в субъектах Российской Федерации механизмов вознаграждения медицинских организаций за счет средств нормированного страхового запаса территориальных фондов обязательного медицинского страхования.
Настоящие Рекомендации адресованы специалистам территориальных фондов обязательного медицинского страхования, руководителям и персоналу медицинских организаций, страховых медицинских организаций, работающим в сфере обязательного медицинского страхования.
Настоящие Рекомендации разработаны в соответствии с действующей нормативной правовой базой в сфере здравоохранения, регламентирующей внедрение механизмов вознаграждения медицинских организаций за счет средств нормированного страхового запаса территориальных фондов обязательного медицинского страхования. Нормативная правовая база для разработки и внедрения механизмов вознаграждения медицинских организаций представлена Правилами обязательного медицинского страхования, утвержденными приказом Министерства здравоохранения и социального развития Российской Федерации от 28 февраля 2011 года N 158н "Об утверждении Правил обязательного медицинского страхования", приказом Федерального фонда обязательного медицинского страхования от 1 декабря 2010 года N 227 "О Порядке использования средств нормированного страхового запаса территориального фонда обязательного медицинского страхования", методическими рекомендациями по расчету статистических показателей здоровья населения и деятельности организаций здравоохранения, утвержденными Министерством здравоохранения и социального развития 24 мая 2005 года, ежегодно утверждаемой постановлением Правительства Российской Федерации Программой государственных гарантий, Федеральным законом от 8 мая 2010 года N 83-ФЗ "О внесении изменений в отдельные законодательные акты Российской Федерации в связи с совершенствованием правового положения государственных (муниципальных) учреждений", а также рядом иных федеральных нормативных правовых актов, затрагивающих вопросы качества и доступности медицинской помощи.
В настоящее время государственная политика в сфере охраны здоровья граждан направлена на обеспечение доступности и качества медицинской помощи на основе оптимизации организации и повышения эффективности отрасли, в том числе деятельности медицинских организаций в сфере обязательного медицинского страхования.
В соответствии с Федеральным законом от 29 ноября 2010 года N 326-ФЗ "Об обязательном медицинском страховании в Российской Федерации" в период 2011 - 2013 годов в каждом субъекте Российской Федерации осуществляется реализация региональных программ модернизации здравоохранения. Основными задачами указанных программ являются реновация имеющейся инфраструктуры учреждений здравоохранения и медицинского оборудования, необходимого для проведения лечебно-диагностических мероприятий, оптимизация информационного обмена в сфере здравоохранения, а также технологического процесса оказания медицинской помощи. Проведенные до 2013 года мероприятия уже позволили обеспечить в медицинских организациях условия для оказания медицинской помощи в соответствии с федеральными порядками и стандартами, а также для повышения эффективности деятельности медицинских организаций в сфере обязательного медицинского страхования.
В период реализации программ модернизации была обеспечена тенденция к снижению объемов затратной стационарной и скорой медицинской помощи и увеличению объемов амбулаторно-поликлинической помощи и объемов работы дневных стационаров. В 2012 году по сравнению с 2010 годом отмечено уменьшение количества больных, пролеченных в стационарах, с 31,0 млн. до 30,2 млн. (снижение на 2,6%), снижение случаев оказания скорой медицинской помощи с 48,0 млн. вызовов до 47,0 млн. вызовов (снижение на 2,1%), одновременно увеличилось количество посещений амбулаторно-поликлинических учреждений с 1331,4 млн. до 1371,4 млн. (увеличение на 3%), количество пациентов, получивших медицинскую помощь в дневных стационарах, - с 6,7 млн. до 7,1 млн. (увеличение на 6%).
Предусмотренные в региональных программах модернизации здравоохранения мероприятия по поэтапному переходу на одноканальное финансирование здравоохранения преимущественно через систему обязательного медицинского страхования позволили обеспечить:
- повышение в медицинских организациях доступности и качества медицинской помощи за счет реализации принципа "деньги следуют за пациентом";
- создание конкурентной среды среди медицинских организаций, обеспечение выбора пациентом учреждения здравоохранения и врача;
- повышение эффективности деятельности медицинских организаций, расширение самостоятельности руководителей;
- усиление заинтересованности в развитии ресурсосберегающих технологий, внедрении технологий финансового и экономического менеджмента;
- вертикаль финансирования территориальных программ обязательного медицинского страхования, прозрачность и эффективный контроль за движением денежных средств;
- усиление возможностей оптимизации системы оказания медицинской помощи.
Реализованные совместно органами исполнительной власти субъектов Российской Федерации и территориальными фондами обязательного медицинского страхования в период 2011 - 2012 годов мероприятия по реструктуризации сети оказания медицинской помощи, приведению ресурсного обеспечения (материально-технической базы, кадрового потенциала) учреждений здравоохранения в соответствие со стандартами и порядками, внедрению эффективных способов оплаты медицинской помощи, в том числе систем оплаты труда медицинских работников, ориентированных на результаты их деятельности, стали основой для формирования качественно новой Программы государственных гарантий бесплатного оказания гражданам медицинской помощи на 2013 год, в том числе базовой программы обязательного медицинского страхования.
Постановлением Правительства Российской Федерации от 22 октября 2012 года N 1074 "О программе государственных гарантий бесплатного оказания гражданам медицинской помощи на 2013 год и на плановый период 2014 и 2015 годов" установлен ряд новых положений, предусматривающих условия для дальнейших структурных преобразований в системе оказания медицинской помощи, в том числе по базовой программе обязательного медицинского страхования, и повышения эффективности деятельности медицинских организаций:
1) перераспределение объемов бесплатной медицинской помощи:
- перенос объемов стационарной медицинской помощи на амбулаторный этап ее оказания (поликлиники, дневные стационары);
- расширение медицинских услуг при профилактических мероприятиях, включая посещения центров здоровья, посещения в связи с диспансеризацией;
- выделение норматива объемов паллиативной помощи в амбулаторных и стационарных условиях;
- сохранение неизменным на весь период 2013 - 2015 годов норматива объема скорой медицинской помощи при увеличении объемов неотложной медицинской помощи, оказываемой в амбулаторных условиях;
2) конкретизация требований к территориальным программам обязательного медицинского страхования в отношении выбора способа оплаты, ориентированного на результат:
- установление эффективных способов оплаты медицинской помощи в амбулаторных условиях (по подушевому нормативу финансирования на прикрепившихся лиц, за медицинскую услугу, посещение, законченный случай, в том числе при их сочетании, с элементами межучрежденческих взаиморасчетов); в стационарах дневного и круглосуточного пребывания (за законченный случай, в том числе по клинико-статистическим группам заболеваний), а также при оплате скорой медицинской помощи (за вызов, по подушевому нормативу финансирования, в том числе при их сочетании);
- исключение неэффективных способов оплаты стационарной медицинской помощи (оплата по среднепрофильному койко-дню);
3) установление дополнительных критериев доступности и качества медицинской помощи, обеспечивающих комплексную оценку реализации в субъектах Российской Федерации территориальных программ государственных гарантий бесплатного оказания медицинской помощи, включающие территориальные программы обязательного медицинского страхования, с учетом уровня:
- доступности скорой медицинской помощи (количество вызовов в расчете на одного жителя, соблюдение времени доезда бригады скорой медицинской помощи после вызова до 20 минут);
- профилактической работы среди детей (полнота охвата профилактическими осмотрами, показатели эффективности диспансеризации детей);
- рационального и целевого использования коечного фонда (показатели госпитализации населения, в том числе в экстренной форме, средняя длительность лечения в стационарных условиях).
Кроме того, в целях реализации Указа Президента Российской Федерации от 7 мая 2012 года N 597 "О мероприятиях по реализации государственной социальной политики" в настоящее время в субъектах Российской Федерации осуществляются мероприятия по обеспечению повышения к 2018 году средней заработной платы медицинских работников до 200 процентов от средней заработной платы в соответствующем регионе с учетом достижения конкретных показателей качества и количества оказываемых услуг, в том числе за счет привлечения на эти цели не менее трети средств, получаемых за счет реорганизации неэффективных организаций и других мероприятий по оптимизации расходов медицинских организаций.
Таким образом, в настоящее время одним из приоритетных направлений оценки деятельности медицинских организаций является дифференциация в зависимости от достигнутого в них уровня доступности и качества оказываемой медицинской помощи, эффективности использования финансовых средств, направляемых на оплату бесплатной медицинской помощи.
В соответствии с письмом Министерства здравоохранения Российской Федерации от 25 декабря 2012 года N 11-9/10/2-5718 "О формировании и экономическом обосновании территориальной программы государственных гарантий бесплатного оказания гражданам медицинской помощи на 2013 год и плановый период 2014 и 2015 годов" целевые значения критериев доступности и качества медицинской помощи, оказываемой в рамках территориальной программы обязательного медицинского страхования, могут использоваться при установлении территориальным фондом обязательного медицинского страхования целевых значений доступности и качества медицинской помощи для выплат стимулирующего характера из средств нормированного страхового запаса медицинским организациям.
Ранее применяемые в субъектах Российской Федерации подходы к распределению средств нормированного страхового запаса территориальных фондов обязательного медицинского страхования, направляемых на указанные выплаты, не включали комплексный анализ эффективности деятельности медицинских организаций, участвующих в реализации территориальных программ обязательного медицинского страхования, с учетом установленных государством целей и задач здравоохранения, а также особенностей развития регионального здравоохранения.
В целях формирования единых методологических основ к распределению средств нормированного страхового запаса территориальных фондов обязательного медицинского страхования для стимулирования медицинских организаций Федеральным фондом обязательного медицинского страхования направляются информационные материалы для использования территориальными фондами обязательного медицинского страхования при организации работы по разработке:
- системы показателей, наиболее релевантных для оценки эффективности реализации медицинскими организациями территориальных программ обязательного медицинского страхования;
- методических подходов к распределению средств нормированного страхового запаса территориального фонда обязательного медицинского страхования для стимулирования медицинских организаций, обеспечивших наилучшие показатели эффективности реализации территориальной программы обязательного медицинского страхования;
- решений по повышению эффективности реализации территориальных программ обязательного медицинского страхования с учетом региональных особенностей и экономической ситуации, сложившихся в субъектах Российской Федерации;
- комплекса планируемых медицинскими организациями мероприятий по повышению эффективности своей деятельности при реализации территориальной программы обязательного медицинского страхования.
2. Создание условий для внедрения в субъектах Российской Федерации эффективных механизмов вознаграждения медицинских организаций.
Внедрение механизмов вознаграждения медицинских организаций призвано способствовать повышению уровня качества и доступности медицинской помощи путем решения следующих задач:
- создания системы постоянного контроля качества и доступности медицинской помощи;
- стимулирования заинтересованности медицинских организаций в повышении эффективности своей деятельности;
- обеспечения объективной оценки деятельности медицинских организаций и распространения лучших практик;
- создания условий для осуществления гражданами информированного выбора наиболее эффективных медицинских организаций.
Для выполнения данных задач система оценки и вознаграждения медицинских организаций должна основываться на следующих принципах:
- объективность - размер вознаграждения организации должен определяться на основе беспристрастной оценки результатов ее деятельности;
- прозрачность - методы оценки и определения вознаграждения должны быть понятны всем участникам процесса, включая руководителей и работников медицинских организаций;
- ориентация на пациента - система оценки должна включать учет мнения потребителей, а результаты оценки должны быть доступны и понятны населению;
- простота - система оценки должна использовать относительно небольшой набор целевых показателей, легко вычисляемых на базе традиционных отчетных форм;
- справедливость - набор целевых показателей должен учитывать особенности региона и отдельных типов медицинских организаций и предоставлять равные возможности для получения вознаграждения медицинскими организациями различных типов, не создавая преимуществ или ограничений отдельным участникам.
В соответствии с приказом Федерального фонда обязательного медицинского страхования от 1 декабря 2010 года N 227 "О Порядке использования средств нормированного страхового запаса территориального фонда обязательного медицинского страхования" территориальный фонд обязательного медицинского страхования вправе предусматривать в составе нормированного страхового запаса средства на выплаты стимулирующего характера медицинским организациям за выполнение целевых значений доступности и качества медицинской помощи, установленных территориальным фондом, в размере не более 10 процентов общего размера средств нормированного страхового запаса. Для создания эффективной системы оценки и вознаграждения медицинских организаций в субъектах должны быть определены:
- региональные наборы показателей и их целевые значения;
- механизмы сбора данных, проведения оценки и реализации результатов оценки.
В ходе формирования региональной системы оценки и вознаграждения медицинских организаций должны быть решены следующие задачи:
1. Сформировать нормативную правовую базу субъекта Российской Федерации для внедрения эффективных механизмов вознаграждения медицинских организаций. В рамках данной задачи выделяются следующие подзадачи:
а) Определить направления повышения качества и доступности медицинской помощи, которые подлежат стимулированию в рамках системы оценки и вознаграждения медицинских организаций. Основой для выделения ключевых направлений развития могут служить цели развития региональной системы здравоохранения, закрепленные в нормативных правовых актах субъекта Российской Федерации, структуры смертности и заболеваемости населения, данные экспертной оценки;
б) Определить механизмы оценки и вознаграждения деятельности медицинских организаций в соответствии с особенностями региональной структуры учреждений здравоохранения и стоящими перед отраслью задачами;
в) Подготовить проект Положения о порядке вознаграждения медицинских организаций за выполнение целевых значений качества и доступности медицинской помощи (далее - Положение), включающее:
- наборы целевых показателей, включая удельные веса показателей;
- методику оценки и определения медицинских организаций - получателей стимулирующих выплат;
- механизмы сбора данных и подведения итогов оценки, включая публикацию результатов оценки.
При этом особое внимание должно быть уделено согласованности целевых показателей с показателями выполнения региональных программ развития здравоохранения, программ государственных гарантий бесплатного оказания гражданам медицинской помощи субъектов Российской Федерации, иных нормативных правовых актов, регулирующих вопросы качества и доступности медицинской помощи, показателями достигнутого результата, используемыми при оплате амбулаторной медицинской помощи по подушевому нормативу. Для медицинских организаций, использующих оплату по подушевому нормативу финансового обеспечения амбулаторной медицинской помощи, включающему оплату иных видов медицинской помощи (стационарной, скорой медицинской помощи), представляется правомерным исключить целевые показатели, касающиеся избыточного объема медицинских услуг (уровень госпитализации прикрепленного населения, частота вызовов скорой помощи и т.п.), так как сам финансовый механизм расширенного подушевого норматива поощряет оптимизацию объемов предоставляемой медицинской помощи, и дополнительное стимулирование достижения данных показателей за счет средств нормированного страхового запаса не требуется.
Планирование эффективности реализации территориальной программы обязательного медицинского страхования на региональном уровне и в медицинской организации рассмотрено в разделе 6 данных рекомендаций.
г) Провести обсуждение проекта Положения с представителями медицинского сообщества и региональных органов управления в сфере здравоохранения;
д) Утвердить окончательный вариант Положения о порядке вознаграждения медицинских организаций за выполнение целевых показателей качества и доступности медицинской помощи с учетом мнения представителей медицинского сообщества и региональных органов управления в сфере здравоохранения приказом территориального фонда обязательного медицинского страхования.
2. Обеспечить согласованность целевых показателей с показателями, дающими основание для стимулирующих выплат персоналу и руководству организации в рамках новой системы оплаты труда.
3. Обеспечить мониторинг и итоговую оценку выполнения целевых показателей качества и доступности медицинской помощи медицинскими организациями, в т.ч. осуществить доработку программного обеспечения учреждений медицинской статистики.
Примерный перечень действий основных участников системы обязательного медицинского страхования при формировании и внедрении систем оценки и вознаграждения медицинских организаций приведен в Приложении 1.
Размер премиального фонда определяется территориальным фондом обязательного медицинского страхования в пределах, установленных приказом Федерального фонда обязательного медицинского страхования от 1 декабря 2010 года N 227 "О Порядке использования средств нормированного страхового запаса территориального фонда обязательного медицинского страхования", с учетом сложившихся потребностей в средствах нормированного страхового запаса и выбранной модели вознаграждения медицинских организаций.
Механизм направления денежных средств на стимулирующие выплаты медицинским организациям определяется территориальным фондом обязательного медицинского страхования с учетом методов финансирования медицинских организаций.
3. Методика формирования системы показателей оценки деятельности медицинских организаций в субъектах Российской Федерации с учетом региональных особенностей.
Действующая нормативная правовая база обязательного медицинского страхования предусматривает два варианта установления стимулирующих выплат за повышение качества и доступности медицинской помощи. Стимулирующие выплаты могут быть предусмотрены в составе:
- подушевого норматива финансового обеспечения амбулаторной медицинской помощи в сочетании с оплатой за достигнутые показатели деятельности;
- нормированного страхового запаса территориальных фондов обязательного медицинского страхования.
Логическим продолжением данных систем поощрения на уровне отдельных медицинских организаций выступают стимулирующие выплаты, определяемые в рамках отраслевой системы оплаты труда.
В этой ситуации представляется важным исключить дублирование двух используемых систем поощрения, представленных оплатой достигнутых показателей деятельности при использовании подушевого норматива финансового обеспечения амбулаторной медицинской помощи и вознаграждением из средств нормированного страхового запаса территориальных фондов обязательного медицинского страхования. При этом вознаграждение из средств нормированного страхового запаса следует рассматривать как инструмент повышения уровня качества и доступности медицинской помощи путем стимулирования лучших результатов, а выплаты за достигнутые показатели деятельности как залог обеспечения минимального уровня качества и доступности медицинской помощи. Использование в данных системах оценки показателей, полностью или преимущественно совпадающих, представляется крайне нежелательным, поскольку приведет к искажению системы стимулов. Стимулирующие выплаты в рамках отраслевой системы оплаты труда, напротив, должны быть согласованы с обеими системами, обеспечивая мотивацию для работников медицинских организаций. Также нежелательным следует признать использование объемных показателей, поскольку они лишь косвенно связаны с качеством и доступностью медицинской помощи.
Необходимо также обеспечить сбалансированность трех основных типов показателей результативности: медицинских, социальных и экономических. Наиболее значимыми среди них являются социальные, отражающие комплексное влияние деятельности медицинской организации на здоровье населения. В то же время, значительное преобладание показателей здоровья прикрепленного населения в оценке следует признать нежелательным, поскольку они определяются не только деятельностью медицинской организации, но и внешними условиями, половозрастными характеристиками, образом жизни и т.д. Большой вес экономических показателей в структуре оценки может обуславливаться подготовкой к переходу на использование подушевого норматива финансового обеспечения амбулаторной медицинской помощи в сочетании с оплатой за достигнутые показатели деятельности, в особенности подушевого норматива, включающего оплату иных видов медицинской помощи (стационарной, скорой медицинской помощи). Напротив, в регионах, где данный переход уже совершен, данную составляющую оценки при стимулировании медицинских организаций за счет средств нормированного страхового запаса можно частично или полностью исключить (или существенно снизить ее роль в структуре оценки), так как эти показатели прямо или косвенно учитываются при определении финансового результата медицинской организации.
Допустимо использование отдельных наборов целевых показателей для медицинских организаций различных профилей. В то же время, чрезмерно большое количество отдельных сегментов увеличивает нагрузку на органы управления в сфере здравоохранения при определении целевых показателей и медицинские организации при сборе данных, что следует считать нежелательным.
К минимально необходимым наборам показателей относятся:
- показатели для оценки деятельности амбулаторно-поликлинического звена, в т.ч. специализированных учреждений;
- показатели для оценки деятельности стационара.
Каждый из наборов должен включать показатели, оценивающие организацию медицинской помощи, организацию профилактики и ранней диагностики заболеваний, доступность медицинской помощи, а также дефекты, исключающие либо существенно уменьшающие возможное вознаграждение.
По решению территориального фонда обязательного медицинского страхования данный перечень может быть дополнен иными организациями, принимающими участие в территориальной программе государственных гарантий. Решением территориального фонда обязательного медицинского страхования также определяется, будет ли для каждого типа медицинских организаций формироваться особый набор целевых показателей или учет отличий будет обеспечиваться изменением весов показателей в рамках общего набора.
Следует отметить, что при значительном расширении объема целевых показателей возникает проблема их внутренней корреляции. Чтобы избежать связанного с этим искажения итоговой оценки, предлагается при использовании смежных показателей проверять возможность их корреляции методами статистического анализа.
В целях обеспечения информированности медицинских организаций о текущем положении в рейтинге территориальный фонд обязательного медицинского страхования вправе установить промежуточные сроки подведения результатов оценки в течение отчетного года. В этом случае для оценки рекомендуется использовать показатели, оцениваемые не реже чем раз в квартал, либо дополнить систему отчетности дополнительными промежуточными формами.
Следует также обратить внимание на то, что показатель удовлетворенности населения качеством и доступностью медицинской помощи может оцениваться двояко: по количеству обоснованных жалоб и путем социологического опроса. Соцопросы позволяют получить существенно большее количество данных как о качестве, так и о доступности медицинской помощи, но сопряжены с рядом сложностей:
- разработка анкеты, проведение и обобщение результатов социальных опросов связаны с определенными административными и финансовыми издержками;
- результаты соцопросов подвержены значительному манипулированию как со стороны тех, кто их проводит, так и со стороны медицинских организаций;
- существуют трудности в обеспечении анонимности.
Как следствие, для тех регионов, где ранее подобные соцопросы не осуществлялись, целесообразно использовать показатель количества обоснованных жалоб, не привлекая данные опросов населения.
Дефектные показатели следует рассматривать отдельно как основание для сокращения итоговой оценки. Допущение значимых дефектов в оказании медицинской помощи должно приводить к существенному сокращению (вплоть до обнуления) вознаграждения медицинских организаций за счет средств нормированного страхового запаса территориальных фондов обязательного медицинского страхования даже при достижении благоприятных результатов по другим показателям оценки.
Примерные наборы целевых показателей для оценки деятельности медицинских организация, оказывающих первичную медико-санитарную и специализированную помощь населению, представлены в Приложениях 2 - 9.
Выбранные целевые показатели должны присутствовать в действующих отчетных формах или рассчитываться на их основе.
4. Методика оценки деятельности медицинских организаций.
Для упрощения процедуры оценки и повышения ее объективности представляется целесообразным использование интегрированного показателя, включающего в себя нормированные частные показатели оценки деятельности с учетом их значимости (выбранных весовых коэффициентов).
Учет дефектных показателей осуществляется путем умножения интегральной оценки на корректирующие коэффициенты.
Общий алгоритм оценки с использованием интегрированного показателя выглядит следующим образом:
1. Сбор и первичная проверка достоверности медико-статистических данных от медицинских организаций по выбранным целевым показателям результативности деятельности медицинских организаций.
2. Определение показателей результативности деятельности медицинских организаций по выбранным целевым показателям в соответствии с выбранным подходом:
- оценка достигнутого уровня результативности;
- оценка динамики показателей результативности;
- комбинированный подход.
При выборе подхода к оценке необходимо иметь в виду, что оценка динамики показателей результативности и комбинированный подход требуют наличия по всем выбранным показателям и по всем участвующим организациям данных не только за отчетный период, но за базовый год.
2.1. Оценка достигнутого уровня результативности осуществляется по следующей формуле:

где:
У - интегрированная оценка уровня результативности деятельности медицинской организации;
![]() - частный показатель уровня результативности деятельности медицинской организации;
- частный показатель уровня результативности деятельности медицинской организации;
![]() - удельный вес частного показателя результативности деятельности медицинской организации;
- удельный вес частного показателя результативности деятельности медицинской организации;
Частный показатель уровня результативности деятельности медицинской организации определяется:
а) в отношении показателя, большее значение которого отражает большую эффективность, по формуле:
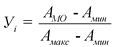
где:
![]() - значение показателя в оцениваемой медицинской организации за отчетный год;
- значение показателя в оцениваемой медицинской организации за отчетный год;
![]() - минимальное значение показателя по всем оцениваемым медицинским организациям за отчетный год;
- минимальное значение показателя по всем оцениваемым медицинским организациям за отчетный год;
![]() - максимальное значение показателя по всем оцениваемым медицинским организациям за отчетный год;
- максимальное значение показателя по всем оцениваемым медицинским организациям за отчетный год;
б) в отношении показателя, большее значение которого отражает меньшую эффективность, по формуле:
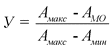
2.2. Оценка динамики показателей результативности определяются по формуле:
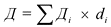
где:
Д - интегрированная оценка динамики результативности деятельности медицинской организации;
![]() - частный показатель динамики результативности деятельности медицинской организации;
- частный показатель динамики результативности деятельности медицинской организации;
![]() - удельный вес частного показателя результативности деятельности медицинской организации;
- удельный вес частного показателя результативности деятельности медицинской организации;
Частный показатель динамики результативности деятельности медицинской организации определяется:
а) в отношении показателя, большее значение которого отражает большую эффективность, по формуле:
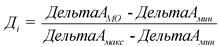
где:
 - динамика показателя в медицинской организации в отчетном году по сравнению с базовым годом;
- динамика показателя в медицинской организации в отчетном году по сравнению с базовым годом;
 - минимальное значение динамики показателя в отчетном году по сравнению с базовым годом по оцениваемым медицинским организациям;
- минимальное значение динамики показателя в отчетном году по сравнению с базовым годом по оцениваемым медицинским организациям;
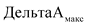 - максимальное значение динамики показателя в отчетном году по сравнению с базовым годом по оцениваемым медицинским организациям;
- максимальное значение динамики показателя в отчетном году по сравнению с базовым годом по оцениваемым медицинским организациям;
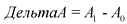
где:
![]() - значение показателя А в отчетном году;
- значение показателя А в отчетном году;
![]() - значение показателя А в базовом году;
- значение показателя А в базовом году;
б) в отношении показателя, большее значение которого отражает меньшую эффективность, по формуле:
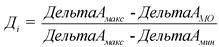
2.3. При применении комбинированного подхода каждый частный показатель результативности деятельности медицинской организации органов рассчитывается по следующей формуле:
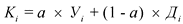 , где:
, где:
а - удельный вес оценки достигнутого уровня в комбинированной оценке (![]() );
);
Комбинированный подход означает, что высокую оценку, а, следовательно, и стимулирующие выплаты могут получить как организации с высоким достигнутым уровнем эффективности, так и организации с высокими темпами развития.
В условиях ограниченности финансовых ресурсов, которые могут быть направлены на стимулирование медицинских организаций за счет средств нормированного страхового запаса территориальных фондов обязательного медицинского страхования, применение комбинированного подхода следует признать наиболее целесообразным. Когда общий объем средств ограничен, стимулирующий эффект может быть достигнут только за счет сокращения числа получателей данных выплат (в этом случае отдельная медицинская организация сможет получить объем ресурсов, достаточный для "оправдания" усилий по достижению наилучших результатов). В условиях, когда число получателей стимулирующих выплат ограничивается, крайне важно обеспечить потенциальную возможность для возможно более широкого круга организаций получить данные средства. Комбинированный подход, учитывающий как достигнутый уровень, так и темпы развития, выравнивает шансы всех медицинских организаций по получению стимулирующих выплат.
3. Определение итоговой оценки деятельности медицинской организации, рассчитываемой как среднее арифметическое показателей результативности.
4. Корректировка полученной оценки результативности с учетом дефектных показателей осуществляется путем ее умножения на понижающие коэффициенты. Пример понижающих коэффициентов для поликлиники:
Понижающие коэффициенты для дефектных показателей
Интегрированная оценка результативности деятельности поликлиники "А" составила 50%. При этом за отчетный период в отношении прикрепленного к поликлинике населения:
- было выявлено 2 случая повторного обоснованного обращения пациента за медицинской помощью по поводу того же заболевания в течение 10 дней со дня завершения амбулаторного лечения;
- случаев необоснованного отказа пациенту в направлении на госпитализацию выявлено не было;
- был выявлен один случай впервые выявленного онкологического заболевания 4-ой стадии при условии ранее проведенного обследования с отрицательным результатом по данному заболеванию в данной поликлинике.
Скорректированная с учетом указанных дефектов оценка результативности деятельности поликлиники рассчитывается следующим образом:
50% ![]() 0,95
0,95 ![]() 0,95
0,95 ![]() 1,00
1,00 ![]() 0,05 = 2,3%.
0,05 = 2,3%.
5. На основе результатов оценки выстраивается рейтинг медицинских организаций и определяются организации, которые получат стимулирующие выплаты.
5. Методические подходы к стимулированию медицинских организаций, обеспечивших наилучшие показатели эффективности реализации территориальной программы обязательного медицинского страхования.
Рекомендуется ограничить число медицинских организаций - получателей вознаграждения за счет средств нормированного страхового запаса территориальных фондов обязательного медицинского страхования. Число медицинских организаций - получателей вознаграждения утверждается территориальным фондом обязательного медицинского страхования с учетом запланированного на соответствующий год объема нормированного страхового запаса, направленного на стимулирующие выплаты медицинским организациям. Чем меньше объем премиального фонда, тем меньшим должно быть число организаций-получателей.
Правом на получение вознаграждения обладают все медицинские организации, реализующие территориальную программу обязательного медицинского страхования вне зависимости от формы собственности и организационно-правовой формы.
Размер вознаграждения за счет средств нормированного страхового запаса определяется по формуле:
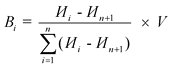 ,
,
где:
![]() - размер вознаграждения i-ой медицинской организации;
- размер вознаграждения i-ой медицинской организации;
![]() - итоговая оценка (с учетом корректирующих коэффициентов дефектных показателей) i-ой медицинской организации, которая ранжируется в зависимости от полученных результатов в порядке убывания;
- итоговая оценка (с учетом корректирующих коэффициентов дефектных показателей) i-ой медицинской организации, которая ранжируется в зависимости от полученных результатов в порядке убывания;
![]() - итоговая оценка медицинской организации, исчисляемая исходя из числа медицинской организации - получателей вознаграждения с прибавлением 1;
- итоговая оценка медицинской организации, исчисляемая исходя из числа медицинской организации - получателей вознаграждения с прибавлением 1;
i - место медицинской организации в числе медицинских организаций - получателей вознаграждения;
n - число медицинских организаций - получателей вознаграждения;
V - общий объем вознаграждения медицинских организаций за счет средств нормированного страхового запаса территориального фонда обязательного медицинского страхования на соответствующий финансовый год.
Так, например, общий объем вознаграждения медицинских организаций за счет средств нормированного страхового запаса, который будет распределен между 3 (n) лучшими организациями, утвержден в размере 1 млн. рублей (V). По результатам отчетного года медицинские организации получили следующие интегральные оценки с учетом корректирующих коэффициентов дефектных показателей:
Расчет вознаграждения медицинских организаций
--------------------------------
<*> ![]() = 82%.
= 82%.
6. Планирование эффективности реализации территориальной программы обязательного медицинского страхования на региональном уровне и в медицинской организации.
В соответствии с Указом Президента Российской Федерации от 7 мая 2012 года N 598 "О совершенствовании государственной политики в сфере здравоохранения" к 2018 году необходимо обеспечить:
- снижение смертности от болезней системы кровообращения до 649,4 случая на 100 тыс. населения;
- снижение смертности от новообразований (в том числе от злокачественных) до 192,8 случая на 100 тыс. населения;
- снижение смертности от туберкулеза до 11,8 случая на 100 тыс. населения;
- снижение смертности от дорожно-транспортных происшествий до 10,6 случая на 100 тыс. населения;
- снижение младенческой смертности, в первую очередь за счет снижения ее в регионах с высоким уровнем данного показателя, до 7,5 на 1 тыс. родившихся живыми;
- доведение объема производства отечественных лекарственных средств по номенклатуре перечня стратегически значимых лекарственных средств и перечня жизненно необходимых и важнейших лекарственных препаратов до 90 процентов.
В целях обеспечения эффективности реализации территориальной программы обязательного медицинского страхования наиболее значимыми целями на региональном уровне по вкладу в общий уровень эффективности реализации территориальной программы государственных гарантий бесплатного оказания гражданам медицинской помощи являются следующие:
снижение смертности от болезней системы кровообращения до 649,4 случая на 100 тыс. населения;
снижение смертности от новообразований (в том числе от злокачественных) до 192,8 случая на 100 тыс. населения;
снижение младенческой смертности, в первую очередь за счет снижения ее в регионах с высоким уровнем данного показателя, до 7,5 на 1 тыс. родившихся живыми.
Планирование повышения эффективности реализации территориальной программы обязательного медицинского страхования целесообразно формировать в соответствии с целями и задачами по развитию регионального здравоохранения с учетом объемов оказания бесплатной медицинской помощи по территориальной программе обязательного медицинского страхования, особенностей половозрастного состава населения, уровня и структуры заболеваемости населения.
В зависимости от уровня достижения и динамики показателей смертности от болезней системы кровообращения, от новообразований и младенческой смертности субъектом Российской Федерации могут быть определены приоритетные направления повышения эффективности реализации территориальной программы обязательного медицинского страхования (Приложение 10). Критериями выбора указанных направлений являются два условия:
1) уровень смертности населения по соответствующей причине выше планируемого на 2013 год целевого показателя в среднем по Российской Федерации, установленного распоряжением Правительства Российской Федерации от 28 декабря 2012 г. N 2599-р "Об утверждении плана мероприятий ("дорожной карты") "Изменения в отраслях социальной сферы, направленные на повышение эффективности здравоохранения":
- смертность от болезней системы кровообращения - не более 721,7 случаев на 100 тыс. населения;
- смертность от новообразований (в том числе злокачественных) - не более 201,2 случаев на 100 тыс. населения;
- младенческая смертность - не более 8,2 случаев на 1000 родившихся живыми;
2) динамика снижения смертности по соответствующей причине в 2012 году в сравнении с 2011 годом ниже среднероссийского показателя:
- смертность от болезней системы кровообращения - не более 2,6;
- смертность от новообразований (в том числе злокачественных) - не более 0,7%;
- младенческая смертность - не более 19,2%.
Субъекты Российской Федерации, в которых уровень смертности и темп ее снижения отвечают вышеуказанным условиям, имеют потенциал (резерв) для улучшения значения показателя на основе мер, предусматривающих сосредоточение усилий и ресурсов обязательного медицинского страхования в направлении снижения смертности населения от болезней системы кровообращения, новообразований и младенческой смертности. При этом необходимо соблюдать принцип неухудшения значений иных мониторируемых показателей при планировании повышения эффективности реализации территориальной программы обязательного медицинского страхования и установлении целевых значений ее критериев доступности и качества медицинской помощи. Субъекты Российской Федерации, в которых уровень смертности и темп ее снижения не отвечают данным условиям, реализуют меры по улучшению указанных показателей при сохранении достигнутого предыдущие периоды уровня показателей смертности от болезней системы кровообращения, новообразований и младенческой смертности (Приложение 11).
Региональный план мероприятий, направленных на повышение эффективности деятельности медицинских организаций, формируется Комиссией по разработке территориальной программы обязательного медицинского страхования субъекта Российской Федерации и, по сути, является обоснованием к предложениям комиссии по целевым значениям критериев доступности и качества медицинской помощи, представляемым в рамках проекта территориальной программы обязательного медицинского страхования органу государственной власти субъекта Российской Федерации в сфере охраны здоровья граждан для дальнейшего формирования территориальной программы государственных гарантий бесплатного оказания гражданам медицинской помощи.
С учетом целей и задач по развитию регионального здравоохранения, установленных на уровне субъекта Российской Федерации, медицинскими организациями формируется план мероприятий по повышению эффективности их деятельности при реализации территориальной программы обязательного медицинского страхования, который предусматривает решение следующих задач:
1. Развитие профилактического направления по группам заболеваний, являющихся основной причиной высокой смертности прикрепленного населения, в том числе соблюдение установленных объемов посещений с профилактической целью в рамках территориальной программы обязательного медицинского страхования, создание паспорта врачебного участка, включающего сведения о лицах, относящихся к группам риска по соответствующему заболеванию, с учетом результатов осмотров в центре здоровья, проведенных лечебно-диагностических и реабилитационных мероприятиях, изменениях в состоянии здоровья указанных пациентов.
2. Повышение транспортной доступности медицинской помощи для сельских жителей на основе обеспечения электронного документооборота при обмене медицинской информацией, внедрения системы телемедицинских консультаций, развития выездных форм оказания медицинской помощи.
3. Разработка и внедрение типового алгоритма внутриучрежденческой маршрутизации пациента с заболеванием, являющимся основной причиной высокой смертности населения, в том числе в целях выявления указанного заболевания, на основе требований, установленных порядками оказания и стандартами медицинской помощи, осуществление контроля за соблюдением указанных требований в медицинской организации.
4. Разработка и внедрение алгоритма работы диспетчерской службы скорой медицинской помощи в целях оперативного определения вызовов, связанных с развитием острых состояний, а также курирование действий лиц, обратившихся за медицинской помощью, до приезда бригады скорой медицинской помощи.
5. Ресурсное обеспечение лечебно-диагностического процесса за счет средств обязательного медицинского страхования: наличие необходимых для диагностики расходных материалов, реактивов, химикатов, стекла, лекарственных средств, мягкого инвентаря, медицинского инструментария, прочих материальных запасов, продуктов питания; своевременная организация получения непрофильных услуг (аутсорсинг), в том числе технической поддержки медицинского и информационно-аналитического оборудования, повышения квалификации медицинского персонала, а также замена запасных частей оборудования и др.
6. Повышение эффективности внутреннего контроля качества и безопасности медицинской деятельности, осуществляемого в соответствии с порядком, установленным руководителем медицинской организации, использование при его проведении результатов контроля объемов, сроков, качества и условий предоставления медицинской помощи по обязательному медицинскому страхованию.
7. Внедрение систем мотивации медицинских работников совершенствовать деятельность по приоритетным направлениям территориальной программы обязательного медицинского страхования, в том числе осуществление стимулирующих выплат по результатам труда медицинских работников за счет средств обязательного медицинского страхования.
Типовой план мероприятий медицинской организации по снижению смертности населения от болезней системы кровообращения представлен в Приложении 12, 13 (схема).
Наличие утвержденного руководителем медицинской организации плана повышения эффективности реализации территориальной программы обязательного медицинского страхования и уровень достижения медицинскими организациями установленных целевых значений показателей и их динамики используются территориальными фондами обязательного медицинского страхования при принятии решения о размерах стимулирования организаций за счет средств нормированного страхового запаса.
Приложение 1
ПРИМЕРНЫЙ ПЕРЕЧЕНЬ
ДЕЙСТВИЙ ОСНОВНЫХ УЧАСТНИКОВ СИСТЕМЫ ОБЯЗАТЕЛЬНОГО
МЕДИЦИНСКОГО СТРАХОВАНИЯ ПРИ ФОРМИРОВАНИИ И ВНЕДРЕНИИ
СИСТЕМ ОЦЕНКИ И ВОЗНАГРАЖДЕНИЯ МЕДИЦИНСКИХ ОРГАНИЗАЦИЙ
Приложение 2
ПРИМЕРНЫЕ НАБОРЫ
ЦЕЛЕВЫХ ПОКАЗАТЕЛЕЙ ДЛЯ МЕДИЦИНСКИХ ОРГАНИЗАЦИЙ,
ОКАЗЫВАЮЩИХ ПЕРВИЧНУЮ МЕДИКО-САНИТАРНУЮ ПОМОЩЬ
Поликлиника
Приложение 3
ПРИМЕРНЫЕ НАБОРЫ
ЦЕЛЕВЫХ ПОКАЗАТЕЛЕЙ ДЛЯ МЕДИЦИНСКИХ ОРГАНИЗАЦИЙ,
ОКАЗЫВАЮЩИХ ПЕРВИЧНУЮ МЕДИКО-САНИТАРНУЮ ПОМОЩЬ
Детская поликлиника
Приложение 4
ПРИМЕРНЫЙ НАБОР
ЦЕЛЕВЫХ ПОКАЗАТЕЛЕЙ ДЛЯ МЕДИЦИНСКИХ ОРГАНИЗАЦИЙ,
ОКАЗЫВАЮЩИХ МЕДИЦИНСКУЮ ПОМОЩЬ В УСЛОВИЯХ СТАЦИОНАРА
Стационар
Приложение 5
ПРИМЕРНЫЕ НАБОРЫ
ЦЕЛЕВЫХ ПОКАЗАТЕЛЕЙ ДЛЯ МЕДИЦИНСКИХ ОРГАНИЗАЦИЙ,
ОКАЗЫВАЮЩИХ ПЕРВИЧНУЮ СПЕЦИАЛИЗИРОВАННУЮ МЕДИЦИНСКУЮ ПОМОЩЬ
Стоматологическая поликлиника
Приложение 6
ПРИМЕРНЫЕ НАБОРЫ
ЦЕЛЕВЫХ ПОКАЗАТЕЛЕЙ ДЛЯ МЕДИЦИНСКИХ ОРГАНИЗАЦИЙ,
ОКАЗЫВАЮЩИХ ПЕРВИЧНУЮ СПЕЦИАЛИЗИРОВАННУЮ МЕДИЦИНСКУЮ ПОМОЩЬ
Женская консультация
Приложение 7
ПРИМЕРНЫЕ НАБОРЫ
ЦЕЛЕВЫХ ПОКАЗАТЕЛЕЙ ДЛЯ МЕДИЦИНСКИХ ОРГАНИЗАЦИЙ,
ОКАЗЫВАЮЩИХ ПЕРВИЧНУЮ СПЕЦИАЛИЗИРОВАННУЮ МЕДИЦИНСКУЮ ПОМОЩЬ
Онкологический диспансер
Приложение 8
ПРИМЕРНЫЕ НАБОРЫ
ЦЕЛЕВЫХ ПОКАЗАТЕЛЕЙ ДЛЯ МЕДИЦИНСКИХ ОРГАНИЗАЦИЙ,
ОКАЗЫВАЮЩИХ ПЕРВИЧНУЮ СПЕЦИАЛИЗИРОВАННУЮ МЕДИЦИНСКУЮ ПОМОЩЬ
Кардиологический диспансер
Приложение 9
ПРИМЕРНЫЕ НАБОРЫ
ЦЕЛЕВЫХ ПОКАЗАТЕЛЕЙ ДЛЯ МЕДИЦИНСКИХ ОРГАНИЗАЦИЙ,
ОКАЗЫВАЮЩИХ ПЕРВИЧНУЮ СПЕЦИАЛИЗИРОВАННУЮ МЕДИЦИНСКУЮ ПОМОЩЬ
Врачебно-физкультурный диспансер
--------------------------------
<*> В случае включения соответствующего вида медицинской помощи в подушевой норматив обеспечения амбулаторной медицинской помощи в сочетании с оплатой за достигнутые показатели деятельности данный показатель либо исключается из системы оценки, либо используется с пониженным весовым коэффициентом.
<**> Для оценки удовлетворенности населения качеством медицинской помощи следует использовать либо данные соцопросов, либо показатель количества обоснованных жалоб в силу их высокой корреляции.
<***> В случае дефектных показателей вес (%) обозначает понижающий коэффициент, на который умножается интегрированная оценка результативности деятельности медицинской организации (подробнее см. ниже).
<****> В случае оплаты медицинской помощи в стационаре по законченному случаю и/или КСГ данный показатель может быть исключен из перечня оценки.
Приложение 10
СМЕРТНОСТЬ
НАСЕЛЕНИЯ СУБЪЕКТОВ РОССИЙСКОЙ ФЕДЕРАЦИИ ОТ ОСНОВНЫХ ПРИЧИН
В 2011 - 2012 ГОДАХ
Приложение 11
РАСПРЕДЕЛЕНИЕ
СУБЪЕКТОВ РОССИЙСКОЙ ФЕДЕРАЦИИ ПО ПРИОРИТЕТНЫМ НАПРАВЛЕНИЯМ
ПОВЫШЕНИЯ ЭФФЕКТИВНОСТИ РЕАЛИЗАЦИИ ТЕРРИТОРИАЛЬНОЙ
ПРОГРАММЫ ОБЯЗАТЕЛЬНОГО МЕДИЦИНСКОГО СТРАХОВАНИЯ
В 2013 ГОДУ
Приложение 12
ТИПОВОЙ ПЛАН
МЕРОПРИЯТИЙ МЕДИЦИНСКОЙ ОРГАНИЗАЦИИ ПО СНИЖЕНИЮ СМЕРТНОСТИ
НАСЕЛЕНИЯ ОТ БОЛЕЗНЕЙ СИСТЕМЫ КРОВООБРАЩЕНИЯ
Приложение 13
ПРОЦЕССЫ,
ВЛИЯЮЩИЕ НА СНИЖЕНИЕ СМЕРТНОСТИ ОТ БОЛЕЗНЕЙ
СИСТЕМЫ КРОВООБРАЩЕНИЯ
Приложение 14
ПОЛОЖЕНИЕ
О ПОРЯДКЕ ВОЗНАГРАЖДЕНИЯ МЕДИЦИНСКИХ ОРГАНИЗАЦИЙ
ЗА ВЫПОЛНЕНИЕ ЦЕЛЕВЫХ ЗНАЧЕНИЙ КАЧЕСТВА И ДОСТУПНОСТИ
МЕДИЦИНСКОЙ ПОМОЩИ
Общие положения
1. В соответствии с настоящим Положением осуществляется оценка деятельности и вознаграждение медицинских организаций, участвующих в осуществлении территориальной программы обязательного медицинского страхования в субъекте РФ.
2. Оценка деятельности медицинских организаций осуществляется путем вычисления интегрированного показателя результативности медицинской организации на основании данных за отчетный период, представленных медицинскими организациями в территориальный фонд обязательного медицинского страхования субъекта Российской Федерации (Приложение 1), и включает в себя пять этапов:
а) Сбор и первичная проверка достоверности медико-статистических данных от медицинских организаций по выбранным целевым показателям деятельности медицинских организаций;
б) Определение показателей результативности деятельности медицинских организаций по выбранным целевым показателям;
в) Определение итоговой оценки медицинской организации;
г) Корректировка полученной оценки медицинской организации с учетом дефектных показателей;
д) Составление рейтинга медицинских организаций и определение лучших организаций, которым будут осуществляться стимулирующие выплаты.
3. Информация об итоговой оценке деятельности и месте в рейтинге медицинской организации обнародуется путем публикации на официальном сайте территориального фонда обязательного медицинского страхования.
Оценка деятельности медицинских организаций
4. Для оценки деятельности медицинской организации по каждому из целевых показателей рассчитывается частный показатель результативности в соответствии с выбранным подходом.
4.1. При определении частного показателя результативности как достигнутого уровня результативности расчет осуществляется по следующей формуле:
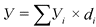 ,
,
где:
У - интегрированная оценка уровня результативности деятельности медицинской организации;
![]() - частный показатель уровня результативности деятельности медицинской организации;
- частный показатель уровня результативности деятельности медицинской организации;
![]() - удельный вес частного показателя результативности деятельности медицинской организации.
- удельный вес частного показателя результативности деятельности медицинской организации.
Частный показатель уровня результативности деятельности медицинской организации определяется:
а) в отношении показателя, большее значение которого отражает большую эффективность, по формуле:
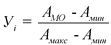 ,
,
где:
![]() - значение показателя в оцениваемой медицинской организации за отчетный год;
- значение показателя в оцениваемой медицинской организации за отчетный год;
![]() - минимальное значение показателя по всем оцениваемым медицинским организациям за отчетный год;
- минимальное значение показателя по всем оцениваемым медицинским организациям за отчетный год;
![]() - максимальное значение показателя по всем оцениваемым медицинским организациям за отчетный год;
- максимальное значение показателя по всем оцениваемым медицинским организациям за отчетный год;
б) в отношении показателя, большее значение которого отражает меньшую эффективность, по формуле:

4.2. При определении частного показателя результативности как оценки динамики изменений расчет осуществляется по следующей формуле:
 ,
,
где:
Д - интегрированная оценка динамики результативности деятельности медицинской организации;
![]() - частный показатель динамики результативности деятельности медицинской организации;
- частный показатель динамики результативности деятельности медицинской организации;
![]() - удельный вес частного показателя результативности деятельности медицинской организации.
- удельный вес частного показателя результативности деятельности медицинской организации.
Частный показатель динамики результативности деятельности медицинской организации определяется:
а) в отношении показателя, большее значение которого отражает большую эффективность, по формуле:
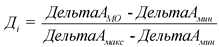 ,
,
где:
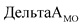 - динамика показателя в медицинской организации в отчетном году по сравнению с базовым годом;
- динамика показателя в медицинской организации в отчетном году по сравнению с базовым годом;
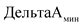 - минимальное значение динамики показателя в отчетном году по сравнению с базовым годом по оцениваемым медицинским организациям;
- минимальное значение динамики показателя в отчетном году по сравнению с базовым годом по оцениваемым медицинским организациям;
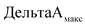 - максимальное значение динамики показателя в отчетном году по сравнению с базовым годом по оцениваемым медицинским организациям;
- максимальное значение динамики показателя в отчетном году по сравнению с базовым годом по оцениваемым медицинским организациям;
 ,
,
где:
![]() - значение показателя А в отчетном году,
- значение показателя А в отчетном году,
![]() - значение показателя А в базовом году;
- значение показателя А в базовом году;
б) в отношении показателя, большее значение которого отражает меньшую эффективность, по формуле:
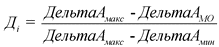
4.3. При применении комбинированного подхода каждый частный показатель результативности деятельности медицинской организации рассчитывается по следующей формуле:
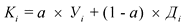 , где:
, где:
![]() - частный показатель уровня результативности деятельности медицинской организации;
- частный показатель уровня результативности деятельности медицинской организации;
![]() - частный показатель динамики результативности деятельности медицинской организации;
- частный показатель динамики результативности деятельности медицинской организации;
а - удельный вес оценки достигнутого уровня в комбинированной оценке (![]() ).
).
5. Итоговая оценка деятельности медицинской организации определяется как среднее арифметическое показателей результативности, скорректированное путем умножения на понижающие коэффициенты.
6. В случае непредоставления или нарушения сроков предоставления отчетных форм в территориальный фонд обязательного медицинского страхования субъекта РФ оценка данного учреждения формируется с результатом 0 (ноль).
В случае указания в представленных отчетных формах значений показателей, не совпадающих с иными данными медицинской статистики, представленными организацией, территориальный фонд обязательного медицинского страхования субъекта РФ вправе формировать оценку по данным показателям с результатом 0 (ноль).
Порядок оценки и распределения вознаграждения
7. Медицинские организации представляют отчет о результатах деятельности организации в соответствии с Приложением 2 в территориальный фонд обязательного медицинского страхования в срок до 1 марта года, следующего за отчетным.
8. Специалисты территориального фонда обязательного медицинского страхования производят автоматизированную обработку представленных данных и на основании полученных результатов рассчитывают для медицинских организаций интегрированные показатели результативности за отчетный период и формируют рейтинг медицинских организаций.
9. Размер вознаграждения, получаемого каждой из организаций, показавших лучшие результаты по итогам отчетного года, определяется по формуле:
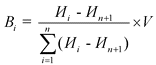 ,
,
где:
![]() - размер вознаграждения i-ой медицинской организации;
- размер вознаграждения i-ой медицинской организации;
![]() - итоговая оценка (с учетом корректирующих коэффициентов дефектных показателей) i-ой медицинской организации, которая ранжируется в зависимости от полученных результатов в порядке убывания;
- итоговая оценка (с учетом корректирующих коэффициентов дефектных показателей) i-ой медицинской организации, которая ранжируется в зависимости от полученных результатов в порядке убывания;
![]() - итоговая оценка медицинской организации, исчисляемая исходя из числа медицинской организации - получателей вознаграждения с прибавлением 1;
- итоговая оценка медицинской организации, исчисляемая исходя из числа медицинской организации - получателей вознаграждения с прибавлением 1;
i - место медицинской организации в числе медицинской организации - получателей вознаграждения;
n - число медицинских организаций - получателей вознаграждения;
V - общий объем вознаграждения медицинских организаций, устанавливаемый в соответствии с приказом Федерального фонда обязательного медицинского страхования от 1 декабря 2010 года N 227 "О Порядке использования средств нормированного страхового запаса территориального фонда обязательного медицинского страхования".
10. Территориальный фонд обязательного медицинского страхования в срок не позднее 1 апреля года, следующего за отчетным, определяет размеры вознаграждения __ лучших медицинских организаций и перечисляет средства на выплату вознаграждения в соответствии с выбранным подходом.
10.1. Территориальный фонд обязательного медицинского страхования перечисляет страховым медицинским организациям средства на выплату вознаграждения в соответствии с заключенными договорами о финансовом обеспечении обязательного медицинского страхования пропорционально объемам финансового обеспечения медицинской помощи, оплаченной страховыми организациями. Страховая медицинская организация перечисляет медицинским организациям средства, направленные на выплату вознаграждения, в срок не позднее 5 рабочих дней со дня их получения (в случае, если выплата вознаграждения осуществляется через страховую медицинскую организацию).
10.2. Территориальный фонд обязательного медицинского страхования перечисляет средства на выплату вознаграждения непосредственно медицинским организациям на основании информационного письма территориального фонда обязательного медицинского страхования о результатах оценки деятельности и вознаграждении медицинских организаций за отчетный год.
Приложение 1
к Порядку вознаграждения
медицинских организаций
за выполнение целевых значений
качества и доступности
медицинской помощи
Критерии оценки деятельности медицинских организаций
Приложение 2
к Порядку вознаграждения
медицинских организаций
за выполнение целевых значений
качества и доступности
медицинской помощи
