"Клинические рекомендации "Геморрагическая болезнь плода и новорожденного"
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РОССИЙСКОЙ ФЕДЕРАЦИИ
КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ
ГЕМОРРАГИЧЕСКАЯ БОЛЕЗНЬ ПЛОДА И НОВОРОЖДЕННОГО
Кодирование по Международной статистической классификации болезней и проблем, связанных со здоровьем: P53
Год утверждения (частота пересмотра): 2025
Пересмотр не позднее: 2027
ID: 906_1
Возрастная категория: Дети
Специальность:
Разработчик клинической рекомендации Общероссийская общественная организация содействия развитию неонатологии "Российское общество неонатологов", Ассоциация специалистов в области перинатальной медицины, оказания помощи беременной женщине и плоду, новорожденному и ребенку в возрасте до 3-х лет (АСПМ)
Одобрено Научно-практическим Советом Минздрава России
Список сокращений
АЧТВ - активированное частичное тромбопластиновое время
ГрБН - геморрагическая болезнь новорожденных
ЖКТ - желудочно-кишечный тракт
МНО - международное нормализованное отношение
ПВ - протромбиновое время
ПТИ - протромбиновый индекс
РКИ - рандомизированное клиническое исследование
СЗП - свежезамороженная плазма
Термины и определения
Геморрагическая болезнь новорожденных (ГрБН) или витамин K-дефицитный геморрагический синдром - приобретенное заболевание, проявляющееся повышенной кровоточивостью у новорожденных и детей первых месяцев жизни вследствие недостаточности факторов свертывания крови (II, VII, IX, X), активность которых зависит от витамина K.
1. Краткая информация по заболеванию или состоянию (группы заболеваний или состояний)
1.1 Определение заболевания или состояния (группы заболеваний или состояний)
Геморрагическая болезнь новорожденных (ГрБН) или витамин K-дефицитный геморрагический синдром - приобретенное заболевание, проявляющееся повышенной кровоточивостью у новорожденных и детей первых месяцев жизни вследствие недостаточности факторов свертывания крови (II, VII, IX, X), активность которых зависит от витамина K [1 - 8].
1.2 Этиология и патогенез заболевания или состояния (группы заболеваний или состояний)
Биологическая роль витамина K состоит в активировании гамма-карбоксилирования остатков глутаминовой кислоты в протромбине (фактор II), проконвертине (фактор VII), антигемофильном глобулине B (фактор IX) и факторе Стюарта-Прауэра (фактор X), а также в антипротеазах C и S плазмы, играющих важную роль в антисвертывающей системе [9 - 12]. При недостатке витамина K в печени происходит синтез неактивных факторов II, VII, IX и X, неспособных связывать ионы кальция и полноценно участвовать в свертывании крови [13].
В природе встречается несколько типов витамина K. Витамин K1 или филлохинон широко представлен в продуктах питания (зеленые овощи, растительные масла, молочные продукты). Витамин K2 или менахинон синтезируется кишечной микрофлорой и всасывается в крайне малых количествах. Одним из путей преобразования витаминов K1 и K2 в депонированную форму является их метаболизирование в кишечнике в менадион (витамин K3) [14]. Из циркулирующего в крови менадиона затем во внепеченочных тканях синтезируется депонированная форма - менахинон-4.
Менадион натрия бисульфит** (код АТХ B02BA02) - синтетический водорастворимый аналог витамина K, иногда называемый витамином K3, в настоящее время не используется для профилактики ГрБН в развитых зарубежных странах [15, 16]. Менадион действует не сам, а через метаболиты, пройдя путь превращения в печени в филлохинон (K1) и менахинон (K2), поэтому эффект его после поступления в организм развивается медленно [17].
Перенос витамина K через плаценту ограничен, поэтому его запасы в печени новорожденных, как и концентрация в крови пуповины очень низкие [18 - 20]. Уровень витамина K в пуповинной крови у здоровых новорожденных часто ниже предела обнаружения 0,02 нг/мл [20]. Кроме того, витамин K относится к группе жирорастворимых, поэтому всасывание его в кишечнике возможно только при наличии солей желчных кислот. Возможности депонирования витамина K в организме низкие, а период полураспада витамин K - зависимых факторов свертывания короткий. Таким образом, дефицит витамина K при недостаточном его поступлении развивается очень быстро.
У здоровых новорожденных содержание в плазме крови витамин K-зависимых факторов свертывания составляет 50% от уровня взрослых [21]. Их концентрация увеличивается постепенно и достигает уровня взрослых к 6 месяцам жизни [22]. Практически у всех здоровых доношенных новорожденных в первые пять дней жизни отмечается сопряженное снижение уровня прокоагулянтов, физиологических антикоагулянтов и плазминогена [23, 24].
Для новорожденного единственным источником витамина K является его экзогенное поступление: с женским молоком, искусственной питательной смесью или в виде лекарственного препарата. Количество витамина K, получаемого ребенком, зависит от характера вскармливания. Уровни витамина K1 в грудном молоке значительно ниже, чем в молочной смеси (в среднем 2,5 мг/л против 24 - 175 мг/л соответственно) [25, 26] и существуют значительные различия между индивидуумами [27].
Таким образом, новорожденные дети в силу физиологических характеристик свертывающей системы и метаболизма витамина K, имеют предрасположенность к развитию витамин K - дефицитного геморрагического синдрома. Значимыми факторами, способствующими развитию ГрБН, являются исключительное грудное вскармливание и отсутствие профилактического назначения витамина K сразу после рождения [2, 3].
1.3 Эпидемиология заболевания или состояния (группы заболеваний или состояний)
Без профилактики частота ранней и классической ГрБН составляет 0,25 - 1,70%, поздней по данным различных авторов - 4,4 - 72 (до 80) на 100 000 новорожденных [18, 28, 29]. Рутинная профилактика витамином K при рождении снижает частоту поздней ГБН до 1,1 и менее на 100 000 живорождений [30, 31].
1.4 Особенности кодирования заболевания или состояния (группы заболеваний или состояний) по Международной статистической классификации болезней и проблем, связанных со здоровьем
P53 - Геморрагическая болезнь плода и новорожденных
При развитии кровотечения, обусловленного поздней формой геморрагической болезни, в постнеонатальном (младенческом) периоде используется код D68.8 - Другие уточненные нарушения свертываемости.
1.5 Классификация заболевания или состояния (группы заболеваний или состояний)
1. Ранняя форма - симптомы появляются в течение 24 часов после рождения. Ранняя форма часто связана с приемом матерью препаратов, нарушающих метаболизм витамина K. Эта форма болезни не может быть предупреждена путем назначения витамина K ребенку после рождения. Характерны кровавая рвота, легочное кровотечение, мелена, кровоизлияние в органы брюшной полости, надпочечники [1, 3, 7, 18, 32, 33].
2. Классическая форма проявляется кровоточивостью на 2 - 7 сутки жизни. В большинстве случаев развивается у новорожденных при недостаточном поступлении молока и отсутствии профилактического применения витамина K сразу после рождения. Характерны желудочно-кишечные кровотечения, кожные геморрагии, кровотечения из пупочной ранки, мест инъекций, со слизистых и др. Внутричерепные кровоизлияния менее типичны для классической формы ГрБН [1, 3, 7, 18, 32, 33].
3. Отсроченная или поздняя форма характеризуется появлением симптомов в период с 8 дня до 6 месяцев жизни [6, 34], однако, как правило, манифестация приходится на возраст 2 - 12 недель после рождения [1, 3, 6, 35]. В большинстве случаев поздняя форма ГрБН развивается на фоне заболеваний и состояний ребенка, способствующих нарушению синтеза и всасывания витамина K (холестаз, синдром мальабсорбции) [36 - 38]. Заболевание встречается у детей, находящихся на исключительно грудном вскармливании и не получивших профилактику витамином K после рождения. При этой форме чаще всего регистрируются внутричерепные кровоизлияния (50 - 75%): субдуральные гематомы (40%), паренхиматозные (40%), внутрижелудочковые (10%) и субарахноидальные (10%) кровоизлияния [18, 32, 35, 39, 40]. Могут наблюдаться кровоизлияния и кровотечения другой локализации. Более чем у 1/3 детей до кровоизлияния в мозг (от дня до нескольких недель) могут появляться экхимозы или так называемые малые "предупреждающие" геморрагии (носовые кровотечения; кровотечения из пупочной ранки; петехии и экхимозы на коже или слизистых оболочках; межмышечные гематомы или кровотечения из мест инвазивных вмешательств (инъекции, вакцинации, места забора крови, обрезание, операции)) [35, 41 - 44]. Летальность при поздней форме ГрБН составляет 30% [45].
1.6 Клиническая картина заболевания или состояния (группы заболеваний или состояний)
Клиническая картина ГрБН характеризуется появлением спонтанных кровотечений любой локализации:
- Кровотечения из желудочно-кишечного тракта (мелена, гематемезис);
- Из пупочной ранки (в том числе при отпадении остатка пуповины);
- Кожные геморрагии (экхимозы, петехии);
- Кровоизлияния в слизистые оболочки;
- Кровоточивость из мест инъекций и хирургических вмешательств;
- Легочные и носовые кровотечения;
- Гематурия;
- Клинические признаки кровоизлияния в органы брюшной полости (вздутие живота, болезненность при пальпации живота);
- Прогрессирование гематом в месте травмы (кефалогематома, экхимозы);
- Неврологическая симптоматика в зависимости от локализации внутричерепного кровоизлияния (плохое сосание, сонливость, кома, судороги, выбухание и напряжение большого родничка, очаговая и общемозговая неврологическая симптоматика);
- Бледность кожи в случае развития анемии;
- Гиповолемический шок при массивном кровотечении;
- Лихорадка [42, 44];
- Одышка, стонущее дыхание, брадипноэ, апноэ.
2. Диагностика заболевания или состояния (группы заболеваний или состояний) медицинские показания и противопоказания к применению методов диагностики
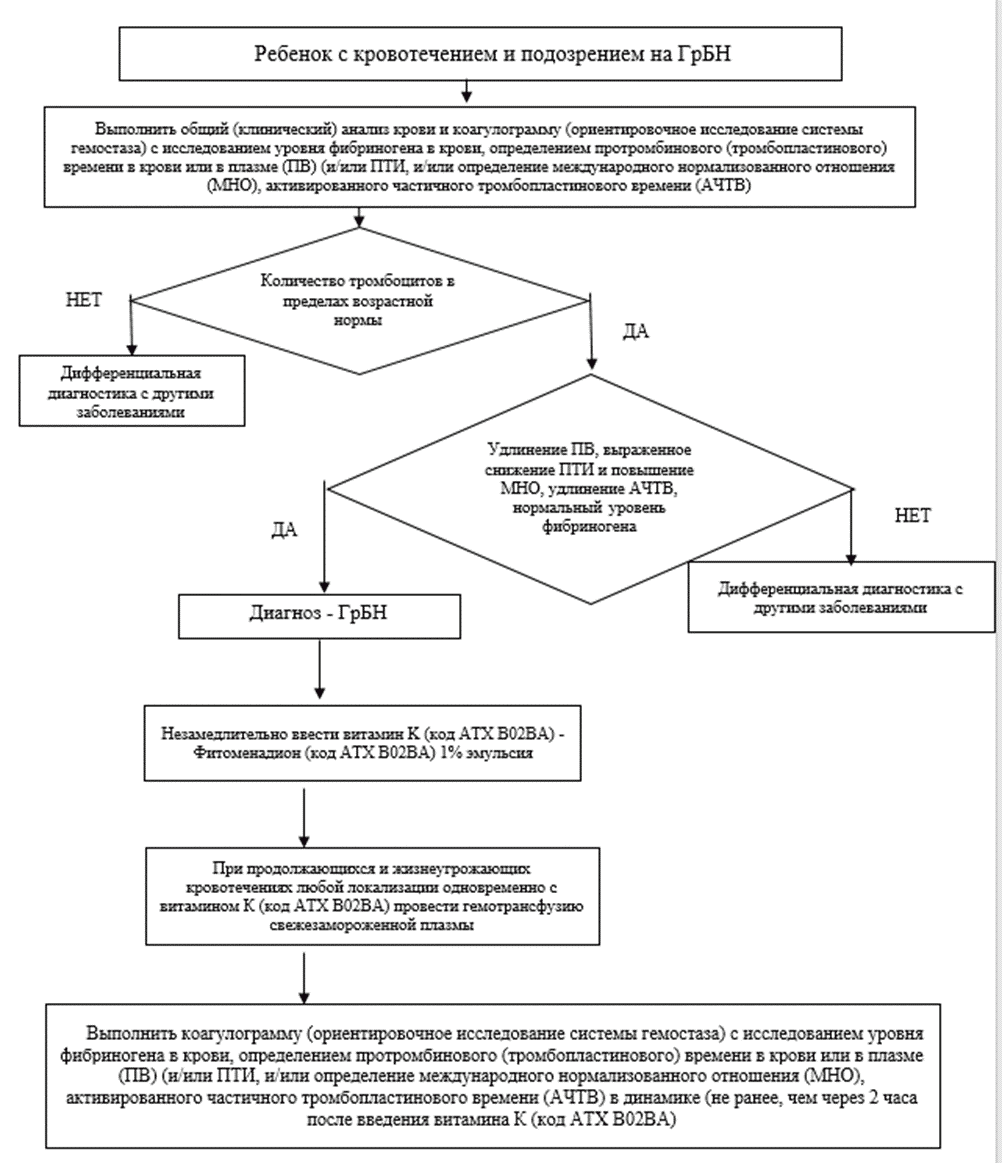
Диагноз геморрагической болезни новорожденных устанавливается на основании [5, 16, 46]:
1) физикального или инструментального обследования: спонтанные кровотечения любой локализации;
2) лабораторных исследований: удлинение протромбинового времени (ПВ) >= 4 раза, выраженное снижение протромбинового индекса (ПТИ) и повышение международного нормализованного отношения (МНО) >= 4, удлинение активированного частичного тромбопластинового времени (АЧТВ), нормальный уровень фибриногена и количества тромбоцитов.
Диагноз подтверждается нормализацией ПВ после назначения препаратов витамина K.
При удлинении ПВ и АЧТВ выше нормативных значений для возраста пациента, но не достигающих значений, представленных в критерии 2, у ребенка с кровотечением нельзя исключить отсутствие геморрагической болезни и следует трактовать случай как подозрение на геморрагическую болезнь новорожденных.
2.1 Жалобы и анамнез
При сборе анамнеза пациента с подозрением на ГрБН следует обратить внимание на факторы риска и наличие отягощенного семейного анамнеза по геморрагическим заболеваниям. Для ГрБН характерно отсутствие отягощенного семейного анамнеза.
Факторы риска зависят от формы ГрБН. Для ранней формы ГрБН характерно: прием матерью во время беременности лекарственных средств: антагонисты витамина K (код АТХ B01AA) - варфарин**, противоэпилептические препараты (код АТХ N03A), больших доз антибактериальных препаратов системного действия (код АТХ J01) (особенно, других бета-лактамных антибактериальных препаратов (код АТХ J01D), противотуберкулезных препаратов (код АТХ J04A), прием непосредственно перед родами других анальгетиков и антипиретиков (код АТХ N02B), нестероидных противовоспалительных и противоревматических препаратов (код АТХ M01A); преэклампсия; заболевания матери (заболевания печени и кишечника). Для классической формы ГрБН характерны: низкая трансплацентарная передача витамина K, низкая концентрация витамина K в грудном молоке, задержка внутриутробного развития, недоношенность, недостаточно развитая флора кишечника новорожденного в этом периоде, отсутствие профилактического введения витамина K (код АТХ B02BA) сразу после рождения. Для поздней формы ГрБН - исключительно грудное вскармливание, отсутствие профилактики ГрБН, заболевания гепато-билиарной системы (в т.ч. холестаз), мальабсорбция, синдром короткой кишки, длительная антибактериальная терапия у ребенка [47, 48]
2.2 Физикальное обследование
- Рекомендуется провести ребенку визуальный осмотр терапевтический для выявления симптомов ГрБН [34, 49, 50].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 4).
Комментарии: Визуальный терапевтический осмотр включает в себя: осмотр кожи и слизистых (наличие геморрагических проявлений: петехии, экхимозы, кровоточивость из мест инъекций), осмотр пупочной ранки (кровоточивость), оценку стула и мочи (цвет, наличие в них примеси крови), оценку желудочного содержимого в случае подозрения на наличие кровотечения из желудочно-кишечного тракта (ЖКТ), наличие дыхательных нарушений, оценку мокроты (цвет, количество) при подозрении на наличие легочного кровотечения, оценку неврологического статуса. Характерным клиническим признаком ГрБН у ребенка является наличие кровотечений различной локализации.
2.3 Лабораторные диагностические исследования
- Рекомендуется ребенку с кровотечением выполнить общий (клинический) анализ крови для диагностики ГрБН как причины кровотечения и дальнейшей тактики терапии [36, 44, 49, 51, 52].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 4).
Комментарий: В общем (клиническом) анализе крови в первую очередь следует оценить количество тромбоцитов, которое при ГрБН находится в пределах возрастной нормы. Необходимо оценить показатели красной крови (уровень общего гемоглобина, гематокрит) для исключения анемии, которая может развиться на фоне кровотечения.
- Рекомендуется ребенку с проявлениями геморрагического синдрома выполнить коагулограмму (ориентировочное исследование системы гемостаза) с исследованием уровня фибриногена в крови, определением протромбинового (тромбопластинового) времени в крови или в плазме, международного нормализованного отношения (МНО), активированного частичного тромбопластинового времени для диагностики ГрБН как причины кровотечения. Для подтверждения ГрБН данное исследование проводится до лечения, для оценки эффективности терапии повторяется не ранее чем, через 2 часа после купирования кровотечения [8, 51, 53].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 4).
Комментарии: Наиболее значимые изменения у детей с ГрБН касаются показателей протромбинового комплекса: удлинение ПВ, часто в 4 раза и более, выраженное снижение ПТИ и повышение МНО >= 4; также характерно удлинение АЧТВ. Уровень фибриногена у ребенка с ГрБН находится в пределах возрастных нормативных значений. Диагноз ГрБН подтверждается прекращением кровотечения, нормализацией показателей ПВ, ПТИ и МНО после введения витамина K (код АТХ B02BA).
2.4 Инструментальные диагностические исследования
- Рекомендуется ребенку с ГрБН суточное прикроватное мониторирование жизненных функций и параметров: степени насыщения гемоглобина кислородом методом пульсоксиметрии, частоты сердечных сокращений (ЧСС), артериального давления (АД), частоты дыхания (ЧД), термометрии общей для контроля за жизненно важными показателями [36, 49, 51].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 4).
Комментарии: Непрерывный мониторинг насыщения гемоглобина кислородом, ЧСС, ЧД, АД, температуры тела позволяет своевременно диагностировать развитие анемии, нарушений гемодинамики вследствие кровопотери на фоне кровотечения.
- Рекомендуется ребенку с кровотечением и/или при подозрении на внутричерепное или внутреннее кровотечение проведение ультразвуковых исследований: нейросонографии (НСГ), ультразвукового исследования органов брюшной полости (комплексное), почек и надпочечников, ультразвуковое исследование плевральной полости для выявления источника кровотечения [36, 51, 54 - 60].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 4).
- Рекомендуется ребенку с подозрением на внутричерепное кровотечение или выявленным по нейросонографии внутричерепным кровотечением, обусловленным ГрБН, проведение компьютерной томографии головного мозга или магнитно-резонансной томографии головного мозга для уточнения характера и объема поражения [36, 49, 51, 61 - 63].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 4).
2.5 Иные диагностические исследования
- Рекомендуется ребенку с ГрБН, внутричерепным кровотечением или подозрением на внутричерепное кровотечение прием (осмотр, консультация), первичный врача-невролога для выявления неврологических нарушений [49, 64].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 4).
- Рекомендуется ребенку с внутричерепным кровотечением, обусловленным ГрБН, прием (осмотр, консультация), первичный врача-нейрохирурга для определения дальнейшей тактики терапии [36, 53, 63]
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 4).
- Рекомендуется ребенку с ГрБН с проявлениями геморрагического синдрома при наличии холестаза и/или синдрома мальабсорбции в случае отсутствия или недостаточного ответа на терапию прием (осмотр, консультация), первичный врача-гастроэнтеролога (врача-гепатолога) [65].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 4).
- Рекомендуется ребенку с ГрБН с проявлениями геморрагического синдрома в случае отсутствия или недостаточного ответа на терапию прием (осмотр, консультация), первичный врача-гематолога [42].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 4).
3. Лечение, включая медикаментозную и немедикаментозную терапии, диетотерапию, обезболивание, медицинские показания и противопоказания к применению методов лечения
3.1 Консервативное лечение
- Рекомендуется ребенку с кровотечением и подозрением на ГрБН незамедлительно ввести витамин K (код АТХ B02BA) - фитоменадион (код АТХ B02BA01) 1% эмульсия, не дожидаясь лабораторного подтверждения ГрБН с целью остановки кровотечения [36, 41, 44, 51, 53, 66, 67].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 4).
Комментарии: Согласно инструкции к препарату фитоменадиона (код АТХ B02BA01) 1% эмульсия вводится новорожденным (при внутриутробном возрасте плода не менее 36 недель) в дозе 1 мг путем внутримышечного введения лекарственных препаратов, при рождении или сразу после рождения; недоношенным (внутриутробный возраст плода менее 36 недель, масса тела не менее 2,5 кг) и новорожденным из группы повышенного риска развития кровотечений (незрелость, асфиксия при рождении, застойная желтуха, расстройство глотания, введение матери антагонистов витамина K (код АТХ B01AA), противоэпилептических препаратов (код АТХ N03A)) вводят однократно в дозе 1 мг при рождении или сразу после рождения, путем внутримышечного или внутривенного введения лекарственных препаратов, количество последующих доз и периодичность дозирования зависят от статуса свертывания крови; недоношенным (внутриутробный возраст плода менее 36 недель, масса тела менее 2,5 кг) в дозе 0,4 мг/кг (соответствует 0,04 мл/кг) путем внутримышечного или внутривенного введения лекарственных препаратов при рождении или сразу после него, количество последующих доз и периодичность дозирования зависят от статуса свертывания крови. Противопоказания: повышенная чувствительность к фитоменадиону (код АТХ B02BA01) и другим компонентам препарата.
В случае отсутствия фитоменадиона (код АТХ B02BA01) 1% эмульсия можно вводить менадиона натрия бисульфит** (код АТХ B02BA02) 1% раствор. Необходимо учитывать, что его действие начнется через 8 - 24 часа после введения. Менадиона натрия бисульфит** (код АТХ B02BA02) 1% раствор вводится путем внутримышечного введения лекарственных препаратов. Суточная доза препарата составляет: для новорожденных - 1 - 1,5 мг/кг/сут (0,1 - 0,15 мл/кг/сут) [4], но не более 4 мг/сут; для детей до 1 года - 2 - 5 мг/сут. Кратность введения - от 1 до 2 - 3 раз в сутки. Длительность курса лечения - от 2 - 3 дней [1] до 3 - 4 дней. При необходимости курс лечения можно повторить после 4-х дневного перерыва. Противопоказания: гиперкоагуляция, тромбоэмболия, гемолитическая болезнь новорожденных. С осторожностью - при дефиците глюкозо-6-фосфатдегидрогеназы.
- Рекомендуется ребенку при продолжающихся и жизнеугрожающих кровотечениях любой локализации одновременно с витамином K (код АТХ B02BA) гемотрансфузия свежезамороженной плазмы (СЗП) для восполнения факторами свертывания и купирования кровотечения [40, 44, 49, 68, 69].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 4).
Комментарии: Стандартная доза СЗП составляет 10 - 20 мл/кг, вводится путем внутривенного введения в течение не менее 60 минут, но не более 4 часов. При указанной дозе повышение уровней циркулирующих факторов свертывания крови составляет приблизительно 20%, то есть более чем на 10%, что обычно требуется для коррекции гемостаза [70]. Трансфузия свежезамороженной плазмы должна быть начата в течение 1 часа после размораживания.
- Рекомендуется ребенку с продолжающимся и/или жизнеугрожающим кровотечением вследствие ГрБН при недостаточной эффективности витамина K (код АТХ B02BA) и свежезамороженной плазмы (или при отсутствии СЗП) введение факторов свертывания крови (код АТХ B02BD) - #факторов свертывания крови II, VII, IX, X в комбинации [протромбиновый комплекс]** (код АТХ B02BD) для купирования кровотечения [71].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 4).
Комментарии: Доза #факторов свертывания крови II, VII, IX, X в комбинации [протромбиновый комплекс]** (код АТХ B02BD), по данным опубликованных клинических случаев, составляет 50 МЕ/кг [71].
- Рекомендуется ребенку с ГрБН при снижении уровня гемоглобина вследствие кровотечения, требующего коррекции, гемотрансфузия эритроцитсодержащими компонентами крови для купирования анемии [49].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 4).
Комментарии: Уровень гемоглобина, требующий коррекции гемотрансфузией, зависит от постнатального возраста. Показания для гемотрансфузии размещены в Клинических рекомендациях "Врожденная анемия вследствие кровопотери у плода" и "Ранняя анемия недоношенных".
3.2 Хирургическое лечение
Проведение хирургического лечения у детей с ГрБН зависит от локализации кровотечения, объема кровопотери и развития жизнеугрожающего состояния. Описаны случаи массивных внутричерепных кровоизлияний, требующие нейрохирургической помощи [36, 53, 63, 64, 72].
3.3 Иное лечение
Вскармливание детей с любой формой ГрБН проводится либо грудным молоком, либо сухой адаптированной молочной смесью для вскармливания детей с рождения (или сухой специальной молочной смесью для вскармливания недоношенных и маловесных детей в зависимости от гестационного возраста) в случае отсутствия возможности проведения грудного вскармливания.
4. Медицинская реабилитация и санаторно-курортное лечение, медицинские показания и противопоказания к применению методов медицинской реабилитации, в том числе основанных на использовании природных лечебных факторов
Медицинская реабилитация зависит от объема геморрагического поражения ЦНС вследствие внутричерепного кровотечения, обусловленного ГрБН, и неврологических осложнений.
5. Профилактика и диспансерное наблюдение, медицинские показания и противопоказания к применению методов профилактики
- Рекомендуется всем новорожденным детям, не имеющим противопоказаний, для профилактики развития витамин K-дефицитного геморрагического синдрома введение витамина K (код АТХ B02BA) - фитоменадиона (код АТХ B02BA01) 1% эмульсии при рождении или сразу после рождения [7, 73].
Уровень убедительности рекомендаций A (уровень достоверности доказательств - 1).
Комментарии: Согласно инструкции к препарату 1% эмульсия фитоменадиона (код АТХ B02BA01) вводится новорожденным (при внутриутробном возрасте плода не менее 36 недель) в дозе 1 мг путем внутримышечного введения лекарственных препаратов, при рождении или сразу после рождения; недоношенным (внутриутробный возраст плода менее 36 недель, масса тела не менее 2,5 кг) и новорожденным из группы повышенного риска развития кровотечений (незрелость, асфиксия при рождении, застойная желтуха, расстройство глотания, введение матери антагонистов витамина K (код АТХ B01AA), противоэпилептических препаратов (код АТХ N03A)) вводят однократно в дозе 1 мг при рождении или сразу после рождения, путем внутримышечного или внутривенного введения лекарственных препаратов, количество последующих доз и периодичность дозирования зависят от статуса свертывания крови; недоношенным (внутриутробный возраст плода менее 36 недель, масса тела менее 2,5 кг) в дозе 0,4 мг/кг (соответствует 0,04 мл/кг) путем внутримышечного или внутривенного введения лекарственных препаратов при рождении или сразу после него, количество последующих доз и периодичность дозирования зависят от статуса свертывания крови. В таблице 1 указаны рекомендованные дозы для недоношенных детей, которым введение препарата фитоменадиона (код АТХ B02BA01) показано для профилактики кровотечений, обусловленных дефицитом витамина K (при рождении или сразу после рождения). Противопоказания: повышенная чувствительность к фитоменадиону (код АТХ B02BA01) и другим компонентам препарата.
Таблица 1. Рекомендованные дозы фитоменадиона (код АТХ B02BA01) для недоношенных детей.
Масса тела
Доза витамина K
Объем
1 кг
0,4 мг
0,04 мл
1,5 кг
0,6 мг
0,06 мл
2 кг
0,8 мг
0,08 мл
2,5 кг
1,0 мг
0,1 мл
более 2,5 кг
1,0 мг
0,1 мл
При выполнении внутривенного введения лекарственного препарата эмульсию перед инъекцией необходимо развести в пропорции 1:5 (используя растворители и разбавители, включая ирригационные растворы (код АТХ V07AB) - вода для инъекций** или другие ирригационные растворы (код АТХ B05CX) - декстроза** 5% раствор). Разведенную эмульсию следует вводить медленно, в объеме примерно 1 мл в течение 20 секунд.
Ввиду участившихся отказов родителей от каких-либо манипуляций с ребенком после рождения (профилактика ГрБН, вакцинация и др.) [74 - 77] родителям может быть предложен альтернативный способ профилактики ГрБН - пероральный прием витамина K (код АТХ B02BA) - #фитоменадиона (код АТХ B02BA01) 1% эмульсии [32, 78]. Режим дозирования: трехкратно по 2 мг внутрь после рождения, в период 4 - 6 дней после рождения и в 4 - 6 недель после рождения [78]. В случае рвоты или срыгивания в течение часа после орального приема #фитоменадиона (код АТХ B02BA01) целесообразно повторить введение #фитоменадиона (код АТХ B02BA01) внутрь в той же дозе. [78].
В случае отсутствия фитоменадиона (код АТХ B02BA01) 1% эмульсии возможно введение менадиона натрия бисульфит** (код АТХ B02BA02) 1% раствор [13, 79, 80]. Необходимо учитывать, что его действие начнется через 8 - 24 часа после введения. Менадиона натрия бисульфит** (код АТХ B02BA02) вводится путем внутримышечного введения лекарственных препаратов. Суточная доза препарата составляет: для новорожденных - 1 - 1,5 мг/кг/сут (0,1 - 0,15 мл/кг/сут), но не более 4 мг/сут; для детей до 1 года - 2 - 5 мг/сут. Кратность введения - от 1 до 2 - 3 раз в сутки. Противопоказания: гиперкоагуляция, тромбоэмболия, гемолитическая болезнь новорожденных. С осторожностью - при дефиците глюкозо-6-фосфатдегидрогеназы
- Рекомендуется при проведении парентерального питания у новорожденных детей введение поливитаминов (парентеральное введение) (код АТХ A11BA) - ретинол + эргокальциферол + фитоменадион + альфа-токоферол для профилактики развития витамин K-дефицитного геморрагического синдрома [81].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5).
Комментарии: Содержание витамина K1 в - ретинол + эргокальциферол + фитоменадион + альфа-токоферол (код АТХ A11BA) составляет 20 мкг в 1 мл. При полном парентеральном питании стандартной дозой является 4 мл/кг/сут для новорожденных массой тела менее 2,5 кг и 10 мл/сутки для остальных детей. На фоне перехода на энтеральное питание доза соответственно уменьшается.
- Рекомендуется при синдроме мальабсорбции и синдроме холестаза у детей введение витамина K (код АТХ B02BA) - фитоменадиона (код АТХ A02BA01) 1% эмульсии для профилактики развития витамин K-дефицитного геморрагического синдрома [82 - 90].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5).
Комментарии. У детей с холестазом и синдромом мальабсорбции в силу недостаточного всасывания жирорастворимых витаминов развивается дефицит витамина K независимо от субстрата вскармливания [36 - 38, 72, 91]. Степень всасывания жирорастворимых витаминов при патологии печени и кишечника различна и требует проведения мониторинга таких показателей коагулограммы, как МНО (и/или ПВ, ПТИ). Режим назначения профилактической дозы варьирует от 1 мг/кг раз в неделю у детей массой тела менее 5 кг до 2,5 - 5,0 мг от 1 до 3 раз в неделю или 10 мг 1 раз в 2 недели у детей массой тела более 5 кг. Доза и кратность профилактики подбирается индивидуально в зависимости от результатов коагулограммы и в тяжелых случаях может доходить до ежедневного приема. При наличии холестаза или синдрома мальабсорбции целесообразно парентеральное введение витамина K (код АТХ B02BA) [84 - 90].
- Рекомендуется кормящим женщинам употреблять в рационе питания продукты, богатые витамином K1, а также поливитамины, содержащие в составе витамин K1 для профилактики развития витамин K-дефицитного геморрагического синдрома у новорожденных детей, находящихся на исключительно грудном вскармливании, с целью повышения концентрации витамина K в грудном молоке [23, 33, 92 - 94].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 4).
Комментарии. Суточное потребление матерью 5,0 мг (800% суточной нормы) филлохинона повышает концентрацию витамина K в сыворотке крови новорожденного почти до уровня, близкого к уровню при искусственном вскармливании [94]. В приложении В представлена информация по содержанию витамина K1 в пищевых продуктах (мкг/100 г) [92].
6. Организация оказания медицинской помощи
Показания для госпитализации в медицинскую организацию:
1) Наличие спонтанного кровотечения любой локализации.
Показания к выписке пациента из медицинской организации:
1) Удовлетворительное состояние;
2) Достигнута стабилизация состояния ребенка, отсутствует кровотечение;
3) Нормализация показателей коагулограммы (ориентировочного исследования системы гемостаза);
4) Отсутствуют другие противопоказания к выписке.
7. Дополнительная информация (в том числе факторы, влияющие на исход заболевания или состояния)
Прогноз заболевания при отсутствии легочного кровотечения и внутричерепных кровоизлияний, как правило, благоприятный. При наличии внутричерепного кровоизлияния прогноз определяется локализацией и выраженностью кровоизлияния. Смертность при поздней ГрБН в случае развития внутричерепных кровоизлияний составляет 15 - 20% [95], а неблагоприятные отдаленные последствия (двигательный и интеллектуальный дефицит) отмечаются у 20 - 50% [6, 18, 39, 40].
Критерии оценки качества медицинской помощи
N
Критерии качества
Оценка выполнения (да/нет)
1.
Выполнен визуальный терапевтический осмотр
Да/нет
2.
Выполнен общий (клинический) анализ крови при подозрении на ГрБН или наличии симптомов ГрБН
Да/нет
3.
Выполнена коагулограмма (ориентировочное исследование системы гемостаза) с определением уровня фибриногена, протромбинового (тромбопластинового) времени в крови или в плазме, международного нормализованного отношения (МНО), активированного частичного тромбопластинового времени для подтверждения ГрБН до лечения, для оценки эффективности терапии повторно выполнена не ранее чем, через 2 часа после купирования кровотечения
Да/нет
4.
Выполнено суточное прикроватное мониторирование жизненных функций и параметров: степени насыщения гемоглобина кислородом методом пульсоксиметрии, частоты сердечных сокращений (ЧСС), артериального давления (АД), частоты дыхания (ЧД), термометрии общей
Да/нет
5.
Выполнены при подозрении на внутричерепное или внутреннее кровотечение нейросонография, ультразвуковое исследование органов брюшной полости (комплексное), почек и надпочечников, ультразвуковое исследование плевральной полости
Да/нет
6.
Выполнена при подозрении на внутричерепное кровотечение или выявленным по нейросонографии внутричерепным кровотечением компьютерная томография головного мозга или магнитно-резонансная томография головного мозга
Да/нет
7.
Выполнено введение витамина K (код АТХ B02BA)
Да/нет
8.
Выполнена гемотрансфузия свежезамороженной плазмы при наличии продолжающихся и жизнеугрожающих кровотечений
Да/нет
9.
Выполнено введение факторов свертывания крови (код АТХ B02BD) - #факторов свертывания крови II, VII, IX, X в комбинации (протромбиновый комплекс)** ребенку с продолжающимся и/или жизнеугрожающим кровотечением вследствие ГрБН при недостаточной эффективности витамина K (код АТХ B02BA) и свежезамороженной плазмы (или при отсутствии СЗП)
Да/нет
Список литературы
1. Неонатология. Национальное руководство в 2-х томах. 2-е изд., перераб. и доп./под ред. Н. Н. Володина, Д. Н. Дегтярева. ООО Издательская группа "ГЭОТАР-Медиа", 2023. 752 p.
2. Gleason C.A. D.S.U. Avery's diseases of the newborn. 9th Ed. Elsevier Saunders. 2011. 1520 p.
3. Gomella T.L. et al. Gomella's Neonatology: Management, Procedures, On-Call Problems, Diseases, and Drugs. 8th ed./ed. Education M.-H. Medical, 2020. 1474 p.
4. Hey E. Vitamin K--what, why, and when//Arch. Dis. Child. Fetal Neonatal Ed. 2003. Vol. 88, N 2. P. 80 - 83.
5. Lippi G., Franchini M. Vitamin K in neonates: facts and myths//Blood Transfus. Blood Transfus, 2011. Vol. 9, N 1. P. 4 - 9.
6. NHMRC (National Health and Medical Research Council). Joint statement and recommendations on Vitamin K administration to newborn infants to prevent vitamin K deficiency bleeding in infancy. Commonwealth of Australia, 2010.
7. Puckett R.M., Offringa M. Prophylactic vitamin K for vitamin K deficiency bleeding in neonates//Cochrane database Syst. Rev. Cochrane Database Syst Rev, 2000. N 4.
8. Araki S., Shirahata A. Vitamin K Deficiency Bleeding in Infancy//Nutrients. Nutrients, 2020. Vol. 12, N 3.
9. Joshi A., Jaiswal J.P. Deep vein thrombosis in protein S deficiency.//JNMA. J. Nepal Med. Assoc. Nepal, 2010. Vol. 49, N 177. P. 56 - 58.
10. Takemoto C.M. Venous thromboembolism in cystic fibrosis//Pediatr. Pulmonol. Pediatr Pulmonol, 2012. Vol. 47, N 2. P. 105 - 112.
11. Newman P., Shearer M.J. Vitamin K metabolism.//Subcell. Biochem. United States, 1998. Vol. 30. P. 455 - 488.
12. Stafford D.W. The vitamin K cycle//J. Thromb. Haemost. J Thromb Haemost, 2005. Vol. 3, N 8. P. 1873 - 1878.
13. Chawla D. et al. Vitamin K1 versus vitamin K3 for prevention of subclinical vitamin deficiency: a randomized controlled trial.//Indian Pediatr. India, 2007. Vol. 44, N 11. P. 817 - 822.
14. Shearer M.J. Vitamin K metabolism and nutriture//Blood Rev. Blood Rev, 1992. Vol. 6, N 2. P. 92 - 104.
15. Report of committee on nutrition vitamin k compounds and the water-soluble analogues//Pediatrics. American Academy of Pediatrics, 1961. Vol. 28, N 3. P. 501 - 507.
16. Cornelissen M. et al. Prevention of vitamin K deficiency bleeding: efficacy of different multiple oral dose schedules of vitamin K//Eur. J. Pediatr. Eur J Pediatr, 1997. Vol. 156, N 2. P. 126 - 130.
17. Маркова И.В., Калиничева В.И. Педиатрическая фармакология: Руководство для врачей. Ленинград: Медицина, 1987. 495 р.
18. Notes from the field: late vitamin K deficiency bleeding in infants whose parents declined vitamin K prophylaxis--Tennessee, 2013.//MMWR. Morb. Mortal. Wkly. Rep. United States, 2013. Vol. 62, N 45. P. 901 - 902.
19. Thureen P.J., Hay W.W. Neonatal Nutrition and Metabolism. 2th Ed. Jr.//Neonatal Nutr. Metab. Second Ed. Cambridge University Press, 2006. P. 1 - 688.
20. Ardell S. et al. Prophylactic vitamin K for the prevention of vitamin K deficiency bleeding in preterm neonates//Cochrane database Syst. Rev. Cochrane Database Syst Rev, 2018. Vol. 2, N 2.
21. Ochiai M. et al. Blood Reference Intervals for Preterm Low-Birth-Weight Infants: A Multicenter Cohort Study in Japan//PLoS One. Public Library of Science, 2016. Vol. 11, N 8. P. e0161439.
22.  U. et al. Developmental hemostasis: A lifespan from neonates and pregnancy to the young and elderly adult in a European white population//Blood Cells. Mol. Dis. Blood Cells Mol Dis, 2017. Vol. 67. P. 2 - 13.
U. et al. Developmental hemostasis: A lifespan from neonates and pregnancy to the young and elderly adult in a European white population//Blood Cells. Mol. Dis. Blood Cells Mol Dis, 2017. Vol. 67. P. 2 - 13.
23. Момот А.П. Патология гемостаза. Принципы и алгоритмы клинико-лабораторной диагностики. СПб: Издательство "Форма Т," 2006. 208 p.
24. Ignjatovic V. et al. Differences in the mechanism of blood clot formation and nanostructure in infants and children compared with adults//Thromb. Res. Thromb Res, 2015. Vol. 136, N 6. P. 1303 - 1309.
25. Clarke P., Mitchell S.J., Shearer M.J. Total and Differential Phylloquinone (Vitamin K1) Intakes of Preterm Infants from All Sources during the Neonatal Period//Nutrients. Nutrients, 2015. Vol. 7, N 10. P. 8308 - 8320.
26. Haroon Y. et al. The content of phylloquinone (vitamin K1) in human milk, cows' milk and infant formula foods determined by high-performance liquid chromatography//J. Nutr. 1982. Vol. 112. P. 1105 - 1117.
27. Shirahata A., Nakamura T., Ariyoshi N. Vitamin K1 and K2 Contents in Blood, Stool, and Liver Tissues of Neonates and Young Infants//Perinat. Thromb. Hemost. Suzuki, S., Ed.; Springer: Berlin/Heidelberg, Germany, 1991. P. 213 - 223.
28. von Kries R., Hanawa Y. Neonatal vitamin K prophylaxis. Report of Scientific and Standardization Subcommittee on Perinatal Haemostasis.//Thromb. Haemost. Germany, 1993. Vol. 69, N 3. P. 293 - 295.
29. Sankar M.J. et al. Vitamin K prophylaxis for prevention of vitamin K deficiency bleeding: a systematic review//J. Perinatol. J Perinatol, 2016. Vol. 36 Suppl 1, N Suppl 1. P. S29 - S34.
30. Cornelissen E.A., Hirasing R.A., Monnens L.A. [Prevalence of hemorrhages due to vitamin K deficiency in The Netherlands, 1992 - 1994].//Ned. Tijdschr. Geneeskd. Netherlands, 1996. Vol. 140, N 17. P. 935 - 937.
31. Sutor A.H., Dagres N., Niederhoff H. Late form of vitamin K deficiency bleeding in Germany//Klin. Padiatr. Klin Padiatr, 1995. Vol. 207, N 3. P. 89 - 97.
32. Laubscher B.,  O., Schubiger G. Prevention of vitamin K deficiency bleeding with three oral mixed micellar phylloquinone doses: results of a 6-year (2005 - 2011) surveillance in Switzerland//Eur. J. Pediatr. Eur J Pediatr, 2013. Vol. 172, N 3. P. 357 - 360.
O., Schubiger G. Prevention of vitamin K deficiency bleeding with three oral mixed micellar phylloquinone doses: results of a 6-year (2005 - 2011) surveillance in Switzerland//Eur. J. Pediatr. Eur J Pediatr, 2013. Vol. 172, N 3. P. 357 - 360.
33. Shearer M.J. Vitamin K deficiency bleeding (VKDB) in early infancy//Blood Rev. Blood Rev, 2009. Vol. 23, N 2. P. 49 - 59.
34. Burke C.W. Vitamin K deficiency bleeding: overview and considerations//J. Pediatr. Health Care. J Pediatr Health Care, 2013. Vol. 27, N 3. P. 215 - 221.
35. Schulte R. et al. Rise in late onset vitamin K deficiency bleeding in young infants because of omission or refusal of prophylaxis at birth//Pediatr. Neurol. Pediatr Neurol, 2014. Vol. 50, N 6. P. 564 - 568.
36. Siauw C. et al. Late Vitamin K Deficient Bleeding in 2 Young Infants--Renaissance of a Preventable Disease//Z. Geburtshilfe Neonatol. Z Geburtshilfe Neonatol, 2015. Vol. 219, N 5. P. 238 - 242.
37. Mancell S. et al. Fat-soluble vitamin assessment, deficiency and supplementation in infants with cholestasis//J. Hum. Nutr. Diet. J Hum Nutr Diet, 2022. Vol. 35, N 2. P. 273 - 279.
38. Kamath B.M. et al. Fat Soluble Vitamin Assessment and Supplementation in Cholestasis//Clin. Liver Dis. Clin Liver Dis, 2022. Vol. 26, N 3. P. 537 - 553.
39. Volpe J.J. Intracranial hemorrhage in early infancy--renewed importance of vitamin K deficiency//Pediatr. Neurol. Pediatr Neurol, 2014. Vol. 50, N 6. P. 545 - 546.
40. Nimavat Dharmendra J, Sherman Michael P. Vitamin K Deficiency Bleeding [Electronic resource]. 2019. P. https://emedicine.medscape.com/article/974489-over. URL: https://emedicine.medscape.com/article/974489-overview?form=fpf.
41. Лобанов А.И., Лобанова О.Г. Геморрагическая болезнь новорожденных с поздним дебютом//Вопросы современной педиатрии. 2011. Vol. 10, N 1. P. 167 - 171.
42. Урсуленко Е.В. et al. Случай поздней геморрагической болезни у ребенка 6 недель, осложнившейся развитием острого нарушения мозгового кровообращения и гемотораксом//Сибирский медицинский журнал. 2012. Vol. 2. P. 114 - 118.
43. Пшеничная К.И., Шабалов Н.П., Ляпин А.П. К.Т.Н., Рубин А.Н. Внутричерепные кровоизлияния как проявление поздней геморрагической болезни новорожденных//Педиатрия имени Г.Н. Сперанского. 2013. Vol. 92, N 2.
44. Нароган М.В., Карпова А.Л., Строева Л.Е. Витамин K-дефицитный геморрагический синдром у новорожденных и детей первых месяцев жизни//Неонатология: Новости. Мнения. Обучение. ООО Издательская группа "ГЭОТАР-Медиа", 2015. Vol. 3. P. 74 - 82.
45. Choo K.E. et al. Haemorrhagic disease in newborn and older infants: a study in hospitalized children in Kelantan, Malaysia//Ann. Trop. Paediatr. Ann Trop Paediatr, 1994. Vol. 14, N 3. P. 231 - 237.
46. Kher P., Verma R.P. Hemorrhagic Disease of Newborn. [Updated 2023 Jun 26]. Treasure Island (FL): In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing, 2024.
47. Al-Zuhairy S.H. Late vitamin K deficiency bleeding in infants: five-year prospective study.//J. Pediatr. (Rio. J). Brazil, 2021. Vol. 97, N 5. P. 514 - 519.
48. American Academy of Pediatrics. Committee on Nutrition., Kleinman R.E. Pediatric nutrition handbook. American Academy of Pediatrics, 1998. P. 833.
49. Woods C.W., Woods A.G., Cederholm C.K. Vitamin K deficiency bleeding: a case study//Adv. Neonatal Care. Adv Neonatal Care, 2013. Vol. 13, N 6. P. 402 - 407.
50. Ozdemir M.A. et al. Late-type vitamin K deficiency bleeding: experience from 120 patients//Childs. Nerv. Syst. Childs Nerv Syst, 2012. Vol. 28, N 2. P. 247 - 251.
51. El Hasbaoui B., Karboubi L., Benjelloun B.S. Newborn haemorrhagic disorders: about 30 cases//Pan Afr. Med. J. Pan Afr Med J, 2017. Vol. 28.
52. Заплатников А.Л. et al. Внутричерепные кровоизлияния при поздней геморрагической болезни новорожденных//Педиатрия. Cons. Medicum. ООО "Объединенная редакция", 2019. Vol. 4. P. 14 - 17.
53. Flood V.H. et al. Hemorrhagic disease of the newborn despite vitamin K prophylaxis at birth//Pediatr. Blood Cancer. Pediatr Blood Cancer, 2008. Vol. 50, N 5. P. 1075 - 1077.
54. Gupta B.D., Parakh M., Sharma R.B. Hemoperitoneum--a rare manifestation of early hemorrhagic disease of newborn.//Indian pediatrics. India, 1996. Vol. 33, N 10. P. 874 - 875.
55. Kaur G., Chacko B., Verma M. Hematuria--sole manifestation of hemorrhagic disease of newborn.//Indian pediatrics. India, 2000. Vol. 37, N 1. P. 112 - 113.
56. Ram S.P. et al. Adrenal haemorrhage in a newborn--a case report.//Singapore Med. J. India, 1994. Vol. 35, N 5. P. 532 - 534.
57. Aggarwal V. et al. Hemothorax and hematocele: unusual presentations of vitamin K deficiency bleeding disorder//Indian J. Pediatr. Indian J Pediatr, 2013. Vol. 80, N 1. P. 80 - 81.
58. Huybrechts S. et al. Hemothorax as presentation of late vitamin-K-deficient bleeding in a 1-month-old infant with homozygous alpha-1-antitrypsin deficiency//Eur. J. Pediatr. Eur J Pediatr, 2007. Vol. 166, N 10. P. 1081 - 1082.
59. Oppermann H.C., Wille L. Hemothorax in the newborn//Pediatr. Radiol. Pediatr Radiol, 1980. Vol. 9, N 3. P. 129 - 134.
60. KAUR P., TAN K.K. Hemothorax due to hemorrhagic disease of the newborn//Acta Paediatr. Jpn. Overseas Ed. Acta Paediatr Jpn, 1994. Vol. 36, N 1. P. 95 - 96.
61. Pirinccioglu A.G. et al. Intracranial hemorrhage: clinical and demographic features of patients with late hemorrhagic disease//Pediatr. Int. Pediatr Int, 2011. Vol. 53, N 1. P. 68 - 71.
62. Ceratto S., Savino F. Vitamin K deficiency bleeding in an apparently healthy newborn infant: the compelling need for evidence-based recommendation//Ital. J. Pediatr. Ital J Pediatr, 2019. Vol. 45, N 1.
63. Elsebey M., Nandlal V., Litra F. Hemorrhagic Disease of the Newborn as a Consequence of Vitamin K Refusal Due to Language Barrier. 2024. Vol. 16, N 3.
64. Zidan A.S., Abdel-Hady H. Surgical evacuation of neonatal intracranial hemorrhage due to vitamin K deficiency bleeding//J. Neurosurg. Pediatr. J Neurosurg Pediatr, 2011. Vol. 7, N 3. P. 295 - 299.
65. Д. А. Гобадзе, П. А. Жарков. Сложности диагностики вторичной витамин K-зависимой коагулопатии у детей на примере клинического случая//РЖ Детской Гематологии и Онкологии. 2018. P. 64 - 67.
66. Marchili M.R. et al. Vitamin K deficiency: a case report and review of current guidelines//Ital. J. Pediatr. Ital J Pediatr, 2018. Vol. 44, N 1.
67. Walas W. et al. [Late form of vitamin K deficiency bleeding. Description of four cases with various clinical picture and outcome].//Med. Wieku Rozwoj. Poland, 2006. Vol. 10, N 4. P. 1079 - 1091.
68. Zeng L. et al. Effectiveness of prothrombin complex concentrate (PCC) in neonates and infants with bleeding or risk of bleeding: a systematic review and meta-analysis//Eur. J. Pediatr. Eur J Pediatr, 2017. Vol. 176, N 5. P. 581 - 589.
69. Maheshwari A. et al. Use of Fresh-frozen Plasma in Newborn Infants//Newborn (Clarksville, Md.). Newborn (Clarksville), 2022. Vol. 1, N 3. P. 271 - 277.
70. BE G. et al. Transfusion guidelines for neonates and older children//Br. J. Haematol. Br J Haematol, 2004. Vol. 124, N 4. P. 433 - 453.
71. Rech M.A. et al. Prothrombin Complex Concentrate for Intracerebral Hemorrhage Secondary to Vitamin K Deficiency Bleeding in a 6-Week-Old Child//J. Pediatr. J Pediatr, 2015. Vol. 167, N 6. P. 1443 - 1444.
72. Per H. et al. Intracranial hemorrhages and late hemorrhagic disease associated cholestatic liver disease//Neurol. Sci. Neurol Sci, 2013. Vol. 34, N 1. P. 51 - 56.
73. Hunnali C.R. et al. Three Different Regimens for Vitamin K Birth Prophylaxis in Infants Born Preterm: A Randomized Clinical Trial//J. Pediatr. J Pediatr, 2023. Vol. 255. P. 98 - 104.
74. Loyal J., Shapiro E.D. Refusal of Intramuscular Vitamin K by Parents of Newborns: A Review.//Hosp. Pediatr. United States, 2020. Vol. 10, N 3. P. 286 - 294.
75. Loyal J. et al. Refusal of Vitamin K by Parents of Newborns: A Qualitative Study.//Acad. Pediatr. United States, 2019. Vol. 19, N 7. P. 793 - 800.
76. Loyal J. et al. Factors Associated With Refusal of Intramuscular Vitamin K in Normal Newborns.//Pediatrics. United States, 2018. Vol. 142, N 2.
77. Miller H. et al. Why do parents decline newborn intramuscular vitamin K prophylaxis?//J. Med. Ethics. England, 2016. Vol. 42, N 10. P. 643 - 648.
78. Mihatsch W.A. et al. Prevention of Vitamin K Deficiency Bleeding in Newborn Infants: A Position Paper by the ESPGHAN Committee on Nutrition.//J. Pediatr. Gastroenterol. Nutr. United States, 2016. Vol. 63, N 1. P. 123 - 129.
79. Шабалов Н.П., Иванов Д.О., Шабалова Н.Н. Гемостаз в динамике первой недели жизни как отражение механизмов адаптации к внеутробной жизни новорожденного//Педиатрия. 2000. Р. 84 - 91.
80. Sutherland J.M., Glueck H.I., Gleser G. Hemorrhagic disease of the newborn. Breast feeding as a necessary factor in the pathogenesis//Am. J. Dis. Child. Am J Dis Child, 1967. Vol. 113, N 5. P. 524 - 533.
81. Hossain Z. et al. Effects of Total Enteral Nutrition on Early Growth, Immunity, and Neuronal Development of Preterm Infants.//Nutrients. Switzerland, 2021. Vol. 13, N 8.
82. Shneider B.L. et al. Efficacy of fat-soluble vitamin supplementation in infants with biliary atresia.//Pediatrics. United States, 2012. Vol. 130, N 3. P. e607 - 14.
83. Feldman A.G., Sokol R.J. Neonatal Cholestasis.//Neoreviews. United States, 2013. Vol. 14, N 2.
84. Tessitore M. et al. Malnutrition in Pediatric Chronic Cholestatic Disease: An Up-to-Date Overview.//Nutrients. Switzerland, 2021. Vol. 13, N 8.
85. Degrassi I. et al. Fat-Soluble Vitamins Deficiency in Pediatric Cholestasis: A Scoping Review.//Nutrients. Switzerland, 2023. Vol. 15, N 11.
86. Venigalla S., Gourley G.R. Neonatal cholestasis.//Semin. Perinatol. United States, 2004. Vol. 28, N 5. P. 348 - 355.
87. Catzola A., Vajro P. Management options for cholestatic liver disease in children.//Expert Rev. Gastroenterol. Hepatol. England, 2017. Vol. 11, N 11. P. 1019 - 1030.
88. Bhatia V. et al. Management of neonatal cholestasis: consensus statement of the Pediatric Gastroenterology Chapter of Indian Academy of Pediatrics.//Indian Pediatr. India, 2014. Vol. 51, N 3. P. 203 - 210.
89. Heinz N., Vittorio J. Treatment of Cholestasis in Infants and Young Children.//Curr. Gastroenterol. Rep. United States, 2023. Vol. 25, N 11. P. 344 - 354.
90. Dani C. et al. Italian guidelines for the management and treatment of neonatal cholestasis.//Ital. J. Pediatr. England, 2015. Vol. 41. P. 69.
91. Akiyama H. et al. Intracranial hemorrhage and vitamin K deficiency associated with biliary atresia: summary of 15 cases and review of the literature.//Pediatr. Neurosurg. Switzerland, 2006. Vol. 42, N 6. P. 362 - 367.
92. American Academy of Pediatrics. Committee on Nutrition., Kleinman R.E. Pediatric nutrition handbook. American Academy of Pediatrics, 1998. P. 833.
93. Greer F.R. Controversies in neonatal nutrition: macronutrients and micronutrients//Gastroenterology and Nutrition: Neonatology Questions and Controversies. 2nd ed. Neu J. Philadelphia: Elsevier saunders, 2012. P. 129 - 155.
94. Greer F.R. et al. Improving the vitamin K status of breastfeeding infants with maternal vitamin K supplements//Pediatrics. Pediatrics, 1997. Vol. 99, N 1. P. 88 - 92.
95. Zurynski Y. et al. Vitamin K deficiency bleeding in Australian infants 1993 - 2017: an Australian Paediatric Surveillance Unit study//Arch. Dis. Child. Arch Dis Child, 2020. Vol. 105, N 5. P. 433 - 438.
Приложение А1
СОСТАВ
РАБОЧЕЙ ГРУППЫ ПО РАЗРАБОТКЕ И ПЕРЕСМОТРУ
КЛИНИЧЕСКИХ РЕКОМЕНДАЦИЙ
1. Балашова Екатерина Николаевна - кандидат медицинских наук, ведущий научный сотрудник ОРИТ имени проф. А.Г. Антонова Института неонатологии и педиатрии ФГБУ "НМИЦ АГП имени В.И. Кулакова" Минздрава России, доцент кафедры неонатологии, член Совета Российского общества неонатологов
2. Володин Николай Николаевич - акад. РАН, профессор, д.м.н.; президент Ассоциация специалистов в области перинатальной медицины, оказания помощи беременной женщине и плоду, новорожденному и ребенку в возрасте до 3-х лет (АСПМ+)
3. Дегтярев Дмитрий Николаевич - доктор медицинских наук, профессор заместитель директора по научной работе ФГБУ "НМИЦ АГП им. В.И. Кулакова" Минздрава России, заведующий кафедрой неонатологии Клинического института детского здоровья им. Н.Ф. Филатова ФГАОУ ВО "Первый МГМУ им. И.М. Сеченова" МЗ РФ (Сеченовский Университет), член Совета Российского общества неонатологов
4. Дегтярева Анна Владимировна - доктор медицинских наук, профессор, заведующая отделом педиатрии Института неонатологии и педиатрии ФГБУ "НМИЦ АГП им. В.И. Кулакова" Минздрава России, профессор кафедры неонатологии Клинического института детского здоровья им. Н.Ф. Филатова ФГАОУ ВО "Первый МГМУ им. И.М. Сеченова" Минздрава России (Сеченовский Университет), член Совета Российского общества неонатологов
5. Жарков Павел Александрович - доктор медицинских наук, врач гематолог, заведующий отделом патологии гемостаза, доцент кафедры гематологи и клеточных технологий ФГБУ "НМИЦ детской гематологии, онкологии и иммунологии имени Дмитрия Рогачева" Минздрава России, член Национального общества детских гематологов, онкологов
6. Карпова Анна Львовна - кандидат медицинских наук, заведующая неонатологическим стационаром ГБУЗ "Городская клиническая больница N 67 им. Л.А. Ворохобова ДЗ г. Москвы", доцент кафедры неонатологии имени профессора В.В. Гаврюшова ФГБОУ ДПО "РМАНПО" Минздрава России, ассистент кафедры поликлинической терапии, клинической лабораторной диагностики и медицинской биохимии ИПДО ФГБОУ ВО "Ярославский государственный медицинский университет" МЗ РФ, член Совета Российского общества неонатологов.
7. Макиева Мзия Ильинична - кандидат медицинских наук, заведующая отделением новорожденных Института неонатологии и педиатрии ФГБУ "НМИЦ АГП имени В.И. Кулакова" Минздрава России, доцент кафедры неонатологии, член Российского общества неонатологов
8. Мебелова Инесса Исааковна - заместитель главного врача по неонатологии ГБУЗ РК "Республиканский перинатальный центр им. К. А. Гуткина", главный внештатный специалист по неонатологии МЗ Республики Карелия, член Совета Российского общества неонатологов
9. Мостовой Алексей Валерьевич - кандидат медицинских наук, руководитель службы реанимации и интенсивной терапии ГБУЗ "Городская клиническая больница N 67 имени Л.А. Ворохобова ДЗ г. Москвы", доцент кафедры неонатологии имени профессора В.В. Гаврюшова ФГБОУ ДПО "РМАНПО" Минздрава России, ассистент кафедры поликлинической терапии, клинической лабораторной диагностики и медицинской биохимии ИПДО ФГБОУ ВО "Ярославский государственный медицинский университет" Минздрава России, главный внештатный специалист-неонатолог МЗ РФ в Северо-Кавказском федеральном округе, член Совета Российского общества неонатологов, член Европейского общества исследований в области педиатрии (ESPR)
10. Нароган Марина Викторовна - доктор медицинских наук, ведущий научный сотрудник отделения патологии новорожденных и недоношенных детей Института неонатологии и педиатрии ФГБУ "НМИЦ АГП имени В.И. Кулакова" Минздрава России, профессор кафедры неонатологии Клинического института детского здоровья им. Н.Ф. Филатова ФГАОУ ВО "Первый МГМУ им. И.М. Сеченова" Минздрава России (Сеченовский Университет), член Совета Российского общества неонатологов
11. Сапун Ольга Ильинична - заведующая отделением реанимации и интенсивной терапии новорожденных No 2 Детской Краевой клинической больницы г. Краснодар, главный внештатный неонатолог Минздрава Краснодарского края, ассистент кафедры педиатрии с курсом неонатологи ФПП и ПК "Кубанского Государственного Медицинского Университета"
12. Тимофеева Лейла Акакиевна - кандидат медицинских наук, заведующая отделением новорожденных Института неонатологии и педиатрии ФГБУ "НМИЦ АГП имени В.И. Кулакова" Минздрава России, доцент кафедры неонатологии, член Российского общества неонатологов
Конфликт интересов отсутствует
Приложение А2
МЕТОДОЛОГИЯ РАЗРАБОТКИ КЛИНИЧЕСКИХ РЕКОМЕНДАЦИЙ
Методы, использованные для сбора/селекции доказательств: поиск в электронных базах данных.
Описание методов, использованных для сбора/селекции доказательств: доказательной базой для рекомендаций являлись публикации, вошедшие в Кохрановскую библиотеку, базы данных PubMed, EMBASE и MEDLINE, Scopus, Web of Science, e-library, clinicaltrial.gov, электронные библиотеки, клинические рекомендации, размещенные на ресурсах The National Institute for Health and Care Excellence, The European Association of Perinatal Medicine, The European Society for Pediatric Research, The European Foundation for the Care of Newborn Infants, The European Society for Neonatology. Глубина поиска составляла 59 лет.
Методы, использованные для оценки качества и силы доказательств:
консенсус экспертов;
оценка значимости в соответствии с рейтинговой схемой.
Шкалы оценки уровней достоверности доказательств (УДД) (Таблица 1, 2) для методов диагностики, профилактики, лечения и реабилитации (диагностических, профилактических, лечебных, реабилитационных вмешательств) с расшифровкой и шкала оценки уровней убедительности рекомендаций (УУР) (Таблица 3) для методов профилактики, диагностики, лечения и реабилитации (профилактических, диагностических, лечебных, реабилитационных вмешательств).
Методы, использованные для анализа доказательств:
обзоры опубликованных мета-анализов;
систематические обзоры с таблицами доказательств.
Описание методов, использованных для анализа доказательств.
При отборе публикаций, как потенциальных источников доказательств, использованная в каждом исследовании методология изучалась для того, чтобы убедиться в ее валидности. Методологическое изучение базировалось на вопросах, которые сфокусированы на тех особенностях дизайна исследований, которые оказывают существенное влияние на валидность результатов и выводов.
Для минимизации потенциальных ошибок субъективного характера каждое исследование оценивалось независимо, по меньшей мере, двумя членами рабочей группы. Какие-либо различия в оценках обсуждались всей группой в полном составе. При невозможности достижения консенсуса привлекался независимый эксперт.
Экономический анализ:
Анализ стоимости не проводился, и публикации по фармакоэкономике не анализировались
Метод валидизации рекомендаций:
внешняя экспертная оценка;
внутренняя экспертная оценка.
Описание метода валидизации рекомендаций:
Настоящие рекомендации в предварительной версии были рецензированы независимыми экспертами, которых попросили прокомментировать, прежде всего, то, насколько интерпретация доказательств, лежащих в основе рекомендаций, доступна для понимания.
Получены комментарии со стороны врачей первичного звена и участковых педиатров в отношении доходчивости изложения рекомендаций и их оценки важности рекомендаций, как рабочего инструмента повседневной практики.
Предварительная версия была также направлена рецензенту, не имеющему медицинского образования, для получения комментариев, с точки зрения перспектив пациентов.
Комментарии, полученные от экспертов, тщательно систематизировались, и обсуждались председателем и членами рабочей группы. Каждый пункт обсуждался, и вносимые в результате этого изменения в рекомендации регистрировались. Если же изменения не вносились, то регистрировались причины отказа от внесения изменений.
Консультация и экспертная оценка:
Последние изменения в настоящих рекомендациях представлены для дискуссии в предварительной версии. Обновленная версия для широкого обсуждения была размещена на сайте Российского общества неонатологов (РОН) www.neonatology.pro, Российской ассоциации специалистов перинатальной медицины (РАСПМ) www.raspm.ru для того, чтобы все заинтересованные лица имели возможность принять участие в обсуждении и совершенствовании рекомендаций.
Проект рекомендаций рецензирован независимыми экспертами, которых попросили прокомментировать, прежде всего, доходчивость и точность интерпретации доказательной базы, лежащей в основе рекомендаций.
Для окончательной редакции и контроля качества рекомендации были повторно проанализированы членами рабочей группы, которые пришли к заключению, что все замечания и комментарии экспертов приняты во внимание, риск систематических ошибок при разработке рекомендаций сведен к минимуму.
Целевая аудитория данных клинических рекомендаций:
1. врачи-неонатологи
2. врачи-анестезиологи-реаниматологи
3. врачи-педиатры
4. врачи-акушеры-гинекологи
Таблица 1. Шкала оценки уровней достоверности доказательств (УДД) для методов диагностики (диагностических вмешательств)
УДД
Расшифровка
1
Систематические обзоры исследований с контролем референсным методом или систематический обзор рандомизированных клинических исследований с применением мета-анализа
2
Отдельные исследования с контролем референсным методом или отдельные рандомизированные клинические исследования и систематические обзоры исследований любого дизайна, за исключением рандомизированных клинических исследований, с применением мета-анализа
3
Исследования без последовательного контроля референсным методом или исследования с референсным методом, не являющимся независимым от исследуемого метода или нерандомизированные сравнительные исследования, в том числе когортные исследования
4
Несравнительные исследования, описание клинического случая
5
Имеется лишь обоснование механизма действия или мнение экспертов
Таблица 2. Шкала оценки уровней достоверности доказательств (УДД) для методов профилактики, лечения, медицинской реабилитации, в том числе основанных на использовании природных лечебных факторов (профилактических, лечебных, реабилитационных вмешательств)
УДД
Расшифровка
1
Систематический обзор РКИ с применением мета-анализа
2
Отдельные РКИ и систематические обзоры исследований любого дизайна, за исключением РКИ, с применением мета-анализа
3
Нерандомизированные сравнительные исследования, в т.ч. когортные исследования
4
Несравнительные исследования, описание клинического случая или серии случаев, исследования "случай-контроль"
5
Имеется лишь обоснование механизма действия вмешательства (доклинические исследования) или мнение экспертов
Таблица 3. Шкала оценки уровней убедительности рекомендаций (УУР) для методов профилактики, диагностики, лечения, медицинской реабилитации, в том числе основанных на использовании природных лечебных факторов (профилактических, диагностических, лечебных, реабилитационных вмешательств)
УУР
Расшифровка
A
Сильная рекомендация (все рассматриваемые критерии эффективности (исходы) являются важными, все исследования имеют высокое или удовлетворительное методологическое качество, их выводы по интересующим исходам являются согласованными)
B
Условная рекомендация (не все рассматриваемые критерии эффективности (исходы) являются важными, не все исследования имеют высокое или удовлетворительное методологическое качество и/или их выводы по интересующим исходам не являются согласованными)
C
Слабая рекомендация (отсутствие доказательств надлежащего качества (все рассматриваемые критерии эффективности (исходы) являются неважными, все исследования имеют низкое методологическое качество и их выводы по интересующим исходам не являются согласованными)
Порядок обновления клинических рекомендаций.
Механизм обновления клинических рекомендаций предусматривает их систематическую актуализацию - не реже чем один раз в три года, а также при появлении новых данных с позиции доказательной медицины по вопросам диагностики, лечения, профилактики и реабилитации конкретных заболеваний, наличии обоснованных дополнений/замечаний к ранее утвержденным КР, но не чаще 1 раза в 6 месяцев.
Приложение А3
СПРАВОЧНЫЕ МАТЕРИАЛЫ,
ВКЛЮЧАЯ СООТВЕТСТВИЕ ПОКАЗАНИЙ К ПРИМЕНЕНИЮ
И ПРОТИВОПОКАЗАНИЙ, СПОСОБОВ ПРИМЕНЕНИЯ И ДОЗ ЛЕКАРСТВЕННЫХ
ПРЕПАРАТОВ, ИНСТРУКЦИИ ПО ПРИМЕНЕНИЮ
ЛЕКАРСТВЕННОГО ПРЕПАРАТА
1. Федеральный закон "Об основах охраны здоровья граждан в Российской Федерации" от 21.11.2011 N 323 ФЗ.
2. Распоряжение Правительства РФ от 12.10.2019 N 2406-р "Об утверждении перечня жизненно необходимых и важнейших лекарственных препаратов на 2020 год" с изменениями от 23 ноября 2020 г. N 3073-р.
3. Порядок оказания медицинской помощи по профилю "Акушерство и гинекология (за исключением использования вспомогательных репродуктивных технологий)" (Приказ Министерства здравоохранения РФ от 20 октября 2020 г. N 1130н)
4. Порядок оказания медицинской помощи по профилю "Неонатология" (Приказ Министерства здравоохранения РФ от 15 ноября 2012 г. N 921н).
5. Приказ МЗ РФ от 10 мая 2017 г. N 203н "Об утверждении критериев оценки качества медицинской помощи".
6. Приказ Министерства здравоохранения Российской Федерации от 13 октября 2017 года N 804н об утверждении номенклатуры медицинских услуг (с изменениями на 24 сентября 2020 года).
7. Методическое письмо под редакцией проф. Байбариной Е.Н. "Реанимация и стабилизация состояния новорожденных детей в родильном зале" от 04.03.2020 г.
8. Международная классификация болезней, травм и состояний, влияющих на здоровье, 10-го пересмотра (МКБ-10) (Всемирная организация здравоохранения) 1994.
9. Государственный реестр лекарственных средств: https://grls.rosminzdrav.ru
Приложение Б
АЛГОРИТМЫ ДЕЙСТВИЙ ВРАЧА
Схема. Алгоритм действий врача при подозрении на ГрБН у новорожденного
Приложение В
ИНФОРМАЦИЯ ДЛЯ ПАЦИЕНТА
Все новорожденные дети имеют относительный дефицит витамина K. В природе встречается несколько типов витамина K. Витамин K1 или филлохинон широко представлен в продуктах питания (зеленые овощи, растительные масла, молочные продукты). Витамин K2 или менахинон синтезируется кишечной микрофлорой и всасывается в крайне малых количествах. Дефицит витамина K у новорожденных детей связан с тем, что его перенос через плаценту крайне ограничен, поэтому концентрация витамина K в крови плода и запасы его к моменту рождения крайне малы.
Дефицит витамина K способен быть причиной кровотечений у детей первый месяцев жизни. Данное заболевание известно, как "Геморрагическая болезнь плода и новорожденного" или "кровотечение, связанное с дефицитом витамина K". Дефицит витамина K приводит к снижению свертываемости крови, вследствие чего и развиваются кровотечения.
Геморрагическая болезнь новорожденных делится на три формы: ранняя, классическая и поздняя. Ранняя форма характеризуется развитием кровотечений в течение 24 часов после рождения. Эта форма не может подлежать профилактике путем назначения витамина K (код АТХ B02BA) ребенку после рождения. Классическая форма встречается после первых и до 7 суток жизни. Поздняя форма встречается, в основном, в период со 2 по 12 неделю жизни. Заболевания, которые протекают с симптомами диареи и холестатической желтухи, увеличивают риск развития поздней формы геморрагической болезни, так как при них ухудшается всасывание витамина K в кишечнике.
Для новорожденного ребенка единственным источником витамина K является его поступление извне: с женским молоком, искусственной питательной смесью или в виде лекарственного препарата. Уровень витамина K в грудном молоке (в среднем 2,5 мг/л) существенно ниже, чем в искусственных молочных смесях (24 - 175 мг/л).
Дети первых месяцев жизни в силу своих физиологических характеристик имеют предрасположенность к развитию "Геморрагической болезни новорожденного". Учитывая высокий риск возникновения угрожающих жизни кровотечений, всем новорожденным детям должна проводиться профилактика "Геморрагической болезни новорожденного". С целью профилактики в течение первых часов жизни детям вводится витамина K (код АТХ B02BA). В нашей стране зарегистрирован препарат из группы витамина K (код АТХ B02BA) - фитоменадион (витамин K1) (код АТХ B02BA01) - эмульсия для внутривенного и внутримышечного введения 10 мг/мл. Большинству детей для профилактики достаточно однократного введения сразу же после рождения. Дополнительные введения препарата назначаются врачом в случае наличия медицинских показаний. В нашей стране также используется внутримышечное введение препарат из группы витамина K (код АТХ B02BA) - менадиона натрия бисульфита** (код АТХ B02BA) (витамин K3) - 1% раствора для внутримышечного введения лекарственных препаратов.
Если заболевание уже развилось, то для лечения используется витамина K (код АТХ B02BA) и может быть введена свежезамороженная плазма для остановки кровотечения.
Для повышения концентрации витамина K в грудном молоке кормящей женщине рекомендуется использование продуктов, богатых витамином K, а также прием поливитаминов.
Содержание витамина K1 в пищевых продуктах (мкг/100 г)
Продукты
Содержание
Листовые овощи
Петрушка сырая
1640,0
Свекла листья, зеленые, вареные
484,0
Шпинат свежий
483,0
Лук зеленый, перо и луковица
207,3
Салат, сырые зеленые листья
174,0
Брокколи
101,0
Капуста сырая белокочанная
60,0
Капуста цветная
16,0
Прочие овощи
Горох зеленый консервированный
21,4
Огурцы свежие
16,4
Морковь
13,2
Помидоры красные
7,9
Горох дробленый вареный
5,0
Перец сладкий
4,9 - 7,4
Фасоль вареная
3,5
Редис сырой
2,2
Картофель отваренный
2,1
Растительное масло
Оливковое масло
48,5
Масло соевое для салатов (гидрогенезированное)
25,0
Масло растительное подсолнечное
5,1
Мясо, птица, колбасы
Цыплята
4,0
Баранина постная
3,8
Говядина постная тушеная
1,6
Сосиска говяжья
1,6
Молочные продукты
Масло соленое сливочное
7,0
Сливки цельные
3,3
Сыр чеддер, швейцарский
2,4
Йогурт низкой жирности
0,2
Молоко 1%-ной жирности
0,08
Яйцо
Яйцо вареное
0,4
Рыба, морепродукты
Тунец, консервированный без добавления масла
0,3
Лосось копченый
0,15
Хлеб и мучные изделия
Хлеб белый
3,2
Печенье овсяное обезжиренное
1,0
Хлеб ржаной, пониженной калорийности
0,4
Макароны
0,1
Блюда из круп
Гречневая крупа, приготовленная
1,9
Овсяная каша быстрого приготовления
0,5
Рис белый
0,0
Фрукты
Чернослив
59,5
Сливы
6,4
Груша
4,5
Изюм без косточек
3,5
Абрикосы
3,4
Яблоки
2,2
Бананы
0,5
Ягоды
Ежевика
19,8
Черника
19,3
Орехи, семечки
Тыквенные семечки
47,3
Орехи кешью
34,5
Орехи, фундук
14,1
Орехи грецкие
2,8
Подсолнечника семечки
2,8
Арахис
0,0
Напитки
Какао, сухой порошок без сахара
1,9
Чай
0,0
Конфеты, сахар, мед
Молочный шоколад
9,2
Карамель
2,0
Зефир, мармелад, мед, сахар
0,0
Приложение Г1 - ГN
ШКАЛЫ ОЦЕНКИ, ВОПРОСНИКИ И ДРУГИЕ ОЦЕНОЧНЫЕ ИНСТРУМЕНТЫ
СОСТОЯНИЯ ПАЦИЕНТА, ПРИВЕДЕННЫЕ В КЛИНИЧЕСКИХ РЕКОМЕНДАЦИЯХ
Не применимо.
