"Клинические рекомендации "Раны мягких тканей челюстно-лицевой области"
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РОССИЙСКОЙ ФЕДЕРАЦИИ
КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ
РАНЫ МЯГКИХ ТКАНЕЙ ЧЕЛЮСТНО-ЛИЦЕВОЙ ОБЛАСТИ
Год утверждения (частота пересмотра): 2024
Пересмотр не позднее: 2026
ID: 902_1
Возрастная категория: Взрослые, Дети
Специальность:
Разработчик клинической рекомендации
ООО "Общество специалистов в области челюстно-лицевой хирургии"
Одобрено Научно-практическим Советом Минздрава России
Список сокращений
ВНЧС - височно-нижнечелюстной сустав
ДТП - дорожно-транспортное происшествие
КЛОЧ - кости лицевого отдела черепа
ИОХВ - инфекционные осложнения в области хирургического вмешательства
ПАП - периоперационная антибиотикопрофилактика
ПЖК - подкожно-жировая клетчатка
ПХО - первичная хирургическая обработка ран
ЧЛО - челюстно-лицевая область
ЧМТ - черепно-мозговая травма
СОПР - слизистой оболочки полости рта
МСКТ - компьютерная томография головного мозга и компьютерная томография лицевого отдела черепа
КЛКТ - конусно-лучевая компьютерная томография
MRSA - methicillin-resistant Staphylococcus aureus Метициллинрезистентный золотистый стафилококк
АБТ - антибактериальная терапия
эАБТ - эмпирическая антибактериальная терапия
КР - клинические рекомендации
ЛФК - лечебная физкультура
Термины и определения
Рана - нарушение целости кожного покрова или слизистых оболочек.
Ушиб - повреждение мягких тканей вследствие кратковременного действия травмирующего агента, не сопровождающееся образованием ран.
Растяжение - повреждение мягких тканей, вызванное силой, действующей в виде тяги и не нарушающей анатомической непрерывности эластических образований (связок, сухожилий, мышц).
Разрыв - нарушение анатомической целости тканей, вызванное силой, превышающей их эластические возможности.
Ранение - частый вид травмы, то есть результат взаимодействия человеческого организма с ранящими агентами.
Огнестрельная травма - возникает при воздействии на человека различных видов оружия: ранящих снарядов стрелкового оружия и боеприпасов взрывного действия.
Повреждение - это результат воздействия ранящих агентов, поражающих факторов либо окружающих предметов на конкретные ткани, органы или системы человеческого организма.
Боевая травма - повреждение тела, которые возникают под действием любых средств (механических, термических, биологических, химических) ионизирующей радиации, комбинированных воздействий, применяющихся в качестве оружия.
Гигиена полости рта - комплекс мероприятий, направленный на снижение количества зубных отложений.
Имбибиция - пропитывание и своеобразное окрашивание тканей и органов растворенными в них веществами.
1. Краткая информация по заболеванию или состоянию (группы заболеваний или состояний)
1.1 Определение заболевания или состояния (группы заболеваний или состояний)
Травмой (от греч. "Trauma" рана) называют воздействие на организм человека факторов внешней среды, нарушающее анатомическую целость и физиологические функции органов и тканей и сопровождающееся местной и общей реакцией организма [1, 2, 3, 4].
Черепно-лицевая травма - это одномоментное повреждение мягких тканей челюстно-лицевой области и/или костей мозгового черепа, головного мозга, костей лицевого черепа, органа зрения и ЛОР органов, которая характеризуется появлением неврологических расстройств, нарушением со стороны зрительных функций, формированием эстетического дефекта и высоким риском осложнений [5].
Огнестрельная рана - повреждение тканей и органов с нарушением целостности их покровов (кожа, слизистая оболочка), вызванное огнестрельным агентом (пуля, осколок), характеризующееся зоной первичного и вторичного некроза, а также первичным микробным загрязнением.
Особенностью травмы ЧЛО у детей является то, что они сопровождаются не только значительными повреждениями ее в остром периоде, но и последствиями, связанными с задержкой развития и роста мягких тканей и костных структур лица, вызывая посттравматические деформации [6, 24].
1.2 Этиология и патогенез заболевания или состояния (группы заболеваний или состояний)
Травматизация ЧЛО у взрослого населения является одной из актуальных современных медицинских и социальных проблем, значимость которой увеличивается из года в год. Это определяется постоянным ростом уровня челюстно-лицевого травматизма и увеличением тяжести челюстно-лицевых травм и сочетанных повреждений. При этом в структуре причин смертности взрослого населения травмы занимают 3-е место, а у лиц трудоспособного возраста - 1-е место. За последние годы значительно увеличилось число сочетанных повреждений, тяжелых политравм, возникающих в результате автодорожных катастроф, криминальных воздействий и стихийных действий. Особенно тяжелые последствия влекут ДТП, по причине урбанизации мира. Наиболее часто повреждения лица сочетаются с черепно-мозговой травмой. Несмотря на значительный прогресс, лечение больных с переломами костей лицевого скелета и профилактика осложнений является труднейшей и далеко не решенной проблемой. Серьезность проблемы обусловлена значительной долей больных пожилого и старческого возраста, больных с хроническими и сопутствующими заболеваниями, пациентов с низким социальным статусом. Также одним из вариантов ранений ЧЛО у взрослого населения является огнестрельная травма. Частота огнестрельных повреждений лица и челюстей в мирное время составила порядка 0,5%. Первое место в структуре огнестрельных ранений занимает криминальная травма, на втором месте - попытка суицида, на третьем - неосторожное и неумелое обращение с огнестрельным оружием. Сроки поступления таких раненых от 6 часов после ранения до 5 - 7 суток, если больные поступают из отдаленных мест.
Все родители рано или поздно сталкиваются с травматизмом детей. Первую травму ЧЛО ребенок может получить во время родов в результате механического повреждения, такая травма будет называться родовой. Причиной могут послужить стремительные или затяжные роды, большой размер головки плода по отношению к тазу и применяемое искусственное родовспоможение. Характерные травмы новорожденного включают травму (ушиб, гематома) мягких тканей лица, переломы костей мозгового и лицевого отделов черепа, травмы лицевого нерва [7, 8, 9, 10].
Характер повреждений ЧЛО во многом зависит от возраста ребенка. Ребенок в отличие от взрослого имеет меньшую массу тела и рост, эластичную кожу, большой объем подкожной жировой клетчатки, что смягчает травмирующее воздействие на структуры лица при падении [37]. У детей наиболее часто встречаются повреждения мягких тканей лица и полости рта, значительно реже - повреждения зубов и еще реже - переломы костей лицевого отдела черепа. На первом месте по распространенности стоят бытовые травмы. Это может быть связано с тем, что в доме не созданы условия для безопасности ребенка, нет должного контроля со стороны взрослых, а дети не имеют достаточных навыков при общении с окружающим миров, не могут здраво оценить травмоопасную ситуацию. На втором месте стоит дорожно-транспортный травматизм [5]. В дошкольном возрасте дети получают травму при падении во время игр, что чаще наблюдается в весенне-летний период [9]. У детей до 5 лет преобладает травма мягких тканей лица и полости рта в виде ссадин, ушибов и ран. По мере роста ребенка школьные, спортивные, автомобильные, причины несчастных случаев во время неорганизованных игр становятся более распространенными, вызывая ЧЛТ в сочетании с нейротравмой [8]. После 6 - 7 лет отмечается увеличение количества детей с травмой зубов и челюстей. Для детей старшего возраста, особенно для подростков характерно травмирование при падении с высоты, подвижных игр, в результате автомобильных травм, падения с велосипедов, других индивидуальных средств передвижения, а также травма, полученная в результате ударов по лицу во время ссор со сверстниками. У них чаще начинают встречаются повреждения зубов и костей лица, а также обширные ушиблено-рваные раны мягких тканей лица. Кроме повышенной активности детей и подростков в этот возрастной период, есть и ряд анатомических и функциональных возрастных изменений в организме подростка пубертатного периода. Например, с возрастом у детей на лице уменьшается количество ПЖК, снижается эластичность и способность амортизировать механическое воздействие КЛОЧ, например нижней челюсти, за счет увеличения минерализации костной ткани, уменьшения амортизирующего, смягчающего сопротивления надкостницы на травмирующую силу и ряд других факторов. После 14 лет характер повреждений ЧЛО у детей мало чем отличается от взрослых. Для старшего детского возраста, особенно подростков, характерны вывихи ВНЧС.
В последние два десятилетия, по данным городского детского стационара ЧЛХ, выросли почти в пять раз травмы, нанесенные животными. В подавляющем большинстве это укусы собак с повреждениями мягких тканей лица, реже с повреждениями зубов, альвеолярного отростка и даже с переломами челюстей. Значительно реже подобные раны наносят другие животные: кошки, грызуны, лошади, как и происходят укусы, нанесенные другим человеком или самоповреждения ("прикусы") ребенка [13, 14].
1.3 Эпидемиология заболевания или состояния (группы заболеваний или состояний)
За последние 5 лет уровень травматизма взрослого населения вырос на 5,7%, инвалидизации - на 31,3%, смертности - на 40,6%. Количество пострадавших с травмой лицевой области в общем числе стационарных стоматологических больных, в соответствии с материалами отдельных создателей разен и составляет от 21 до 40%. Чаще дефекты челюстно-лицевой области встречаются у лиц трудоспособного возраста от 18 до 50 лет - 91%. Отмечается сезонность травматизма, в летне-осенние месяцы количество больных с травмами лица растет. Объясняется это повышением частоты автотранспортных, а также уличных травм, а также травм, связанных с сельскохозяйственными работами. Исследования продемонстрировали, что первое место среди травм челюстно-лицевой области занимают: домашняя (83%), автотранспортная (12%), производственная (4,5%), спортивная (0,5%). Стоит отметить увеличение численности пулевых ранений челюстно-лицевой области в последние годы. Число переломов нижней челюсти колеблется от 77 по 95%, верхней челюсти от 3 по 20%, обеих челюстей от 2 по 8%. Травмы челюстно-лицевой области соответственно локализации распределились последующим образом: дефекты мягких тканей лица 19%, переломы скуловых костей 15%, переломы костей носа 4,5%, переломы верхней челюстей 3,5%, переломы нижней челюсти 58%. Установлена определенная закономерность между сроками обращений потерпевших в специальные учреждения, локализацией, видом травмы, а также характером дефекта. При исследовании регистрационных листов обнаружено, что в первый день после травмы в травматологический пункт обращается около 92% больных с дефектами мягких тканей лица, огнестрельными дефектами - 89%, переломами костей носа - 68%, многочисленными травмами костей лица - 69% двойными переломами нижней челюсти - 58%. В наиболее поздние сроки до 10 дня после травмы поступают больные с переломами скуловых костей - 32%, единичными переломами нижней челюсти - 18%, многочисленной травмой костей лица - 31%.
Эпидемиология боевой травмы в различных странах мира вариабельна, и зависит от множества внешних факторов. Так, например, до февраля 2022 года в России статистика огнестрельной раны ЧЛО была не высока, составляла в среднем 0,5% от всего числа госпитализированных в челюстно-лицевые стационары. После начала СВО в России этот показатель существенно вырос.
Пациенты с травмой ЧЛО составляют до 25 - 30% от числа всех больных, находящихся на лечении в челюстно-лицевых стационарах. Частота травматизма ЧЛО у детей: 10 случаев на 1000 детского населения. Однако в детских клиниках челюстно-лицевой хирургии пострадавших с травмой ЧЛО меньше, они составляют от 4,1% до 10 - 11% от общего количества больных, находящихся на лечении. Большинство детей с повреждениями ЧЛО лечится амбулаторно или не обращаются за медицинской помощью [6, 14].
Частота укушенных ран у населения среди всех травматических повреждений составляет до 1%. Из них лицо, волосистая часть головы и шея повреждаются в 15 - 32% наблюдений. Ежегодно в Российской Федерации регистрируются от 160 тыс. до 200 тыс. укусов собак человека. Наиболее частыми жертвами являются дети от 5 до 14 лет [16].
1.4 Особенности кодирования заболевания или состояния (группы заболеваний или состояний) по Международной статистической классификации болезней и проблем, связанных со здоровьем
S00.1 Ушиб века и окологлазничной области
S00.2 Другие поверхностные травмы века и окологлазничной области
S00.5 Поверхностная травма губы и полости рта
S01.1 Открытая рана века и окологлазничной области
S01.4 Открытая рана щеки и височно-нижнечелюстной области
S01.5 Открытая рана губы и полости рта
S01.7 Множественные открытые раны головы
S01.8 Открытая рана других областей головы
S03.4 Растяжение и повреждение сустава (связок) челюсти
S08.1 Травматическая ампутация уха
1.5 Классификация заболевания или состояния (группы заболеваний или состояний)
По причине возникновения травм челюстно-лицевой области можно выделить следующие группы:
1. Бытовая травма;
2. Транспортная травма;
3. Уличная травма;
4. Производственная травма;
5. Спортивная травма.
Классификация повреждения мягких тканей ЧЛО:
1. Ушибы;
2. Ссадины;
3. Гематомы;
4. Раны (по типу ранящего снаряда):
- колотые;
- резанные;
- ушибленные;
- рубленные;
- укушенные;
- огнестрельные.
Классификация по внешнему виду ран ЧЛО:
1. Линейные;
2. Звездчатые;
3. Лоскутные;
4. Скальпированные.
По характеру повреждений тканей ЧЛО можно выделить следующие основные группы больных:
1. С повреждениями мягких тканей лица и полости рта (ушибы, гематомы ссадины, кровоизлияния, раны)
2. С повреждениями зубов (ушибы, вывихи, переломы)
3. С переломами костей лицевого отдела черепа (нижней челюсти, верхней челюсти, скуловой кости, костей носа, переломы нескольких сопредельных костей-"комплексы")
4. С сочетанными повреждениями тканей ЧЛО (зубов и костей; мягких тканей и зубов; мягких тканей и челюстей)
5. С повреждениями других систем и органов (напр. Сочетанная черепно-лицевая травма)
I. Механические повреждения верхней, средней, нижней и боковой зон лица
1. По локализации:
Травмы мягких тканей лица с повреждением:
а) языка;
б) слюнных желез;
в) крупных нервов;
г) крупных сосудов.
2. По характеру ранения:
а) сквозные;
б) слепые;
в) касательные;
г) проникающие в полость рта, носа, верхнечелюстную пазуху;
д) не проникающие в полость рта, носа, верхнечелюстную пазуху;
е) с дефектом тканей - без дефекта тканей;
ж) ведущие - сопутствующие;
з) одиночные - множественные;
и) изолированные - сочетанные.
3. По клиническому течению раневого процесса:
а) осложненные;
б) неосложненные.
4. По механизму повреждения:
А. Огнестрельные:
а) пулевые;
б) осколочные;
в) шариковые;
г) стреловидными элементами.
Б. Неогнестрельные.
II. Комбинированные поражения.
1.6 Клиническая картина заболевания или состояния (группы заболеваний или состояний)
Ушиб - возникает под влиянием кратковременного действия травмирующего фактора (тупого предмета). Закрытое повреждение мягких тканей лица без нарушения их целости с возможным ограничением функции. При ушибах отмечается нарастающий отек в месте повреждения, затем появляется кровоподтек, который имеет синюшную окраску, далее приобретает темно-красный или желто-зеленый оттенок. В месте ушиба мягких тканей можно определить плотноватый болезненный участок наподобие инфильтрата. Это результат имбибиции тканей экссудатом. Признаки воспаления при ушибах отсутствуют или возникают поздно.
Ссадина, царапина - наиболее легкие повреждения мягких тканей, не поврежден базальный слой дермы, не сопровождаются кровотечением, но являются первично инфицированными. Основные клинические признаки: боль, нарушение целости кожи и СОПР, отеки, гематома. Формируется при действии предмета тангенциально, под углом к поверхности кожи.
Гематома - скопление крови, излившейся из поврежденных сосудов и расслаивающее ткани. Просвечивая через кожу, придает синюшный или сине-багровый цвет. При поверхностном расположении гематомы (подкожные) становятся заметными практически сразу же после получения. При более глубокой локализации гематом (межмышечные и межфасциальные), они могут проявиться через сутки или более.
По клиническому течению: простая, осумкованная, нагноившаяся, пульсирующая.
По виду излившейся крови: артериальная, венозная, смешенная.
По локализации: подкожные, межмышечные, межфасциальные.
Рана - нарушение целости кожного покрова и слизистых оболочек с повреждением подлежащих тканей. Основные признаки ран: боль, кровотечение, инфицированность [47].
Колотые раны имеют входное отверстие, раневой канал, иногда выходное отверстие. Глубина раны всегда превышает ее длину. Поскольку в основе повреждения тканей колющим предметом лежат расщепление и сдавливание тканей, то расхождение краев раны незначительное, кровотечение умеренное, но возможно образование гематом и карманов, не соответствующих величине наружной раны.
Колотый тип раны у взрослого населения чаще встречается в результате ударов бытовыми колющими предметами (нож, шило, отвертка и др.), в стоматологической практике - элеватором. При ранении мягких тканей стоматологическим элеватором микробное загрязнение раны значительно выражено. При колотых ранах возможно внедрение инородного тела, что наблюдается и при огнестрельных ранах.
Данный вид травмы достаточно часто, по сравнению с другими возрастными группами, бывает у детей от 1 до 3 лет, при травмировании полости рта ребенка острым предметом (карандаш, ручка, столовый прибор-вилка и т.д.)
Резаная рана имеет линейную форму, ровные края, которые вследствие эластичности кожи и под влиянием тяги поврежденных мышц расходятся, вызывая зияние раны. Длина раны всегда превышает ее глубину. В результате развития отека в окружности раны еще больше увеличивается ее зияние, что создает впечатление о наличии дефекта тканей. Они сильно кровоточат, малоболезненные. При резаной ране влияние микробного загрязнения незначительно.
Данные виды ран в детской клинике представлены почти исключительно ранами полученные от разбитого стекла в результате автокатастроф или ударом осколками стекла о лицо у ребенка по неосторожности (удар лицом о стеклянную дверь), в то время как вариабельность клинической картины данного вида раны взрослого пациента многообразна. У взрослого пациента резаные раны встречаются в результате производственной неосторожности, из-за несоблюдения техники безопасности. Также резаные раны являются последствием бытовых конфликтов.
Ушибленные раны возникают от действия тупых предметов. Они сопровождаются образованием ссадин, гематом, постепенно нарастающим отеком с выраженным болевым синдромом. Раны имеют неправильную форму, с размозженными краями, иногда с зоной краевого некроза. При ушибленных ранах редко наблюдается сильное кровотечение, умеренно выражено зияние раны, но чаще происходит ее микробное загрязнение. Это наиболее частый вид ран в результате механических повреждений ЧЛО у детей всех возрастных групп.
Рубленая рана, также как и резаная, имеет линейную форму, ровные края, отличается от последней более обширными поверхностями повреждения мягких тканей. Часто рубленые раны сопровождаются повреждением КЛОЧ и проникают в полость носа, рта, верхнечелюстную пазуху, причем влияние микробного загрязнения при таких ранах значительно. Кровотечение может быть обильным.
Укушенные раны. Раны при укусах животных, человеком по характеру напоминают рваные, рвано-ушибленные. Могут обнаруживаться следы зубов. Чаще всего они наблюдаются в области носа, уха или губ. При сильном сжатии зубов может произойти травматическая ампутация тканей поврежденного органа. Раны от укусов всегда загрязнены патогенной микрофлорой. Характерно: выраженная гематома, отек зоны повреждения, часто размноженные, неровные края раны с отслойкой окружающих мягких тканей, сильно кровоточат. Как правило, такие раны глубокие, обширные, неправильной формы и сопровождаются потерей тканей [14, 15, 52, 53].
Огнестрельная рана - повреждение тканей и органов с нарушением целостности их покровов (кожа, слизистая оболочка), вызванное огнестрельным агентом (пуля, осколок), характеризующееся зоной первичного и вторичного некроза, а также первичны микробным загрязнением. Огнестрельными повреждениями называют ранения, причиненные одним или несколькими повреждающими факторами при выстреле из всех видов огнестрельного оружия, взрыве боеприпасов, снарядов и взрывчатых веществ. Для всех огнестрельных повреждений характерно комбинированное механическое, термическое и химическое поражающее действие.
Линейные раны с осадненными концами - возникают от действия ребра тупого предмета с тупогранной поверхностью.
Раны звездчатой формы возникают от действия широкой плоской поверхности тупого предмета, а также от действия вершины тупого предмета с тупогранной поверхностью.
Лоскутная рана образуется при ударе твердым тупым предметом под углом к поверхности тела с последующим смещением и отрывом кожи в виде лоскута.
Скальпированные раны характеризуются формированием мягкотканого лоскута, который отслаивается от подлежащей кости. Наиболее часто скальпированные раны локализуются в области волосистой части головы, надбровной области, однако встречаются и более сложные дефекты мягких тканей, вызванные отрывом значительной части лица. Края ран при скальпировании неровные, форма неправильная, кровотечение обильное, инфицированность значительная.
Рваные раны имеют неправильную форму с неровными краями. Могут наблюдаться разрывы подлежащих тканей, с формированием внутритканевых карманов и полостей. Причиной рваных ран является действие тупых предметов с острой гранью. Кровотечение выражено умеренно, края зияют, рана инфицирована.
По локализации ран на лице можно условно выделить 6 основных областей:
- лобно-височная;
- область глазницы и подглазничная;
- область носа;
- приротовоя область;
- подбородочная область;
- боковая поверхность лица (околоушно-жевательная, скуловая, щечная области).
Клинические проявления ран лица как у взрослых, так и у детей разнообразны. Характерно быстрое нарастание коллатерального отека и значительное кровотечение. В связи с функциональными особенностями мимической мускулатуры раны часто имеют зияющий вид, что не всегда соответствует тяжести повреждения.
Механическая травма СОПР может быть острой и хронической.
Клиническая картина состояний/заболеваний при острой травме СОПР.
У детей чаще диагностируется острая механическая травма, причинами которой являются: результат удара, прикусывания языка при падении, повреждение СОПР игрушками, карандашами или другими колющими или режущими предметами. Нередки травмы острыми краями разрушенных зубов или одним преждевременно прорезавшимся зубом. Острая механическая травма возникает в результате случайного прикусывания при приеме пищи, чистке зубов, зубоврачебных вмешательствах. Клиника: преимущественно встречаются повреждения губ, языка, мягкого и твердого неба. Проявлением острой механической травмы могут быть гематома, ссадина, эрозия или рана. При травматических повреждениях СОПР у маленьких детей: ребенок отказывается от пищи, у него ухудшается общее состояние, усиливаются боли при разговоре и глотании, повышается температура и появляются признаки регионарного лимфаденита. В участках травмирования поверхность СОПР гиперемирована, отечна, имеются обрывки эпителия белого цвета, иногда небольшие кровоизлияния. Нередко при более тщательном исследовании удается обнаружить отломки инородного тела. Примером острой механической травмы СОПР рта у детей является эрозия, возникающая вследствие прикусывания губы после стоматологических вмешательств, проводимых под анестезией, которая локализуется на слизистой оболочке угла рта или нижней губы.
Клиническая картина состояний/заболеваний при хронической травме СОПР.
Хроническая механическая травма наиболее характерна для взрослого населения. Данная травма возникает при длительном воздействии слабого по силе раздражителя и наиболее часто вызывает поражения слизистой оболочки полости рта. Различные виды хронической механической травмы наблюдают чаще у пожилых людей на фоне снижения высоты прикуса, понижения тургора слизистой оболочки и присутствия во рту ортопедических конструкций. Травматическими факторами могут быть острые края зубов, пломб, зубной камень, ортодонтические аппараты, вредные привычки и профессиональные вредности (например, привычное прикусывание, жевание слизистой оболочки, курение, прикусывание иглы у швеи). Часто травмирующее воздействие на слизистую оболочку оказывают некачественные протезы (балансирующие съемные конструкции, грубые заглубленные края пластиночных протезов, мостовидные протезы, "сидящие" на альвеолярном гребне). Травму языка и щек вызывают ограниченные дефекты зубных рядов, способствующие западению и трению слизистой оболочки. Длительно действующий механический раздражитель притупляет чувствительность слизистой оболочки полости рта, поэтому острый болевой симптом может отсутствовать. Скудная клиническая картина (чувство неловкости, дискомфорта, саднения, припухлости слизистой оболочки) не вызывает обеспокоенность больных, что приводит к дальнейшему травматическому воздействию.
Хроническая механическая травма является результатом длительного воздействия раздражающих факторов. Причины: повреждения СОПР острыми краями кариозных зубов и их корней, деталями ортодонтических конструкций, преждевременно прорезавшимися временными зубами, неполноценными пломбами в пришеечной области и на проксимальных поверхностях зубов, травмирование зубами СОПР при зубочелюстных аномалиях, вредные привычки, прилипание к твердому небу тонких и липких чужеродных предметов. Клиническая картина: элементы поражения могут быть в виде эрозии, язвы, лейкоплакии, локализуясь в области губ, языка, щек. При отсутствии лечения развивается хроническое очаговое гнойное воспаление, итогом которого является появление декубитальной (травматической) язвы. Травматические язвы бывают разного размера и глубины, имеют приподнятые над уровнем окружающей слизистой края, дно язвы покрыто налетом бледно-желтого цвета, слизистая оболочка вокруг гиперемирована, отечна. Характерна склонность к развитию грануляционной ткани и пролиферативных явлений. Пальпация язвы может вызывать боль. Общее состояние как взрослого, так и ребенка, как правило, не нарушено. Взрослые и дети обычно обращаются к врачу при обострении процесса в результате инфицирования язв, сопровождающегося усилением отека окружающих тканей и болезненностью регионарных лимфатических узлов. Диагностика в ряде случаев затруднена.
Результатом поражения СОПР у детей первых месяцев жизни и, значительно реже в более старшем возрасте, являются афты Беднара. Возникают у недоношенных, ослабленных, часто болеющих детей, находящихся на искусственном или естественном вскармливании, страдающих врожденными заболеваниями. Появление афт связано с повреждениями слизистой оболочки неба под давлением длинного жесткого рожка, грубой соски на фоне плохой гигиены полости рта, грубого ухода (протирания) слизистой полости рта, чаще у грудных детей. Афты располагаются на границе твердого и мягкого неба, над крючками крыловидных отростков клиновидной кости, ближе к средней линии, преимущественно с одной, реже - двух сторон от нее.
Клиническая картина и течение процесса зависят от локализации повреждения, возраста больного, силы раздражающего фактора, реактивности организма и гигиенического состояния полости рта. В результате длительной механической травмы в слизистой оболочке полости рта развивается картина хронического воспаления с преобладанием альтерации или пролиферации в зависимости от индивидуальной резистентности тканей. Хроническая механическая травма, развивающаяся с повреждением тканей (альтерация). Наиболее частым повреждением является травматическая эритема (травматический стоматит). Это первая ответная реакция слизистой оболочки на повреждающее воздействие проявляется ограниченным катаральным воспалением, гиперемированным пятном. Данной травме чаще всего подвержены слизистая оболочка губ, щек по линии смыкания, боковые поверхности языка. Травматический стоматит, обусловленный ношением съемных пластиночных протезов (травматические намины), может проявляться в виде гиперемированных резко болезненных пятен на отдельных участках слизистой оболочки протезного ложа. Также одним из вариантов поражения СОПР у взрослых пациентов является травматическая десквамация. Она развивается при продолжающемся воздействии травматического агента. Повреждаются самые поверхностные слои эпителия слизистой оболочки полости рта, что вызывает десквамацию, т.е. поверхностное слущивание клеток эпителия. Травматическая десквамация может быть обнаружена на участках слизистой оболочки полости рта, наиболее подверженных травме, но чаще этот процесс диагностируют на языке. В зоне действия травмы (острый край зуба; дефект зубного ряда, куда западает язык) отмечают повышенное слущивание нитевидных сосочков, где образуется очаг десквамации. Клинически участок десквамации, лишенный сосочков, на фоне белесоватой поверхности спинки языка выглядит слегка западающим ограниченным пятном красноватого цвета, мягкий безболезненный или слегка чувствительный при пальпации. Локализуется всегда строго в зоне действия травматического фактора. Травматическая эрозия - также является одной из наиболее часто встречаемых патологий СОПР у взрослого населения. Эрозия образуется на воспаленном участке слизистой оболочки полости рта при продолжающемся травматическом воздействии.
Клинически травматическая эрозия проявляется как болезненный покрытый фибринозным налетом поверхностный дефект эпителия. Травматические эрозии, развившиеся под воздействием пластиночных протезов, отличаются резкой болезненностью.
Клиническая картина состояний/заболеваний при огнестрельном ранении ЧЛО.
Течение огнестрельных повреждений челюстно-лицевой области существенно отличается от течения ран других областей. Это обусловлено, по крайней мере, двумя анатомо-физиологическими особенностями: с одной стороны - богатой васкуляризацией мягких тканей лица, а с другой - обширной обсемененностью ротовой полости высокопатогенной микрофлорой. Учитывая эти особенности, существует ряд характерных особенностей ранений мягких тканей и костей лица.
1. Хорошо развитая капиллярная сеть и наличие рыхлой клетчатки в подкожном и подслизистом слое при огнестрельных ранениях губ и приротовой области обусловливают быстрое и значительное развитие отека мягких тканей.
2. Для ран губ, особенно верхней, и приротовой области характерно зияние краев,
нередко симулирующее истинный дефект тканей. Повреждение нижней губы и области угла рта приводит к мацерации кожи, вызванной постоянным слюнотечением, которое усиливается при возникновении истинного дефекта нижней губы.
3. Боковые отделы лица, менее способные к регенерации (по сравнению с тканями губ, век и др.), подвергаются большему разрушению с образованием глубоких карманов и значительных кровоизлияний. Повреждения околоушной слюнной железы и лицевого нерва сильнее отягощают характер травмы, приводя в дальнейшем к обезображиванию лица вследствие паралича мимических мышц и образованию слюнных свищей. Повреждение лицевого нерва приводит не только к косметическим нарушениям, но и к тяжелым функциональным расстройствам. Лагофтальм нижнего века осложняется повышенным слезотечением и развитием конъюнктивитов. На фоне множественных повреждений мягких тканей и костей лица могут оставаться незамеченными ранения тройничного нерва. Между тем, такое повреждение сопровождается целым рядом необратимых функциональных нарушений зубочелюстной системы, выражающихся в выпадении всех видов поверхностной чувствительности (болевой, температурной, тактильной) и, как следствие, - в нарушении акта жевания. В силу этого на стороне повреждения тройничного нерва (в результате неполноценной жевательной функции) обильно откладывается зубной камень, возникают условия для развития гингивита и пародонтита. При неблагоприятных условиях (сдавление разветвлений тройничного нерва костными отломками, костной мозолью и др.) возможно возникновение травматических невритов, симптоматической невралгии.
Ранения поднижнечелюстной области, имеющей значительный слой подкожной жировой клетчатки, всегда протекают с выраженным отеком, инфильтрацией и кровоизлиянием, склонностью к развитию гнойных воспалительных процессов. Нагноение чаще возникает при наличии в ране инородных тел. Ранения поднижнечелюстной области нередко сопровождаются повреждением поднижнечелюстной слюнной железы, глотки, гортани, а также крупных сосудов шеи.
Огнестрельные ранения мягких тканей и костей лицевого черепа часто ведут к повреждению большого числа кровеносных сосудов. Наряду с магистральными сосудами в первую очередь повреждаются обширная венозная сеть и мелкие артерии лица и шеи. Последствием таких повреждений является возникновение внутритканевых кровоизлияний. Достигая больших размеров, они могут распространяться на переднее средостение, вызывать затруднение дыхания вследствие сдавления и смещения гематомой трахеи. Наиболее частое осложнение - развитие аспирационной асфиксии кровью, слюной.
Клиническое течение ранения и его исход определяются объемом пораженных тканей и механизмом повреждения (вид ранящего снаряда). Огнестрельные ранения ЧЛО часто сопровождаются повреждением крупных нервов и сосудов, сотрясением или ушибом головного мозга, повреждением глазных яблок, трахеи, гортани, органов слуха, т.е. довольно часто относятся к сочетанным ранениям.
Анатомо-физиологические особенности ЧЛО обусловливают клинические проявления огнестрельных ранений этой области. Они могут как благоприятствовать течению раневого процесса, так и осложнять его. В ЧЛО расположены все органы чувств, начальные отделы органов дыхания, пищеварения, речи. Все это и обусловливает следующие особенности ранений лица.
Обезображивание приводит к эстетическим нарушениям (в том числе и мимики), что отражается на общении человека в коллективе и сказывается на эмоционально-психическом статусе раненого. Обезображивание является причиной подавленности раненого и иногда самоубийства. Данное обстоятельство послужило тому, что в челюстно-лицевых отделениях не рекомендуется вывешивать зеркал.
Несоответствие внешнего вида раненого (обезображивание) степени тяжести повреждения. Может привести к ложному представлению о безнадежности пострадавшего и оказанию ему помощи не в первую очередь. Тем более что около 20% раненых в лицо теряют сознание. Летальность же среди пострадавших с травмами лица невелика. С другой стороны, внешняя картина повреждения лица может быть непропорциональна тяжести течения и исхода ранения. Например, сквозные ранения дна полости рта с незначительными видимыми разрушениями нередко заканчивались смертельным исходом. Данную особенность необходимо учитывать при проведении эвакуационных мероприятий и разъяснительной работы среди персонала для быстрой эвакуации раненого и предотвращения его гибели от кровотечения.
Нарушение функций жевания, глотания, речи. Эти нарушения усугубляют нервно-психические расстройства и создают предпосылки для нарушения полноценного питания, обмена веществ и обезвоживания организма. На поле боя нарушение речи может быть причиной неоказания помощи, особенно если раненый находится в бессознательном состоянии, поэтому не способен сообщить о себе и его могут принять за погибшего.
Обильное кровоснабжение челюстно-лицевой области. Может привести, с одной стороны, к значительному кровотечению, развитию флебита и тромбофлебита с распространением инфекции в полость черепа и средостение. С другой - способствует хорошему заживлению ран в отдаленные сроки.
Быстрое обезвоживание организма. Обезвоживание отягощает состояние раненого. Оно наступает вследствие нарушения герметичности полости рта, нарушения глотания, повышенной саливации и невозможности утолить жажду обычным путем. Особенно остро проблема обезвоживания стоит в условиях жаркого климата.
Беспомощность. Невозможность подать сигнал о себе голосом, потребность в специальном питании и уходе.
Угроза различных видов асфиксии. Наиболее часто возникает у раненных в лицо вследствие повреждения гортани, органов полости рта, носа, а также при переломах нижней челюсти.
Потеря сознания и развитие травматического шока, являются следствием сотрясения или ушиба головного мозга, интракраниальных гематом, перелома основания черепа. Наиболее часто это осложнение возникает при ранении верхней челюсти.
Близость жизненно важных органов. Ранения лица часто приводят к сочетанным повреждениям таких органов, как головной мозг, верхние дыхательные пути, крупные сосуды, с соответствующей клинической симптоматикой и необходимостью оказания экстренной и неотложной помощи.
Наличие зубов. С одной стороны, зубы играют положительную роль: помогают диагностировать характер перелома по прикусу, являются опорой для шинирующих конструкций. С другой - они становятся вторичными ранящими снарядами, проводниками инфекции в окружающие мягкие и костную ткань, инородными телами, которые могут быть аспирированы в дыхательные пути и сформировать абсцесс легкого.
Возможность неравнозначного течения и исхода одинаковых повреждений нижней и верхней челюстей. Это зависит от неодинаковой структуры их костной ткани. Так, слепое осколочное ранение нижней челюсти оказывалось смертельным в 2,5 раза чаще, чем такое же повреждение верхней челюсти, а сквозные пулевые ранения верхней челюсти были смертельными в 7 раз чаще, чем осколочные.
2. Диагностика заболевания или состояния (группы заболеваний или состояний) медицинские показания и противопоказания к применению методов диагностики
Критерии установления диагноза/состояния:
Раны мягких тканей челюстно-лицевой области диагностируются на основании жалоб, анамнестических данных, физикального и инструментального обследования.
2.1 Жалобы и анамнез
Сбор жалоб и анамнеза проводят у пострадавшего и сопровождающих лиц, или из сопроводительного листа "скорой медицинской помощи", со слов представителей органов полиции, ГИБДД и др.
- Рекомендуется уточнить все жалобы для исключения повреждений других органов и систем, в обязательном порядке учитывают характер проводимого лечения до поступления в стационар (в машине скорой медицинской помощи, поликлинике, травматологическом пункте и др.) и его результаты [38, 65].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5).
- Устанавливают механизм, дата и время травмы. Если травма получена в результате побоев, то в медицинской документации рекомендуется, для обеспечения в дальнейшем проведения процессуальных действий и наказания виновных, отметить кто нанес травму, его ФИО, обстоятельства получения, если травма получена в результате ДТП, то отмечают обстоятельства и государственные регистрационный знак транспортного средства [36].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5).
- При сборе анамнеза рекомендуется уточнять, для более точной оценки состояния пострадавшего и постановки диагноза, был ли факт головокружения, тошноты, рвоты, потери сознания, затруднения дыхания, першения, ощущения "комка" в горле, осиплости голоса, кашель с мокротой, содержащей копоть, жажду, озноб, снижение или повышение температуры тела, слабость, бессонницу, отсутствие аппетита, диспепсические явления, кожный зуд, наличие диспигментации кожи, послеожоговых рубцов и/или рубцовых деформаций. Значительная часть пациентов с ЧМТ поступает в состоянии средней тяжести и тяжелом состоянии, одним из симптомов которых являются различные виды амнезии [38, 63].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5).
2.2 Физикальное обследование
При обследовании рекомендуется соблюдать принцип максимальной информативности при минимальной инвазивности.
- У всех с травмой ЧЛО обязательно рекомендуется проводить физикальное обследование для уточнения диагноза и определения тактики лечения [67]:
- оценка общего состояния пациента;
- осмотр ЧЛО, том числе полости рта;
- пальпацию и перкуссию ЧЛО;
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5).
- При внешнем осмотре рекомендуется определить нарушение конфигурации лица, симметричность, отек мягких тканей, гематомы, оценка кожных покровов, на которой могут быть ссадины, кровоподтеки, раны, эмфизема мягких тканей, смещения подбородочного отдела челюсти в сторону от средней линии. Эти клинические симптомы нужны для уточнения диагноза и определения тактики лечения [3].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5).
Комментарии: При осмотре полости рта оценивают состояние СОПР, зубов. Обращают внимание на прикус, чаще всего нарушенный при переломе челюстей. При переломе тела челюсти в преддверии полости рта и с язычной стороны альвеолярной части часто определяют гематому, что является диагностическим признаком, т.к. при ушибе мягких тканей гематома возникает только с вестибулярной стороны.
- Рекомендуется, для уточнения диагноза и определения тактики лечения, осматривать полость рта на наличие рваных ран слизистой оболочки альвеолярной части челюсти, которая распространяется в межзубной промежуток, что указывает на расположение щели перелома [39, 68].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5).
Комментарии: Достоверным признаком перелома челюсти в пределах зубного ряда является симптом подвижности фрагментов челюсти в области перелома.
2.3 Лабораторные диагностические исследования
- Лабораторные диагностические исследования рекомендовано выполнять всем пациентам с ранами мягких тканей челюстно-лицевой области для определения тяжести состояния (общий (клинический) анализ крови, общий (клинический) анализ мочи и др.) и определения тактики лечения [1, 17, 18].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5).
Комментарии: раны мягких тканей челюстно-лицевой области могут быть инфицированы патогенной микрофлорой.
2.4 Инструментальные диагностические исследования
- Пациентам с ранами мягких тканей челюстно-лицевой области с целью уточнения диагноза рекомендовано проведение МСКТ [17].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5).
Комментарии: в ряде случаев пациентам с ранами мягких тканей челюстно-лицевой области может выполняться рентгенография всего черепа, в одной или более проекциях, которая позволяет исключить переломы верхней и нижней челюсти, скуловых костей, костей свода черепа. Однако рентгенодиагностика множественных переломов костей СЗЛ затруднена в связи со сложностью анатомического строения данной области, а также нечеткостью изображения костных структур из-за накладывающихся деталей соседних отделов черепа.
2.5 Иные диагностические исследования
Повреждение внутренних органов
- При подозрении на повреждения внутренних органов у пациентов с ранами мягких тканей челюстно-лицевой области рекомендуется проводить прием (осмотр, консультацию) врача-хирурга/врача-детского хирурга для определения тактики лечения и первоочередности лечебных мероприятий [3].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5).
Черепно-мозговая травма
- Рекомендовано для уточнения диагноза и планирования лечения пациентов с ранами мягких тканей челюстно-лицевой области с подозрением на ЧМТ после проведения МСКТ проводить прием (осмотр, консультацию) врача-нейрохирурга и/или врача-невролога, врача-офтальмолога, врача-оториноларинголога, при наличии медицинских показаний, выявленных по результатам обследования, пострадавших рекомендуется госпитализировать в профильное отделение по превалирующей патологии [5].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5).
3. Лечение, включая медикаментозную и немедикаментозную терапии, диетотерапию, обезболивание, медицинские показания и противопоказания к применению методов лечения
3.1 Лечение ран
- У пациентов с ранами мягких тканей челюстно-лицевой области рекомендовано проводить хирургическую обработку ран лица для получения оптимального результата лечения с учетом функциональных и эстетических требований и по правилам, которые предусмотрены при реконструктивных операциях на лице [36].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5).
- У пациентов с ранами мягких тканей челюстно-лицевой области рекомендовано проводить некрэктомию в минимальном объеме [36].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5).
Комментарии: удалению подлежат лишь полностью размозженные, свободно лежащие и заведомо нежизнеспособные участки тканей. Следует щадить фрагменты лицевых костей, удалять из них только те, которые полностью потеряли связь с надкостницей. Проникающие в полость рта раны, раны с повреждением подлежащих костных структур начинают обрабатывать из глубины раны.
- При наличии переломов костей лицевого черепа на первом этапе рекомендовано выполнять остеосинтез титановыми пластинами для фиксации для черепно-лицевой хирургии нерассасывающаяся***, затем послойно выполняют ушивание открытой раны (без кожной пересадки) до кожных покровов [36].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5).
- Сшивание кожи и подкожной клетчатки, восстановление мышц и сухожилий лица рекомендовано выполнять послойно [35, 36].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5).
Комментарии: особенно тщательно следует сшивать края кожных покровов, устанавливая их в правильное соотношение. Это особенно важно при ПХО ран у естественных анатомических отверстий: ротовой полости, носа, в области век, ушной раковины. При сквозных ранах губ, щек, сообщающихся с полостью рта, раны должны быть ушиты послойно, отдельно слизистая полости рта, мышцы, кожные покровы. Особое внимание следует уделять сопоставлению краев раны по границе красной каймы губ, ресничного края век, крыльев носа.
- Пациентам с глубокими укушенными (прикушенными) ранами языка рекомендовано накладывать швы, толстой нитью нерезорбируемые П-образные швы, чередуя их с узловыми швами резорбируемым шовным материалом [36].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5).
- У пациентов с ранами кожи лица рекомендовано накладывать швы тонкой нерезорбируемой мононитью на атравматичной игле для максимально эстетичного результата [36].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5).
- Хирургическую обработку обширных и множественных ран или инфицированной ткани челюстно-лицевой области, рекомендовано проводить под комбинированным эндотрахеальным наркозом [36, 86, 87, 88, 89, 36].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5).
Комментарии: если использование наркоза невозможно, применяют, по показаниям, местное обезболивание - инфильтрационную и/или проводниковую анестезию.
Хирургическая обработка раны или инфицированной ткани - важная процедура, способствующая деконтаминации пиогенной флоры и механическому очищению раны; ирригационные мероприятия, в том числе установка ирригационных систем, проводят с применением препаратов для местного применения:
D08A антисептики и дезинфицирующие средства: слабый раствор калия перманганата**, хлоргексидин**, гидроксиметилхиноксалиндиоксида (взрослые) - дозирование должно осуществляться в соответствии с возрастными ограничениями (существуют ограниченные данные о безопасности применения гидроксиметилхиноксалиндиоксида у детей, в частности описание случаев системного применения данного лекарственного препарата для лечения системных инфекций гематологии) [87 - 89, 96 - 98];
D09A Перевязочный материал, который в том числе может быть пропитан противомикробными препаратами: нитрофурал, хлоргексидин**, повидон-йод** (взрослые) - дозирование должно осуществляться в соответствии с возрастными ограничениями (существуют ограниченные данные о безопасности применения повидон-йода** у детей, в частности описание случаев успешного применение данного препарата у детей в отоларингологии в период пандемии COVID 19), [87 - 89, 99 - 100];
D03BA протеолитические ферменты и B06AA ферментативные препараты: трипсин, химотрипсин [87 - 97];
B05BB растворы, влияющие на водно-электролитный баланс: натрия хлорид** 0,9%. Режим дозирования определяется индивидуально и зависит от объема пораженной ткани [87 - 89].
- Сквозную рану с полостью рта рекомендовано разобщать путем наложения шва на слизистую оболочку рта [3, 35].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5).
Комментарии: при дефиците слизистой оболочки рану в последующем ведут под турундами. Раны в области твердого неба чаще ведут под йодоформными турундами, при этом небольшие линейной формы раны или ссадины на небе можно вести открытым способом.
- Наложение глухого шва при обработке ран мягких тканей лица рекомендовано выполнять сразу при ПХО раны, желательно не позднее 24 - 36 ч после травмы [1, 5, 36].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5).
Комментарии: в отдельных случаях, при позднем поступлении пациента, при обширных множественных ушибленно-рваных, резанных ранах лица - через 48 ч, и даже через 72 ч. после травмы, обязательно с профилактикой осложнений гнойной инфекции (J01) Антибактериальными препаратами системного действия.
При ушивании ран в области естественных отверстий глухой шов накладывают независимо от времени поступления пациента. При некоторых видах повреждений мягких тканей и условий развития раневого процесса первичный отсроченный шов может быть наложен на 3 - 4-й день. При хорошем состоянии репаративных процессов в ране можно накладывать ранний вторичный шов через 2 - 3 недели. Швы с раны снимают при полном заживлении раны в условиях стационара, при необходимости в условиях общего обезболивания ребенка.
- При укусах животных в челюстно-лицевую область рекомендуется провести курс прививок от бешенства, вводить противовирусные АТХ J07 вакцины для профилактики бешенства, поэтому таким пострадавшим, по показаниям для профилактики бешенства [36].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5).
Комментарии: Показания к введению иммуноглобулина антирабического** и вакцина для профилактики бешенства, ее кратность, продолжительность и прочие мероприятия против бешенства определяет врач-инфекционист антирабического кабинета на первичном осмотре, который есть при областной или крупной городской больнице. При отсутствии антирабических кабинетов данная помощь должна быть оказана врачом-травматологом-ортопедом. Эти показания основываются на совокупности данных по эпидемиологической обстановке в регионе, характере травмы (укуса), нанесенного животным, локализации укуса на теле (лицо или конечность), эпидемиологическом статусе (наличии паспорта животного, его прививках и т.д). Животное (собака), которая нанесла укусы ребенку должна быть изолирована и находится под наблюдением ветеринара до 10 суток. Во многом проведение полного или частичного курса вакцинации от бешенства зависит от поведения и состояния здоровья укусившего животного.
- Пациентам с изъянами мягких тканей рекомендуется применение первичной пластики при ПХО ран для закрытия всех раневых поверхностей и сохранения нормальных форм и функций поврежденной области или органа с использованием пластики раны местными тканями или аутодермопластики [15, 36].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5).
Комментарии: Выделены основные методы первично-восстановительных операций:
- Пластика раны местными тканями;
- Устранение рубцовой деформации челюстно-лицевой области и шеи ротационным лоскутом на сосудистой ножке;
- Свободная пересадка тканей: аутодермопластика, пластика свободными сложными трансплантатами, аутотрансплантация свободного лоскута с формированием сосудистых анастомозов;
- Использование ампутированной во время повреждения части травмированной ткани (по Красовитову) для проведения реконструкции дефектов и деформаций лица.
- При невозможности замещения изъяна в ранние сроки после травмы, в том числе при отсутствии необходимого уровня подготовки врача-хирурга/врача-детского хирурга, рекомендовано, осуществить наложение кожно-слизистых швов на края изъяна (в области губ, наружного носа и др.) [3, 35, 36].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5).
3.2 Обезболивание и седация
- Рекомендовано у детей младшего возраста операции ПХО ран лица любой этиологии, в результате механических повреждений, укусов и др., выполнять под комбинированным эндотрахеальным наркозом [1, 3].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 4).
Комментарии: Одним из показаний госпитализации пациентов с раной ЧЛО, является необходимость ее ПХО под общим обезболиванием. В этом состоит существенное различие в подходе показаний стационарной помощи детям и взрослым. У последних ПХО большинства ран кожных покровов лица, СОПР можно осуществить под местной анестезией в амбулаторных условиях или приемном отделении стационара, оказывающего помощь по профилю ЧЛХ.
3.3 Профилактика инфекций области хирургического вмешательства
- Рекомендовано при выполнении экстренных, срочных или отсроченных оперативных вмешательств, проведение периоперационной профилактики инфекции области хирургического вмешательсва (ИОХВ). При высоком риске осложнений допускается продление назначения (J01) Антибактериальных препаратов системного действия на 24 - 48 часа в послеоперационном периоде. Продление антибиотикопрофилактики после окончания операции не увеличивает ее эффективность, но повышает риск селекции антибиотикорезистентных штаммов и осложнений, в частности, антибиотикоассоциированной диареи, вызванной C. difficile [49, 101, 105].
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 2).
- Не рекомендуется профилактическое назначение антибактериальных препаратов системного действия, кроме случаев проведения хирургических вмешательств (хирургическая некрэктомия, иссечение грануляций, обширная аутодермопластика и т.д.) [101 - 105].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 3).
- Рекомендовано разрабатывать локальные протоколы назначения АМП для профилактики ИОХВ (таблица 1) [101 - 109].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5).
Комментарии: В настоящее время ограниченно количество релевантных исследований по оценке эффективности различных схем и режимов дозирования для профилактики ИОХВ у пациентов (детей и взрослых) с ранами мягких тканей ЧЛО. Существующие подходы к проведению ПАП и режимы дозирования основаны национальных методических рекомендациях определяющих тактику и выбор режима ПАП, на исследованиях в популяции пациентов с переломами ЧЛО, хирургии височно-нижнечелюстного сустава, дентальной имплантации, ортогнатической хирургии, оперативных вмешательствах на голове и шее, а также в популяции пациентов которым выполняются оперативные вмешательства по поводу патология полости рта и челюстно-лицевой области. Согласно существующим данным могут быть рекомендованы J01CR Комбинации пенициллинов, включая комбинации с ингибиторами бета-лактамаз; J01D Другие бета-лактамные антибактериальные препараты; J01FG Линкозамиды; J01XA Антибиотики гликопептидной структуры [101 - 109]
- Рекомендовано при наличии у пациента IV типа раны "инфицированная" - при застарелой травме, предшествующей инфекции, наличии гнойного отделяемого, нежизнеспособных тканей, начинать антибактериальную терапию (АТХ J01) Противомикробными препаратами системного действия до хирургического вмешательства т.е. соблюдать принципы назначения антимикробных препаратов в рамках проведении ПАП [110 - 116].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
Комментарии: В послеоперационном периоде пациент должен получать терапевтические дозы препаратов согласно инструкции по медицинскому применению, с учетом веса, возраста пациента, функции почек и печени. При выборе схемы антимикробной терапии рекомендовано учитывать тяжесть инфекционного процесса, риск наличия резистентных возбудителей и данные локального микробиологического мониторинга. Всем пациентам с "инфицированной" раной целесообразно выполнять микробиологическое исследование.
В учреждениях, оказывающих помощь пациентам с ранами мягких тканей челюстно-лицевой области целесообразно разрабатывать локальные протоколы антимикробной терапии. В качестве препаратов выбора рекомендовано использовать [110 - 116]:
- J01CR АТХ - Комбинации пенициллинов, включая комбинации с ингибиторами бета-лактамаз
- J01D Другие бета-лактамные антибактериальные препараты
- J01EE Комбинированные препараты сульфаниламидов и триметоприма, включая производные
- J01FG Линкозамиды
- J01GB Другие аминогликозиды
- J01M Антибактериальные препараты, производные хинолона
- J01XA Антибиотики гликопептидной структуры
- J01XD Производные имидазола
- J01XX Прочие антибактериальные препараты.
3.4 Профилактика столбняка
- Рекомендуется, в виду загрязнения (контаминация) любой ожоговой раны микрофлорой, всем пострадавшим от ожогов пациентам проведение экстренной профилактики столбняка [3, 35].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5).
- Рекомендуется у пациентов с ранами мягких тканей лица постоянный контроль за общим состояниям больных, состоянием ран со стороны медицинского персонала для своевременного изменения тактики местного консервативного лечения [31].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5).
- Рекомендуется в качестве основного способа оценки жизнеспособности тканей при раннем хирургическом лечении визуальная оценка раны [76].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5).
Комментарии: при неуверенности оперирующего хирурга в радикальности некрэктомии (иссечения) - аутодермопластику можно выполняеть отсрочено на 2 - 7 сутки.
- Для временного закрытия раневого дефекта после некрэктомии рекомендуется использование ксенотрансплантата кожного и/или других раневых покрытий, обеспечивающих антибактериальный эффект и создание оптимальной раневой среды [77, 78].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 4).
- Рекомендуется выполнение свободной кожной пластики дерматомным перфорированным лоскутом на 18 - 21 сутки после получения изъяна кожи лица [79, 80].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5).
Комментарии: Длительной консервативной подготовке гранулирующей раны следует предпочесть радикальное иссечение патологических грануляций с выполнением одномоментной кожной пластики.
Иное лечение. Физиотерапия
- Рекомендуется у пациентов с ожогами использование одного курса вакуумного воздействия (вакуумная окклюзирующая повязка), некрэктомии ультразвуковой и/или иссечения грануляции ультразвуковое и/или и ультрафиолетового облучения кожи [74, 79, 80, 83, 84, 85].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 3).
Комментарии: Ультразвуковая обработка гранулирующих ран при подготовке к операции обеспечивает интенсивное удаление гнойного отделяемого, налета фибрина, участков отторгающегося струпа, некротизированной дермы и патологически измененных гипертрофических грануляций.
- Рекомендуется у пострадавших с глубокими ожогами лица проведение вакуумное воздействие после некрэктомии глубоких ожоговых ран и при подготовке длительно существующих, инфицированных гранулирующих ран к аутодермопластике для уменьшения отека тканей, улучшения кровоснабжения, снижения бактериальной обсемененности ран, ускорения их очищения от фокусов некроза, стимулирования формирования грануляционной ткани, что сокращает сроки восстановления целостности кожных покровов [50, 51].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5).
Комментарии: эффективность других физических методов местного воздействия на ожоговые раны требует доказательств.
- Рекомендуется у пострадавших с ожогами ЧЛО применение других дополнительных методов местного воздействия на раны для уменьшения отека тканей, улучшения кровоснабжения, снижения их бактериальной обсемененности, стимулирования формирования грануляционной ткани: комбинация механического очищения ран с их промыванием раствором натрия хлорида** или растворами с детергентами, в том числе с использованием "пульсирующей струи", лечебный душ (мытье пациентов в ванне или под душем) [79, 86].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 3).
4. Медицинская реабилитация и санаторно-курортное лечение, медицинские показания и противопоказания к применению методов медицинской реабилитации, в том числе основанных на использовании природных лечебных факторов
Медицинская реабилитации - это комплекс лечебно-профилактических мероприятий, направленных на предотвращение и устранение патологических последствий ожоговой травмы [79].
- Рекомендовано проведение реабилитационных мероприятий пациентам с ранами мягких тканей лица с целью их достижения их полного физического и социального восстановления [79].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5).
Комментарии: Программы реабилитации пациентов с ранами челюстно-лицевой области охватывают широкий круг медицинских и социальных мероприятий, направленных на максимально возможное восстановление физических и психологических способностей пациентов, их успешную адаптацию в обществе, улучшение качества жизни.
5. Профилактика и диспансерное наблюдение, медицинские показания и противопоказания к применению методов профилактики
Пациентов, выписавшихся из стационара, нужно разделить на несколько групп:
- не нуждающихся в каком-либо лечении;
- нуждающихся только в консервативном лечении;
- нуждающихся в относительно срочных операциях в связи с быстро прогрессирующими патологическими изменениями;
- больных, требующих длительного и систематического консервативного и оперативного лечения в связи с большим объемом последствий ожоговой травмы.
- Основные лечебно-профилактические мероприятия по реабилитации пострадавших с ранами ЧЛО рекомендуется осуществлять в амбулаторных условиях в поликлиниках по месту жительства пациентов [73, 75, 79, 86].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5).
Комментарии: после выписки пациента из стационара чрезвычайно важно четко организовать и продолжить проведение реабилитации, осуществляемой с применением различных лечебных и профилактических методов, направленных на максимально возможное физическое и психосоциальное восстановление пациентов. В этой работе должна принимать участие мультидисциплинарная команда: врачи-пластические хирурги, врачи-терапевты/педиатры, врачи-неврологи, врачи по лечебной физкультуре, медицинские психологи и т.д.
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5).
- Рекомендовано оценивать качество и эффективность проведения реабилитационных мероприятий у пострадавших с травмой лица по ряду критериев. Основным критерием завершения реабилитации пациентов с ранами мягких тканей является восстановление анатомо-функциональных нарушений и эстетики лица [73, 75, 79, 86]:
- своевременность начала и настойчивость проведения всего комплекса профилактических и лечебных мероприятий;
- квалификация и опыт медперсонала;
- упорство и дисциплинированность пациентов.
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5).
6. Организация оказания медицинской помощи
Показания для экстренной госпитализации в отделение челюстно-лицевой хирургии:
Подозрение на перелом костей лицевого черепа, в том числе для исключения ЧМТ. Наличие обширных ран и дефектов мягких тканей ЧЛО у пациентов.
Показания для плановой госпитализации в отделение челюстно-лицевой хирургии:
Показания отсутствуют.
Комментарии: Травма ЧЛО у детей является неотложным состоянием, всем пациентам с травмой мягких тканей, переломами КЛОЧ рекомендуется госпитализировать по неотложным показаниям. Если с момента получения травмы прошло более 28 суток, то такое состояние не относится к данной группе заболеваний и кодируется по МКБ-10 T90.2 - Последствия перелома черепа и костей лица.
Показания к выписке пациента из медицинской организации
Выполнение запланированных диагностических исследований.
Восстановление анатомической целости.
Отсутствие признаков послеоперационных осложнений.
7. Дополнительная информация (в том числе факторы, влияющие на исход заболевания или состояния)
Отрицательно влияют на исход лечения:
1) Присоединение инфекционных осложнений.
2) Несоблюдение режима местной контактной гипотермии
3) Несоблюдение гигиены полости рта.
4) Несоблюдение пациентом диеты и ограничений жевательной активности.
5) Несоблюдение рекомендаций по лечебной физкультуре в послеоперационном периоде.
6) Участие в контактных видах спорта в течение 3 месяцев.
7) Отсутствие на контрольных осмотрах.
8) Несоблюдение других рекомендаций лечащего врача.
Критерии оценки качества медицинской помощи
Механическое повреждение
N
Критерии качества
Оценка выполнения
1.
Установлен механизм, дата и время травмы.
Да/нет
2.
Проведено физикальное обследование.
Да/нет
3.
Выполнены лабораторные диагностические исследования.
Да/нет
4.
При подозрении на ЧМТ после проведения МСКТ проведен осмотр врача-нейрохирурга и/или врача-невролога, врача-офтальмолога, врача-оториноларинголога, при наличии медицинских показаний.
Да/нет
5.
Проведен прием (осмотр, консультация) врача-хирурга/врача-детского хирурга при подозрении на повреждения внутренних органов.
Да/нет
6.
Хирургическая обработка ран проведена с учетом функциональных и эстетических требований, которые предусмотрены при реконструктивных операциях на лице.
Да/нет
7.
Некрэктомия проведена в минимальном объеме.
Да/нет
8.
Сшивание кожи и подкожной клетчатки, восстановление мышц и сухожилий лица рекомендовано выполнять послойно.
Да/нет
9.
При проведении ПХО ран челюстно-лицевой области, сочетающихся с их изъяном применены методы первичной пластики.
Да/нет
10.
Наложение глухого шва при обработке ран мягких тканей лица выполнено сразу при ПХО раны.
Да/нет
11.
Сквозная рана с полостью рта разобщена путем наложения шва на слизистую оболочку рта
Да/нет
12.
Проведена периоперационная профилактика инфекции области хирургического вмешательства (ИОХВ) при выполнении экстренных, срочных или отсроченных оперативных вмешательств.
Да/нет
Список литературы
1. Зеленский, В.А. Детская челюстно-лицевая хирургия: восстановительное лечение и реабилитация: учебное пособие для вузов/В. А. Зеленский. - Москва: Издательство Юрайт, 2019. - 184 с.
2. Кабанова, А.А. Хирургическая стоматология и челюстно-лицевая хирургия детского возраста/Учебно-методическое пособие: А.А.Кабанова, С.А. Кабанова, С.С. Стельмаченок. - Витебск: ВГМУ, 2013. - 376 с.
3. Кулаков, А.А. Хирургическая стоматология и челюстно-лицевая хирургия: Национальное руководство/Под ред. А.А. Кулакова, Т.Г. Робустовой, А.И. Неробеева. - Москва: ГЭОТАР-Медиа, 2015. - 928 с.
4. Топольницкий О.З., Васильев А.Ю. Атлас по детской хирургической стоматологии и челюстно-лицевой хирургии: учеб. пособие/О.З. Топольницкий, А.Ю. Васильев. - М.: ГЭОТАР-Медиа, 2011. - 264 с.
5. Эмирбеков, Э.А. Особенности лечения повреждений костей лицевого отдела черепа у детей с сочетанной черепно-лицевой травмой: Дис. канд. мед. наук: 14:04:14/Э.А. Эмирбеков; Санкт-Петербург, 2021. - 170 с.
6. Харьков Л.В., Яковенко Л.Н., Чехова И.Л. Хирургическая стоматология и челюстно-лицевая хирургия детского возраста: Учебное издание под редакцией проф. Л.В. Харькова. "Книга плюс". - 2005. - 488 с.
7. Кулаков, А.А. Хирургическая стоматология/под ред. Кулакова А.А. - Москва: ГЭОТАР-Медиа, 2021. - 408 с.
8. Волков Е.В. Роль сосудистых и иммунологических нарушений в формировании травматической болезни головного мозга с сочетанной челюстно-лицевой травмой у детей: Дис. канд. мед. наук: 14:01:11/Е.В. Волков; Москва, 2015. - 147 с.
9. Аржанцев, П.З. Лечение травм лица/П.З. Аржанцев, Г.М. Иващенко, Т.М. Лурье. М.: Медицина. 1975. 304 с.
10. Муратов И.В., Семенов М.Г., Юрова Д.О. Детская челюстно-лицевая хирургия. Часть I: учеб. пособие. - СПб.: Издательство СЗГМУ им. И.И. Мечникова, 2020. - 144 с.
11. Общие осложнения травм челюстно-лицевой области: учебно-методическое пособие/Т.В. Каханович, А.П. Лукашевич, Н.А. Лукашевич. - Минск: БГМУ, 2019. - 30 с.
12. Лекманов А.У., Азовский Д.К., Пилютик С.Ф. Пути снижения нагрузки у детей с обширными ожогами в первые 24 часа после повреждения//Вестник анестезиологии иреаниматологии. - 2016. - N 4. - С. 30 - 36.
13. Васильев А.Ю., Лежнев Д.А. Лучевая диагностика повреждений челюстно-лицевой области: руководство для врачей/А.Ю. Васильев, Д.А. Лежнев. - М.: ГЭОТАР-Медиа, 2010. - 80 с.
14. Корсак А.К., Петрович Н.И., Ломако С.В., Фурс Т.А. Особенности клиники и лечения укушенных ран лица у детей/Корсак А.К., Петрович Н.И., Ломако С.В., Фурс Т.А.//Медицинский журнал. - 2012. - N 2(40). - С. 73 - 75.
15. Вольхина, В.Н. Раны мягких тканей лица у детей. Структура и особенности клинических проявлений/В.Н. Вольхина, С.С. Пименов. -//Медицина и здравоохранение: мат-лы IV Междунар. науч. конф. (г. Казань, май 2016 г.). - Казань: Бук, 2016. - С. 34 - 37.
16. Паршикова С.А., Паршиков В.В. лечение укушенных ран лица у детей (обзор)/Паршикова С.А., Паршиков В.В.//Медицинский альманах. - 2011. - N 6(19). - С. 225 - 231.
17. Мушковская С.С., Подьякова Ю.А. Укушенные раны лица: учеб. пособие/Мушковская С.С., Подъякова Ю.А. - СПб.: Издательство "Человек", 2018. - 48 с.
18. Алексеев А.А., Бобровников А.Э., Крутиков М.Г., Лагвилава М.Г. Выбор лечебной тактики в отношении остаточных длительно существующих ожоговых ран//Неотложная медицинская помощь. - 2011. - N 1. - С. 17 - 21.
19. Jamshidi R., Sato T.T. Initial assessment and management of thermal burn injuries in children.//Pediatr Review. - 2013. - 34. - P. 395 - 404.
20. Kellman, R.M. Pediatric craniomaxillofacial trauma/R.M. Kellman, S.A. Tatum//Facial plastic surgery clinics of North America. - 2014. - Vol. 22, N 4. - P. 559-572.
21. ISBI Practice Guidelines for Burn Care//Burns. - 2016. - V. 42. - I.5. - P. 953 - 1021 (DOI: http://dx.doi.org/10.1016/j.burns.2016.05.013).
22. Monafo W.W., West M.A. Current treatment recommendations for topical burn therapy.//Drugs. - 1990. - V. 40. - P. 364 - 273.
23. Карваял Х.Ф., Паркс Д.Х. (Carvajal H.F., Parks D.H.) Ожоги у детей (пер. с англ.). М.: Медицина, 1990. - 510 с.
24. Management of airway burns and inhalation injury PAEDIATRIC//Care of burns in Scotland. - 2009. - 7 p.
25. Семенов М.Г., Эмирбеков Э.А., Кириченко К.Н. и др. Особенности лечения детей с сочетанной черепно-лицевой травмой в условиях городской больницы скорой помощи//Ортопедия, травматология и восстановительная хирургия детского возраста. - 2016. - Т. 4, N 1. - С. 17 - 25.
26. Алексеев А.А., Бобровников А.Э., Яковлев В.П., Крутиков М.Г. Антибиотикопрофилактика в комбустиологии как проблема общей хирургии//Хирург. - 2006. - N 1. - С. 7 - 11.
27. Бобровников А.Э. Клинико-лабораторное обоснование антибиотикопрофилактики послеоперационных инфекционных осложнений у обожженных: Автореф. дисс. канд. мед. наук. - Москва, 2000. - 32 с.
28. Лаврентьева А., Шлык И.В., Панафидина В.А. Диагностика и терапия инфекционных осложнений у пострадавших с термической травмой//Вестник анестезиологии и реаниматологии. - 2014. - Т. 11. - N 2. - С. 56 - 63.
29. Страчунский Л.С., Пешере Ж.К., Деллинджер П.Э. с соавт. Политика применения антибиотиков в хирургии, 2003 (Методические рекомендации).//Клиническая микробиология и антимикробная химиотерапия. - 2003. - Том 5. - N 4. - С. 302 - 317.
30. 34Ravat F. et al. Antibiotics and the burn patient//Burns. - 2011. - Т. 37. - N. 1. - P. 16 - 26.
31. Баранов А.А., Багненко С.Ф., Намазова-Баранова Л.С., и др.//Федеральные клинические рекомендации по оказанию скорой медицинской помощи при ожогах у детей. 2015 г. - 13 с.
32. Глуткин А.В., Ковальчук В.И. Термический ожог кожи у детей раннего возраста (опыт эксперимента и клиники). Гродно: ГрГМУ, 2016. - 180 с.
33. Welch G.W. et al. The use of steroids in inhalation injury//Surgery, gynecology & obstetrics. - 1977. - Т. 145. - N. 4. - P. 539 - 544.
34. Зеленский, В.А. Детская челюстно-лицевая хирургия: восстановительное лечение и реабилитация: учебное пособие для вузов/В. А. Зеленский. - Москва: Издательство Юрайт, 2019. - 184 с.
35. Кабанова, А.А. Хирургическая стоматология и челюстно-лицевая хирургия детского возраста/Учебно-методическое пособие: А.А. Кабанова, С.А. Кабанова, С.С. Стельмаченок. - Витебск: ВГМУ, 2013. - 376 с.
36. Кулаков, А.А. Хирургическая стоматология и челюстно-лицевая хирургия: Национальное руководство/Под ред. А.А. Кулакова, Т.Г. Робустовой, А.И. Неробеева. - Москва: ГЭОТАР-Медиа, 2015. - 928 с.
37. Топольницкий О.3., Васильев А.Ю. Атлас по детской хирургической стоматологии и челюстно-лицевой хирургии: учеб, пособие/0.3. Топольницкий, А.Ю. Васильев. - М.: ГЭОТАР-Медиа, 2011. - 264 с.
38. Эмирбеков, Э.А. Особенности лечения повреждений костей лицевого отдела черепа у детей с сочетанной черепно-лицевой травмой: Дис. канд. мед. наук: 14:04:14/Э.А. Эмирбеков; Санкт-Петербург, 2021. - 170 с.
39. Харьков Л.В., Яковенко Л.Н., Чехова И.Л. Хирургическая стоматология и челюстнолицевая хирургия детского возраста: Учебное издание под редакцией проф. Л.В. Харькова. "Книга плюс". - 2005. - 488 с.
40. Кулаков, А.А. Хирургическая стоматология/под ред. Кулакова А.А. - Москва; ГЭОТАР-Медиа, 2021. - 408 с.
41. Волков Е.В. Роль сосудистых и иммунологических нарушений в формировании травматической болезни головного мозга с сочетанной челюстно-лицевои травмой у детей Дис. канд. мед. наук: 14:01:11/Е.В. Волков; Москва, 2015. - 147 с.
42. Аржанцев, П.З. Лечение травм лица/П.З. Аржанцев, Г.М. Иващенко, Т.М. Лурье. М.: Медицина. 1975. 304 с.
43. Муратов И.В., Семенов М.Г., Юрова Д.О. Детская челюстно-лицевая хирургия. Часть I: учеб. пособие. - СПб.: Издательство СЗГМУ им. И.И. Мечникова, 2020. - 144 с.
44. Beam J.W. Wound cleansing: water or saline?//J Athl Tram. - 2006. - 41. - P. 196 - 197. Fernandez R., Griffiths R.Water for wound cleansing//Editorial Group: Cochrane Wounds Group/Published Online: 2012.
45. Manworren R.C.B., Hynan L.S. Clinical validation of FLACC: preverbal patient pain sca1ee/Pediatric nursing. - 2003. - Т. 29. - N. 2. - Р. 140 - 146.
46. Weiss E.A., Oldham G., Liir M., Foster T, Qrnnii J.V. Water is a safe and effectivealternativeto sterilenormal salinefor would irrigation prior to suturing: a prospective. doubleblind, randomised, controlled clinical trial.//BMJ. - 2013 - 3: e001504.
47. Вольхина В.Н. Раны мягких тканей лица у детей. Структура и особенности клинических проявлений/В.Н. Вольхина, С.С. Пименов. - //Медицина и здравоохранение: Материалы IV Меджунар. науч. конф. (г. Казань, май 2016 г.). - Казань: Бук, 2016. - С. 34 - 37.
48. Паршикова С.А., Паршиков В.В. Лечение укушенных ран лица удетей (обзор)/Паршикова С.А., Паршиков В.В.//Медицинский альманах. - 2011. - N 6(19). - С. 225 - 231.
49. Мушковская С.С., Подьякова Ю.А. Укушенные раны лица: учебное пособие/Мушковская С.С., Подьякова Ю.Л. - СТ 6.: Издательство "человек", 2018. - 48 с.
50. Алексеев А.А., Бобровников А.Э., Крутиков М.Г., Лагвилава М.Г. Выбор лечебной тактики в отношении остаточных длительно существующих ожоговых ран//Неотложная медицинская помощь. - 2011. - N 1. - С. 17 - 21.
51. ChummunSh., BurgeT.S. The "Gamgee" turnoverflapforlowerlimbdressing//EurJPlast Surg. - 2011. - V. 34. - P. 423 (00110.1007/![]() ^C^02^3^8^-^(^11-0587-9).
^C^02^3^8^-^(^11-0587-9).
52. Дмитриев Г.Щ., Зольцев Ю.К., Дмитриев Д.Г. Хирургическая реабилитация больных с последствиями ожогов.//Мат-лы конференции "Актуальные проблемы термической травмы". Ст-Петербург. - 2020 - С. 419 - 421.
53. Sargent R. Management of Blistere in the Partial-thickness burns: An integrative.
54. Fernandez R., Griffiths R.Water for wound cleansing//Editorial Group: Cochrane Wounds Group/Published Online: 2012.
55. Magnette J., Kienzler J.L., Alekxandrova I. et al. The efficacy and safety of low-dose diclofenac sodium 0.1% gel for the symptomatic relief of pain and erythema associated with superficial natural sunburn.//Eur J Dermatol. - 2004. - V. 14(4). - P. 238 - 246.
56. Wasiak J., Cleland H., Campbell F., Spinks A. Dressings for superficial and partial thickness bums//Editorial Group: Cochrane Wounds Group/Published Online: 28 MAR 2013. Assessed as up-to-date: 8 NOV 2012. DOI: 10.1002/14651858.CD002106.pub4.
57. Сологуб В.К., Донецкий Д.А., Борисов В.Я., Яковлев Г.Б., Лагвилава М.Г. Клиническое применение консервированных боипокрытий для раневых ожогов//Метод. рек. - Москва 1990. - С. 8.
58. Донецкий Д.А. Биодоютесгае покрытия для лечения тяжелых ожоговых поражений//Мат. межд. контф. "Комбустиология на рубеже веков". - 2000. - С. 119 - 120.
59. Hosseini S.N., Mousavinasab S.N., Fallahnezto M. Xenoderm dressingin thetreatmentof second de-gree bums.//Burns. - 200Т-Зэ(6). P. 776 81.
60. Сологуб В.К., Бабская Ю.Е., Сарбанова К.С. Использование мази с салициловой кислотой для химической некрэктомии при глубоких ожогах//Кл. хирургия, 1986 - С. 12 - 13.
61. Pruitt В.А. Bums and soft tissues//Infection and the surgical patient. Ed. by Polk H.C. - Churchill Livingstone, 1982. - Vol. 4. - P. 113 - 131.
62. Monafo W.W., West. M.A. Current treatment recommendations for topical bum therapy.//Drugs. - 1990. - V. 40. - P. 364 - 273.
63. Клинические протоколы оказания скорой медицинской помощи в педиатрической практике [Текст]: Руководство для врачей/В.В. Бутакова, С.А. Царькова, Е.В. Рузанов [и др.]. - Екатеринбург: Изд-во УГМУ, 2018 - 144 с.
64. Garra G. et al. The Wong-Baker pain FACES scale measures pain, not fear//Pediatric emergency care. - 2013. - Т. 29. - N. 1. - P. 17 - 20.
65. Manworren R.C.B., Hynan L.S. Clinical validation of FLACC: preverbal patient pain scale//Pediatric nursing. - 2003. - Т. 29. - N. 2. - P. 140 - 146.
66. Алгоритмы выполнения практических навыков для оказания первой помощи при неотложных состояниях: Учебно-методическое пособие для студентов старших курсов медицинского вуза. - Краснодар: Кубанский государственный медицинский университет, 2021. - 110 с. - EDNUYJCBO.
67. Александрович Ю.С., Гордеев В.И., Пшениснов К.В. А46 Неотложная педиатрия: учебное пособие/Ю.С. Александрович, В.И. Гордеев, К.В. Пшениснов. - СПб.: СпецЛит.
68. Хирургическая стоматология: учебник/[Афанасьев В.В. и др.]; под общ. Ред. В.В. Афанасьева. - 2-е изд., испр. и доп. - М.: ГЭОТАР-Медиа, 2015. - 792 с.: цв. Ил.
69. Алексеев, А.А. Экстренная и неотложная медицинская помощь после ожоговой травмы/А.А. Алексеев, А.Э. Бобровников, Н.Б. Малютина//Медицинский алфавит. - 2016. - Т. 2, N 15(278). - С. 6 - 12. - EDNZQZFOJ.
70. Клинические рекомендации по оказанию медицинской помощи пострадавшим с термической травмой в чрезвычайных ситуациях/В.Э. Шабанов, Ю.Н. Саввин, А.А. Алексеев [и др.]//Клинические рекомендации по политравме. - Москва: Всероссийский центр медицины катастроф "Защита" Минздрава России, 2016. - С. 219 - 240. - EDNYKHHGP.
71. Аскеров, А.М. Основные клинические проявления ожогового шока и патогенетические механизмы их развития/А.М. Аскеров, А.В. Колдин//Концепции развития и эффективного использования научного потенциала общества: Сборник статей Международной научно-практической конференции, Челябинск, 2 мая 2021 года. - Уфа: Общество с ограниченной ответственностью "ОМЕГА САЙНС", 2021. - С. 144 - 146. - EDN QEGKXP.
72. Термические и химические повреждения. Электротравма: учебное пособие для студентов, врачей интернов, клинических ординаторов, работников практического здравоохранения. - Ставрополь: Изд-во СтГМУ, 2017. - 144 с.
73. Алексеев А.А., Бобровников А.Э. Местное консервативное лечение ожогов (Учебно-методическое пособие). - М.: ООО "Медицинское информационное агентство", 2015. - 144 с.
74. Алексеев А.А., Бобровников А.Э. Современные технологии местного консервативного лечения пострадавших от ожогов//Анналы хирургии. - 2012. - N. 2. - С. 32 - 38.
75. Бобровников А.Э. Технологии местного консервативного лечения обожженных: дис. - Федеральное государственное учреждение Институт хирургии, 2012. - 43 с.
76. Сологуб В.К., Донецкий Д.А., Борисов В.Я., Яковлев Г.Б., Лагвилава М.Г. Клиническое применение консервированных биопокрытий для ран и ожогов (Метод. рек.) - Москва, 1990. - С. 8.
77. Донецкий Д.А. Биологические покрытия для лечения тяжелых ожоговых поражений.//Мат. Межд. Конгр. "Комбустиология на рубеже веков". - 2000. - С. 119 - 120.
78. Hosseini S. N., Mousavinasab S. N., Fallahnezhat M. Xenoderm dressing in the treatment of second degree burns//Burns. - 2007. - Т. 33. - N. 6. - Р. 776 - 781.
79. Местное консервативное лечение ран на этапах оказания помощи пострадавшим от ожогов (Национальные клинические рекомендации). - М.: Общероссийская общественная организация "Объединение комбустиологов "Мир без ожогов", 2014. - 22 с. Клинические рекомендации включены в ФЭМБ.
80. Kung, Theodore A. MD; Gosain, Arun K. MD. Pediatric Facial Burns. Journal of Craniofacial Surgery 19(4): p 951 - 959, July 2008. | DOI: 10.1097/SCS.0b013e318175f42f.
81. Fuzaylov, G. and Fidkowski, C.W. (2009), Anesthetic considerations for major burn injury in pediatric patients. Pediatric Anesthesia, 19: 202 - 211. https://doi.org/10.1111/j.1460-9592.2009.02924.x.
82. T. Anthony Anderson, Gennadiy Fuzaylov, Perioperative Anesthesia Management of the Burn Patient,Surgical Clinics of North America,Volume 94, Issue 4,2014, Pages 851 - 861, ISSN 0039-6109, ISBN 9780323320252, https://doi.org/10.1016/j.suc.2014.05.008.
83. Бобровников А.Э., Алексеев А.А. Персонализированные технологии местного консервативного лечения ожоговых ран//Лечение и профилактика. - 2017. - N. 3. - С. 75 - 83.
84. Strohal R. et al. EWMA Document: Debridement: An updated overview and clarification of the principle role of debridement//Journal of wound care. - 2013. - Т. 22. - N. Sup1. - Р. S1 - S49.
85. Герасимова Л.И. с соавт. Термические и радиационные ожоги. - М.: Медицина, 2005. - 384 с.
86. Попов, Н.И. Местное консервативное лечение ран на этапах оказания помощи пострадавшим от ожогов/Н.И. Попов//Актуальные вопросы медицинской науки и практики: Сборник статей специалистов ТОГБУЗ "Городская клиническая больница имени Архиепископа Луки г. Тамбова"/Ответственный редактор В.П. Зимин. - Тамбов: Общество с ограниченной ответственностью "Принт-Сервис", 2019. - С. 131 - 145. - EDN ONFDIZ.
87. Streitz M.J. How To Cleanse, Irrigate, Debride, and Dress Wounds[https://www.msdmanuals.com/professional/injuries-poisoning/how-to-care-for-wounds-and-lacerations/how-to-cleanse-irrigate-debride-and-dress-wounds.
88. Ennis WJ, Valdes W, Salzman S, Fishman D, Meneses P. Trauma and wound care. 2004. 291 - 307.
89. Rodeheaver GT. Wound cleansing, wound irrigation, wound disinfection. Krasner D, Kane D. Chronic Wound Care: A Clinical Source Book for Healthcare Professionals. 2nd. Wayne, PA: Health Management Publications, Inc; 1997. 97 - 108.
90. Постановление Главного государственного санитарного врача Российской Федерации от 1 февраля 2012 г. N 13 г. Москва "Об усилении мероприятий, направленных на профилактику бешенства в Российской Федерации"/"РГ" - Федеральный выпуск N 5737, 23 марта 2012 г. Вступило в силу 3 апреля 2012 г. Зарегистрировано в Минюсте РФ 15 марта 2012 г. 11. СП 3.1.7.2627-10 "Профилактика бешенства среди людей" Утверждены постановлением Главного государственного санитарного врача Российской Федерации от 6 мая 2010 года N 54.
91. Griggs C, Goverman J, Bittner EA, Levi B. Sedation and Pain Management in Burn Patients. Clin Plast Surg. 2017 Jul; 44(3): 535 - 540. doi: 10.1016/j.cps.2017.02.026. Epub 2017 Apr 18. PMID: 28576242; PMCID: PMC5642992.
92. Patterson DR, et al. Pain Management. Burns. 2004; 30: A10 - A15. doi: 10.1016/j.burns.2004.08.004.
93. Faucher LD, Furukawa K. Practice guidelines for the management of pain. J Burn Care Rehabil. 2006; 27: 659-68. doi: 10.1097/01.BCR.0000238117.41490.00].
94. Romanowski, K.S., Carson, J., Pape, K., Bernal, E., Sharar, S., Wiechman, S., ... Joe, V. (2020). American Burn Association Guidelines on the Management of Acute Pain in the Adult Burn Patient: A Review of the Literature, a Compilation of Expert Opinion, and Next Steps. Journal of Burn Care & Research. doi:10.1093/jbcr/iraa119 10.1093/jbcr/iraa119].
95. Griggs C, Goverman J, Bittner EA, Levi B. Sedation and Pain Management in Burn Patients. Clin Plast Surg. 2017 Jul; 44(3): 535 - 540. doi: 10.1016/j.cps.2017.02.026. Epub 2017 Apr 18. PMID: 28576242; PMCID: PMC5642992.].
96. D'Avignon LC, Saffle JR, Chung KK, Cancio LC. Prevention and management of infections associated with burns in the combat casualty. J Trauma 2008; 64: S277.
97. Sherman RA. Mechanisms of maggot-induced wound healing: what do we know, and where do we go from here? Evid Based Complement Alternat Med. 2014; 2014: 592419. doi: 10.1155/2014/592419. Epub 2014 Mar 13. PMID: 24744812; PMCID: PMC3976885.
98. Мезенцева А.В., Ольхова Л.В., Мачнева Е.Б., Константинова В.В., Буря А.Е., Николаева Ю.А., Филина О.А., Пурбуева Б.Б., Финк О.С., Антошин М.М., Алиев Т.З., Мартыненкова А.В., Пристанскова Е.А., Сидорова Н.В., Киргизов К.И., Скоробогатова Е.В. Успешное применение гидроксиметилхиноксалиндиоксида в комплексной противомикробной терапии у пациентов с фульминантными инфекционными осложнениями в индуцированной аплазии кроветворения, вызванными грамотрицательными возбудителями. Российский журнал детской гематологии и онкологии (РЖДГиО). 2021; 8(1): 23 - 34. https://doi.org/10.21682/2311-1267-2021-8-1-23-34.
99. Bigliardi, P.L., Alsagoff, S.A.L., El-Kafrawi, H.Y., Pyon, J.-K., Wa, C.T.C., & Villa, M.A. (2017). Povidone iodine in wound healing: A review of current concepts and practices. International Journal of Surgery, 44, 260 - 268. doi:10.1016/j.ijsu.2017.06.073.
100. Chorney SR, Rizzi MD, Dedhia K. Considerations for povidone-iodine antisepsis in pediatric nasal and pharyngeal surgery during the COVID-19 pandemic. Am J Otolaryngol. 2020 Nov - Dec; 41(6): 102737. doi: 10.1016/j.amjoto.2020.102737. Epub 2020 Sep 19. PMID: 32979667; PMCID: PMC7501061.
101. Программа СКАТ (Стратегия Контроля Антимикробной Терапии) при оказании стационарной медицинской помощи: Российские клинические рекомендации/Под ред. С.В. Яковлева, Н.И. Брико, С.В. Сидоренко, Д.Н. Проценко. - М.: Издательство "Перо", 2018. - 156 с.
102. Ahmed NJ, Haseeb A, Alamer A, Almalki ZS, Alahmari AK, Khan AH. Meta-Analysis of Clinical Trials Comparing Cefazolin to Cefuroxime, Ceftriaxone, and Cefamandole for Surgical Site Infection Prevention. Antibiotics (Basel). 2022 Nov 3; 11(11): 1543. doi: 10.3390/antibiotics11111543. PMID: 36358198; PMCID: PMC9686604.
103. WHO Surgical Site infection Prevention Guidelines. Summary of a systematic review on surgical antibiotic prophylaxis prolongation. Web Appendix 25/https://cdn.who.int/media/docs/default-source/integrated-health-services-%28ihs%29/ssi/evidence/appendix25.pdf.
104. Clinical Practice Guidelines for Antimicrobial Prophylaxis in Surgery. https://www.ashp.org/surgical-guidelines.
105. Асланов Б.И. и др. Принципы организации периоперационной антибиотикопрофилактики в учреждениях здравоохранения. - 2014. https://library.mededtech.ru/rest/documents/2014_9_PAP_new/#paragraph_eeu7oi.
106. Milic T., Raidoo, P., Gebauer, D. Antibiotic prophylaxis in oral and maxillofacial surgery: a systematic review. British Journal of Oral and Maxillofacial Surgery. - 2020. - doi: 10.1016/j.bjoms.2020.09.020 https://sci-hub.ru/10.1016/j.bjoms.2020.09.020.
107. Rodrigo, J.P., Alvarez, J.C., G mez, J.R., Su rez, C., Fern ndez, J.A., & Mart nez, J.A. (1997). Comparison of three prophylactic antibiotic regimens in clean-contaminated head and neck surgery. Head & Neck, 19(3), 188 - 193. https://sci-hub.ru/10.1002/(sici) 1097-0347(199705) 19:3%3C188::aid-hed4%3E3.0.co; 2-z.
108. Hussain Z., Curtain C., Mirkazemi C., Gadd K., Peterson G.M., Zaidi S.T.R. Prophylactic Cefazolin Dosing and Surgical Site Infections: Does the Dose Matter in Obese Patients? Obes Surg. 2019 Jan; 29(1): 159 - 165. doi: 10.1007/s11695-018-3497-0.
109. Langerman A, Thisted R, Hohmann S, Howell M. Antibiotic and Duration of Perioperative Prophylaxis Predicts Surgical Site Infection in Head and Neck Surgery. Otolaryngol Head Neck Surg. 2016 Jun; 154(6):1054-63. doi: 10.1177/0194599816634303. Epub 2016 Mar 1. PMID: 26932957. https://sci-hub.ru/https://doi.org/10.1177/0194599816634303.
110. Miclau, T., & Farjo, L.A. (1997). The antibiotic treatment of gunshot wounds. Injury, 28, C1 - C5. doi:10.1016/s0020-1383(97) 90086-3 [Электронный ресурс: https://sci-hub.ru/https://doi.org/10.1016/S0020-1383(97) 90086-3].
111. Chunduri NS, Madasu K, Goteki VR, Karpe T, Reddy H. Evaluation of bacterial spectrum of orofacial infections and their antibiotic susceptibility. Ann Maxillofac Surg. 2012 Jan; 2(1): 46 - 50. doi: 10.4103/2231-0746.95318. PMID: 23482901; PMCID: PMC3591083.
112. Anthony W. Chow, MD, FRCPC, FACP. Orofacial Infections. [Электронный ресурс: http://www.antimicrobe.org/e57.asp.
113. Gillet Y. et al. Antimicrobial treatment of skin and soft tissue infections//Infectious Diseases Now. - 2023. - Т. 53. - N. 8. - С. 104787.
114. Makwela AB, Grootboom WM, Abraham V, Witika B, Godman B, Skosana PP. Antimicrobial Management of Skin and Soft Tissue Infections among Surgical Wards in South Africa: Findings and Implications. Antibiotics (Basel). 2023 Jan 31; 12(2): 275. doi: 10.3390/antibiotics12020275. PMID: 36830186; PMCID: PMC9951966.
115. Momeni Roochi M, Razmara F. Maxillofacial gunshot injures and their therapeutic challenges: Case series. Clin Case Rep. 2020 Apr 13; 8(6): 1094 - 1100. doi: 10.1002/ccr3.2827. PMID: 32577273; PMCID: PMC7303870.
116. Miclau, T., & Farjo, L.A. (1997). The antibiotic treatment of gunshot wounds. Injury, 28, C1 - C5. doi: 10.1016/s0020-1383(97) 90086-3https://sci-hub.ru/https://doi.org/10.1016/S0020-1383(97) 90086-3.
Приложение А1
СОСТАВ
РАБОЧЕЙ ГРУППЫ ПО РАЗРАБОТКЕ И ПЕРЕСМОТРУ
КЛИНИЧЕСКИХ РЕКОМЕНДАЦИЙ
1. Кулаков А.А. - академик РАН, д.м.н., профессор, президент ООО "Общество специалистов в области челюстно-лицевой хирургии".
2. Брайловская Т.В. - д.м.н., профессор, ответственный секретарь ООО "Общество специалистов в области челюстно-лицевой хирургии".
3. Байриков И.М. - чл.-корр. РАН, д.м.н., профессор, член ООО "Общество специалистов в области челюстно-лицевой хирургии".
4. Иванов С.Ю. - член-корреспондент РАН, д.м.н., профессор, член правления ООО "Общество специалистов в области челюстно-лицевой хирургии".
5. Дробышев А.Ю. - д.м.н., профессор вице-президент ООО "Общество специалистов в области челюстно-лицевой хирургии".
6. Яременко А.И. - д.м.н., профессор вице-президент ООО "Общество специалистов в области челюстно-лицевой хирургии".
7. Рогинский В.В. - д.м.н., профессор, член ООО "Общество специалистов в области челюстно-лицевой хирургии".
8. Багненко А.С. - к.м.н., доцент, член ООО "Общество специалистов в области челюстно-лицевой хирургии".
9. Бельченко В.А. - д.м.н., профессор, член правления ООО "Общество специалистов в области челюстно-лицевой хирургии".
10. Топольницкий О.З. - д.м.н., профессор, член правления ООО "Общество специалистов в области челюстно-лицевой хирургии".
11. Семенов Михаил Георгиевич - д.м.н., профессор, заведующий кафедрой челюстно-лицевой хирургии и хирургической стоматологии им. А.А. Лимберга СЗГМУ им. И.И. Мечникова, член ООО "Общество специалистов в области челюстно-лицевой хирургии".
12. Дурново Е.А. - д.м.н., профессор, член правления ООО "Общество специалистов в области челюстно-лицевой хирургии".
13. Лепилин А.В. - д.м.н., профессор, член правления ООО "Общество специалистов в области челюстно-лицевой хирургии".
14. Тарасенко С.В. - д.м.н., профессор, член ООО "Общество специалистов в области челюстно-лицевой хирургии".
15. Епифанов С.А. - д.м.н., доцент, член ООО "Общество специалистов в области челюстно-лицевой хирургии".
Конфликт интересов: нет.
Приложение А2
МЕТОДОЛОГИЯ РАЗРАБОТКИ КЛИНИЧЕСКИХ РЕКОМЕНДАЦИЙ
Целевая аудитория данных клинических рекомендаций:
1) Врачи-челюстно-лицевые хирурги
2) Врачи-стоматологи
3) Врачи-травматологи-ортопеды
4) Врачи-нейрохирурги
5) Врачи-отоларингологи
6) Врачи-неврологи
7) Медицинские работники со средним медицинским образованием
8) Организаторы здравоохранения
9) Врачи-эксперты медицинских страховых организаций (в том числе при проведении медико-экономической экспертизы)
10) Студенты медицинских ВУЗов, ординаторы, аспиранты
Таблица 1. Шкала оценки уровней достоверности доказательств (УДД) для методов диагностики (диагностических вмешательств)
УДД
Расшифровка
1
Систематические обзоры исследований с контролем референсным методом или систематический обзор рандомизированных клинических исследований с применением мета-анализа
2
Отдельные исследования с контролем референсным методом или отдельные рандомизированные клинические исследования и систематические обзоры исследований любого дизайна, за исключением рандомизированных клинических исследований, с применением мета-анализа
3
Исследования без последовательного контроля референсным методом или исследования с референсным методом, не являющимся независимым от исследуемого метода или нерандомизированные сравнительные исследования, в том числе когортные исследования
4
Несравнительные исследования, описание клинического случая
5
Имеется лишь обоснование механизма действия или мнение экспертов
Таблица 2. Шкала оценки уровней достоверности доказательств (УДД) для методов профилактики, лечения и реабилитации (профилактических, лечебных, реабилитационных вмешательств)
УДД
Расшифровка
1
Систематический обзор РКИ с применением мета-анализа
2
Отдельные РКИ и систематические обзоры исследований любого дизайна, за исключением РКИ, с применением мета-анализа
3
Нерандомизированные сравнительные исследования, в т.ч. когортные исследования
4
Несравнительные исследования, описание клинического случая или серии случаев, исследования "случай-контроль"
5
Имеется лишь обоснование механизма действия вмешательства (доклинические исследования) или мнение экспертов
Таблица 3. Шкала оценки уровней убедительности рекомендаций (УУР) для методов профилактики, диагностики, лечения и реабилитации (профилактических, диагностических, лечебных, реабилитационных вмешательств)
УУР
Расшифровка
A
Сильная рекомендация (все рассматриваемые критерии эффективности (исходы) являются важными, все исследования имеют высокое или удовлетворительное методологическое качество, их выводы по интересующим исходам являются согласованными)
B
Условная рекомендация (не все рассматриваемые критерии эффективности (исходы) являются важными, не все исследования имеют высокое или удовлетворительное методологическое качество и/или их выводы по интересующим исходам не являются согласованными)
C
Слабая рекомендация (отсутствие доказательств надлежащего качества (все рассматриваемые критерии эффективности (исходы) являются неважными, все исследования имеют низкое методологическое качество и их выводы по интересующим исходам не являются согласованными)
Порядок обновления клинических рекомендаций.
Механизм обновления клинических рекомендаций предусматривает их систематическую актуализацию - не реже чем один раз в три года, а также при появлении новых данных с позиции доказательной медицины по вопросам диагностики, лечения, профилактики и реабилитации конкретных заболеваний, наличии обоснованных дополнений/замечаний к ранее утвержденным КР, но не чаще 1 раза в 6 месяцев.
Приложение А3
СПРАВОЧНЫЕ МАТЕРИАЛЫ,
ВКЛЮЧАЯ СООТВЕТСТВИЕ ПОКАЗАНИЙ К ПРИМЕНЕНИЮ
И ПРОТИВОПОКАЗАНИЙ, СПОСОБОВ ПРИМЕНЕНИЯ И ДОЗ ЛЕКАРСТВЕННЫХ
ПРЕПАРАТОВ, ИНСТРУКЦИИ ПО ПРИМЕНЕНИЮ
ЛЕКАРСТВЕННОГО ПРЕПАРАТА
Данные клинические рекомендации разработаны с учетом следующих нормативно-правовых документов:
1. Федеральный Закон Российской Федерации от 21.11.2011 N 323-ФЗ "Об основах охраны здоровья граждан в Российской Федерации", в части разработки и утверждения медицинскими профессиональными некоммерческими организациями клинических рекомендаций (протоколов лечения) по вопросам оказания медицинской помощи;
2. Приказ Минздрава России от 14.06.2019 N 422н "Об утверждении Порядка оказания медицинской помощи по профилю "челюстно-лицевая хирургия";
3. Федеральный Закон Российской Федерации от 29.11.2010 N 326-ФЗ (ред. от 03.07.2016) "Об обязательном медицинском страховании в Российской Федерации";
4. Приказ Минздрава России от 10.05.2017 N 203н "Об утверждении критериев оценки качества медицинской помощи";
5. Федеральный Закон от 17.07.1999 N 178-ФЗ "О государственной социальной помощи";
6. Федеральный Закон от 24 июля 1998 г. N 124-ФЗ N 124-ФЗ "Об основных гарантиях прав ребенка в Российской Федерации".
Приложение Б
АЛГОРИТМЫ ДЕЙСТВИЙ ВРАЧА
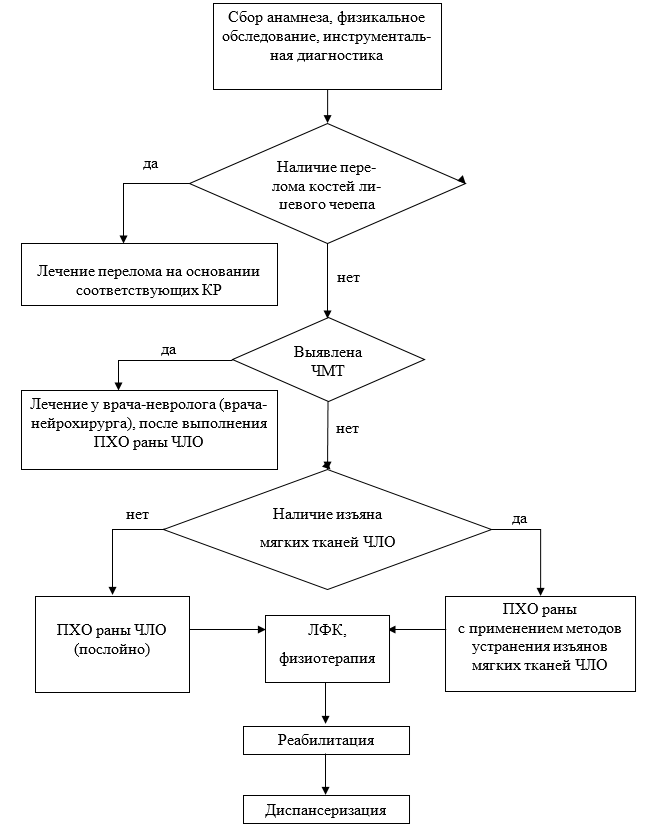
Приложение В
ИНФОРМАЦИЯ ДЛЯ ПАЦИЕНТА
Детский травматизм - это серьезная проблема, которая влечет за собой повреждения разной степени тяжести, вплоть до угрозы жизни. С возрастом опасность возрастает, особенно, когда ребенок начинает самостоятельно двигаться. Различные колющие и режущие предметы при неумелом их использовании причиняют серьезные травмы детям всех возрастов. При взрослении детей изменяется характер повреждений: уменьшается количество ожогов, увеличивается число ран, ушибов, переломов. Основной причиной несчастных случаев является недосмотр взрослых. Травма ЧЛО приводит к серьезным анатомическим, функциональным и неврологическим нарушениям, которые могут требовать выполнения ряда реконструктивных операций. В процессе роста ребенка последствия травмы мягких тканей ЧЛО могут вызывать различной степени функциональные и эстетические нарушения и потребовать проведения реконструктивного лечения.
При получении травмы ЧЛО с наличием ран, изъяна, потерей сознания нужно незамедлительно обратиться за медицинской помощью, вызвать бригаду "скорой помощи".
Родителям следует знать, что видимое клиническое и рентгенологическое благополучие при выписке ребенка из стационара или окончания активного лечения в поликлинике не исключает возможность возникновения отдаленных осложнений. Все дети, перенесшие травму ЧЛО, должны быть взяты на диспансерный учет.
Оказание первой помощи при повреждениях ЧЛО у детей
Первая помощь должна быть оказана сразу после происшествия. Необходимо успокоить ребенка. При наличии ушиба и гематомы в мягких тканях ЧЛО можно приложить холод в виде какого-либо предмета из холодильника (бутылка с жидкостью, холодный продукт в упаковке и т.д), обернутый в чистую ткань на область травмы длительностью на 5 - 10 минут, а затем через 20 - 30 минут повторить процедуру. Ребенку можно дать таблетированный анальгетики в возрастной дозировке, уложить на кровать, диван. А в дальнейшем обеспечить возможность консультирования его в ЛПУ.
При наличии раны кожного покрова лица можно попытаться обработать рану тампоном с раствором антисептиков и дезинфицирующих средств, а затем наложить легкую давящую повязку на лицо стерильными перевязочными материалами (бинтом), в крайнем случае, при отсутствии стерильного материала остановка кровотечения и давящая повязка может быть выполнена из чистого нестерильного материала (бинт, чистое полотенце, постельное белье). Лучше усадить или уложить ребенка на кровать, диван, и т.д.
Обязательно нужно взрослым находиться рядом с пострадавшим ребенком, чтобы при необходимости оказать помощи при рвоте, потери сознания и проявлении любой неадекватной реакции на ситуацию. В дальнейшем также необходимо обеспечить транспортировку пострадавшего в ЛПУ с помощью скорой помощи и, в крайнем случае, путем самодоставки на личном или общественном автотранспорте.
Своевременное обращение за специализированной медицинской помощью позволит использовать все возможности по спасению жизни пострадавшего, эффективному проведению лечебных и реабилитационных мероприятий.
Пациент должен быть проинформирован об особенностях лечения и реабилитации. Необходимым предварительным условием их проведения является информированное добровольное согласие пациента на проводимые диагностические и лечебные мероприятия.
Приложение Г1 - ГN
ШКАЛЫ ОЦЕНКИ, ВОПРОСНИКИ И ДРУГИЕ ОЦЕНОЧНЫЕ ИНСТРУМЕНТЫ
СОСТОЯНИЯ ПАЦИЕНТА, ПРИВЕДЕННЫЕ В КЛИНИЧЕСКИХ РЕКОМЕНДАЦИЯХ
Не предусмотрено.
