"Клинические рекомендации "Психические и поведенческие расстройства, вызванные употреблением психоактивных веществ [алкоголя, опиоидов, каннабиноидов, седативных и снотворных веществ, кокаина, других стимуляторов (кроме кофеина), летучих растворителей, ни
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РОССИЙСКОЙ ФЕДЕРАЦИИ
КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ
ПСИХИЧЕСКИЕ И ПОВЕДЕНЧЕСКИЕ РАССТРОЙСТВА, ВЫЗВАННЫЕ
УПОТРЕБЛЕНИЕМ ПСИХОАКТИВНЫХ ВЕЩЕСТВ [АЛКОГОЛЯ, ОПИОИДОВ,
КАННАБИНОИДОВ, СЕДАТИВНЫХ И СНОТВОРНЫХ ВЕЩЕСТВ, КОКАИНА,
ДРУГИХ СТИМУЛЯТОРОВ (КРОМЕ КОФЕИНА), ЛЕТУЧИХ РАСТВОРИТЕЛЕЙ,
НИКОТИНА, ГАЛЛЮЦИНОГЕНОВ И НЕСКОЛЬКИХ ПСИХОАКТИВНЫХ
ВЕЩЕСТВ]. ОСТРАЯ ИНТОКСИКАЦИЯ
Год утверждения (частота пересмотра): 2024 Пересмотр не позднее: 2026
ID: 888_1
Возрастная категория: Взрослые, Дети
Специальность:
Разработчик клинической рекомендации Общественная организация "Российское общество психиатров"
Одобрено Научно-практическим Советом Минздрава России
Список сокращений
АД - артериальное давление
ВИЧ - вирус иммунодефицита человека
ЦНС - центральная нервная система
ВНС - вегетативная нервная система
ВОЗ - Всемирная Организация Здравоохранения
ВЭЖХ МС - высокоэффективная жидкостная хроматография с масс-спектрометрическим детектированием
ГХ МС - газовая хроматография с масс-спектрометрическим детектированием
ИБС - ишемическая болезнь сердца
ИВЛ - искусственная вентиляция легких
ИФА - иммуноферментный анализ
ИХА - иммунохроматографический анализ
КОС - кислотно-основное состояние
pH - показатель, отражающий концентрацию ионов водорода в растворе (кровь, моча и др.)
BE - избыток оснований в крови
ЛП - лекарственные препараты
ЛР - летучие растворители
ЖКТ - желудочно-кишечный тракт
ЖКК - желудочно-кишечное кровотечение
ГОМК - гамма-оксимасляная кислота
СиСС - седативные и снотворные средства
LSD - диэтиламид лизергиновой кислоты
MDMA - 5-метокси-3,4-метилен-диоксиамфетамин
MDPV - метилендиоксипировалерон
![]() - альфа-пирролидиновалерофенон
- альфа-пирролидиновалерофенон
ОНМК - острое нарушение мозгового кровообращения
ПАВ - психоактивное вещество
СК - синтетические каннабиноиды
ЧСС - частота сердечных сокращений
DMT - N,N-диметилтриптамин
DOM - 2,5-диметокси-4-метиламфетамин (STP)
DOET - 2,5-диметокси-4-этиламфетамин
DOB - 2,5-диметокси-4-бромоамфетамин
DMA - 3,4-диметоксиамфетамин
GBL - гамма-бутиролактон
BDO - 1,4-бутандиол
MDA - 3,4-метилендиоксиамфетамин
PCP - 1-(1-фениилциклогексиил)-пиперидин (фенциклидин)
МЗ РФ - Минздрав России
ООН - Организация объединенных наций
UNODS - Управление ООН по наркотикам и преступности
МКБ-10 - международная классификация болезней 10-го пересмотра
МС - масс-спектрометрия
НА - норадреналин
ОИ - острая интоксикация
ОЦК - объем циркулирующей крови
ВЭБ - водно-электролитный баланс
ПВ - патологическое влечение
ПФИА - поляризационно-флюоресцентный иммуноанализ
УЗИ - ультразвуковое исследование
ЧМТ - черепно-мозговая травма
ЭКГ - электрокардиограмма
Эхо-ЭГ - эхоэнцефалография
ЭЭГ - электроэнцефалография
КТ - компьютерная томография
МРТ - магнитно-резонансная томография
РГ - рентгенография
Термины и определения
Интоксикация - нарушение жизнедеятельности, вызванное токсическими веществами эндо- и экзогенного происхождения.
Психоактивное вещество (ПАВ) - вещество, которое при приеме или введении в организм человека воздействует на психические процессы, например, на когнитивную или аффективную сферы
Острая интоксикация ПАВ - преходящее состояние, возникающее вслед за введением психоактивного вещества и приводящее к расстройствам сознания, когнитивной деятельности, восприятия, суждения, эмоционального состояния или поведения либо других психофизиологических функций и реакций
Толерантность к ПАВ - степень резистентности организма к психофизиологическим эффектам ПАВ.
Расстройство сознания - Расстройство сознания - это нарушения функции головного мозга, которое сопровождается временной полной или частичной утратой связи с реальностью, сопровождающееся расстройством восприятия окружающего, дезориентировкой во времени, месте, нарушением мышления с затруднением суждений и последующей частичной или тотальной амнезией периода расстройства сознания.
Оглушение - синдром нарушенного сознания, характеризующийся значительным повышением порога восприятия всех внешних раздражителей и сонливостью.
Сопор - глубокое угнетение сознания с утратой произвольной и сохранностью рефлекторной деятельности.
Кома - состояние, характеризующееся полной утратой сознания, отсутствием активных движений, расстройством дыхания и сердечной деятельности, отсутствием реакции на внешние раздражения, угасанием рефлексов до полного их исчезновения.
Расстройство восприятия - нарушение психического процесса отражения предметов и явлений в целом, в совокупности их свойств, не зависящее от воли субъекта с данным расстройством.
Расстройство поведения - нарушение, характеризующееся устойчивой неспособностью контролировать поведение в соответствии с установленными в обществе нормами.
Делирий - экзогенное психическое расстройство, протекающее с нарушением сознания (от помраченного состояния до комы). Характеризуется наличием истинных преимущественно зрительных, галлюцинаций и иллюзий, и, как следствие, вторичным бредом; наличием аффективных нарушений, расстройством сна, поведения, дезориентацией в месте и времени при сохраненной ориентировке в собственной личности.
Судорожный припадок - острое расстройство сознания, сопровождающееся сенсорными нарушениями и двигательными расстройствами или конвульсиями (непроизвольными сокращениями мышц всего тела).
Алкоголь - различные напитки, главным психоактивным ингредиентом которых является этиловый спирт.
Суррогаты алкоголя - жидкости, употребляемые с целью опьянения вместо обычных алкогольных напитков. Эти жидкости могут содержать в качестве основы недостаточно очищенный этиловый спирт и/или другие вещества, чаще всего различные спирты (метанол, пропанол, бутанол, этиленгликоль и др.) и их эфиры.
Опиоиды - группа алкалоидов опийного мака и их производных натурального (части и сок опийного мака, морфин, кодеин, тебаин, наркотин) или полусинтетического (героин, гидрокодон, бупренорфин, оксикодон, этилморфин и пр.) происхождения. Существуют также синтетические опиоиды (метадон, буторфанол, трамадол, фентанил, тримеперидин и пр.). Все опиоиды являются агонистами опиатных рецепторов головного мозга.
Каннабиноиды - группа действующих веществ конопли (Cannabis sativa) натурального (фитоканнабиноиды) происхождения. К каннабиноидам относятся также и синтезированные ПАВ, являющееся агонистами каннабиноидных рецепторов головного мозга (синтетические каннабиноиды [СК] - "спайсы", "миксы" и прочие курительные смеси, как правило, сложного состава).
Седативные и снотворные средства (СиСС) - постоянно пополняющийся перечень веществ, обладающих, помимо основного седативного эффекта, эйфоризирующим (и, как следствие, наркогенным) потенциалом, объединенных по причине сходства эффектов, мишеней воздействия, и клинико-динамических особенностей развития зависимости в одну группу. К СиСС традиционно относят производные бензодиазепина (бензодиазепины) и барбитураты. Большая часть этих средств являются лекарственными препаратами (далее - ЛП). В последние годы список СиСС расширился [1], к ним относят:
Карбаматы - Мепробамат;
Производные хлорала - Хлоралгидрат;
Карбинолы - Этхлорвинол;
Пипередины - Глютетимид, Метиприлон;
Хиназолиноны - Метаквалон;
Имидазопиридины - Золпидем, Залеплон, Зопиклон;
Антигистаминные средства системного действия - Дифенгидрамин, Гидроксизин;
Гамма-оксимасляная кислота (ГОМК), ее аналоги и прекурсоры (Баклофен, Аминофенилмасляная кислота, Прегабалин, Габапентин, Пропофол, Гамма-бутиролактон [GBL], 1,4-бутандиол [BDO]).
СиСС крайне неоднородны в отношении способности вызывать токсические эффекты, наиболее опасны в данном аспекте барбитураты и прекурсоры ГОМК (гамма-бутиролактон, 1,4-бутандиол), при этом сама ГОМК менее токсична.
Кокаин - био- и психостимулятор, очищенный экстракт содержащегося в листьях коки (Erythroxylum coca) алкалоида тропанового ряда, применяющийся, чаще всего, в виде водорастворимого порошкообразного гидрохлорида (в основном, интраназально и внутривенно) и более доступного крэка (Crack) - свободного основания, с более высокой температурой распада, использующегося для курения.
Стимуляторы (психостимуляторы) - группа ПАВ, стимулирующих деятельность ЦНС и, до некоторой степени, физическую активность (амфетамин и производные амфетаминового ряда, такие, как метамфетамин и 5-метокси-3,4-метилен-диоксиамфетамин [MDMA], катиноны и их производные). К этому перечню относятся кустарно изготовленные первитин (метамфетамин) и эфедрон (меткатинон), изготавливаемые из эфедринсодержащих препаратов. Большое распространение в последние годы получили меткатиноны: альфа-пирролидиновалерофенон  , метилендиоксипировалерон (MDPV) и мефедрон (4-метилметкатинон), которые известны как "соли", "кристаллы", "скорость (speed)" и пр. Список стимуляторов постоянно пополняется за счет разработки дизайнерских разновидностей (близких, но не идентичных по строению веществ, обладающих сходными психотропными эффектами).
, метилендиоксипировалерон (MDPV) и мефедрон (4-метилметкатинон), которые известны как "соли", "кристаллы", "скорость (speed)" и пр. Список стимуляторов постоянно пополняется за счет разработки дизайнерских разновидностей (близких, но не идентичных по строению веществ, обладающих сходными психотропными эффектами).
Галлюциногены (психотомиметики, психодислептики) - разнородная группа ПАВ естественного (мескалин, псилоцибин, буфотенин, сальвинорин, ибогаин и пр.) и искусственного происхождения (диэтиламид лизергиновой кислоты [LSD], фенциклидин [PCP], кетамин** и пр.) причудливым образом изменяющих психические функции (сознание, восприятие, эмоции, мысли). ПАВ этой группы вызывают, чаще всего, кратковременный и обратимый экзогенный психоз на фоне облигатной галлюцинаторно-иллюзорной симптоматики. Исходя из особенностей интоксикации галлюциногены подразделяются на серотонинергические (LSD, N,N-диметилтриптамин [DMT], мескалин, псилоцибин, сальвинорин и др.), антихолинергические (скополамин, атропин** и прочие препараты с холинолитическим действием), диссоциативные анестетики (PCP, кетамин**), психоделики амфетаминового класса (2,5-диметокси-4-метиламфетамин [DOM или STP], 2,5-диметокси-4-этиламфетамин [DOET], 3,4-диметоксиамфетамин [DMA], 3,4-метилендиоксиамфетамин [MDA], 2,5-диметокси-4-бромоамфетамин [DOB] и др.).
Никотин - алкалоид, содержащийся в листьях и стебле табака и некоторых других растений семейства пасленовых. В подавляющем большинстве случаев потребляется путем курения, вдыхания паров никотинсодержащих жидкостей (в электронных сигаретах и кальянах), либо жевания (жевательный табак), рассасывания (снюс, насвай) и интраназально (нюхательный табак).
Летучие растворители - группа легко испаряющихся в нормальных условиях органических соединений в составе средств технической и бытовой химии с преимущественно ингаляционным, реже транскутанным способом введения в организм (растворители, аэрозоли).
1. Краткая информация
1.1 Определение заболевания или состояния
Острая интоксикация (ОИ) - преходящее состояние, возникающее вслед за введением ПАВ, характеризующееся расстройствами сознания, когнитивной деятельности, восприятия, суждения, эмоционального состояния и\или поведения либо других психофизиологических функций и реакций. Эти нарушения обусловлены острыми фармакологическими эффектами вещества и условными рефлексами на него. Интенсивность острой интоксикации со временем уменьшается, и при отсутствии дальнейшего употребления вещества острая интоксикация заканчивается. Симптомы острой интоксикации не всегда отражают первичное действие вещества.
1.2 Этиология и патогенез заболевания или состояния (группы заболеваний или состояний)
Причиной ОИ является поступление в организм, чаще всего самостоятельный прием ПАВ в количестве, достаточном для возникновения симптомов острой интоксикации. Патогенез ОИ зависит от вида ПАВ. Острая интоксикация находится в прямом соответствии с уровнями доз, исключениями могут быть пациенты с какими-либо заболеваниями (например, почечной или печеночной недостаточностью), когда малые дозы вещества могут оказать непропорционально выраженный интоксикационный эффект. В общем случае наблюдающиеся расстройства связаны с нарушением обмена нейромедиаторов в центральной нервной системе (ЦНС) под действием ПАВ, однако при интоксикации высокими дозами на первый план выходят токсические эффекты, выражающиеся, например, в угнетении тканевого дыхания, сердцебиения и других жизненно важных процессов. Следует также учитывать и наличие в субстанциях, которыми злоупотребляют зависимые субъекты, токсичных примесей, всегда содержащихся в суррогатном алкоголе, уличных наркотиках [1, 4 - 6].
1.3 Эпидемиология заболевания или состояния
Специальные эпидемиологические исследования, посвященные ОИ ПАВ, отсутствуют. Поскольку ОИ является безусловным следствием любого употребление ПАВ, представление о распространенности этого явления можно составить, исходя из общей распространенности наркологических заболеваний и количества потребителей ПАВ [7 - 9].
Алкоголь является самым распространенным ПАВ в мире, практически все взрослое население употребляет алкоголь в том или ином виде, его среднее потребление в мире в 2019 г. составляло 5,8 л на человека. Употребление никотина также повсеместно распространено, по данным на 2020 г. его употребляют 22.3% населения в мире в возрасте от 15 лет и старше [8].
Самыми распространенными наркотиками в мире являются каннабиноиды. По данным Управления ООН по наркотикам и преступности (UNODS) в 2020 г. насчитывалось более 209 миллионов их потребителей. Опиоиды также остаются серьезной мировой проблемой - их потребляли 61 миллион человек. Продолжается рост потребления стимуляторов: кокаин употребляли 21 миллион человек, "экстази" (МДМА) - около 20 миллионов, амфетамины - 34 миллиона. Несмотря на широкое распространение употребления кофеина во всем мире, ОИ кофеином не встречаются. В Российской Федерации по данным на 2021 г. психические расстройства и расстройства поведения, связанные с употреблением ПАВ, включая никотин, регистрировались у 1870109 человек, из них у 23545 подростков 15 - 17 лет. Количество пациентов, госпитализированных в 2021 г. с острой алкогольной интоксикацией, составило 40863, а число лиц, у которых было зафиксировано состояние алкогольного опьянения - 532122. Число зарегистрированных лиц в состоянии наркотического опьянения в 2021 г. составило 92600, а иными ПАВ - 2891 человек [9].
1.4 Особенности кодирования заболевания или состояния
Кодирование диагноза осуществляется с использованием международной классификации болезней 10 пересмотра (МКБ-10). В адаптированном для России варианте МКБ-10 используется 7 знаков, которые позволяют формализовать диагноз обнаруженного у больного расстройства [1].
В МКБ-10 ОИ, вызванная употреблением различных ПАВ (алкоголь, опиоиды, каннабиноиды, снотворные и седативные средства, кокаин, другие психостимуляторы, включая кофеин, галлюциногены, никотин, летучие растворители) и сочетанным употреблением ПАВ рассматривается в соответствующих разделах, по виду вещества. Констатация наличия ОИ определяется четвертым знаком 0 (F1x.0xx). (Таблица 1).
В группах F13, F15, F16, F19, где конкретное вещество может относиться либо к наркотическим, либо к токсикоманическим, дополнительно вводятся буквенные коды. В случае, если ОИ вызвана наркотическим веществом, в конец шифра ставится русская буква "Н". Наркотическим является ПАВ, которое включено списки 1 и 2 официального "Перечня наркотических средств, психотропных веществ и их прекурсоров, подлежащих контролю в Российской Федерации". В случае, если ПАВ не является наркотическим, вещество относят к токсикоманическим - в конце шифра ставится русская буква "Т".
Таблица 1. Формализация диагноза по МКБ-10
Код диагноза по МКБ-10
Диагноз по МКБ-10
F10.0xx
Острая интоксикация, вызванная употреблением алкоголя
F11.0xx
Острая интоксикация, вызванная употреблением опиоидов
F12.0xx
Острая интоксикация, вызванная употреблением каннабиноидов
F13.0xx
Острая интоксикация, вызванная употреблением снотворных и седативных средства (F13.-Т; F13.-Н)
F14.0xx
Острая интоксикация, вызванная употреблением кокаина
F15.0xx
Острая интоксикация, вызванная употреблением других стимуляторов, включая кофеин (F15.-Т; F15.-Н)
F16.0x
Острая интоксикация, вызванная употреблением галлюциногенов (F16.-Т; F16.-Н)
F17.0xx
Острая интоксикация, вызванная употреблением никотина
F18.0x
Острая интоксикация, вызванная употреблением летучих растворителей
F19.0xx
Острая интоксикация, вызванная одновременным употреблением нескольких наркотических средств и использованием других психоактивных веществ (F19.-Т; F19.-Н)
Диагноз ОИ может быть уточнен, в зависимости от наличия осложнений. В этом случае код диагноза дополняется пятым знаком (Таблица 2).
Таблица 2. Уточнение диагноза острой интоксикации при наличии осложнений
Код диагноза по МКБ-10
Диагноз по МКБ-10
F1x.00x
Острая интоксикация неосложненная
F1x.01x
Острая интоксикация с травмой или другим телесным повреждением
Данный код используется в случаях, когда нетелесные повреждения, а острая интоксикация психоактивным веществом стала причиной обращения за медицинской помощью.
F1x.02x
Острая интоксикация с другими медицинскими осложнениями
Включаются:
- острая интоксикация психоактивными веществами, осложненная рвотой с кровью;
- острая интоксикация психоактивными веществами, осложненная аспирацией рвотных масс.
F1x.03x
Острая интоксикация с делирием
F1x.04x
Острая интоксикация с нарушением восприятия
Исключаются:
- острая интоксикация психоактивными веществами с делирием (F1x.03x).
F1x.05x
Острая интоксикация с комой
F1x.06x
Острая интоксикация с судорогами
F1x.07
Патологическое опьянение
Применимо только для случая употребления алкоголя (F10.07).
F1x.08x
Острая интоксикация с другими осложнениями
F1x.09x
Острая интоксикация с неуточненными осложнениями
Включается:
- острая интоксикация психоактивными веществами с осложнением БДУ.
Степень тяжести ОИ определяется шестым знаком (легкая - 1, средняя - 2, тяжелая - 3) [10].
1.5 Классификация заболевания или состояния
Отдельные виды ОИ, вызванных ПАВ классифицируют в зависимости от вещества, послужившего причиной интоксикации. Кроме этого, учитывается степень тяжести течения интоксикации. Степень тяжести интоксикации оценивается клинически. В случае острой алкогольной интоксикации степень ее тяжести дополнительно оценивается с помощью лабораторных методов (концентрация алкоголя в крови пациента или в выдыхаемом воздухе).
ОИ ПАВ легкой степени тяжести, как правило, не сопровождается значимыми изменениями состояния пациента.
ОИ ПАВ средней степени тяжести сопровождается клинически значимыми изменениями психического состояния и обратимым нарушением функции внутренних органов.
ОИ ПАВ тяжелой степени - состояние, угрожающее жизни, связанное с нарушением функции ЦНС и жизненно важных органов. Тяжелая степень ОИ, требующая оказания специализированной наркологической помощи характеризуется наличием психомоторного возбуждения, психотических расстройств, помрачением сознания, а также выключением сознания, не достигающим степени комы, компенсированными нарушениями функции жизненно важных органов.
Крайняя форма тяжелой интоксикации - отравление. Отравление алкоголем, опиоидами, снотворными и седативными средствами, летучими органическими растворителями и никотином сопровождается глубоким помрачением сознания (аменция), или угнетением сознания до степени комы, тяжелым угнетением гемодинамики и дыхания. Отравление стимуляторами и галлюциногенами сопровождается выраженным психомоторным возбуждением, нарушениями ритма сердца, ишемией жизненно важных органов (мозг, сердце, почки). При отравлениях ПАВ пациентам требуется оказание специализированной токсикологической помощи, используются другие коды МКБ-10 (эти состояния не описаны в данных клинических рекомендациях) [1].
1.6 Клиническая картина заболевания или состояния
Клиническая картина ОИ характеризуется возникающими вслед за приемом ПАВ нарушениями психофизиологических функций и реакций, статики, координации, вегетативных реакций, сознания, когнитивных функций, восприятия, эмоций, поведения. Характер ОИ и степень тяжести состояния пациента в значительной степени зависит от дозы ПАВ, индивидуального уровня толерантности, исходного психического и физического состояния субъекта и от других факторов (например, степени очистки принятого ПАВ). На поведенческие проявления ОИ заметно влияют культуральные и личностные ожидания в отношении воздействия ПАВ. Интенсивность проявлений ОИ со временем уменьшается, и при отсутствии дальнейшего употребления ПАВ ее эффекты снижаются и полностью исчезают. Выздоровление, поэтому, является полным, за исключением случаев, где имеется тканевое повреждение или другое осложнение. Клиническая картина ОИ, вызванная различными ПАВ, отличается [1].
1.6.1 Клиническая картина ОИ алкоголем
При ОИ алкоголем любой степени тяжести, обусловленной употреблением алкоголя, как правило, наблюдается запах спиртного изо рта.
1.6.1.1 Легкая степень алкогольной ОИ (F10.0x1). Характеризуется повышенным настроением, усилением двигательной активности, ощущением психического и физического комфорта. Может наблюдаться легкое усиление парасимпатической активности в виде уменьшения ЧСС и АД, гиперемии кожных покровов. Внешние признаки опьянения обычно полностью контролируются и управляются усилием воли. После легкой степени ОИ, продолжающейся в среднем несколько часов, неприятных психических и физических ощущений не отмечается. Воспоминания о периоде опьянения сохраняются. Легкая степень ОИ чаще регистрируется при концентрации алкоголя в крови от 0,5 до 1,5 г/л. [1].
1.6.1.2 Средняя степень алкогольной ОИ (F10.0x2) Поведение опьяневших постепенно становится все более расторможенным, перестает контролироваться волевым усилием. Часто наблюдается раздражительность, грубость, агрессивность, назойливость. Речевая продукция становится все более неадекватной и неконтролируемой. Утрачивается контроль и за мотивационной сферой, могут совершаются неадекватные ситуации поступки. Очень характерно заострение скрытых в трезвом состоянии индивидуальных черт характера. Движения становятся размашистыми, множественными. Походка становится шаткой, неуверенной. Характерна активизация симпатического отдела нервной системы, проявляющееся в виде учащения пульса, частоты дыхательных движений, повышение артериального давления также учащено. Сухожильные рефлексы обычно снижены, появляются нистагмоидные горизонтальные движения глазных яблок. ОИ средней степени диагностируется при концентрации алкоголя в крови 1,5 - 3 г/л [1].
1.6.1.3 Тяжелая степень алкогольной ОИ (F10.0x3) Двигательная активность снижается, пациенты с трудом стоят на ногах, часто падают. Нарастает физическая слабость. Речь малоразборчива: опьяневшие произносят обрывки слов и фраз, что-то монотонно бормочут, мимика бедна или отсутствует. Продуктивный речевой контакт с таким субъектом практически невозможен. Ориентировка в месте и времени часто утрачивается. ОИ тяжелой степени характеризуется появлением различных по глубине симптомов выключения сознания, которые могут доходить до степени комы (F10.05x). Могут наблюдаться рвота, икота, непроизвольное мочеиспускание. Кожа бледная, холодная, влажная. Тоны сердца глухие, наблюдается сердцебиение, пульс частый, слабого наполнения и напряжения. Артериальное давление снижается. Дыхание поверхностное, учащенное, может стать патологическим. Выявляются неврологические симптомы: понижение или отсутствие конъюнктивальных, болевых рефлексов, зрачки расширены, реакция на свет слабая, наблюдается спонтанный горизонтальный нистагм. Сухожильные рефлексы снижены или отсутствую. ОИ алкоголем тяжелой степени, как правило, сопровождается полной или частичной амнезией. Тяжелая степень ОИ алкоголем диагностируется при концентрации алкоголя в крови 3 - 5 г/л [1, 5].
1.6.1.4 Осложненные формы алкогольной ОИ
Помимо соматических осложнений (F10.02x) и судорожных расстройств (F10.06x), могут наблюдаться и психопатологические. В состоянии опьянения может развиться делирий (F10.03x), (как правило у лиц с сопутствующей соматической патологией - острый панкреатит и пр.). Патологическое опьянение (F10.07x) наблюдается довольно редко. Это состояние представляет собой проявление своеобразной идиосинкразии к алкоголю, кратковременный острый психоз, возникающий после употребления небольших доз алкоголя, иногда недостаточных для того, чтобы вызвать даже легкое опьянение у большинства людей (ниже 0,40 г/л). В клинической картине преобладает сумеречное помрачение сознания с выраженными аффективными расстройствами (тревога, страх, гнев), галлюцинациями, транзиторным бредом, двигательным возбуждением, агрессией. Кризис завершается глубоким сном, а период психоза, как правило, амнезируется [1].
1.6.2 Клиническая картина ОИ опиоидами
Поскольку зависимые от опиоидов пациенты принимают наркотики, чаще всего, парентерально, по ходу периферических, а иногда и в проекции центральных вен, можно обнаружить следы внутривенных инъекций.
Легкую степень ОИ опиоидами трудно выявить при осмотре, особенно у зависимых лиц, для которых такая интоксикация является привычной. Наиболее патогномоничным признаком является сужение зрачков и снижение их реакции на свет. Зачастую, с целью диссимуляции наркотического опьянения, зависимые от опиоидов применяют растворы антихолинэргических средств, применяемых в офтальмологии - циклопентолата, тропикамида** и др.
При средней степени ОИ субъект обычно несколько заторможен, благодушен, малоподвижен. Контакту может быть доступен с трудом в силу собственных грезоподобных переживаний. Речь тихая, ответы следуют после пауз. На определенных этапах формирования зависимости у опийных наркоманов может наблюдаться изменение картины интоксикации, заключающееся в усилении психической и физической активности на фоне благодушия и эйфории. Важное значение для диагностики ОИ опиоидами имеют соматовегетативные и неврологические нарушения: сужение зрачка, вплоть до "точечного", бледность, характерный зуд кожных покровов, сухость слизистых оболочек, снижение артериального давления, гипотермия, уменьшение частоты сердечных сокращений, снижение защитных и сухожильных рефлексов, повышенная устойчивость к болевым раздражителям.
При тяжелой степени ОИ опиоидами быстро нарастает угнетение сознания: оглушенность сменяется сопором, поверхностной, а затем глубокой комой. Наблюдается резкое сужение зрачков ("точечные зрачки"), цианоз кожных покровов, гипотензия, брадикардия, брадипноэ, поверхностное редкое дыхание или патологическое по типу Чейн-Стокса с быстрым развитием гипоксемии и гиперкапнии, апноэ [1].
1.6.3 Клиническая картина ОИ каннабиноидами
При ОИ, обусловленной употреблением каннабиноидов природного происхождения характерен специфический запах конопли. Необычный запах (резкий, "химический", запах "жженых листьев") можно почувствовать и от пациентов, куривших СК. Для ОИ каннабиноидами характерны различные аффективные нарушения (как эйфория, так и депрессия или дисфория) и расстройства сознания, от легкой растерянности до полной дезориентировки. Аффект, как правило, неустойчив, характерна смена полярных состояний. Очень часто ОИ сопровождается разнообразными расстройствами восприятия: цвет окружающих предметов может становиться более насыщенным; звуки приобретать особый тембр и окраску. Характерны явления дереализации и деперсонализации. Окружающая обстановка воспринимается субъектом в состоянии ОИ необычной, чуждой. Окружающие предметы, собственное тело могут менять размеры и форму. Могут наблюдаться иллюзии, псевдо- или истинные галлюцинации.
Мышление в состоянии ОИ становится нелогичным, непоследовательным, бессвязным. Темп его ускорен, реже замедлен. Характерно нарушение восприятия времени: оно то ускоряется, то замедляется. Высказывания носят непоследовательный характер, осмысление происходящего нарушено. Реже мышление замедлено, "мысли застывают".
Для состояния каннабиноидной ОИ характерно возбуждение, дурашливое поведение, сопровождающееся неудержимым смехом. Нередко возникает сексуальное возбуждение. Характерна сильная жажда, часто к концу опьянения появляется резко повышенный аппетит.
Для легкой степени ОИ каннабиноидами характерна гиперемия лица и инъецированность склер. При нарастании степени тяжести интоксикации кожные покровы становятся бледными и холодными, наблюдается сухость во рту, повышенный блеск глаз, мидриаз. Обычно отмечаются тахипноэ, артериальная гипертензия, тахикардия.
При неврологическом обследовании регистрируются нарушения координации, тремор, нистагм. В тяжелых случаях наблюдается потеря кожной чувствительности, парестезии.
При тяжелой интоксикации или повышенной индивидуальной чувствительности к каннабиноидам могут развиваться психотические формы ОИ с преобладанием делириозной, онейроидной или параноидальной симптоматики.
ОИ синтетическими каннабиноидами отличается, как правило более тяжелым течением, с частым развитием судорожных расстройств, рвотой, нарушением дыхания и сердечной деятельности [1].
1.6.4 Клиническая картина ОИ седативными и снотворными средствами
Состояние ОИ СиСС в целом напоминает алкогольное опьянение. Характерными чертами являются нарастающие заторможенность, сонливость, дискоординация движений. Аффективная сфера характеризуется эмоциональной лабильностью, склонностью к "недержанию аффекта". Легкая степень привычной интоксикации может сопровождаться повышением настроения, эйфорией. Но веселье, чувство симпатии к собеседникам может легко переходить в гнев, агрессию по отношению к окружающим. Двигательная активность повышается, но движения беспорядочны, не координированы. Может усиливаться сексуальное влечение, повыситься аппетит.
Для ОИ СиСС средней и тяжелой степеней тяжести характерны грубые соматические и неврологические нарушения. Часто наблюдается гиперсаливация, гиперемия склер. Часто отмечается своеобразная сальность кожных покровов.
При нарастании степени интоксикации субъект засыпает, сон глубокий. Отмечается брадикардия, гипотония. Зрачки расширены, реакция их на свет вялая, отмечаются нистагм, диплопия, дизартрия, угнетение поверхностных рефлексов и мышечного тонуса, атаксия. Могут наблюдаться непроизвольные дефекация, мочеиспускание. При тяжелой интоксикации нарастает угнетение сознания, глубокий сон переходит в кому. Артериальное давление падает, пульс становится частым, поверхностным. Дыхание неглубокое, может приобретать характер патологического по типу Куссмауля или Чейн-Стокса. Кожные покровы становятся бледными, температура тела падает, исчезают глубокие рефлексы [1, 5].
Для ОИ ГАМК-миметиками (GBL, BDO), не являющихся лекарственными препаратами, применяемыми зависимыми пациентами с целью изменения своего психического состояния характерна небольшая продолжительность (3 - 4 часа). Основную опасность представляет угнетение дыхания, выраженная брадикардия, возможное развитие судорожных расстройств и острой энцефалопатии [1].
1.6.5 Клиническая картина ОИ кокаином
ОИ кокаином легкой и средней степени характеризуется появлением психопатологических нарушений, в целом очень близких к гипоманиакальному состоянию: характерен подъем настроения, психической и физической активности. Субъективно ощущается повышение творческих способностей, появление небывалой сообразительности, особой глубины собственных мыслей. Отмечается также улучшение самочувствия, легкость во всем теле, ощущение вседозволенности. Усиливается сексуальное влечение. Соматические нарушения сводятся к учащению сердцебиения, повышению артериального давления. Кожные покровы бледные, наблюдается характерный блеск глаз, расширение зрачков.
При тяжелой степени ОИ кокаином часто развивается острый параноидный психоз, характерной особенностью которого является тактильный галлюциноз. У пациентов появляется ощущение, что по телу ползают насекомые, иногда возникает чувство зуда под кожей или во внутренних органах. Могут отмечаться необъяснимые странности поведения, например, склонность складывать в кучи различные вещи. При нарастании степени интоксикации усиливается тахикардия и артериальное давление, могут наблюдаться нарушения ритма сердца в виде тахиаритмий, мерцания предсердий, фибрилляции желудочков. Возможно развитие инфаркта миокарда, инсульта, транзиторной ишемической атаки, судорожного припадка [1].
1.6.6 Клиническая картина ОИ другими психостимуляторами, включая кофеин
ОИ стимуляторами легкой и средней степени характеризуется эйфорией, повышением самооценки. Настроение приподнятое, бодрое, с оттенком ажитации, усилением интереса ко всему происходящему. Вместе с тем возможна быстрая смена эмоциональных переживаний с появлением раздражительности, настороженности, конфликтности, в отдельных случаях воинственности, агрессивности. В некоторых случаях возникает ощущение ускоренного течения времени. Обостряется слуховое и зрительное восприятие. Усиление внимания сочетается с повышенной отвлекаемостью. Характерны повышение общительности, двигательное возбуждение, чаще всего непродуктивное. Повышается сексуальное влечение, улучшается способность к запоминанию. Стимуляторы подавляют аппетит и потребность в сне.
При приеме кустарно приготовленного эфедрона часто возникает чувство легкости, потери собственного веса.
ОИ стимуляторами сопровождается соматовегетативными расстройствами в виде бледности кожных покровов, сухости слизистых, тахикардии, повышения артериального давления. При неврологическом осмотре выявляются широкие зрачки с ослабленной реакцией на свет, мышечный тремор, стереотипные движения губ и языка. При усилении степени тяжести интоксикации нарастает тахикардия, могут наблюдаться нарушения ритма сердца, продолжает повышаться артериальное давление. Могут наблюдаться тошнота, рвота, головная боль. Возможны судорожные припадки, транзиторные ишемические атаки, инсульт, инфаркт миокарда, острая почечная недостаточность.
При тяжелой степени ОИ стимуляторами могут развиваться острые параноидные психозы, делирий, онейроид. После приема первитина может развиться бредоподобное состояние с идеями наличия особых способностей, например, возможностью предугадывать события, читать мысли других людей, управлять ими на расстоянии, часто с сохранением частичной критики к испытываемым переживаниям [1].
ОИ кофеином чаще всего наблюдаются после употребления т.н. чифиря - напитка, приготовленного путем длительного кипячения большого количества чая, реже при злоупотреблении т.н. "энергетических" напитков. Острая кофеиновая интоксикация по клинической структуре близка к гипоманиакальному состоянию. Наблюдается подъем настроения, восприятие становится более ярким, образным, темп мышления ускоряется, возрастает общительность, речевая активность. Может усилиться сексуальная активность.
Соматоневрологические нарушения при тяжелой кофеиновой интоксикации представлены головокружением, тахикардией, экстрасистолией, относительно небольшим повышением артериального давления, увеличением диуреза. Возможны жалобы на головную боль, при осмотре наблюдается тремор, оживление рефлексов, повышение болевой чувствительности.
При тяжелой интоксикации кофеином возможно развитие делирия, сумеречных состояний сознания, острого галлюциноза [1].
1.6.7 Клиническая картина ОИ галлюциногенами
Острая интоксикация галлюциногенами характеризуется развитием психоза, по типу онейроида или делирия. Нарушается восприятие времени, схемы тела. Эмоциональная сфера характеризуется частой сменой противоположных аффектов, от эйфории до тревоги, подозрительности или дисфории. Исчезает критика к своему состоянию. Наиболее грубые расстройства наблюдаются в сфере восприятия. В первую очередь это касается зрительных нарушений. Мир становится более ярким, предметы - окрашенными в необычные цвета, или в один цвет. Очертания предметов расплываются или, напротив, приобретают четкие границы, предметы могут быть окружены своеобразным ореолом ("аурой"). Характерны зрительные галлюцинации, как элементарные, так и сценоподобные. Обманы восприятия чаще носят характер истинных, но могут быть и псевдогаллюцинации. Гораздо реже наблюдаются слуховые галлюцинации, совсем редко - вкусовые, тактильные и обонятельные иллюзии и галлюцинации. Для интоксикации LSD и другими психодислептиками очень характерны метаморфопсии, а также дереализация и деперсонализация. Психотическое состояние сопровождается тошнотой, потливостью, покраснением лица, чувством жара или холода. Характерны мидриаз, оживление сухожильных рефлексов. При острой интоксикации препаратами с холинолитическим действием наблюдаются головные боли, атаксия, тремор, чувство онемения конечностей, парестезии, тахикардия, артериальная гипертензия, сухость во рту [1].
1.6.8 Клиническая картина ОИ никотином
Острые интоксикации у курильщиков наблюдаются крайне редко, чаще всего они связаны со злоупотреблением препаратами табака в виде отвара или настоя, иногда настойки. В последние годы участились случаи ОИ никотином при вдыхании пара из "электронных сигарет" при использовании в них концентрированных растворов ("жидкостей"). При легкой и средней степени никотиновой интоксикации наблюдается обильное слюноотделение, тошнота, тахикардия, головокружение, шум в ушах, слабость, холодный пот, спазмы гортани, пищевода, желудка. При увеличении степени интоксикации могут развиваться рвота и диарея.
При тяжелой никотиновой интоксикации возникает многократная рвота, расстройства зрения и слуха, брадикардия. Характерны гиперсаливация, боли в животе, усиливающиеся при приступах тошноты и рвоты. Могут наблюдаться нарушения ритма сердца, остановка сердца в диастоле. Возможно развитие бредового расстройства, судорожных припадков, в самых тяжелых случаях коматозного состояния [1].
1.6.9 Клиническая картина ОИ летучими растворителями
Данные вещества принимаются, чаще всего, ингаляционно, посредством вдыхания паров, реже аппликационно, через кожу. Для лиц в состоянии ОИ этими веществами всегда характерен резкий химический запах.
При ОИ летучими растворителями развивается острый галлюциноз, делирий или онейроид. Нарушение сознания начинается с оглушения, затем присоединяются зрительные и слуховые галлюцинации. В начале к галлюцинаторным переживаниям может сохраняться критика, но по мере усиления степени интоксикации галлюцинации становятся яркими, сценоподобными, критика обычно утрачивается, субъект полностью погружается в мир собственных галлюцинаций. После прекращения действия ПАВ критика к пережитому быстро восстанавливается. Через 10 - 30 минут сознание полностью проясняется, галлюцинации прекращаются. Аффект как правило лабилен, от эйфории до тревоги, страха, агрессии. Соматоневрологические расстройства представлены бледностью кожных покровов, тахикардией, сухостью слизистых, может быть тошнота, рвота. Характерны также шаткость походки, нарушение координации движений, смазанная речь, нистагм, мышечная слабость, нечеткость зрения или диплопия. В тяжелых случаях наблюдается угнетение сознания, доходящее до степени комы [1].
1.6.10 Клиническая картина ОИ, вызванной одновременным употреблением нескольких наркотических средств и использованием других ПАВ
Клиника ОИ несколькими ПАВ как правило определяется эффектами преобладающего, наиболее активного вещества. Так, сочетанная ОИ кокаином и алкоголем, клинически может мало отличаться от ОИ кокаином, но вероятность развития тяжелых осложнений такой сочетанной интоксикации (нарушения ритма сердца, ишемия) значительно возрастает.
Также может наблюдаться своеобразная этапность в развитии симптомов ОИ несколькими ПАВ. Например, при одновременном приеме кокаина и метадона, вначале преобладают эффекты кокаина, а затем метадона.
В том случае, если сочетаются ПАВ, обладающие сходными эффектами, наблюдается синергизм, что особенно опасно при приеме двух и более снотворных и седативных средств. Например, одновременный прием опиоида и производных бензодиазепина или алкоголя и ГАМК-миметика часто заканчивается летально [1].
2. Диагностика
Необходимо опираться на следующие диагностические критерии:
- очевидность недавнего употребления ПАВ (или веществ) в достаточно высоких дозах, чтобы вызвать ОИ;
- симптомы и признаки ОИ должны соответствовать известному действию конкретного вещества (или веществ) как это определяется ниже (см. подраздел "Специфические диагностические признаки ОИ различными ПАВ") и они должны отличаться достаточной выраженностью, чтобы привести к клинически значимым нарушениям уровня сознания, когнитивных функций, восприятия, эмоционального состояния или поведения;
- имеющиеся симптомы или признаки не могут быть объяснены заболеванием, не связанным с употреблением веществ, а также другим психическим или поведенческим расстройством [10].
2.1 Жалобы и анамнез
Жалобы пациента при ОИ зависят от вида и дозы ПАВ и определяются либо его основными фармакологическими, либо побочными эффектами. Также жалобы пациента могут быть связаны с возникшими осложнениями ОИ. При тяжелой степени ОИ жалобы, как правило, отсутствуют, т.к. контакт с пациентом затруднен или невозможен.
- Рекомендуется у всех пациентов с подозрением на ОИ, вызванную употреблением ПАВ выяснить, принимал ли пациент незадолго до того, как изменилось его состояние, какие-либо ПАВ, какие именно и в какой последовательности, с целью подтверждения данного диагноза [1].
Уровень убедительности рекомендаций C (Уровень достоверности доказательств 5).
- Рекомендуется при подозрении на ОИ, вызванную употреблением ПАВ у всех пациентов, расспросить сопровождающих лиц (при их наличии) о приеме ПАВ пациентом незадолго до того, как изменилось его состояние, и о приеме каких-либо ПАВ в прошлом, с целью подтверждения данного диагноза [1].
Уровень убедительности рекомендаций C (Уровень достоверности доказательств 5).
2.2 Физикальное обследование
- Рекомендуется у всех пациентов, с подозрением на ОИ, вызванную употреблением ПАВ, проведение общего осмотра с целью подтверждения данного диагноза [1]:
- имеет значение внешний вид и поведение пациента;
- следует обратить внимание на свежие следы от инъекций;
- имеет значение запах, исходящий от пациента, так как он может помочь идентифицировать ПАВ, вызвавшее интоксикацию.
Уровень убедительности рекомендаций C (Уровень достоверности доказательств 5).
- Рекомендуется у всех пациентов, с подозрением на ОИ, вызванную употреблением ПАВ, проведение оценки состояния кожных покровов, степени инъецированности склер, мышечного тонуса, пальпации и перкуссии печени, почек, аускультации сердца, измерения артериального давления, пульса, частоты дыхания, сатурации крови пациента, с целью подтверждения данного диагноза и оценки наличия возможных осложнений [1].
Уровень убедительности рекомендаций C (Уровень достоверности доказательств 5).
- Рекомендуется у всех пациентов, с подозрением на ОИ, вызванную употреблением ПАВ, проведение оценки состояния нервной системы: реакции зрачков, наличия или отсутствия нистагма, тремора, степени сохранности тактильной и болевой чувствительности, статической и динамической координации, с целью подтверждения данного диагноза и оценки наличия возможных осложнений [1].
Уровень убедительности рекомендаций C (Уровень достоверности доказательств 5).
- Рекомендуется у всех пациентов, с подозрением на ОИ, вызванную употреблением ПАВ, использовать клиническую шкалу определения уровня возбуждения/седации RASS (приложение Г-1) с целью оценки тяжести состояния пациента [1, 11].
Уровень убедительности рекомендаций C (Уровень достоверности доказательств 5).
Комментарии:
Клиника ОИ ПАВ может сильно отличаться как у разных субъектов, так и у одного и того же субъекта в зависимости от множества факторов. Так, она может зависеть от динамики приема ПАВ (времени, в течение которого было принято его суммарное количество), индивидуальных характеристик субъекта (возраста, этнической принадлежности, пола, психического и физического состояния), характеристик ПАВ (степени его очистки, наличия в нем токсичных примесей), температуры окружающей среды. Наконец важное значение имеет степень толерантности к ПАВ у зависимых лиц. Также при постановке диагноза ОИ ПАВ необходимо учитывать, что ее симптомы не всегда отражают первичное действие вещества, например, средства, обладающие седативным действием, могут вызвать симптомы оживления или гиперактивности, а стимуляторы - уход в себя и малоподвижность [1, 12].
2.3.1 ОИ, вызванная употреблением алкоголя (F10.0xx)
- Рекомендуется у всех пациентов, при подозрении на ОИ, вызванную употреблением алкоголя средней степени тяжести (F10.0x2), с целью подтверждения данного диагноза, оценивать наличие следующих признаков [1]:
- запах алкоголя;
- тошнота и рвота;
- гиперемия кожных покровов;
- мидриаз;
- нистагм;
- нарушение аккомодации;
- гиперемия лица;
- инъецированность склер;
- тахикардия;
- артериальная гипертензия;
- нарушение речи, походки, координации движений;
- быстрая смена настроения, часто дисфория;
- снижение болевой чувствительности;
- психомоторное возбуждение или торможение.
Уровень убедительности рекомендаций C (Уровень достоверности доказательств 5).
- Рекомендуется у всех пациентов, при подозрении на ОИ, вызванную употреблением алкоголя тяжелой степени (F10.0x3), с целью подтверждения данного диагноза, оценивать наличие следующих признаков [1, 12]:
- запах алкоголя;
- тошнота и рвота;
- бледность кожных покровов;
- непроизвольное мочеиспускание;
- неспособность стоять и совершать целенаправленные действия;
- нарушение речевого контакта (краткие, часто бессмысленные высказывания или звуки);
- сужение и слабая реакция зрачков на свет;
- угнетение сухожильных и снижение корнеальных рефлексов;
- спонтанный нистагм;
- снижение болевой чувствительности;
- изменение ЧСС (брадикардия или тахикардия), возможны нарушения ритма сердца;
- артериальная гипотензия;
- оглушение, сопор или кома.
Уровень убедительности рекомендаций C (Уровень достоверности доказательств 5).
- Рекомендуется у всех пациентов, при подозрении на патологическое алкогольное опьянение (F10.07), с целью подтверждения данного диагноза, оценивать наличие следующих признаков [1]:
- внезапное изменение психического состояния после приема небольшого количества алкоголя;
- психомоторное возбуждение;
- резкая смена аффекта (тревога, страх, ярость);
- нарушение поведения (бегство, агрессия);
- сумеречное помрачение сознания;
- полная, реже частичная амнезия произошедших событий после продолжительного сна.
Уровень убедительности рекомендаций C (Уровень достоверности доказательств 5).
Комментарии: При осмотре пациентов с ОИ алкоголем необходимо учитывать высокую вероятность осложнений, требующих немедленной медицинской помощи: черепно-мозговая травма (ЧМТ), желудочно-кишечное кровотечение (ЖКК), аспирация содержимого желудка, острый панкреатит, нарушения ритма сердца.
2.3.2 ОИ, вызванная употреблением опиоидов (F11.0xx)
- Рекомендуется у всех пациентов, при подозрении на ОИ, вызванную употреблением опиоидов средней степени тяжести (F11.0x2), с целью подтверждения данного диагноза, оценивать наличие следующих признаков [1, 12]:
- миоз, отсутствие реакции зрачков на свет;
- бледность кожных покровов;
- зуд кожи лица, особенно кончика носа, и верхней половины туловища;
- вялая мимика;
- замедленная речь, с большими паузами;
- брадипноэ;
- брадикардия;
- артериальная гипотензия;
- снижение перистальтики;
- дизартрия;
- снижение болевой чувствительности;
- благодушие или эйфория;
- психомоторная заторможенность.
Уровень убедительности рекомендаций C (Уровень достоверности доказательств 5).
- Рекомендуется у всех пациентов, при подозрении на ОИ тяжелой степени, вызванную употреблением опиоидов (F11.0x3), с целью подтверждения данного диагноза, оценивать наличие следующих признаков [1, 12]:
- миоз или мидриаз, отсутствие реакции зрачков на свет;
- бледность кожных покровов;
- брадипноэ;
- брадикардия;
- артериальная гипотензия;
- снижение или отсутствие перистальтики;
- гипорефлексия;
- отсутствие болевой чувствительности;
- дизартрия;
- оглушение, сопор или кома;
Уровень убедительности рекомендаций C (Уровень достоверности доказательств 5).
Комментарии: Необходимо тщательно проводить физикальный осмотр пациентов с подозрением на ОИ опиоидами с целью исключения инфекций кожи и подкожной клетчатки.
2.3.3 ОИ, вызванная употреблением каннабиноидов (F12.0xx)
- Рекомендуется у всех пациентов, при подозрении на ОИ каннабиноидами средней степени тяжести (F12.0x2), с целью подтверждения данного диагноза, оценивать наличие следующих признаков [1]:
- запах конопли, жженых листьев;
- мидриаз;
- инъецированность склер;
- сухость во рту;
- усиление аппетита;
- изменение ЧСС (брадикардия или тахикардия);
- изменение АД (гипотензия или гипертензия);
- аффективные нарушения (эйфория, страх, дисфория);
- психомоторное возбуждение или заторможенность.
Уровень убедительности рекомендаций C (Уровень достоверности доказательств 5).
- Рекомендуется у всех пациентов, при подозрении на ОИ каннабиноидами тяжелой степени (F12.0x3), с целью подтверждения данного диагноза, оценивать наличие следующих признаков [1, 12]:
- запах конопли, жженых листьев;
- тошнота, рвота;
- мидриаз;
- инъецированность склер;
- снижение болевой чувствительности;
- изменение ЧСС (брадикардия или тахикардия), возможны нарушения ритма сердца;
- изменение АД (гипотензия или гипертензия);
- судороги;
- аффективные нарушения (эйфория, страх, дисфория);
- преходящие психотические нарушения (иллюзии и галлюцинации, бредовые идеи, явления дереализации и деперсонализации);
- психомоторное возбуждение или заторможенность.
Уровень убедительности рекомендаций C (Уровень достоверности доказательств 5).
Комментарии: ОИ СК в целом не отличается от ОИ натуральными препаратами конопли. В связи с большей активностью СК в отношении каннабиноидных рецепторов, состояние ОИ развивается раньше, ее признаки нарастают быстрее, ОИ менее продолжительна. Как правило, состояние интоксикации протекает тяжелее, часты случаи отравлений, развития тяжелых осложнений.
2.3.4 ОИ, вызванная употреблением седативных и снотворных средств (F13.0xx)
- Рекомендуется у всех пациентов, при подозрении на ОИ снотворными и седативными средствами средней степени тяжести (F13.0x2), с целью подтверждения данного диагноза, оценивать наличие следующих признаков [1]:
- мидриаз или миоз;
- нистагм;
- нарушение аккомодации;
- бледность кожных покровов;
- заторможенная мимика лица;
- нарушение речи, походки, координации движений;
- снижение сухожильных и корнеальных рефлексов;
- снижение болевой чувствительности;
- изменение ЧСС (брадикардия или тахикардия);
- артериальная гипотензия;
- редкое, поверхностное дыхание;
- аффективные нарушения (эйфория или дисфория);
- оглушение;
- психомоторное возбуждение или заторможенность.
Уровень убедительности рекомендаций C (Уровень достоверности доказательств 5).
- Рекомендуется у всех пациентов, при подозрении на ОИ снотворными и седативными средствами тяжелой степени (F13.0x3), с целью подтверждения данного диагноза оценивать наличие следующих признаков [1, 12]:
- миоз или мидриаз, слабая реакция зрачков на свет;
- спонтанный нистагм;
- нарушение аккомодации;
- бледный или землистый цвет, сальность кожных покровов;
- отсутствие мимики;
- неспособность стоять и совершать целенаправленные действия;
- нарушение речевого контакта (бормотание или отдельные звуки);
- угнетение или отсутствие сухожильных и корнеальных рефлексов;
- снижение болевой чувствительности;
- изменение ЧСС (брадикардия или тахикардия);
- артериальная гипотензия;
- возможно непроизвольное мочеиспускание
- редкое, поверхностное дыхание;
- оглушение, сопор или кома.
Уровень убедительности рекомендаций C (Уровень достоверности доказательств 5).
Комментарии: ОИ ГАМК-миметиками (бутандиол, бутиролактон и др.) в целом не отличается от ОИ другими снотворными и седативными средствами. На высоте интоксикации возможно развитие судорожного синдрома и брадиаритмии.
2.3.5 ОИ, вызванная употреблением кокаина (F14.0xx)
- Рекомендуется у всех пациентов, при подозрении на ОИ кокаином средней степени тяжести (F14.0x2), с целью подтверждения данного диагноза, оценивать наличие следующих признаков [1]:
- мидриаз;
- бледность кожных покровов;
- артериальная гипертензия;
- тахикардия;
- повышение сухожильных рефлексов;
- аффективные нарушения (эйфория или дисфория);
- воинственность, грандиозность;
- бессонница;
- снижение аппетита;
- психомоторная ажитация.
Уровень убедительности рекомендаций C (Уровень достоверности доказательств 5).
- Рекомендуется у всех пациентов, при подозрении на ОИ кокаином тяжелой степени (F14.0x3), с целью подтверждения данного диагноза, оценивать наличие следующих признаков [1, 12]:
- мидриаз;
- бледность кожных покровов;
- тошнота, рвота;
- изменения АД (артериальная гипертензия, возможна гипотензия);
- выраженная тахикардия, возможна тахиаритмия;
- повышение сухожильных рефлексов;
- преходящие психотические нарушения (иллюзии и галлюцинации, бредовые идеи);
- возможны судороги;
- психомоторная ажитация, иногда заторможенность.
Уровень убедительности рекомендаций C (Уровень достоверности доказательств 5).
2.3.6 ОИ, вызванная употреблением других психостимуляторов, включая кофеин (F15.0xx)
- Рекомендуется у всех пациентов, при подозрении на ОИ другими психостимуляторами средней степени тяжести (F15.0x2), с целью подтверждения данного диагноза, оценивать наличие следующих признаков [1]:
- мидриаз;
- бледность кожных покровов;
- артериальная гипертензия;
- тахикардия;
- повышение сухожильных рефлексов;
- аффективные нарушения (эйфория, гипомания, дисфория);
- бессонница;
- снижение аппетита;
- повышение температуры тела;
- психомоторная ажитация;
- бредоподобные идеи собственного могущества.
Уровень убедительности рекомендаций C (Уровень достоверности доказательств 5).
- Рекомендуется у всех пациентов, при подозрении на ОИ другими психостимуляторами тяжелой степени (F15.0x3), с целью подтверждения данного диагноза, оценивать наличие следующих признаков [1, 12]:
- мидриаз;
- бледность кожных покровов;
- гипертермия;
- изменения АД (артериальная гипертензия, реже гипотензия);
- тахикардия, возможна тахиаритмия;
- повышение сухожильных рефлексов;
- преходящие психотические нарушения (иллюзии и галлюцинации, бредовые идеи);
- мышечные спазмы, судороги;
- психомоторная ажитация, иногда заторможенность.
Уровень убедительности рекомендаций C (Уровень достоверности доказательств 5).
Комментарии: Клинические проявления ОИ новыми синтетическими психостимуляторами (синтетические амфетамины, метамфетамины, катиноны и меткатиноны) достаточно разнообразны. Эти вещества могут различаться по продолжительности действия, скорости наступления эффекта, сопутствующей симптоматикой. В целом клинические признаки ОИ новыми ПАВ этой группы соответствуют признакам интоксикации известными психостимуляторами, однако их отличительной особенностью можно считать наличие дополнительных галлюциногенных и эмпатогенных эффектов.
2.3.7 ОИ, вызванная употреблением галлюциногенов (F16.0x)
Поскольку интоксикационные эффекты галлюциногенов определяются психотическими нарушениями, состояние пациента всегда необходимо оценивать, как тяжелое.
- Рекомендуется у всех пациентов, при подозрении на ОИ галлюциногенами (F16.0), с целью подтверждения данного диагноза, оценивать наличие следующих признаков [1]:
- мидриаз;
- нистагм;
- нарушения координации;
- артериальная гипертензия;
- тахикардия;
- нарушения сознания по типу делирия при ОИ препаратами с холинолитическим действием;
- нарушения сознания по онейроидному типу при ОИ психодизлептиками;
- слуховые, зрительные или тактильные иллюзии, или галлюцинации;
- деперсонализация;
- дереализация;
- бредовые идеи;
- психомоторное возбуждение или заторможенность.
Уровень убедительности рекомендаций C (Уровень достоверности доказательств 5).
Комментарии: ОИ новыми синтетическими галлюциногенами (фенилэтиламинами и триптаминами) в целом не отличается от "классических" психотомиметиков, таких как мескалин и псилоцибин.
2.3.8 ОИ, вызванная употреблением никотина (F17.0xx)
- Рекомендуется у всех пациентов, при подозрении на ОИ никотином средней степени тяжести (F17.0x2) с целью подтверждения данного диагноза, оценивать наличие следующих признаков [1]:
- тошнота или рвота;
- гиперсаливация;
- боль в области живота;
- потливость;
- бледность кожных покровов;
- тахикардия, возможна тахиаритмия;
- артериальная гипертензия;
- бессонница.
Уровень убедительности рекомендаций C (Уровень достоверности доказательств 5).
- Рекомендуется у всех пациентов, при подозрении на ОИ никотином тяжелой степени (F17.0x3), с целью подтверждения данного диагноза, оценивать наличие следующих признаков [1, 12]:
- тошнота или рвота;
- нистагм;
- резкая бледность кожных покровов;
- нарушение речи, походки, координации движений;
- брадикардия, возможна брадиаритмия;
- артериальная гипотензия;
- брадипноэ.
Уровень убедительности рекомендаций C (Уровень достоверности доказательств 5).
2.3.9 ОИ, вызванная употреблением летучих растворителей (F18.0x)
Поскольку интоксикационные эффекты летучих растворителей, как правило, определяются психотическими нарушениями, а также в связи с высоким риском развития тяжелых осложнений (острая энцефалопатия, острая почечная или печеночная недостаточность), состояние пациента всегда необходимо оценивать, как тяжелое.
- Рекомендуется у всех пациентов, при подозрении на ОИ летучими растворителями (F18.0), с целью подтверждения данного диагноза, оценивать наличие следующих признаков [1, 12]:
- "химический" запах;
- мидриаз;
- нистагм;
- нарушение аккомодации;
- бледность или цианоз (при употреблении нитритов);
- тошнота, рвота;
- гиперсаливация;
- нарушение речи, походки, координации движений;
- тахикардия;
- аффективные нарушения (эйфория, страх, дисфория);
- возможны оглушение или сопор;
- преходящие психотические нарушения (иллюзии и галлюцинации, чаще зрительные, реже слуховые и тактильные, метаморфопсии, деперсонализация);
- психомоторное возбуждение или заторможенность.
Уровень убедительности рекомендаций C (Уровень достоверности доказательств 5).
2.3.10 ОИ, вызванная одновременным употреблением нескольких наркотических средств и использованием других психоактивных веществ (F19.0xx)
- Рекомендуется использовать данный диагноз в случаях, когда клиническая картина ОИ обусловлена недавним приемом пациентом других ПАВ, не относящихся к перечисленным выше, или нескольких ПАВ, когда неясно какое вещество является основным [1, 10].
Уровень убедительности рекомендаций C (Уровень достоверности доказательств 5).
2.3 Лабораторные исследования
- Рекомендуется у всех пациентов при подозрении на ОИ, вызванную употреблением ПАВ, качественное определение одной или нескольких групп ПАВ, в том числе наркотических средств и психотропных веществ, их метаболитов в моче или слюне иммунохимическим методом (ИХА) с целью быстрой верификации диагноза [1, 13].
Уровень убедительности рекомендаций C (Уровень достоверности доказательств 5).
Комментарии: В настоящее время возможно качественное определение методом ИХА следующих ПАВ: амфетамина, марихуаны, морфина**/героина, кокаина, метамфетамина, барбитуратов, бензодиазепинов, фенциклидина, метадона и экстази (мдма). Экспресс-диагностика выполняется при помощи тест-полосок, можно использовать моно-тесты (один тест - одно ПАВ) и мульти-тесты (определение до 10 различных ПАВ в одном тесте). ИХА с фотометрическим детектированием позволяет не только определить наличие ПАВ, но и оценить его концентрацию. Недостатками ИХА являются возможность получения ложноположительных результатов и невозможность обнаружения многих ПАВ (например, синтетических каннабиноидов и стимуляторов, галлюциногенов, ГАМК-миметиков и др.). Поэтому при получении сомнительных результатов ИХА необходимо проведение химико-токсикологического исследования.
- Рекомендуется у всех пациентов, при подозрении на ОИ, вызванную употреблением алкоголя, проведение экспресс-диагностики концентрации алкоголя в выдыхаемом воздухе с помощью алкометра, с целью подтверждения данного диагноза [14].
Уровень убедительности рекомендаций C (Уровень достоверности доказательств 5).
Комментарии: Профессиональные алкометры позволяют быстро и достаточно точно оценить концентрацию паров этанола в выдыхаемом воздухе, которая находится в прямой зависимости от концентрации алкоголя в крови пациента. Недостатком метода является невозможность определения концентрации других спиртов и веществ, входящих в состав суррогатов алкоголя. Поэтому при явном несоответствии полученных результатов алкометрии клинической картине необходимо проведение химико-токсикологического исследования.
- Рекомендуется у всех пациентов, при подозрении на ОИ, вызванную употреблением ПАВ, проведение химико-токсикологического исследования биологических сред (слюны, крови, мочи, желудочного содержимого) с использованием методов газовой хроматографии с масс-спектрометрическим детектированием (ГХ МС) или высокоэффективной жидкостной хроматографии с масс-спектрометрическим детектированием (ВЭЖХ МС) с целью подтверждения диагноза [1, 15].
Уровень убедительности рекомендаций C (Уровень достоверности доказательств 5).
Комментарии: ГХ МС является точным методом качественного и количественного определения ПАВ в биологических средах. Метод позволяет проводить, в том числе, ненаправленный анализ, т.е. одновременно определять большое количество различных ПАВ. Метод ВЭЖХ МС менее доступен из-за высокой стоимости, но обладает существенным преимуществом - позволяет обнаруживать распадающиеся при нагревании ПАВ.
- Рекомендуется у всех пациентов, с ОИ вследствие употребления ПАВ, проведение общего (клинического) анализа крови развернутого с целью исключения сопутствующей патологии и оценки возможных осложнений терапии [1].
Уровень убедительности рекомендаций C (Уровень достоверности доказательств 5).
- Рекомендуется у всех пациентов, с ОИ вследствие употребления ПАВ, проведение анализа крови биохимического общетерапевтического (общий билирубин, гаммаглютамилтрансфераза, аланинаминотрансфераза, аспартатаминотрансфераза, общий белок, мочевина, креатинин, глюкоза) с целью исключения сопутствующей патологии и оценки возможных осложнений терапии [1].
Уровень убедительности рекомендаций C (Уровень достоверности доказательств 5).
- Рекомендуется у всех пациентов, с ОИ вследствие употребления ПАВ, проведение общего (клинического) анализа мочи с целью исключения сопутствующей патологии и оценки возможных осложнений терапии [1].
Уровень убедительности рекомендаций C (Уровень достоверности доказательств 5).
- Рекомендуется у всех пациентов, с ОИ вследствие употребления ПАВ тяжелой степени, проведение анализа крови биохимического на содержание калия и натрия с целью своевременной диагностики возможных осложнений и предотвращения декомпенсации состояния [1, 12, 16].
Уровень убедительности рекомендаций C (Уровень достоверности доказательств 5).
- Рекомендуется у всех пациентов, с ОИ вследствие употребления ПАВ тяжелой степени, проведение исследования кислотно-основного состояния (КОС) и газов крови: pH, pCO2, pO2, HCO3, BE, с целью своевременной диагностики возможных осложнений и предотвращения декомпенсации состояния. [1, 12, 19].
Уровень убедительности рекомендаций C (Уровень достоверности доказательств 5).
Комментарии: При ОИ ПАВ тяжелой степени часто развиваются нарушения водно-электролитного баланса (ВЭБ) и КОС. Они проявляются в виде жажды, отеков, нарушений ритма сердца, изменений АД, слабости, сухости слизистых. Для подтверждения или исключения данных нарушений необходима лабораторная диагностика (минимальный анализ включает определение уровня калия, натрия, газового состава крови, pH, BE) [1, 19].
2.4 Инструментальные исследования
Выполнение данных диагностических процедур не позволяет установить диагноз ОИ ПАВ. Тем не менее, их проведение необходимо для ранней диагностики имеющихся осложнений хронического употребления ПАВ, которые могут значимо повлиять на исход ОИ.
- Рекомендуется у всех пациентов, с ОИ вследствие употребления ПАВ, выполнение электрокардиографии (ЭКГ) с расшифровкой, описанием, интерпретацией данных, в течение 2 часов от момента поступления в стационар с целью ранней диагностики сердечной патологии [1, 12].
Уровень убедительности рекомендаций C (Уровень достоверности доказательств 5).
- Рекомендуется у всех пациентов, с ОИ вследствие употребления ПАВ тяжелой степени, проведение мониторирования частоты сердечных сокращений (ЧСС), артериального давления (АД), сатурации крови с целью своевременной диагностики возможных осложнений и предотвращения декомпенсации состояния [1, 19].
Уровень убедительности рекомендаций C (Уровень достоверности доказательств 5).
Комментарии: Мониторирование жизненно важных функций, по возможности, следует проводить аппаратным методом (с использованием реанимационного монитора). При отсутствии монитора периодический контроль жизненно важных показателей проводится вручную. Частоту повторных измерений определяет лечащий врач в зависимости от тяжести состояния больного.
- Рекомендуется у всех пациентов, с ОИ вследствие употребления ПАВ тяжелой степени при уровне седации по шкале RASS менее - 3, периодический контроль диуреза с целью своевременной диагностики почечной недостаточности [1, 19].
Уровень убедительности рекомендаций C (Уровень достоверности доказательств 5).
Комментарии: Мониторинг диуреза у пациентов с ОИ ПАВ тяжелой степени необходим в связи с частыми нарушениями функции почек вследствие прямого токсического поражения ПАВ и балластными веществами, содержащимися в алкоголе и наркотиках.
2.5 Иные исследования
Поскольку ОИ ПАВ отличает высокая вариабельность клинических проявлений, высокая вероятность развития осложнений, часто возникает необходимость привлечения следующих специалистов для решения вопросов диагностики и лечения [1]:
- Врач терапевт;
- Врач невролог;
- Врач анестезиолог-реаниматолог.
Дополнительные методы диагностики назначаются специалистами, исходя из конкретной клинической ситуации, в соответствии с показаниями (рентгенография [РГ], ультразвуковое исследование [УЗИ], компьютерная томография [КТ], магнитно-резонансная томография [МРТ]).
3. Лечение
3.1 Общие подходы к терапии ОИ ПАВ
Состояния ОИ легкой степени тяжести специфической терапии не требуют. Состояния ОИ средней степени тяжести могут проявляться расстройствами поведения, которые могут потребовать фиксации пациента и/или назначения ему психофармакотерапии. Состояния ОИ тяжелой степени требуют оказания неотложной медицинской помощи. Тяжесть ОИ не всегда коррелирует с концентрацией ПАВ в крови пациента. Возможность немедленного количественного определения концентрации ПАВ в средах организма технически не всегда возможна, поэтому при выборе лечебной тактики врач часто вынужден придерживаться симптоматического подхода. Для этого крайне важной является оценка степени возбуждения или седации пациента. Очень удобным диагностическим инструментом с целью такой оценки является клиническая шкала определения уровня возбуждения/седации RASS (приложение Г-1) [1, 19].
3.2 Алгоритм лечебных мероприятий
3.2.1 Фиксация больного в функциональной кровати
- Рекомендуется фиксация пациентов с ОИ вследствие употребления ПАВ при уровне возбуждения более + 1 по шкале RASS, с целью предупреждения ауто- и гетероагрессивных действий с их стороны и обеспечения безопасного проведения лечебных манипуляций [1, 19].
Уровень убедительности рекомендаций C (Уровень достоверности доказательств 5)
Комментарии: Фиксация должна проводиться максимально деликатно, с использованием мягких нетравматичных средств (полотенцами, простынями, матерчатыми ремнями и т.п.). Надежно фиксируют каждую конечность и плечевой пояс, нельзя допускать сдавливания нервных стволов и кровеносных сосудов. Зафиксированный пациент должен постоянно находиться в поле зрения персонала. Фиксация не предполагает снятие надзора, а напротив, требует постоянного мониторинга состояния больного. Применение фиксации пациента требует обязательной записи в медицинской документации с указанием времени назначения и отмены фиксации.
3.2.2 Терапия психомоторного возбуждения, судорожного припадка (в случае его возникновения)
При ОИ ПАВ стимулирующего действия, психотических состояниях с возбуждением, при судорожных расстройствах очень важно, по возможности, быстро купировать возбуждение седативными препаратами, т.к. в этих состояниях потребности ЦНС в кислороде и энергетических субстратах резко возрастают. Возможности их доставки у наркологических больных, как правило, снижены, что может привести к кислородному голоданию, нарушению функции ЦНС, отеку мозга. Терапию седативными препаратами следует проводить с осторожностью, избегая излишней седации.
- Рекомендуется пациентам с ОИ вследствие употребления ПАВ, при наличии у них психомоторного возбуждения, назначение препарата из группы "анксиолитики" внутривенно или внутримышечно с целью достижения контролируемой седации [16, 17, 18].
Уровень убедительности рекомендаций C (Уровень достоверности доказательств 5).
Комментарии: Препаратом выбора является Диазепам**, который назначается в виде 0,5% раствора, болюсно 5 мг по требованию каждые 2 - 5 минут, максимальная суточная доза 0,25 мг на кг веса пациента [17]. Также можно использовать другие препараты из группы "анксиолитики" в парентеральных формах [16]. Необходимо учитывать, что Диазепам** и другие анксиолитики противопоказаны при ОИ веществами, оказывающими угнетающее действие на ЦНС, поэтому при кратковременном возбуждении пациентов в состоянии алкогольной интоксикации применять их не следует. Для терапии детей и подростков рекомендован только Диазепам**. Детям старше 5 лет Диазепам** назначается внутривенно медленно по 1 мг каждые 2 - 5 минут до достижения максимальной дозы 10 мг. При необходимости лечение повторяют через 2 - 4 часа.
- Рекомендуется пациентам с ОИ вследствие употребления ПАВ, при наличии у них психомоторного возбуждения и неэффективности анксиолитика, назначение препарата группы "антипсихотические средства" внутривенно или внутримышечно [16 - 20]
Уровень убедительности рекомендаций C (Уровень достоверности доказательств 5).
Комментарии: Препаратом выбора является Галоперидол**, который назначается в виде 0,5% раствора не более 10 мг разово [17, 18]. Также можно использовать другие препараты из группы "антипсихотические средства" в парентеральных формах [16 - 20]. Детям в возрасте старше 3 лет галоперидол** назначается по 0,025 - 0,05 мг в сутки, максимальная суточная доза - 0,15 мг/кг. Другие антипсихотические средства пациентам в возрасте до 18 лет противопоказаны.
- Рекомендуется пациентам с ОИ вследствие употребления ПАВ, при возникновении у них судорожного припадка, назначение Диазепама** внутривенно с целью купирования судорожного припадка [21 - 23].
Уровень убедительности рекомендаций B (Уровень достоверности доказательств 3).
Комментарии: Диазепам** назначается по 0,15 мг/кг веса пациента (максимальная разовая доза 10 мг) [18]. Детям старше 5 лет Диазепам** назначается внутривенно медленно по 1 мг каждые 2 - 5 минут до достижения максимальной дозы 10 мг.
- Рекомендуется пациентам с ОИ вследствие употребления ПАВ при сохраняющемся после введения Диазепама** судорожном припадке (эпилептическом статусе) назначение Тиопентала натрия** внутривенно с целью купирования эпилептического статуса [19, 20].
Уровень убедительности рекомендаций B (Уровень достоверности доказательств 3).
Комментарии: Тиопентал натрия** назначается по 2 - 7 мг/кг веса пациента со скоростью не более 50 мг в минуту. Детям Тиопентал натрия** назначают в виде 1% раствора внутривенно струйно медленно в течение 3 - 5 минут, однократно из расчета 3 - 5 мг/кг веса. В качестве альтернативы Тиопенталу натрия** может быть использован #Пропофол** по 20 мкг/кг веса пациента в минуту до достижения дозы 1 - 2 мг на кг веса пациента с последующим переходом к инфузионному введению поддерживающей дозы в 30 - 200 мкг/кг/в минуту [19]. Детям до 16 лет введение #Пропофола** не рекомендуется. Тиопентал натрия** и #Пропофол** могут применяться только в присутствии врача анестезиолога-реаниматолога, при наличии средств для поддержания сердечной деятельности и обеспечения проходимости дыхательных путей и поддержки дыхания.
3.2.3 Катетеризация и промывание желудка, назначение кишечных адсорбентов
- Рекомендуется пациентам с ОИ вследствие употребления ПАВ тяжелой степени, принявшим ПАВ внутрь в течение последнего часа, проведение катетеризации для промывания желудка с целью детоксикации [1, 12, 19].
Уровень убедительности рекомендаций C (Уровень достоверности доказательств 5).
Комментарии: Промывание желудка проводится через желудочный катетер чистой водой комнатной температуры до чистых промывных вод. При угнетении сознания у пациента промывание желудка необходимо проводить в положении Фовлера (с приподнятым головным концом) во избежание аспирации содержимого желудка [16]. При уровне седации по шкале RASS менее - 3 баллов желудок катетеризируется только после интубации трахеи. При отсутствии специалистов и оборудования для проведения интубации необходимо организовать перевод пациента в токсикологическое отделение.
- Рекомендуется пациентам с ОИ вследствие употребления ПАВ тяжелой степени по окончании промывания желудка введение в его полость через катетер суспензии препаратов группы "адсорбирующие кишечные препараты" с целью детоксикации [1, 24, 25].
Уровень убедительности рекомендаций C (Уровень достоверности доказательств 5).
3.2.4 Катетеризация мочевого пузыря
- Рекомендуется взрослым пациентам с ОИ вследствие употребления ПАВ тяжелой степени при уровне седации по шкале RASS менее - 3 баллов проведение катетеризации мочевого пузыря с целью контроля диуреза и с гигиенической целью [1, 19].
Уровень убедительности рекомендаций C (Уровень достоверности доказательств 5).
Комментарии: При ОИ ПАВ тяжелой степени необходим тщательный контроль диуреза, поскольку задержка мочеиспускания может привести к развитию почечной и сердечной недостаточности, отеку легких и головного мозга. При утрате сознания единственным надежным способом контроля за диурезом является катетеризация мочевого пузыря. Показанием к срочной катетеризации мочевого пузыря является задержка мочи более 6 часов.
3.2.5 Катетеризация вены
- Рекомендуется пациентам с ОИ вследствие употребления ПАВ тяжелой степени катетеризация кубитальной или другой периферической вены с целью проведения инфузионной терапии [1, 19, 24, 25].
Уровень убедительности рекомендаций C (Уровень достоверности доказательств 5).
Комментарии: Гибкий внутривенный катетер позволяет проводить инфузионную терапию и внутривенное введение лекарственных препаратов с минимальным риском травмирования сосудистой стенки и возникновения кровотечения у пациентов с психомоторным возбуждением. Срок катетеризации составляет 24 - 72 часа в зависимости от материала катетера.
- Рекомендуется пациентам с ОИ вследствие употребления ПАВ тяжелой степени при невозможности проведения катетеризации периферической вены катетеризация центральной вены с целью проведения инфузионной терапии [19, 24, 25].
Уровень убедительности рекомендаций C (Уровень достоверности доказательств 5).
Комментарии: Катетеризация центральной вены выполняется врачом анестезиологом-реаниматологом.
3.2.6 Инфузионная терапия
- Рекомендуется пациентам с ОИ вследствие употребления ПАВ тяжелой степени проведение инфузионной терапии препаратами группы "растворы, влияющие на водно-электролитный баланс" с целью детоксикации методом форсированного диуреза и коррекции водно-электролитного и кислотно-щелочного баланса [19, 26, 27].
Уровень убедительности рекомендаций C (Уровень достоверности доказательств 5).
Комментарии: Инфузионная терапия является основным методом стимуляции естественных процессов детоксикации в наркологии. Взрослым пациентам инфузионные растворы вводятся со скоростью не более 500 мл/час, в объеме до 3 - 4 л в сутки до 1 л в час [26 - 27]. Детям инфузионные растворы вводятся из расчета 10 мл/кг в час [25]. Объем инфузии зависит от степени интоксикации, степени тяжести нарушений ВЭБ и КЩС. При наличии патологических изменений со стороны сердца, легких, печени и почек объем инфузии необходимо ограничивать. При проведении инфузионной терапии в больших объемах с целью детоксикации (метод форсированного диуреза) необходим тщательный контроль диуреза, который, в случае необходимости, стимулируется назначением 20 - 40 мг фуросемида** в сутки [19]. Если диурез неадекватен назначенной инфузионной терапии дозу #фуросемида** можно повысить до 100 - 200 мг [26, 27]. Суточная доза фуросемида** у детей не должна превышать 20 мг в сутки. Поскольку инфузионная терапия может существенно повлиять на электролитный баланс и КЩС крови необходимо применять сбалансированные по составу полиионные буферизированные растворы. Инфузионная терапия проводится до полной коррекции ВЭБ и нормализации КЩС.
3.2.7 Восстановление проходимости дыхательных путей и/или искусственная вентиляция легких
- Рекомендуется пациентам с ОИ вследствие употребления ПАВ тяжелой степени при развитии у них острой дыхательной недостаточности очищение ротовой полости и глотки от слизи, инородных тел, рвотных масс, проведение ИВЛ по показаниям и немедленный перевод пациента в отделение реанимации [19, 24, 25].
Уровень убедительности рекомендаций C (Уровень достоверности доказательств 5).
Комментарии: При отсутствии отделения реанимации в наркологическом стационаре пациента необходимо немедленно перевести в отделение реанимации общего профиля.
3.2.8 Назначение специфических антидотов
- Рекомендуется пациентам с ОИ тяжелой степени, вызванной употреблением опиоидов, назначение налоксона** с целью детоксикации [24, 25].
Уровень убедительности рекомендаций C (Уровень достоверности доказательств 5).
Комментарии: Налоксон** вводится внутривенно струйно в разведении 0,9% раствором натрия хлорида**. Начальная доза налоксона** - 0,4 мг, при отсутствии эффекта инъекции повторяют с интервалом в 2 - 3 мин, максимальная суммарная доза - 10 мг. При неэффективности налоксона** диагноз ОИ опиоидами исключается. Детям рекомендована начальная доза Налоксона** в 0,01 мг на 1 кг массы тела внутривенно. Если желаемый эффект не достигнут, налоксон** вводится повторно в дозировке 0,1 мг на 1 кг массы тела. В зависимости от состояния пациента может быть показана внутривенная инфузия. Если внутривенное введение невозможно, препарат вводят медленно, внутримышечно или подкожно в начальной дозе 0,01 мг на 1 кг массы тела. При необходимости возможно повторное введение.
- Не рекомендуется назначение Налоксона** пациентам с ОИ опиоидами с отчетливыми признаками гипоксии (цианоз кожных покровов и слизистых, мидриаз, кома) [24, 25, 28 - 30].
Уровень убедительности рекомендаций C (Уровень достоверности доказательств 5).
Комментарии: Быстрое пробуждение, вызванное применением антидота при ОИ опиоидами, приводит к значительному возрастанию потребностей ЦНС в кислороде и энергетических субстратах. При имеющейся гипоксии это может вызвать декомпенсацию энергетического обмена, нарастание отека мозга и повышение вероятности смертельного исхода.
- Рекомендуется пациентам с ОИ тяжелой степени, вызванной употреблением бензодиазепинов, назначение #Флумазенила с целью детоксикации [24, 25, 31].
Уровень убедительности рекомендаций B (Уровень достоверности доказательств 2).
Комментарии: #Флумазенил вводится внутривенно в разведении 5% раствором декстрозы** или раствора натрия хлорида** в начальной дозе 0,5 мг; при необходимости инъекцию повторяют каждые 60 секунд до суммарной дозы 2 мг. При неэффективности #Флумазенила диагноз ОИ производными бензодиазепина (бензодиазепинами) маловероятен. Если пациент с ОИ бензодиазепинами длительное время (более получаса) находился в состоянии комы с депрессией дыхания, то введение #Флумазенила противопоказано. Детям рекомендованная начальная доза составляет 0.01 мг/кг (до 0.2 мг) в/в за 15 секунд. Если еще через 45 секунд желаемого уровня восстановления сознания не происходит, можно вводить еще по 0.01 мг/кг (до 0.2 мг) с 60-секундными интервалами (но не более 4 раз) до максимальной суммарной дозы 0.05 мг/кг, но не более 1 мг. Дозу выбирают индивидуально в зависимости от реакции пациента.
- Рекомендуется взрослым пациентам с ОИ алкоголем средней и тяжелой степени назначение Метадоксина с целью детоксикации [32].
Уровень убедительности рекомендаций C (Уровень достоверности доказательств 5).
Комментарии: Метадоксин активирует ферменты, метаболизирующие этанол, ускоряет процессы окисления и элиминации этанола и ацетальдегида. Метадоксин назначается в дозе 300 - 600 мг (5 - 10 мл) внутримышечно или внутривенно. При внутривенном введении необходимую дозу препарата разводят в 500 мл изотонического раствора натрия хлорида** или 5% раствора декстрозы** и вводят капельно в течение 1,5 часа. Пациентам до 18 лет Метадоксин не назначается.
- Рекомендуется пациентам с ОИ ПАВ с холинолитическим действием (холиноблокаторами), осложненном развитием делирия, назначение галантамина** с целью восстановления уровня ацетилхолина [12, 24].
Уровень убедительности рекомендаций C (Уровень достоверности доказательств 5).
Комментарии: Галантамин** обратимо ингибирует ацетилхолинэстеразу, увеличивая при этом уровень эндогенного ацетилхолина, что, в свою очередь, уменьшает эффект ПАВ с холинолитическим действием. Препарат назначается в дозе 10 мг внутривенно. При сохраняющихся признаках нарушения сознания инъекции повторяют, максимальная суточная доза препарата 20 мг. Детям старше 3-летнего возраста Галантамин** назначают в дозе 0,03 - 0,28 мг/кг веса.
3.2.9 Назначение симптоматического лечения
- Рекомендуется пациентам с ОИ вследствие употребления ПАВ тяжелой степени, назначение препаратов янтарной кислоты, входящих в группы "Растворы, влияющие на водно-электролитный баланс", "Прочие препараты для лечения заболеваний нервной системы", "Антиоксидантные средства" с целью лечения гипоксии [21, 28, 29].
Уровень убедительности рекомендаций B (Уровень достоверности доказательств 3).
Комментарии: Назначаются препараты, содержащие янтарную кислоту: (Инозин + Никотинамид + Рибофлавин + Янтарная кислота** или Этилметилгидроксипиридина сукцинат** или меглюмина натрия сукцинат** [19, 24, 25, 33, 34]. Из перечисленных препаратов детям и подросткам рекомендован только меглюмина натрия сукцинат**.
- Рекомендуется пациентам с ОИ вследствие употребления ПАВ, при развитии у них гипоксических состояний, назначение кислородных ингаляций с целью насыщения тканей кислородом [16].
Уровень убедительности рекомендаций C (Уровень достоверности доказательств 5).
3.2.10 Психотерапия при острой интоксикации ПАВ
- Рекомендуется близким и родственникам пациентов с ОИ вследствие употребления ПАВ, проведение семейной психотерапии с целью коррекции дезадаптивных взаимоотношений в дисфункциональной семье зависимого [1].
Уровень убедительности рекомендаций C (Уровень достоверности доказательств 5).
Комментарии: При ОИ ПАВ проведение психотерапевтического лечения резко ограничено, так как пациенты не могут в полной мере использовать предлагаемые психотерапевтические интервенции. Основная задача психотерапевтического воздействия в этот период: вовлечение пациента и его удержание в лечебной программе, которая не ограничивается рамками купирования ОИ. Необходимо информировать близких и родственников пациента о необходимости дальнейшей терапии синдрома зависимости при установлении диагноза.
В этот период необходимо провести семейное консультирование таким образом, чтобы вовлечь членов семьи и значимых людей в терапевтическую программу. Необходимо также беседовать с пациентом, успокаивать его, объяснять произошедшие события, настраивать на дальнейшее лечение и поддерживать. При помрачении сознания психотерапия не проводится.
4. Реабилитация
Специфических реабилитационных мероприятий в рамках ОИ ПАВ не проводится. Реабилитация ориентирована на восстановление нарушенных вследствие интоксикации соматовегетативных и психических функций.
5. Профилактика
При ОИ ПАВ наиболее важное значение имеет третичная (модификационная) профилактика, которая является преимущественно медицинской, индивидуальной и направлена на предупреждение повторных интоксикаций, уменьшению вредных последствий для психической и соматической сферы перенесшего тяжелую интоксикацию пациента. Для решения вопроса о форме профилактики и диспансерного наблюдения важное значение имеет вопрос, является ли ОИ пациента случайной или возникла в рамках наркологического заболевания. При выявлении у пациента в ходе клинического обследования факта употребления ПАВ с пагубными последствиями, пациенту необходимо предложить профилактическое наблюдение в наркологическом диспансере в течение 1 года, а при выявлении синдрома зависимости от ПАВ - диспансерное наблюдение в течение 3 лет [1].
6. Организация оказания медицинской помощи
- Рекомендуется провести осмотр пациентов с подозрением на ОИ ПАВ врачом психиатром-наркологом и/или врачом анестезиологом-реаниматологом не позднее 30 минут от момента поступления в стационар с целью установления диагноза и определения лечебной тактики [1].
Уровень убедительности рекомендаций C (Уровень достоверности доказательств 5).
- Рекомендуется пациентов с ОИ ПАВ средней степени тяжести, не осложненной грубыми поведенческими расстройствами, госпитализировать в наркологическое отделение с целью проведения лечебных мероприятий [1].
Уровень убедительности рекомендаций C (Уровень достоверности доказательств 5).
- Рекомендуется пациентов с ОИ ПАВ средней степени тяжести, осложненной грубыми поведенческими расстройствами и с ОИ ПАВ тяжелой степени, госпитализировать в отделение неотложной наркологической помощи с целью оказания им неотложной медицинской помощи [1].
Уровень убедительности рекомендаций C (Уровень достоверности доказательств 5).
- Рекомендуется госпитализация по экстренным показаниям в отделение реанимации пациентов с целью терапии угрожающих жизни состояний [1]:
- с ОИ ПАВ средней или тяжелой степени, осложненной сопутствующей соматоневрологической патологией, угрожающей жизни пациента;
- с ОИ ПАВ, осложненной делирием.
Уровень убедительности рекомендаций C (Уровень достоверности доказательств 5).
Комментарии: При отсутствии в наркологическом стационаре отделения реанимации необходимо экстренно направлять таких больных в токсикологическое отделение или отделение реанимации общего профиля.
- Рекомендуется пациентов с ОИ метанолом, этиленгликолем, изопропанолом и другими ПАВ, метаболизирующимися в токсичные соединения (летальный синтез), экстренно перевести в токсикологическое отделение, оснащенное аппаратурой для экстракорпоральной детоксикации с целью проведения профильной терапии [26, 27].
Комментарии: При отсутствии возможности экстренного перевода пациента с ОИ метанолом, этиленгликолем, изопропанолом и другими ПАВ с летальным синтезом в токсикологическое отделение при наличии убедительных данных (анамнез, выраженный ацидоз, клинические признаки) о суррогатном отравлении необходимо назначить пациенту раствор этилового спирта 30% 100 мл внутрь [12].
Уровень убедительности рекомендаций C (Уровень достоверности доказательств 5).
- Рекомендуется пациентов с ОИ вследствие употребления ПАВ при развитии у них сердечной, почечной или почечной недостаточности, экстренно перевести в отделение реанимации соответствующего или общего профиля с целью проведения профильной терапии [26, 27].
Уровень убедительности рекомендаций C (Уровень достоверности доказательств 5).
- Рекомендуется пациентам с ОИ ПАВ с синдромом зависимости от ПАВ, после восстановления у них сознания и жизненно важных функций, предложить продолжить лечение в наркологическом стационаре [1].
Уровень убедительности рекомендаций C (Уровень достоверности доказательств 5).
- Рекомендуется пациентам с ОИ ПАВ, употребляющим ПАВ с пагубными последствиями, после восстановления у них сознания и жизненно важных функций, предложить продолжить лечение в наркологическом стационаре или в дневном стационаре наркологического диспансера [1]
Уровень убедительности рекомендаций C (Уровень достоверности доказательств 5).
7. Дополнительная информация
На исход ОИ вследствие употребления ПАВ влияют генетические факторы (например, активность ферментов, участвующих в элиминации ПАВ), наличие сопутствующих соматических заболеваний, скорость оказания неотложной помощи.
Критерии оценки качества медицинской помощи
Критерии качества специализированной медицинской помощи взрослым при острой интоксикации, вызванном употреблением психоактивных веществ (коды по МКБ-10: F10.0; F11.0; F12.0; F13.0; F14.0; F15.0; F16.0; F18.0; F19.0).
N
Критерии качества
Оценка выполнения
1
Выполнен осмотр врачом-психиатром-наркологом и/или осмотр врачом-анестезиологом-реаниматологом не позднее 30 минут от момента поступления в стационар
Да/нет
2.
Выполнено мониторирование показателей жизненно важных функций (дыхание, артериальное давление, частота сердечных сокращений, диурез)
Да/нет
3.
Выполнено восстановление проходимости дыхательных путей и/или искусственная вентиляция легких (при наличии медицинских показаний)
Да/нет
4.
Проведена терапия лекарственными препаратами группы "анксиолитики" (при наличии медицинских показаний и отсутствии противопоказаний)
Да/нет
5.
Выполнено исследование уровня этанола в выдыхаемом воздухе или исследование уровня этанола в слюне или исследование уровня этанола в крови или определение других психоактивных веществ в моче или определение других психоактивных веществ в слюне или определение других психоактивных веществ в крови
Да/нет
6.
Выполнена регистрация электрокардиограммы не позднее 2 часов от момента поступления в стационар
Да/нет
7.
Выполнен анализ крови биохимический общетерапевтический (общий билирубин, гаммаглютамилтрансфераза, аланинаминотрансфераза, аспартатаминотрансфераза, общий белок, мочевина, креатинин, глюкоза, натрий, калий
Да/нет
8.
Выполнен общий (клинический) анализ крови развернутый
Да/нет
9.
Выполнен общий (клинический) анализ мочи
Да/нет
10.
Проведена терапия лекарственными препаратами группы "антидоты" ("опиоидных рецепторов антагонистов" при интоксикации опиоидами или "бензодиазепинов антагонистом" при интоксикации бензодиазепинами) (в зависимости от медицинских показаний и при отсутствии медицинских противопоказаний)
Да/нет
11.
Проведена дезинтоксикационная терапия лекарственными препаратами группы "Адсорбирующие кишечные препараты" (в зависимости от медицинских показаний и при отсутствии медицинских противопоказаний)
Да/нет
12.
Проведена терапия препаратами янтарной кислоты, включенных в группы лекарственных препаратов "прочие препараты для лечения заболеваний нервной системы" и "растворы, влияющие на электролитный баланс" (в зависимости от медицинских показаний и при отсутствии медицинских противопоказаний)
Да/нет
13.
Проведена дезинтоксикационная терапия препаратами группы "растворы, влияющие на водно-электролитный баланс" (в зависимости от медицинских показаний и при отсутствии медицинских противопоказаний)
Да/нет
14.
Достигнуто восстановление сознания и жизненно важных функций на момент выписки из отделения/стационара.
Да/нет
Список литературы
1. Наркология. Национальное руководство. Краткое издание (под ред. Н.Н. Иванца, М.А. Винниковой). М.: ГЭОТАР-Медиа, 2020. 704 с. doi: 10.33029/9704-5423-7-NRK-2020-1-704
2. Santos C., Olmedo R.E. Sedative-Hypnotic Drug Withdrawal Syndrome: Recognition And Treatment. Emerg Med Pract., 2017. 19(3): 1 - 20. Epub 2017 Mar 1.;
3. Michael F. Weaver Prescription Sedative Misuse and Abuse. Yale Journal Of Biology And Medicine, 2015. 88: 247 - 256.
4. Алехнович А.В., Иванов В.Б., Ильяшенко К.К. и др. Компенсаторные механизмы и приспособительные процессы, при острых отравлениях психотропными препаратами. - М.: Ваш полиграфический партнер, 2010. - 310 с.
5. Афанасьев В.В. Неотложная токсикология: Руководство для врачей. М.: ГЭОТАР-Мед., 2009. - 379 с.
6. Бонитенко Е.Ю:, Бонитенко Ю.Ю., Бушуев Е.С. и др. Острые отравления лекарственными средствами и наркотическими веществами. - СПб.: Элби, 2010. - 440 с.
7. Доклад Международного комитета по контролю над наркотиками за 2022 год https://www.unodc.org/res/wdr2022/MS/WDR22_Booklet_2.pdf
8. Мировая статистика здравоохранения, 2022 г.: мониторинг здоровья по достижению Целей устойчивого развития (ЦУР). https://iris.who.int/bitstream/handle/10665/356584/9789240051140-eng.pdf
9. Киржанова В.В., Григорова Н.И., Бобков Е.Н., Киржанов В.Н., Сидорюк О.В. Состояние и деятельность наркологической службы в Российской Федерации в 2021 годах: Аналитический обзор. М.: ФГБУ "НМИЦ ПН им. В.П. Сербского" Минздрава России, 2022. 202 с.
10. Психические расстройства и расстройства поведения, связанные с (вызванные) употреблением психоактивных веществ. Классификация по МКБ-10. URL: https://petrovsk-dd.edu.yar.ru/docs/dokumenti_psihologa/mkb_10_adaptirovanniy_dlya_rf_1998.pdf (дата обращения 23.10.2024).
11. Ely E.W. et al. Monitoring sedation status over time in ICU patients. Reliability and Validity of the Richmond Agitation-Sedation Scale (RASS) JAMA. 2003; 289(22): 2983 - 2991 (doi: 10.1001/jama.289.22.2983)
12. Медицинская токсикология: национальное руководство/Под ред. Е.А. Лужникова. - М.: ГЭОТАР-Медиа, 2014. - 956 с.
13. Морозова В.С., Другова Е.Д., Мягкова М.А. Определение шести классов психоактивных веществ в различных объектах методом иммунохроматографии. Клиническая лабораторная диагностика. 2015. Т. 60. N 5. С. 27 - 31
14. Баринская Т.О., Смирнов А.В. и соавт., Соотношения концентрации этанола в выдыхаемом воздухе и крови после однократного приема алкоголя//Наркология. - 2008. - N 1. - С. 33 - 40.
15. Мелентьев, А., Скрининг лекарственных, наркотических веществ и их метаболитов методом газовой хроматографии с масс селективным детектором. Проблемы экспертизы в медицине, 2002. 02(8 - 4): p. 7.
16. Downes MA, Healy P, Page CB, Bryant JL, Isbister GK. Structured team approach to the agitated patient in the emergency department. Emerg Med Australas. 2009 Jun; 21(3): 196 - 202. doi: 10.1111/j.1742-6723.2009.01182.x.
17. Yildiz A, Sachs GS, Turgay A. Pharmacological management of agitation in emergency settings Emerg Med J. 2003; 20: 339 - 346
18. Gerson R, Malas N, Feuer V, Silver GH, Prasad R, Mroczkowski MM. Best Practices for Evaluation and Treatment of Agitated Children and Adolescents (BETA) in the Emergency Department: Consensus Statement of the American Association for Emergency Psychiatry. West J Emerg Med. 2019 Mar; 20(2): 409 - 418. doi: 10.5811/westjem.2019.1.41344
19. Уткин С.И. Неотложные состояния в наркологии. - М.: ГЭОТАР-Медиа, 2023. - 176 с.
20. Vieta E, Garriga M, Cardete L, Bernardo M,  M, Blanch J,
M, Blanch J,  R,
R,  M, Soler V,
M, Soler V,  N,
N,  A. Protocol for the management of psychiatric patients with psychomotor agitation. BMC Psychiatry. 2017 Sep 8; 17(1): 328. doi: 10.1186/s12888-017-1490-0.
A. Protocol for the management of psychiatric patients with psychomotor agitation. BMC Psychiatry. 2017 Sep 8; 17(1): 328. doi: 10.1186/s12888-017-1490-0.
21. Strein M., Holton-Burke J. P., et al. Prevention, Treatment, and Monitoring of Seizures in the Intensive Care Unit J Clin Med. 2019 Aug; 8(8): 1177.
22. Brophy, G.M., Bell, R., Claassen, J. et al. Guidelines for the Evaluation and Management of Status Epilepticus. Neurocrit Care. 2012; 17: 3 - 23. doi: 10.1007/s12028-012-9695-z
23. Durham D. Management of Status Epilepticus. Critical Care and Resuscitation. 1999; 1: 344 - 353
24. Шилов В.В., Васильев С.А., Кузнецов О.А. Клинические рекомендации (протоколы) по оказанию скорой медицинской помощи при острых отравлениях. 2014 - 28 с.
25. Баранов А.А., Багненко С.Ф., Намазова-Баранова Л.С., Александрович Ю.С., Пшениснов К.В., Алексеева Е.А., Селимзянова Л.Р. Клинические рекомендации по оказанию скорой медицинской помощи при острых отравлениях у детей. Педиатрическая фармакология. 2015. N 6. С. 657 - 667
26. Медицинская токсикология: национальное руководство/Под ред. Е.А. Лужникова. - М.: ГЭОТАРЕ. А. Лужников, Ю.С. Гольдфарб, А.В. Бадалян-Медиа, 2012. - 928 с.
27. Лужников Е.А., Гольдфарб Ю.С., Бадалян А.В. Детоксикационная терапия острых отравлений химической этиологии на современном этапе. Токсикологический вестник. 2014. N 3 (126). С. 9 - 17.
28. Ливанов Г.А., Батоцыренов Б.В., Лодягин А.Н. и др. Коррекция транспорта кислорода и метаболических нарушений при острых отравлениях веществами нейротропного действия//Общая реаниматология. 2007. - Т. 3, N 5 - 6. - С. 55 - 60
29. Лоладзе А.Т., Ливанов Г.А., Батоцыренов Б.В., Лодягин А.Н. Особенности интенсивной терапии пациентов с острыми отравлениями метадоном.//Экстренная медицина. 2017. - Т. 6, N 3. С. 336 - 337
30. Clarke SF, Dargan PI, Jones AL. Naloxone in opioid poisoning: walking the tightrope. Emerg Med J. 2005; 22(9): 612 - 6. doi: 10.1136/emj.2003.009613
31. ![]() J, Baehrendtz S, Magnusson A, Gustafsson LL. A placebo-controlled trial of flumazenil given by continuous infusion in severe benzodiazepine overdosage. Acta Anaesthesiol Scand 1991; 35: 584.
J, Baehrendtz S, Magnusson A, Gustafsson LL. A placebo-controlled trial of flumazenil given by continuous infusion in severe benzodiazepine overdosage. Acta Anaesthesiol Scand 1991; 35: 584.
32. Addolorato G, Ancona C, Capristo E, Gasbarrini G. Metadoxine in the treatment of acute and chronic alcoholism: a review. Int J Immunopathol Pharmacol. 2003 Sep - Dec; 16(3): 207 - 14. doi: 10.1177/039463200301600304.
33. Минко А.И., Линский И.В., Кузьминов В.Н., Самойлова Е.С., Голощапов В.В., Артемчук К.А. Цитофлавин в детоксикации зависимых от алкоголя больных. Журнал неврологии и психиатрии им. С.С. Корсакова. 2013; 113(6): 35 - 40
34. Воронина Т.А., Иванова Е.А. Комбинированное применение мексидола с известными лекарственными средствами. Журнал неврологии и психиатрии им. С.С. Корсакова. 2019; 119(4): 115 - 124, doi: 10.17116/jnevro2019119041115
Приложение А1
СОСТАВ РАБОЧЕЙ ГРУППЫ
Со-Председатели:
Клименко Татьяна Валентиновна д.м.н., проф.
Крупицкий Евгений Михайлович д.м.н., проф.
Масякин Антон Валерьевич, д.м.н., доцент
Секретарь:
Губанов Георгий Александрович
Состав рабочей группы:
Агибалова Татьяна Васильевна д.м.н.
Аркус Максим Леонидович к.м.н.
Бузик Олег Жанович д.м.н., проф.
Винникова Мария Алексеевна д.м.н., проф.
Киржанова Валентина Васильевна д.м.н., проф.
Корчагина Галина Александровна д.м.н., проф.
Илюк Руслан Дмитриевич д.м.н.
Лобачева Анна Станиславовна к.м.н.
Надеждин Алексей Валентинович к.м.н.
Ненастьева Анна Юрьевна к.м.н.
Поплевченков Константин Николаевич к.м.н.
Рыбакова Ксения Валерьевна д.м.н.
Авторы:
1. Михайлов Михаил Альбертович, доктор медицинских наук. Российское общество психиатров.
2. Уткин Сергей Ионович, кандидат медицинских наук. Российское общество психиатров. Федерация анестезиологов и реаниматологов.
Конфликт интересов: нет
Все члены рабочей группы подтвердили отсутствие финансовой поддержки/конфликта интересов, о которых необходимо сообщить.
Приложение А2
МЕТОДОЛОГИЯ РАЗРАБОТКИ КЛИНИЧЕСКИХ РЕКОМЕНДАЦИЙ
Целевая аудитория данных клинических рекомендаций:
Врач психиатр-нарколог
Врач-психиатр-нарколог участковый
Врач психиатр-подростковый
Врач психиатр
Врач-психиатр участковый
Врач психотерапевт
Медицинский психолог
Врач терапевт
Врач невролог
При разработке настоящих клинических рекомендаций использованы следующие информационные средства:
- "Требования к оформлению клинических рекомендаций для размещения в Рубрикаторе". Письмо Первого заместителя Министра здравоохранения И.Н. Каграманяна от 01 сентября 2016 г. N 17-4/10/1-4939.
- Анализ источников научной литературы и других данных, а также интернет-ресурсов за последние 10 лет:
отечественные: руководства для врачей, научные публикации в периодических изданиях, научная электронная библиотека e-library, Государственный Реестр Лекарственных Средств, Регистр лекарственных средств, Федеральная служба государственной статистики Российской Федерации;
зарубежные: Cochrane Library, Medline, MedScape, PubMed, National Institute on Alcohol Abuse and Alcoholism (NIAAA), Substance Abuse and Mental Health Services Administration (SAMSHA), European Monitoring Centre for Drugs and Drug Addiction (EMCDDA)
Регламентирующие документы Правительства Российской Федерации и Министерства здравоохранения Российской Федерации.
При разработке настоящих клинических рекомендаций использовалась рейтинговые схемы для оценки уровня достоверности доказательств (1, 2, 3, 4, 5) (Приложение 1, 2) и уровня убедительности рекомендаций (A, B, C) (Приложение 3)
Приложение 1
ШКАЛА
ОЦЕНКИ УРОВНЕЙ ДОСТОВЕРНОСТИ ДОКАЗАТЕЛЬСТВ (УДД) ДЛЯ МЕТОДОВ
ДИАГНОСТИКИ (ДИАГНОСТИЧЕСКИХ ВМЕШАТЕЛЬСТВ)
УДД
Расшифровка
1.
Систематические обзоры исследований с контролем референсным методом или систематический обзор рандомизированных клинических исследований с применением мета-анализа
2.
Отдельные исследования с контролем референсным методом или отдельные рандомизированные клинические исследования и систематические обзоры исследований любого дизайна, за исключением рандомизированных клинических исследований, с применением мета-анализа
3.
Исследования без последовательного контроля референсным методом или исследования с референсным методом, не являющимся независимым от исследуемого метода или нерандомизированные сравнительные исследования, в том числе когортные исследования
4.
Несравнительные исследования, описание клинического случая
5.
Имеется лишь обоснование механизма действия или мнение экспертов
Приложение 2
ШКАЛА
ОЦЕНКИ УРОВНЕЙ ДОСТОВЕРНОСТИ ДОКАЗАТЕЛЬСТВ (УДД) ДЛЯ МЕТОДОВ
ПРОФИЛАКТИКИ, ЛЕЧЕНИЯ И РЕАБИЛИТАЦИИ (ПРОФИЛАКТИЧЕСКИХ,
ЛЕЧЕБНЫХ, РЕАБИЛИТАЦИОННЫХ ВМЕШАТЕЛЬСТВ)
УДД
Расшифровка
1.
Систематический обзор рандомизированных клинических исследований с применением мета-анализа
2.
Отдельные рандомизированные клинические исследования и систематические обзоры исследований любого дизайна, за исключением рандомизированных клинических исследований, с применением мета-анализа
3.
Нерандомизированные сравнительные исследования, в том числе когортные исследования
4.
Несравнительные исследования, описание клинического случая или серии случаев, исследование "случай-контроль"
5.
Имеется лишь обоснование механизма действия вмешательства (доклинические исследования) или мнение экспертов
Приложение 3
ШКАЛА
ОЦЕНКИ УРОВНЕЙ УБЕДИТЕЛЬНОСТИ РЕКОМЕНДАЦИЙ (УУР) ДЛЯ МЕТОДОВ
ПРОФИЛАКТИКИ, ДИАГНОСТИКИ, ЛЕЧЕНИЯ И РЕАБИЛИТАЦИИ
(ПРОФИЛАКТИЧЕСКИХ, ДИАГНОСТИЧЕСКИХ, ЛЕЧЕБНЫХ,
РЕАБИЛИТАЦИОННЫХ ВМЕШАТЕЛЬСТВ)
УУР
Расшифровка
A
Сильная рекомендация (все рассматриваемые критерии эффективности (исходы) являются важными, все исследования имеют высокое или удовлетворительное методологическое качество, их выводы по интересующим исходам являются согласованными)
B
Условная рекомендация (не все рассматриваемые критерии эффективности (исходы) являются важными, не все исследования имеют высокое или удовлетворительное методологическое качество и/или их выводы по интересующим исходам не являются согласованными)
C
Слабая рекомендация (отсутствие доказательств надлежащего качества (все рассматриваемые критерии эффективности (исходы) являются неважными, все исследования имеют низкое методологическое качество и их выводы по интересующим исходам не являются согласованными)
Приложение А3
СПРАВОЧНЫЕ МАТЕРИАЛЫ
Применение психофармакотерапии у детей и подростков при лечении ОИ ПАВ имеет следующие особенности:
Диазепам** - детям старше 5 лет назначается внутривенно медленно по 1 мг каждые 2 - 5 минут до достижения максимальной дозы 10 мг. При необходимости лечение повторяют через 2 - 4 часа.
Тиопентал натрия** - детям назначают в виде 1% раствора внутривенно струйно медленно в течение 3 - 5 минут, однократно из расчета 3 - 5 мг/кг веса.
Галоперидол** - детям в возрасте старше 3 лет назначается по 0,025 - 0,05 мг в сутки, максимальная суточная доза - 0,15 мг/кг.
Фуросемид** - суточная доза у детей не должна превышать 20 мг в сутки.
Налоксон** - детям рекомендована начальная доза - 0,01 мг на 1 кг массы тела внутривенно. Если желаемый эффект не достигнут, налоксон** вводится повторно в дозировке 0,1 мг на 1 кг массы тела. В зависимости от состояния пациента может быть показана внутривенная инфузия. Если внутривенное введение невозможно, препарат вводят медленно, внутримышечно или подкожно в начальной дозе 0,01 мг на 1 кг массы тела. При необходимости возможно повторное введение.
#Флумазенил - рекомендованная начальная доза составляет 0.01 мг/кг (до 0.2 мг) в/в за 15 секунд. Если еще через 45 секунд желаемого уровня восстановления сознания не происходит, можно вводить еще по 0.01 мг/кг (до 0.2 мг) с 60-секундными интервалами (но не более 4 раз) до максимальной суммарной дозы 0.05 мг/кг, но не более 1 мг. Дозу выбирают индивидуально в зависимости от реакции пациента [25].
#Метадоксин - не рекомендован к применению для детского и подросткового возраста до 18 лет (безопасность и эффективность не определены
Галантамин** - пациентам старше 3-летнего возраста назначают в дозе 0,03 - 0,28 мг/кг, или:
от 3 до 5 лет - 0,5 - 5,0 мг;
от 6 до 8 лет - 0,75 - 7,5 мг;
от 9 до 11 лет - 1,0 - 10,0 мг;
от 12 до 15 лет - 1,25 - 12,5 мг;
старше 15 лет - 1,25 - 15,0 мг.
Этилметилгидроксипиридина сукцинат** - не рекомендован к применению для детского и подросткового возраста до 18 лет (безопасность и эффективность не определены)
Инозин + Никотинамид + Рибофлавин + Янтарная кислота** - не рекомендован к применению для детского и подросткового возраста до 18 лет (безопасность и эффективность не определены)
Меглюмина натрия сукцинат** - рекомендован детям старше 1 года
Приказ Минздрава РФ от 8 апреля 1998 г. N 108 "О скорой психиатрической помощи".
Письмо Министерства здравоохранения РФ от 26.12.2002 г. N 2510/12967-02-32 "О мерах физического стеснения при оказании психиатрической помощи".
"Приказ Министерства здравоохранения Российской Федерации от 5 августа 2003 г. N 330 "О мерах по совершенствованию лечебного питания в лечебно-профилактических учреждениях Российской Федерации".
Приказ Министерства здравоохранения Российской Федерации от 21 июня 2013 г. N 395н "Об утверждении норм лечебного питания".
Приказ Министерства здравоохранения Российской Федерации и от 23 сентября 2020 г. N 1008н "Об утверждении порядка обеспечения пациентов лечебным питанием"."
Приложение Б
АЛГОРИТМЫ ДЕЙСТВИЙ ВРАЧА
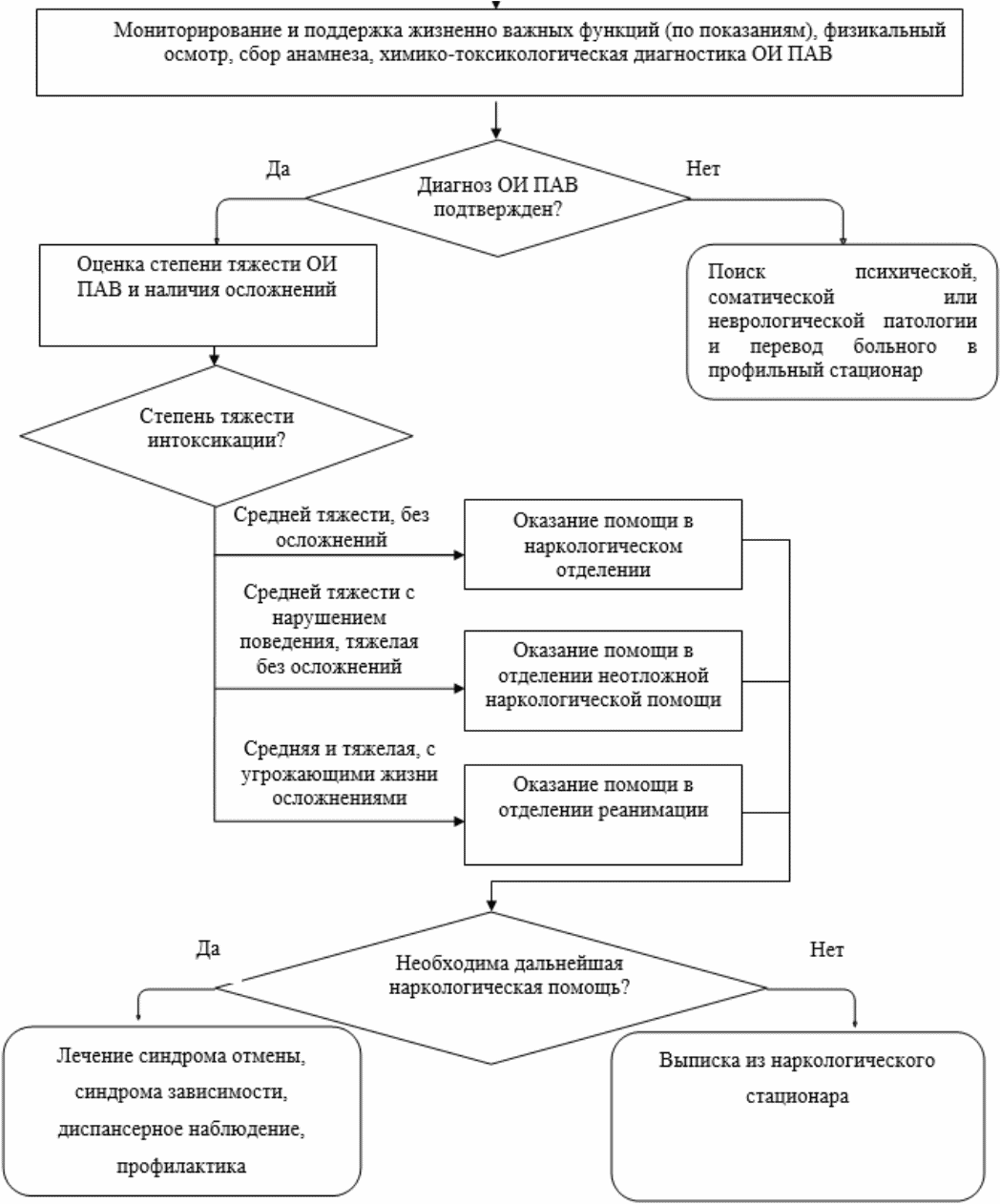
Приложение В
ИНФОРМАЦИЯ ДЛЯ ПАЦИЕНТА
Острая интоксикация психоактивными веществами (ПАВ) - это сравнительно кратковременное состояние, возникающее вслед за приемом ПАВ, которое характеризуется разнообразными психическими и поведенческими нарушениями, представляющее непосредственную угрозу здоровью и жизни самого больного и окружающих его людей, т.к. поведение и реакции под действием психоактивных веществ, грубо меняются и могут носить характер агрессии, направленной на себя и/или окружающих. Прием некоторых ПАВ может существенно нарушить работу жизненно важных органов - сердца, печени, почек и др.
В широком смысле слова, ПАВ можно назвать все химические соединения природного и искусственного происхождения, основным или побочным эффектом которых является воздействие на головной мозг с последующим изменением психического состояния. Если способность вещества изменять настроение, физическое состояние, самоощущение, восприятие окружающего, поведение и вызывать прочие психофизические эффекты оказывается субъективно приятна и желательна, то данное вещество, потенциально, может вызывать зависимость.
По эффекту действия, все ПАВ можно условно разделить на седативные, стимулирующие, галлюциногены и смешанного действия (с определенными оговорками, т.к. эффект зачастую зависит от способа введения, дозы, регулярности и длительности приема, окружающей обстановки, изначального настроя и состояния).
Седативные вещества или депрессанты (опиоиды, снотворные, успокаивающие препараты и т.д.) при поступлении в организм оказывают угнетающее воздействие на работу головного мозга, что влечет за собой сбой в работе многих органов и систем, деятельность которых регулируется ЦНС. Соответственно, тяжелая интоксикация приводит к угнетению сознания (вплоть до комы), нарушается деятельность дыхательного и сосудодвигательного центра, сердцебиение угнетается, дыхание становится редким и поверхностным, артериальное давление падает, нарастают явления сердечной и дыхательной недостаточности.
Стимуляторы (кокаин, амфетамин, метамфетамины ("соли", "кристаллы", "скорость" и т.д.) оказывают стимулирующее и возбуждающее действие на работу головного мозга и организм, в целом. Их эффект проявляется повышением активности, взбудораженностью, тахикардией с выраженными нарушениями сердечного ритма, повышением артериального давления, спазмом сосудов, тремором, а при нарастании интоксикации - ишемическими атаками, судорожными припадками, тяжелыми психозами, развитием острой сердечно-сосудистой недостаточности. Возбуждение, при этом, может сменяться оглушенностью, угнетением дыхания и комой.
Галлюциногенами называется большая группа ПАВ, кардинально изменяющих сознание, извращающих восприятие и самоощущение, что приводит к возникновению галлюцинаций (человек "видит" или "слышит" то, чего нет на самом деле), грубым расстройствам поведения. При этом он может представлять угрозу для себя и окружающих. Невозможность контроля за своими действиями, утрата связи с реальностью в интоксикации часто приводят к трагической развязке. Падение с высоты, тяжелые аварии, бытовые травмы, самоубийства, преступления под влиянием бредовых идей и галлюцинаций - не редкость.
Наиболее распространенными ПАВ в мире являются каннабиноиды - гашиш, анаша, марихуана и большая группа синтетических каннабиноидов (СК) - т.н. "спайсы", "миксы" и прочие курительные смеси, состоящие из измельченных частей различных растений, зачастую не обладающих самостоятельным психотропным эффектом. Они обрабатываются химическим составом, содержащим СК. В процессе курения препаратов, содержащих каннабиноиды, часто наблюдается переход от возбужденного состояния к расслабленному, а при приеме наркотика в высоких дозах могут возникнуть галлюцинации. Таким образом, картина опьянения каннабиноидами часто бывает непредсказуема. При интоксикации каннабиноидами нередки приступы тревоги, панического страха, полной дезориентировки, бреда. СК значительно токсичнее препаратов натуральной конопли - при интоксикации СК, на фоне выраженного возбуждения, могут возникнуть тяжелые психотические шизофреноподобные расстройства, судорожные припадки, нарушения сердечной деятельности, острая дыхательная и печеночно-почечная недостаточность, отек мозга.
Степень тяжести острой интоксикации зависит от типа ПАВ и находится в зависимости от его дозы, а также от индивидуальной переносимости, психического и физического состояния здоровья пациента. Легкая степень интоксикации ПАВ, как правило, не требует подключения активных лечебных мероприятий. При этом существует необходимость в постоянном наблюдении за состоянием пациента из-за возможного его ухудшения по мере нарастания степени тяжести интоксикации. Это может быть связано, например, с продолжающимся поступлением ПАВ из желудка и кишечника, рассасыванием раствора ПАВ после внутримышечной или подкожной инъекции, замедленным или отсроченным эффектом.
Тяжелая интоксикация ПАВ непосредственно угрожает жизни пациента и требует незамедлительного оказания интенсивной терапии.
При подозрении на острую интоксикацию ПАВ значительно облегчить диагностику могут иммунохроматографические экспресс-тесты на наличие таких веществ в моче или слюне.
При появлении признаков острой интоксикации ПАВ (нарушении сознания, поведения, сердечной деятельности и дыхания) необходимо немедленно вызвать скорую помощь. При острой интоксикации возбуждающими и галлюциногенными ПАВ необходимо постараться успокоить пациента, при отравлении седативными веществами - не давать ему уснуть. При сохраняющемся сознании пациента и достоверных сведениях о приеме ПАВ внутрь возможно оказание первой помощи на дому в виде промывания желудка. Для этого пациенту необходимо дать выпить 2 - 3 л холодной воды и вызвать у него рвоту путем раздражения гортани (т.н. "ресторанный" способ). После этого возможно применение адсорбирующих кишечных препаратов (энтеросорбентов): Кремния диоксид коллоидный, Полиметилсилоксана полигидрат и другие препараты на основе кремния. Препараты этой группы эффективно связывают все ПАВ, включая алкоголь и его суррогаты. Другие адсорбирующие кишечные препараты (активированный уголь, препараты на основе целлюлозы и др.) при алкогольных отравлениях неэффективны, но могут использоваться для лечения отравлений другими ПАВ.
Специализированную медицинскую помощь при острых интоксикациях ПАВ тяжелой степени необходимо оказывать в стационаре, такая помощь включает поддержание дыхания и сердечной деятельности, современные методы детоксикации, в том числе введение специфических антидотов (препаратов, блокирующих действие ПАВ), инфузионную терапию (введение внутривенно специальных растворов), при необходимости - реанимационные мероприятия.
Приложение Г1 - Г...
ШКАЛЫ ОЦЕНКИ, ВОПРОСНИКИ
Приложение Г1
РИЧМОНДСКАЯ ШКАЛА ОЦЕНКИ АЖИТАЦИИ И СЕДАЦИИ RASS
Ричмондская шкала оценки ажитации и седации The Richmond Agitation Scale (RASS)
Наиболее достоверный инструмент оценки ажитации и седации у взрослых пациентов.
Sessler C.N., Gosnell M.S., Grap M.J., Brophy G.M., O'Neal P.V., Keane K.A., Tesoro E.P., Elswick R.K. The Richmond Agitation-Sedation Scale: validity and reliability in adult intensive care unit patients. Am J Respir Crit Care Med. 2002; 166 (10): 1338 - 1344.
Проценко Д.Н. Международные рекомендации по лечению возбуждения и делирия у взрослых пациентов отделений реанимации и интенсивной терапии.//Медицинский алфавит. 2014. Т. 2., N 9. С. 27 - 30.
+4
Пациент агрессивен
Пациент агрессивен, возникают эпизоды выраженного психомоторного возбуждения, возможно нанесение физического ущерба медицинскому персоналу
+3
Выраженная ажитация
Пациент агрессивен, удаляет катетеры, зонды, дренажи, трубки
+2
Ажитация
Частая нецеленаправленная двигательная активность, и/или десинхронизация с аппаратом ИВЛ
+1
Беспокойство
Пациент беспокоен, иногда испуган, но неагрессивен, а двигательная активность не имеет деструктивной направленности
0
Спокойствие и внимательность
Бодрствует, спокоен, внимателен
-1
Сонливость
Не достаточно внимателен, пробуждается на оклик отсроченно: открывает глаза, фиксирует взор более 10 секунд
-2
Легкая седация
Пробудим на оклик (открывает глаза, но фиксирует взор менее 10 секунд)
-3
Умеренная седация
Двигательная активность или открывание глаз в ответ на оклик без фиксации взора
-4
Глубокая седация
Нет реакции на оклик, но двигательная активность или открывание глаз на проприоцептивные и ноцицептивные раздражители
-5
Отсутствие пробуждения
Нет реакции ни на оклик, ни на проприоцептивные и ноцицептивные раздражители
Процедура оценки по Шкале RASS:
Наблюдение за пациентом:
- Если он бодрствует, спокоен и внимателен? - 0 баллов;
- Есть ли у пациента, есть признаки поведения, характеризующееся беспокойством или волнением - оценка от +1 до +4 баллов с использованием критериев, перечисленных выше, в описании.
Если пациент сонлив, попросите его громким голосом, назвав по имени, открыть глаза и посмотреть на Вас. Повторите это несколько раз, если это необходимо. Попросите пациента задержать взгляд.
- Если с пациентом возможен зрительный контакт, который сохраняется в течение более 10 секунд - оценка -1 балл;
- Если с пациентом возможен зрительный контакт, но это не поддерживается в течение 10 секунд - оценка -2 балла
- Если пациент производит какое-либо движение в ответ на голос, за исключением зрительного контакта - оценка -3 балла;
- Пациент не реагирует на голос. Проведите физическую стимуляцию, путем встряхивания за плечо, и растирания грудины;
- Если пациент отвечает какими-либо движениями на физическую стимуляцию - оценка -4 балла;
- Если пациент не реагирует на голос или физическую стимуляцию - оценка -5 баллов.
