"Клинические рекомендации "Болезнь Гоше"
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РОССИЙСКОЙ ФЕДЕРАЦИИ
КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ
БОЛЕЗНЬ ГОШЕ
Кодирование по Международной статистической классификации болезней и проблем, связанных со здоровьем: E75.2
Год утверждения (частота пересмотра): 2024
Возрастная категория: Взрослые
Пересмотр не позднее: 2026
ID: 834
Разработчик клинической рекомендации
- Национальное гематологическое общество
- Российское общество детских онкологов и гематологов
- Общероссийская общественная организация содействия развитию лучевой диагностики и терапии "Российское общество рентгенологов и радиологов"
- Ассоциация травматологов-ортопедов России
- Некоммерческое Партнерство "Национальное общество по изучению болезни Паркинсона и расстройств движений"
Одобрено Научно-практическим Советом Минздрава РФ
Список сокращений
АЧТВ - активированное частичное тромбопластиновое время
БГ - болезнь Гоше
ЗФТ - заместительная ферментная терапия
КТ - компьютерная томография
МРТ - магнитно-резонансная томография
СРТ - субстратредуцирующая терапия
УЗИ - ультразвуковое исследование
АЛТ - аланинаминотрансфераза
АСТ - аспартатаминотрансфераза
Термины и определения
B-D-глюкоцереброзидаза (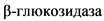 ) - лизосомный фермент, участвующий в деградации продуктов клеточного метаболизма
) - лизосомный фермент, участвующий в деградации продуктов клеточного метаболизма
Клетки Гоше - перегруженные липидами макрофаги, диаметр около 70 - 80 мкм, овальной или полигональной формы с бледной пенистой цитоплазмой.
Колбы Эрленмейера - колбообразная деформация дистальных отделов бедренных костей, выявляемая при рентгенографии
Энзимодиагностика - методы диагностики болезней, патологических состояний и процессов, основанные на определении активности энзимов (ферментов) в биологических жидкостях.
Заместительная ферментная терапия (enzyme replacement therapy) - метод лечения генетических заболеваний, являющихся результатом биохимической дисфункции вследствие снижения активности фермента.
Субстратредуцирующая терапия - это метод лечения лизосомных болезней накопления, направленный на подавление продукции субстрата - глюкоцереброзида (в случае болезни Гоше), откладывающегося в цитоплазме макрофагов.
1. Краткая информация по заболеванию или состоянию (группы заболеваний или состояний)
1.1 Определение заболевания или состояния (группы заболеваний или состояний)
Болезнь Гоше - наиболее частая форма из редких наследственных ферментопатий, объединенных в группу лизосомных болезней накопления
1.2 Этиология и патогенез заболевания или состояния (группы заболеваний или состояний)
В основе заболевания лежит наследственный дефицит активности 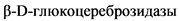 (
(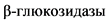 ) - лизосомного фермента, участвующего в деградации продуктов клеточного метаболизма [1 - 5]. Болезнь Гоше наследуется по аутосомно-рецессивному механизму. В основе заболевания лежат мутации гена
) - лизосомного фермента, участвующего в деградации продуктов клеточного метаболизма [1 - 5]. Болезнь Гоше наследуется по аутосомно-рецессивному механизму. В основе заболевания лежат мутации гена 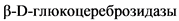 , в хромосомной области 1q22 [3, 4]. Присутствие биаллельных патогенных вариантов гена GBA сопровождается снижением каталитической активности глюкоцереброзидазы, что приводит к накоплению в лизосомах макрофагов неутилизированных липидов и образованию характерных клеток накопления (клеток Гоше) - перегруженных липидами макрофагов. Следствием данного метаболического дефекта являются:
, в хромосомной области 1q22 [3, 4]. Присутствие биаллельных патогенных вариантов гена GBA сопровождается снижением каталитической активности глюкоцереброзидазы, что приводит к накоплению в лизосомах макрофагов неутилизированных липидов и образованию характерных клеток накопления (клеток Гоше) - перегруженных липидами макрофагов. Следствием данного метаболического дефекта являются:
1. Хроническая активация макрофагальной системы;
2. Аутокринная стимуляция моноцитопоэза и увеличение абсолютного количества макрофагов в местах "физиологического дома": селезенка, печень, костный мозг, следствием чего являются спленомегалия, гепатомегалия, инфильтрация костного мозга;
Нарушение регуляторных функций макрофагов, что, предположительно, лежит
1.3 Эпидемиология заболевания или состояния (группы заболеваний или состояний)
Болезнь Гоше встречается с частотой от 1:40 000 до 1:100 000 у представителей всех этнических групп; в популяции евреев-ашкенази частота заболевания достигает 1:45 [7]. Распространенность болезни Гоше среди взрослого населения России в 2019 году составила 1:360 000 [8], распространенность заболевания среди детского населения в 2015 году составила 0,32:100 000 детского населения [9].
1.4 Особенности кодирования заболевания или состояния (группы заболеваний или состояний) по Международной статистической классификации болезней и проблем, связанных со здоровьем
Рубрика E75.2 - Другие сфинголипидозы.
1.5 Классификация заболевания или состояния (группы заболеваний или состояний)
В соответствии с наличием или отсутствием поражения ЦНС и его особенностями выделяют три типа болезни Гоше:
- тип I - без неврологических проявлений, наиболее частый вариант заболевания, наблюдается у 94% пациентов с БГ [10];
- тип II (острый нейронопатический) - встречается у детей раннего возраста, отличается прогрессирующим течением и тяжелым поражением ЦНС, ведущим к летальному исходу (больные редко доживают до возраста 2 лет);
- тип III (хронический нейронопатический) - объединяет более разнородную группу пациентов, у которых неврологические осложнения могут проявляться как в раннем, так и в подростковом возрасте.
Тип I является наиболее частым клиническим вариантом БГ и встречается как у детей, так и у взрослых. Средний возраст больных в момент манифестации заболевания составляет от 30 до 40 лет. Спектр клинических проявлений очень широкий: на одном конце - "бессимптомные" пациенты (10 - 25%), на другом - больные с тяжелым течением: массивной гепато- и спленомегалией, глубокой анемией и тромбоцитопенией, выраженным истощением и тяжелыми, угрожающими жизни осложнениями (геморрагии, инфаркты селезенки, деструкция костей). В промежутке между этими полярными клиническими группами находятся больные с умеренной гепатоспленомегалией и почти нормальным составом крови, с поражением костей или без него. У детей наблюдается отставание в физическом и половом развитии; характерна своеобразная гиперпигментация кожных покровов в области коленных и локтевых суставов [7].
При болезни Гоше II типа основные симптомы появляются в первые 6 месяцев жизни. На ранних стадиях заболевания отмечаются мышечная гипотония, задержка и регресс психомоторного развития. По мере прогрессирования болезни появляются спастичность с характерной ретракцией шеи и сгибанием конечностей, глазодвигательные нарушения с развитием сходящегося косоглазия, ларингоспазм и дисфагия. Характерны бульбарные нарушения с частыми аспирациями, приводящие к смерти больного от апноэ, аспирационной пневмонии или дисфункции дыхательного центра головного мозга. На поздних стадиях развиваются тонико-клонические судорожные приступы, резистентные к терапии противоэпилептическими препаратами [11 - 13]. Заболевание приводит к летальному исходу на первом-втором году жизни ребенка.
При болезни Гоше III типа неврологические симптомы возникают позднее, как правило, в возрасте 6 - 15 лет. Характерным симптомом служит парез мышц, иннервируемых глазодвигательным нервом. Могут наблюдаться миоклонические и генерализованные тонико-клонические судороги, появляются и прогрессируют экстрапирамидная ригидность, снижение интеллекта, тризм, лицевые гримасы, дисфагия, ларингоспазм. Степень интеллектуальных нарушений варьирует от незначительных изменений личности до тяжелой деменции. Могут наблюдаться мозжечковые нарушения, расстройства речи и письма, поведенческие изменения, эпизоды психоза. В большинстве случаев течение заболевания - медленно прогрессирующее. Летальный исход наступает вследствие тяжелого поражения легких и печени. Продолжительность жизни пациентов с БГ III типа может достигать 12 - 17 лет, в единичных случаях - 30 - 40 лет.
1.6 Клиническая картина заболевания или состояния (группы заболеваний или состояний)
Основные клинические проявления БГ включают спленомегалию, гепатомегалию, цитопению и поражение костей.
Спленомегалия - селезенка может быть увеличена в 5 - 80 раз по сравнению с нормой. По мере прогрессирования спленомегалии в селезенке могут развиваться инфаркты, которые, как правило, не имеют клинических проявлений [14 - 16].
Гепатомегалия - размеры печени обычно увеличиваются в 2 - 4 раза. При УЗИ могут выявляться очаговые поражения печени, которые, предположительно, являются следствием ишемии и фиброза. Функция печени, как правило, не страдает, однако у 30 - 50% больных отмечается небольшое повышение активности сывороточных аминотрансфераз, обычно не более чем в 2 раза, изредка - в 7 - 8 раз [4, 14, 15].
Цитопенический синдром - наиболее ранним и характерным проявлением служит тромбоцитопения со спонтанным геморрагическим синдромом в виде подкожных гематом, кровоточивости слизистых оболочек или длительными кровотечениями после малых оперативных вмешательств. В дальнейшем развиваются анемия и лейкопения с относительным лимфоцитозом и абсолютной нейтропенией, однако очевидного повышения частоты инфекционных заболеваний у пациентов не наблюдается [4, 14, 15, 17].
Поражение костей варьирует от бессимптомной остеопении и колбообразной деформации дистальных отделов бедренных костей (колбы Эрленмейера) до тяжелейшего остеопороза и ишемических (аваскулярных) некрозов с развитием вторичных остеоартрозов. Поражение костно-суставной системы может проявляться острыми или хроническими болями, патологическими переломами и развитием необратимых ортопедических дефектов, требующих оперативного лечения (эндопротезирования суставов). Для детей и молодых взрослых характерно развитие, так называемых, костных кризов - эпизодов сильнейших оссалгий, сопровождающихся лихорадкой и местными островоспалительными симптомами (отек, покраснение), симулирующими картину остеомиелита. Фактором риска развития костных кризов и тяжелого поражения костно-суставной системы является спленэктомия, предрасполагающая к развитию гиперкоагуляционного синдрома и ишемическому поражению костей (остеонекрозы), лежащему в основе костных кризов [4, 18, 19]. Поражение костно-суставной системы, как правило, является основной клинической проблемой при БГ I типа, определяет тяжесть течения заболевания и качество жизни пациентов [15, 20]. У пациентов БГ III типа костная патология проявляется в виде деформаций грудной клетки и выраженного кифосколиоза с наличием или отсутствием костных болей и костных кризов [21 - 23].
Симптомы поражения ЦНС наблюдаются только при нейронопатических типах БГ у детей (типы II и III) и могут включать глазодвигательную апраксию или сходящееся косоглазие, атаксию, нарушения чувствительности и прогрессирующую потерю интеллекта, миоклонические и генерализованные тонико-клонические судороги, экстрапирамидную ригидность, снижение интеллекта, тризм, лицевые гримасы, дисфагию, ларингоспазм. Степень интеллектуальных нарушений варьирует от незначительных изменений личности до тяжелой деменции, поведенческие изменения, эпизоды психоза [4, 15].
Поражение легких встречается у 1 - 2% пациентов, при БГ I типа при длительном отсутствии специфического лечения, преимущественно, у перенесших спленэктомию, при БГ II и III типов вне зависимости от размеров селезенки в дебюте заболевания, и проявляется как интерстициальное поражение легких или поражение легочных сосудов с развитием симптомов легочной гипертензии [4, 15].
2. Диагностика заболевания или состояния (группы заболеваний или состояний) медицинские показания и противопоказания к применению методов диагностики
Предварительный диагноз болезни Гоше устанавливается на основании характерной клинической картины (спленомегалия и/или гепатомегалия, 1 - 3 ростковая цитопения, признаки вовлечения костно-суставной системы, см. раздел 1.6) и обнаружения многочисленных клеток Гоше в цитологических и/или гистологических препаратах костного мозга. Окончательный диагноз БГ верифицируется результатами энзимодиагностики - исследования бета-глюкоцереброзидазы клеток крови и результатами молекулярно-генетического исследования (Комплекс исследований для диагностики болезни Гоше), выявляющего биаллельную мутацию гена глюкоцереброзидазы (GBA) [4, 15].
2.1 Жалобы и анамнез
- Рекомендуется при сборе анамнеза и жалоб у всех пациентов с подозрением на болезнь Гоше обратить внимание на наличие и выраженность наиболее распространенных проявлений заболевания с целью диагностики, дифференциальной диагностики и определения степени тяжести заболевания [7, 24 - 29]:
- семейный анамнез (наличие установленного диагноза болезни Гоше или характерных симптомов заболевания у родственников), национальность (распространенность болезни Гоше выше в популяции евреев ашкенази);
- симптомы астении: слабость, утомляемость, низкая переносимость физической нагрузки;
- симптомы, ассоциированные с наличием тромбоцитопении и/или коагулопатии: спонтанный кожно-слизистый геморрагический синдром, кровотечения после хирургических или стоматологических вмешательств;
- симптомы, ассоциированные с наличием гепатоспленомегалии: жалобы на увеличение живота в объеме, тяжесть в животе;
- симптомы, ассоциированные с поражением костно-суставной системы: сведения о костных кризах в анамнезе, наличии патологических переломов, болевого синдрома в костях и суставах, нарушения походки;
- симптомы, ассоциированные с наличием легочной гипертензии (у больных, перенесших спленэктомию): одышка, утомляемость при физической нагрузке, дискомфорт в грудной клетке, синкопальные состояния;
- данные о спленэктомии в анамнезе;
- симптомы, ассоциированные с поражением нервной системы (у взрослых пациентов при болезни Гоше III типа): глазодвигательная апраксия, сходящееся косоглазие, миоклонические и генерализованные тонико-клонические судороги, экстрапирамидная ригидность.
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 4)
2.2 Физикальное обследование
- Рекомендуется при физикальном исследовании у всех пациентов с подозрением на болезнь Гоше оценить следующие факторы с целью диагностики, дифференциальной диагностики и определения степени тяжести заболевания [7, 24 - 29]:
- состояние питания: индекс массы тела (для пациентов с БГ характерен дефицит массы тела);
- наличие бледности кожных покровов, спонтанного кожно-слизистого геморрагического синдрома;
- наличие и степень увеличения размеров селезенки и печени, наличие рубца после спленэктомии;
- поражение костно-суставной системы: нарушение формы костей, длины конечностей, подвижности суставов, наличие местных симптомов воспаления (при подозрении на костный криз);
- клинические и аускультативные признаки легочной гипертензии: акроцианоз, изменение пальцев рук по типу "барабанных палочек" и ногтевых пластин по типу "часовых стекол", набухание яремной вены, акцент и расщепление II тона сердца над легочной артерией, шум трикуспидальной недостаточности.
- признаки вовлечения нервной системы: глазодвигательная апраксия, сходящееся косоглазие, экстрапирамидная ригидность (при подозрении на болезнь Гоше III типа).
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 4)
2.3 Лабораторные диагностические исследования
- Рекомендуется всем пациентам с подозрением на БГ для верификации диагноза проведение:
- энзимодиагностики - исследование бета-глюкоцереброзидазы клеток крови [4, 19];
- молекулярно-генетической диагностики болезни Гоше - поиск мутаций в гене GBA (Комплекс исследований для диагностики болезни Гоше) [4, 15].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 4)
Комментарии: исследование бета-глюкоцереброзидазы клеток крови - диагноз БГ подтверждается при снижении активности фермента ниже референсных значений. Степень снижения активности фермента не коррелирует с тяжестью клинических проявлений и течением заболевания.
Молекулярно-генетическая диагностика болезни Гоше (комплекс исследований для диагностики болезни Гоше) позволяет верифицировать диагноз БГ в случае выявления биаллельных патогенных вариантов гена GBA.
Цитологическое исследование мазка костного мозга (миелограмма) и/или цитологическое исследование отпечатков трепанобиоптата костного мозга позволяет выявить патогномоничные для болезни Гоше многочисленные макрофаги, перегруженные липидами - клетки Гоше. Однако наличие или отсутствие клеток Гоше в препаратах костного мозга не является критерием подтверждения или исключения диагноза болезни Гоше. Изредка единичные клетки с аналогичной морфологией (псевдо-Гоше клетки) встречаются при других заболеваниях, сопровождающихся повышенной деструкцией клеток, например, при хроническом миелолейкозе и лимфопролиферативных заболеваниях и отражают перегрузку макрофагальной системы продуктами деградации клеток лейкемического клона. Вместе с тем, отсутствие клеток Гоше в препаратах костного мозга может отражать технические особенности приготовления мазка: клетки Гоше легко разрушаются и/или присутствуют на периферии мазка - в зонах, обычно не подвергающихся просмотру.
У взрослых пациентов с подозрением на БГ цитологическое исследование мазка костного мозга (миелограмма) и/или цитологическое исследование отпечатков трепанобиоптата костного мозга проводятся, как правило, до энзимодиагностики (исследования бета-глюкоцереброзидазы клеток крови) поскольку имеет целью исключить диагноз гемобластоза или неопухолевых заболеваний системы крови, характеризующихся сходной клинической симптоматикой (гепатоспленомегалия и цитопения) и встречающихся в общей популяции населения гораздо чаще, чем БГ. У детей, напротив, болезненное исследование костного мозга целесообразно проводить только после получения результатов энзимодиагностики, выявивших нормальную активность глюкоцереброзидазы и, таким образом, исключивших диагноз БГ, частота которой в детской популяции выше, чем частота гемобластозов [30].
- Рекомендуется: проведение всем пациентам с впервые установленным диагнозом БГ для определения степени тяжести БГ и выявления сопутствующей патологии, влияющей на характер клинических проявлений и тяжесть течения БГ, следующих рутинных исследований:
- общий (клинический) анализ крови, развернутый [15, 16, 31];
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 3)
- общий (клинический) анализ мочи [32 - 35];
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 3)
- анализ крови биохимический общетерапевтический:
- исследование уровня общего билирубина в крови, исследование уровня билирубина связанного (конъюгированного) в крови, исследование уровня билирубина свободного (неконъюгированного), определение активности гамма-глютамилтрансферазы в крови, определение активности щелочной фосфатазы в крови с целью исключения синдрома холестаза на фоне специфической инфильтрации печени при болезни Гоше [36]
- определение активности аспартатаминотрансферазы в крови, определение активности аланинаминотрансферазы в крови, определение активности лактатдегидрогеназы в крови для исключения цитолитического синдрома на фоне специфической инфильтрации печени при болезни Гоше [36, 37];
- исследование уровня общего белка в крови, исследование уровня альбумина в крови, определение альбумин/глобулинового соотношения в крови с целью исключения нарушения белково-синтетической функции печени на фоне специфической инфильтрации при болезни Гоше [36];
- исследование уровня холестерина в крови, исследование уровня триглицеридов в крови, исследование уровня холестерина липопротеинов низкой плотности в крови, исследование уровня холестерина липопротеинов высокой плотности в крови с целью исключения нарушения липидного обмена, как отражения активности болезни Гоше [38 - 41];
- исследование уровня глюкозы в крови c целью исключения инсулинорезистентности и сахарного диабета [41]
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 4)
- исследование уровня железа сыворотки крови, исследование железосвязывающей способности сыворотки, исследование уровня ферритина в крови, исследование уровня трансферрина сыворотки крови, исследование насыщения трансферрина железом с целью выявления характерных для болезни Гоше изменений метаболизма железа, ассоциированных с активностью заболевания [42, 43];
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 3)
- определение уровня витамина B12 (цианокобаламин) в крови, исследование уровня фолиевой кислоты в сыворотке крови с целью исключения влияние дефицитного состояния на степень цитопении у пациентов с болезнью Гоше [44, 45];
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
- коагулограмма (ориентировочное исследование системы гемостаза): активированное частичное тромбопластиновое время, определение протромбинового (тромбопластинового) времени в крови или в плазме, исследование уровня фибриногена в крови, исследование агрегации тромбоцитов) для исключения сопутствующей коагулопатиии и тромбоцитопатии [46 - 49];
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 4)
- определение антител классов M, G (IgM, IgG) к вирусу иммунодефицита человека ВИЧ-1 (Human immunodeficiency virus HIV 1) в крови с целью дифференциальной диагностики - для исключения цитопении и/или спленомегалии обусловленной ВИЧ инфекцией [50];
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 4)
- определение антител классов M, G (IgM, IgG) к вирусу иммунодефицита человека ВИЧ-2 (Human immunodeficiency virus HIV 2) в крови с целью дифференциальной диагностики - для исключения цитопении и/или спленомегалии обусловленной ВИЧ инфекцией [51, 52];
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 4)
- определение антигена (HbsAg) вируса гепатита B (Hepatitis B virus) в крови, определение антител к вирусу гепатита C (Hepatitis C virus) в крови с целью дифференциальной диагностики - для исключения цитопении, обусловленной вирусным гепатитом [53, 54];
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 4)
- определение антител к бледной трепонеме (Treponema pallidum) в нетрепонемных тестах (RPR, РМП) (качественное и полуколичественное исследование) в сыворотке крови с целью дифференциальной диагностики - для исключения цитопении, спленомегалии и поражения костей склелета, обусловленных сифилисом [55];
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
- Исследование уровня иммуноглобулинов в крови. Исследование уровня иммуноглобулина A в крови. Исследование уровня иммуноглобулина M в крови. Исследование уровня иммуноглобулина G в крови. Исследование уровня парапротеинов в крови [56].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 3)
2.4 Инструментальные диагностические исследования
- Рекомендуется: всем пациентам с БГ для определения степени тяжести заболевания и выявления сопутствующей патологии, влияющей на характер клинических проявлений и тяжесть течения БГ, проведение следующих инструментальных исследований:
- ультразвуковое исследование органов брюшной полости (комплексное) с определением исходных размеров и структуры печени и селезенки, ультразвуковое исследование почек [57, 58];
- рентгенография или компьютерная томография бедренных костей с захватом коленных и тазобедренных суставов (согласно номенклатуре медицинских услуг: рентгенография бедренной кости (с двух сторон), рентгенография коленного сустава (с двух сторон), рентгенография тазобедренного сустава (с двух сторон) - с целью сокращения лучевой нагрузки необходимо выполнять в рамках одного исследования, компьютерная томография костей (бедренные кости с двух сторон), компьютерная томография сустава (бедренные и коленные суставы с двух сторон) - с целью сокращения лучевой нагрузки необходимо выполнять в рамках одного исследования [59 - 61];
- магнитно-резонансная томография бедренных костей с захватом коленных и тазобедренных суставов (согласно номенклатуре медицинских услуг: магнитно-резонансная томография костной ткани (одна область) - бедренные кости, магнитно-резонансная томография суставов (один сустав) - коленные и тазобедренные суставы) [58, 60 - 62];
- магнитно-резонансная томография органов брюшной полости или компьютерная томография органов брюшной полости с определением объемов органов [58, 62]
- регистрация электрокардиограммы [63, 64].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
2.5 Иные диагностические исследования
- Рекомендуется пациентам по показаниям проведение дополнительных исследований для определения сопутствующей патологии, которые включают:
- Эхокардиография - у пациентов, перенесших спленэктомию, и при подозрении на БГ III типа [65].
- Эзофагогастродуоденоскопия - при наличии диспепсии, болей в животе или признаков портальной гипертензии [66, 67].
- Рентгенография пораженной части костного скелета и/или компьютерная томография костей (пораженная область скелета) при наличии болей или опорно-двигательных нарушений в этих отделах [68].
- Рентгенденситометрия поясничного отдела позвоночника и проксимального отдела бедренной кости - обязательные исследования при наличии патологических переломов костей в анамнезе [69].
- Компьютерная томография органов грудной полости - для исключения очагово-инфильтративных изменений бронхолегочной системы [70].
Для эхокардиографии, рентгенографии, компьютерной томографии - Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
Для эзофагогастродуоденоскопии - Уровень убедительности рекомендаций C (уровень достоверности доказательств - 4
Комментарии: в качестве дополнительного маркера активности БГ используется гликозилсфингозин (lyso-Gb1) - биомаркер, представляющий собой деацилированную форму глюкозилцерамида. Концентрация lyso-Gb1 в плазме пациентов с болезнью Гоше коррелирует с клиническими показателями тяжести заболевания, объемом селезенки и печени, фактом спленэктомии (выше у спленэктомированных больных), наличием неврологических проявлений (значительно выше у пациентов с нейронопатическими формами). Концентрация lyso-Gb1, как правило, снижается в ответ на проведение патогенетической терапии и, обычно, достигает плато через 3 - 4 года лечения. В отличии от хитотриозидазы и хемокина CLL18, гликозилсфингозин характеризуется 100% чувствительностью и специфичностью в отношении болезни Гоше, повышение его концентрации выше отрезной точки не описано при других заболеваниях, в том числе из группы лизосомных болезней накопления. Значение концентрации гликозилсфингозина может использоваться в качестве дополнительного показателя в индивидуальной программе комплексной оценки активности болезни Гоше, особенно у спленэктомированных пациентов [71 - 74].
Консультации специалистов
- Рекомендуется: всем пациентам с впервые установленным диагнозом БГ проведение консультаций специалистов для диагностики возможной сопутствующей патологии, влияющей на характер клинических проявлений и тяжесть течения БГ: врача-гематолога и врача-гастроэнтеролога (при цитопеническом, геморрагическом и гепатолиенальном синдромах); врача-травматолога-ортопеда и врача-ревматолога (при наличии симптомов поражения костно-суставной системы - оссалгии, артралгии, костные кризы, рентгенологические изменения костей); врача-невролога и врача-офтальмолога (для уточнения типа болезни Гоше, при наличии неврологической симптоматики и специфических мутаций/генотипов, а также в связи с повышенной частотой развития болезни Паркинсона у пациентов с БГ); врача-генетика (при подозрении на другую наследственную патологию и для медико-генетического консультирования семьи); врача-оториноларинголога (при частых носовых кровотечениях); врача-эндокринолога (при задержке физического и полового развития) [50, 63, 64, 75 - 84].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 4)
3. Лечение, включая медикаментозную и немедикаментозную терапии, диетотерапию, обезболивание, медицинские показания и противопоказания к применению методов лечения
Болезнь Гоше - первая наследственная ферментопатия, для которой была разработана высокоэффективная ЗФТ [4, 20, 48]. К настоящему времени мировой опыт лечения болезни Гоше ферментными препаратами составляет около 30 лет, ЗФТ является "золотым стандартом" лечения данного заболевания. Многолетний зарубежный и отечественный опыт применения ЗФТ при БГ позволяет говорить о ее исключительной эффективности и высокой безопасности. В 2013 г. был опубликован анализ эффективности ЗФТ, который включил более 750 пациентов, получавших терапию имиглюцеразой** в течение 10 лет. Было показано, что подавляющее большинство пациентов достигают целей лечения БГ: у 90% больных нормализуется концентрация гемоглобина; более 90% пациентов, имеющих исходную глубокую тромбоцитопению, демонстрируют значительное повышение количества тромбоцитов (количество тромбоцитов < 60 x 109/л через 10 лет терапии зарегистрировано только у 1% больных); у 97% пациентов регистрируется уменьшение размеров селезенки (в среднем в 4 раза) [85].
В Российской Федерации ЗФТ предоставляется пациентам с болезнью Гоше в рамках государственной программы "7 - 14 высокозатратных нозологий" с 2007 г.
При оценке эффективности патогенетической терапии ориентируются на цели лечения болезни БГ, которые включают [86]:
- стабильное повышение концентрации гемоглобина (> 120 г/л у мужчин, > 110 г/л у женщин);
- повышение количества тромбоцитов (до нормальных значений у спленэктомированных больных и до количества, достаточного для профилактики геморрагического синдрома, у неспленэктомированных больных);
- уменьшение размеров селезенки до объема, не превышающего 8 норм; уменьшение размеров печени на 30 - 40% от исходного;
- прекращение болей в костях, предупреждение развития остеонекрозов и повышение минеральной плотности костей;
Согласно данным международного регистра болезни Гоше (ICGG), через 4 года ЗФТ 41% пациентов достигают всех целей лечения болезни Гоше и 77% пациентов - всех целей, за исключением одной (чаще, размеров селезенки) [87].
Показаниями к началу заместительной ферментной терапии у взрослых пациентов служат:
- клинически значимая, стойкая цитопения; при этом требуют исключения цитопении, обусловленные другими заболеваниями, например, тромбоцитопения, ассоциированная с хроническими вирусными инфекциями и/или циррозом печени, анемии, обусловленные дефицитом витамина B12 и фолиевой кислоты;
- клинические и радиологические признаки поражения костей; жалобы на оссалгии и/или артралгии должны быть подтверждены радиологической и/или МРТ-картиной, типичной для БГ (инфильтрация костного мозга, некрозы, патологические переломы); колбы Эрленмейера не являются основанием для назначения заместительной ферментной терапии;
- клинически значимая спленомегалия и/или гепатомегалия (у спленэктомированных пациентов);
- симптомы поражения легких и других жизненно важных органов в отсутствии других очевидных причин их поражения [10, 14].
В РФ зарегистрированы 4 ферментных препарата для терапии болезни Гоше:
- 2 ферментных препарата имиглюцеразы** - синтезируются клеточной линией, полученной из яичников китайских хомяков (производства Джензайм, компания Санофи, США, и АО "ГЕНЕРИУМ", РФ);
- велаглюцераза альфа** - производится клеточной линией HT-1080 фибробластов человека.
- талиглюцераза альфа** - синтезируется генетически модифицированными растительными клетками.
3.1 Консервативное лечение
- Рекомендуется всем пациентам, при наличии показаний (клинически значимая, стойкая цитопения; клинические и радиологические признаки поражения костей; клинически значимая спленомегалия и/или гепатомегалия; симптомы поражения легких и других жизненно важных органов, обусловленные болезнью Гоше), пожизненная заместительная ферментная терапия ферментными препаратами (A16AB по АТХ-классификации) - аналогами глюкоцереброзидазы человека (имиглюцераза**, велаглюцераза альфа**, талиглюцераза альфа**) [31, 88].
Уровень убедительности рекомендаций A (уровень достоверности доказательств - 1)
Комментарии: имиглюцераза**, велаглюцераза альфа** и талиглюцераза альфа** предоставляются пациентам в рамках государственной программы "14 высокозатратных нозологий". Форма выпуска лекарственных препаратов имиглюцеразы** и велаглюцеразы альфа** - флаконы по 400 Ед, талиглюцеразы альфа - 200 Ед. Путь и частота введения - внутривенное введение лекарственных препаратов каждые 2 недели (2 раза в месяц). Содержимое каждого флакона растворяют водой для инъекций и аккуратно перемешивают, не допуская образования пузырьков. Весь приготовленный раствор собирают в одном флаконе и разводят 0,9% раствором натрия хлорида** для внутривенных инъекций до общего объема 100 - 200 мл. Внутривенное введение лекарственных препаратов проводят в течение 1 - 2 часов. Не следует вводить препарат одновременно с другими лекарственными средствами. Лечение характеризуется отличной переносимостью и высокой клинической эффективностью у пациентов с болезнью Гоше 1 и 3 типов.
Стартовая доза ферментных препаратов является предметом дискуссии и в разных странах варьирует от 10 до 60 Ед/кг массы тела с частотой введения - каждые 2 недели (2 раза в месяц). При определении дозы учитывают возраст пациента, характер и тяжесть клинических проявлений, прогноз течения болезни, наличие осложнений, сопутствующих заболеваний. В странах, предоставляющих ЗФТ в рамках государственной программы бесплатно, существуют экспертные советы по болезни Гоше, в функции которых входит назначение и мониторинг эффективности ЗФТ.
- Рекомендуется взрослым пациентам с тяжелыми проявлениями болезни Гоше I типа назначение начальной дозы имиглюцеразы**/велаглюцеразы альфа**/#талиглюцеразы альфа**, составляющей 30 Ед/кг массы тела x 2 раза в месяц [31, 89 - 91].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 3)
Комментарии: в отдельных случаях (тяжелый остеопороз с повторными патологическими переломами трубчатых костей; поражение легких с развитием легочной гипертензии или гепатопульмонарного синдрома) стартовая доза ферментных препаратов у взрослых пациентов может повышаться до 60 Ед/кг на одно введение, однако решение об этом принимает Экспертный совет, созданный 01.04.2009 г. при поддержке Министерства Здравоохранения Российской Федерации.
Решение о модификации дозы (повышение или снижение) или о смене препарата (неэффективность или непереносимость) пациентам любого возраста, получающим ЗФТ, принимается Экспертным советом, созданным 01.04.2009 г. при поддержке Министерства Здравоохранения Российской Федерации.
- Рекомендуется взрослым пациентам с болезнью Гоше I типа, достигшим целей лечения, переход на поддерживающую дозу ферментных препаратов в виде внутривенных инфузий (#имиглюцераза**, #велаглюцераза альфа**, #талиглюцераза альфа**): 15 Ед/кг x 2 раза в месяц или на поддерживающий режим заместительной ферментной терапии (#имиглюцераза**, #велаглюцераза альфа**): 15 - 20 Ед/кг x 1 раз в месяц [92 - 95].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 3)
Комментарии: режим и доза поддерживающей терапии определяется индивидуально на основании анализа совокупности клинических (исходная тяжесть БГ, достижение целей лечения, наличие и характер сопутствующих заболеваний) и социальных факторов (возраст, трудовая деятельность, приверженность к лечению и др.). Эффективность и безопасность поддерживающего режима заместительной ферментной терапии показаны в рамках протокола клинической апробации (N 18-1, 2015 г.): увеличение интервалов между инфузиями ферментных препаратов до 4 недель у пациентов, достигших целей лечения, не привело к клинически значимому ухудшению лабораторных и инструментальных показателей, ассоциированных с активностью БГ, на протяжении последующих 12 - 36 месяцев наблюдения [92].
- Рекомендуется взрослым пациентам с легкой и умеренно тяжелой формой БГ, как альтернативный способ лечения - субстратредуцирующая терапия (СРТ), направленная на подавление продукции субстрата - глюкоцереброзида, откладывающегося в цитоплазме макрофагов [96 - 99].
Уровень убедительности рекомендаций A (уровень достоверности доказательств - 2)
Комментарии: преимуществом СРТ является прием таблетированных препаратов внутрь, вместо в/в инфузий ферментных препаратов при ЗФТ. С 2006 по 2015 гг. прошли клинические исследования (2 - 3 фазы) нового лекарственного препарата СРТ - элиглустата, которые показали его высокую эффективность, хорошую переносимость и долгосрочную (8 лет) безопасность применения, сопоставимые с таковыми при ЗФТ.
В 2014 - 2015 гг. элиглустат был зарегистрирован в США и ЕС как препарат первой линии для лечения взрослых пациентов с болезнью Гоше I типа. В 2016 г. элиглустат был зарегистрирован в РФ. НМИЦ гематологии располагает 15-летним опытом применения элиглустата у пациентов со среднетяжелой и тяжелой формой болезни Гоше без клинически значимой сопутствующей патологии, в том числе патологии сердца. По нашим наблюдениям, элиглустат является эффективным, хорошо переносимым и безопасным методом лечения болезни Гоше I типа у взрослых.
3.2 Хирургическое лечение
- Рекомендуется пациентам проведение хирургического ортопедического лечения при наличии необратимых поражений и хронических инфекций костно-суставной системы [100 - 103].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 4)
Комментарии: Показания к проведению хирургического ортопедического лечения определяются врачами-травматологами-ортопедами, имеющими опыт наблюдения и лечения пациентов с БГ, при участии врачей-гематологов, врачей-радиологов и, при необходимости, других специалистов, участвующих в ведении данного пациента. Плановые ортопедические операции целесообразно проводить в медицинских учреждениях, специализирующихся на диагностике и лечение орфанных заболеваний, располагающих опытом хирургического лечения пациентов с болезнью Гоше и возможностями заместительной терапии компонентами крови в случае развития геморрагических осложнений.
- Не рекомендуется пациентам с БГ проведение спленэктомии [19, 31].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
Комментарии: при установленном диагнозе БГ проведение спленэктомии возможно только по абсолютным показаниям (например, травматический разрыв селезенки). При необходимости проведения лечебно-диагностической спленэктомии у пациентов молодого возраста с неясной спленомегалией и цитопенией, целесообразно предварительно провести энзимодиагностику для исключения БГ.
4. Медицинская реабилитация и санаторно-курортное лечение, медицинские показания и противопоказания к применению методов медицинской реабилитации, в том числе основанных на использовании природных лечебных факторов
- Рекомендуется пациентам с БГ с поражением костно-суставной системы и/или после эндопротезирования суставов реабилитация в санаториях ортопедического профиля: услуги по медицинской реабилитации пациента с заболеваниями опорно-двигательной системы, лечебная физкультура при заболеваниях и травмах суставов [104 - 106].
Уровень убедительности рекомендаций B (уровень достоверности доказательств - 3)
5. Профилактика и диспансерное наблюдение, медицинские показания и противопоказания к применению методов профилактики
Профилактики БГ, как наследственного метаболического заболевания, не существует.
Рекомендуется проведение пациентам с БГ:
1. Медико-генетическое консультирование семей с детьми, страдающими болезнью Гоше, и взрослых пациентов с БГ при планировании семьи и рождения детей [107]
2. Комплексное исследование для пренатальной диагностики нарушений развития ребенка (внутриутробно) с целью своевременного решения вопроса и прерывании беременности у женщин, имевших ранее детей с БГ II - III типов [108].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 4)
Мониторинг течения болезни Гоше и оценка эффективности ЗФТ
- Рекомендуется всем пациентам с БГ динамическое наблюдение, включающее периодические осмотры специалистов, лабораторные (общий (клинический) анализ крови развернутый, исследование уровня общего билирубина в крови, исследование уровня билирубина связанного (конъюгированного) в крови, исследование уровня билирубина свободного (неконъюгированного), определение активности гамма-глютамилтрансферазы в крови, определение активности щелочной фосфатазы в крови, определение активности аспартатаминотрансферазы в крови, определение активности аланинаминотрансферазы в крови, определение активности лактатдегидрогеназы в крови, исследование уровня общего белка в крови, исследование уровня альбумина в крови, определение альбумин/глобулинового соотношения в крови, исследование уровня холестерина в крови, исследование уровня триглицеридов в крови, исследование уровня холестерина липопротеинов низкой плотности в крови, исследование уровня холестерина липопротеинов высокой плотности в крови, исследование уровня глюкозы в крови, исследование уровня железа в сыворотке крови, исследование железосвязывающей способности сыворотки, исследование уровня ферритина в крови, исследование уровня трансферрина сыворотки в крови, исследование насыщения трансферрина железом и инструментальные исследования (ультразвуковое исследование органов брюшной полости (комплексное), магнитно-резонансная томография бедренных костей с захватом коленных и тазобедренных суставов (согласно номенклатуре медицинских услуг: магнитно-резонансная томография костной ткани (одна область) - бедренные кости, магнитно-резонансная томография суставов (один сустав) - коленные и тазобедренные суставы)), частота которых зависит от возраста пациентов, длительности и режима ЗФТ и СРТ (Табл. 1 и Табл. 2) [25, 26, 36, 38 - 42, 44, 58 - 61, 109, 110]
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
Комментарии: для оценки эффективности лечения и коррекции дозы ферментных препаратов 1 раз в 1 - 3 года проводится контрольное обследование пациентов с оценкой результатов проведенных исследований специалистами разного профиля: врач-терапевт, врач-гематолог, врач-радиолог, врач-травматолог-ортопед, врач-невролог, врач-кардиолог, имеющих опыт диагностики и лечения болезни Гоше.
Таблица 1. Схема мониторинга взрослых пациентов с болезнью Гоше
Пациенты, не получающие ЗФТ
Пациенты, получающие ЗФТ
Цели лечения не достигнуты
Цели лечения достигнуты
В период изменения дозы или развития клинических осложнений
Каждые 12 мес.
Каждые 12 - 24 мес.
Каждые 3 - 6 мес.
Каждые 12 мес.
Каждые 12 - 24 мес.
Осмотр врача-гематолога
X
X
X
X
Общий (клинический) анализ крови развернутый
X
X
X
X
Анализ крови биохимический общетерапевтический
X
X
X
X
Исследование уровня железа сыворотки крови, исследование железосвязывающей способности сыворотки, исследования уровня ферритина в крови, исследование уровня трансферрина сыворотки крови, исследование насыщения трансферрина железом
X
X
Ультразвуковое исследование органов брюшной полости (комплексное) или компьютерная томография органов брюшной полости
X
X
X
X
Магнитно-резонансная томография костной ткани (одна область) - бедренные кости, магнитно-резонансная томография суставов (один сустав) - коленные и тазобедренные суставы
X
X
X
X
6. Организация оказания медицинской помощи
Заместительную ферментную терапию пациенты с БГ получают амбулаторно. Обеспечение ферментными препаратами происходит в рамках реализации постановления Правительства Российской Федерации от 26.11.2018 N 1416 "О порядке организации обеспечения лекарственными препаратами лиц, больных гемофилией, муковисцидозом, гипофизарным нанизмом, болезнью Гоше, злокачественными новообразованиями лимфоидной, кроветворной и родственной им тканей, рассеянным склерозом, гемолитико-уремическим синдромом, юношеским артритом с системным началом, мукополисахаридозом I, II и IV типов, апластической анемией неуточненной, наследственным дефицитом факторов II (фибриногена), VII (лабильного), X (Стюарта-Пауэра), лиц после трансплантации органов и (или) тканей".
Показания для плановой госпитализации:
- При установлении диагноза болезни Гоше - госпитализация с целью оценки степени тяжести заболевания и определения показаний к заместительной ферментной терапии
- Оценка эффективности лечения и коррекция дозы ферментных препаратов 1 раз в 1 - 3 года;
- Необходимость ортопедического лечения;
- Необходимость хирургических вмешательств;
- Наличие отягощающих состояние больного сопутствующих заболеваний.
Показания для экстренной госпитализации:
- Необходимость оказания экстренной помощи при острой хирургической патологии и травмах;
- Срочное начало заместительной ферментной терапии
Показания к выписке пациента из стационара:
- Улучшение состояния больного
- Окончание контрольного обследования
Для достижения максимального эффекта в отношении всех клинических проявлений заболевания необходима разработка индивидуализированного плана лечения, который базируется на экспертной оценке тяжести течения болезни Гоше и предполагает обследование пациента в специализированном медицинском учреждении, располагающем специалистами разного профиля, имеющими значительный опыт диагностики и лечения данного заболевания. В РФ обследование взрослых пациентов для оценки тяжести болезни Гоше и определения стартовой дозы ЗФТ проводится в Центре Гоше на базе отделения орфанных заболеваний ФГБУ "Национальный медицинский исследовательский центр гематологии" Минздрава России; первичное обследование детей - в ФГАУ "Национальный медицинский исследовательский центр здоровья детей" Минздрава России или ФГБУ "Национальный медицинский исследовательский центр детской гематологии, онкологии и иммунологии имени Дмитрия Рогачева" Минздрава России.
7. Дополнительная информация (в том числе факторы, влияющие на исход заболевания или состояния)
7.1 Прогноз
При болезни Гоше I типа - прогноз благоприятный в случае своевременного назначения ЗФТ. При развитии необратимых поражений костно-суставной системы показано хирургическое ортопедическое лечение для коррекции ортопедических дефектов. При поражении жизненно важных внутренних органов прогноз определяется степенью дисфункции пораженных органов и развитием осложнений (например, кровотечение из варикозно расширенных вен пищевода и желудка у больных с циррозом печени и портальной гипертензией; дыхательная недостаточность у больных с поражением легких) [1 - 3, 16, 19, 31].
При болезни Гоше II и III типов - прогноз неблагоприятный [17].
7.2 Ошибки и необоснованные назначения
1. Повторное получение цитологического препарата костного мозга путем пункции и другие инвазивные диагностические мероприятия (биопсия печени и/или селезенки при помощи лапароскопии) при доказанном диагнозе болезни Гоше не нужны [15, 19, 31].
2. Оперативное лечение костных кризов, которые ошибочно рассматриваются как проявления остеомиелита [15, 19, 31].
3. Назначение глюкокортикоидов с целью купирования цитопенического синдрома [15, 19, 31].
4. Назначение препаратов железа нелеченым пациентам с болезнью Гоше, так как анемия в этих случаях носит характер "анемии воспаления" [15, 19, 31].
5. Проведение спленэктомии [15, 19, 31].
7.3 Болезнь Гоше и беременность
Болезнь Гоше не является противопоказанием для наступления беременности. Планировать беременность целесообразно после достижения целей лечения БГ. Вопрос о продолжении ЗФТ во время беременности и грудного вскармливания решается в индивидуальном порядке с учетом состояния пациентки и ее приверженности к лечению. Ведение беременности проводится опытными врачами-акушерами-гинекологами совместно с врачом-гематологом. Способ родоразрешения определяется акушерскими показаниями с учетом наличия цитопении и состояния системы гемостаза [111].
Критерии оценки качества медицинской помощи
N
Критерии качества
Уровень достоверности доказательств
Уровень убедительности рекомендаций
1
Выполнено исследование бета-глюкоцереброзидазы клеток крови и/или молекулярно-генетическая диагностика болезни Гоше - поиск мутаций в гене GBA (Комплекс исследований для диагностики болезни Гоше при постановке диагноза
4
C
2
Выполнен общий (клинический) анализ крови развернутый
3
C
3
Выполнено ультразвуковое исследование органов брюшной полости (комплексное) или компьютерная томография органов брюшной полости
5
C
4
Проведена консультация врача-травматолога-ортопеда при наличии патологии костно-суставной системы
5
C
5
Проведена магнитно-резонансная томография костной ткани (одна область) - бедренных костей, магнитно-резонансная томография суставов (один сустав) - коленных и тазобедренных суставов
5
C
6
Проведен анализ крови биохимический общетерапевтический: исследование уровня общего билирубина в крови, исследование уровня билирубина связанного (конъюгированного) в крови, исследование уровня билирубина свободного (неконъюгированного), определение активности гамма-глютамилтрансферазы в крови, определение активности щелочной фосфатазы в крови, определение активности аспартатаминотрансферазы в крови, определение активности аланинаминотрансферазы в крови, определение активности лактатдегидрогеназы в крови, исследование уровня общего белка в крови, исследование уровня альбумина в крови, определение альбумин/глобулинового соотношения в крови, исследование уровня холестерина в крови, исследование уровня триглицеридов в крови, исследование уровня глюкозы в крови
4
C
7
Проведено лечение ферментными препаратами при наличии показаний: клинически значимая, стойкая цитопения; клинические и радиологические признаки поражения костей; клинически значимая спленомегалия и/или гепатомегалия; симптомы поражения легких и других жизненно важных органов, обусловленные болезнью Гоше
1
A
Список литературы
1. Воробьев А.И. Руководство по гематологии. Т. 2. М.: Ньюдиамед, 2003. 202 - 205 p.
2. К.Д. К. Наследственные болезни обмена веществ. 2005. 20 - 22 p.
3. Horowitz M. et al. The human glucocerebrosidase gene and pseudogene: Structure and evolution//Genomics. 1989.
4. Futerman A.H., Zimran A. Gaucher disease//Gaucher Disease. 2006.
5. Pastores G.M. et al. Therapeutic goals in the treatment of Gaucher disease//Semin Hematol. 2004.
6. Boven L.A. et al. Gaucher cells demonstrate a distinct macrophage phenotype and resemble alternatively activated macrophages//Am J Clin Pathol. 2004.
7. Futerman A.H., Zimran A. Gaucher disease//Gaucher Disease. 2006.
8. Р.В. П. Динамика лабораторных показателей, отражающих активность макрофагальной системы, у пациентов с болезнью Гоше на фоне патогенетической терапии. Дис. канд. мед. наук. 2020. 105 p.
9. Movsisyan G.B. et al. Demographic, Clinical and Genetic Characteristics of Child Gaucher Disease Patients in Russia: Pediatric Register Data//Pediatric pharmacology. 2016.
10. Mikosch P. Editorial: Gaucher disease//Wiener Medizinische Wochenschrift. 2010.
11. Gupta N. et al. Type 2 Gaucher disease: Phenotypic variation and genotypic heterogeneity//Blood Cells, Molecules, and Diseases. 2011.
12. Huang W.J., Zhang X., Chen W.W. Gaucher disease: A lysosomal neurodegenerative disorder//Eur Rev Med Pharmacol Sci. 2015.
13. Weiss K. et al. The clinical management of type 2 Gaucher disease//Molecular Genetics and Metabolism. 2015.
14. Mankin H.J., Rosenthal D.I., Xavier R. Current concepts review gaucher disease: New approaches to an ancient disease: New approaches to an ancient disease//Journal of Bone and Joint Surgery - Series A. 2001.
15. Е.А. Л. Болезнь Гоше. М.: Литерра, 2011. 54 p.
16. Zimran A. et al. Gaucher disease: Clinical, laboratory, radiologic, and genetic features of 53 patients//Medicine (United States). 1992.
17. Stein P. et al. Hyperferritinemia and iron overload in type 1 Gaucher disease//Am J Hematol. 2010. Vol. 85, N 7. P. 472 - 476.
18. Wenstrup R.J. et al. Skeletal aspects of Gaucher disease: A review//British Journal of Radiology. 2002.
19. Лукина К.А. Клинические и молекулярные факторы, ассоциированные с поражением костно-суставной системы при болезни Гоше I типа: дис. канд. мед. наук. 2013. 142 p.
20. Cox T.M., Schofield J.P. Gaucher's disease: Clinical features and natural history//Baillieres Clin Haematol. 1997.
21. Erikson A. Gaucher disease - Norrbottnian type (III). Neuropaediatric and neurobiological aspects of clinical patterns and treatment.//Acta Paediatr Scand Suppl. 1986.
22. Grabowski G.A., Zimran A., Ida H. Gaucher disease types 1 and 3: Phenotypic characterization of large populations from the ICGG Gaucher Registry//American Journal of Hematology. 2015.
23.  A. et al. Neuronopathic Gaucher disease: Demographic and clinical features of 131 patients enrolled in the International Collaborative Gaucher Group Neurological Outcomes Subregistry//J Inherit Metab Dis. 2010.
A. et al. Neuronopathic Gaucher disease: Demographic and clinical features of 131 patients enrolled in the International Collaborative Gaucher Group Neurological Outcomes Subregistry//J Inherit Metab Dis. 2010.
24. Mankin H.J., Rosenthal D.I., Xavier R. Current concepts review gaucher disease: New approaches to an ancient disease: New approaches to an ancient disease//Journal of Bone and Joint Surgery - Series A. 2001.
25. Лукина Е.А. Болезнь Гоше: 10 лет спустя. Общество с ограниченной ответственностью "ПРАКТИЧЕСКАЯ МЕДИЦИНА," 2021. 56 p.
26. Zimran A. et al. Gaucher disease: Clinical, laboratory, radiologic, and genetic features of 53 patients//Medicine (United States). 1992.
27. Wenstrup R.J. et al. Skeletal aspects of Gaucher disease: A review//British Journal of Radiology. 2002.
28. Лукина К.А. Клинические и молекулярные факторы, ассоциированные с поражением костно-суставной системы при болезни Гоше I типа: дис. канд. мед. наук. 2013. 142 p.
29. Cox T.M., Schofield J.P. Gaucher's disease: Clinical features and natural history//Baillieres Clin Haematol. 1997.
30. Mariani S. et al. Gaucher Disease and Myelofibrosis: A Combined Disease or a Misdiagnosis//Acta Haematol. 2018.
31. Zimran A. How I treat Gaucher disease//Blood. 2011.
32. Santoro D., Rosenbloom B.E., Cohen A.H. Gaucher disease with nephrotic syndrome: response to enzyme replacement therapy.//Am J Kidney Dis. 2002.
33. Becker-Cohen R. et al. A comprehensive assessment of renal function in patients with Gaucher disease//American Journal of Kidney Diseases. 2005.
34. Morimura Y. et al. Gaucher's disease, type I (adult type), with massive involvement of the kidneys and lungs//Virchows Archiv. 1994.
35. Chander P.N., Nurse H.M., Pirani C.L. Renal involvement in adult Gaucher's disease after splenectomy//Arch Pathol Lab Med. 1979.
36. Starosta R.T. et al. Liver involvement in patients with Gaucher disease types I and III//Mol Genet Metab Rep. 2020.
37. Пономарев Р.В., Модел С.В., Авербух О.М., Гаврилов А.М., Галстян Г.М., Лукина Е.А. Прогрессирующая легочная гипертензия у пациента с болезнью Гоше I типа//Терапевтический архив. 2017. Vol. 89, N 10. P. 71 - 74.
38. Cohen I.J., Yaniv I., Baris H. Diagnosis of severe Type 1 Gaucher's disease before irreversible damage occurs: iiiis HDL cholesterol the answer?: Correspondence//British Journal of Haematology. 2010. Vol. 150, N 1.
39. de Fost M. et al. Low HDL cholesterol levels in type I Gaucher disease do not lead to an increased risk of cardiovascular disease//Atherosclerosis. 2009. Vol. 204, N 1. P. 267 - 272.
40. Le N.A. et al. Abnormalities in lipoprotein metabolism in Gaucher type 1 disease//Metabolism. 1988.
41.  M. et al. Endocrine and metabolic disorders in patients with Gaucher disease type 1: A review//Orphanet Journal of Rare Diseases. 2019.
M. et al. Endocrine and metabolic disorders in patients with Gaucher disease type 1: A review//Orphanet Journal of Rare Diseases. 2019.
42. Stein P. et al. Hyperferritinemia and iron overload in type 1 Gaucher disease//Am J Hematol. 2010.
43. Regenboog M. et al. Hyperferritinemia and iron metabolism in Gaucher disease: Potential pathophysiological implications//Blood Rev. Elsevier Ltd, 2016. Vol. 30, N 6. P. 431 - 437.
44. Zimran A. How I treat Gaucher disease//Blood. 2011. Vol. 118, N 6. P. 1463 - 1471.
45. Zimran A. et al. Survey of hematological aspects of Gaucher disease//Hematology. 2005. Vol. 10, N 2.
46. Deghady A. et al. Coagulation abnormalities in type 1 Gaucher disease in children//Pediatr Hematol Oncol. 2006.
47. ![]() G. et al. Coagulopathy in Gaucher disease.//Indian journal of pediatrics. 1998.
G. et al. Coagulopathy in Gaucher disease.//Indian journal of pediatrics. 1998.
48. Billett H.H., Rizvi S., Sawitsky A. Coagulation abnormalities in patients with Gaucher's disease: Effect of therapy//Am J Hematol. 1996. Vol. 51, N 3.
49. Mitrovic M. et al. Haemostatic abnormalities in treatment-nave patients with Type 1 Gaucher's disease//Platelets. 2012. Vol. 23, N 2.
50. ДАВЫДКИН И.Л. Х.Р.К., Д.О.Е., К.И.В., Н.Л.А., С.Т.Ю., К.С.П. БОЛЕЗНЬ ГОШЕ: ЧТО НУЖНО ЗНАТЬ ПРАКТИЧЕСКОМУ ВРАЧУ?//УПРАВЛЕНИЕ КАЧЕСТВОМ МЕДИЦИНСКОЙ ПОМОЩИ. 2012. N 1. P. 28 - 33.
51. Fan L., Li C., Zhao H. Prevalence and Risk Factors of Cytopenia in HIV-Infected Patients before and after the Initiation of HAART//Biomed Res Int. 2020.
52. Furrer H. Prevalence and clinical significance of splenomegaly in asymptomatic human immunodeficiency virus type 1-infected adults//Clinical Infectious Diseases. 2000.
53. Jiang H. et al. Relationship between Hepatitis B virus infection and platelet production and dysfunction//Platelets. 2022.
54. Ramos-Casals M. et al. Severe autoimmune cytopenias in treatment-naive hepatitis C virus infection clinical description of 35 cases//Medicine. 2003.
55. Singh A.E., Romanowski B. Syphilis: Review with emphasis on clinical, epidemiologic, and some biologic features//Clinical Microbiology Reviews. 1999.
56. Arends M. et al. Malignancies and monoclonal gammopathy in Gaucher disease; a systematic review of the literature//Br J Haematol. 2013.
57. Santoro D., Rosenbloom B.E., Cohen A.H. Gaucher disease with nephrotic syndrome: response to enzyme replacement therapy.//Am J Kidney Dis. 2002.
58. Ivanova M. et al. Gaucheromas: When macrophages promote tumor formation and dissemination//Blood Cells Mol Dis. 2018.
59. Baldini M. et al. Skeletal involvement in type 1 Gaucher disease: Not just bone mineral density//Blood Cells Mol Dis. 2018.
60. Simpson W.L. Imaging of gaucher disease//World J Radiol. 2014.
61. Соловьева А.А. Костина И.Э., Пономарев Р.В., Лукина Е.А., Мамонов В.Е., Яцык Г.А., Сысоева Е.П. БОЛЕЗНЬ ГОШЕ: ЛУЧЕВАЯ ДИАГНОСТИКА КОСТНЫХ ПРОЯВЛЕНИЙ. Москва: ООО "Издательская группа "ГЭОТАР-Медиа," 2024.
62. Andrade-Campos M. et al. The utility of magnetic resonance imaging for bone involvement in Gaucher disease. Assessing more than bone crises//Blood Cells Mol Dis. 2018.
63. Ponomarev R. V. et al. Progressive pulmonary hypertension in a patient with type 1 Gaucher disease//Ter Arkh. 2017.
64. Solanich X. et al. Myocardial infiltration in Gaucher's disease detected by cardiac MRI//Int J Cardiol. 2012.
65. Elstein D. et al. Echocardiographic assessment of pulmonary hypertension in Gaucher's disease//Lancet. 1998.
66. Bandyopadhyay R., Bandyopadhyay S., Maity P.K. Gaucher's disease presenting with portal hypertension//Indian Pediatr. 2011.
67. Kim Y.M. et al. Case report of unexpected gastrointestinal involvement in type 1 Gaucher disease: Comparison of eliglustat tartrate treatment and enzyme replacement therapy//BMC Med Genet. 2017. Vol. 18, N 1.
68. Simpson W.L. Imaging of gaucher disease//World J Radiol. 2014.
69. Lebel E. et al. Bone density changes with enzyme therapy for Gaucher disease//J Bone Miner Metab. 2004.
70. de Farias L. de P.G. et al. Pulmonary involvement in gaucher disease//Radiologia Brasileira. 2017.
71. Hurvitz N. et al. Glucosylsphingosine (Lyso-gb1) as a biomarker for monitoring treated and untreated children with gaucher disease//Int J Mol Sci. 2019. Vol. 20, N 12. P. 1 - 9.
72. Rolfs A. et al. Glucosylsphingosine is a highly sensitive and specific biomarker for primary diagnostic and follow-up monitoring in gaucher disease in a non-jewish, caucasian cohort of gaucher disease patients//PLoS One. 2013.
73. Murugesan V. et al. Glucosylsphingosine is a key biomarker of Gaucher disease//Am J Hematol. 2016. Vol. 91, N 11. P. 1082 - 1089.
74. Savostyanov K. et al. Glucosylfingosine (Lyso-GL1) may be the primary biomarker for screening Gaucher disease in Russian patients//Mol Genet Metab. 2019.
75. Baldini M. et al. Skeletal involvement in type 1 Gaucher disease: Not just bone mineral density//Blood Cells Mol Dis. 2018.
76. Andrade-Campos M. et al. The utility of magnetic resonance imaging for bone involvement in Gaucher disease. Assessing more than bone crises//Blood Cells Mol Dis. 2018.
77. Mikosch P., Hughes D. An overview on bone manifestations in Gaucher disease//Wiener Medizinische Wochenschrift. 2010.
78. Mullin S. et al. Neurological effects of glucocerebrosidase gene mutations//European Journal of Neurology. 2019.
79. Simchen M.J. et al. Impaired platelet function and peripartum bleeding in women with Gaucher disease//Thromb Haemost. 2011.
80. Geens S., Kestelyn P., Claerhout I. Corneal manifestations and in vivo confocal microscopy of gaucher disease//Cornea. 2013.
81. Starosta R.T. et al. Liver involvement in patients with Gaucher disease types I and III//Mol Genet Metab Rep. 2020.
82. Khan A. et al. Middle-ear involvement in type i Gaucher's disease - A unique case//Journal of Laryngology and Otology. 2013.
83.  M. et al. Endocrine and metabolic disorders in patients with Gaucher disease type 1: A review//Orphanet Journal of Rare Diseases. 2019.
M. et al. Endocrine and metabolic disorders in patients with Gaucher disease type 1: A review//Orphanet Journal of Rare Diseases. 2019.
84. Levy-Lahad E., Zimran A. Gaucher's disease: Genetic counselling and population screening//Baillieres Clin Haematol. 1997.
85. Starzyk K. et al. The long-term international safety experience of imiglucerase therapy for Gaucher disease//Mol Genet Metab. 2007. Vol. 90, N 2. P. 157 - 163.
86. Biegstraaten M. et al. Management goals for type 1 Gaucher disease: An expert consensus document from the European working group on Gaucher disease//Blood Cells Mol Dis. 2018.
87. Serratrice C. et al. Imiglucerase in the management of Gaucher disease type 1: An evidence-based review of its place in therapy//Core Evid. 2016. Vol. 11. P. 37 - 47.
88. Shemesh E. et al. Enzyme replacement and substrate reduction therapy for Gaucher disease//Cochrane Database of Systematic Reviews. 2015.
89. Cox T.M. Recommendations for treating patients with Gaucher disease with emerging enzyme products//Blood Cells, Molecules, and Diseases. 2010.
90. Van Rossum A., Holsopple M. Enzyme replacement or substrate reduction? A review of gaucher disease treatment options//Hospital Pharmacy. 2016. Vol. 51, N 7.
91. Weinreb N. et al. A benchmark analysis of the achievement of therapeutic goals for type 1 Gaucher disease patients treated with imiglucerase//Am J Hematol. 2008. Vol. 83, N 12.
92. Ponomarev R. V. et al. REDUCED DOSING REGIMEN OF ENZYME REPLACEMENT THERAPY IN ADULT PATIENTS WITH TYPE I GAUCHER DISEASE: PRELIMINARY RESULTS//Russian journal of hematology and transfusiology. 2019.
93. Zimran A. et al. Replacement therapy with imiglucerase for type 1 Gaucher's disease//The Lancet. 1995. Vol. 345, N 8963.
94. Zimran A. et al. Safety and efficacy of velaglucerase alfa in Gaucher disease type 1 patients previously treated with imiglucerase//Am J Hematol. 2013. Vol. 88, N 3. P. 172 - 178.
95. Pastores G.M. et al. Enzyme replacement therapy with taliglucerase alfa: 36-month safety and efficacy results in adult patients with Gaucher disease previously treated with imiglucerase//Am J Hematol. 2016. Vol. 91, N 7.
96. Lukina E. et al. A phase 2 study of eliglustat tartrate (Genz-112638), an oral substrate reduction therapy for Gaucher disease type 1//Blood. 2010.
97. Lukina E. et al. Improvement in hematological, visceral, and skeletal manifestations of Gaucher disease type 1 with oral eliglustat tartrate (Genz-112638) treatment: 2-Year results of a phase 2 study//Blood. 2010.
98. Cox T.M. et al. Eliglustat maintains long-term clinical stability in patients with Gaucher disease type 1 stabilized on enzyme therapy//Blood. 2017.
99. Mistry P.K. et al. Outcomes after 18 months of eliglustat therapy in  adults with Gaucher disease type 1: The phase 3 ENGAGE trial//Am J Hematol. 2017.
adults with Gaucher disease type 1: The phase 3 ENGAGE trial//Am J Hematol. 2017.
100. Soloveva A.A. et al. Differential radiological diagnosis of tuberculous sacroiliitis and bone involvement in Gaucher disease: A clinical case//Ter Arkh. 2019.
101. Lukina A.E. et al. Tuberculous sacroiliitis in a patient with Gaucher disease//Ter Arkh. 2013.
102. Lebel E. et al. Outcome of total hip arthroplasty in patients with Gaucher disease//Journal of Arthroplasty. 2001.
103. Itzchaki M. et al. Orthopedic considerations in Gaucher disease since the advent of enzyme replacement therapy//Acta Orthopaedica Scandinavica. 2004.
104. Madara K.C. et al. PROGRESSIVE REHABILITATION AFTER TOTAL HIP ARTHROPLASTY: A PILOT AND FEASIBILITY STUDY//Int J Sports Phys Ther. 2019.
105. Paunescu F., Didilescu A., Antonescu M. Does Physiotherapy Contribute to the Improvement of Functional Results and of Quality of Life after Primary Total Hip Arthroplasty?//Maedica - a Journal of Clinical Medicine Maedica A Journal of Clinical Medicine MAEDICA - a Journal of Clinical Medicine Maedica A Journal of Clinical Medicine. 2014.
106. Samuels N. et al. Acupuncture for symptoms of Gaucher disease//Complement Ther Med. 2012.
107. Altarescu G. Prevention is the Best Therapy: The Geneticist's Approach//Pediatr Endocrinol Rev. 2016.
108. Yoshida S. et al. Prenatal diagnosis of Gaucher disease using next-generation sequencing//Pediatrics International. 2016.
109. Regenboog M. et al. Hyperferritinemia and iron metabolism in Gaucher disease: Potential pathophysiological implications//Blood Reviews. 2016.
110. Becker-Cohen R. et al. A comprehensive assessment of renal function in patients with Gaucher disease//American Journal of Kidney Diseases. 2005.
111. Lau H. et al. Reported outcomes of 453 pregnancies in patients with Gaucher disease: An analysis from the Gaucher outcome survey//Blood Cells Mol Dis. 2018.
Приложение А1
СОСТАВ
РАБОЧЕЙ ГРУППЫ ПО РАЗРАБОТКЕ И ПЕРЕСМОТРУ
КЛИНИЧЕСКИХ РЕКОМЕНДАЦИЙ
1. Паровичникова Е.Н. <1>, д.м.н., генеральный директор
2. Лукина Е.А. <1>, д.м.н., профессор, зав. отделением гематологии и химиотерапии орфанных заболеваний
3. Пономарев Р.В. <1>, к.м.н., руководитель сектора изучения неопухолевых заболеваний системы крови, врач-гематолог отделения гематологии и химиотерапии орфанных заболеваний
4. Сысоева Е.П. <1>, к.м.н., ведущий научный сотрудник сектора изучения неопухолевых заболеваний системы крови, врач-гематолог отделения гематологии и химиотерапии орфанных заболеваний
5. Чавынчак Р.Б. <1>, врач-гематолог отделения гематологии и химиотерапии орфанных заболеваний
6. Мамонов В.Е. <1>, к.м.н., зав. отделением гематологической ортопедии ФГБУ "НМИЦ гематологии" Минздрава России
7. Соловьева А.А. <1>, к.м.н., врач-рентгенолог
8. Яцык Г.А. <1>, к.м.н., зав. отделением МРТ и УЗИ ФГБУ "НМИЦ гематологии" Минздрава России
9. Костина И.Э. <1>, к.м.н., зав. отделением рентгенологии и компьютерной томографии ФГБУ "НМИЦ гематологии" Минздрава России
10. Фисенко Андрей Петрович <2>, д.м.н. профессор, директор
11. Мовсисян Г.Б. <2>, к.м.н., врач-педиатр, гастроэнтеролог гастроэнтерологического отделения с гепатологической группой
12. Савостьянов К.В. <2>, д.б.н., начальник Медико-генетического центра
13. Пушков Александр Алексеевич <2>, к.б.н., ведущий научный сотрудник
14. Сметанина Н.С. <3>, д.м.н., гематолог, профессор, заместитель директора
15. Супонева Н.А. <4>, д.м.н., профессор, член-корреспондент РАН, директор института нейрореабилитации и восстановительных технологий
16. Иллариошкин С.Н. <4>, академик РАН, заместитель директора по научной работе
17. Ершова М.В. <4>, к.м.н., старший научный сотрудник 5-го неврологического отделения с молекулярно-генетической лабораторией
18. Нужных Евгений Петрович, к.м.н., врач-невролог, старший научный сотрудник 5 неврологического отделения <4>
19. Синицын В.Е. <5>, <6>, д.м.н., профессор зав. каф. лучевой диагностики и лучевой терапии факультета фундаментальной медицины, рук. отд. лучевой диагностики
20. Мершина Е.А <5>, <6>, к.м.н., доц. каф. лучевой диагностики и лучевой терапии, зав. отделением рентгенодиагностики с кабинетами МРТ и КТ
21. Миронов С.П. <7>, д.м.н., проф., академик РАН, президент
22. Очкуренко А.А. <7>, д.м.н., проф. кафедры травматологии и ортопедии ФГБУ "НМИЦ ТО им. Н.Н. Приорова" Минздрава России
--------------------------------
<1> Федеральное государственное бюджетное учреждение "Национальный медицинский исследовательский центр гематологии" Министерства здравоохранения Российской Федерации, г. Москва.
<2> Федеральное государственное автономное учреждение "Национальный медицинский исследовательский центр здоровья детей" Министерства здравоохранения Российской Федерации, г. Москва.
<3> Федеральное государственное бюджетное учреждение "Национальный медицинский исследовательский центр детской гематологии, онкологии и иммунологии имени Дмитрия Рогачева" Министерства здравоохранения Российской Федерации, г. Москва.
<4> Федеральное государственное бюджетное научное учреждение "Научный центр неврологии", г. Москва
<5> Медицинский научно-образовательный центр Московского государственного университета имени М.В. Ломоносова
<6> Московский государственный университет имени М.В. Ломоносова
<7> Федеральное государственное бюджетное учреждение "Национальный медицинский исследовательский центр травматологии и ортопедии им. Н.Н. Приорова" Министерства здравоохранения Российской Федерации, г. Москва.
Конфликт интересов: авторы не имеют конфликта интересов.
Приложение А2
МЕТОДОЛОГИЯ РАЗРАБОТКИ КЛИНИЧЕСКИХ РЕКОМЕНДАЦИЙ
Целевая аудитория данных клинических рекомендаций:
1. Врачи-гематологи;
2. Врачи-терапевты;
3. Врачи-гастроэнтерологи;
4. Врачи-инфекционисты;
5. Врачи-травматологи-ортопеды;
6. Врачи-генетики;
7. Врачи-психиатры.
Методология сбора доказательств
Методы, использованные для сбора/селекции доказательств:
- Поиск публикаций в специализированных периодических печатных изданиях
- Поиск в электронных базах данных.
Базы данных, использованных для сбора/селекции доказательств:
Доказательной базой для рекомендаций являются публикации, вошедшие в Кохрайновскую библиотеку, базы данных PUBMED и MEDLINE. Глубина поиска составляла 30 лет.
Методы, использованные для анализа доказательств:
- Обзоры опубликованных мета-анализов;
- Систематические обзоры с таблицами доказательств.
Методы, использованные для качества и силы доказательств:
- Консенсус экспертов;
- Оценка значимости доказательств проводилась в соответствии со шкалой оценки уровней достоверности доказательств (УДД) для методов диагностики (Табл. 2) и для методов профилактики, лечения и реабилитации (Табл. 3).
Таблица 2. Шкала оценки уровней достоверности доказательств (УДД) для методов диагностики (диагностических вмешательств)
УДД
Расшифровка
1
Систематические обзоры исследований с контролем референсным методом или систематический обзор рандомизированных клинических исследований с применением мета-анализа
2
Отдельные исследования с контролем референсным методом или отдельные рандомизированные клинические исследования и систематические обзоры исследований любого дизайна, за исключением рандомизированных клинических исследований, с применением мета-анализа
3
Исследования без последовательного контроля референсным методом или исследования с референсным методом, не являющимся независимым от исследуемого метода или нерандомизированные сравнительные исследования, в том числе когортные исследования
4
Несравнительные исследования, описание клинического случая
5
Имеется лишь обоснование механизма действия или мнение экспертов
Таблица 3. Шкала оценки уровней достоверности доказательств (УДД) для методов профилактики, лечения и реабилитации (профилактических, лечебных, реабилитационных вмешательств)
УДД
Расшифровка
1
Систематический обзор РКИ с применением мета-анализа
2
Отдельные РКИ и систематические обзоры исследований любого дизайна, за исключением РКИ, с применением мета-анализа
3
Нерандомизированные сравнительные исследования, в т.ч. когортные исследования
4
Несравнительные исследования, описание клинического случая или серии случаев, исследования "случай-контроль"
5
Имеется лишь обоснование механизма действия вмешательства (доклинические исследования) или мнение экспертов
Описание методики анализа доказательств и разработки рекомендаций:
При отборе публикаций, как потенциальных источников доказательств, использованная в каждом исследовании методология изучалась для того, чтобы убедиться в соответствии ее принципам доказательной медицины. Результат изучения влиял на уровень доказательности, присваиваемый публикации, что в свою очередь влияет на силу, вытекающих из нее рекомендаций.
Методологическое изучение фокусировалось на особенностях дизайна исследования, которые оказывали существенное влияние на качество результатов и выводов.
С целью исключения влияния субъективных факторов каждое исследование оценивалось независимо, как минимум двумя независимыми членами авторского коллектива. Различия в оценке обсуждались на совещаниях рабочей группы авторского коллектива данных рекомендаций.
На основании анализа доказательств последовательно были разработаны разделы клинических рекомендаций с оценкой силы в соответствии с рейтинговой схемой рекомендаций (табл. 3).
Методы, использованные для формулирования рекомендаций:
- Консенсус экспертов;
- Оценка значимости рекомендаций в соответствии с рейтинговой схемой (табл. 4).
Таблица 4. Шкала оценки уровней убедительности рекомендаций (УУР) для методов профилактики, диагностики, лечения и реабилитации (профилактических, диагностических, лечебных, реабилитационных вмешательств)
УУР
Расшифровка
A
Сильная рекомендация (все рассматриваемые критерии эффективности (исходы) являются важными, все исследования имеют высокое или удовлетворительное методологическое качество, их выводы по интересующим исходам являются согласованными)
B
Условная рекомендация (не все рассматриваемые критерии эффективности (исходы) являются важными, не все исследования имеют высокое или удовлетворительное методологическое качество и/или их выводы по интересующим исходам не являются согласованными)
C
Слабая рекомендация (отсутствие доказательств надлежащего качества (все рассматриваемые критерии эффективности (исходы) являются неважными, все исследования имеют низкое методологическое качество и их выводы по интересующим исходам не являются согласованными)
Окончательная редакция
Для окончательной редакции и контроля качества рекомендации были повторно проанализированы членами авторского коллектива, которые пришли к заключению, что все существенные замечания и комментарии экспертов приняты во внимание, риск систематических ошибок при разработке сведен к минимуму.
Порядок обновления клинических рекомендаций.
Механизм обновления клинических рекомендаций предусматривает их систематическую актуализацию - не реже чем один раз в три года, а также при появлении новых данных с позиции доказательной медицины по вопросам диагностики, лечения, профилактики и реабилитации конкретных заболеваний, наличии обоснованных дополнений/замечаний к ранее утвержденным КР, но не чаще 1 раза в 6 месяцев.
Приложение А3
СПРАВОЧНЫЕ МАТЕРИАЛЫ,
ВКЛЮЧАЯ СООТВЕТСТВИЕ ПОКАЗАНИЙ К ПРИМЕНЕНИЮ
И ПРОТИВОПОКАЗАНИЙ, СПОСОБОВ ПРИМЕНЕНИЯ И ДОЗ
ЛЕКАРСТВЕННЫХ ПРЕПАРАТОВ, ИНСТРУКЦИИ ПО ПРИМЕНЕНИЮ
ЛЕКАРСТВЕННОГО ПРЕПАРАТА
Нет.
Приложение Б
АЛГОРИТМЫ ДЕЙСТВИЙ ВРАЧА
Алгоритм ведения пациента с болезнью Гоше
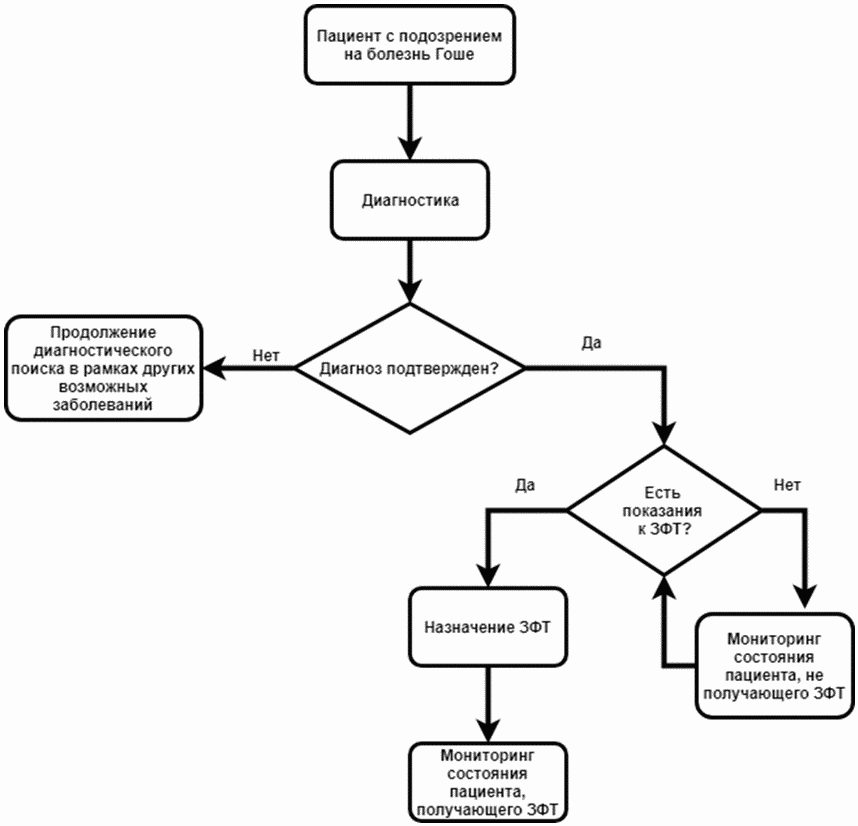
Приложение В
ИНФОРМАЦИЯ ДЛЯ ПАЦИЕНТА
В основе болезни Гоше лежит наследственный дефицит активности фермента b-глюкоцереброзидазы, участвующего в переработке продуктов клеточного метаболизма (обмена веществ). В результате недостаточной активности этого фермента в клетках - "мусорщиках" (макрофагах) накапливаются непереработанные "отходы" метаболизма, и клетки принимают характерный вид клеток Гоше или "клеток накопления". Клетки, переполненные "отходами производства" накапливаются, как на складе, во внутренних органах, сначала в селезенке, затем в печени, костях скелета, костном мозге, легких (отсюда термин - "болезнь накопления"). Болезнь Гоше встречается с частотой от 1:40 000 до 1:60 000 у представителей всех этнических групп; в популяции евреев Ашкенази частота этого заболевания достигает 1:450.
Основные проявления болезни Гоше обусловлены накоплением клеток, перегруженных "шлаками", и нарушением функции этих клеток. Накопление клеток в различных органах приводит к увеличению их размеров (селезенка, печень) и/или нарушению структуры и функции (кости, костный мозг, легкие). Нарушение работы клеток (макрофагов), перегруженных шлаками, имеет следствием развитие малокровия, кровоточивости, истощения, хрупкости костей, болевых кризов. Это связано с тем, что круг "профессиональных обязанностей" макрофагов в организме человека очень широкий и включает регуляцию многих жизненно важных процессов: кроветворения, свертывания крови, обмена костной ткани и др. Наиболее типичными проявлениями болезни Гоше служат увеличение размеров селезенки и печени, развитие анемии, тромбоцитопении, хронические боли в костях или развитие внезапных приступов сильнейших болей в костях (костные кризы). Последние сопровождаются лихорадкой и местными островоспалительными явлениями (отек, покраснение), напоминающими картину остеомиелита. Реже болезнь может впервые проявиться переломом кости вследствие незначительной травмы. Поражение костей зачастую представляет основную клиническую проблему и может привести к тяжелой инвалидизации (обездвиженность вследствие многочисленных патологических переломов, деформации костей и суставов, необходимость замены разрушенных тазобедренных или плечевых суставов).
Диагноз болезни Гоше устанавливается на основании биохимического анализа активности маркерного активности b-D-глюкоцереброзидазы в лейкоцитах крови. Снижение фермента менее 30% от нормального уровня подтверждает диагноз.
Также диагноз болезни Гоше можно установить с помощью молекулярного анализа гена глюкоцереброзидазы.
Лечение болезни Гоше заключается в назначении заместительной терапии ферментными препаратами, полученными с помощью генно-инженерных технологий.
Цели лечения - предупреждение необратимого поражения костно-суставной системы и других жизненно важных органов (печень, легкие, почки); регресс или ослабление цитопенического синдрома, сокращение размеров селезенки и печени. При достижении поставленных целей назначается поддерживающее лечение в дозе 7,5 - 15 Ед/кг/инфузия (пожизненно). Заместительная ферментная терапия болезни Гоше - исключительно дорогостоящее лечение, которое во всех развитых странах мира обеспечивается специальными государственными программами. Пациенты получают лечение бесплатно. В Российской Федерации бесплатная заместительная ферментная терапия болезни Гоше стала доступной с 2007 года в рамках программы "7 нозологий".
Контакты:
ФГБУ "НМИЦ гематологии" Минздрава России
Научно-клиническое отделение орфанных заболеваний
Тел: 8 (495) 612-4332
8 (495) 612-4402
8 (903) 719-9933
Email: nko-orb@mail.ru
Пациентские организации:
Межрегиональная благотворительная общественная организация инвалидов "Союз пациентов и пациентских организаций по редким заболеваниям"
Рабочая группа по болезни Гоше:
Колыханов Алексей Борисович:
Тел 8 (917) 325-1777,
Email: alex_sar-silver@mail.ru
http://vk.com/gaucherspiporz
веб-сайт http://spiporz.ru/
+7 499 270-35-20
Приложение Г1 - ГN
ШКАЛЫ ОЦЕНКИ, ВОПРОСНИКИ И ДРУГИЕ ОЦЕНОЧНЫЕ ИНСТРУМЕНТЫ
СОСТОЯНИЯ ПАЦИЕНТА, ПРИВЕДЕННЫЕ В КЛИНИЧЕСКИХ РЕКОМЕНДАЦИЯХ
Нет.
