"Клинические рекомендации "Острый ларингит"
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РОССИЙСКОЙ ФЕДЕРАЦИИ
КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ
ОСТРЫЙ ЛАРИНГИТ
Кодирование по Международной статистической классификации болезней и проблем, связанных со здоровьем: J04.0, J04.2
Год утверждения (частота пересмотра): 2024
Возрастная категория: Взрослые, Дети
Пересмотр не позднее: 2026
ID: 309
Разработчик клинической рекомендации
- Национальная медицинская ассоциация оториноларингологов
- Союз педиатров России
Одобрено Научно-практическим Советом Минздрава РФ
Список сокращений
ОЛ - острый ларингит
ОРВИ - острая респираторная вирусная инфекция
СОЭ - скорость оседания эритроцитов
КТ - компьютерная томография
МРТ - магнитно-резонансная томография
РКИ - рандомизированные клинические исследования
Термины и определения
Острый ларингит (ОЛ) - острое воспаление слизистой оболочки гортани длительностью до 3 недель [1, 2].
1. Краткая информация по заболеванию или состоянию (группы заболеваний или состояний)
1.1 Определение заболевания или состояния (группы заболеваний или состояний)
Острый ларингит (ОЛ) - острое воспаление слизистой оболочки гортани длительностью до 3 недель [1, 2]. В случаях длительности заболевания более 3-х недель необходимо исключать аутоиммунную природу заболевания.
Абсцедирующий или флегмонозный ларингит - острый ларингит с формированием абсцесса, чаще на язычной поверхности надгортанника или на черпалонадгортанных складках; проявляется резкими болями при глотании и фонации, иррадиирущими в ухо, повышением температуры тела, наличием плотного инфильтрата в тканях гортани.
Острый хондроперихондрит гортани - острое воспаление хрящей гортани, т.е. хондрит, при котором воспалительный процесс захватывает надхрящницу и окружающие ткани.
Острый подскладочный ларингит (круп) - воспалительный процесс со специфической клинической картиной, локализацией в области подголосового пространства с субхордальным отеком слизистой оболочки, затруднением дыхания и одышкой, который встречается у детей от 6 месяцев до 6 лет [1, 3, 4].
1.2 Этиология и патогенез заболевания или состояния (группы заболеваний или состояний)
Острое воспаление слизистой оболочки гортани может являться продолжением катарального воспаления слизистой оболочки носа или глотки или возникать при остром катаре верхних дыхательных путей, респираторной вирусной инфекции, гриппе. Обычно острый ларингит составляет симптомокомплекс острой респираторной вирусной инфекции (ОРВИ) (гриппа, парагриппа, аденовирусной инфекции), при которой в воспалительный процесс вовлечена также слизистая оболочка носа и глотки, а иногда и нижних дыхательных путей (бронхи, легкие). Известно, что микрофлора, колонизирующая нестерильные отделы дыхательных путей, в том числе в гортани, представлена сапрофитными микроорганизмами, практически никогда не вызывающими заболеваний у человека и условно-патогенными бактериями, способными при неблагоприятных для микроорганизма условиях вызывать гнойное воспаление.
К микроорганизмам, являющимся основными возбудителями острых форм бактериального ларингита, относятся S. pneumoniae (20 - 43%) и H. influenzae (22 - 35%). Кроме того, довольно часто высеваются Moraxella catarrhalis (2 - 10%), различные виды стрептококков и стафилококков, значительно реже - представители родов Neisseria, Corynebacterium и др. [1, 5]. Необходимо также учитывать тот факт, что, как при острых, так и при хронических формах инфекции ЛОР-органов, микроорганизмы могут высеваться в виде монокультуры или в различных ассоциациях.
В патогенезе развития острого отека гортани важную роль играют анатомические особенности строения слизистой оболочки гортани. Большое значение имеет нарушение лимфооттока и местного водного обмена. Отек слизистой оболочки может возникнуть в любом отделе гортани и быстро распространиться на другие, вызывая острый стеноз гортани и угрожая жизни пациента. Причины, вызывающие острое воспаление слизистой оболочки гортани разнообразны: инфекционный фактор, наружная и внутренняя травма шеи и гортани, в том числе ингаляционные поражения, попадание инородного тела, аллергия, гастроэзофагеальная рефлюксная болезнь. Значение имеет также значительная голосовая нагрузка. Возникновению воспалительной патологии гортани способствуют хронические заболевания бронхолегочной системы, носа, околоносовых пазух, нарушения обмена веществ при сахарном диабете, гипотиреоз или заболевания желудочно-кишечного тракта, хроническая почечная недостаточность, патология разделительной функции гортани, злоупотребление спиртными напитками и табаком, перенесенная лучевая терапия [4, 6, 7].
1.3 Эпидемиология заболевания или состояния (группы заболеваний или состояний)
Наиболее высокая заболеваемость острым ларингитом отмечена у детей в возрасте от 6 месяцев до 2 - 3 лет, протекающее чаще в виде стенозирующего ларинготрахеита [49]. В этом возрасте его наблюдают у 34% детей с острым респираторным заболеванием [1, 3, 8]. Среди взрослого населения чаще всего заболевают люди от 18 до 40 лет, однако заболевание может встречаться в любом возрасте.
1.4 Особенности кодирования заболевания или состояния (группы заболеваний или состояний) по Международной статистической классификации болезней и проблем, связанных со здоровьем
J04.0 - Острый ларингит.
J04.2 - Острый ларинготрахеит.
1.5 Классификация заболевания или состояния (группы заболеваний или состояний)
По форме острого ларингита:
- катаральный;
- отечный;
- флегмонозный (инфильтративно-гнойный):
- инфильтративный,
- абсцедирующий;
- острый подскладочный ларингит.
По характеру возбудителя [1]:
- вирусный;
- бактериальный;
- грибковый;
- специфический
1.6 Клиническая картина заболевания или состояния (группы заболеваний или состояний)
Основными симптомами острого ларингита являются нарушение голосовой функции - дисфония различной степени выраженности, вплоть до афонии, острая боль в горле, кашель, а также возможны затруднение дыхания, ухудшение общего самочувствия. Для острых форм характерно внезапное начало заболевания при общем удовлетворительном состоянии или на фоне небольшого недомогания. Температура тела остается нормальной или повышается до субфебрильных цифр при катаральном остром ларингите. Фебрильная температура, как правило, отражает присоединение воспаления нижних дыхательных путей или переход катарального воспаления гортани во флегмонозное.
Для инфильтративных и абсцедирующих форм острого ларингита характерны сильные боли в горле, нарушение глотания, в том числе жидкости, повышенное слюноотделение, вынужденное положение головы, выраженная интоксикация, нарастающая симптоматика стеноза гортани. Выраженность клинических проявлений напрямую коррелирует с тяжестью воспалительных изменений. Общее состояние пациента становится тяжелым. При отсутствии адекватной терапии возможно развитие флегмоны шеи, медиастинита, сепсиса, абсцедирующей пневмонии и стеноза гортани. В этих случаях независимо от причины, вызывающей острый стеноз гортани, клиническая картина его однотипна и обусловлена степенью сужения дыхательных путей. Резко выраженное отрицательное давление в средостении при напряженном вдохе и нарастающее кислородное голодание вызывают симптомокомплекс, который заключается в появлении шумного дыхания, изменении ритма дыхания, западении надключичных ямок и втяжении межреберных промежутков, вынужденном положении больного с запрокинутой головой, опущении гортани при вдохе и подъеме при выдохе [1, 2, 7].
При неполной обструкции гортани возникает шумное дыхание - стридор, обусловленный колебаниями надгортанника, черпаловидных хрящей, частично голосовых связок при интенсивном турбулентном прохождении воздуха через суженные дыхательные пути согласно закону Бернулли. При доминировании отека тканей гортани наблюдается свистящий звук, при нарастании гиперсекреции - хриплое, клокочущее, шумное дыхание. В терминальной стадии стеноза дыхание становится все менее шумным за счет уменьшения дыхательного объема [1, 2].
У пациентов с обструкцией гортани воспалительным инфильтратом при абсцессе надгортанника на фоне острого болевого симптома первыми появляются жалобы на невозможность глотания, что связано с ограничением подвижности надгортанника и отеком задней стенки гортани, затем по мере прогрессирования заболевания появляется затруднение дыхания. Обструкция голосовой щели может наступить очень быстро, что требует от врача экстренных мер для спасения жизни больного [2, 3].
2. Диагностика заболевания или состояния (группы заболеваний или состояний) медицинские показания и противопоказания к применению методов диагностики
Критерии установления диагноза/состояния:
Критериями установления диагноза острый ларингит являются:
1. Данные анамнеза (внезапное начало на фоне небольшого недомогания), при тяжелых формах ухудшение общего состояния
2. Жалоб на изменения голоса (дисфонию), боли при глотании, кашель, повышенную температуру тела. При тяжелых формах жалобы на появление сильной боли при глотании даже жидкости, повышение температуры до фебрильных цифр, повышенное слюноотделение, нарушение дыхания.
3. Физикальные данные при тяжелых формах острого ларингита свидетельствуют о болезненной пальпации шеи и гортани, нарушениях подвижности хрящей гортани, вынужденном положении головы и шеи.
4. Инструментальный осмотр - проведение ларингоскопии. Для острого катарального ларингита характерны гиперемия, отек. Усиление сосудистого рисунка слизистой оболочки гортани. Голосовые складки могут быть ярко-розовыми, ярко-красными, утолщенными. Голосовая щель при фонации овальная или линейная, выраженная гиперемия и отек слизистой оболочки гортани, фибринозные налеты [1, 2, 5].
2.1 Жалобы и анамнез
См. раздел "1.6 Клиническая картина заболевания или состояния (группы заболеваний или состояний)".
2.2 Физикальное обследование
- При физикальном обследовании пациентов с подозрением на острый ларингит рекомендован прием (осмотр, консультация) врача-оториноларинголога или врача общей практики (семейного врача) или врача-педиатра с целью постановки и уточнения диагноза. [6, 10, 53].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
Проводя физикальный осмотр, следует обратить внимание на наличие/отсутствие симптомов дыхательной недостаточности.
Главным симптомом острой дыхательной недостаточности является одышка. В зависимости от тяжести одышки выделяют следующие ее степени: I степень дыхательной недостаточности - одышка возникает при физической нагрузке; II степень - одышка возникает при малых физических нагрузках (неспешная ходьба, умывание, одевание); III степень - одышка в покое.
По клиническому течению и величине просвета дыхательных путей различают четыре стадии стеноза гортани:
1. Стадия компенсации, которая характеризуется отсутствием одышки в покое, при ходьбе одышка появляется. Характеризуется сужением просвета гортани на 1/3.
2. Стадия субкомпенсации - при этом появляется инспираторная одышка с включением в акт дыхания вспомогательных мышц при физической нагрузке, отмечается втяжение межреберных промежутков, мягких тканей яремной и надключичных ямок, стридорозное (шумное) дыхание, бледность кожных покровов, артериальное давление остается нормальным или повышенным, просвет гортани сужен на 1/2 и более.
3. Стадия декомпенсации. Дыхание при этом поверхностное, частое, резко выражен стридор. Вынужденное положение сидя. Гортань совершает максимальные экскурсии. Лицо становится бледно-синюшным, отмечается повышенная потливость, акроцианоз, пульс учащенный, нитевидный, артериальное давление снижено, щелевидный просвет гортани.
4. Асфиксия - дыхание прерывистое или совсем прекращается. Голосовая щель резко сужена. Резкое угнетение сердечной деятельности. Пульс частый, нитевидный, нередко не прощупывается. Кожные покровы бледно-серые за счет спазма мелких артерий. Отмечается потеря сознания, экзофтальм, непроизвольное мочеиспускание, дефекация, остановка сердца [1, 2, 5, 8].
Острое начало заболевания с быстрым прогрессированием симптомов стеноза усугубляет тяжесть состояния больного, поскольку за короткое время не успевают развиться компенсаторные механизмы. Это необходимо учитывать при определении показаний для экстренного хирургического лечения [1, 2, 5].
2.3 Лабораторные диагностические исследования
- Рекомендуется проведение общего клинического обследования, включающего Общий (клинический) анализ крови развернутый пациентам с ОЛ для оценки общего состояния организма, выявления воспалительной реакции: лейкоцитоз, повышение скорости оседания эритроцитов (СОЭ) [1 - 5].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 4)
- Рекомендуется комплексное клинико-лабораторное обследование всем пациентам с флегмонозным ларингитом при госпитализации [1].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
- Рекомендуется проведение микробиологического (культурального) исследования гнойного отделяемого на аэробные и факультативно анаэробные микроорганизмы с определением возбудителя и его чувствительности к антибактериальным или/и другим лекарственным препаратам для выбора адекватной терапии [1, 10].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 4)
Комментарии: При поступлении на стационарное лечение проводится стандартное лабораторное обследование [3, 5, 10].
2.4 Инструментальные диагностические исследования
- Рекомендуется проведение ларингоскопии пациентам с острым ларингитом с целью осмотра гортани [12, 13, 14, 15].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
Комментарии: проведение непрямой ларингоскопии при помощи гортанного зеркала является обязательной диагностической процедурой при осмотре пациентов 12 лет и старше врачом-оториноларингологом как на амбулаторном, так и на стационарном этапе диагностики. При осмотре на амбулаторном этапе детей дошкольного и младшего школьного возраста врачом-оториноларингологом и врачом-педиатром проведение непрямой ларингоскопии при помощи гортанного зеркала зачастую не представляется возможным по причине эмоциональной лабильности пациента и выраженного глоточного рефлекса.
При невозможности осмотреть гортань при непрямой ларингоскопии показано проведение видео фиброринофаринголарингоскопии. При проведении ларингоскопии необходимо определить характер патологического процесса, его локализацию, уровень, протяженность и степень сужения дыхательных путей [13 - 15].
Для картины острого ларингита характерна гиперемия, отек слизистой оболочки гортани, усиление сосудистого рисунка. Голосовые складки, как правило, розовые или ярко-красные, утолщены, голосовая щель при фонации овальная или линейная со скоплением мокроты. При остром ларингите в воспалительный процесс может быть вовлечена слизистая оболочка подскладкового отдела гортани. При подскладковом ларингите диагностируется валикообразное утолщение слизистой оболочки подголосового отдела гортани.
При катаральной форме острого ларингита изменения наблюдаются главным образом на голосовых складках, в межчерпаловидном или подскладочном пространстве. На фоне гиперемированной слизистой оболочки гортани и голосовых складок видны расширенные поверхностные кровеносные сосуды и слизистый или слизисто-гнойный секрет, усиливающий охриплость.
При отечной форме острого ларингита определяются сплошная гиперемия и отечность всей слизистой оболочки гортани различной степени выраженности. При фонации наблюдается неполное смыкание голосовых складок, голосовая щель при этом имеет линейную или овальную форму.
При остром ларингите, развивающемся на фоне гриппа или ОРВИ, при ларингоскопии видны кровоизлияния в слизистую оболочку гортани: от петехиальных до небольших размеров гематом (так называемый геморрагический ларингит) [11, 13].
Появление в гортани фибринозного налета белого и беловато-желтого цвета - признак перехода заболевания в более тяжелую форму - фибринозный ларингит, а налет серого или бурого цвета может являться признаком дифтерии.
Если процесс не связан с интубационной травмой, его выявление у взрослых требует срочной дифференциальной диагностики с системными заболеваниями и туберкулезом. При инфильтративном ларингите определяют значительную инфильтрацию, гиперемию, увеличение в объеме и нарушение подвижности пораженного отдела гортани. Часто видны фибринозные налеты, в месте формирования абсцесса просвечивает гнойное содержимое. При тяжелой форме ларингита и хондроперихондрите гортани характерны болезненность при пальпации, нарушение подвижности хрящей гортани, возможна инфильтрация и гиперемия кожных покровов в проекции гортани, на фоне болевого синдрома и клиники общей гнойной инфекции. Абсцесс надгортанника выглядит как шаровидное образование на его язычной поверхности с просвечивающим гнойным содержимым с выраженным болевым синдромом и нарушением глотания.
2.5 Иные диагностические исследования
- Рекомендуется проведение пульсоксиметрии детям младшего и дошкольного возраста с острым ларингитом с целью оценки степени дыхательной недостаточности и необходимости назначения оксигенотерапии [9, 16].
Уровень убедительности рекомендаций B (уровень достоверности доказательств - 2)
- Рекомендуется проведение компьютерной томографии гортани с внутривенным болюсным контрастированием пациентам с острым ларингитом в целях дифференциальной диагностики и при наличии показаний [15, 16].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
Комментарии: рассмотрение вопроса о проведении компьютерной томографии гортани с внутривенным болюсным контрастированием целесообразно пациентам с острым ларингитом на стационарном этапе лечения при подозрении на развитие гнойных осложнений острого ларингита и в случае сложности в дифференциальной диагностике с иными заболеваниями гортани.
При невозможности проведения КТ при признаках стеноза гортани в сомнительных ситуациях у детей возможно проведение рентгенографии шеи в прямой и боковой проекциях [13, 1].
3. Лечение, включая медикаментозную и немедикаментозную терапии, диетотерапию, обезболивание, медицинские показания и противопоказания к применению методов лечения
3.1 Консервативное лечение
- Рекомендуются применение противовоспалительных и жаропонижающих препаратов взрослым и детям с острым ларингитом у пациентов с фебрильной лихорадкой [22, 27].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5).
Комментарии: целесообразно с данной целью назначение парацетамола** до 60 мг/кг/сут и/или ибупрофена** до 30 мг/кг/сут. Детям при повышении температуры тела > 39 - 39,5 °C рекомендуется использовать физические методы охлаждения (раскрыть ребенка, обтереть водой температуры 25 - 30 °C), провести жаропонижающую терапию (препараты группы нестероидные противовоспалительные и противоревматические препараты (ибупрофен** в дозе 7,5 мг/кг каждые 6 - 8 ч (максимально 30 мг/кг/сут) или препараты группы другие анальгетики и антипиретики (парацетамол** в дозе 10 - 15 мг/кг каждые 6 ч (максимально 60 мг/кг/сут) [22].
- Не рекомендуется повышенное потребление жидкости при катаральной форме острого ларингита, протекающего на фоне ОРВИ [22, 46, 47].
Уровень убедительности рекомендаций B (уровень достоверности доказательств - 2).
Комментарии: Польза обильного выпаивания сомнительна, а повышение секреции антидиуретического гормона в период болезни, напротив, способствует задержке жидкости.
- Не рекомендуется рутинное назначение противокашлевых препаратов, отхаркивающих лекарственных препаратов детям с острым ларингитом и острым ларинготрахеитом за исключением случаев мучительного кашля [28, 29, 48, 49, 50].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5).
Комментарии: перед назначением противокашлевых препаратов следует убедиться в отсутствии состояний, требующих соответствующего лечения и при которых назначение терапии, направленной на подавление кашля может быть опасной, например, симптомов бронхиальной обструкции, а у детей - дополнительно - симптомов острого обструктивного ларингита (крупа).
- Рекомендуется применять местную противовоспалительную терапию больным с ОЛ с целью уменьшения воспалительной реакции слизистой оболочки гортани [28, 29, 31, 32, 33, 34].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
Комментарии: Особое место в лечении ОЛ занимает местная противовоспалительная терапия: инстилляции лекарственных веществ в гортань, ингаляционная терапия. Из лекарственных препаратов для вливания в гортань наиболее часто применяют антисептики из групп производные хинолина (АТХ D08AH) и четвертичные аммониевые соединения (АТХ D08AJ) [37]; Температура вливаемых лекарственных средств должна соответствовать нормальной температуре тела, вливают по каплям в объеме до 2 мл. Ввиду угрозы развития ларингоспазма эндоларингеальные вливания в гортань детям не должны проводиться. [34].
- Рекомендуется системная антибактериальная терапия пациентам при неосложненном течении ОЛ при сохранении симптомов в течение 10 дней, а также осложненном течении заболевания. [13, 17 - 19, 20, 21, 23, 24, 27].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
Комментарии: целесообразно назначение взрослым пациентам системной антибактериальной терапия при затяжном течении острого ларингита длительностью 10 дней и более, а также при выраженной инфильтрации голосовых складок и экссудации.
Антибактериальная терапия назначается взрослым эмпирически с применением таблетированных препаратов: Амоксициллин** (Код АТХ J01CA04) внутрь 500 <1> - 1000 <2> мг 3 раза в сутки взрослым 5 - 10 дней; *Амоксициллин + [Клавулановая кислота] <3> (АТХ J01CR02) 875 мг + 125 мг 2 раза в/с взрослым 5 - 10 дней; цефалоспоринов - Цефиксим (АТХ J01DD08) 400 мг 1 раз в/с 5 - 10 дней, Цефдиторен (АТХ J01DD16 400 мг 1 раз в/с) 10 дней; Кларитромицин** 250 - 500 мг 2 раза в сутки 6 дней, Джозамицин** (АТХ J01FA09) 1000 мг 2 раза в сутки взрослым 5 - 10 дней.
Таблица 1. Рекомендуемые антибактериальные препараты системного действия (АТХ J01 (АБП)) и режимы лечения острого ларингита у взрослых
Показание
Препараты выбора
Альтернативные препараты
Стартовая эмпирическая терапия
Амоксициллин** (Код АТХ: J01CA04) внутрь 500 <1> - 1000 <2> мг 3 раза в сутки
Амоксициллин + [Клавулановая кислота] <3>** (Код АТХ: J01CR02) внутрь 500/125 мг 3 раза в сутки или 875/125 мг 2 раза в сутки
Цефиксим (Код АТХ: J01DD08) 400 мг 1 раз в сутки
Цефдиторен (Код АТХ: J01DD16) внутрь 400 мг
Аллергия на бета-лактамные антибактериальные препараты (АТХ J01C и J01D)
Кларитромицин** (Код АТХ: J01FA09) внутрь 250 - 500 мг 2 раза в сутки
Джозамицин** (Код АТХ: J01FA07) внутрь 1000 мг 2 раза в сутки
--------------------------------
<1> - при отсутствии факторов риска устойчивости пневмококка к бета-лактамам (применение антибиотиков в предшествующие 3 месяца, наличие в семье детей дошкольного возраста, посещающих детские учреждения, взрослые, проживающие в "закрытых" учреждениях).
<2> - при наличии факторов риска устойчивости пневмококка к бета-лактамам (применение антибиотиков в предшествующие 3 месяца, наличие в семье детей дошкольного возраста, посещающих детские учреждения, взрослые, проживающие в "закрытых" учреждениях).
<3> - факторы риска наличия штамма возбудителя, продуцирующего бета-лактамазы (H. Influenzae, S. aureus, M. catarrhalis), наличие сопутствующих заболеваний (бронхиальная астма, сахарный диабет, хронический бронхит), иммуносупрессивные состояния, возраст старше 65 лет; неуспешная предшествующая антибактериальная терапия амоксициллином**.
Детям: Амоксициллин** (Код АТХ J01CA04) внутрь 40 - 60 или 80 - 90 мг/кг/сутки 5 - 7 дней; Амоксициллин + [Клавулановая кислота]** (АТХ J01CR02) до 3 месяцев - 30 мг/кг/сут в 2 приема; 3 месяца и старше - 25 мг/кг/сут в 2 приема или 20 мг/кг/сут в 3 приема 5 - 10 дней.
Цефиксим (Код АТХ: J01DD08) суспензия 8 мг/кг/сутки в 1 - 2 приема 5 - 10 дней; цефтриаксон** (АТХ J01DD04) детям с 15 дней до 12 лет назначают по 20 - 80 мг/кг массы тела 1 раз в сутки. Детям с массой тела более 50 кг назначают дозы, предназначенные для взрослых 6 дней.
Кларитромицин** (АТХ J01FA09) для детей старше 12 лет разовая доза составляет 7,5 - 15 мг/кг/сут в 2 приема не более 14 дней; Джозамицин** (Код АТХ J01FA07) 50 мг/кг/сут. в 2 - 3 приема 5 - 10 дней.
Тиамфеникола глицинат ацетилцистеинат <4> (Код АТХ J01BA02) в/м. Для детей в возрасте до 2 лет разовая доза 125 мг - 2 раза/сут; от 3 до 6 лет - по 250 мг 2 раза/сут; от 7 до 12 лет - по 250 мг 3 раза/сут. Для взрослых разовая доза составляет 500 мг 2 - 3 раза/сут. 10 дней.
Таблица 2. Рекомендуемые АБП и режимы лечения острого ларингита у детей
Показание
Препараты выбора
Альтернативные препараты
Стартовая эмпирическая терапия
Амоксициллин** (Код АТХ: J01CA04) внутрь
40 - 60 <1>
80 - 90 <2> мг/кг/сутки
Амоксициллин + [Клавулановая кислота]** (Код АТХ: J01CR02) внутрь <3>
Суспензия 4:1 (125 мг - 31.25 мг/5 мл или 250 мг - 62 мг/5 мл) в 3 приема каждые 8 часов или
Цефиксим (Код АТХ: J01DD08) 8 мг/кг/сутки - 1 раз в сутки или
Цефтриаксон** (АТХ J01DD04) детям с 15 дней до 12 лет назначают по 20 - 80 мг/кг массы тела 1 раз в сутки. Детям с массой тела более 50 кг - дозы, предназначенные для взрослых
Аллергия на ![]() -лактамы
-лактамы
Кларитромицин** (Код АТХ: J01FA09) внутрь 7,5 мг/кг/сутки в 2 приема (максимально 1000 мг/сутки)
Джозамицин** (Код АТХ: J01FA07) 50 мг/кг/сут. в 2 - 3 приема
Тиамфеникола глицинат ацетилцистеинат <4> (Код АТХ: J01BA02 Для детей в возрасте до 2 лет разовая доза 125 мг - 2 раза/сут; от 3 до 6 лет - по 250 мг 2 раза/сут; от 7 до 12 лет - по 250 мг 3 раза/сут. по 125 - 250 мг 2 - 3 раза в сутки в зависимости от возраста Для взрослых разовая доза составляет 500 мг 2 - 3 раза/сут. 10 дней.
--------------------------------
<1> - при отсутствии факторов риска устойчивости пневмококка к бета-лактамам (применение антибиотиков в предшествующие 3 месяца, наличие в семье детей дошкольного возраста, посещающих детские учреждения, дети, проживающие в "закрытых" учреждениях).
<2> - при наличии факторов риска устойчивости пневмококка к бета-лактамам (применение антибиотиков в предшествующие 3 месяца, наличие в семье детей дошкольного возраста, посещающих детские учреждения, дети, проживающие в "закрытых" учреждениях).
<3> - факторы риска наличия штамма возбудителя, продуцирующего бета-лактамазы (H. Influenzae, S. aureus, M. Catarrhalis), наличие сопутствующих заболеваний (коморбидная патология), иммуносупрессивные состояния, неуспешная предшествующая антибактериальная терапия амоксициллином**.
<4> - при невозможности назначения бета-лактамов и макролидов
- Не рекомендуется проведение антибактериальной терапии при не осложненной форме ОЛ, на фоне вирусной инфекции и при сохранении симптомов до 10 дней [11, 13, 17 - 19].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5).
Комментарии: Выбор алгоритма терапии при ОЛ зависит от формы и тяжести воспалительного процесса.
- Не рекомендуется назначение противогрибковых препаратов эмпирически. [24, 26].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
Комментарии: целесообразно назначать взрослым Флуконазол** (АТХ J02AC01) 100 мг в сутки или Итраконазол (АТХ J02AC02) 100 мг 1 раз в сутки 15 дней только после верификации кандидозного поражения [25, 26].
- Рекомендовано назначение антигистаминных препаратов для системного действия пациентам с аллергией (аллергический ринит, крапивница, поллинозы, аллергический конъюнктивит) [10, 13, 14, 15].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
Комментарии: целесообразно назначение антигистаминных препаратов пациентам с аллергией в анамнезе. Дети от 3 до 12 лет с массой тела более 30 кг: Лоратадин**/Цетиризин** по 10 мг 1 раз в день; с массой тела менее 30 кг: Лоратадин**/Цетиризин** по 5 мг 1 раз в день: Левоцетиризин (АТХ R06AX13) детям в возрасте 2 - 6 лет по 1,25 мг - 2 раза в сутки, старше 6 лет и взрослым - 5 мг - 1 раз в сутки. Дезлоратадин от 6 до 12 месяцев по 1 мг препарата 1 раз в день, с 1 до 5 лет по 1,25 мг 1 раз в сутки, с 6 - 11 лет 2,5 мг - 1 раз в день. Взрослым и детям старше 12 лет: Лоратадин** (АТХ R06AX13), Цетиризин** (АТХ R06AE07) по 10 мг 1 раз в день, Дезлоратадин (АТХ R06AX27) по 5 мг 1 раз в день.
- Рекомендуется при любой дисфонии ограничение голосовой нагрузки (не кричать, не шептать по срокам не менее 2-х дней), а также соблюдение лечебно-охранительного режима всем пациентам с установленным диагнозом ОЛ [1, 7, 14, 39].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
Комментарии: Также необходимо помнить, что для любого воспалительного заболевания гортани необходимо создать охранительный режим (голосовой режим), рекомендовать больному при дисфонии - полный голосовой покой сроком на 1 - 2 суток, затем ограничение любой голосовой нагрузки. Также необходимо прекратить прием острой, соленой, горячей, холодной пищи, спиртных напитков, курение.
- Рекомендуется обязательная госпитализация пациентов по срочным показаниям с осложненными и тяжелыми формами острого ларингита (флегмонозный, абсцедирующий, инфильтративный, хондроперихондрит гортани) в лечебное учреждение, где имеется отделение интенсивной терапии, и есть возможность интубации трахеи [28, 29].
Уровень убедительности рекомендаций C; (уровень достоверности доказательств - 5)
Комментарии: Показана госпитализация пациентов с осложненным течением острого ларингита в лечебное учреждение, где имеется отделение интенсивной терапии, и есть возможность интубации трахеи.
Антибактериальная терапия в стационарных условиях назначается взрослым и детям эмпирически с учетом данных о региональной резистентности ключевых возбудителей.
Назначают детям: Амоксициллин + [Клавулановая кислота]** (АТХ J01CR02) детям от 3-х месяцев назначают дозировку в/в по 25 мг/5 мг на кг массы каждые 6 - 8 часов 5 - 10 дней или Цефотаксим** (АТХ J01DD01) в/м, в/в 150 мг/кг/с в 4 введения или Цефтриаксон** (АТХ J01DD04) в/м, в/в детям (с 15 дней до 12 лет): 20 - 80 мг/кг массы тела один раз в сутки 5 - 10 дней. [24, 25].
Целесообразно детям при тяжелом течении флегмонозного ларингита и осложнениях в ОАРИТ назначать Цефалоспорины 4 поколения - Цефепим** (АТХ J01DE01) 2,0 г каждые 12 часов более 40 кг, до 40 кг - 50 мг/кг каждые 12 часов 7 - 10 дней, Меропенем** (АТХ J01DH02): после 3-х месяцев до 12 лет 10 - 20 мг/кг - 3 раза в сутки, более 50 кг - используется доза для взрослых 5 - 10 дней [24, 25]. (В справочнике Vidal указано применение "при инфекции мягких тканей")
Целесообразно взрослым при осложненных формах флегмонозного ларингита назначение антибактериальной терапии: Амоксициллин + [Клавулановая кислота]** (АТХ J01CR02) в/в 1,2 г 3 р/с 7 - 10 дней; Цефотаксим** (АТХ J01DD01) в/в 2 г 3 р/с 7 - 10 дней; Цефтриаксон** (АТХ J01DD04) в/м, в/в 2 г 1 р/с. 7 - 10 дней; Тиамфеникола глицинат ацетилцистеинат (Код АТХ: J01BA02)
Для детей в возрасте до 2 лет разовая доза 125 мг - 2 раза/сут; от 3 до 6 лет - по 250 мг 2 раза/сут; от 7 до 12 лет - по 250 мг 3 раза/сут; по 125 - 250 мг 2 - 3 раза в сутки в зависимости от возраста. Для взрослых разовая доза составляет 500 мг 2 - 3 раза/сут. 10 дней.
После улучшения состояния возможен переход на пероральный прием антибиотика (ступенчатая терапия) [27].
При лечении острых абсцедирующих и флегмонозных ларингитов всем пациентам производится промывание полости абсцесса растворами антисептиков Бензилдиметил[3-(миристоиламино)пропил] аммоний хлорид моногидрат 0,01% (АТХ D08AJ), Гидроксиметилхиноксалиндиоксид (АТХ J01XX) [44].
- Рекомендуется проводить дезинтоксикационную терапию и коррекцию гиповолемических расстройств, а также глюкокортикостероидную терапию и парентеральное питание всем пациентам с дисфагией при тяжелых формах ларингита [1, 3, 6, 9].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
- Рекомендуется проведение консервативной противовоспалительной терапии больным ОЛ для профилактики стеноза гортани [27, 28, 29].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
Комментарии: для проведения дестенозирующей терапии целесообразно парентеральное введение глюкортикоидов, 60 - 120 мг
- Рекомендуется применять ингаляционную небулайзерную терапию с использованием аэрозолей средней и низкой дисперсности [5, 7, 9, 11, 30, 31, 35].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 4).
Комментарии: Длительность ингаляции составляет обычно 10 минут, перерыв между ингаляциями с препаратами различного действия составляет около 30 минут.
При наличии корок терапию начинают с ингаляции препаратов с муколитическим действием. Используют Ацетилцистеин** (форма: раствор для внутривенного введения и ингаляций) применяют ингаляционно по 1 ампуле (3 мл) 1 - 2 раза в день 5 - 7 дней. (АТХ R05CB01) [37, 38].
Возможно назначение ингаляции кортикостероидов (ATX RO3BA): #Будесонида** (АТХ R03BA02) 1000 мкг 1 - 2 раза в день, курс 5 - 8 процедур [31, 35].
Могут применяться готовые аптечные смеси на основе растительных препаратов, при отсутствии противопоказаний с учетом возрастных ограничений эфирные масла.
Эвкалипта прутовидного листьев масло (ATX R07AX Прочие препараты для лечения заболеваний дыхательной системы), а также используют 5 - 10% отвары ромашки аптечной цветков, шалфея лекарственного листьев, тимьяна ползучего травы (чабреца) календулы лекарственной цветков, подорожника большого листьев. Ингаляции могут быть теплыми и холодными. Продолжительность первой ингаляции 1 - 2 минуты, далее 5 - 10 минут [32, 34].
3.2 Хирургическое лечение
В неосложненных случаях острого ларингита не требуется.
- При декомпенсированном стенозе гортани у детей рекомендована неотложная интубация с целью обеспечения дыхательной функции [51].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
- Рекомендовано проведение трахеостомии или коникотомии при невозможности проведения интубации трахеи [52, 53].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
- Рекомендуется проведение хирургического лечения при осложненных формах острого ларингита [1, 9, 10, 13, 17, 23, 45].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
3.3 Иное лечение
- Рекомендуется назначение осмотра (консультации) врача-физиотерапевта пациентам с установленным диагнозом ОЛ [1, 9, 32, 34].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
- Рекомендуется включение комплексных гомеопатических препаратов в терапию пациентов с дисфонией на фоне острого ларингита с целью уменьшения выраженности голосовых расстройств [39 - 42].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
Комментарии: Комплексный гомеопатический препарат Гомеовокс (Активные вещества: Aconitum napellus, Arum triphyllum, Ferrum phosphoricum, Calendula officinalis, Spongia tosta, Belladonna, Mercurius solubilis, Hepar sulfur, Kalium bichromicum, Populus candicans, Bryonia) зарегистрирован в Российской Федерации по показаниям: ларингиты различной этиологии, в том числе потеря голоса, хрипота, усталость голосовых связок. Назначается взрослым и детям старше 6 лет с первых дней заболевания сроком на 6 дней [34].
4. Медицинская реабилитация и санаторно-курортное лечение, медицинские показания и противопоказания к применению методов медицинской реабилитации, в том числе основанных на использовании природных лечебных факторов
- Пациентам голосоречевых профессий после перенесенного ОЛ до полного восстановления функции голоса рекомендуется прием (осмотр, консультация) врача-оториноларинголога первичный [7, 9, 10, 43, 44].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 4)
Комментарии: У пациентов голосоречевых профессий сроки нетрудоспособности удлиняются до полного восстановления голосовой функции. Неосложненный острый ларингит разрешается в течение 7 - 14 дней; инфильтративные формы - более 14 дней.
5. Профилактика и диспансерное наблюдение, медицинские показания и противопоказания к применению методов профилактики
Профилактика хронизации воспалительного процесса гортани заключается в своевременном лечении острого ларингита, повышении сопротивляемости организма, лечении гастроэзофагеальной рефлюксной болезни, инфекционных заболеваний верхних и нижних дыхательных путей, отказе от курения, соблюдении голосового режима.
6. Организация оказания медицинской помощи
Пациенты с острым ларингитом без стеноза гортани на фоне острой респираторной вирусной инфекции не требуют госпитализации. Госпитализации подлежат все пациенты с осложненным течением острого ларингита.
Показания для экстренной госпитализации в стационар: острая дыхательная недостаточность (более чем I степени).
Показания к выписке пациента из медицинской организации: положительная динамика воспалительного процесса, отсутствие дыхательной недостаточности, отсутствие осложнений воспалительного процесса.
7. Дополнительная информация (в том числе факторы, влияющие на исход заболевания или состояния)
При развитии острого ларингита необходимо ограничение голосовой нагрузки. Запрещен прием горячей, холодной и острой пищи, спиртных напитков, курение, паровые ингаляции. Показано постоянное увлажнение воздуха в помещении с помощью специальных увлажнителей, прием противовирусных препаратов в составе комплексной терапии.
При неосложненных формах ларингита прогноз благоприятный, при осложненных формах с развитием стеноза гортани своевременная специализированная помощь и хирургическое лечение помогут спасти жизнь пациенту.
Критерии оценки качества медицинской помощи
Критерии оценки качества первичной медико-санитарной помощи взрослым и детям при остром ларингите (коды по МКБ-10 J04.0, J04.2)
N
Критерии качества
Оценка выполнения
1.
Выполнен прием (осмотр, консультация) врача-оториноларинголога или врача общей практики (Семейный врач) или врача-педиатра
Да/Нет
2.
Выполнена ларингоскопия
Да/Нет
3.
Назначено направление на госпитализацию пациентов с осложненными формами острого ларингита
Да/Нет
Критерии оценки качества специализированной медицинской помощи взрослым и детям при остром ларингите (коды по МКБ-10 J04.0, J04.2)
N
Критерии качества
Оценка выполнения
1.
Выполнен прием (осмотр, консультация) врача-оториноларинголога
Да/Нет
2.
Выполнена ларингоскопия
Да/Нет
3.
Проведение дестенозирующей терапии или хирургическое вмешательство при стенозе дыхательных путей
Да/Нет
Список литературы
1. Оториноларингология: национальное руководство. Краткое издание/Под ред. Ю.К. Янова, А.И. Крюкова, В.В. Дворянчикова, Е.В. Носули - 2-е изд., перераб. и доп. Москва: ГЭОТАР-Медиа, 2024. - 992 с.
2. Оториноларингология: Национальное руководство. Под ред. В.Т. Пальчуна. М.: ГЭОТАР-Медиа, 2016: 960 с.
3. Овчинников Ю.М., Гамов В.П. Болезни носа, глотки, гортани и уха. М.: Медицина, 2003: 320 с.
4. Gupta G, Mahajan K. Acute Laryngitis. In: StatPearls. Treasure Island (FL): StatPearls Publishing; September 12, 2022.
5. Богомильский М.Р., Чистякова В.Р. Детская оториноларингология. Москва: ГЭОТАР-Медиа, 2014. - 624 с.
6. Василенко Ю.С. Диагностика и терапия ларингита, связанного с гастроэзофагеальным рефлюксом. Российская оториноларингология. 2002; 1: 95 - 96.
7. Крюков А.И., Романенко С.Г., Павлихин О.Г., Гуров А.В., Изотова Г.Н. Острый ларингит: диагностика и лечебная тактика. РМЖ. 2012; (27): 1360 - 1364.
8. Дайняк Л.Б. Особые формы острых и хронических ларингитов. Вестник оториноларингологии. 1997; (5): 45.
9. Schondelmeyer AC, Dewan ML, Brady PW. et al. Cardiorespiratory and Pulse Oximetry Monitoring in Hospitalized Children: A Delphi Process. Pediatrics. 2020 Aug; 146(2): e20193336
10. She C., Wang L., Liu J., Liu Y.L., Jiao F.Y., Horvath D. Acute Laryngitis in Children: A Series of 121 Cases. Int J Fam Med Prim Care. 2020; 1(1): 1004.
11. Романенко С.Г. Острый и хронический ларингит. Оториноларингология. Национальное руководство. Краткое издание под ред. В.Т. Пальчуна. М. - ГЭОТАР-Медиа, 2012: С. 541 - 547.
12. Радциг Е.Ю. Воспалительные заболевания гортани у детей//Болезни уха, горла и носа в детском возрасте: национальное руководство/под. Ред. М.Р. Богомильского. М.: Геотар-Медиа, 2021, с 818 - 828.
13. Дайхес Н.А, Быкова В.П., Пономарев А.Б, Давудов Х.Ш. Клиническая патология гортани. Руководство-атлас. - М. - Медицинское информационное агентство. 2009. - 160 с.
14. Carding P.N., Sellars C., Deary I.J. Characterization of effective primary voice therapy for dysphonia J. Laryngol. Otol. 2002; 116 (12): 1014 - 1018
15. Stachler R.J., Francis D.O., Schwartz S.R., Damask C.C., Digoy G.P., Krouse H.J., McCoy S.J., Ouellette D.R., Patel R.R., Reavis C.C.W., Smith L.J., Smith M., Strode S.W., Woo P., Nnacheta L.C. Clinical Practice Guideline: Hoarseness (Dysphonia). Otolaryngol Head Neck Surg. 2018; 158(1): S1 - S42.
16. Fouzas S., Priftis K.N., Anthracopoulos M.B. Pulse oximetry in pediatric practice. Pediatrics. 2011; 128(4): 740 - 752.
17. Jain V. The role of imaging in the evaluation of hoarseness: A review. J Neuroimaging. 2021; 31(4): 665 - 685.
18. Зеликович Е.И. Современные методы лучевой диагностики в оториноларингологии. Вестник оториноларингологии. 2015; 2: 4 - 7.
19. Reveiz L., Cardona A.F. Antibiotics for acute laryngitis in adults. Cochrane Database Syst Rev. 2015; 23(5): CD004783.
20. Kenealy T., Arroll B. Antibiotics for the common cold and acute purulent rhinitis. Cochrane Database Syst Rev. 2013; 2013(6): CD000247.
21. Spurling G.K., Del Mar C.B., Dooley L., Foxlee R., Farley R. Delayed antibiotic prescriptions for respiratory infections Cochrane Database Syst Rev. 2017; 9: CD004417.
22. Острая респираторная вирусная инфекция (ОРВИ). Клинические рекомендации. [Электронный ресурс.]: https://cr.minzdrav.gov.ru/recomend/25_2 Актуальность на 12.04.2024.
23. Zoorob R., Sidani M.A., Fremont R.D., Kihlberg C. Antibiotic use in acute upper respiratory tract infections. Am Fam Physician. 2012; 86(9): 817 - 822.
24. Сидоренко С.В., Яковлев С.В., Спичак Т.В. и др. Стратегия и тактика рационального применения антимикробных средств в амбулаторной практике. Евразийские клинические рекомендации. Педиатрия (Прил. к журн. Consilium Medicum). 2017; 1: 17 - 25.
25. Крюков А.И., Кунельская Н.Л., Романенко С.Г., Павлихин О.Г., Елисеев О.В., Яковлев В.С., Красникова Д.И., Лесогорова Е.В., Терапия воспалительных заболеваний гортани. Медицинский совет. 2013; (2-1): 38 - 41
26. Сергеев А.Ю., Сергеева Е.Л. Диагностика и лечение поверхностного кандидоза. РМЖ. 2001; 23: 1061.
27. Практическое руководство по антиинфекционной химиотерапии под ред. Л.С. Страчунского, Ю.Б. Белоусова, Козлова С.Н. Аковбян В.А. Смоленск: Межрегиональная ассоц. по клинической микробиологии и антимикробной химиотерапии, 2007: 462 с.
28. Солдатский, Ю.Л. Симптоматическая терапия острого ларингита. Инфекционные болезни. 2014; 12(2): 105 - 108.
29. Королева К.Ю. Организация медицинской помощи раненым оториноларингологического профиля в ходе военных конфликтов. Известия Российской военно-медицинской академии. 2020; 39(4) 285 - 288.
30. Крюков А.И., Романенко С.Г., Палихин О.Г., Елисеев О.В. Применение ингаляционной терапии при воспалительных заболеваниях гортани. Методические рекомендации. М., 2007: с. 19.
31. Klassen T.P., Craig W.R., Moher D., Osmond M.H., Pasterkamp H., Sutcliffe T. Nebulized budesonide and oral dexamethasone for treatment of croup: a randomized controlled trial. JAMA. 1998; 279: 1629 - 1632.
32. Махоткина Н.Н., Степанова Ю.Е. Острый ларингит. Современные аспекты физиотерапевтического лечения с позиции синдромно-патогенетического подхода. Российская оториноларингология. 2022; 21(6): 114 - 119
33. Баранов, А.А. Педиатрия. Под ред. А.А. Баранова. Москва. ГЭОТАР-Медиа, 2009: 2048 с.
34. Пономаренко Г.Н. Физиотерапия: национальное руководство под ред. Г.Н. Пономаренко. Москва. ГЭОТАР-Медиа, 2014: 864 с.
35. Лекомцева О.И., Бриткова Т.А., Пчелина Е.В. Эффективность будесонида при острых ларингитах у детей. Российский вестник перинатологии и педиатрии. 2017; 62(4): 233 - 234.
36. Шаматов И.Я. Шопулотова З.А. Комплексное лечение при остром ларингите. Тверской медицинский журнал. 2023; (6): 87 - 89.
37. Кустов О.И. Опыт использования препарата Мирамистин в комплексной терапии пациентов с острым обострением хронического ларингита в условиях амбулаторно-поликлинического приема. Поликлиника. 2015; (3): 124 - 125.
38. Локшина Э.Э., Зайцева О.В. Эффективность и безопасность ацетилцистеина в педиатрической практике. Педиатрия. Приложение к журналу Consilium Medicum. - 2012; (1): 72 - 76
39. Степанова Ю.Е., Готовяхина Т.В., Корнеенков А.А., Корень Е.Е. Комплексное лечение дисфоний у лиц голосоречевых профессий. Вестник оториноларингологии. 2017; 3: 48 - 53.
40. Осипенко Е.В., Карнеева О.В., Ким И.А., Орлова О.С., Котельникова Н.М., Михалевская И.А., Кривых Ю.С., Исаева М.Л. Результаты проспективного наблюдательного исследования эффективности комплексного лекарственного препарата гомеовокс у взрослых пациентов с различными видами дисфоний. Вестник оториноларингологии. 2022; 87(4): 71 - 78
41. Карнеева О.В., Рязанцев С.В., Радциг Е.Ю., Ким И.А. Возможности клинической гомеопатии в комплексной терапии острых воспалительных заболеваний верхних дыхательных путей. Методические рекомендации. М., С-П., 2017: 40 с.
42. Селькова Е.П., Богомильский М.Р., Гаращенко Т.И., Радциг Е.Ю., Лапицкая А.С. Гомеопатические препараты в лечении симптомов острых респираторных заболеваний. Consilium medicum. 2007; 9(10): 83 - 89.
43. Накатис Я.А., Конеченкова Н.Е., Матросова Л.М. Силкина А.В. Рымша М.А., Надежный препарат в оптимизации лечения острого и хронического ларингита. Материалы межрегиональной научно-практической конференции оториноларингологов Сибири и Дальнего Востока с международным участием "Актуальные вопросы оториноларингологии". Под общей редакцией Блоцкого А.А. Амурская государственная медицинская академия. 2016; (14): 141 - 144.
44. Крюков А.И., Кунельская Н.Л., Гуров А.В., Изотова Г.Н., Романенко С.Г., Павлихин О.Г., Муратов Д.Л. Возможности антисептических средств в терапии ларингеальной и тонзиллярной патологии Медицинский совет. 2016. N 6. С. 36 - 40.
45. Рекмаль М., Эккель Х.Э., Янов Ю.К., Рязанцев С.В., Кривопалов А.А., Мохотаева М.В. Хирургия гортани и трахеи. Москва, Издательство Панфилова, 2014, 352 с.
46. Guppy MP, Mickan SM, Del Mar CB, Thorning S, Rack A. Advising patients to increase fluid intake for treating acute respiratory infections. Cochrane Database Syst Rev. 2011 Feb 16; 2011(2): CD004419. doi: 10.1002/14651858. CD004419. pub3. PMID: 21328268; PMCID: PMC7197045.
47. Hasegawa H, Okubo S, Ikezumi Y, Uchiyama K, Hirokawa T, Hirano H, Uchiyama M. Hyponatremia due to an excess of arginine vasopressin is common in children with febrile disease. Pediatr Nephrol. 2009 Mar; 24(3): 507 - 11. doi: 10.1007/s00467-008-1053-1. Epub 2008 Dec 2. PMID: 19048300.
48. Баранов А.А., Таточенко В.К., Бакрадзе М.Д., Ред., Лихорадящий ребенок., М.: ПедиатрЪ, 2017: 320 с.
49. Таточенко В.К., Болезни органов дыхания (практическое руководство), М.: Педиатръ, 2012,
50. Nawka T. Akute  . Laryngorhinootologie. 2018 Jul; 97(7): 455 - 456. German. doi: 10.1055/a-0589-3229. Epub 2018 Jul 9. PMID: 29986365
. Laryngorhinootologie. 2018 Jul; 97(7): 455 - 456. German. doi: 10.1055/a-0589-3229. Epub 2018 Jul 9. PMID: 29986365
51. Bjornson CL, Johnson DW. Croup in children. CMAJ. 2013; 185: 1317 - 23.
52. Petrocheilou A, Tanou K, Kalampouka E, Malakasioti G, Giannios C, Kaditis AG. Viral croup: diagnosis and a treatment algorithm. Pediatr Pulmonol. 2014 May; 49(5): 421 - 9.
53. Kivek s I, Rautiainen M. Epiglottitis, Acute Laryngitis, and Croup. Infections of the Ears, Nose, Throat, and Sinuses. 2018 May 4: 247 - 55. doi: 10.1007/978-3-319-74835-1_20. PMCID: PMC7120939.
Приложение А1
СОСТАВ
РАБОЧЕЙ ГРУППЫ ПО РАЗРАБОТКЕ И ПЕРЕСМОТРУ
КЛИНИЧЕСКИХ РЕКОМЕНДАЦИЙ
1. Кривопалов А.А., д.м.н., член Национальной медицинской ассоциации оториноларингологов, конфликт интересов отсутствует;
2. Карнеева О.В., д.м.н., доцент, член Национальной медицинской ассоциации оториноларингологов, конфликт интересов отсутствует;
3. Ким И.А., д.м.н., профессор, член Национальной медицинской ассоциации оториноларингологов, конфликт интересов отсутствует;
4. Ткачук И.В., к.м.н., Национальной медицинской ассоциации оториноларингологов, конфликт интересов отсутствует;
5. Романенко С.Г., к.м.н., член Национальной медицинской ассоциации оториноларингологов, конфликт интересов отсутствует;
6. Осипенко Е.В., к.м.н., член Национальной медицинской ассоциации оториноларингологов, конфликт интересов отсутствует;
7. Зябкин И.В., к.м.н., член Национальной медицинской ассоциации оториноларингологов, конфликт интересов отсутствует;
8. Полунин М.М., д.м.н., профессор, член Национальной медицинской ассоциации оториноларингологов, конфликт интересов отсутствует;
9. Гаращенко Т.И., д.м.н., профессор, член Национальной медицинской ассоциации оториноларингологов, конфликт интересов отсутствует;
10. Никифорова Г.Н, д.м.н., профессор, член Национальной медицинской ассоциации оториноларингологов, конфликт интересов отсутствует;
11. Гуров А.В., д.м.н., профессор, член Национальной медицинской ассоциации оториноларингологов, конфликт интересов отсутствует;
12. Алексеенко С.И., д.м.н., член Национальной медицинской ассоциации оториноларингологов, конфликт интересов отсутствует;
13. Намазова-Баранова Л.С., д.м.н., профессор, академик РАН, конфликт интересов отсутствует;
14. Геппе Н.А., д.м.н., профессор, конфликт интересов отсутствует.
Приложение А2
МЕТОДОЛОГИЯ РАЗРАБОТКИ КЛИНИЧЕСКИХ РЕКОМЕНДАЦИЙ
Целевая аудитория данных клинических рекомендаций:
1. Врачи-оториноларингологи.
2. Врачи-терапевты.
3. Врачи-педиатры.
4. Врачи-аллергологи-иммунологи.
5. Врачи общей практики (семейные врачи).
6. Врачи-инфекционисты.
7. Студенты медицинских ВУЗов.
8. Обучающиеся в ординатуре.
Таблица 1. Шкала оценки УДД для методов диагностики (диагностических вмешательств)
УДД
Расшифровка
1
Систематические обзоры исследований с контролем референсным методом или систематический обзор рандомизированных клинических исследований с применением метаанализа
2
Отдельные исследования с контролем референсным методом или отдельные рандомизированные клинические исследования и систематические обзоры исследований любого дизайна, за исключением рандомизированных клинических исследований, с применением метаанализа
3
Исследования без последовательного контроля референсным методом или исследования с референсным методом, не являющимся независимым от исследуемого метода или нерандомизированные сравнительные исследования, в том числе когортные исследования
4
Несравнительные исследования, описание клинического случая
5
Имеется лишь обоснование механизма действия или мнение экспертов
Таблица 2. Шкала оценки УДД для методов профилактики, лечения и реабилитации (профилактических, лечебных, реабилитационных вмешательств)
УДД
Расшифровка
1
Систематический обзор рандомизированных клинических исследований РКИ с применением метаанализа
2
Отдельные РКИ и систематические обзоры исследований любого дизайна, за исключением РКИ, с применением метаанализа
3
Нерандомизированные сравнительные исследования, в т.ч. когортные исследования
4
Несравнительные исследования, описание клинического случая или серии случаев, исследования "случай-контроль"
5
Имеется лишь обоснование механизма действия вмешательства (доклинические исследования) или мнение экспертов
Таблица 3. Шкала оценки УУР для методов профилактики, диагностики, лечения и реабилитации (профилактических, диагностических, лечебных, реабилитационных вмешательств)
УУР
Расшифровка
A
Сильная рекомендация (все рассматриваемые критерии эффективности (исходы) являются важными, все исследования имеют высокое или удовлетворительное методологическое качество, их выводы по интересующим исходам являются согласованными)
B
Условная рекомендация (не все рассматриваемые критерии эффективности (исходы) являются важными, не все исследования имеют высокое или удовлетворительное методологическое качество и/или их выводы по интересующим исходам не являются согласованными)
C
Слабая рекомендация (отсутствие доказательств надлежащего качества (все рассматриваемые критерии эффективности (исходы) являются неважными, все исследования имеют низкое методологическое качество и их выводы по интересующим исходам не являются согласованными))
Порядок обновления клинических рекомендаций.
Механизм обновления клинических рекомендаций предусматривает их систематическую актуализацию - не реже чем один раз в три года, а также при появлении новых данных с позиции доказательной медицины по вопросам диагностики, лечения, профилактики и реабилитации конкретных заболеваний, наличии обоснованных дополнений/замечаний к ранее утвержденным КР, но не чаще 1 раза в 6 месяцев.
Приложение А3
СПРАВОЧНЫЕ МАТЕРИАЛЫ,
ВКЛЮЧАЯ СООТВЕТСТВИЕ ПОКАЗАНИЙ К ПРИМЕНЕНИЮ
И ПРОТИВОПОКАЗАНИЙ, СПОСОБОВ ПРИМЕНЕНИЯ И ДОЗ ЛЕКАРСТВЕННЫХ
ПРЕПАРАТОВ, ИНСТРУКЦИИ ПО ПРИМЕНЕНИЮ
ЛЕКАРСТВЕННОГО ПРЕПАРАТА
1. Приказ Министерства Здравоохранения РФ от 12 ноября 2012 года N 905н "Об утверждении порядка оказания медицинской помощи населению по профилю "оториноларингология".
2. Приказ Министерства здравоохранения Российской Федерации от 28 декабря 2012 г. N 1654н "Об утверждении стандарта первичной медико-санитарной помощи при острых назофарингите, ларингите, трахеите и острых инфекциях верхних дыхательных путей легкой степени тяжести".
3. Приказ Министерства здравоохранения Российской Федерации от 9 ноября 2012 г. N 798н "Об утверждении стандарта специализированной медицинской помощи детям при острых респираторных заболеваниях средней степени тяжести".
4. Приказ Министерства здравоохранения и социального развития РФ от 16 апреля 2012 г. N 366н "Об утверждении Порядка оказания педиатрической помощи";
5. Приказ Министерства здравоохранения и социального развития РФ от 05.05.2012 N 521н "Об утверждении Порядка оказания медицинской помощи детям с инфекционными заболеваниями"
6. Государственный реестр лекарственных средств: https://grls.rosminzdrav.ru
7. Приказ МЗ РФ от 20 декабря 2012 г. N 1183н "Об утверждении номенклатуры должностей медицинских работников и фармацевтических работников".
8. Приказ МЗ РФ от 23 июля 2010 г. N 541н. Единый квалификационный справочник должностей руководителей, специалистов и служащих, раздел Квалификационные характеристики должностей работников в сфере здравоохранения.
9. Федеральный закон от 25.12.2018 N 489 489-ФЗ "О внесении изменений в статью 40 Федерального закона "Об обязательном медицинском страховании в Российской Федерации" и Федеральный закон "Об основах охраны здоровья граждан в Российской Федерации" по вопросам клинических рекомендаций".
10. Приказ Минздрава России N 103н от 28.02.2019 "Об утверждении порядка и сроков разработки клинических рекомендаций, их пересмотра, типовой формы клинических рекомендаций и требований к их структуре, составу и научной обоснованности включаемой в клинические рекомендации информации".
11. Приказ Минздрава России от 13.10.2017 N 804н "Об утверждении номенклатуры медицинских услуг".
12. Приказ Министерства здравоохранения РФ от 14 января 2019 г. N 4н "Об утверждении порядка назначения лекарственных препаратов, форм рецептурных бланков на лекарственные препараты, порядка оформления указанных бланков, их учета и хранения"
13. Приказ Министерства Здравоохранения РФ N 335 от 29.11.95. Об использовании метода гомеопатии в практическом здравоохранении.
Приложение А3.1
РАСШИФРОВКА ПРИМЕЧАНИЙ
** - лекарственный препарат, входящий в Перечень жизненно необходимых и важнейших лекарственных препаратов для медицинского применения на 2020 год (Распоряжение Правительства РФ от 12.10.2019 N 2406-р)
# - применение off-label - вне зарегистрированных в инструкции лекарственного средства показаний осуществляется по решению врачебной комиссии, с разрешения Локального этического комитета медицинской организации (при наличии), с условием подписанного информированного согласия родителей (законного представителя) и пациента в возрасте старше 15 лет.
Приложение Б
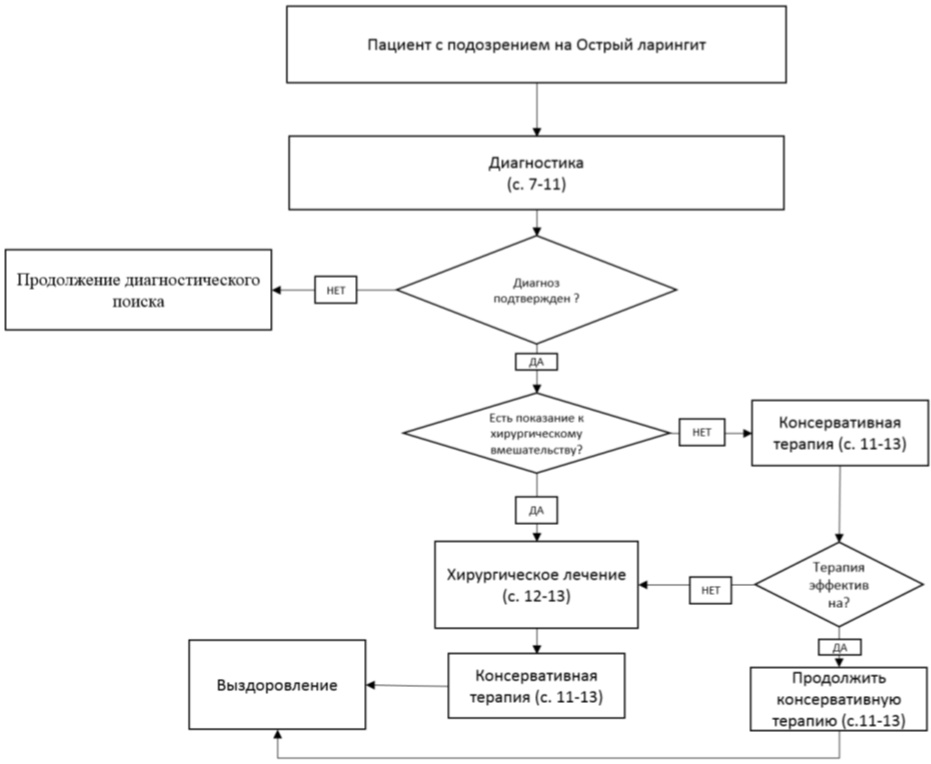
АЛГОРИТМЫ ДЕЙСТВИЙ ВРАЧА
Приложение В
ИНФОРМАЦИЯ ДЛЯ ПАЦИЕНТА
При развитии острого ларингита необходимо ограничение голосовой нагрузки. Запрещен прием горячей, холодной и острой пищи, спиртных напитков, курение, паровые ингаляции. Показано постоянное увлажнение воздуха в помещении с помощью специальных увлажнителей, прием противовирусных препаратов.
Приложение Г1 - ГN
ШКАЛЫ ОЦЕНКИ, ВОПРОСНИКИ И ДРУГИЕ ОЦЕНОЧНЫЕ ИНСТРУМЕНТЫ
СОСТОЯНИЯ ПАЦИЕНТА, ПРИВЕДЕННЫЕ В КЛИНИЧЕСКИХ РЕКОМЕНДАЦИЯХ
Отсутствуют
