"Клинические рекомендации "Выпадение прямой кишки"
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РОССИЙСКОЙ ФЕДЕРАЦИИ
КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ
ВЫПАДЕНИЕ ПРЯМОЙ КИШКИ
Кодирование по Международной статистической классификации болезней и проблем, связанных со здоровьем: K62.2, K62.3, K63.3
Год утверждения (частота пересмотра): 2024
Возрастная категория: Взрослые
Пересмотр не позднее: 2026
ID: 177
Разработчик клинической рекомендации
- Общероссийская общественная организация "Ассоциация колопроктологов России"
Одобрено Научно-практическим Советом Минздрава РФ
Список сокращений
АКР - Ассоциация колопроктологов России
БОС - биологическая обратная связь
ЗАПК - запирательный аппарат прямой кишки
ЖКТ - желудочно-кишечный тракт
РФП - радиофармацевтический лекарственный препарат
СОП - синдром опущения промежности
СОД - синдром обструктивной дефекации
ТРУЗИ - трансректальное ультразвуковое исследование
ФРД - функциональное расстройство дефекации
Термины и определения
Синдром опущения промежности (СОП) - совокупность заболеваний, возникающих вследствие опущения или выпадения органов таза. Эти заболевания могут существовать как отдельные нозологические формы (ректоцеле, выпадение прямой кишки, энтероцеле).
Синдром обструктивной дефекации (СОД) - нарушение опорожнения прямой кишки, обусловленное анатомическими изменениями заднего отдела тазового дна, такими как ректоцеле, внутренняя инвагинация и выпадение прямой кишки, энтероцеле и сигмоцеле в сочетании с дискоординацией и/или атрофией мышц тазового дна.
1. Краткая информация по заболеванию или состоянию (группы заболеваний или состояний)
1.1 Определение заболевания или состояния (группы заболеваний или состояний)
Выпадение прямой кишки - выпячивание или выход всех слоев прямой кишки наружу через заднепроходное отверстие [1 - 3, 73].
Синоним: ректальный пролапс.
Внутреннее выпадение прямой кишки - инвагинация стенки прямой и/или сигмовидной кишки без выхода наружу, т.е. стенка прямой кишки пролабирует в ее просвет, но не выпадает через задний проход [1, 4 - 6, 26].
Синоним: внутренняя (интраректальная) инвагинация прямой кишки.
Выпадение анального канала - выпадение стенок анального канала через анальное отверстие [1 - 3, 12].
Синоним: выпадение заднего прохода.
1.2 Этиология и патогенез заболевания или состояния (группы заболеваний или состояний)
Наружное и внутреннее выпадение прямой кишки и выпадение анального канала развиваются вследствие слабости связочно-мышечного аппарата органов таза. Эти заболевания принято считать нозологическими формами синдрома опущения промежности, возникающего чаще у женщин. Соответственно, выпадение прямой кишки анального канала чаще отмечается у представительниц женской половины населения. Однако у мужчин, подвергавшихся в течение жизни воздействию характерных факторов риска, может развиваться опущение тазового дна с выпадением или внутренней инвагинацией прямой кишки [1 - 3, 8 - 12, 18, 21].
Риск развития заболевания у женщин увеличивается при осложненном течении беременности и родов, в том числе при хирургических пособиях при родах, при стремительных родах, разрывах промежности, родах крупным плодом [8].
Выпадение прямой кишки может развиваться вследствие тяжелых физических нагрузок или интенсивных занятий спортом, причем не только сопровождающихся поднятием тяжестей. В основе влияния этих факторов лежит повышение внутрибрюшного давления, а также резкие вертикальные нагрузки, ведущие к смещению органов таза в сагиттальной плоскости [10].
Следующим фактором риска, провоцирующим опущение тазовых органов с последующим выпадением прямой кишки и анального канала, можно считать хронические заболевания кишечника и легких. Хронический запор, провоцирующий частое и интенсивное натуживание, упорный кашель приводят к многократному резкому повышению внутрибрюшного давления и как следствие - перерастяжению мышечно-фасциальных структур тазового дна, обеспечивающих нормальное положение органов.
К особенностям конституции организма и строения прямой кишки, которые могут послужить причиной развития выпадения прямой кишки, относят большую глубину прямокишечно-маточного углубления у женщин и прямокишечно-пузырного у мужчин, диастаз порций леватора, недостаточную фиксацию прямой кишки к крестцу, слабость анального сфинктера [10 - 12].
Среди патогенетических механизмов развития ректального пролапса выделяют три основных теории. Первая, т.н. "грыжевая", теория, описывает механизм, согласно которому при повышении внутрибрюшного давления в Дугласов карман смещаются петли тонкой кишки, раздвигая порции леваторов и оказывая прямое воздействие на тазовую брюшину и прямую кишку. Под этим давлением передняя стенка кишки постепенно начинает смещаться вниз, по типу скользящей промежностной грыжи, постепенно достигая анального отверстия и, с течением времени, выпадая за его пределы [12]. Вторая теория - инвагинационная. Первичное значение в генезе выпадения придается прямокишечной инвагинации, возникающей вследствие слабости связочно-мышечного аппарата, а все остальные изменения ("расслабление жома, рубцовое перерождение стенки кишки") считаются вторичными [13, 14]. Согласно третьей, нейрогенной, теории генеза ректального пролапса в основе выпадения лежит первичное поражение полового нерва, что приводит к опущению тазового дна и выпадению прямой кишки [15, 16]. В клинической практике порой приходится сталкиваться с сочетанием различных механизмов возникновения ректального пролапса, и вышеописанные теории не могут объяснить все многообразие случаев выпадения. Поэтому W.A. Altmeier с соавт. высказали предположение, согласно которому теория скользящей грыжи и теория инвагинации отнюдь не исключают, а дополняют друг друга и вносят совокупный вклад в патогенез заболевания [17].
1.3 Эпидемиология заболевания или состояния (группы заболеваний или состояний)
Выпадение прямой кишки и анального канала составляет в среднем 9% от всех колопроктологических заболеваний или от 0,3% до 5,2% среди пациентов общехирургических стационаров [19, 31, 91].
Женщины в возрасте старше 50 лет в 6 раз чаще мужчин страдают выпадением прямой кишки и анального канала [8, 9, 18, 19, 20]. Традиционно считается, что ректальный пролапс является следствием тяжелых многократных родов, однако около 1/3 пациенток с данным заболеванием являются нерожавшими [2]. Пик заболеваемости приходится на седьмое десятилетие у женщин, однако у мужчин эта проблема может развиться в возрасте 40 лет и ранее. Ректальный пролапс, возникающий в молодом возрасте, чаще всего диагностируется на фоне аутизма, задержки психомоторного развития, а также различных психических заболеваний, требующих длительного приема нейролептиков [21]. У 31% больных заболевание развивается на фоне тяжелого физического труда [22].
1.4 Особенности кодирования заболевания или состояния (группы заболеваний или состояний) по Международной статистической классификации болезней и проблем, связанных со здоровьем
Болезни органов пищеварения (XI)
Другие болезни кишечника (K62)
K62.2 Выпадение заднего прохода.
K62.3 Выпадение прямой кишки.
K63.3 Язва заднего прохода и прямой кишки.
1.5 Классификация заболевания или состояния (группы заболеваний или состояний)
Оксфордская рентгенологическая классификация [23]:
1. Высокая ректо-ректальная инвагинация (выпадение остается выше пуборектальной линии).
2. Низкая ректо-ректальная инвагинация (пролапс на уровне пуборектальной линии).
3. Высокая ректо-анальная инвагинация (пролапс доходит до анального канала).
4. Низкая ректо-анальная инвагинация (пролапс в анальном канале, но не выходит за анальную складку).
5. Наружное выпадение прямой кишки.
Классификация НМИЦ колопроктологии им. А.Н. Рыжих [1, 24, 63]:
Стадии выпадения прямой кишки:
Стадии
Симптоматика
1
Прямая кишка выпадает только при акте дефекации
2
Прямая кишка выпадает при дефекации и физической нагрузке
3
Прямая кишка выпадает при ходьбе
Фазы компенсации функции мышц тазового дна [1, 24]:
- фаза компенсации - выпавшая кишка вправляется за счет сокращения мышц тазового дна;
- фаза декомпенсации - вправление кишки осуществляется только при помощи руки.
Степени недостаточности анального сфинктера [24, 25]:
Степень
Симптоматика
1
Недержание газов
2
Недержание клизменных вод и жидкого кала
3
Недержание всех компонентов кишечного содержимого
Пояснения к формулировке диагноза
При формулировке диагноза следует отражать наличие наружного и/или внутреннего компонента, указать стадию выпадения при полном выпадении, фазу компенсации функции мышц тазового дна, а также степень недостаточности анального сфинктера.
Примеры формулировок диагноза:
1. "Внутреннее выпадение прямой кишки. Опущение промежности в фазе компенсации функции мышц тазового дна".
2. "Выпадение прямой кишки 1 ст. в фазе компенсации функции мышц тазового дна, недостаточность анального сфинктера 2 ст.".
1.6 Клиническая картина заболевания или состояния (группы заболеваний или состояний)
Основным клиническим симптомом является наличие выпадения или выворачивания прямой кишки через задний проход во время акта дефекации с последующим самостоятельным или ручным вправлением, выделения слизи из заднего прохода. Пациенты с внутренней инвагинацией, как правило, предъявляют жалобы на чувство неполного опорожнения, затруднения эвакуации кишечного содержимого, ощущение препятствия на выходе из кишки, что в совокупности составляет синдром обструктивной дефекации [5, 26]. Также у 50 - 75% пациентов с выпадением прямой кишки отмечается недержание кишечного содержимого (газов, жидкого кала) [23, 27, 28].
2. Диагностика заболевания или состояния (группы заболеваний или состояний) медицинские показания и противопоказания к применению методов диагностики
Необходимыми и достаточными критериями установления диагноза "выпадение прямой кишки" являются данные клинического обследования, а именно данные физикального обследования, при котором выявляется полностенное циркулярное выпадение или выворачивание прямой кишки через задний проход при натуживании или акте дефекации. При отсутствии подтверждения выпадения прямой кишки при клиническом обследовании диагноз устанавливают на основании объективных данных инструментальных методов обследования, в первую очередь на основании проктографии (дефекографии) [1, 13, 32, 39, 40].
- Всем пациентам с подозрением на выпадение прямой кишки рекомендован прием (осмотр, консультация) врача-колопроктолога или врача-хирурга в целях установления диагноза и выбора тактики диагностики и лечения заболевания [1, 25].
Уровень убедительности рекомендаций - C (уровень достоверности доказательств - 4)
2.1 Жалобы и анамнез
При наружном выпадении прямой кишки пациенты предъявляют жалобы на факт выворачивания прямой кишки через задний проход при дефекации, физических нагрузках или переходе в вертикальное положение. Выпавшая прямая кишка вправляется самостоятельно или требует ручного пособия. Выпавшая часть прямой кишки может иметь разную форму, размеры и длину [29]
При внутреннем выпадении прямой кишки отмечаются следующие жалобы:
- затруднение опорожнения прямой кишки;
- ощущение неполного опорожнения;
- необходимость давления рукой на промежность или введения пальца в просвет кишки для опорожнения;
- выделение крови при дефекации (при наличии солитарной язвы или повреждении слизистой прямой кишки) [1, 2, 26, 30].
Все указанные симптомы объединяются в синдром обструктивной дефекации.
Примерно 50 - 75% пациентов с выпадением прямой кишки жалуются на недержание кала, а 25 - 50% на запоры [28 - 31].
При сборе анамнеза следует обращать внимание на количество родов, выяснять характер родовой деятельности (стремительные роды, инструментальное вспоможение), профессиональные вредности (тяжелые физические нагрузки), наличие запоров или хронических заболеваний легких, т.е. выявлять факторы, способствующие развитию выпадения прямой кишки. [22, 32 - 34].
Также крайне важно не только выяснить как развивалась клиническая картина болезни, но и выявить те основные факторы, которые могли способствовать развитию болезни, оценить их выраженность в настоящее время, возможность их коррекции.
Основные факторы (производящие), способствующие развитию выпадения [1 - 3, 8 - 12, 22]:
- тяжелые физические нагрузки с повышением внутрибрюшного давления;
- запоры и длительные натуживания при дефекации;
- степень анальной инконтиненции;
- наследственность;
- неустойчивый стул;
- беременность и роды;
- хронические обструктивные заболевания легких.
Тщательный учет всех анамнестических факторов крайне важен при выборе способа хирургического лечения.
2.2 Физикальное обследование
- Рекомендуется всем пациентам с подозрением на выпадение прямой кишки проводить наружный осмотр области промежности и заднего прохода (визуальное исследование при патологии сигмовидной и прямой кишки) и трансректальное пальцевое исследование [1, 2, 3, 7, 16, 18, 24, 25, 30, 92, 93].
Уровень убедительности рекомендаций - C (уровень достоверности доказательств - 4)
Комментарий: осмотр пациента на гинекологическом кресле позволяет обнаружить выпадение прямой кишки, когда при натуживании происходит выпячивание всех слоев кишечной стенки за пределы анального канала. Выпавший участок кишки может иметь форму цилиндра или шара разной длины и ширины. При этом, во время его пальпации, помимо слизистого слоя, определяется мышечный слой кишечной стенки. Если при осмотре в кресле выпадение прямой кишки не происходит, необходимо произвести осмотр с натуживанием на корточках. Как правило выпадение прямой кишки развивается у пациентов с астеничным типом телосложения, кроме того, есть данные о развитии данного состояния у пациентов, имеющих психоневротические расстройства. При внутреннем выпадении прямой кишки при трансректальном пальцевом исследовании определяется избыточная складчатость кишечной стенки. Также можно выявить спазмированную пуборектальную мышцу, не расслабляющуюся при натуживании, уплотнение и язвенный дефект стенки прямой кишки при солитарной язве.
2.3 Лабораторные диагностические исследования
Специфической лабораторной диагностики выпадения прямой кишки не существует. Лабораторные диагностические исследования следует выполнять пациентам в ходе подготовки и планирования хирургического вмешательства для исключения сопутствующих заболеваний и состояний, а также при необходимости проведения дифференциальной диагностики.
2.4 Инструментальные диагностические исследования
Инструментальное обследование с использованием эндоскопических, рентгенологических и физиологических методов позволяет определить степень выраженности синдрома опущения промежности, на фоне которого происходит выпадение прямой кишки, а также наличие сопутствующих признаков СОП (ректоцеле, сигмоцеле, диссинергия тазовых мышц) и функциональное состояние толстой кишки, а также исключить другие заболевания колопроктологического профиля [37 - 39, 44, 45]
- Рекомендуется всем пациентам с подозрением на выпадение прямой кишки выполнение аноскопии и ректороманоскопии [3, 25, 73, 92, 93]
Уровень убедительности рекомендаций - C (уровень достоверности доказательств - 4)
Комментарий: при аноскопии и ректороманоскопии можно обнаружить избыточную подвижность складок, внедряющихся в тубус ректоскопа при натуживании - характерный эндоскопический симптом внутренней инвагинации. Кроме этого, можно выявить проявления синдрома солитарной язвы и различные изменения слизистой оболочки прямой кишки. Они могут быть в виде небольших участков инфильтрации и гиперемии, язвенных дефектов 0,5 - 3 см в диаметре, преимущественно локализующихся по передней полуокружности прямой кишки в 5 - 10 см от анального отверстия, а также полиповидных образований, порой циркулярно охватывающих кишечную стенку. Полиповидные разрастания на слизистой оболочке прямой кишки, как проявления солитарной язвы, встречаются в 25% случаев. У 18% больных выявляются участки гиперемии слизистой, а в 57% случаев имеются множественные смешанные изменения стенки прямой кишки.
- Рекомендовано всем пациентам с подозрением на выпадение прямой кишки выполнение проктографии (син. дефекографии) [13, 32, 39, 40].
Уровень убедительности рекомендаций - C (уровень достоверности доказательств - 4)
Комментарий: при дефекографии определяют положение прямой кишки относительно лобково-копчиковой линии в покое, при волевом сокращении, время ее опорожнения и остаточный объем. Данные дефекографии позволяют сделать заключение о степени СОП, выявить внутреннюю инвагинацию прямой кишки и сопутствующие ей изменения, такие как ректоцеле, сигмоцеле и диссинергия мышц тазового дна (табл. 1).
Таблица 1. Нормальные показатели дефекографии [39].
Состояние
Положение кишки относительно лобково-копчиковой линии (см.)
Время опорожнения прямой кишки (сек.)
Остаточный объем
(%)
Покой
- 2,9 +/- 0,9
12,6 +/- 4,2
16,5% +/- 5,3
Волевое сокращение
- 1,7 +/- 1,2
Натуживание
- 5,6 +/- 1
- Рекомендуется всем пациентам с подозрением на выпадение прямой кишки, предъявляющим жалобы на длительные задержки стула (более 3 дней), исследование времени транзита по желудочно-кишечному тракту с использованием рентгеноконтрастных или радиоизотопных маркеров - радионуклидное исследование моторно-эвакуаторной функции желудка и пассажа РФП по кишечнику [41 - 43]
Уровень убедительности рекомендаций - C (уровень достоверности доказательств - 4)
Комментарий: исследование пассажа по ЖКТ имеет большое значение для выявления медленно-транзитных запоров, которые могут быть одним из пусковых механизмов развития выпадения прямой кишки. При этом, после приема контрастного средства через рот осуществляется ежедневный рентгенологический контроль его продвижения по ЖКТ. Исследование проводят на фоне обычного для пациента режима питания, а также обращают внимание на наличие или отсутствие стула во время диагностической процедуры. В норме кишка полностью опорожняется от контрастной взвеси в течение 48 - 72 часов. Время транзита свыше 72 часов говорит о нарушении функции кишки. В функционально скомпрометированных отделах стаз контрастного вещества может превышать 96 часов. Интерпретация данных пассажа по толстой кишке должна производиться с учетом показателей проктографии (дефекографии). Это позволяет определить функциональные особенности толстой кишки - преобладание медленно-транзитного запора или эвакуаторных нарушений [39, 40].
- Рекомендуется всем пациентам с выпадением прямой кишки выполнять исследование функций сфинктерного (запирательного) аппарата прямой кишки (сфинктерометрию), а при технической возможности - электромиографию мышц тазового дна, стимуляционную ЭМГ (исследование проводимости по половым нервам) [37, 44 - 47, 51, 55, 57].
Уровень убедительности рекомендаций - C (уровень достоверности доказательств - 4)
Комментарий: комплексная сфинктерометрия проводится для оценки нервно-рефлекторной деятельности сфинктера прямой кишки и определения степени анальной инконтиненции. Исследование выполняется с помощью калиброванного манометрического датчика, введенного в прямую кишку на глубину 3,5 - 4,0 см, с проведением пробы на утомляемость мышц наружного сфинктера и мышц тазового дна, а также пробы с натуживанием для исключения ФРД. Нормальные показатели комплексной сфинктерометрии приведены в таблице 2.
Таблица 2. Нормативы показателей комплексной сфинктерометрии [56].
Параметр
Женщины
Мужчины
Среднее давление покоя (мм рт. ст.)
41 - 63
43 - 61
Максимальное давление сокращения (мм рт. ст.)
110 - 178
121 - 227
Среднее давление сокращения (мм рт. ст.)
88 - 146
106 - 190
Градиент давления при волевом сокращении, (мм рт. ст.)
59 - 115
78 - 166
Максимальное давление при кашле (мм рт. ст.)
76 - 126
45 - 175
Минимальное давление при PUSH-тесте (мм рт. ст.)
28 - 52
19 - 43
Процент релаксации при PUSH-тесте
19 - 40%
20 - 60%
Электромиографию мышц тазового дна (стимуляционную ЭМГ) производят для оценки соматической иннервации мышц тазового дна. Его выполняют при помощи стимуляции специальным электродом дистальных ветвей половых нервов в точке их входа в седалищно-прямокишечную ямку у седалищных остей. Время проведения импульса оценивается как латентность полового нерва. В норме она составляет 2,0 +/- 0,2 мс. Пациенты с увеличением латентности половых нервов, могут иметь большую степень недержания кала после хирургической коррекции пролапса, хотя прямой корреляционной зависимости этих состояний не обнаружено [46, 47, 55].
2.5 Иные диагностические исследования
нет
3. Лечение, включая медикаментозную и немедикаментозную терапии, диетотерапию, обезболивание, медицинские показания и противопоказания к применению методов лечения
3.1 Консервативное лечение
- Консервативное лечение рекомендуется всем пациентам с выпадением прямой кишки и анального канала для ликвидации запоров [48 - 50].
Уровень убедительности рекомендаций - A (уровень достоверности доказательств - 1)
Комментарий: специальная литература не содержит данных об излечении выпадения прямой кишки и анального канала у взрослых консервативными методами. Консервативное лечение носит исключительно симптоматический характер и направлено на нормализацию моторно-эвакуаторной функции толстой кишки, ликвидацию или уменьшение интенсивности болевого синдрома, уменьшения выраженности воспалительных изменений в стенке прямой кишки, а также анального недержания. У больных с выраженными сопутствующими заболеваниями, когда риск хирургического лечения превышает ожидаемый эффект операции, можно использовать ряд приемов, способствующих уменьшению отрицательных последствий выпадения прямой кишки и анального канала - ручное пособие при дефекации, упражнения, направленные на повышение тонуса мышц тазового дна.
- Пациентам с внутренним выпадением прямой кишки и ФРД у пациентов рекомендуется БОС-терапия [45, 51 - 53].
Уровень убедительности рекомендаций - C (уровень достоверности доказательств - 4)
Комментарий: цель терапии - моделирование режима работы мышц тазового дна, необходимого для осуществления эффективного акта дефекации. Метод основан на принципе обратной связи, который заключается в предоставлении пациенту аудиовизуальной информации о состоянии и изменении некоторых собственных физиологических процессов. На практике это реализуется в виде установки датчиков в анальный канал, на кожу промежности или брюшного пресса, и выведения с них данных о состоянии мышц на экран, находящийся перед глазами пациента. В зависимости от полученных сигналов пациент может изменять мышечные сокращения при помощи волевых усилий и улучшать функцию мышц тазового дна. Упражнения выполняются 15 - 30 раз. Курс 10 - 15 сеансов. По разным данным эффект от БОС-терапии отмечается у 70% пациентов с ФРД, а у 50% эффект сохраняется в отдаленном периоде [45, 51 - 53].
3.2 Хирургическое лечение
Хирургический метод является основным при лечении выпадения прямой кишки. Существует множество способов коррекции ректального пролапса. В зависимости от доступа они подразделяются на промежностные и трансабдоминальные вмешательства. Выбор операции зависит от возраста пациента, наличия тяжелых сопутствующих заболеваний, состояния моторно-эвакуаторной функции кишечника, предпочтений хирурга и его опыта. Трансабдоминальные вмешательства предпочтительны у пациентов без выраженных сопутствующих заболеваний и низкой степенью анестезиологического риска, тогда как промежностные вмешательства обычно выполняются пациентам пожилого и старческого возраста с выраженными сопутствующими заболеваниями и состояниями [59 - 62, 64 - 82].
3.2.1. Трансабдоминальные операции
- При низкой степени анестезиологического риска пациентам с выпадением прямой кишки рекомендуется хирургическое лечение трансабдоминальным доступом (ректопексия, в т.ч. с использованием видеоэндоскопических технологий):
- ректопексия шовная - операция Зеренина-Кюммеля;
- ректопексия заднепетлевая (операция Уэллса);
- Ректо (кольпо) сакропексия [60 - 62, 94].
Уровень убедительности рекомендаций - A (уровень достоверности доказательств - 1)
Комментарий: трансабдоминальные вмешательства обеспечивают лучшие функциональные результаты и низкую частоту рецидивов (6% - 15%) по сравнению с трансперинеальными, что делает их операциями выбора при лечении ректального пролапса [59]. Практически все трансабдоминальные операции могут выполняться как открытым, так и лапароскопическим способом.
Шовная ректопексия - операция Зеренина-Кюммеля
Справа от прямой кишки на уровне мыса крестца вскрывается тазовая брюшина. Разрез продлевается вниз до дна Дугласова кармана, огибая кишку спереди. Производится мобилизация прямой кишки по задней и правой боковой полуокружностям до леваторов. Затем, начиная от мыса крестца, в дистальном направлении накладываются 3 - 4 шва нерассасывающимся материалом (полиамид), захватывая продольную связку крестца. Этими же швами, начиная с нижнего, прошивается передняя стенка прямой кишки. При завязывании швов происходит ротация кишки на 180° с ее фиксацией к крестцу. Тазовая брюшина ушивается над кишкой с созданием дубликатуры для того, чтобы ликвидировать глубокий Дугласов карман [63]. По данным литературы, частота рецидивов после шовной ректопексии составляет от 3% до 14% [24, 63]. Эта методика может вызвать возникновение запоров или усиление уже существующих нарушений транзита в отдаленные сроки после операции у 50% оперированных больных [24].
Заднепетлевая ректопексия (операция Уэллса)
Рассекают тазовую брюшину с обеих сторон от прямой кишки, обнажая мыс крестца. Кишку мобилизуют по задней и боковым полуокружностям до уровня леваторов. К крестцу двумя швами с использованием нерассасывающегося материала (полиамид) подшивается в поперечном к оси крестца направлении сетка полипропиленовая хирургическая (8 x 3 см). Мобилизованная кишка без избыточного натяжения помещается на аллотрансплантат, и свободные края сетки фиксируются нерассасывающимся материалом (полиамид) к боковым стенкам кишки (2 шва с каждой стороны). Тазовая брюшина ушивается над сеткой. Частота рецидивов после заднепетлевой ректопексии составляет 6% - 15%, а улучшение держания в послеоперационном периоде происходит у 3 - 40% пациентов [68 - 70]. Вероятность запоров составляет от 19% до 45% [71].
Ректо (кольпо) сакропексия
После рассечения тазовой брюшины справа от прямой кишки производится ее мобилизация по передней и правой боковой полуокружностям до латеральной связки. У мужчин по передней полуокружности кишка мобилизуется до границы средне- и нижнеампулярного отделов. У женщин при сопутствующем ректоцеле операция выполняется с расщеплением ректовагинальной перегородки и мобилизацией передней стенки кишки до анального сфинктера. Сетка полипропиленовая хирургическая (10 x 3 см) подшивается тремя-четырьмя нерассасывающимся швами (полиамид) ко всей поверхности мобилизованной передней стенки прямой кишки. У женщин двумя дополнительными швами к сетке фиксируется задний свод влагалища. Затем свободный конец сетки крепится к надкостнице 1-го крестцового позвонка двумя нерассасывающимся швами (полиамид), и операция завершается ушиванием тазовой брюшины над сеткой. Частота рецидивов после ректо (кольпо) сакропексии составляет 3% - 15%, а средняя частота послеоперационных осложнений - 23%. Возникновение или увеличение выраженности запоров в послеоперационном периоде было отмечено лишь у 14,4% пациентов [64 - 67].
3.2.2. Промежностные операции
- При выпадении прямой кишки пациентам пожилого и старческого возраста с выраженными сопутствующими заболеваниями и состояниями, рекомендуется выполнять оперативное вмешательство промежностным доступом - Восстановление прямой кишки. Промежностная проктопластика (операция Делорма).
- При ущемлении выпавшей прямой кишки - Промежностная резекция прямой кишки (операция Альтмейера).
- У пациентов с внутренним выпадением - Трансанальная слизисто-подслизистая резекция нижнеампулярного отдела прямой кишки (операция Лонго) [25, 74 - 83].
Уровень убедительности рекомендаций - C (уровень достоверности доказательств - 4)
Комментарий:
Операция Делорма
Трансанально, отступя 2 см от зубчатой линии, циркулярно рассекают слизистую оболочку прямой кишки. Последнюю острым путем отделяют от мышечного слоя выпавшей части кишки и отсекают. На мышечную стенку прямой кишки накладывают 4 - 5 вертикальных швов для создания мышечного валика, а затем восстанавливают целостность слизистой оболочки. Положительной стороной данного вмешательства является малая травматичность. Однако вероятность развития рецидива пролапса после этого метода выше, чем при трансабдоминальных операциях, и составляет 4% - 38% [75 - 76]. Воспалительные осложнения, задержка мочеиспускания, кровотечение и запоры встречаются в послеоперационном периоде в 4 - 12% случаев [74, 77].
Промежностная резекция прямой кишки (операция Альтмейера)
На 2 см выше зубчатой линии производят циркулярный разрез всей толщи кишечной стенки. Трансанально мобилизуют прямую кишку и дистальный отдел сигмовидной с перевязкой кровеносных сосудов в максимальной близости от кишечной стенки до уровня, при котором дальнейший пролапс кишки невозможен. После пересечения ободочной кишки и удаления препарата накладывают анастомоз ручным швом или с помощью сшивающего аппарата.
При малой травматичности данного оперативного вмешательства число осложнений после его выполнения достигает 10 - 12%, в том числе кровотечение из линии швов, тазовые абсцессы и несостоятельность анастомоза [78]. Частота рецидивов колеблется от 16% до 30% [2, 20, 79, 80]. Ряд хирургов дополнительно к ректосигмоидэктомии выполняют леваторопластику. В литературе есть сообщения, что применение леваторопластики уменьшает частоту рецидивов до 7% [81, 82].
Трансанальная проктопластика (операция Лонго)
Операцию выполняют пациентам с внутренним выпадением прямой кишки, не осложненным солитарной язвой.
При выполнении данной операции используют два специальных циркулярных сшивающих аппарата. В анальный канал вводят аноскоп, идентифицируют инвагинированную стенку прямой кишки. Затем накладывают два слизисто-мышечных полукисетных шва на переднюю полуокружность прямой кишки (викрил на игле 5/8), захватывая инвагинат. Расстояние между швами составляет 1 - 2 см в зависимости от выраженности пролапса. После введения в прямую кишку головки аппарата на ней завязывают наложенные швы и производят резекцию избыточных тканей при помощи циркулярного степлера. Аналогичным образом поступают и с задней стенкой.
Частота осложнений после операции Лонго варьирует от 15 до 37% [83 - 87]. Чаще всего встречается императивный позыв на дефекацию (40%), однако спустя год он сохраняется лишь у 10% пациентов [88].
По данным литературы хорошие функциональные результаты лечения в первые месяцы после операции достигают 90%, однако через 18 месяцев возврат симптоматики отмечается у 52% пациентов [89, 90].
4. Медицинская реабилитация и санаторно-курортное лечение, медицинские показания и противопоказания к применению методов медицинской реабилитации, в том числе основанных на использовании природных лечебных факторов
4.1 Реабилитация
- Всем пациентам, перенесшим хирургические вмешательства по поводу выпадения прямой кишки рекомендуются реабилитационные мероприятия [25, 91].
Уровень убедительности рекомендаций - C (уровень достоверности доказательств - 5)
Комментарий.
Общие принципы реабилитации после хирургического лечения выпадения прямой кишки:
1. Комплексная оценка исходного состояния пациента и формулировка программы реабилитации;
2. Составление плана необходимых для реабилитации диагностических и лечебных мероприятий;
3. Мультидисциплинарный принцип организации реабилитационной помощи;
4. Контроль эффективности проводимой терапии в процессе восстановительного лечения и по окончании курса реабилитации.
Этапы реабилитации пациентов после хирургического лечения:
1-й этап - ранняя реабилитация, со 2 по 7 сутки после хирургического вмешательства. В данный период пациент находится на стационарном лечении в течение 3 - 5 дней, на данном этапе осуществляется контроль гемостаза, раневого процесса (в том числе инфекционно-воспалительных осложнений) и купирование послеоперационного болевого синдрома с использованием для его оценки визуально-аналоговой шкалы (приложение Г3).
2-ой этап: в течение 21 дня в амбулаторных условиях, при соблюдении лечебно-оздоровительного режима. Немаловажным является контроль физической активности, которая способствует ускорению репаративных процессов и заживлению послеоперационных ран. Лечебное питание является одним из важных компонентов послеоперационной реабилитации на раннем этапе и способствует нормализации функции желудочно-кишечного тракта, устранению запоров и нормальной консистенции стула. С этой целью пациентам назначается потребление адекватного количества жидкости и пищевых волокон, обладающих высокой водоудерживающей способностью, что позволяет размягчить консистенцию стула и восстановить полноценную дефекацию с исключением необходимости натуживаний для опорожнения прямой кишки.
3-й этап с 30 - 45 сутки после операции проводится мультидисциплинарной бригадой, включающей врача-колопроктолога, врача-гастроэнтеролога и врача функциональной диагностики. Суть процесса реабилитации на данном этапе заключается в динамическом контроле над общим (соматическим и психоэмоциональным) состоянием пациента. Проводится комплекс диагностических и лечебных мероприятий, направленных на коррекцию недостаточности анального сфинктера с использованием шкалы оценки анальной континенции Wexner (приложение Г1), нарушений моторно-эвакуаторной функции толстой кишки, контроль физической активности. Данный этап направлен на регуляцию функции и укрепление мышц тазового дна (гимнастику Кегеля), и продолжение употребления в пищу достаточного количества жидкости и пищевых волокон. У пациентов с наличием диссинергической реакции мышц тазового дна проводится БОС-терапия. При недостаточном эффекте от лечения курс повторяется через 3 месяца. Также проведение БОС-терапии и тибиальной нейростимуляции назначается повторным курсами при наличии симптомов анальной инконтиненции. Контрольные осмотры проводят через 1, 3, 6 месяцев после хирургического лечения. Результаты оцениваются по опросникам качества жизни (SF-36 приложение Г2). Кроме этого, необходимо инструментальное обследование через 6, 12, 24, 36 месяцев после операции для объективной оценки анатомического и функционального состояния тазовых органов.
5. Профилактика и диспансерное наблюдение, медицинские показания и противопоказания к применению методов профилактики
5.1 Профилактика
Профилактика выпадения прямой кишки состоит в устранении факторов риска развития заболевания: повышения внутрибрюшного давления при тяжелых физических нагрузках, запорах, хронических заболеваниях легких, эффективном лечении осложнений после родов, адекватном выполнение акушерских и гинекологических пособий.
- В качестве первичной профилактики рецидива заболевания, при имеющихся признаках функциональных нарушений толстой кишки (запор), перед хирургическим лечением рекомендована консервативная терапия, направленная на подбор режима питания с включением в рацион высоковолокнистых продуктов и большого количества жидкости. В тех случаях, когда функцию кишки не удается улучшить при помощи режима питания, следует использовать слабительные средства (код АТХ A06AC), увеличивающие объем кишечного содержимого или макрогол (код АТХ A06AD15) [1, 25].
Уровень убедительности рекомендаций - C (уровень достоверности доказательств - 5)
Комментарии: Кроме этого, проводится оценка функционального состояния мышц тазового дна и анального держания - исследование функций сфинктерного (запирательного) аппарата прямой кишки (сфинктерометрия), электромиография мышц тазового дна.
5.2 Диспансерное ведение
- Пациентам, перенесшим хирургическое лечение по поводу выпадения прямой кишки, рекомендуется динамическое наблюдение у врача-колопроктолога [1, 25].
Уровень убедительности рекомендаций - C (уровень достоверности доказательств - 5)
Комментарий. Все пациенты, перенесшие хирургическое лечение по поводу выпадения прямой кишки, нуждаются в динамическом наблюдении врача-колопроктолога в течение первого года (диспансерный прием (осмотр, консультация) врача-колопроктолога 1 раз в 6 месяцев). В последующем данная категории пациентов требует контрольных осмотров один раз в год для мониторинга состояния мышц тазового дна и функции тазовых органов [1, 25].
6. Организация оказания медицинской помощи
Медицинская помощь, за исключением медицинской помощи в рамках клинической апробации, в соответствии с Федеральным законом от 21.11.2011 N 323-ФЗ (ред. от 28.12.2022) "Об основах охраны здоровья граждан в Российской Федерации", постановлением Правительства Российской Федерации от 17.11.2021 N 1968 "Об утверждении Правил поэтапного перехода медицинских организаций к оказанию медицинской помощи на основе клинических рекомендаций, разработанных и утвержденных в соответствии с частями 3, 4, 6 - 9 и 11 статьи 37 Федерального закона "Об основах охраны здоровья граждан в Российской Федерации" организуется и оказывается:
1) в соответствии с положением об организации оказания медицинской помощи по видам медицинской помощи, которое утверждается уполномоченным федеральным органом исполнительной власти;
2) в соответствии с порядками оказания помощи по профилю "колопроктология", обязательным для исполнения на территории Российской Федерации всеми медицинскими организациями;
3) на основе настоящих клинических рекомендаций;
4) с учетом стандартов медицинской помощи, утвержденных уполномоченным федеральным органом исполнительной власти.
Госпитализация пациентов с выпадением прямой кишки осуществляется в плановом порядке с целью выполнения хирургического вмешательства. Лечение пациентов этой категории проводится в условиях специализированного колопроктологического стационара. Оказание медицинской помощи пациентам с выпадением прямой кишки осуществляется врачами-колопроктологами.
Показание для госпитализации:
- подтвержденный диагноз выпадения прямой кишки и/или выпадения анального канала и/или внутренней инвагинации прямой кишки.
Показания к выписке пациента:
- при стойком улучшении, когда пациент может без ущерба для здоровья продолжать лечение амбулаторно под наблюдением врача-колопроктолога
- при отсутствии показаний к дальнейшему лечению в стационаре
- при необходимости перевода пациента в другое лечебное учреждение
- по требованию пациента или его законного представителя
- в случаях несоблюдения пациентом предписаний или правил внутреннего распорядка стационара, если это не угрожает жизни пациента и здоровью окружающих.
7. Дополнительная информация (в том числе факторы, влияющие на исход заболевания или состояния)
Отрицательно влияют на исход лечения:
1. Присоединение инфекционных осложнений.
2. Нарушение стула (диарея или запор).
3. Несоблюдение пациентом ограничений двигательной активности и физических нагрузок.
Критерии оценки качества медицинской помощи
Критерии оценки качества первичной медико-санитарной помощи взрослым при наружном и внутреннем выпадении прямой кишки и выпадении анального канала
N п/п
Критерии оценки качества
Оценка выполнения
1.
Выполнен прием (осмотр, консультация) врача-колопроктолога/врача-хирурга
Да/Нет
2.
Выполнено визуальное исследование при патологии сигмовидной и прямой кишки (при установлении диагноза)
Да/Нет
3.
Выполнено трансректальное пальцевое исследование прямой кишки
Да/Нет
Критерии оценки качества специализированной медицинской помощи взрослым при наружном и внутреннем выпадении прямой кишки и выпадении анального канала
N п/п
Критерии оценки качества
Оценка выполнения
1.
Выполнено трансректальное пальцевое исследование (при установлении диагноза)
Да/Нет
2.
Выполнена аноскопия и ректороманоскопия
Да/Нет
3.
Выполнена проктография (дефекография)
Да/Нет
4.
Выполнено исследование функций сфинктерного (запирательного) аппарата прямой кишки (сфинктерометрия)
Да/Нет
5.
Проведено хирургическое вмешательство, направленное на ликвидацию наружного и/или внутреннего выпадения прямой кишки и/или выпадения анального канала
Да/Нет
Список литературы
1. Шелыгин Ю.А., Благодарный Л.А. Справочник колопроктолога//М.: Литтера. - 2012. - с. 64 - 89.
2. Corman M.L.//Colon and Rectal Surgery. - 2004. - р. 151 - 174.
3. Goldstein S. D. Rectal Prolapse/S. D. Goldstein, P.J. Maxwell IV//Clinics in Colon and Rectal Surg. - 2011 - V. 24 - N 1 - p. 39 - 45.
4. Blaker K. Functional Disorders: Rectoanal Intussusception/K. Blaker, J.L. Anandam//Clin. Colon Rectal. Surg. - 2017. - V. 30. - p. 5 - 11.
5. Felt-Bersma R.J. Rectal prolapse, rectal intussusception, rectocele, and solitary rectal ulcer syndrome/R.J. Felt-Bersma, M.A. Cuesta//Gastroenterol. Clin. North Am. - 2001. - V. 30. - P. 199 - 222.
6. Hatch Q. Rectal prolapse and intussusceptions/Q. Hatch, S.R. Steele//Gastroenterol. Clin. North Am. - 2013. - V. 42. - p. 837 - 861.
7. Oruc M. Current diagnostic tools and treatment modalities for rectal prolapse/M. Oruc, T. Erol//World J. Clin. Cases - 2023. - V. 11(16). - p. 3680 - 3693.
8. Fritel X. Mode of delivery and fecal incontinence at midlife: a study of 2,640 women in the Gazel cohort. / X. Fritel, V. Ringa, N. Varnoux et al.//Obstet. Gynecol. - 2007. - N 110 (1). - p. 31 - 38.
9. Nygaard I. Women's Health Initiative. Pelvic organ prolapse in older women: prevalence and risk factors./I. Nygaard, C. Bradley, D. Brandt//Obstet Gynecol. - 2004. - N 104. - p. 489 - 497.
10. Schaffen J.I. Etiology of Pelvic organ prolapse/J.I. Schaffen, C.Y. Wai, M.K. Boreham//Clin. Obstet. Gynecol. - 2005. - V. 48. - p. 639 - 647.
11. De Lancey J.O.L. The hidden epidemie of pelvic floor disfunction: achievable goals for improvement prevention and treatment/J.O.L. De Lancey//Amer. J. Obstet. Gynecol. - 2005. - V. 192. - N 5. - p. 1488 - 1495.
12. Moschcowitz A.V. The pathogenesis, anatomy, and cure of prolapse of the rectum/ A.V. Moschcowitz//Surg. Gynecol. Obstet. - 1912. - N 15. - p. 7 - 12.
13. Broden B. Procidentia of the rectum studied with cineradiography. A contribution to the discussion of causative mechanism/B. Broden, B. Snellman//Dis. Colon Rectum - 1968. - V. 11. - p. 330-47.
14. Jeannel R. Results d'une operation de colopexie pour prolapsus invagine du rectum/R. Jeannel//Gas.hbit. - 1890. - V 21.
15. Kuijpers H.C. Treatment of complete rectal prolapse: to narrow, to wrap, to suspend, to fix, to encircle, to plicate or to resect?/H.C. Kuijpers//World J Surg. - 1992. - N 16(5). - p. 826 - 833.
16. Nicholls R.J. Rectal prolapse and the solitary ulcer syndrome/R.J. Nicholls//Ann. Ital. Chir. - 1994. - N 65(2). - p. 157 - 162.
17. Altemeier W.A. Nineteen years" experience with the one-stage perineal repair of rectal prolapse/W.A. Altemeier, W.R. Culbertson, C. Schowengerdt, J. Hunt//Ann Surg. - 1971. - N 173(6). - p. 993 - 1006.
18. Gourgiotis S. Rectal prolapse/S. Gourgiotis, S. Baratsis//Int J Colorectal Dis. - 2007. - 22(3). - p. 231 - 243.
19. Kairaluoma M.V. Epidemiologic aspects of complete rectal prolapse/M.V. Kairaluoma, I.H. Kellokumpu//Scand J Surg. - 2005. - N 94(3). - p. 207 - 210.
20. Madiba T.E. Surgical management of rectal prolapse/T.E. Madiba, M.K. Baig, S.D. Wexner//Arch Surg. - 2005. - 140(1). - p. 63 - 73.
21. Marceau. Complete rectal prolapse in young patients: psychiatric disease a risk factor of poor outcome/C. Marceau, Y. Parc, E. Debroux, E. Tiret, R. Parc.//Colorectal Dis. - 2005. - N 7. - p. 360 - 365.
22. Nygaard I. Exploring the association between lifetime physical activity and pelvic floor disorders: study and design challenges/I. Nygaard, J. Shaw, M.J. Egger//Contemp Clin Trials. - 2012. - N 33(4). - p. 819 - 827.
23. Collinson R. Rectal intussusception and unexplained faecal incontinence: findings of a proctographic study/R. Collinson, C. Cunningham, H. D"Costa, I. Lindsey//Colorectal Dis. - 2009. - N 11(1). - p. 77 - 83.
24. Воробьев Г.И. Клиника, диагностика и лечение больных с выпадением прямой кишки/Г.И. Воробьев, Ю.А. Шелыгин, Л.П. Орлова, А.Ю. Титов, Л.Л. Капуллер, Л.Ф. Подмаренкова, И.В. Зароднюк, И.Н. Кабанова, А.В. Лангнер//Российский журнал гастроэнтерологии, гепатологии, колопроктологии. - 1996. - N 6. - с. 78 - 82.
25. Воробьев Г.И. Основы колопроктологии/Г.И. Воробьев//Москва: "МИА". - 2006. - с. 432.
26. Blaker. K. Functional Disorders: Rectoanal Intussusception/K. Blaker, J. L. Anandam.//Clinics in Colon and Rectal Surgery. - 2017. - N 30. - p. 5 - 11.
27. Madoff R.D. One hundred years of rectal prolapse surgery/R.D. Madoff, A. Mellgren//Dis Colon Rectum. - 1999. - 42(4). - р. 441 - 450.
28. Madiba T.E. Surgical management of rectal prolapse/T.E. Madiba, M.K. Baig, S.D. Wexner//Arch. Surg. - 2005. - V. 140. - P. 63 - 73.
29. Shin E.J. Surgical treatment of rectal prolapse/E.J. Shin//J Korean Soc Coloproctol. - 2011. - N 27(1). - p. 5 - 12.
30. Zhu Q.C. Solitary rectal ulcer syndrome: Clinical features, pathophysiology, diagnosis and treatment strategies/Q.C. Zhu, R.-R. Shen, H.L. Qin, Y. Wang.//World J. Gastroenterol. - 2014. - V21. - Is. 20(3). - p. 748 - 744.
31. Kairaluoma M.V. Epidemiologic aspects of complete rectal prolapsed/M.V. Kairaluoma, I.H. Kellokumpu//Scand. J. Surg. - 2005. - V. 94. - p. 207 - 210.
32. Soares F.A. Role of age, bowel function and parity on anorectocele pathogenesis according to cinedefecography and anal manometry evaluation/F.A. Soares, F.S. Regadas, S.M. Murad-Regadas, L.V. Rodrigues, F.R. Silva, R.D. Escalante, R.F. Bezerra//Colorectal Dis. - 2009. - N 11(9) - p. 947 - 950.
33. Blandon R.E. Risk factors for pelvic floor repair after hysterectomy/R.E. Blandon, A.E. Bharucha, L.J. Melton 3rd, C.D. Schleck, A.R. Zinsmeister, J.B. Gebhart//Obstet Gynecol. - 2009. - N 113(3) - p. 601 - 608.
34. Handa V.L. Sexual function among women with urinary incontinence and pelvic organ prolapse/V.L. Handa, L. Harvey, G.W. Cundiff, S.A. Siddique, K.H. Kjerulff//Am. J. Obstet. Gynecol. - 2004. - N 191 - p. 751 - 756.
35. Cullen J. Ventral Rectopexy for Rectal Prolapse and Obstructed Defecation/J. Cullen. J.M. Rosselli, B. H. Gurland//Clin. Colon Rectal Surg. - 2012. - V. 25. - p. 34 - 36.
36. Tou S. Surgery for complete rectal prolapse in adults/S. Tou, S.R. Brown, A.I. Malik, R.L. Nelson//Cochrane Database Syst. Rev. - 2008. - N 4 - CD001758.
37. Фоменко О.Ю. Роль комплексного нейрофизиологического алгоритма обследования пациентов с синдромом опущения промежности в выявлении нейропатии полового нерва/О.Ю. Фоменко, А.А. Мудров, С.В. Белоусова, М.А. Некрасов, С.И. Ачкасов//Колопроктология. - 2023. - том 22 - N 4 - с. 80 - 88.
38. Першина А.Е. Ультразвуковая семиотика солитарной язвы прямой кишки/А.Е. Першина, Ю.Л. Трубачева, В.В. Веселов, О.М. Бирюков, О.А. Майновская//Колопроктология - 2024. - том 23 - N 2 - с. 68 - 75.
39. Зароднюк И.В. Рентгенологическая дефекография в обследовании колопроктологических больных/И.В. Зароднюк//Радиология - практика. - 2004. - N 2. - с. 26 - 30.
40. Baek H. N. Clinical Significance of Perineal Descent in Pelvic Outlet Obstruction Diagnosed by using Defecography/H. N. Baek, Y. H. Hwang, Y. H. Jung.//J. Korean Soc. Coloproctol. - 2010. - V. 26(6). - p. 395 - 401.
41. Hutchinson R. Colonic and small-bowel transit studies. In: Wexner S.D., Bartolo D.C., eds. Constipation: etiology, evaluation and management./R. Hutchinson, D. Kumar//Oxford: Butterworth-Heinemann, Ltd. - 1995. - p 52 - 62.
42. Van der Sijp J.R. Radioisotope determination of regional colonic transit in severe constipation: comparison with radiopaque markers/J.R. Van der Sijp, M.A. Kamm, J.M. Nightingale et al.//Gut. - 1993. - N 34. - p. 402 - 408.
43. McLean R.G. Colon transit scintigraphy in health and constipation using oral iodine-131-cellulose/R.G. McLean, R.C. Smart, D. Gaston-Parry et al.//J Nuc Med. - 1990. - N 31. - p. 985 - 989.
44. Подмаренкова Л.Ф. Роль функциональных методов исследования запирательного аппарата прямой кишки в выявлении патогенетических механизмов анальной инконтиненции./Л.Ф. Подмаренкова, Э.И. Алиева, Н.Н. Полетов, О.Ю. Фоменко, Д.В. Алешин//Колопроктология. - 2006. - N 2(16). - с. 24 - 30.
45. Фоменко О.Ю. Диагностика и консервативное лечение функциональных расстройств дефекации/О.Ю. Фоменко, А.Ю. Титов, О.М. Бирюков, А.А. Мудров, С.В. Белоусова, Д.В. Егорова//Колопроктология. - 2016 - N 3(57). - С. 48 - 54.
46. Morren G.L. Evaluation of the sacroanal motor pathway by magnetic and electric stimulation in patients with fecal incontinence/G.L. Morren, S. Walter, H. Lindehammar, O. Hallb k, Sj dahl R.//Dis Colon Rectum - 2001. - V 44. N 2. - p. 167 - 172.
47. Tantiphlachiva K. Translumbar and Transsacral Motor Evoked Potentials: a novel test for spino-anorectal neuropathy in spinal cord injury/K. Tantiphlachiva, A. Attaluri, J. Valestin, T. Yamada, S.S. Rao//Am. J. Gastroenterol. - 2011. - V. 106. - N 5 - p. 907 - 914.
48. Ramkumar D. Efficacy and safety of traditional medical therapies for chronic constipation: systematic review/D. Ramkumar, S.S. Rao//Am. J. Gastroenterol. - 2005. - V. 100. - p. 936 - 971.
49. Attaluri A. Randomized clinical trial: dried plums (prunes) vs. psyllium for constipation/A. Attaluri, R. Donahoe, J. Valestin, K. Brown, S. S. C. Rao//Aliment. Pharmacol. Ther. - 2011. - N 33(7). - p. 822-8.
50. Lembo A.J. Two randomized trials of linaclotide for chronic constipation/A.J. Lembo, H.A. Schneier, S.J. Shiff, C.B. Kurtz, J.E. MacDougall et al.//N. Engl. J. Med. - 2011. - V. 365. - N 6. - pp. - 527 - 536.
51. Andromanakos N. Constipation of anorectal outlet obstruction: pathophysiology, evaluation and management./N. Andromanakos, P. Skandalakis, T. Troupis, D. Filippou//J Gastroenterol Hepatol. - 2006. - N 21(4). - p. 638 - 646.
52. Chiarioni G. Biofeedback is superior to laxatives for normal transit constipation due to pelvic floor dyssynergia/G. Chiarioni, W.E. Whitehead, V. Pezza, A. Morelli, G. Bassotti//Gastroenterology. - 2006. - V. 130. - p. 657 - 664.
53. Wang J. Prospective study of biofeedback retraining in patients with chronic idiopathic functional constipation/J. Wang, M.H. Luo, Q.H. Qi, Z.L. Dong//World J. Gastroenterol. - 2003. - N 9. - p. 2109 - 2113.
54. Rao S.S. Constipation: evaluation and treatment of colonic and anorectal motility disorders/S.S. Rao//Gastrointest. Endosc. Clin. N. Am. - 2009. - V. 19. - N 1. - p. 117-39.
55. Фоменко О.Ю., Бирюков О.М., Белоусова С.В., Алешин Д.В., Некрасов М.А. Поиск факторов, вызывающих функциональные нарушения мышц тазового дна у пациенток с выпадением прямой кишки/О.Ю. Фоменко, О.М. Бирюков, С.В. Белоусова, Д.В. Алешин, М.А. Некрасов//Колопроктология. - 2019. - N 3 (69). - с. 51.
56. Шелыгин Ю.А. Сфинктерометрические показатели давления в анальном канале в норме/Ю.А. Шелыгин, О.Ю. Фоменко, А.Ю. Титов, В.В. Веселов, С.В. Белоусова, Д.В. Алешин//Колопроктология. - 2016. - 2(56). - С. 32 - 36.
57. Bharucha A.E. Functional Anorectal Disorders/A.E. Bharucha, A. Wald, P. Enck, S. Rao//Gastroenterology. - 2006. - V. 130. - p. 1510 - 1518.
58. Bharucha A.E. American Gastroenterological Association technical review on constipation/A.E. Bharucha, J.H. Pemberton, G.R. Locke 3rd.//Gastroenterology. - 2013. - V. 144(1). - p. 218 - 238.
59. Senapati A. PROSPER Collaborative Group. PROSPER: a randomized comparison of surgical treatments for rectal prolapse/A. Senapati, R.G. Gray, L.J. Middleton et al//Colorectal Dis. - 2013. - V. 15. - N 7. - p. 858-68.
60. Gunner C.K. Life after PROSPER. What do people do for external rectal prolapse?/C.K. Gunner, A. Senapati, J.M Northover, S.R. Brown//Colorectal Dis - 2016 - V. 18 - N 8 - p. 811 - 814.
61. Boons P. Laparoscopic ventral rectopexy for external rectal prolapse improves constipation and avoids de novo constipation/P. Boons, R. Collinson R, C. Cunningham, I. Lindsey.//Colorectal Dis. - 2010. - V. 12. - N 6. - p. 526-32.
62. D"Hoore A. Long-term outcome of laparoscopic ventral rectopexy for total rectal prolapse/A. D"Hoore, R. Cadoni, F. Penninckx//Br. J. Surg. - 2004. V. 91. - N 11. - p. 1500 - 1505.
63. Волков А.В. Класификация и выбор метода лечения выпадения прямой кишки/А.В. Волков, К.Н. Саламов//Проблемы проктологии: Межинститутский сборник научных трудов. - 1981. - Вып. 2. - С. 43 - 45.
64. Rickert A. Laparoscopic surgery for rectal prolapse and pelvic floor disorders/A. Rickert, P. Kienle//World J. Gastrointest. Endosc - 2015. - V. 7. - N 12 - p. 1045 - 1054.
65. D'Hoore A. Effectiveness of laparoscopic ventral mesh rectopexy in adults with internal rectal prolapse and defecatory disorders/A. D'Hoore//Techniques in Coloproctology. 2022. - N 26. - p. 927 - 928.
66. Samaranayake C.B. Systematic review on ventral rectopexy for rectal prolapse and intussusception/C.B. Samaranayake, C. Luo, A.W. Plank, A.E. Merrie, L.D. Plank, I.P. Bissett//Colorectal Dis. - 2010. - N 12(6). - p. 504 - 512.
67. Lundby L. Laparoscopic ventral mesh rectopexy for obstructed defecation syndrome: time for a critical appraisal/L. Lundby, S. Laurberg//The Association of Coloproctology of Great Britain and Ireland. - 2014. - N 17. - p. 102 - 103.
68. Boccasanta P. Laparotomic vs. laparoscopic rectopexy in complete rectal prolapse/P. Boccasanta, M. Venturi, M.C. Reitano, G. Salamina, R. Rosati, M. Montorsi, G. Fichera, M. Strinna, A. Peracchia//Dig Surg. - 1999. - N 16(5). - p. 415 - 419.
69. Purkayastha S. A comparison of open vs. laparoscopic abdominal rectopexy for full-thickness rectal prolapse: a meta-analysis/S. Purkayastha, P. Tekkis, T. Athanasiou, O. Aziz, P. Paraskevas, P. Ziprin, A. Darzi//Dis Colon Rectum. - 2005. - N 48(10). - p. 1930 - 1940.
70. Solomon M.J. Randomized clinical trial of laparoscopic versus open abdominal rectopexy for rectal prolapse/M.J. Solomon, C.J. Young, A.A. Eyers, R.A. Roberts//Br J Surg. - 2002. - N 89(1). - p. 35 - 39.
71. Luukkonen P. Abdominal rectopexy with sigmoidectomy vs rectopexy alone for rectal prolapse: a prospective, randomized study/P. Luukkonen, U. Mikkonen, H. J rvinen//Int. J. Colorectal Dis. - 1992. - N 7. - p. 219 - 222.
72. Azimuddin K Rectal prolapse: a search for the "best" operation/I.T.Khubchandani, L.Rosen, J.J. Stasik, R.D. Reither, J.F. Reed 3-rd//Am. Surg. - 2001. - N 67. - p. 622 - 627.
73. O'Brien D.P. Rectal prolapse/D.P. O'Brien//Clinics in Colon and rectal Surgery - 2007. - V. 20. - N 2. - p. 125 - 132.
74. Watts A.M. Evaluation of Delorme's procedure as a treatment for full-thickness rectal prolapse/A.M Watts, M.R. Thompson//Br. J. Surg. - 2000. - V. 87. - p. 218 - 222.
75. Watkins B.P. Long-term follow-up of the modified Delorme procedure for rectal prolapse/B.P. Watkins, J. Landercasper, G.E. Belzer, P. Rechner, R. Knudson, M. Bintz, P. Lambert//Arch. Surg. - 2003. - V. 138. - N 5 - p. 498 - 502 (discussion 502 - 503).
76. Lieberth M. The Delorme repair for full-thickness rectal prolapse: a retrospective review/M. Lieberth, L.A. Kondylis, J.C. Reilly, P.D. Kondylis//Am. J. Surg. - 2009. - V. 197 - N 3. - p. 418 - 423.
77. Tsunoda A. Delorme"s procedure for rectal prolapse: clinical and physiological analysis/A. Tsunoda, N. Yasuda, N. Yokoyama, G. Kamiyama, M. Kusano//Dis Colon Rectum. - 2003. - N 46(9). - p. 1260 - 1265.
78. Gregorcyk S.G. Perineal proctosigmoidectomy: the procedure of choice for rectal prolapse/S.G. Gregorcyk//Clin. Colon Rectal Surg. - 2003. - V. 16. - P. 263 - 269.
79. Altomare D.F. Rectal Prolapse Study G. Long-term outcome of Altemeier"s procedure for rectal prolapse/Altomare D.F., Binda G., Ganio E., De Nardi P., Giamundo P., Pescatori M.//Dis Colon Rectum. - 2009. - N 52(4). - p. 698 - 703.
80. Riansuwan W. Comparison of perineal operations with abdominal operations for full-thickness rectal prolapse/W. Riansuwan, T.L. Hull, J. Bast, J.P. Hammel, J.M. Church//World J Surg. - 2010. - N 34(5). - p. 1116 - 1122.
81. Chun S.W. Perineal rectosigmoidectomy for rectal prolapse: role of levatorplasty/S.W. Chun, A.J. Pikarsky, S.Y. You, P. Gervaz, J. Efron, E. Weiss, J.J. Nogueras, S.D. Wexner//Tech Coloproctol. - 2004. - N 8(1). - p. 3 - 8.
82. Habr-Gama A. Rectal procidentia treatment by perineal rectosigmoidectomy combined with levator ani repair/A. Habr-Gama, C.E. Jacob, J.M. Jorge, V.E. Seid, C.F. Marques, J.C. Mantese, D.R. Kiss, J. Gama-Rodrigues//Hepatogastroenterology. - 2006. - N 53(68). - p. 213 - 217.
83. Boccasanta P. New trends in the surgical treatment of outlet obstruction: clinical and functional results of two novel transanal stapled techniques from a randomised controlled trial / P. Boccasanta, M. Venturi, G. Salamina, B.M. Cesana, F. Bernasconi, G. Roviaro//Int J Colorectal Dis. - 2004. - N 19(4). - p. 359 - 369.
84. Reboa G. The impact of stapled transanal rectal resection on anorectal function in patients with obstructed defecation syndrome/G. Reboa, M. Gipponi, M. Ligorio, P. Marino, F. Lantieri//Dis Colon Rectum. - 2009. - N 52(9). - p. 1598 - 1604.
85. Titu L.V. Stapled transanal rectal resection for obstructed defecation: a cautionary tale/L.V. Titu, K. Riyad, H. Carter, A.R. Dixon//Dis Colon Rectum. - 2009. - N 52(10). - p. 1716 - 1722.
86. Gagliardi G. Italian Society of Colo-Rectal S. Results, outcome predictors, and complications after stapled transanal rectal resection for obstructed defecation/G. Gagliardi, M. Pescatori, D.F. Altomare, G.A. Binda, C. Bottini, G. Dodi, V. Filingeri, G. Milito, M. Rinaldi, G. Romano, L. Spazzafumo, M.Trompetto//Dis Colon Rectum. - 2008. - N 51(2). - p. 186 - 195.
87. Pescatori M. Postoperative complications after procedure for prolapsed hemorroids (PPH) and stapled transanal rectal resection (STARR) procedures/M. Pescatori, G. Gagliardi//Tech. Coloproctol. - 2008. - V. 12. - P. 7 - 19.
88. Arezzo A. Surgical procedures for evacuatory disorders/A. Arezzo, M. Pescatori//Ann Ital Chir. - 2009. - N 80. - p. 261 - 266.
89. Boccasanta P. Stapled transanal rectal resection in solitary rectal ulcer associated with prolapse of the rectum: A prospective study/P. Boccasanta, M. Venturi, G.Calabro, M. Maciocco, G.C. Roviaro//Dis Colon Rectum. - 2008. - V. 51. - p. 348 - 354.
90. Xynos E. Functional results after surgery for obstructed defecation/E. Xynos//Acta Chir. Iugosl. - 2012. - V. 59. - N 2 - p. 25 - 29.
91. Weber A.M. Pelvic organ prolapse/A.M. Weber, H.E. Richter//Obstet. Gynecol. - 2005. - V. 106. - p. 615 - 634.
92. Rantis P. C. et al. Chronic constipation-is the work-up worth the cost?//Diseases of the colon & rectum. - 1997. - Т. 40. - С. 280 - 286.
93. Tjandra J.J., Fazio V.W., Church J.M., Lavery I.C., Oakley J.R., Milsom J.W. Clinical conundrum of solitary rectal ulcer. Dis Colon Rectum. 1992. 35(3): 227-34
94. Tou S., Brown S.R., Malik A.I., Nelson R.L. Surgery for complete rectal prolapse in adults. Cochrane Database Syst Rev. 2008(4): CD001758
Приложение А1
СОСТАВ
РАБОЧЕЙ ГРУППЫ ПО РАЗРАБОТКЕ И ПЕРЕСМОТРУ
КЛИНИЧЕСКИХ РЕКОМЕНДАЦИЙ
N
Ф.И.О.
Ученая степень
Ученое звание
Профессиональная ассоциация
1
Алешин Денис Викторович
К.м.н.
Ассоциация колопроктологов России
2
Ачкасов Сергей Иванович
Д.м.н.
Член-корр. РАН
Ассоциация колопроктологов России
3
Бирюков Олег Михайлович
К.м.н.
Ассоциация колопроктологов России
4
Грошилин Виталий Сергеевич
Д.м.н.
Профессор
Ассоциация колопроктологов России
5
Кашников Владимир Николаевич
Д.м.н.
Доцент
Ассоциация колопроктологов России
6
Костарев Иван Васильевич
Д.м.н.
Доцент
Ассоциация колопроктологов России
7
Костенко Николай Владимирович
Д.м.н.
Профессор
Ассоциация колопроктологов России
8
Москалев Алексей Игоревич
К.м.н.
Ассоциация колопроктологов России
9
Мудров Андрей Анатольевич
Д.м.н.
Доцент
Ассоциация колопроктологов России
10
Муравьев Александр Васильевич
Д.м.н.
Профессор
Ассоциация колопроктологов России
11
Олейник Наталья Витальевна
Д.м.н.
Профессор
Ассоциация колопроктологов России
12
Половинкин Вадим Владимирович
Д.м.н.
Ассоциация колопроктологов России
13
Тимербулатов Виль Мамилович
Д.м.н.
Член-корр. РАН
Ассоциация колопроктологов России
14
Титов Александр Юрьевич
Д.м.н.
Ассоциация колопроктологов России
15
Фоменко Оксана Юрьевна
Д.м.н.
Ассоциация колопроктологов России
16
Фролов Сергей Алексеевич
Д.м.н.
Профессор
Ассоциация колопроктологов России
17
Хитарьян Александр Георгиевич
Д.м.н.
Профессор
Ассоциация колопроктологов России
18
Шелыгин Юрий Анатольевич
Д.м.н.
Академик РАН
Ассоциация колопроктологов России
Все члены рабочей группы являются членами ассоциации колопроктологов России.
Конфликт интересов отсутствует.
Приложение А2
МЕТОДОЛОГИЯ РАЗРАБОТКИ КЛИНИЧЕСКИХ РЕКОМЕНДАЦИЙ
Целевая аудитория клинических рекомендаций:
1. Врач-колопроктолог;
2. Врач-хирург;
3. Врач-гастроэнтеролог;
4. Врач-терапевт;
5. Врач общей практики (семейные врачи)
6. Врач-эндоскопист;
7. Медицинские работники со средним медицинским образованием;
8. Организаторы здравоохранения;
9. Врачи-эксперты медицинских страховых организаций (в том числе при проведении медико-экономической экспертизы)
10. Студенты медицинских ВУЗов, ординаторы, аспиранты.
Таблица 1. Шкала оценки уровней достоверности доказательств (УДД) для методов диагностики (диагностических вмешательств)
УДД
Расшифровка
1
Систематические обзоры исследований с контролем референсным методом или систематический обзор рандомизированных клинических исследований с применением мета-анализа
2
Отдельные исследования с контролем референсным методом или отдельные рандомизированные клинические исследования и систематические обзоры исследований любого дизайна за исключением рандомизированных клинических исследований, с применением мета-анализа
3
Исследования без последовательного контроля референсным методом или исследования с референсным методом, не являющимся независимым от исследуемого метода или нерандомизированные сравнительные исследования, в том числе когортные исследования
4
Несравнительные исследования, описание клинического случая
5
Имеется лишь обоснование механизма действия или мнение экспертов
Таблица 2. Шкала оценки уровней достоверности доказательств (УДД) для методов профилактики, лечения и реабилитации (профилактических, лечебных, реабилитационных вмешательств)
УДД
Расшифровка
1
Систематический обзор РКИ с применением мета-анализа
2
Отдельные РКИ и систематические обзоры исследований любого дизайна, за исключением РКИ с применением мета-анализа
3
Нерандомизированные сравнительные исследования в т.ч. когортные исследования
4
Несравнительные исследования, описание клинического случая или серии случаев, исследования "случай-контроль"
5
Имеется лишь обоснование механизма действия вмешательства (доклинические исследования или мнение экспертов
Таблица 3. Шкала оценки уровней убедительности рекомендаций (УУР) для методов профилактики, диагностики, лечения и реабилитации (профилактических, диагностических, лечебных, реабилитационных вмешательств)
УУР
Расшифровка
A
Сильная рекомендация (все рассматриваемые критерии эффективности (исходы) являются важными, все исследования имеют высокое или удовлетворительное методологическое качество, их выводы по интересующим исходам являются согласованными)
B
Условная рекомендация (не все рассматриваемые критерии эффективности (исходы) являются важными, не все исследования имеют высокое или удовлетворительное методологическое качество и/или их выводы по интересующим исходам не являются согласованными)
C
Слабая рекомендация (отсутствие доказательств надлежащего качества (все рассматриваемые критерии эффективности (исходы) являются неважными, все исследования имеют низкое методологическое качество и их выводы по интересующим исходам не являются согласованными
Порядок обновления клинических рекомендаций.
Механизм обновления клинических рекомендаций предусматривает их систематическую актуализацию - не реже чем один раз в три года, а также при появлении новых данных с позиции доказательной медицины по вопросам диагностики, лечения профилактики и реабилитации конкретных заболеваний, наличии обоснованных дополнений/замечаний к ранее утвержденным КР но не чаще раза в 6 месяцев.
Приложение А3
СПРАВОЧНЫЕ МАТЕРИАЛЫ,
ВКЛЮЧАЯ СООТВЕТСТВИЕ ПОКАЗАНИЙ К ПРИМЕНЕНИЮ
И ПРОТИВОПОКАЗАНИЙ, СПОСОБОВ ПРИМЕНЕНИЯ И ДОЗ ЛЕКАРСТВЕННЫХ
ПРЕПАРАТОВ, ИНСТРУКЦИИ ПО ПРИМЕНЕНИЮ
ЛЕКАРСТВЕННОГО ПРЕПАРАТА
Данных нет.
Приложение Б
АЛГОРИТМЫ ДЕЙСТВИЙ ВРАЧА
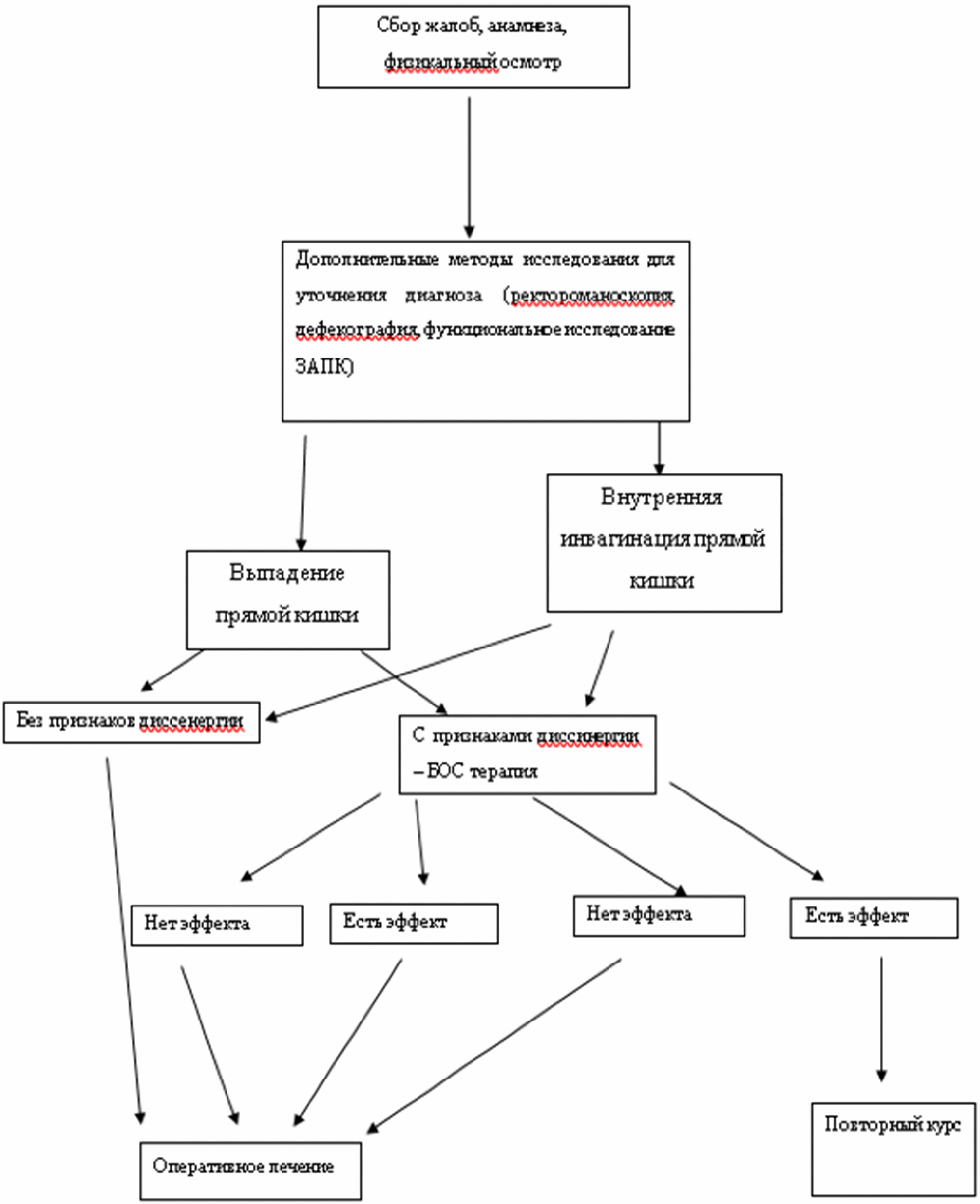
Приложение В
ИНФОРМАЦИЯ ДЛЯ ПАЦИЕНТА
Информация о заболевании. Наружное выпадение прямой кишки - выпячивание или выход всех слоев прямой кишки наружу через заднепроходное отверстие. Внутреннее выпадение прямой кишки - интраректальная инвагинация прямой и/или сигмовидной кишки без выхода наружу, т.е. стенка прямой кишки пролабирует в ее просвет, но не выпадает через задний проход.
В данных ситуациях, в зависимости от степени выраженности симптомов, может потребоваться проведение консервативного лечения под наблюдением врача, а при полном выпадении госпитализация в стационар для оперативного лечения. У пациентов с внутренней инвагинацией прямой кишки при выявлении дисинергии мышц тазового дна в качестве первого этапа рекомендовано проведение курса БОС терапии. При отсутствии эффекта от лечения и продолжающихся симптомах СОД ставится вопрос о хирургическом вмешательстве. Выбор метода операции зависит от выраженности дефекта и физического состояния пациента. Окончательный объем операции выбирается индивидуально с учетом всего комплекса анатомических и функциональных нарушений в каждом отдельном случае. В зависимости от типа предлагаемого вмешательства может значительно различаться предполагаемый уровень болевого синдрома, степень и длительность нарушения трудоспособности.
Информация необходимая в послеоперационном периоде. В послеоперационном периоде, на протяжении первых 1 - 3 месяцев после операции, важным являются соблюдение режима труда с ограничением физических нагрузок и регуляция частоты и консистенции стула. Необходимо добиваться регулярного стула мягкой консистенции, избегать сильного настуживания.
Лечение запора, если оно не обусловлено причинами, требующими оперативного вмешательства, должно начинаться с назначения диеты, содержащей достаточное количество растительной клетчатки, кисломолочных продуктов, растительного масла. Из рациона исключаются копчености, соления, маринады, какао, шоколад, частично ограничиваются жареные блюда, колбасные изделия, ржаной хлеб. Необходимо есть меньше хлеба и хлебобулочных изделий из пшеничной муки высшего сорта, макаронных изделий, блюд из манной крупы. Рекомендуется пища с большим содержанием клетчатки и балластных веществ (содержатся в продуктах растительного происхождения, прежде всего в зерновых). К продуктам, способствующим нормализации стула, относятся: свежий кефир, простокваша, ацидофилин. Положительный эффект оказывают размоченный в воде чернослив, инжир, настой из них, сливовый сок, вареная свекла, пюре из сухофруктов. Из первых блюд полезны супы, борщи, щи на крепком овощном отваре.
Диетологи рекомендуют пудинг из моркови, чернослива, яблок с добавлением лимона, свекольное пюре, винегрет с растительным маслом. По утрам натощак рекомендуется выпить стакан минеральной воды, фруктовый сок (сливовый, персиковый, абрикосовый) или горячий лимонный напиток. Послабляющее действие оказывают съеденные натощак тертая морковь, сырое яблоко, простокваша, 5 - 7 штук чернослива, вымытого и залитого с вечера кипятком. Кроме того, при общем удовлетворительном состоянии показаны прогулки и незначительная физическая нагрузка. Полезны утренняя гимнастика, рекомендуются быстрая ходьба.
Лекарственная терапия запоров должна проводиться с большой осторожностью, кратковременными курсами, под контролем врача.
Несколько дополнительных рекомендаций при запорах:
1. Обратитесь к врачу и выясните, каким из вышеприведенных советов Вам можно воспользоваться;
2. Выпивайте 4 - 8 стаканов жидкости в день;
3. Ваша диета должна включать продукты, способствующие движению (перистальтике) кишечника. Рекомендуем хлеб грубого помола, хлебцы с отрубями, каши - гречневая, овсяная, пшеничная, перловая с молоком или растительным маслом, крупяные блюда. Включайте в свой рацион продукты, содержащие клетчатку (так в молочные коктейли диетологи рекомендуют добавлять сырые овощи и фрукты, орехи, проросшую пшеницу). Попробуйте овсяное печенье, кукурузные хлопья;
4. Некоторым пациентам хорошо помогают яблоки, инжир, финики, чай с лимоном;
5. Полезен отвар чернослива по утрам и на ночь;
6. Обязательно добавляйте в пищу отруби, начиная с одной чайной ложки в день. Затем это количество нужно увеличить до 4 - 6 ложек в сутки. Слишком быстрое увеличение дозы может вызвать жидкий стул и вздутие живота. Попробуйте добавлять отруби в каши, запеканки из риса или картофеля, в молочные продукты;
7. Во время лечения противоопухолевыми препаратами принимайте слабительные препараты только в крайнем случае.
Приложение Г1 - ГN
ШКАЛЫ ОЦЕНКИ, ВОПРОСНИКИ И ДРУГИЕ ОЦЕНОЧНЫЕ ИНСТРУМЕНТЫ
СОСТОЯНИЯ ПАЦИЕНТА, ПРИВЕДЕННЫЕ В КЛИНИЧЕСКИХ РЕКОМЕНДАЦИЯХ
Приложение Г1
ШКАЛА ОЦЕНКИ АНАЛЬНОЙ КОНТИНЕНЦИИ WEXNER
Название на русском языке: шкала оценки анальной континенции Wexner
Оригинальное название (если есть): Continence Grading Scale
Источник (официальный сайт разработчиков, публикация с
валидацией): Wexner, S. D. Etiology and management of fecal incontinence/S.D. Wexner, J. M. Jorge//Dis. Colon Rectum. - 1993. - N 36 (1). - p. 77 - 97.
Тип (подчеркнуть):
- шкала оценки
- индекс
- вопросник
- другое (уточнить) ____________________________________________
Назначение: опросник применяется для субъективной оценки пациентом тяжести симптомов анального недержания, а также влияния НАС на качество жизни.
Факторы
Частота
Тип недержания
Никогда
Редко
(меньше 1 раза в месяц)
Иногда
(меньше 1 раза в неделю, но больше 1 раза в месяц)
Обычно
(меньше 1 раза в день, но больше раза в неделю)
Всегда
(больше 1 раза в день)
Твердый стул
0
1
2
3
4
Жидкий стул
0
1
2
3
4
Газы
0
1
2
3
4
Ношение прокладок
0
1
2
3
4
Изменение образа жизни
0
1
2
3
4
Ключ (интерпретация): оценка результатов после суммирования баллов:
"0" баллов - полное держание, "20" баллов - полное анальное недержание.
Пояснения: преимущества - простота и практичность, легко использовать и интерпретировать.
Недостатки - система основана только на оценке субъективных данных, отсутствие объективных параметров; не учитывает психологическое состояние пациента.
Приложение Г2
ОПРОСНИК КАЧЕСТВА ЖИЗНИ SF-36
Название на русском языке: опросник качества жизни SF-36
Оригинальное название (если есть): "SF-36 Health Status Survey"
Источник (официальный сайт разработчиков, публикация с валидацией): Ware J.E., Snow K.K., Kosinski M., Gandek B. SF-36 Health Survey. Manual and interpretation guide//The Health Institute, New England Medical Center. Boston, Mass. - 1993.
Тип (подчеркнуть):
- шкала оценки
- индекс
- вопросник
- другое (уточнить) ____________________________________________
Назначение: SF-36 относится к неспецифическим опросникам для оценки качества жизни. Перевод на русский язык и апробация методики была проведена "Институтом клинико-фармакологических исследований".
Содержание (шаблон): 36 пунктов опросника сгруппированы в восемь шкал: физическое функционирование, ролевая деятельность, телесная боль, общее здоровье, жизнеспособность, социальное функционирование, эмоциональное состояние и психическое здоровье. Показатели каждой шкалы варьируют между 0 и 100, где 100 представляет полное здоровье, все шкалы формируют два показателя: душевное и физическое благополучие.
ОПРОСНИК SF-36.
Ф. И. О.
Дата заполнения ________________
1. В целом Вы бы оценили состояние Вашего здоровья
(обведите одну цифру)
2. Как бы Вы в целом оценили свое здоровье сейчас по сравнению с тем, что было год назад.
(обведите одну цифру)
3. Следующие вопросы касаются физических нагрузок, с которыми Вы, возможно, сталкиваетесь в течение своего обычного дня. Ограничивает ли Вас состояние Вашего здоровья в настоящее время в выполнении перечисленных ниже физических нагрузок? Если да, то в какой степени? (обведите одну цифру в каждой строке)
Да, значительно ограничивает
Да, немного ограничивает
Нет, совсем не ограничивает
А. Тяжелые физические нагрузки, такие как бег, поднятие тяжестей, занятие силовыми видами спорта.
1
2
3
Б. Умеренные физические нагрузки, такие как передвинуть стол, поработать с пылесосом, собирать грибы или ягоды.
1
2
3
В. Поднять или нести сумку с продуктами.
1
2
3
Г. Подняться пешком по лестнице на несколько пролетов.
1
2
3
Д. Подняться пешком по лестнице на один пролет.
1
2
3
Е. Наклониться, встать на колени, присесть на корточки.
1
2
3
Ж. Пройти расстояние более одного километра.
1
2
3
З. Пройти расстояние в несколько кварталов.
1
2
3
И. Пройти расстояние в один квартал.
1
2
3
К. Самостоятельно вымыться, одеться.
1
2
3
4. Бывало ли за последние 4 недели, что Ваше физическое состояние вызывало затруднения в Вашей работе или другой обычной повседневной деятельности, вследствие чего: (обведите одну цифру в каждой строке)
Да
Нет
А. Пришлось сократить количество времени, затрачиваемое на работу или другие дела.
1
2
Б. Выполнили меньше, чем хотели.
1
2
В. Вы были ограничены в выполнении какого-либо определенного вида работ или другой деятельности.
1
2
Г. Были трудности при выполнении своей работы или других дел (например, они потребовали дополнительных усилий).
1
2
5. Бывало ли за последние 4 недели, что Ваше эмоциональное состояние вызывало затруднения в Вашей работе или другой обычной повседневной деятельности, вследствие чего: (обведите одну цифру в каждой строке)
Да
Нет
А. Пришлось сократить количество времени, затрачиваемого на работу или другие дела.
1
2
Б. Выполнили меньше, чем хотели.
1
2
В. Выполняли свою работу или другие.
Дела не так аккуратно, как обычно
1
2
6. Насколько Ваше физическое и эмоциональное состояние в течение последних 4 недель мешало Вам проводить время с семьей, друзьями, соседями или в коллективе?
(обведите одну цифру)
7. Насколько сильную физическую боль Вы испытывали за последние 4 недели? (обведите одну цифру)
8. В какой степени боль в течение последних 4 недель мешала Вам заниматься Вашей нормальной работой (включая работу вне дома или по дому)? (обведите одну цифру)
9. Следующие вопросы касаются того, как Вы себя чувствовали и каким было Ваше настроение в течение последних 4 недель. Пожалуйста, на каждый вопрос дайте один ответ, который наиболее соответствует Вашим ощущениям. (обведите одну цифру)
Все время
Большую часть времени
Часто
Иногда
Редко
Ни разу
А. Вы чувствовали себя бодрым(ой)?
1
2
3
4
5
6
Б. Вы сильно нервничали?
1
2
3
4
5
6
В. Вы чувствовали себя таким(ой) подавленным (ой) что ничто не могло Вас взбодрить?
1
2
3
4
5
6
Г. Вы чувствовали себя спокойным(ой) и умиротворенным (ой)?
1
2
3
4
5
6
Д. Вы чувствовали себя полным (ой) сил и энергии?
1
2
3
4
5
6
Е. Вы чувствовали себя упавшим(ой) духом и печальным(ой)?
1
2
3
4
5
6
Ж. Вы чувствовали себя измученным(ой)?
1
2
3
4
5
6
З. Вы чувствовали себя счастливым(ой)?
1
2
3
4
5
6
И. Вы чувствовали себя уставшим(ей)?
1
2
3
4
5
6
10. Как часто за последние 4 недели Ваше физическое или эмоциональное состояние мешало Вам активно общаться с людьми (навещать друзей, родственников и т.п.)? (обведите одну цифру)
- Насколько ВЕРНЫМ или НЕВЕРНЫМ представляются по отношению к Вам каждое из ниже перечисленных утверждений? (обведите одну цифру в каждой строке)
Определенно верно
В основном, верно,
Не знаю
В основном неверно
Определенно неверно
а. Мне кажется, что я более склонен к болезням, чем другие
1
2
3
4
5
б. Мое здоровье не хуже, чем у большинства моих знакомых
1
2
3
4
5
в. Я ожидаю, что мое здоровье ухудшится
1
2
3
4
5
г. У меня отличное здоровье
1
2
3
4
5
Опросник имеет следующие шкалы:
- Физическое функционирование (PF).
- Ролевое (физическое) функционирование (RP).
- Боль (P).
- Общее здоровье (GH).
- Жизнеспособность (VT).
- Социальное функционирование (SF).
- Эмоциональное функционирование (RE).
- Психологическое здоровье (MH).
Все шкалы опросника объединены в 2 суммарных измерения - физический компонент здоровья (1 - 4 шкалы) и психический (5 - 8 шкалы).
Методика вычисления основных показателей по опроснику SF-36.
Показатели
Вопросы
Минимальное и максимальное значения
Возможный диапазон значений
Физическое функционирование (PF).
3а, 3б, 3в, 3г, 3д, 3е, 3ж, 3з, 3и, 3к.
10 - 30
20
Ролевое (физическое) функционирование (RP).
4а, 4б, 4в, 4г.
4 - 8
4
Боль (P)
7, 8.
2 - 12
10
Общее здоровье (GH)
1, 11а, 11б, 11в, 11г.
5 - 25
20
Жизнеспособность (VT)
9а, 9д, 9ж, 9и.
4 - 24
20
Социальное функционирование (SF)
6, 10.
2 - 10
8
Эмоциональное функционирование (RE)
5а, 5б, 5в.
3 - 6
3
Психологическое здоровье (MH)
9б, 9в, 9г, 9е, 9з.
5 - 30
25
В пунктах 6, 9а, 9д, 9г, 9з, 10, 11 - производится обратный счет значений.
Формула вычисления значений: [(реальное значение показателя) - (минимально возможное значение показателя)]: (возможный диапазон значений) * 100.
Требования к представлению результатов:
1. Указание числа наблюдений для каждого признака;
2. Описательная статистика - M +/- SD, Me (LQ; UQ), % (n/N);
3. Точность результатов (оценки, Р); ДИ (для основных результатов исследования) и Р;
4. Указание на использованные статистические методы (параметрические и непараметрические) и статистические пакеты.
Ключ (интерпретация): результаты представляются в виде оценок в баллах по 8 шкалам, составленных таким образом, что более высокая оценка указывает на более высокий уровень качества жизни.
Приложение Г3
ВИЗУАЛЬНО-АНАЛОГОВАЯ ШКАЛА ОЦЕНКИ БОЛЕВОГО СИНДРОМА
Название на русском языке: Визуально-аналоговая шкала оценки болевого синдрома.
Оригинальное название (если есть): Visual Analog Scale for Pain (VAS Pain).
Источник (официальный сайт разработчиков, публикация с валидацией): Hawker G.A., Mian S., Kendzerska T., French M. Measures of adult pain: Visual Analog Scale for Pain (VAS Pain), Numeric Rating Scale for Pain (NRS Pain), McGill Pain Questionnaire (MPQ), Short-Form McGill Pain Questionnaire (SF-MPQ), Chronic Pain Grade Scale (CPGS), Short Form-36 Bodily Pain Scale (SF-36 BPS), and Measure of Intermittent and Constant Osteoarthritis Pain (ICOAP). Arthritis Care Res (Hoboken) 2011; 63 (Suppl 11): S240 - 52
Тип (подчеркнуть):
- шкала оценки
- индекс
- вопросник
- другое (уточнить) ____________________________________________
Назначение: предназначена для количественной оценки болевого синдрома с учетом субъективных ощущений пациента и подбора анальгезирующей терапии.
Содержание (шаблон):
"Оцените по шкале выраженность боли, где 0 - отсутствие боли, а 10 - нестерпимая боль максимальной выраженности".
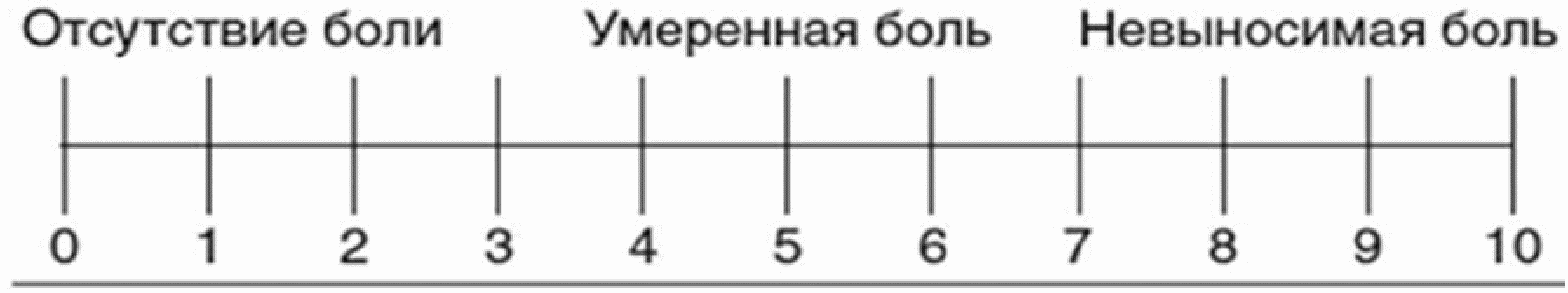
Инструкция: пациенту на 10-сантиметровой линии предлагается отметить степень выраженности боли по шкале от 0 до 10.
Ключ (интерпретация): 1 - 3 балла - слабая боль; 4 - 7 баллов - умеренная боль; 8 и более баллов - сильная боль.
