"Клинические рекомендации "Нормальные роды (роды одноплодные, самопроизвольное родоразрешение в затылочном предлежании)"
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РОССИЙСКОЙ ФЕДЕРАЦИИ
КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ
НОРМАЛЬНЫЕ РОДЫ
(РОДЫ ОДНОПЛОДНЫЕ, САМОПРОИЗВОЛЬНОЕ РОДОРАЗРЕШЕНИЕ
В ЗАТЫЛОЧНОМ ПРЕДЛЕЖАНИИ)
Кодирование по Международной статистической классификации болезней и проблем, связанных со здоровьем: O80.0, O80.9, O47.1, O47.9
Год утверждения (частота пересмотра): 2024
Возрастная категория: Взрослые, Дети
Пересмотр не позднее: 2026
ID: 636
Разработчик клинической рекомендации
- Российское общество акушеров-гинекологов
Одобрено Научно-практическим Советом Минздрава РФ
Список сокращений
АД - артериальное давление
ВИЧ - вирус иммунодефицита человека
ВПГ - вирус простого герпеса
ВОЗ - Всемирная организация здравоохранения
КТГ - кардиотокография
РКИ - рандомизированные клинические исследования
УЗИ - ультразвуковое исследование
ЧСС - частота сердечных сокращений
Термины и определения
Своевременные роды - роды в 370 - 416 недель беременности.
Нормальные роды - своевременные роды одним плодом, начавшиеся спонтанно, с низким риском акушерских осложнений к началу родов и прошедшие без осложнений, при которых ребенок родился самопроизвольно в головном предлежании, после которых родильница и новорожденный находятся в удовлетворительном состоянии.
Анальгезия (от лат. - analgesia, analgia, "без боли") - уменьшение болевой чувствительности (в том числе избирательное, когда другие виды чувствительности не затрагиваются) с помощью фармакологических и нефармакологических методов.
Нейроаксиальная анальгезия в родах - обезболивание в родах с использованием эпидуральной, спинальной и спинально-эпидуральной анальгезии.
1. Краткая информация по заболеванию или состоянию (группы заболеваний или состояний)
1.1 Определение заболевания или состояния (группы заболеваний или состояний)
Нормальные роды - своевременные роды одним плодом, начавшиеся спонтанно, с низким риском акушерских осложнений к началу родов и прошедшие без осложнений, при которых ребенок родился самопроизвольно в головном предлежании, после которых родильница и новорожденный находятся в удовлетворительном состоянии [1].
Данные рекомендации могут быть также применены к пациенткам группы высокого риска акушерских осложнений в случае, если роды протекают без осложнений [1]
1.2 Этиология и патогенез заболевания или состояния (группы заболеваний или состояний)
Неприменимо.
1.3 Эпидемиология заболевания или состояния (группы заболеваний или состояний)
По данным Всемирной организации здравоохранения (ВОЗ) ежегодно по всему миру происходит почти 140 млн. родов, и большинство из них имеет низкий риск осложнений для матери и ребенка. По данным статистического сборника Минздрава России (основные показатели здоровья матери и ребенка, деятельности службы охраны детства и родовспоможения в РФ) доля нормальных родов в 2018 г. составила 37,3%, т.е. 584 767 [157].
1.4 Особенности кодирования заболевания или состояния (группы заболеваний или состояний) по Международной статистической классификации болезней и проблем, связанных со здоровьем
O80.0 Роды одноплодные, самопроизвольное родоразрешение в затылочном предлежании.
O80.9 Одноплодные самопроизвольные роды неуточненные
O47.1 Ложные схватки начиная с 37 полных недель беременности
O47.9 Ложные схватки неуточненные
1.5 Классификация заболевания или состояния (группы заболеваний или состояний)
Неприменимо.
1.6 Клиническая картина заболевания или состояния (группы заболеваний или состояний)
Объективными признаками родов являются: сокращения матки с определенной регулярностью (во время активной фазы не менее 3-х схваток за 10 мин) и структурные изменения шейки матки (укорочение-сглаживание-раскрытие).
Роды состоят из 3-х периодов. Первый период родов - время от начала родов до полного раскрытия маточного зева. Точное время начала родов чаще всего устанавливается на основании опроса роженицы - уточняют время, когда сокращения матки (схватки) начали происходить регулярно каждые 5 минут в течение более 1 часа [2].
Первый период родов состоит из латентной и активной фазы. Латентная фаза характеризуется сокращениями матки (нередко болезненными), сглаживанием и прогрессирующим раскрытием маточного зева до 5 см [3]. Активная фаза характеризуется регулярными болезненными сокращениями матки, более быстрым раскрытием маточного зева от 5 см до полного раскрытия [3]. Стандартная продолжительность латентной фазы не установлена и может сильно различаться у разных женщин [3]. Максимальная продолжительность латентной фазы у первородящих - 20 часов, у повторнородящих - 14 часов [4]. Продолжительность активной фазы обычно не превышает 12 часов в первых родах и 10 часов в последующих родах [3]. Скорость раскрытия маточного зева в активную фазу обычно составляет ![]() 1 см/час, но может быть более медленной [3]. Минимальная скорость раскрытия маточного зева в активную фазу - 0,5 см/час как у первородящих, так и у повторнородящих [5, 6].
1 см/час, но может быть более медленной [3]. Минимальная скорость раскрытия маточного зева в активную фазу - 0,5 см/час как у первородящих, так и у повторнородящих [5, 6].
Второй период родов - время от полного раскрытия маточного зева до рождения плода. Продолжительность второго периода при первых родах обычно не более 3 часов, при повторных - не более 2 часов [3]. Продолжительность второго периода может увеличиться еще на 1 час при эпидуральной анальгезии и составлять 4 часа у первородящих и 3 часа у повторнородящих пациенток [7].
Третий период родов - время от рождения плода до рождения последа. В 90% третий период родов завершается в течение 15 минут, еще в 7% - в течение 30 минут после рождения плода [8, 9]. С увеличением продолжительности третьего периода родов более 10 минут повышается риск послеродового кровотечения [10]. Срок беременности является основным фактором, влияющим на продолжительность третьего периода родов, преждевременные роды связаны с более длительным третьим периодом, чем роды в доношенном сроке [11]. ВОЗ рекомендует придерживаться интервала в 30 минут при отсутствии рождения последа перед началом ручного отделения плаценты и выделения последа при отсутствии кровотечения [12].
2. Диагностика заболевания или состояния (группы заболеваний или состояний) медицинские показания и противопоказания к применению методов диагностики
Диагноз нормальных родов устанавливается при своевременных родах (в 370 - 416 недель беременности) одним плодом, начавшихся спонтанно, у пациенток с низким риском акушерских осложнений к началу родов и прошедших без осложнений, при которых ребенок родился самопроизвольно в головном предлежании, после которых родильница и новорожденный находятся в удовлетворительном состоянии.
2.1 Жалобы и анамнез
- При поступлении в стационар рекомендовано опросить пациентку на предмет наличия схваток (их силы, частоты и продолжительности), наличия и характера выделений их влагалища, шевелений плода в последние 24 часа с целью оценки наличия родовой деятельности и вероятности акушерских осложнений [3].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5).
- При поступлении в стационар рекомендовано определить срок беременности и родов по дате последней менструации и данным ультразвукового исследования (УЗИ) плода (оптимально - УЗИ в 1-м триместре беременности) с целью определения тактики ведения родов [13 - 15].
Уровень убедительности рекомендаций A (уровень достоверности доказательств - 2).
- При поступлении в стационар рекомендовано собрать акушерский и соматический анамнез с целью оценки вероятности успешных родов и акушерских осложнений [3].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5).
2.2 Физикальное обследование
- При поступлении в стационар рекомендовано измерение артериального давления на периферических артериях (АД) с целью диагностики гипертензивных осложнений беременности [16 - 18].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5).
- При поступлении в стационар рекомендовано измерить температуру тела с целью диагностики инфекционно-воспалительных осложнений беременности [2], [3], [19], [20].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5).
- При поступлении в стационар рекомендовано определить положение и предлежание плода, отношение головки ко входу в малый таз с целью определения тактики ведения родов [21 - 23].
Уровень убедительности рекомендаций B (уровень достоверности доказательств - 2).
- При поступлении в стационар рекомендовано измерение размеров матки (высоты дна матки - Вдм, окружности живота - Ож) и рассчитать индекс ВдмОж с целью оценки предполагаемой массы плода и определения тактики ведения родов [24, 25].
Уровень убедительности рекомендаций B (уровень достоверности доказательств - 2).
Комментарий: Индекс ВдмОж (ИВдмОж) рассчитывают по формуле ИВдмОж = 100 * Вдм * Ож2 (высоту дна матки и окружность живота следует привести в метрах). У здоровых беременных значение ИВдмОж > 37 и у женщин с гестационным сахарным диабетом значение ИВдмОж > 41,7 с высокой вероятностью прогнозирует макросомию.
- При поступлении в стационар рекомендовано оценить продолжительность, частоту и регулярность маточных сокращений с целью оценки наличия и характера родовой деятельности, периода и фазы родов и определения тактики ведения родов [3].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5).
- При поступлении в стационар с целью оценки состояния плода рекомендовано определить частоту сердечных сокращений (ЧСС) плода (провести аускультацию плода) при помощи акушерского стетоскопа или фетального допплера после схватки в течение не менее 1 минуты одновременно с определением ЧСС пациентки [2, 3, 19, 20].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5).
- При поступлении в стационар рекомендовано провести бимануальное влагалищное исследование с целью оценки состояния родовых путей, в том числе костной основы таза и места расположения головки по отношению к плоскостям таза, и определения тактики ведения родов [2, 3, 19, 20].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5).
Комментарии: Бритье промежности и лобка, и очистительная клизма в нормальных родах рутинно не производятся и выполняются только по желанию пациентки [3].
2.3 Лабораторные диагностические исследования
Перечень лабораторных диагностических исследований перед родами должен соответствовать клиническим рекомендациям "Нормальная беременность" [158]. При отсутствии исследований, которые необходимо выполнить в 3-м триместре беременности, их выполняют при поступлении пациентки в стационар.
2.4 Инструментальные диагностические исследования
- При поступлении в стационар рекомендовано измерение размеров таза (пельвиметрия) с помощью тазомера с целью определения тактики ведения родов [26].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5).
Комментарий: Рост ![]() 155 см, поперечный размер пояснично-крестцового ромба Михаэлиса
155 см, поперечный размер пояснично-крестцового ромба Михаэлиса ![]() 9,5 см, продольный размер пояснично-крестцового ромба Михаэлиса
9,5 см, продольный размер пояснично-крестцового ромба Михаэлиса ![]() 10,5 см, межостистый размер
10,5 см, межостистый размер ![]() 10 см, отношение рост/Вдм
10 см, отношение рост/Вдм ![]() 4,7 могут являются факторами риска клинически узкого таза в родах.
4,7 могут являются факторами риска клинически узкого таза в родах.
- При неинформативности данных наружного акушерского и влагалищного исследования, аускультации плода, а также несоответствии размеров высоты дна матки и окружности живота сроку беременности рекомендовано УЗИ плода с целью определения положения и состояния плода, задержки роста и макросомии плода, а также локализации плаценты [27], [28, 29].
Уровень убедительности рекомендаций B (уровень достоверности доказательств - 1).
2.5 Иные диагностические исследования
Неприменимо.
3. Лечение, включая медикаментозную и немедикаментозную терапии, диетотерапию, обезболивание, медицинские показания и противопоказания к применению методов лечения
3.1. Ведение первого периода родов
- С началом активной фазы родов рекомендовано произвести катетеризацию кубитальной и другой периферической вены с целью своевременного начала интенсивной терапии при возникновении критической ситуации в родах и раннем послеродовом периоде [30].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5).
- С целью профилактики акушерских осложнений рекомендовано не проводить родостимуляцию у пациенток, находящихся в латентной фазе первого периода родов, если состояние матери и плода остается удовлетворительным [3, 31, 32].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5).
- Рекомендовано предлагать подвижность и свободное положение в родах [3, 33].
Уровень убедительности рекомендаций B (уровень достоверности доказательств - 1).
Комментарий: Ходьба и вертикальное положение в первом периоде родов сокращают продолжительность родов, уменьшают частоту кесарева сечения и эпидуральной анальгезии [33].
- Рекомендовано применение немедикаментозных методов обезболивания родов с целью уменьшения боли, снижения риска акушерских осложнений и повышения удовлетворенности пациентки [3, 34 - 37], [38, 39].
Уровень убедительности рекомендаций A (уровень достоверности доказательств - 1).
Комментарий: Наличие партнера в родах приветствуется и может быть предложено пациенткам при наличии индивидуальных родовых боксов в родильном отделении [3, 40]. Методы немедикаментозного обезболивания родов представлены в Приложении А3.
- С целью уменьшения боли, снижения риска акушерских осложнений и повышения удовлетворенности пациентки при неэффективности немедикаментозных методов обезболивания родов рекомендованы медикаментозные методы обезболивания родов [3, 41] с учетом состояния и предпочтений пациентки и возможностей медицинской организации, а также показаний и противопоказаний к проведению различных методов обезболивания.
Уровень убедительности рекомендаций A (уровень достоверности доказательств - 1).
Комментарий: Для обезболивания родов могут использоваться разные медикаментозные методы, включая нейроаксиальную анальгезию (Приложение А3). Среди всех методов обезболивания в родах эпидуральная анальгезия обладает целым рядом преимуществ. При проведении нейроаксиальной анальгезии в акушерстве применяют современные местные анестетики (ропивакаин**, бупивакаин**, лидокаин**, левобупивакаин**). Кроме эпидуральной, спинальной и спинально-эпидуральной возможно применение паравертебральной поясничной симпатической блокады. К системным методам обезболивания относят применение опиоидов (тримеперидин**, #фентанил**). Тримеперидин вводят** в дозе 20 - 40 мг, #фентанил** 50 - 100 мкг [170]. Также возможно использование ингаляционных методов обезболивания, хотя они являются менее эффективными (Приложение А3). С этой целью используют динитрогена оксид**, #севофлуран**. Динитрогена оксид** применяют в смеси с кислородом (50% на 50%), вдыхаемая концетрация #севофлурана** 0,8 об.% [167, 168]. Необходимо учитывать, что эти препараты обладают свойством расслаблять мускулатуру матки, что повышает риск гипотонического кровотечения.
- До и во время процедуры нейроаксиальной аналгезии рекомендована инфузионная поддержка - #Натрия хлорида раствор сложный [Калия хлорид + Кальция хлорид + Натрия хлорид]**, #Калия хлорид + Кальция хлорид + Магния хлорид + Натрия ацетат + Натрия хлорид или другими растворами группы АТХ: B05BB01 в рестриктивном режиме (500 - 1000 мл) для коррекции гиповолемии [162, 165, 166].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5).
Комментарий: инфузионная поддержка входит в ключевые этапы нейроаксиальной аналгезии [162]. Инфузионная преднагрузка снижает вероятность гипотензии у матери (ОР 0,07; 95% ДИ 0,01 - 0,53) и нарушений сердечного ритма у плода (ОР 0,36; 95% ДИ 0,16 - 0,83) при высоких дозах анестетика [165].
- Рекомендован прием жидкости во время родов с целью профилактики обезвоживания и кетоза [3, 31].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5).
Комментарий: Прием пищи должен быть ограничен [43, 44]. Прием легкой пищи небольшими порциями может быть разрешен в латентной фазе родов при отсутствии показаний к оперативному родоразрешению [45].
- С целью регидратации и в качестве источника углеводов рекомендовано внутривенное введение 5% раствора декстрозы** по 250 мл/час, если пероральный прием жидкости ограничен или недостаточен [46 - 48], [49].
Уровень убедительности рекомендаций A (уровень достоверности доказательств - 1).
Комментарий: Потребность в воде и глюкозе в родах аналогична потребности, наблюдаемой при длительных и энергетически затратных физических нагрузках [48]. Введение 5% декстрозы по 250 мл/час при недостатке перорального приема жидкости способствует сокращению продолжительности родов и снижению частоты кесарева сечения [48].
- Рекомендовано ведение партограммы в родах с целью динамической оценки состояния роженицы и плода [30, 31, 49].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5).
Комментарий: Образец партограммы представлен в Приложении А3. Партограмма заменяет дневник наблюдения за пациенткой, кроме записи об изменении тактики родов с влагалищным исследованием. К заполнению партограммы приступают с началом активной фазы родов. До начала активной фазы (в латентной фазе первого периода родов каждые 4 часа проводится учет ЧСС, АД, температуры тела, мочеотделения, тонуса матки, силы и частоты схваток, характера выделений из половых путей). В активной фазе первого периода родов каждые 60 минут проводят оценку ЧСС матери, температуры тела и АД, оценку мочеиспускания не реже чем каждые 4 часа [12], [156]. Оценку ЧСС плода и характер родовой деятельности оценивают каждые 30 минут.
- Рекомендована аускультация плода в родах с помощью стетоскопа или фетального допплера с целью оценки состояния плода [51].
Уровень убедительности рекомендаций B (уровень достоверности доказательств - 1).
Комментарий: Аускультация плода в первом периоде родов проводится в течение 1 минуты после схватки, в латентной фазе - каждый час, в активной фазе - каждые 30 минут, во втором периоде родов каждые 15 минут и после каждой потуги, ЧСС плода сверяется с ЧСС роженицы [3, 19, 52]. Если выслушивается ускорение или замедление ритма плода, то аускультация продолжается в течение, как минимум, 3-х маточных сокращений. При этом оцениваются вероятные причины, которые могут влиять на изменение ЧСС плода (например, положение роженицы, гиповолемия). Если ускорение или замедление ритма плода не исчезает, то проводится КТГ плода. Если в течение 20 минут при КТГ плода не выявлено признаков нарушения состояния плода, то проводится периодическая аускультация плода.
- Рекомендован контроль маточных сокращений в родах с целью своевременной диагностики слабости или бурной родовой деятельности для определения тактики ведения родов [20].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5).
Комментарий: Подсчет схваток проводится в течение 10 минут. В норме число схваток во время активной фазы родов составляет 3 - 5 за 10 минут. Тахисистолия определяется как > 5 схваток в течение 10 минут в двух последовательных подсчетах или в течение 30 минут.
- Рекомендовано проводить бимануальное влагалищное исследование каждые 4 часа в активную фазу первого периода родов с целью оценки динамики родов [53].
Уровень убедительности рекомендаций B (уровень достоверности доказательств - 2).
Комментарий: Влагалищные исследования должны выполняться с установленной кратностью, по показаниям, их количество, по возможности, должно быть сведено к минимуму для снижения риска гнойно-септических осложнений [3, 53]. Рутинное применение спазмолитиков в родах не показано. Однако при спазме маточного зева в активной фазе родов возможно применение спазмолитиков (дротаверина** 40 мг и #гиосцина бутилбромида 20 мг) для его устранения [54, 55], [56, 57], [159, 160].
- Рекомендовано проводить осмотр с бимануальным влагалищным исследованием перед назначением медикаментозной анальгезии с целью определения периода и фазы родов для выбора анестезиологического пособия и дозы анестетика [161, 162, 163].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5).
Комментарий: Акушерскую ситуацию следует учитывать при выборе анестезиологического пособия и дозы анестетика, в том числе перед введением повторных доз, в связи с влиянием на продолжительность родов и ожидаемым временем их завершения.
- Рекомендовано проводить бимануальное влагалищное исследование после излития околоплодных вод с целью своевременной диагностики выпадения петель пуповины [2].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5).
- Рекомендовано проводить бимануальное влагалищное исследование при выявлении нарушений ЧСС плода с целью своевременной диагностики акушерских осложнений, приводящих к данным нарушениям (выпадение петель пуповины, разрыв матки, преждевременная отслойка нормально расположенной плаценты) [2].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5).
- Рекомендовано проводить бимануальное влагалищное исследование при ухудшении состояния роженицы или другом изменении клинической ситуации с целью своевременной оценки акушерской ситуации [2].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5).
- Не рекомендована рутинная антибиотикопрофилактика в родах [58].
Уровень убедительности рекомендаций B (уровень достоверности доказательств - 1).
- При выявлении в урогенитальном тракте роженицы стрептококка группы B (S. agalactiae) рекомендована антибактериальная терапия [59], [60].
Уровень убедительности рекомендаций A (уровень достоверности доказательств - 1).
Комментарий: Антибактериальные препараты системного действия следует вводить при развитии родовой деятельности даже при целом плодном пузыре, а также при преждевременном излитии вод до начала родовой деятельности. Антибактериальными препаратами системного действия выбора служат препараты пенициллинового ряда: ампициллин** внутривенно 500 мг каждые 6 часов до окончания родов, или амоксициллин + [клавулановая кислота]** внутривенно 1200 мг каждые 8 часов до окончания родов, или цефалоспорины: цефазолин** внутривенно 1000 мг каждые 6 часов до окончания родов или цефуроксим** внутривенно 750 мг каждые 6 часов до окончания родов [169]. При аллергии на бета-лактамные антибиотики возможно назначение клиндамицина** при условии наличия чувствительности к нему колонизирующего родовые пути штамма S. agalactiae внутривенно 300 мг каждые 8 часов до окончания родов, а при отсутствии возможности оценки чувствительности S. agalactiae к клиндамицину** - ванкомицина** внутривенно 500 мг каждые 6 часов до окончания родов. Из-за глобального роста резистентности S. agalactiae к препаратам группы макролидов (эритромицин, азитромицин**), в настоящее время не рекомендуется их эмпирическое применение [61].
- Не рекомендовано влагалищное родоразрешение пациенткам с ВИЧ-инфекцией при вирусной нагрузке перед родами > 1000 копий/мл, неизвестной вирусной нагрузке перед родами или неприменении противовирусной терапии во время беременности и/или непроведении антиретровирусной профилактики в родах [62, 63].
Уровень убедительности рекомендации C (уровень достоверности доказательств - 5).
Комментарий: Данной группе пациенток проводится плановое кесарево сечение с целью профилактики передачи ВИЧ-инфекции от матери ребенку.
- Не рекомендовано влагалищное родоразрешение пациенткам, у которых первичный эпизод генитального герпеса возник после 34-й недели беременности или есть клинические проявления генитального герпеса накануне родов [64], [65].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5).
Комментарий: Данной группе пациенток проводится кесарево сечение с целью профилактики передачи ВПГ-инфекции от матери ребенку.
- Не рекомендовано с целью снижения риска инфицирования матери и новорожденного в родах орошать влагалище антисептическими и дезинфицирующими средствами (АТХ D08A) [66].
Уровень убедительности рекомендаций A (уровень достоверности доказательств - 1).
Комментарий: В приведенном Кокрановском метаанализе не рекомендовано орошение влагалища в родах раствором хлоргексидина** (D08AB03). Доказательных данных по применению других антисептиков в нормальных родах с целью снижения риска инфицирования матери и новорожденного нет, однако, учитывая идентичное антимикробное действие всех антисептиков, данный тезис-рекомендацию следует экстраполировать на весь перечень антисептических средств, применяемых в акушерстве-гинекологии.
- Не рекомендована рутинная ранняя амниотомия [67].
Уровень убедительности рекомендаций B (уровень достоверности доказательств - 1).
Комментарий: Разрыв плодных оболочек увеличивает риск восходящей инфекции и пролапса пуповины. Рутинная амниотомия не сокращает продолжительность первого или второго периода родов и не снижает риск кесарева сечения [67]. Однако следует помнить, что во втором периоде родов отсутствие признаков продвижения головки плода в течение 1 часа у первородящих и 30 мин у повторнородящих требует оценки клинической ситуации и проведения амниотомии при целом плодном пузыре [19]. У пациенток с активным гепатитом B, гепатитом C и ВИЧ-инфекцией следует избегать выполнение амниотомии для уменьшения риска восходящей инфекции [20].
3.2. Ведение второго периода родов
- Рекомендовано проводить бимануальное влагалищное исследование каждый час с целью оценки продвижения головки плода по родовому каналу [3, 20].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5).
Комментарий: После фиксации полного раскрытия маточного зева при влагалищном исследовании, при наличии возможности, может быть выполнено ультразвуковое исследование органов малого таза комплексное (трансвагинальное и трансабдоминальное) для оценки положения и продвижения головки плода [27].
- Рекомендовано проводить аускультацию плода с помощью стетоскопа или фетального допплера каждые 15 минут, или после каждой потуги или путем непрерывного мониторинга (КТГ) с целью оценки состояния плода [52, 68], [69], [156].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5).
- Рекомендовано поощрять подвижность и занятие удобного положения пациенткой с низким риском акушерских осложнений вне зависимости от проведения эпидуральной анальгезии с целью уменьшения риска эпизиотомии и инструментальных влагалищных родов [70], [71].
Уровень убедительности рекомендаций B (уровень достоверности доказательств - 2).
Комментарий: Необходимо иметь доступ к постоянному контролю за состоянием плода в выбранном пациенткой положении, и, если необходимо, изменить ее положение для обеспечения адекватного мониторинга за состоянием плода. Большинство современных видов эпидуральной анальгезии позволяет выбирать удобное для пациентки положение во время родов [3, 72].
- Рекомендовано поощрять и поддерживать пациенток следовать собственным позывам тужиться с целью профилактики осложнений в родах [3].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5).
- Рекомендовано использовать методы, направленные на уменьшение травмы промежности и облегчения самопроизвольных родов, такие как массаж промежности и теплый компресс на промежность с учетом предпочтений пациентки и имеющихся возможностей [73].
Уровень убедительности рекомендаций B (уровень достоверности доказательств - 2).
Комментарий: Теплый компресс из чистой ткани, намоченный теплой водой (43 °C), на промежность и массаж промежности с гелем во втором периоде родов снижает риск разрывов промежности 3-й+ степени, но не влияет на риск разрывов промежности 1-й и 2-й степени [73, 74]. Данные техники выполняются во время и между потугами. Пальцевой массаж выполняется перемещающимися движениями из стороны в сторону внутри влагалища пациентки с мягким давлением вниз [75, 76]. Пособия по защите промежности могут быть использованы для профилактики травм промежности и облегчения рождения ребенка и должны быть основаны на имеющейся практике [3, 73].
- Не рекомендован рутинный разрез промежности (эпизиотомия) с целью снижения риска травмы промежности [77], [78, 79].
Уровень убедительности рекомендаций A (уровень достоверности доказательств - 1).
Комментарий: При показаниях к ее проведению следует использовать срединно-латеральную эпизиотомию (начинать рассечение от средней линии промежности под углом 45°).
- С целью профилактики гипоксии плода и асфиксии новорожденного рекомендовано предпринять попытку перекинуть пуповину через головку плода, если после рождения головки плода пуповина расположена вокруг его шеи [20].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5).
Комментарий: Если перекинуть пуповину через головку плода не удается, следует предпринять попытку родить тело ребенка через петлю пуповины и выполнить прием "Сальто". Чтобы выполнить прием "Сальто", нужно поместить ладонь руки на затылок плода и отклонить головку плода лицом по направлению к бедру матери, что позволит родиться плечикам, затем телу и ногам плода [80 - 84]. Если прием "Сальто" выполнить не удается, следует пересечь пуповину между двумя зажимами, однако это увеличивает риск гиповолемии, анемии и гипоксически-ишемической энцефалопатии у новорожденного [83].
- Рекомендовано при ведении родов у всех женщин обеспечить готовность к оказанию первичных реанимационных мероприятий новорожденному [3].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5).
Комментарий: Независимо от прогноза и факторов риска рождения ребенка в асфиксии, персонал, участвующий в приеме родов, должен владеть первичной реанимацией новорожденного. Дежурный врач - неонатолог при принятии смены обязан проверить исправность используемого оборудования, наличие лекарственных препаратов, необходимых для проведения первичной реанимационной помощи, перед родами - ознакомиться с анамнезом матери и медицинской документацией для оценки перинатальных рисков для новорожденного, подготовить место для проведения первичной реанимации новорожденного, оценить перинатальные риски, обеспечить присутствие 2-х и более специалистов, владеющих навыками первичной реанимации в полном объеме при прогнозировании рождения ребенка с необходимостью проведения реанимационных мероприятий.
- Рекомендовано при ведении родов у всех женщин обеспечить комплекс мер для поддержания оптимальной температуры тела новорожденного для профилактики гипотермии [85, 86].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5).
Комментарий: Перед рождением ребенка акушерке необходимо исключить наличие сквозняков, закрыть окна и двери родильного зала, включить источник лучистого тепла над столиком новорожденного, согреть лоток, пеленки для приема новорожденного, проконтролировать температуру воздуха родильного зала по термометру, находящегося в родильном зале. Оптимальная температура воздуха должна быть не менее 24 °C. После рождения необходимо немедленно обтереть ребенка теплой пеленкой, мягко, без грубых движений, поменяв первую влажную пеленку на сухую.
- Рекомендовано при ведении родов у всех женщин проводить осмотр новорожденного с оценкой его состояния по шкале Апгар [87].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5).
Комментарий: Первый осмотр новорожденного необходимо проводить непосредственно после рождения, с целью оценки состояния новорожденного, исключения видимых врожденных пороков развития. Оценка состояния ребенка по шкале Апгар производится через 1 минуту (60 секунд) и 5 минут после рождения. Не следует использовать оценку по Апгар как единственный критерий для обоснования диагноза асфиксии. Термин асфиксия не должен применяться, если нет доказательств нарушений газообмена (кислотно-основного состояния крови).
- Рекомендовано всех новорожденных, не требующих проведения реанимационных мероприятий после рождения, выкладывать на живот и грудь родильницы, обеспечив контакт "кожа к коже", для улучшения постнатальных исходов и стимуляции грудного вскармливания [88].
Уровень убедительности рекомендаций A (уровень достоверности доказательств - 2).
Комментарий: Выкладывание новорожденного на живот и грудь матери, и обеспечение прямого телесного контакта "кожа-к-коже" в течение первого часа жизни увеличивает частоту и продолжительность грудного вскармливания, снижает риск гипотермии.
- Рекомендовано отсроченное пересечение пуповины (не ранее 1 минуты и не позднее 3-х минут от момента рождения плода) вне зависимости от ВИЧ-статуса пациентки с целью улучшения постнатальных исходов [3, 89].
Уровень убедительности рекомендаций A (уровень достоверности доказательств - 5).
Комментарий: У доношенных детей основным преимуществом отсроченного пересечения пуповины является более высокий запас железа у детей в возрасте от рождения до шести месяцев [90], а также лучшее психомоторное развитие [91]. У ВИЧ-инфицированных рожениц, у пациенток, живущих с ВИЧ-положительным партнером, и у пациенток с неизвестным ВИЧ-статусом нет доказательств того, что отсроченное пересечение пуповины увеличивает вероятность передачи ВИЧ от матери к новорожденному [3, 89]. Слишком позднее пережатие пуповины сопровождается значимым повышением количества эритроцитов и уровня гемоглобина, что может приводить к метаболическим нарушениям, которые сопровождаются гипербилирубинемией и увеличением показаний к проведению фототерапии [90].
- Не рекомендована рутинная санация верхних дыхательных путей (отсасывание слизи из верхних дыхательных путей) у детей, родившихся с чистыми амниотическими водами и начавших самостоятельно дышать [3, 92].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5).
Комментарий: Исследования не подтверждают положительного эффекта рутинной санации верхних дыхательных путей, но показывают ее возможное неблагоприятное воздействие на новорожденного. Санация может приводить к стимуляции n. vagus, вызывая брадикардию и развитие апноэ. Кроме того, процедура может приводить к повреждению слизистой оболочки верхних дыхательных путей и вторичному инфицированию [93].
- Рекомендовано осуществлять ранее прикладывание к груди всех новорожденных, которые могут самостоятельно получать грудное молоко, если их состояние стабильно, а мать и ребенок готовы к кормлению [3, 94].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5).
Комментарий: Существуют убедительные доказательства того, что раннее начало грудного вскармливания (в течение первого часа после рождения) и исключительно грудное вскармливание в течение первого месяца жизни имеет существенные преимущества в снижении неонатальной смертности и заболеваемости [95, 96].
- Не рекомендовано рутинное обмывание ребенка в первые 24 часа после рождения [97].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5).
Комментарий: Кожа новорожденного покрыта первородной смазкой (vernix caseosa), защищающей кожу в период внутриутробного развития. Если кожа ребенка загрязнена кровью или меконием, следует осторожно смыть теплой водопроводной водой.
- Рекомендована антимикробная офтальмологическая обработка вскоре после родов для всех новорожденных для профилактики инфекционных заболеваний глаз [164].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5).
Комментарий: В Российской Федерации с целью профилактики инфекционных заболеваний глаз во время первичного туалета новорожденного рекомендуется использовать мазь глазную эритромицина 10 000 ЕД/г (в индивидуальной упаковке). Глазную мазь закладывают в стерильных перчатках за нижнее веко, в виде полосы длиной 1 см, не касаясь тюбиком глаза и век. Избыток мази можно убрать через одну минуту, при помощи стерильного тампона.
3.3. Ведение третьего периода родов
- Рекомендовано парентеральное введение окситоцина** в третьем периоде родов для профилактики послеродового кровотечения [98 - 102].
Уровень убедительности рекомендаций A (уровень достоверности доказательств - 1).
Комментарий: Окситоцин** вводят внутримышечно в боковую поверхность бедра в дозе 2 мл (10 МЕ) или внутривенно в дозе 5 ЕД в 50 мл физиологического раствора со скоростью 16,2 мл/час с помощью перфузора, при невозможности введения окситоцина вводят агонист окситоцина карбетоцин** внутримышечно или внутривенно медленно в дозе 100 мкг/мл [103].
- Рекомендовано с целью снижения риска послеродового кровотечения применять активное ведение 3 периода родов (введение окситоцина** или карбетоцина**, пересечение пуповины между 1-й и 3-й минутами после рождения плода, самостоятельное рождение последа или его выделение наружными приемами в течение 30 минут) [104], [31].
Уровень убедительности рекомендаций A (уровень достоверности доказательств - 1).
Комментарий: Послед может быть выделен путем контролируемых тракций за пуповину, которые должен выполнять только обученный медицинский персонал, принимающий роды. При отсутствии навыков у медицинского персонала необходимо дождаться признаков отделения плаценты и извлечь послед наружными методами. Проведение контролируемых тракций за пуповину уменьшает риск задержки последа и ручного удаления плаценты, но повышает риск отрыва пуповины [105 - 107].
- Пациенткам, которым была проведена медикаментозная профилактика послеродового кровотечения в третьем периоде родов, не рекомендовано рутинное проведение массажа матки с целью профилактики послеродового кровотечения [108].
Уровень убедительности рекомендаций B (уровень достоверности доказательств - 2).
Комментарий: Массаж матки после влагалищных родов не связан со снижением риска послеродового кровотечения у пациенток, которым был введен окситоцин** и проведены контролируемые тракции за пуповину для профилактики послеродового кровотечения [108].
- Рекомендована оценка тонуса матки после родов путем пальпации с целью ранней диагностики гипотонии матки [98, 109, 110].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5).
3.4. Наблюдение за состоянием матери в первые 2 часа после родов
- Для оценки объема кровопотери рекомендовано использовать гравиметрический метод - прямой сбор крови в градуированные мерные емкости совместно со взвешиванием пропитанных кровью мягких материалов [111, 112].
Уровень убедительности рекомендаций A (уровень достоверности доказательств - 1).
Комментарий: Физиологическая кровопотеря в родах через естественные родовые пути составляет < 10% объема циркулирующей крови или < 0,5 - 0,7% от массы тела, или < 5 мл/кг (< 500,0 мл) [111].
- Рекомендовано выполнить послеродовый осмотр последа (исследование плаценты послеродовое) с целью своевременной диагностики нарушения его целостности и задержки части последа в родовых путях [113].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5).
- Рекомендовано после родов провести осмотр влагалища, промежности и шейки матки в зеркалах с целью своевременной диагностики разрывов промежности, влагалища и шейки матки, и провести зашивание разрывов [12].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5).
- Рекомендовано в течение первых двух часов после родов, каждые 15 минут проводить контроль состояния пациентки: АД, ЧСС, тонус матки, высота стояния матки, характер и объем кровянистых выделений из влагалища, состояние швов (наличие или отсутствие отеков, гиперемии, гематом), перед переводом в послеродовое отделение оценить состояние пациентки, включая контроль температуры тела и опорожнение мочевого пузыря [12].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5).
4. Медицинская реабилитация и санаторно-курортное лечение, медицинские показания и противопоказания к применению методов медицинской реабилитации, в том числе основанных на использовании природных лечебных факторов
Неприменимо.
5. Профилактика и диспансерное наблюдение, медицинские показания и противопоказания к применению методов профилактики
- Рекомендована комплексная подготовка к родам с целью снижения тревоги и страха перед родами [114], и увеличения вероятности успешных влагалищных родов и грудного вскармливания [115 - 117].
Уровень убедительности рекомендаций B (уровень достоверности доказательств - 2).
Комментарий: Подготовка к родам повышает удовлетворенность пациентки родами, даже если развиваются осложнения и необходимы медицинские вмешательства [118].
6. Организация оказания медицинской помощи
Медицинская помощь при нормальных родах может быть оказана в медицинских организациях акушерского профиля 1-го, 2-го и 3-го уровня.
7. Дополнительная информация (в том числе факторы, влияющие на исход заболевания или состояния)
Неприменимо.
Критерии оценки качества медицинской помощи
N
Критерии качества
Да/Нет
1.
При поступлении в стационар определен срок беременности и родов по дате последней менструации и данным ультразвукового исследования плода
Да/Нет
2.
Проведено заполнение партограммы
Да/Нет
3.
Выполнено парентеральное введение окситоцина** после рождения плода (при отсутствии медицинских противопоказаний)
Да/Нет
4.
Выполнено отсроченное пересечение пуповины (не ранее 1 минуты и не позднее 3-х минут от момента рождения ребенка)
Да/Нет
5.
Выполнено выделение последа в течение 30 минут от момента рождения ребенка
Да/Нет
6.
Выполнен послеродовый осмотр последа
Да/Нет
7.
После родов проведен осмотр влагалища, промежности и шейки матки в зеркалах и проведено зашивание разрывов
Да/Нет
Список литературы
1. World Health Organization, Maternal and Newborn Health/Safe Motherhood Unit F. and R.H. Care in Normal Birth: A Practical Guide: Report of a Technical Working Group. Birth. 1997.
2. Robert M Ehsanipoor, MDAndrew J Satin, MD F. Normal and abnormal labor progression. UpToDate. 2019;.
3. World Health Organization. WHO recommendations: Intrapartum care for a positive childbirth experience. Geneva; 2018. 212 p.
4. Friedman E.A. An objective approach to the diagnosis and management of abnormal labor. Bull New York Acad Med J Urban Heal. 1972; 6(42): 842 - 58.
5. American College of Obstetricians and Gynecologists; Society for Maternal-Fetal Medicine. Obstetric care consensus no. 1: safe prevention of the primary cesarean delivery. Obs Gynecol. 2014; 3(123): 693 - 711.
6. Zhang J., Landy H.J., Ware Branch D., Burkman R., Haberman S., Gregory K.D., et al. Contemporary patterns of spontaneous labor with normal neonatal outcomes. Obstet Gynecol. 2010; 6(116): 1281.
7. Spong C.Y., Berghella V., Wenstrom K.D., Mercer B.M., Saade G.R. Preventing the first cesarean delivery: Summary of a joint eunice kennedy shriver national institute of child health and human development, society for maternal-fetal medicine, and American College of Obstetricians and Gynecologists Workshop. Obstet Gynecol. 2012; 120(5): 1181 - 93.
8. Dombrowski M.P., Bottoms S.F., Saleh A.A.A., Hurd W.W., Romero R. Third stage of labor: analysis of duration and clinical practice. Am J Obs Gynecol. 1995; 4 Pt 1(172): 1279 - 84.
9. Combs C.A., Laros R.K. Prolonged third stage of labor: morbidity and risk factors. Obstet Gynecol. 1991; 6(77): 863 - 7.
10. Magann E.F., Doherty D.A., Briery C.M., Niederhauser A., Chauhan S.P., Morrison J.C. Obstetric characteristics for a prolonged third stage of labor and risk for postpartum hemorrhage. Gynecol Obstet Invest. 2008; 65(3): 201 - 5.
11. Romero R., Hsu Y.C., Athanassiadis A.P., Hagay Z., Avila C., Nores J., et al. Preterm delivery: a risk factor for retained placenta. Am J Obs Gynecol. 1990; 3(163): 823 - 5.
12. World Health Organization, UNICEF U.N.P.F. Managing complications in pregnancy and childbirth: a guide for midwives and doctors - 2nd ed. 2017. 492 p.
13. Savitz D.A., Terry J.W., Dole N., Thorp J.M., Siega-Riz A.M., Herring A.H. Comparison of pregnancy dating by last menstrual period, ultrasound scanning, and their combination. Am J Obstet Gynecol. 2002; 187(6): 1660 - 6.
14. Olesen A.W., Thomsen S.G. Prediction of delivery date by sonography in the first and second trimesters. Ultrasound Obstet Gynecol. 2006; 28(3): 292 - 7.
15. Neufeld L.M., Haas J.D.,  R., Martorell R. Last menstrual period provides the best estimate of gestation length for women in rural Guatemala. Paediatr Perinat Epidemiol. 2006; 20(4): 290 - 8.
R., Martorell R. Last menstrual period provides the best estimate of gestation length for women in rural Guatemala. Paediatr Perinat Epidemiol. 2006; 20(4): 290 - 8.
16. Nissaisorakarn P., Sharif S., Jim B. Hypertension in Pregnancy: Defining Blood Pressure Goals and the Value of Biomarkers for Preeclampsia. Curr Cardiol Rep. 2016; 18(12): 131.
17. Metoki H., Iwama N., Ishikuro M., Satoh M., Murakami T., Nishigori H. Monitoring and evaluation of out-of-office blood pressure during pregnancy. Hypertens Res. 2017; 40(2): 107 - 9.
18. American Academy of Pediatrics and the American College of Obstetricians and Gynecologists. Guidelines for perinatal care. 8th ed. Elk Grove Village, IL; Washington, DC; 2017.
19. National Institute for Health and Care Excellence. Intrapartum care for healthy women and babies. NICE Clinical guideline. 2017. p. 90.
20. Edmund F Funai E.R.N. Management of normal labor and delivery. UpToDate. 2020;.
21. Thorp J.M., Jenkins T., Watson W. Utility of Leopold maneuvers in screening for malpresentation. Obstet Gynecol. 1991; 78(3 Pt 1): 394 - 6.
22. Lydon-Rochelle M., Albers L., Gorwoda J., Craig E., Qualls C. Accuracy of Leopold maneuvers in screening for malpresentation: a prospective study. Birth. 1993; 20(3): 132 - 5.
23. Webb S.S., Plana M.N., Zamora J., Ahmad A., Earley B., Macarthur C., et al. Abdominal palpation to determine fetal position at labor onset: a test accuracy study. Acta Obstet Gynecol Scand. 2011; 90(11): 1259 - 66.
24. Guidelines for perinatal care/American Academy of Pediatrics [and] the American Colledge of O&G. - 6th Ed. 2007.
25. Pillay P, Janaki S M.C. A Comparative Study of Gravidogram and Ultrasound in Detection of IUGR. J Obs Gynaecol India. 2012; 62(4): 409 - 12.
26. Rozenberg P. [Is there a role for X-ray pelvimetry in the twenty-first century?]. Gynecol Obstet Fertil. 2007; 35(1): 6 - 12.
27. Ghi T.,  T., Lees C., Kalache K., Rozenberg P., Youssef A., et al. ISUOG Practice Guidelines: intrapartum ultrasound. Ultrasound Obstet Gynecol. 2018; 1(52): 128 - 39.
T., Lees C., Kalache K., Rozenberg P., Youssef A., et al. ISUOG Practice Guidelines: intrapartum ultrasound. Ultrasound Obstet Gynecol. 2018; 1(52): 128 - 39.
28. Maruotti G.M., Saccone G., Martinelli P. Third trimester ultrasound soft-tissue measurements accurately predicts macrosomia. J Matern Fetal Neonatal Med. 2017; 30(8): 972 - 6.
29. Caradeux J., Martinez-Portilla R.J., Peguero A., Sotiriadis A., Figueras F. Diagnostic performance of third-trimester ultrasound for the prediction of late-onset fetal growth restriction: a systematic review and meta-analysis. Am J Obstet Gynecol. 2019;.
30. Роды одноплодные, самопроизвольное родоразрешение в затылочном предлежании (нормальные роды). Клинические рекомендации. Министерство здравоохранения Российской Федерации, 2021. https://cr.minzdrav.gov.ru/recomend/636_1
31. World Health Organization. WHO recommendations for augmentation of labour. World Health Organization. 2014. 57 p.
32. American College of Obstetricians and Gynecologists (College); Society for Maternal-Fetal Medicine; Caughey AB, Cahill AG, Guise JM, Rouse DJ. Safe prevention of the primary cesarean delivery. Am J Obstet Gynecol. 2014 Mar; 210(3): 179 - 93. doi: 10.1016/j.ajog.2014.01.026.
33. Lawrence A., Lewis L., Hofmeyr G.J., Styles C. Maternal positions and mobility during first stage labour. Cochrane Database of Systematic Reviews. 2013.
34. Committee on Obstetric Practice. Committee Opinion No. 687: Approaches to Limit Intervention During Labor and Birth. Obs Gynecol. 2017; 2(129): e20-8.
35. Ruhl C., Scheich B., Onokpise B., Bingham D. Content Validity Testing of the Maternal Fetal Triage Index. J Obstet Gynecol Neonatal Nurs. 2015; 5(44): 701 - 9.
36. American College of Obstetricians and Gynecologists. Committee Opinion No. 667: Hospital-Based Triage of Obstetric Patients. Obstet Gynecol. 2016; 1(128): 16 - 9.
37. Simkin P., Bolding A. Update on nonpharmacologic approaches to relieve labor pain and prevent suffering. J Midwifery Women's Heal. 2004; 6(49): 489 - 504.
38. Smith C.A., Levett K.M., Collins C.T., Jones L. Massage, reflexology and other manual methods for pain management in labour. Cochrane Database Syst Rev. 2012;.
39. Smith C.A., Levett K.M., Collins C.T., Crowther C.A. Relaxation techniques for pain management in labour. Cochrane Database of Systematic Reviews. 2011.
40. Bohren M.A., Hofmeyr G.J., Sakala C., Fukuzawa R.K., Cuthbert A. Continuous support for women during childbirth. Cochrane Database of Systematic Reviews. 2017.
41. Anim-Somuah M., Smyth R.M., Jones L. Epidural versus non-epidural or no analgesia in labour. Cochrane Database Syst Rev. 2011;.
42. Committee on Obstetric Practice A.C. of O. and G. ACOG Committee Opinion No. 441: Oral intake during labor. Obs Gynecol. 2009; 3(114): 714.
43. Practice Guidelines for Obstetric Anesthesia: An Updated Report by the American Society of Anesthesiologists Task Force on Obstetric Anesthesia and the Society for Obstetric Anesthesia and Perinatology. Vol. 2, Anesthesiology. 2016. p. 270 - 300.
44. Ciardulli A., Saccone G., Anastasio H., Berghella V. Less-Restrictive Food Intake During Labor in Low-Risk Singleton Pregnancies. Obstet Gynecol. 2017; 129(3): 473 - 80.
45. Shrivastava V.K., Garite T.J., Jenkins S.M., Saul L., Rumney P., Preslicka C., et al. A randomized, double-blinded, controlled trial comparing parenteral normal saline with and without dextrose on the course of labor in nulliparas. Am J Obstet Gynecol. 2009; 4(200): 379.
46. Jamal A., Choobak N., Tabassomi F. Intrapartum maternal glucose infusion and fetal acid-base status. Int J Gynecol Obstet. 2007; 3(97): 187 - 9.
47. ![]() J., Pasquier J.-C., Lewin A., Fraser W., Bureau Y.-A. Reduction of total labour length through the addition of parenteral dextrose solution in induction of labor in nulliparous: Results of DEXTRONS propective randomized controlled trial. Am J Obstet Gynecol. 2017; 5(216): 508.
J., Pasquier J.-C., Lewin A., Fraser W., Bureau Y.-A. Reduction of total labour length through the addition of parenteral dextrose solution in induction of labor in nulliparous: Results of DEXTRONS propective randomized controlled trial. Am J Obstet Gynecol. 2017; 5(216): 508.
48. Ehsanipoor R.M., Saccone G., Seligman N.S., Pierce-Williams R.A.M., Ciardulli A., Berghella V. Intravenous fluid rate for reduction of cesarean delivery rate in nulliparous women: a systematic review and meta-analysis. Acta Obstet Gynecol Scand. 2017; 96(7): 804 - 11.
49. Lavender T., Cuthbert A., Smyth R.M.D. Effect of partograph use on outcomes for women in spontaneous labour at term and their babies. Cochrane Database of Systematic Reviews. 2018.
50. Martis R., Emilia O., Nurdiati D.S., Brown J. Intermittent auscultation (IA) of fetal heart rate in labour for fetal well-being. Cochrane Database Syst Rev. 2017;.
51. American College of Obstetricians and Gynecologists. ACOG Practice Bulletin No. 106: Intrapartum fetal heart rate monitoring: nomenclature, interpretation, and general management principles. Obs Gynecol. 2009; 1(114): 192 - 202.
52. Downe S., Gyte G.M.L., Dahlen H.G., Singata M. Routine vaginal examinations for assessing progress of labour to improve outcomes for women and babies at term. Cochrane Database of Systematic Reviews. 2013.
53. Riemma G., La Verde M., Schiattarella A., Cobellis L., De Franciscis P., Colacurci N., et al. Efficacy of hyoscine butyl-bromide in shortening the active phase of labor: Systematic review and meta-analysis of randomized trials. Eur J Obstet Gynecol Reprod Biol. 2020; 252: 218 - 24.
54. Madhu C., Mahavarkar S., Bhave S. A randomised controlled study comparing Drotaverine hydrochloride and Valethamate bromide in the augmentation of labour. Arch Gynecol Obstet. 2010; 282(1): 11 - 5.
55. Mohaghegh Z., Abedi P., Faal S., Jahanfar S., Surdock A., Sharifipour F., et al. The effect of hyoscine n-butylbromide on labor progress: A systematic review. BMC Pregnancy Childbirth. 2020; 20(1): 291.
56. Ibrahim M.I., Alzeeniny H.A., Ellaithy M.I., Salama A.H., Abdellatif M.A. Drotaverine to improve progression of labor among nulliparous women. Int J Gynecol Obstet. 2014; 124(2): 112 - 7.
57. Bonet M., Ota E., Chibueze C.E., Oladapo O.T. Routine antibiotic prophylaxis after normal vaginal birth for reducing maternal infectious morbidity. Cochrane Database of Systematic Reviews. 2017.
58. Ohlsson A., Shah V.S. Intrapartum antibiotics for known maternal Group B streptococcal colonization. Cochrane database Syst Rev. 2014; (6): CD007467.
59. Prevention of Group B Streptococcal Early-Onset Disease in Newborns. Obstet Gynecol. 2020; 135(2): e51-72.
60. Припутневич Т.В., Кан Н.Е., Мелкумян А.Р., Тютюнник В.Л., Кафарская Л.И., Ефимов Б.А., Любасовская Л.А., Зубков В.В., Дубровина Н.В., Долгушина Н.В., Калинина Е.А., Павлович С.В. Стрептококк группы B у беременных и новорожденных: учебное пособие. ООО "Цен".
61. Warszawski J., Tubiana R., Le Chenadec J., Blanche S., Teglas J.-P., Dollfus C., et al. Mother-to-child HIV transmission despite antiretroviral therapy in the ANRS French Perinatal Cohort. AIDS. 2008; 22(2): 289 - 99.
62. Venkatesh K.K., Morrison L., Livingston E.G., Stek A., Read J.S., Shapiro D.E., et al. Changing Patterns and Factors Associated With Mode of Delivery Among Pregnant Women With Human Immunodeficiency Virus Infection in the United States. Obstet Gynecol. 2018; 131(5): 879 - 90.
63. ![]() M.-V., Anselem O., Picone O., Renesme L.,
M.-V., Anselem O., Picone O., Renesme L.,  N., Vauloup-Fellous C., et al. Prevention and management of genital herpes simplex infection during pregnancy and delivery: Guidelines from the French College of Gynaecologists and Obstetricians (CNGOF). Eur J Obstet Gynecol Reprod Biol. 2018; 224: 93 - 101.
N., Vauloup-Fellous C., et al. Prevention and management of genital herpes simplex infection during pregnancy and delivery: Guidelines from the French College of Gynaecologists and Obstetricians (CNGOF). Eur J Obstet Gynecol Reprod Biol. 2018; 224: 93 - 101.
64. ACOG Practice Bulletin No. 82: Management of Herpes in Pregnancy. Obstet Gynecol. 2007; 109(6): 1489 - 98.
65. Lumbiganon P., Thinkhamrop J., Thinkhamrop B., Tolosa J.E. Vaginal chlorhexidine during labour for preventing maternal and neonatal infections (excluding Group B Streptococcal and HIV). Cochrane Database of Systematic Reviews. 2014.
66. Smyth R.M., Markham C., Dowswell T. Amniotomy for shortening spontaneous labour. In: Cochrane Database of Systematic Reviews. 2013.
67. RANZCOG. Intrapartum Fetal Surveillance: Clinical Guideline - Fourth Edition. 2019; 4: 1 - 44.
68. Dore S., Ehman W. No. 396-Fetal Health Surveillance: Intrapartum Consensus Guideline. J Obstet Gynaecol Canada. 2020; 42(3): 316 - 348. e9.
69. Gupta J.K., Sood A., Hofmeyr G.J., Vogel J.P. Position in the second stage of labour for women without epidural anaesthesia. Cochrane Database of Systematic Reviews. 2017.
70. Kibuka M., Thornton J.G. Position in the second stage of labour for women with epidural anaesthesia. Cochrane database Syst Rev. 2017; 2: CD008070.
71. Walker K.F., Kibuka M., Thornton J.G., Jones N.W. Maternal position in the second stage of labour for women with epidural anaesthesia. Cochrane Database of Systematic Reviews. 2018.
72. Aasheim V., Nilsen A.B.V., Reinar L.M., Lukasse M. Perineal techniques during the second stage of labour for reducing perineal trauma. Cochrane Database of Systematic Reviews. 2017.
73. Beckmann M.M., Stock O.M. Antenatal perineal massage for reducing perineal trauma. Cochrane Database of Systematic Reviews. 2013.
74. Dahlen H.G., Homer C.S.E., Cooke M., Upton A.M., Nunn R., Brodrick B. Perineal outcomes and maternal comfort related to the application of perineal warm packs in the second stage of labor: A randomized controlled trial. Birth. 2007; 4(34): 282 - 90.
75. Albers L.L., Sedler K.D., Bedrick E.J., Teaf D., Peralta P. Midwifery care measures in the second stage of labor and reduction of genital tract trauma at birth: A randomized trial. J Midwifery Women's Heal. 2005; 5(50): 365 - 72.
76. Jiang H., Qian X., Carroli G., Garner P. Selective versus routine use of episiotomy for vaginal birth. Cochrane Database Syst Rev. 2017;.
77. Lee L., Dy J., Azzam H. Management of Spontaneous Labour at Term in Healthy Women. J Obstet Gynaecol Canada. 2016; 9(38): 843 - 65.
78. Bulletins-Obstetrics A.C. of O. and G.C. on. Practice Bulletin No. 165: Prevention and Management of Obstetric Lacerations at Vaginal Delivery. Obs Gynecol. 2016; 1(128): e1-15.
79. Leonhard Schaffer R.Z. Nuchal cord. UpToDate. 2019;.
80. Queensland Ambulance Service. Obstetrics: Nuchal umbilical cord. Clinical Practice Procedures.
81. East Carolina University College of Nursing. Somersault maneuver demo.
82. Mercer J.S., Skovgaard R.L., Peareara-Eaves J., Bowman T.A. Nuchal cord management and nurse-midwifery practice. J Midwifery Women's Heal. 2005; 5(50): 373 - 9.
83. Reynolds L. Practice tips. "Somersault" maneuver for a tight umbilical cord. Can Fam Physician. 1999; (45): 613.
84. World Health Organization. Thermal Protection of the Newborn: a practical guide. Matern Safe Mother Program. 1997; :1 - 67.
85. Lubkowska A.,  S., Chudecka M. Surface body temperature of full-term healthy newborns immediately after Birth-Pilot study. Int J Environ Res Public Health. 2019; 8(16): 1312.
S., Chudecka M. Surface body temperature of full-term healthy newborns immediately after Birth-Pilot study. Int J Environ Res Public Health. 2019; 8(16): 1312.
86. The Apgar Score. Pediatrics. 2015; 136(4): 819 - 22.
87. Moore E.R., Anderson G.C., Bergman N., Dowswell T. Early skin-to-skin contact for mothers and their healthy newborn infants. In: Moore ER, editor. Cochrane Database of Systematic Reviews. Chichester, UK: John Wiley & Sons, Ltd; 2012.
88. World Health Organization. Delayed umbilical cord clamping for improved maternal and infant health and nutrition outcomes. 2014. 26 p.
89. Mcdonald S.J., Middleton P., Dowswell T., Morris P.S. Effect of timing of umbilical cord clamping of term infants on maternal and neonatal outcomes. Cochrane Database of Systematic Reviews. 2013.
90. Andersson O., Lindquist B., Lindgren M., Stjernqvist K.,  M.,
M.,  L. Effect of delayed cord clamping on neurodevelopment at 4 years of age: A randomized clinical trial. JAMA Pediatr. 2015; 7(169): 631 - 8.
L. Effect of delayed cord clamping on neurodevelopment at 4 years of age: A randomized clinical trial. JAMA Pediatr. 2015; 7(169): 631 - 8.
91. World Health Organization. Guidelines on basic newborn resucitation. 2012. 61 p.
92. Evans, M Blake W.D.P. Does Medical Evidence Support Routine Oronasopharyngeal Suction at Delivery? J Okla State Med Assoc. 2016; 4 - 5(109): 140 - 2.
93. WHO. Recommendations on newborn health: approved by the WHO Guidelines Review Committee. Who. 2017; (May): 1 - 28.
94. Khan J., Vesel L., Bahl R., Martines J.C. Timing of Breastfeeding Initiation and Exclusivity of Breastfeeding During the First Month of Life: Effects on Neonatal Mortality and Morbidity - A Systematic Review and Meta-analysis. Matern Child Health J. 2015; 3(19): 468 - 79.
95. UNICEF, WHO. Capture the Moment - Early initiation of breastfeeding: The best start for every newborn. Unicef. 2018. 1 - 42 p.
96. WHO Recommendations on Postnatal Care of the Mother and Newborn. Geneva: World Health Organization; 2013 Oct. PMID: 24624481.
97. Prevention and Management of Postpartum Haemorrhage: Green-top Guideline No. 52. BJOG An Int J Obstet Gynaecol. 2017; 124(5): e106-49.
98. Schlembach D., Helmer H., Henrich W., Von Heymann C., Kainer F., Korte W., et al. Peripartum haemorrhage, diagnosis and therapy. Guideline of the DGGG, OEGGG and SGGG (S2k level, AWMF registry No. 015/063, March 2016). Geburtshilfe Frauenheilkd. 2018; 78(04): 382 - 99.
99. Soltani H., Hutchon D.R., Poulose T.A. Timing of prophylactic uterotonics for the third stage of labour after vaginal birth. Cochrane Database Syst Rev. 2010;.
100. Westhoff G., Cotter A.M., Tolosa J.E. Prophylactic oxytocin for the third stage of labour to prevent postpartum haemorrhage. Cochrane database Syst Rev. 2013; (10): CD001808.
101. Oladapo O.T., Okusanya B.O., Abalos E. Intramuscular versus intravenous prophylactic oxytocin for the third stage of labour. Cochrane database Syst Rev. 2018; 9: CD009332.
102. Gallos I.D., Papadopoulou A., Man R., Athanasopoulos N., Tobias A., Price M.J., et al. Uterotonic agents for preventing postpartum haemorrhage: a network meta-analysis. Cochrane Database Syst Rev. 2018;.
103. Begley C.M., Gyte G.M., Devane D., McGuire W., Weeks A., Biesty L.M. Active versus expectant management for women in the third stage of labour. Cochrane database Syst Rev. 2019; 2: CD007412.
104. Du Y., Ye M., Zheng F. Active management of the third stage of labor with and without controlled cord traction: A systematic review and meta-analysis of randomized controlled trials. Acta Obstet Gynecol Scand. 2014; 7(93): 626 - 33.
105. Metin  A., Lumbiganon P., Landoulsi S., Widmer M., Abdel-Aleem H., Festin M., et al. Active management of the third stage of labour with and without controlled cord traction: A randomised, controlled, non-inferiority trial. Lancet. 2012; 379(9827): 1721 - 7.
A., Lumbiganon P., Landoulsi S., Widmer M., Abdel-Aleem H., Festin M., et al. Active management of the third stage of labour with and without controlled cord traction: A randomised, controlled, non-inferiority trial. Lancet. 2012; 379(9827): 1721 - 7.
106. Hofmeyr G.J., Mshweshwe N.T.,  A.M. Controlled cord traction for the third stage of labour. Cochrane database Syst Rev. 2015; 1: CD008020.
A.M. Controlled cord traction for the third stage of labour. Cochrane database Syst Rev. 2015; 1: CD008020.
107. Saccone G., Caissutti C., Ciardulli A., Abdel-Aleem H., Hofmeyr G.J., Berghella V. Uterine massage as part of active management of the third stage of labour for preventing postpartum haemorrhage during vaginal delivery: a systematic review and meta-analysis of randomised trials. BJOG. 2018; 7(125): 778 - 81.
108. Committee on Practice Bulletins-Obstetrics. Practice Bulletin No. 183: Postpartum Hemorrhage. Obstet Gynecol. 2017; 130(4): e168-86.
109. WHO recommendations: uterotonics for the prevention of postpartum haemorrhage. World Heal Organ. 2018; :53 p.
110. Профилактика, алгоритм ведения, анестезия и интенсивная терапия при послеродовых кровотечениях. Клинические рекомендации. Москва; 2018. p. 76.
111. Diaz V., Abalos E., Carroli G. Methods for blood loss estimation after vaginal birth. Cochrane Database of Systematic Reviews. 2018.
112. Профилактика, алгоритм ведения, анестезия и интенсивная терапия при послеродовых кровотечениях. Клинические рекомендации РОАГ, 2018 г.
113. Stoll K., Swift E.M., Fairbrother N., Nethery E., Janssen P. A systematic review of nonpharmacological prenatal interventions for pregnancy-specific anxiety and fear of childbirth. Birth. 2018; 1(45): 7 - 18.
114. Maimburg R.D., ![]() M.,
M., ![]() J., Hvidman L., Olsen J. Randomised trial of structured antenatal training sessions to improve the birth process. BJOG. 2010; 8(117): 921 - 8.
J., Hvidman L., Olsen J. Randomised trial of structured antenatal training sessions to improve the birth process. BJOG. 2010; 8(117): 921 - 8.
115. Levett K.M., Smith C.A., Bensoussan A., Dahlen H.G. Complementary therapies for labour and birth study: a randomised controlled trial of antenatal integrative medicine for pain management in labour. BMJ Open. 2016; 7(6).
116. Chen I., Opiyo N., Tavender E., Mortazhejri S., Rader T., Petkovic J., et al. Non-clinical interventions for reducing unnecessary caesarean section. Cochrane Database of Systematic Reviews. 2018.
117. Haapio S., Kaunonen M., Arffman M.,  P. Effects of extended childbirth education by midwives on the childbirth fear of first-time mothers: an RCT. Scand J Caring Sci. 2017; 2(31): 293 - 301.
P. Effects of extended childbirth education by midwives on the childbirth fear of first-time mothers: an RCT. Scand J Caring Sci. 2017; 2(31): 293 - 301.
118. Makvandi S., Latifnejad Roudsari R., Sadeghi R., Karimi L. Effect of birth ball on labor pain relief: A systematic review and meta-analysis. J Obstet Gynaecol Res. 2015; 11(41): 1679 - 86.
119. Smith C.A., Collins C.T., Cyna A.M., Crowther C.A. Complementary and alternative therapies for pain management in labour. Cochrane Database of Systematic Reviews. 2006.
120. Makvandi S., Mirzaiinajmabadi K., Sadeghi R., Mahdavian M., Karimi L. Meta-analysis of the effect of acupressure on duration of labor and mode of delivery. Int J Gynecol Obstet. 2016; 1(135): 5 - 10.
121. Hamidzadeh A., Shahpourian F., Orak R.J., Montazeri A.S., Khosravi A. Effects of LI4 Acupressure on Labor Pain in the First Stage of Labor. J Midwifery Women's Heal. 2012; 2(57): 133 - 8.
122. Chung U.L., Hung L.C., Kuo S.C., Huang C.L. Effects of LI4 and BL 67 acupressure on labor pain and uterine contractions in the first stage of labor. J Nurs Res. 2003; 4(11): 251 - 60.
123. Hjelmstedt A., Shenoy S.T., Stener-Victorin E., Lekander M., Bhat M., Balakumaran L., et al. Acupressure to reduce labor pain: A randomized controlled trial. Acta Obstet Gynecol Scand. 2010; 11(89): 1453 - 9.
124. Taavoni S., Abdolahian S., Haghani H. Effect of sacrum-perineum heat therapy on active phase labor pain and client satisfaction: A randomized, controlled trial study. Pain Med. 2013; 9(14): 1301 - 6.
125. Dahlen H.G., Homer C.S.E., Cooke M., Upton A.M., Nunn R.A., Brodrick B.S. "Soothing the ring of fire": Australian women's and midwives' experiences of using perineal warm packs in the second stage of labour. Midwifery. 2009; 2(25): e39-48.
126. Behmanesh F., Pasha H., Zeinalzadeh M. The effect of heat therapy on labor pain severity and delivery outcome in parturient women. Iran Red Crescent Med J. 2009; (11): 188.
127. Penny Simkin P., Klein M.C. Nonpharmacologic approaches to management of labor pain. UpToDate. 2019;.
128. East C.E., Begg L., Henshall N.E., Marchant P.R., Wallace K. Local cooling for relieving pain from perineal trauma sustained during childbirth. Cochrane Database of Systematic Reviews. 2012.
129. Newham J.J., Wittkowski A., Hurley J., Aplin J.D., Westwood M. Effects of antenatal yoga on maternal anxiety and depression: A randomized controlled trial. Depress Anxiety. 2014; 8(31): 631 - 40.
130. Babbar S., Parks-Savage A.C., Chauhan S.P. Yoga during pregnancy: A review. Am J Perinatol. 2012; 6(29): 459 - 64.
131. Lee S.L., Liu C.Y., Lu Y.Y., Gau M.L. Efficacy of Warm Showers on Labor Pain and Birth Experiences During the First Labor Stage. J Obstet Gynecol Neonatal Nurs. 2013; 1(42): 19 - 28.
132. Cluett E.R., Burns E., Cuthbert A. Immersion in water during labour and birth. Cochrane Database of Systematic Reviews. 2018.
133. Committee Opinion No. 679: Immersion in Water During Labor and Delivery. Obs Gynecol. 2016; 5(128): e231-6.
134. Osborne C., Ecker J.L., Gauvreau K., Davidson K.M., Lieberman E. Maternal Temperature Elevation and Occiput Posterior Position at Birth Among Low-Risk Women Receiving Epidural Analgesia. J Midwifery Women's Heal. 2011; 5(56): 446 - 51.
135. Benfield R.D.,  T., Tanner C.J., Swanson M., Heitkemper M.M., Newton E.R. The effects of hydrotherapy on anxiety, pain, neuroendocrine responses, and contraction dynamics during labor. Biol Res Nurs. 2010; 1(12): 28 - 36.
T., Tanner C.J., Swanson M., Heitkemper M.M., Newton E.R. The effects of hydrotherapy on anxiety, pain, neuroendocrine responses, and contraction dynamics during labor. Biol Res Nurs. 2010; 1(12): 28 - 36.
136. Liu Y.H., Chang M.Y., Chen C.H. Effects of music therapy on labour pain and anxiety in Taiwanese first-time mothers. J Clin Nurs. 2010; 7 - 8(19): 1065 - 72.
137. Simavli S., Kaygusuz I., Gumus I., Usluogullari B., Yildirim M., Kafali H. Effect of music therapy during vaginal delivery on postpartum pain relief and mental health. J Affect Disord. 2014; (156): 194 - 9.
138. Caroline A Smith, Carmel T Collins C.A.C. Aromatherapy for pain management in labour. Cochrane Database of Systematic Reviews. 2011.
139. Luo T., Huang M., Xia H., Zeng Y. Aromatherapy for Laboring Women: A Meta-Analysis of Randomized Controlled Trials. Open J Nurs. 2014; 3(4): 163 - 8.
140. Yazdkhasti M., Pirak A. The effect of aromatherapy with lavender essence on severity of labor pain and duration of labor in primiparous women. Complement Ther Clin Pract. 2016; (25): 81 - 6.
141. Madden K., Middleton P., Cyna A.M., Matthewson M., Jones L. Hypnosis for pain management during labour and childbirth. Cochrane Database of Systematic Reviews. 2016.
142. Debra Ketterhagen, Leona VandeVusse M.A.B. Self-hypnosis: alternative anesthesia for childbirth. MCN Am J Matern Child Nurs. 2002; 6(27): 335 - 40.
143. Derry S., Straube S., Moore R.A., Hancock H., Collins S.L. Intracutaneous or subcutaneous sterile water injection compared with blinded controls for pain management in labour. Cochrane Database of Systematic Reviews. 2012.
144.  L., McSwiggin M., Mercer J.S. US Midwives' Knowledge and Use of Sterile Water Injections for Labor Pain. J Midwifery Women's Heal. 2008; 2(53): 115 - 22.
L., McSwiggin M., Mercer J.S. US Midwives' Knowledge and Use of Sterile Water Injections for Labor Pain. J Midwifery Women's Heal. 2008; 2(53): 115 - 22.
145. van Erp M., Ortner C., Jochberger S., Klein K.U. Aktuelle Versorgungskonzepte in der geburtshilflichen  . Wiener Medizinische Wochenschrift. 2017; 167(15 - 16): 374 - 89.
. Wiener Medizinische Wochenschrift. 2017; 167(15 - 16): 374 - 89.
146. ![]() C., Nicolas-Courbon A., Gerbaud L., Lemery D., Bonnin M., Pereira B. Maternal Satisfaction as an Outcome Criterion in Research on Labor Analgesia. Clin J Pain. 2015; 31(3): 235 - 46.
C., Nicolas-Courbon A., Gerbaud L., Lemery D., Bonnin M., Pereira B. Maternal Satisfaction as an Outcome Criterion in Research on Labor Analgesia. Clin J Pain. 2015; 31(3): 235 - 46.
147. Wang T.-T., Sun S., Huang S.-Q. Effects of Epidural Labor Analgesia With Low Concentrations of Local Anesthetics on Obstetric Outcomes. Anesth Analg. 2017; 124(5): 1571 - 80.
148. Sultan P., Murphy C., Halpern S., Carvalho B. The effect of low concentrations versus high concentrations of local anesthetics for labour analgesia on obstetric and anesthetic outcomes: a meta-analysis. Can J Anesth Can  . 2013; 60(9): 840 - 54.
. 2013; 60(9): 840 - 54.
149. Leveno K.J., Nelson D.B., McIntire D.D. Second-stage labor: how long is too long? Am J Obstet Gynecol. 2016; 214(4): 484 - 9.
150. Jung H., Kwak K.-H. Neuraxial analgesia: a review of its effects on the outcome and duration of labor. Korean J Anesthesiol. 2013; 65(5): 379.
151. Grant E., Tao W., Craig M., McIntire D., Leveno K. Neuraxial analgesia effects on labour progression: facts, fallacies, uncertainties and the future. BJOG An Int J Obstet Gynaecol. 2015; 122(3): 288 - 93.
152. Keeling D., Tait R.C., Watson H. Peri-operative management of anticoagulation and antiplatelet therapy. Br J Haematol. 2016; 175(4): 602 - 13.
153. Nair V., Henry R. Bilateral paravertebral block: a satisfactory alternative for labour analgesia. Can J Anesth Can  . 2001; 48(2): 179 - 84.
. 2001; 48(2): 179 - 84.
154. Toscano A., Pancaro C., Giovannoni S., Minelli G., Baldi C., Guerrieri G., et al. Sevoflurane analgesia in obstetrics: a pilot study. Int J Obstet Anesth. 2003; 12(2): 79 - 82.
155. Yeo S.T., Holdcroft A., Yentis S.M., Stewart A., Bassett P. Analgesia with sevoflurane during labour: II. Sevoflurane compared with Entonox for labour analgesia. Br J Anaesth. 2007; 98(1): 110 - 5.
156. Партограмма ВОЗ: руководство для пользователя. Копенгаген: Европейское региональное бюро ВОЗ; 2022.
157. Основные показатели здоровья матери и ребенка, деятельность службы охраны детства и родовспоможения в Российской Федерации. Министерство здравоохранения Российской Федерации. Департамент мониторинга, анализа и стратегического развития здравоохранения ФГБУ "Центральный научно-исследовательский институт организации и информатизации здравоохранения" Минздрава Российской Федерации. Москва, 2019. https://minzdrav.gov.ru/ministry/61/22/stranitsa-979/statisticheskie-i-informatsionnye-materialy/statisticheskiy-sbornik-2018-god
158. Нормальная беременность. Клинические рекомендации. Министерство здравоохранения Российской Федерации, 2023 г. https://cr.minzdrav.gov.ru/recomend/288_2
159. Larki M, Rasti A, Makvandi S. The Effect of Hyoscine N-Butyl Bromide Rectal on the Duration of Labour and Rate of Cervical Dilatation: A Systematic Review and Meta-Analysis. J Obstet Gynaecol Can. 2024 Feb; 46(2): 102292. doi: 10.1016/j.jogc.2023.102292.
160. Ikeotuonye AC, Umeora OJ, Nwafor JI, Ojumah BO, Ekwunife IC, Dimejesi IB. Drotaverine to shorten the duration of labour in primigravidas: a randomised, double-blind, placebo-controlled trial. Afr Health Sci. 2022 Sep; 22(3): 108 - 116. doi: 10.4314/ahs.v22i3.13.
161. Акушерство: национальное руководство/под ред. Г.М. Савельевой, Г.Т. Сухих, В.Н. Серова, В.Е. Радзинского. - 2-е изд. - М.: ГЭОТАР-Медиа, 2018.
162. Адамян Л.В., Артымук Н.В., Белокриницкая Т.Е., Куликов А.В. и др. Нейроаксиальные методы обезболивания родов. Клинические рекомендации. Анестезиология и реаниматология, 2018, 5, 99 - 110. https://doi.org/10.17116/anaesthesiology201805199.
163. Carvalho B, Coghill J. Vaginal examination: a requirement before calling the anaesthetist? Br J Anaesth. 2003 Mar; 90(3): 402. doi: 10.1093/bja/aeg529.
164. Володин Н.Н., Дегтярев Д.Н., Албегова М.Б. Неонатология. Национальное руководство в 2-х томах. Том 1. Гэотар-Медиа, 2023, 752 с.
165. Hofmeyr GJ, Cyna AM, Middleton P. Prophylactic intravenous preloading for regional analgesia in labour. Cochrane Database of Systematic Reviews 2004, Issue 4. Art. No.: CD000175. DOI: 10.1002/14651858.CD000175.pub2.
166. Kinsella SM, Pirlet M, Mills MS, Tuckey JP, Thomas TA. Randomized study of intravenous fluid preload before epidural analgesia during labour. Br J Anaesth. 2000 Aug; 85(2): 311 - 3. doi: 10.1093/bja/85.2.311.
167. Yeo ST, Holdcroft A, Yentis SM, Stewart A. Analgesia with sevoflurane during labour: i. Determination of the optimum concentration. Br J Anaesth. 2007 Jan; 98(1): 105 - 9. doi: 10.1093/bja/ael326.
168. Minowski P, Swiatkowska-Freund M, Preis K. Influence of Entonox (mixture of 50% nitrous oxide and 50% oxygen) on physiological labor and neonatal outcome in own material. Ginekol Pol. 2023; 94(4): 315 - 319. doi: 10.5603/GP.a2022.0039.
169. Ojo OO, Awonuga DO, Dedeke IOF, Nwadike VU, Adenaya OR, Odelola OI. Prevalence of Group B Streptococcus Colonisation and Antimicrobial Susceptibility Pattern among Pregnant Women Attending a Tertiary Health Facility in Ogun State, Southwest Nigeria. J West Afr Coll Surg. 2019 Jul - Sep; 9(3): 8 - 14. doi: 10.4103/jwas.jwas_26_21.
170. Rayburn WF, Smith CV, Parriott JE, Woods RE. Randomized comparison of meperidine and fentanyl during labor. Obstet Gynecol. 1989 Oct; 74(4): 604 - 6.
Приложение А1
СОСТАВ
РАБОЧЕЙ ГРУППЫ ПО РАЗРАБОТКЕ И ПЕРЕСМОТРУ
КЛИНИЧЕСКИХ РЕКОМЕНДАЦИЙ
1. Баев Олег Радомирович - д.м.н., профессор, заслуженный врач Российской Федерации, заведующий 1-го родильного отделения, заведующий кафедрой акушерства и гинекологии ФГБУ "Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии имени академика В.И. Кулакова" Минздрава России (г. Москва). Конфликт интересов отсутствует.
2. Шмаков Роман Георгиевич - д.м.н., профессор, профессор РАН, директор ГБУЗ МО "Московский областной НИИ акушерства и гинекологии имени академика В.И. Краснопольского", главный внештатный специалист Минздрава России по акушерству (г. Москва). Конфликт интересов отсутствует.
3. Мартиросян Сергей Валерьевич - к.м.н., эксперт ФГБУ "Национальный институт качества" Росздравнадзора, врач акушер-гинеколог, доцент кафедры акушерства и гинекологии факультета фундаментальной медицины МГУ им. М.В. Ломоносова (г. Москва). Конфликт интересов отсутствует.
4. Долгушина Наталия Витальевна - д.м.н., профессор, заместитель директора по научной работе ФГБУ "Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии им. акад. В.И. Кулакова" Минздрава России, главный внештатный специалист Минздрава России по репродуктивному здоровью женщин (г. Москва). Конфликт интересов отсутствует.
5. Авдеева Оксана Валерьевна - главная медицинская сестра ФГБУ "Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии имени академика В.И. Кулакова" Минздрава России (г. Москва). Конфликт интересов отсутствует.
6. Баранов Игорь Иванович - д.м.н., профессор, заведующий отделом научно-образовательных программ департамента организации научной деятельности ФГБУ "Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии имени академика В.И. Кулакова" Минздрава России. Конфликт интересов отсутствует.
7. Горина Ксения Алексеевна - к.м.н., врач акушер-гинеколог отделения патологии беременности ФГБУ "Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии имени академика В.И. Кулакова" Минздрава России. Конфликт интересов отсутствует.
8. Дегтярев Дмитрий Николаевич - д.м.н., профессор, заместитель директора по научной работе ФГБУ "Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии имени академика В.И. Кулакова" Минздрава России, заведующий кафедрой неонатологии Клинического института детского здоровья имени Н.Ф. Филатова ФГАОУ Первый МГМУ им И.М. Сеченова Минздрава России (Сеченовский Университет), главный (внештатный) специалист неонатолог Минздрава России в Центральном федеральном округе (г. Москва). Конфликт интересов отсутствует.
9. Зубков Виктор Васильевич - д.м.н., профессор, директор института неонатологии и педиатрии ФГБУ "Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии имени академика В.И. Кулакова" Минздрава России (г. Москва). Конфликт интересов отсутствует.
10. Климов Владимир Анатольевич - к.м.н., руководитель службы организации медицинской помощи и информационного сервиса ФГБУ "Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии имени академика В.И. Кулакова" Минздрава России (г. Москва). Конфликт интересов отсутствует.
11. Минакова Елена Николаевна - заместитель главного врача по работе с медицинским персоналом ФГБУ "Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии имени академика В.И. Кулакова" Минздрава России (г. Москва). Конфликт интересов отсутствует.
12. Николаева Анастасия Владимировна - к.м.н., главный врач ФГБУ "Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии имени академика В.И. Кулакова" Минздрава России (г. Москва). Конфликт интересов отсутствует.
13. Припутневич Татьяна Валерьевна - д.м.н., директор института микробиологии, антимикробной терапии и эпидемиологии ФГБУ "Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии имени академика В.И. Кулакова" Минздрава России, главный внештатный специалист Минздрава России по медицинской микробиологии (г. Москва). Конфликт интересов отсутствует.
14. Романов Андрей Юрьевич - к.м.н., заведующий отделом планирования и сопровождения научных проектов ФГБУ "Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии имени академика В.И. Кулакова" Минздрава России (г. Москва). Конфликт интересов отсутствует.
15. Серов Владимир Николаевич - академик РАН, д.м.н., профессор, заслуженный деятель науки РФ, президент Российского общества акушеров-гинекологов, главный научный сотрудник ФГБУ "Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии имени академика В.И. Кулакова" Минздрава России (г. Москва). Конфликт интересов отсутствует.
16. Артымук Наталья Владимировна - д.м.н., профессор, заведующая кафедрой акушерства и гинекологии имени профессора Г.А. Ушаковой ФГБОУ ВО "Кемеровский государственный медицинский университет" Минздрава России, главный внештатный специалист Минздрава России по акушерству, гинекологии, репродуктивному здоровью женщин в СФО (г. Кемерово). Конфликт интересов отсутствует.
17. Башмакова Надежда Васильевна - д.м.н., профессор, главный научный сотрудник ФГБУ "Уральский научно-исследовательский институт охраны материнства и младенчества" Минздрава России, главный внештатный специалист Минздрава России по акушерству, гинекологии, репродуктивному здоровью женщин в УФО (г. Екатеринбург). Конфликт интересов отсутствует.
18. Беженарь Виталий Федорович - д.м.н., профессор, заведующий кафедрами акушерства, гинекологии и неонатологии/репродуктологии, руководитель клиники акушерства и гинекологии ФГБОУ ВО "Первый Санкт-Петербургский государственный медицинский университет им. акад. И.П. Павлова" Минздрава России, главный внештатный специалист по акушерству и гинекологии Комитета по здравоохранению Правительства Санкт-Петербурга (г. Санкт-Петербург). Конфликт интересов отсутствует.
19. Белокриницкая Татьяна Евгеньевна - д.м.н., профессор, заведующая кафедрой акушерства и гинекологии ФПК и ППС ФГБОУ ВО "Читинская государственная медицинская академия" Минздрава России, заслуженный врач Российской Федерации, главный внештатный специалист Минздрава России по акушерству, гинекологии, репродуктивному здоровью женщин в ДФО (г. Чита). Конфликт интересов отсутствует.
20. Быков Аким Семенович - к.м.н. врач-анестезиолог-реаниматолог ГБУЗ "Екатеринбургский клинический перинатальный центр" (г. Екатеринбург). Конфликт интересов отсутствует.
21. Вагущенко Ульяна Андреевна - врач акушер-гинеколог организационно-методического отдела МБУ "Екатеринбургский клинический перинатальный центр", ассистент кафедры акушерства и гинекологии лечебно-профилактического факультета Уральского государственного медицинского университета (г. Екатеринбург). Конфликт интересов отсутствует.
22. Десятник Кирилл Александрович - врач акушер-гинеколог, заведующий отделением патологии беременных Перинатального центра ГКБ N 67 им. Л.А. Ворохобова ДЗМ, врач акушер (г. Москва). Конфликт интересов отсутствует.
23. Колташева Ирина Михайловна - заведующая отделом менеджмента качества и безопасности медицинской деятельности МБУ "Екатеринбургский клинический перинатальный центр" (г. Екатеринбург). Конфликт интересов отсутствует.
24. Костин Игорь Николаевич - д.м.н., профессор, кафедры акушерства и гинекологии с курсом перинатологии ФГАОУ ВО "Российский университет дружбы народов" Министерства науки и высшего образования Российской Федерации (г. Москва). Конфликт интересов отсутствует.
25. Ксенофонтова Ольга Леонидовна - к.м.н., заместитель главного врача по медицинской части МБУ "Екатеринбургский клинический перинатальный центр" (г. Екатеринбург). Конфликт интересов отсутствует.
26. Куликов Александр Вениаминович - д.м.н., профессор кафедры анестезиологии, реаниматологии и трансфузиологии ФПК и ПП ФГБОУ ВО "Уральский государственный медицинский университет" Минздрава России (г. Екатеринбург). Член Правления Федерации анестезиологов и реаниматологов и Ассоциации акушерских анестезиологов-реаниматологов. Конфликт интересов отсутствует.
27. Мальгина Галина Борисовна - д.м.н., профессор, заслуженный врач РФ, ведущий научный сотрудник ФГБУ "Уральский НИИ ОММ" Минздрава России (г. Екатеринбург). Конфликт интересов отсутствует.
28. Малышкина Анна Ивановна - д.м.н., профессор, директор ФГБУ "Ивановский НИИ материнства и детства им. В.Н. Городкова" Минздрава России, заведующая кафедрой акушерства и гинекологии, медицинской генетики лечебного факультета ФГБОУ ВО "Ивановская государственная медицинская академия" Минздрава России, главный внештатный специалист Минздрава России по акушерству, гинекологии, репродуктивному здоровью женщин в ЦФО (г. Иваново). Конфликт интересов отсутствует.
29. Михайлов Антон Валерьевич - д.м.н., профессор, главный врач СПб ГУЗ "Родильный Дом N 17", профессор кафедры акушерства и гинекологии ФГБОУ ВО "СЗГМУ им. И.И. Мечникова" Минздрава России, и кафедры акушерства, гинекологии и перинатологии ФГБОУ ВО "Первый Санкт-Петербургский государственный медицинский университет им. акад. И.П. Павлова" Минздрава России, главный внештатный специалист Минздрава России по акушерству, гинекологии в СЗФО (г. Санкт-Петербург). Конфликт интересов отсутствует.
30. Обоскалова Татьяна Анатольевна - д.м.н., профессор, заведующая кафедрой акушерства и гинекологии лечебно-профилактического факультета Уральского государственного медицинского университета (г. Екатеринбург). Конфликт интересов отсутствует.
31. Оленев Антон Сергеевич - к.м.н., главный внештатный специалист по акушерству Департамента здравоохранения г. Москвы, заведующий филиалом "Перинатальный центр" ГБУЗ "Городская клиническая больница N 24 ДЗМ", доцент кафедры акушерства и гинекологии с курсом перинатологии медицинского института РУДН. Конфликт интересов отсутствует.
32. Перевозкина Ольга Владимировна - к.м.н., заведующая отделом КЭР Перинатального центра ГКБ N 67 им. Л.А. Ворохобова ДЗМ, врач акушер-гинеколог, ассистент кафедры акушерства и гинекологии ФФМ МГУ им. М.В. Ломоносова (г. Москва). Конфликт интересов отсутствует.
33. Попандопуло Виктория Александровна - д.м.н., профессор, заведующий кафедрой акушерства и гинекологии ФГБОУ ВО "Майкопский государственный технологический университет", профессор кафедры акушерства и гинекологии лечебного факультета ФГБОУ ВО "Астраханский государственный медицинский университет" Минздрава России, главный врач ООО "Кубанский медицинский центр", главный внештатный специалист Минздрава России по акушерству, гинекологии, репродуктивному здоровью женщин в ЮФО (г. Краснодар). Конфликт интересов отсутствует.
34. Пырегов Алексей Викторович - д.м.н., профессор, заместитель главного врача ГБУЗ МО "Московский областной перинатальный центр" по анестезиологии и реанимации, председатель комитета по анестезиологии и реаниматологии в акушерстве и гинекологии ассоциации анестезиологов-реаниматологов. (г. Москва). Конфликт интересов отсутствует.
35. Радзинский Виктор Евсеевич - член-корреспондент РАН, д.м.н., профессор, заслуженный деятель науки Российской Федерации, заведующий кафедрой акушерства и гинекологии с курсом перинатологии ФГАОУ ВО "Российский университет дружбы народов" Министерства науки и высшего образования Российской Федерации (г. Москва). Конфликт интересов отсутствует.
36. Севостьянова Ольга Юрьевна - д.м.н., главный специалист-акушер-гинеколог управления здравоохранения Администрации г. Екатеринбурга (г. Екатеринбург). Конфликт интересов отсутствует.
37. Трошин Павел Владимирович - врач анестезиолог-реаниматолог, ФГБУ "Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии им. В.И. Кулакова" Минздрава России. (г. Москва). Конфликт интересов отсутствует.
38. Фаткуллин Ильдар Фаридович - д.м.н., профессор, Заслуженный деятель науки Республики Татарстан, Заслуженный врач Республики Татарстан, заведующий кафедрой акушерства и гинекологии им. проф. В.С. Груздева ФГБОУ ВО "Казанский государственный медицинский университет" Минздрава России, главный внештатный специалист Минздрава России по акушерству, по гинекологии в ПФО (г. Казань). Конфликт интересов отсутствует.
39. Фаткуллина Лариса Сергеевна - к.м.н., доцент кафедры акушерства и гинекологии им. проф. В.С. Груздева Казанского ГМУ, шеф акушерско-гинекологической клиники ГАУЗ "РКБ МЗ РТ", перинатальный центр ГАУЗ "Республиканская клиническая больница МЗ РТ" (г. Казань). Конфликт интересов отсутствует.
40. Филиппов Олег Семенович - д.м.н., профессор, профессор кафедры акушерства и гинекологии ФППОВ ФГБОУ ВО "Московский государственный медико-стоматологический университет им. А.И. Евдокимова" Минздрава России, заместитель директора Департамента медицинской помощи детям и службы родовспоможения Минздрава России (г. Москва). Конфликт интересов отсутствует.
41. Шешко Елена Леонидовна - к.м.н., директор департамента медицинской помощи детям, службы родовспоможения и общественного здоровья Минздрава России (г. Москва). Конфликт интересов отсутствует.
42. Шифман Ефим Муневич - д.м.н., профессор кафедры анестезиологии и реаниматологии ФУВ ГБУЗ МО МОНИКИ им. М.Ф. Владимирского, президент Ассоциации акушерских анестезиологов-реаниматологов, заслуженный врач Республики Карелия, эксперт по анестезиологии и реаниматологии Федеральной службы по надзору в сфере здравоохранения (г. Москва). Член Президиума Федерации анестезиологов и реаниматологов. Конфликт интересов отсутствует.
Приложение А2
МЕТОДОЛОГИЯ РАЗРАБОТКИ КЛИНИЧЕСКИХ РЕКОМЕНДАЦИЙ
Целевая аудитория данных клинических рекомендаций:
1. Врачи акушеры-гинекологи.
2. Ординаторы акушеры-гинекологи.
3. Акушерки.
Таблица 1. Шкала оценки уровней достоверности доказательств (УДД) для методов диагностики (диагностических вмешательств)
УДД
Расшифровка
1
Систематические обзоры исследований с контролем референсным методом или систематический обзор рандомизированных клинических исследований с применением метаанализа
2
Отдельные исследования с контролем референсным методом или отдельные рандомизированные клинические исследования и систематические обзоры исследований любого дизайна, за исключением рандомизированных клинических исследований, с применением метаанализа
3
Исследования без последовательного контроля референсным методом или исследования с референсным методом, не являющимся независимым от исследуемого метода или нерандомизированные сравнительные исследования, в том числе когортные исследования
4
Несравнительные исследования, описание клинического случая
5
Имеется лишь обоснование механизма действия или мнение экспертов
Таблица 2. Шкала оценки уровней достоверности доказательств (УДД) для методов профилактики, лечения, медицинской реабилитации, в том числе основанных на использовании природных лечебных факторов (профилактических, лечебных, реабилитационных вмешательств)
УДД
Расшифровка
1
Систематический обзор РКИ с применением метаанализа
2
Отдельные РКИ и систематические обзоры исследований любого дизайна, за исключением РКИ, с применением метаанализа
3
Нерандомизированные сравнительные исследования, в том числе когортные исследования
4
Несравнительные исследования, описание клинического случая или серии случаев, исследования "случай-контроль"
5
Имеется лишь обоснование механизма действия вмешательства (доклинические исследования) или мнение экспертов
Таблица 3. Шкала оценки уровней убедительности рекомендаций (УУР) для методов профилактики, диагностики, лечения медицинской реабилитации, в том числе основанных на использовании природных лечебных факторов (профилактических, диагностических, лечебных, реабилитационных вмешательств)
УУР
Расшифровка
A
Сильная рекомендация (все рассматриваемые критерии эффективности (исходы) являются важными, все исследования имеют высокое или удовлетворительное методологическое качество, их выводы по интересующим исходам являются согласованными)
B
Условная рекомендация (не все рассматриваемые критерии эффективности (исходы) являются важными, не все исследования имеют высокое или удовлетворительное методологическое качество и/или их выводы по интересующим исходам не являются согласованными)
C
Слабая рекомендация (отсутствие доказательств надлежащего качества (все рассматриваемые критерии эффективности (исходы) являются неважными, все исследования имеют низкое методологическое качество и их выводы по интересующим исходам не являются согласованными)
Приложение А3
СПРАВОЧНЫЕ МАТЕРИАЛЫ,
ВКЛЮЧАЯ СООТВЕТСТВИЕ ПОКАЗАНИЙ К ПРИМЕНЕНИЮ
И ПРОТИВОПОКАЗАНИЙ, СПОСОБОВ ПРИМЕНЕНИЯ И ДОЗ ЛЕКАРСТВЕННЫХ
ПРЕПАРАТОВ, ИНСТРУКЦИИ ПО ПРИМЕНЕНИЮ
ЛЕКАРСТВЕННОГО ПРЕПАРАТА
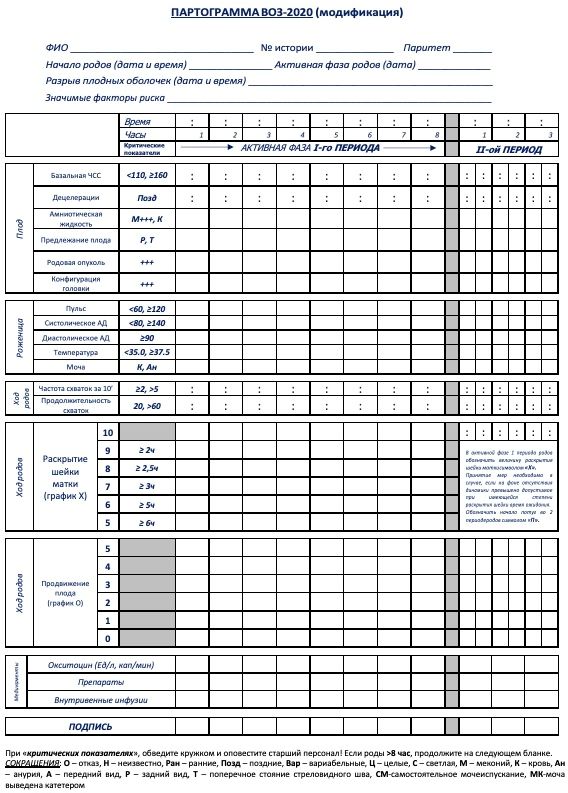
Правила заполнения партограммы [156].
Информация о пациентке: полное имя, Порядок родов (паритет), номер истории родов, дата и время начала родов, дата и время начала активной фазы родов, дата и время излития околоплодных вод, значимые факторы риска.
Время указывают фактическое. Для удобства заполнения лучше записывать числом, кратным 30 мин, например, 13:00 или 13:30.
Часы 1, 2, 3 и т.д. соответствуют течению активной фазы 1 и 2 периода родов и изменению в таблице не подлежат.
ЧСС плода: базальную частоту фиксируют каждые полчаса в цифрах. Отмечают наличие децелераций (ран - ранние, вар - вариабельные, поз - поздние)
Околоплодные воды (амниотическая жидкость): если плодный пузырь цел или воды светлые и чистые, отметку ставят каждые 4 часа, при наличии мекония или крови каждый час.
Ц - плодный пузырь цел
С - околоплодные воды светлые, чистые
М - воды с меконием (любая интенсивность окраски)
К - примесь крови в водах
Предлежание плода: оценивают каждые 4 часа в первом периоде родов и каждый час во втором.
А - передний вид
Р - задний вид
Т - поперечное стояние стреловидного шва
Родовая опухоль: оценивается при влагалищном исследовании
0 - отсутствует
+ слабо выражена
++ умеренно выражена
+++ большая родовая опухоль
Конфигурация головки: оценивается при влагалищном исследовании.
О - конфигурации нет
+ кости сближены в области швов
++ захождение костей по швам с возможностью репозиции при надавливании
+++ захождение костей по швам без возможности репозиции
Пульс, артериальное давление, температура тела и мочеиспускание матери: оценивают каждые 4 часа.
Частота и продолжительность схваток: оценивают каждые 30 мин в первом периоде родов и каждые 15 минут во втором. Потуги отмечают буквой П на строчке ниже продолжительности схваток.
Раскрытие шейки матки: оценивают при каждом влагалищном исследовании и отмечают крестиком (x).
Опускание головки: оценку продвижения головки проводят путем абдоминального обследования и затем вагинального. В 1 периоде родов каждые 4 часа, во 2 периоде каждый час и на графике отмечают кружком в соответствующей ячейке. При абдоминальной пальпации:
5 - вся головка над входом в малый таз
4 - пальпируется 4/5 головки плода - прижата ко входу в малый таз
3 - пальпируется 3/5 головки плода над лоном (большая часть головки над лоном)
2 - пальпируется 2/5 головки плода над лоном (меньшая часть головки над лоном)
1 - пальпируется незначительная часть головки над лоном
0 - головка над лоном не пальпируется (вся расположена в тазу)
Время: отмечается слева от линии. Для удобства заполнения лучше записывать числом, кратным 30 мин, например, 13:00 или 13:30.
Окситоцин: при назначении записать его дозировку и скорость введения (отметка каждые 30 минут).
Назначения лекарств: фиксируют любые дополнительные назначения лекарств.
Внутривенные инфузии: указать препарат и дозу в мл
Методы немедикаментозного обезболивания родов
1. Фитбол. Способствует расслаблению тазового дна, а также обеспечивает свободу движения [119]. При использовании в положении сидя мяч оказывает безболезненное давление на промежность, что может блокировать часть ноцицептивной рецепции на уровне спинного мозга и тем самым уменьшить ощущение боли.
2. Массаж [3]. Может уменьшить дискомфорт во время родов, облегчить боль и повысить удовлетворенность женщины родами [3, 38]. Он является простым, недорогим и безопасным вариантом для облегчения боли.
3. Акупрессура [120, 121]. Ограниченные данные свидетельствуют о пользе акупрессуры [122 - 124]. Нет никаких известных рисков использования акупунктуры, если она проводится обученным персоналом, использующим одноразовые иглы.
4. Аппликация теплых пакетов [3]. Тепло обычно прикладывается к спине женщины, нижней части живота, паху, промежности. Возможными источниками тепла могут быть: бутылки с теплой водой, носок с нагретым рисом, теплый компресс (полотенце, смоченные в теплой воде и отжатое), электрогрелка или теплое одеяло. Следует соблюдать осторожность, чтобы избежать ожогов. Лицо, осуществляющее уход, должно проверить источник тепла на своей коже и поместить один или два слоя ткани между кожей женщины и горячей упаковкой. В дополнение к тому, что тепло используется для облегчения боли, оно также применяется для облегчения озноба или дрожи, уменьшения жесткости суставов, уменьшения мышечного спазма и увеличения растяжимости соединительной ткани [125 - 127].
5. Холод [128]. Холодные пакеты могут быть приложены к нижней части спины, когда женщина испытывает боль в спине. Возможные источники холода: мешок или хирургическая перчатка, заполненные льдом, замороженный пакет геля, пластиковая бутылка, наполненная льдом, банки с газированной водой, охлажденные во льду. Необходимо поместить один или два слоя ткани между кожей женщины и холодной упаковкой. Холодные компрессы на промежность могут использоваться периодически в течение нескольких дней после родов [129].
6. Техники релаксации, включая постепенное мышечное расслабление и дыхательные методики [3]. Техники йоги для расслабления, дыхания и положения, используемые на антенатальном этапе уменьшают чувство тревоги по поводу родов [130, 131]. Применение йоги во время родов может уменьшить боль, повысить удовлетворенность родами [39].
7. Душ [132] или погружение в воду в первом периоде родов [133, 134]. Чтобы избежать повышения температуры тела женщины и потенциального увеличения риска для плода, температура воды должна быть как температура тела человека или немного выше (не больше 37 °C) [135]. Длительное погружение (более двух часов) продлевает роды и замедляет сокращения матки, подавляя выработку окситоцина [136]. Медицинские противопоказания для погружения в воду: лихорадка, подозрение на инфекцию, патологический характер ЧСС плода, кровянистые выделения из половых путей и любые состояния, требующие постоянного мониторинга состояния плода. Доказательства пользы от погружения в воду во втором периоде родов ограничены. При этом нет никаких свидетельств увеличения побочных эффектов для новорожденного или женщины от родов в воду [133, 134]. Женщина, которая настаивает на родах в воду, должна быть проинформирована о том, что преимущества и риски этого выбора не были изучены в достаточной степени [134].
8. Аудиоаналгезия (музыка, белый шум или окружающие звуки) [39, 137]. Способствует увеличению удовлетворенностью родами и снижению риска послеродовой депрессии [138].
9. Ароматерапия [139, 140], [141]. Эфирные масла являются сильнодействующими веществами и могут быть потенциально вредными при неправильном использовании [139 - 141]. Беременным женщинам следует избегать смешивания собственных эфирных масел. Процесс использования ароматерапии должен контролироваться специально обученным персоналом. Персонал больницы должен быть информирован об использовании ароматерапии для защиты от аллергической реакции у людей, чувствительных к эфирным маслам.
10. Гипноз. Может уменьшить использование фармакологических методов обезболивания во время родов. Не было выявлено влияния на удовлетворение от снижения боли [142]. Гипноз - это сфокусированная форма концентрации. Самогипноз - одна из форм гипноза, в которой сертифицированный специалист учит человека вызывать состояние измененного сознания. Основная цель при использовании самогипноза в родах - помочь женщине сохранить контроль, управляя тревогой и дискомфортом, вызывая целенаправленное состояние расслабления [143]. Следует отметить, что гипноз противопоказан людям с серьезными психологическими нарушениями или психозом в анамнезе. Других очевидных рисков или недостатков для использования гипноза в родах нет.
11. Внутрикожные или подкожные инъекции стерильной воды при болях в пояснице или любой другой родовой боли [144]. Водные инъекции обычно состоят из четырех внутрикожных или подкожных инъекций от 0,05 до 0,1 мл стерильной воды. Первые две точки локализуются над задними верхними подвздошными костями (там, где находятся правая и левая ямочки ромба Михаэлиса). Две другие точки расположены на 3 см ниже и на 1 см медиальнее первых двух. Протерев место инъекции спиртовым шариком, вводится стерильная вода, и образуются четыре маленькие папулы. Инъекции должны делаться быстро, чтобы уменьшить длительность боли от самих инъекций. Пациентку следует предупредить о том, что в течение 30 - 60 секунд она будет испытывать жжение от инъекций. Через 2 минуты наступает облегчение боли, которое длится 1 - 2 часа [145]. Не было зарегистрировано никаких побочных эффектов, кроме временной боли при инъекции.
Нейроаксиальная анальгезия в родах
Показания к нейроаксиальной анальгезии в родах [146], [147].
- Артериальная гипертензия любой этиологии (преэклампсия, гипертоническая болезнь, симптоматические артериальные гипертензии).
- Роды у женщин с некоторыми видами соматических заболеваний (например, гипертоническая болезнь, пороки сердца (не все), заболевания органов дыхания - бронхиальная астма, почек - гломерулонефрит, высокая степень миопии, повышение внутричерепного давления и др.).
- Роды у женщин с антенатальной гибелью плода (в данном случае главным аспектом является психологическое состояние женщины).
- Роды у женщин с текущим или перенесенным венозным или артериальным тромбозом.
- Юные роженицы (моложе 18 лет).
- Непереносимые болезненные ощущения роженицы во время схваток (при оценке данного показания можно использовать визуально-аналоговую шкалу интенсивности боли).
- Аномалии родовой деятельности (врач-акушер-гинеколог должен учитывать влияние эпидуральной анальгезии на течение второго периода родов).
- Преждевременные роды.
Эпидуральная анальгезия предпочтительнее применения наркотических анальгетиков для обезболивания преждевременных родов из-за большей эффективности и меньшей токсичности.
Противопоказания к нейроаксиальной анальгезии в родах:
- Тяжелая гиповолемия (геморрагический шок, дегидратация).
- Нарушение свертывания крови в сторону гипокоагуляции (увеличение активированного частичного тромбопластинового времени > чем в 1,5 раза, увеличение международного нормализованного отношения > чем в 1,5 раза) и тромбоцитопении - < 70 x 109/л, приобретенные или врожденные коагулопатии. При тромбоцитопении от 70 до 100 x 109/л и при отсутствии гипокоагуляции возможно применение только спинальной анальгезии (обязательно использование игл малого размера - 27 - 29 G).
- Гнойное поражение кожных покровов в месте пункции.
- Непереносимость местных анестетиков (непереносимость, как и анафилаксия для местных анестетиков амидной группы встречается крайне редко).
- Наличие фиксированного сердечного выброса у пациенток с искусственным водителем ритма сердца, стенозом аортального клапана, коарктацией аорты, выраженным стенозом митрального клапана. В данной ситуации возможность проведения регионарной анальгезии оценивается индивидуально и согласуется с врачом-кардиохирургом, поскольку большое значение имеет степень компенсации нарушений гемодинамики, вызванных пороком.
- Тяжелая печеночная недостаточность (нарушение коагуляции и метаболизма местных анестетиков).
- Демиелинизирующие заболевания нервной системы и периферическая нейропатия (рассматриваются индивидуально).
- Татуировка в месте пункции.
Решение о возможности обезболивания родов методами нейроаксиальной анальгезии, а в дальнейшем и тактика ее проведения на всех этапах родов, определяется только совместно врачом-акушером-гинекологом и врачом-анестезиологом-реаниматологом с учетом всех факторов риска, особенностей течения родов и состояния плода. Проводит нейроаксиальную анальгезию врач-анестезиолог-реаниматолог.
Двигательная активность и вертикальное положение женщины во время первого периода родов уменьшает общую продолжительность родов, снижает риск кесарева сечения и не связано с неблагоприятным эффектом для матери и плода. Это достигается применением растворов местных анестетиков минимальной концентрации, при которой возможен анальгетический эффект (феномен дифференцированного блока) [148], [149].
Нейроаксиальные методы обезболивания родов могут сопровождаться удлинением второго периода родов [150], [151], [152], что связано с выраженным моторным блоком и для профилактики этого осложнения используются следующие технологии:
- При отсутствии острой гипоксии плода родоразрешение не форсируется до уменьшения степени моторного блока.
- Применяется постоянная инфузия местного анестетика в эпидуральное пространство.
- Уменьшается концентрация местного анестетика (может быть ослабление анальгетического эффекта) [148].
После окончания родов родильница должна в течение двух часов находиться в положении лежа, вставать и ходить можно только в сопровождении персонала. Это связано с возможным остаточным эффектом моторного блока и развитием ортостатической гипотонии.
Для безопасного применения эпидуральной анальгезии, а также других методов нейроаксиальной анальгезии, необходимо руководствоваться следующими принципами, рекомендованными Американской ассоциацией анестезиологов.
1. Нейроаксиальная анальгезия/анестезия должна проводиться в местах, приспособленных для проведения реанимации и интенсивной терапии.
2. Нейроаксиальную анальгезию/анестезию должен проводить врач-анестезиолог-реаниматолог, имеющий соответствующую подготовку.
3. Пациентка должна быть осмотрена до процедуры, проведена оценка состояния женщины и плода совместно с врачом-акушером-гинекологом.
4. Обеспечение возможности проведения инфузионной терапии (катетеризация вены, готовность растворов).
5. Должен обеспечиваться мониторинг состояния матери и плода.
6. Персонал должен быть готов к проведению реанимации новорожденных.
7. Врач-анестезиолог-реаниматолог должен наблюдать за женщиной в течение всего периода нейроаксиальной анальгезии/анестезии и в послеродовом периоде.
8. Необходимо иметь все необходимое для лечения осложнений после проведения нейроаксиальной анальгезии/анестезии.
Безопасность нейроаксиальной анальгезии в родах для женщины и плода определяют следующие факторы:
- Компетентность врача-анестезиолога-реаниматолога в особенностях проведения нейроаксиальной анальгезии в родах.
- Компетентность врача-акушера-гинеколога в особенностях течения родов в условиях эпидуральной анальгезии.
- Современное техническое оснащение (иглы, катетеры, дозаторы, мониторы).
- Современные местные анестетики (бупивакаин**, ропивакаин**).
- Непрерывный мониторинг состояния женщины и плода.
Безопасность пациенток, получающих антикоагулянты (группа гепарина, АТХ: B01AB) и/или дезагреганты (антиагреганты кроме гепарина, АТХ: B01AC), при проведении нейроаксиальной анестезии и инвазивных процедур (операции) в плановой ситуации зависит от соблюдения временных интервалов от момента последнего применения до начала процедуры. В экстренной ситуации необходимо использовать методы инактивации эффектов антикоагулянтов и дезагрегантов [153].
Системное медикаментозное обезболивание
Системные опиоиды обеспечивают небольшое или умеренное облегчение боли при родах. Обезболивание бывает неполным, временным, сопровождается седативным действием и более эффективно в начале активных родов. Опиоиды могут быть неэффективными после открытия шейки матки более 7 см. Несмотря на их ограничения, временное ослабление боли в родах после приема опиоидов может быть полезной и удовлетворительной стратегией лечения боли для многих рожениц.
Ингаляционная анальгезия
Ингаляционная анальгезия - это назначение субанестетических доз ингаляционных анестетиков для болеутоления в родах. Несмотря на то, что ингаляционные методы обеспечивают некоторый уровень анальгезии, его недостаточно для адекватного обезболивания родов у большинства женщин. Эти методы могут использоваться как дополнение при неудавшихся нейроаксиальных блокадах, либо при противопоказаниях к последним. Ингаляционная анальгезия может проводиться прерывистым (во время схваток) и постоянным методом. Ингаляционные методы можно использовать для аутоанестезии, но под присмотром врача-анестезиолога-реаниматолога для контроля уровня сознания и правильности использования оборудования.
Смесь N 2O/O2 50:50 используется много лет и как моноанестетик, и как адъювант при регионарных методах обезболивания родов. Связанные с этим побочные эффекты включают головокружение, тошноту, апатию и снижение контактности. Максимальный анальгетический эффект наступает через 45 - 60 с после начала ингаляции. Поэтому очень важно, чтобы роженица начинала ингаляцию при первых предвестниках схватки и заканчивала ее после пика сокращения матки. Отсутствие газосборников для выдыхаемых газов в предродовых палатах теоретически подвергает медперсонал риску продолжительного воздействия избыточных концентраций выдыхаемых анестетиков. Как выяснилось, вдыхание смеси закиси азота с кислородом в соотношении 50:50 не влияет на функции печени, почек, сердечно-сосудистой и дыхательной систем. Анальгетический эффект закиси азота является дозозависимым, что обеспечивает некоторую эффективность при обезболивании родов.
#Севофлуран** также используют для обезболивания в родах. Вдыхаемая концентрация 0,8% приемлема для эффективной анальгезии в родах. #Севофлуран, в сравнении со смесью N 2O/O2 50:50, обеспечивает более высокий уровень анальгезии, но на фоне более выраженной седации. Он не проявляет выраженных побочных эффектов и удобен для рожениц [154], [155]. Использование парообразующих анальгетиков в родах ограничивается угнетением сознания, неприятным запахом и высокой стоимостью. Основная опасность при использовании парообразующих анальгетиков заключается в случайной передозировке с потерей сознания и утратой рефлексов, защищающих дыхательные пути.
Приложение Б
АЛГОРИТМЫ ДЕЙСТВИЙ ВРАЧА
Приложение В
ИНФОРМАЦИЯ ДЛЯ ПАЦИЕНТА
Что такое нормальные роды?
Нормальные роды - это своевременные (в 370 - 416 недель беременности) роды одним плодом, начавшиеся самостоятельно, с низким риском акушерских осложнений к началу родов (при отсутствии преэклампсии, задержки роста плода, нарушения состояния плода, предлежания плаценты и других осложнений), прошедшие без осложнений, при которых ребенок родился самопроизвольно в головном предлежании, после которых пациентка и новорожденный находятся в удовлетворительном состоянии.
Могут ли быть нормальные роды при наличии акушерских осложнений до родов?
В редких случаях роды могут быть нормальными при наличии некоторых акушерских осложнений до родов, например, преэклампсии, задержки роста плода без нарушения его состояния и др.
Как протекают роды?
Роды состоят их 3-х периодов.
Первый период родов - время от начала родов до полного раскрытия маточного зева. Этот период родов состоит из латентной и активной фазы. Латентная фаза характеризуется слабыми сокращениями матки (иногда болезненными) и медленным раскрытием шейки матки до 5 см. Эта фаза может длиться до 20 часов у первородящих женщин и до 14 часов у повторнородящих женщин. Активная фаза характеризуется регулярными болезненными сокращениями матки (схватками) и раскрытием шейки матки до полного раскрытия. Продолжительность активной фазы обычно не превышает 12 часов в первых родах и 10 часов в последующих родах. Схватки во время активной фазы происходят 1 раз в 2 - 3 минуты.
Второй период родов - время от полного раскрытия маточного зева до рождения ребенка. Во время этого периода пациентка ощущает сильное желание тужиться (потуги), которые возникают каждые 2 - 5 минут. Продолжительность второго периода родов при первых родах обычно составляет не более 3 часов, при повторных - не более 2 часов, но при использовании эпидуральной аналгезии продолжительность может быть на час больше.
Третий период родов - время от рождения ребенка до рождения последа. Обычно третий период родов завершается в течение 15 - 30 минут.
Как я должна вести себя во время родов?
При отсутствии противопоказаний во время родов, особенно в первом периоде, рекомендована активность и принятие удобной для Вас позы. Во время потуг также поощряется свободное удобное для Вас положение, если это не мешает контролю состояния плода и оказанию пособия в родах.
Может ли мой партнер присутствовать при родах?
Присутствие партнера при родах поощряется в случае его (ее) подготовки к помощи и присутствии при родах.
Буду ли я испытывать боль во время родов?
Обычно роды сопровождаются болезненными ощущениями во время схваток (примерно 60 секунд) с последующим расслаблением. Необходимо правильно дышать и быть спокойной для минимизации болезненных ощущений.
Будут ли мне обезболены роды?
Первоначально рекомендуется применить немедикаментозные методы обезболивания родов, такие как правильная техника дыхания, использование мяча, массаж, теплые компрессы, холод на спину в случае болей в пояснице и другие, которые оказываются эффективными в большинстве случаев. При неэффективности немедикаментозных методов при Вашем желании, отсутствии противопоказаний и возможности медицинской организации может быть проведена эпидуральная анальгезия. Следует знать, что эпидуральная анальгезия ассоциирована с повышенным риском удлинения продолжительности родов.
Надо ли мне брить волосы на промежности до родов?
Нет, бритье волос на промежности не обязательно, и делается только по Вашему желанию.
Будет ли мне проведена очистительная клизма до родов?
Нет, очистительная клизма не обязательна, и может быть сделана только по Вашему желанию.
Какие вмешательства будут мне проводиться во время родов со стороны медицинского персонала?
Вам будет установлен венозный катетер (обычно в локтевую вену) с целью возможности быстрой помощи при кровотечении в случае его начала. Также Вам будут проводиться влагалищные исследования - при поступлении в стационар, затем каждые 4 часа в активную фазу первого периода родов и каждый час во время потуг, а также в случае наличия показаний, например, перед эпидуральной анальгезией или при излитии околоплодных вод, и после родов для оценки целостности родовых путей и зашивания разрывов в случае их выявления. Еще Вам будет проводиться пальпация плода (определение его положения через брюшную стенку) и аускультация плода (выслушивание сердцебиения плода) при помощи акушерского стетоскопа, а в случае выявления каких-либо нарушений - кардиотокография (КТГ) плода. Возможно, потребуется проведение УЗИ плода при нарушении его состояния или для уточнения его положения. Сразу после рождения ребенка через венозный катетер Вам будут введены утеротоники для профилактики кровотечения.
Могу ли я есть и пить во время родов?
Во время родов рекомендован прием жидкости и при отсутствии противопоказаний - легкой пищи. При этом прием твердой пищи не рекомендован.
Смогу ли я пользоваться туалетом во время родов?
Во время родов Вам необходимо регулярно мочиться, и Вы можете пользоваться туалетом и душем при наличии данной возможности в медицинской организации. В противном случае Вам будет предоставлено индивидуальное судно.
Как провести профилактику разрывов родовых путей?
Для профилактики разрывов промежности и влагалища можно использовать пальцевой массаж промежности с гелем и теплый компресс на промежность, намоченной теплой водой (43 °C), во втором периоде родов, который может быть проведен акушеркой при наличии возможности.
Что произойдет, когда ребенок родится?
Когда Ваш ребенок родится при отсутствии осложнений он будет положен Вам на живот для установления контакта кожа-к-коже, укрыт, и максимально рано приложен к груди. Вся дальнейшая обработка ребенка (взвешивание, закапывание глаз, обтирание, осмотр врача-неонатолога) будут проведены позже в родильном зале.
Когда будет перерезана пуповина?
При отсутствии противопоказаний показано отсроченное пересечение пуповины - не ранее 1 минуты и не позднее 3-х минут от момента рождения ребенка.
Как долго я пробуду в родильном отделении после родов?
Обычно время наблюдения в родильном отделении не превышает 2-х часов, после чего Вы с ребенком будете переведены в послеродовое отделение.
Приложение Г1 - ГN
ШКАЛЫ ОЦЕНКИ, ВОПРОСНИКИ И ДРУГИЕ ОЦЕНОЧНЫЕ ИНСТРУМЕНТЫ
СОСТОЯНИЯ ПАЦИЕНТА, ПРИВЕДЕННЫЕ В КЛИНИЧЕСКИХ РЕКОМЕНДАЦИЯХ
Неприменимо.
